Степень остеохондроза в диагностике

Основные методы диагностики остеохондроза
Остеохондроз – это заболевание позвоночника, возникающее из-за дегенеративно-дистрофических изменений, происходящих в межпозвоночном диске.
Диагностика остеохондроза - медицинское обследование, основанное на применении различных методов и принципов для распознавания болезни и постановки клинического диагноза.
Этапы диагностики остеохондроза:

Это изучение жалоб пациента и выяснение истории заболевания.
Врач, проводя беседу с пациентом, задает вопросы о его состоянии:
- что беспокоит;
- где основное место локализации неприятных ощущений;
- какая продолжительность и интенсивность этих ощущений;
- что провоцирует появление или усиление болей;
- что вызывает улучшение состояния.
- когда появились неприятные ощущения, скованность;
- что могло стать причиной их возникновения;
- длительность заболевания;
- проводилось ли лечение ранее и его эффективность;
- когда было последнее обострение заболевания, и как оно протекало.
Важным фактор является выяснение истории жизни пациента:
- в каких условиях проживает;
- в каких условиях работает (не связана ли работа с тяжелыми физическими нагрузками, сидячая работа за компьютером и др.);
- какой образ жизни ведет;
- наличие вредных привычек;
- какие заболевания перенес в течение жизни;
- были ли травмы, ушибы позвоночника или головы;
- наследственный фактор (наличие у родственников заболеваний позвоночника).
- оценивается положение тела пациента, его походка и движения;
- осматриваются кожные покровы на наличие покраснений, сыпи, шелушения;
- сравниваются симметричные участки тела здоровой стороны и болезненной;
- определяется объем движений (наклоны, круговые движения туловища, объем вращательных движений в разных отделах позвоночника);
- производится пальпация (прощупывние) болезненного участка, чтобы определить температуру кожи, наличие спазмов в мышцах, отеков, болезненных уплотнений;
- при помощи пальпации глубоких и поверхностных слоев мышц проводится оценка состояния мышечной системы (тонус мышц, увеличение или уменьшение их объема);
- проводится перкуссия (постукивание) специальным молоточком или пальцем для определения зоны иррадиации (распространения) боли;
- при помощи покалывания иголочкой – определяют наличие болевой чувствительности;
- в заключительной стадии осмотра врач проводит ряд специальных приемов для выяснения симптомов корешкового натяжения.
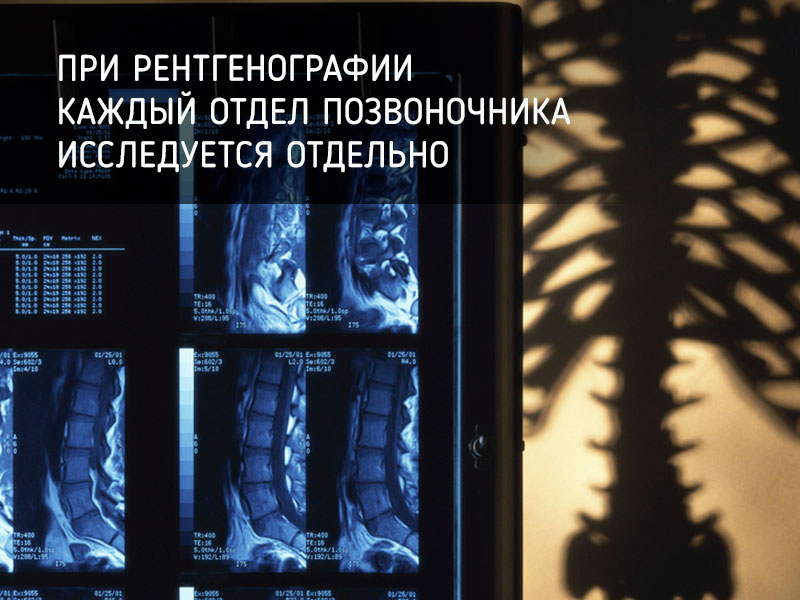
При рентгенографии каждый отдел позвоночника исследуется отдельно для лучшей информативности. Снимки выполняются в двух косых проекциях и в двух взаимно перпендикулярных плоскостях (прямой и боковой).
При необходимости может назначаться функциональная рентгенограмма, когда пациент находится в положении сгибания, разгибания или боковых наклонов.
По особым показаниям для лучшего исследования, рентгенография проводится с введением контрастного вещества в позвоночный канал, в сонную или позвоночную артерию, в поврежденный межпозвоночный диск или в позвоночник: ангиография, дискография, миелография, пневмомиелография.
- патологическая подвижность позвонков;
- смещение тел позвонков;
- обызвествление диска (отложение солей);
- равномерное сужение межпозвонковой щели в поясничном и шейном отделах, а в грудном отделе сужение клиновидное;
- образование остеофитов (краевых разрастаний);
- образование на границе с пораженным диском уплотнения (краевого склероза).
КТ – это целенаправленные снимки одного или двух сегментов позвоночника. Диагностика позволяет рассмотреть тела позвонков, сосуды, связки и мягкие ткани.
При помощи КТ определяют: сдавление нервных окончаний, разрывы контуров межпозвоночного диска, высоту диска, изменения в твердой мозговой оболочке, краевые разрастания, нестабильность позвонков. Компьютерная томография проводится после рентгенографии для уточнения состояния определенного межпозвоночного диска.
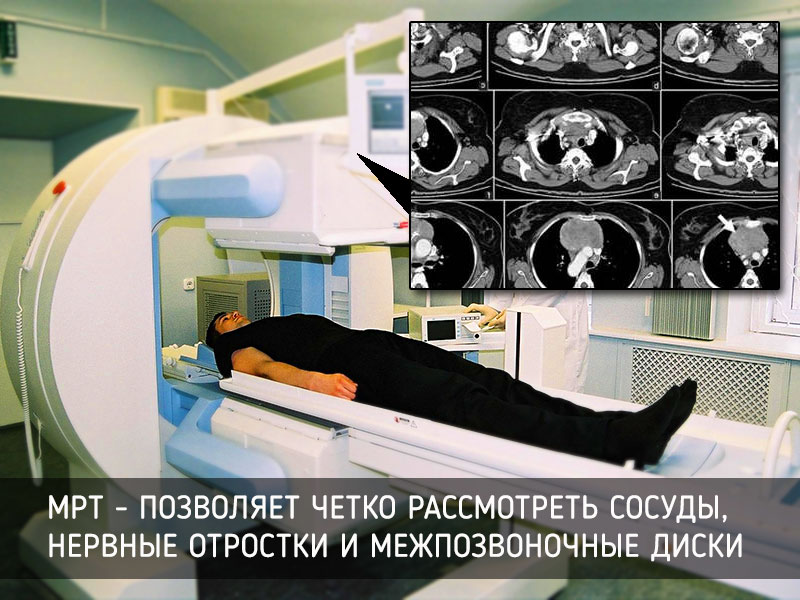
МРТ – это метод обследования, основанный на применении электромагнитных волн для создания сигнала, характерного для каждой ткани, который обрабатывается компьютером и переводится в изображение на экран. Метод позволяет четко рассмотреть сосуды, нервные отростки и межпозвоночные диски без вредного воздействия ионизирующего излучения на организм пациента.
Статьи о диагностике остеохондроза
Сложности дифференциальной диагностики остеохондроза:
Информация о диагностике остеохондроза из новостной ленты сайта
Обсуждение вопросов диагностики остеохондроза в форуме сайта
До 76% людей в год испытывают боль в спине [1] . Эта статистика затрагивает людей всех возрастов и профессий. Причины боли могут быть различными, одна из них — остеохондроз позвоночника. Из-за малоподвижного образа жизни остеохондроз позвоночника встречается все чаще, и не всегда удается победить его самостоятельно. Поговорим о том, почему он возникает и как с ним бороться.





Что такое остеохондроз позвоночника
Остеохондроз может развиваться в любых отделах позвоночника.
В связи с большой нагрузкой чаще всего встречается остеохондроз поясничного отдела позвоночника. Симптомами являются:
- боль в пояснице, которая может быть резкой или тупой, постоянной, может усиливаться при движении;
- болевые ощущения могут отдавать в ноги, органы таза, в область крестца;
- в тяжелых случаях может встречаться нарушение чувствительности или подвижности, атрофия мышц нижних конечностей.
Второй по встречаемости — остеохондроз шейного отдела, который чаще связан с длительным неудобным положением головы, например, при работе за компьютером или с документами. Остеохондроз шейного отдела позвоночника проявляется следующими симптомами:
Реже всего остеохондроз поражает грудной отдел позвоночника, так как позвонки малоподвижно соединены друг с другом. Поражение в этой зоне может маскироваться под болезни сердца или легких. Симптомы грудного остеохондроза позвоночника:
- боль в спине на уровне лопаток, в грудной клетке, которая может усиливаться при наклонах, поворотах, во время вдоха или выдоха;
- нарушения кожной чувствительности.
Независимо от уровня поражения, боли при остеохондрозе позвоночника могут усиливаться при надавливании на те позвонки, которые участвуют в процессе.
При поражении нескольких отделов сразу можно говорить о распространенном остеохондрозе позвоночника.
Позвоночник обладает высокой прочностью и для развития заболевания нужно действие сразу нескольких провоцирующих факторов. Важно понимать, что на большинство, если не на все такие факторы пациент может повлиять и таким образом уменьшить вероятность развития болезни.
- отсутствие движения — при этом ухудшается кровоснабжение, а значит, и питание всех элементов позвоночника;
- чрезмерные физические нагрузки также вредны и могут привести к повреждению межпозвонковых дисков;
- длительное нахождение в неправильном, не физиологическом положении — неподходящая высота рабочего стола или стула приводит к тому, что человек вынужден постоянно наклонять голову, горбиться;
- стресс — чрезмерное напряжение в мышцах может привести к сдавлению сосудов, питающих позвоночник;
- избыточный вес;
- курение ухудшает микроциркуляцию во всех тканях организма;
- недостаточное употребление воды и белка сказывается в том числе и на состоянии межпозвонковых дисков.
Непосредственные причины остеохондроза позвоночника не всегда очевидны, но можно выделить следующие варианты:
- наследственная предрасположенность — генетически запрограммированные особенности хрящевой и костной ткани, при которых процесс изнашивания идет быстрее;
- травмы позвоночника — в месте повреждения могут развиваться разнообразные осложнения, в том числе и остеохондроз;
- профессиональные вредности, например вибрация;
- воздействие инфекций или химических веществ;
- естественное старение организма.
В зоне риска по развитию остеохондроза позвоночника находятся люди самых различных профессий. Это строители и спортсмены, хирурги и офисные работники.
Описание четырех стадий остеохондроза позвоночника предложил Осна в 1971 году. Они не используются для формулировки диагноза, но позволяют понять, как протекает заболевание.
- Межпозвонковые диски становятся менее упругими. Диск может незначительно деформироваться, происходит сдвиг внутреннего пульпозного ядра в пределах диска. Данный этап или никак себя не проявляет, или возникают незначительные боли.
- На втором этапе в диске могут появляться трещины, происходит ослабление окружающих связок. Соединение позвонков становится нестабильным. Возникают приступы острой боли с нарушением трудоспособности.
- Третий этап характеризуется полным повреждением межпозвонкового диска. При выходе пульпозного ядра за пределы диска возникает грыжа межпозвонкового диска. Может произойти деформация позвоночника или ущемление нервных корешков.
- На четвертой стадии затронуты окружающие ткани — позвонки, связки, спинномозговые оболочки. В итоге позвоночный сегмент может полностью потерять подвижность.
В результате остеохондроза позвоночника в ряде случаев возникают различные осложнения. Проблемы со стороны межпозвонковых дисков, грыжи и протрузии могут привести к сужению позвоночного канала, сдавлению спинного мозга и инвалидности.
В зависимости от уровня поражения, возможны различные проблемы с вовлечением нервных корешков. Это межреберная невралгия, нарушения чувствительности и двигательной функции верхних и нижних конечностей, нарушения в работе внутренних органов. Воспаление седалищного нерва, или ишиас, не только вызывает сильную боль, но и может приводить к заболеваниям тазовых органов и бесплодию.
Кроме нервных корешков при остеохондрозе могут сдавливаться позвоночные сосуды. При нарушении кровотока в позвоночных артериях, которые проходят в шейном отделе и питают головной мозг, могут развиваться мозговые нарушения, проблемы со зрением или слухом, дыханием или сердечной деятельностью.
В рамках официальной медицины диагностика остеохондроза включает в себя осмотр невролога для определения степени поражения нервных корешков, проверку рефлексов и чувствительности.
Из инструментальных методов могут применяться следующие:
- УЗИ сосудов позволяет выявить степень нарушения кровообращения, например, в позвоночных артериях;
- рентгенография позвоночника;
- КТ также использует рентгенологические методы, но позволяет построить трехмерное изображение изучаемой области, выявить даже небольшие смещения позвонков;
- МРТ специализируется на изучении мягких тканей, позволяет оценить состояние спинного мозга, визуализировать внутреннюю структуру межпозвонкового диска.
Для дифференциальной диагностики используются лабораторные исследования, общий анализ крови и мочи, показатели обмена кальция.
Терапия остеохондроза носит комплексный характер.
- Первым и очень важным средством в лечении остеохондроза является образ жизни. Нормализация условий труда, умеренные и регулярные физические упражнения, а также здоровый сон значительно улучшают состояние пациентов.
- Для медикаментозного лечения остеохондроза позвоночника невролог или врач общей практики может назначить лекарственные препараты. Чаще всего назначаются нестероидные противовоспалительные средства — это стандарт лечения остеохондроза позвоночника. Они уменьшают болевой синдром и снижают воспаление. Миорелаксанты способствуют уменьшению мышечного спазма. Витамины и антиоксиданты назначаются для защиты нервной ткани от повреждения. Однако любые лекарственные средства обладают побочными эффектами, например, НПВС могут негативно влиять на желудок.
- Кроме лекарственных средств используются средства физиотерапии, например массаж при остеохондрозе позвоночника, а также мануальная терапия. При тяжелых осложнениях остеохондроза может потребоваться хирургическая операция, однако ее назначают только при отсутствии эффекта от длительного консервативного лечения.
Лечение остеохондроза в классической медицине в большинстве случаев является длительным процессом и может оказывать на здоровье человека негативные эффекты. Так, ряд лекарств, в частности анальгетики и миорелаксанты (особенно с седативным эффектом), могут вызывать привыкание, а некоторые средства негативно влияют на работу желудочно-кишечного тракта. В качестве альтернативы можно рассмотреть методы, которые используются, например, в традиционной китайской медицине.
Традиционная медицина Китая очень популярна во всем мире, во многих странах существуют специальные центры и обучающие курсы. Подходы и методы терапии в Поднебесной отличаются от привычного, европейского взгляда на диагностику и лечение болезней. Все заболевания рассматриваются как нарушение баланса и движения энергии Ци в организме, а лечебные мероприятия направлены на восстановление этого равновесия. В Китае используются различные лечебные травы, животные компоненты, минералы, а также различные методы внешнего воздействия, такие как акупунктура и акупрессура. Эти методики имеют широкий спектр показаний и минимальное количество побочных эффектов.
Акупунктура
Синонимичные названия этого метода — иглоукалывание, рефлексотерапия. Принцип лечения посредством акупунктуры заключается в постановке игл на биоактивные точки. Каждая точка связана с органом, на который проводится воздействие. Рефлексотерапия позволяет снимать напряжение и мышечные спазмы, обладает анестезирующим действием, способствует уменьшению болевого синдрома. Метод безопасен, так как большинство врачей используют одноразовые стерильные иглы. А в случае использования игл с покрытием из золота или серебра их в обязательном порядке стерилизуют. Ощущения во время процедуры зависят от индивидуальной восприимчивости, пациент может испытывать покалывание или онемение. Важно, чтобы процедуру проводил высококвалифицированный специалист с большим опытом работы. Неправильная установка игл будет бесполезна или даже вредна. В некоторых случаях иглоукалывание сочетают с воздействием слабых доз электрического тока.
Моксотерапия
Это специфический способ воздействия на активные точки с помощью специальных полынных сигар. Принцип действия похож на акупунктуру и часто используется в комбинации. Тлеющая сигара устанавливается на теле в специальном деревянном домике, при этом происходит прогревание активных точек. Полынь обладает дезинфицирующим, успокаивающим и расслабляющим действием.
Этот метод безопасен, так как тлеющий участок сигары не соприкасается с кожей, хотя в некоторых районах Китая применяются и прямые методы, действующие на кожу.
Массаж
Лечебный массаж в Китае практикуют несколько различных школ. Они используют приемы вращения, нажатия одним пальцем, методы мануальной терапии. Приемы традиционного массажа позволяют прорабатывать мышцы и суставы, а также опосредованно действуют на другие органы и ткани, способствуют повышению защитных сил организма.
Цигун
Традиционная китайская гимнастика так же, как и массаж, имеет несколько школ. Движения цигун, плавные, растягивающие и скручивающие, прекрасно подходят как упражнения для позвоночника при остеохондрозе. Приемы цигун не требуют наличия специального оборудования и могут выполняться в домашних условиях. Однако перед этим лучше всего подобрать подходящие упражнения вместе с врачом, а также отработать правильную технику выполнения под руководством квалифицированного специалиста.
Уровень науки и медицины в Китае очень высок, сочетание традиций и инноваций дает поразительные результаты. Примером достижения китайской науки могут служить методы ДНК-терапии и ДНК-вакцины — именно эти методики в настоящее время используются для разработки лечения рака и борьбы с ВИЧ.
Независимо от выбранных методов лечения, не меньшую роль играет профилактика остеохондроза. Что можно сделать для здоровья позвоночника:
- употреблять достаточное количество воды;
- контролировать вес, не переедать;
- подобрать правильную обувь, при необходимости — ортопедические стельки;
- выбрать хороший матрас для сна, не очень мягкий и дающий достаточную поддержку позвоночнику;
- употреблять пищу, богатую коллагеном (рыба, индейка, холодец, различные желе);
- выполнять регулярные физические упражнения;
- отрегулировать высоту рабочего стола и стула с учетом роста.
Что касается альтернативных методов профилактики, хорошо себя зарекомендовали массаж, цигун и акупунктура — по причинам вполне понятным и описанным выше.
Важно помнить, что с болью в спине можно и нужно бороться. Для того чтобы изменить образ жизни, не обязательно дожидаться первых признаков болезни. Можно уже сейчас встать из-за компьютера, размять шею, включить в свой список дел прогулки или массаж. А если остеохондроз позвоночника превратился в проблему, которая мешает жить спокойно, то совместные усилия науки и традиционной медицины помогут вернуть здоровье и радость движения.
Лечение заболеваний в традиционной китайской медицине направлено на оздоровление всего организма в целом. При остеохондрозе позвоночника может применяться рефлексотерапия в сочетании с множеством достижений традиционной медицины. Однако для успешной практики необходимы глубокие знания.
Лицензия на осуществление медицинской деятельности № ЛО-77-01-000991
от 30 декабря 2008 года выдана Департаментом здравоохранения города Москвы
Диагностика остеохондроза – это комплекс методов обследования, в результате которых удается установить состояние хрящевой ткани межпозвоночных дисков и исключить другие возможные заболевания со схожей клинической картиной.
Начинается диагностика остеохондроза позвоночника с посещения врача. Это может быть вертебролог или невролог. Как правило, участковый терапевт в городской поликлинике не обладает достаточной компетенцией и профессиональным опытом для того, чтобы дифференцировать это заболевание от других возможных патологий опорно-двигательного аппарата человека. Он так же не может разработать эффективный и безопасный индивидуальный курс лечения, поскольку руководствуется в своей работе в первую очередь медико-экономическими стандартами.
Диагностика остеохондроза позвоночника включает в себя несколько этапов:
- осмотр специалистом в области вертебрологии и проведение функциональных диагностических тестов;
- рентгенографическое исследование позвоночного столба в нескольких проекциях;
- КТ или МРТ обследование;
- УЗИ внутренних органов и окружающих позвоночный столб мягких тканей;
- УЗДГ назначается при шейном и поясничном остеохондрозе.
После проведения всех необходимых обследований врач устанавливает точный диагноз. У остеохондроза существует несколько стадий и очень важно в процессе обследования провести не только дифференциальную диагностику с другими потенциальными патологиями, но и установить степень разрушения хрящевой ткани межпозвоночных дисков.
Предлагаем узнать о том, что такое остеохондроз, как он развивается и через какие стадии проходит. Итак, это заболевание представляет собой дегенеративное дистрофическое разрушение хрящевой ткани межпозвоночных дисков. Каждый из них состоит из плотной фиброзной оболочки (кольца) и внутреннего студенистого тела (пульпозного ядра). У этих структур нет собственной кровеносной и лимфатической сети. Поэтому поступление жидкости и питательных веществ в хрящевые ткани возможно только при диффузном обмене.
Он осуществляется с окружающими позвоночный столб паравертебральными мышцами и замыкательными пластинками, которые отделяют тела позвонков от дисков. При сжатии эти структуры выделяют жидкость, обогащенную кислородом и питательными веществами. Хрящевая ткань фиброзного кольца эту жидкость усваивает и передает пульпозному ядру.
При нарушении диффузного обмена происходит следующее:
- фиброзное кольцо обезвоживается, покрывается сеточкой трещин и отложением солей кальция, что влечет за собой невозможность полноценно усваивать жидкость при диффузном обмене с окружающими мышцами;
- увеличивается амортизационная и механическая нагрузка на замыкательные пластинки, в них запускается процесс склерозирования капиллярного кровеносного русла, они также утрачивают способность осуществлять диффузное питание хрящевых тканей диска;
- фиброзное кольцо начинает забирать жидкость из тканей пульпозного ядра, оно теряет свой объем и уже не способность обеспечивать достаточную высоту межпозвоночного диска и равномерное распределение амортизационной нагрузки (стадия протрузии);
- в дальнейшем происходит разрыв фиброзной оболочки, если не произошло выпадение части пульпозного ядра, то это стадия экструзии, если произошло – то межпозвоночной грыжи;
- последняя стадия остеохондроза – секвестрование грыжи (отделение части и полностью всего пульпозного ядра от фиброзного кольца, требует немедленного хирургического вмешательства).
На каждой стадии остеохондроза возможно применение тех или иных методов лечения. Поэтому в процессе проведения диагностики очень важно установить степень разрушения диска и присутствие осложнений.
Особенности диагностики остеохондроза поясничного отдела позвоночника
Диагностика остеохондроза поясничного отдела имеет свои отличительные особенности. Здесь важно исключить вероятность выпадения межпозвоночной грыжи диска L5-S1. Это условный центр тяжести человеческого тела. На него приходится максимальная физическая нагрузка во время совершения любого движения тела. Поэтому даже в молодом возрасте может произойти разрыв фиброзного кольца данного диска и выпадет межпозвонковая грыжа.
В процессе первичной консультации опытный врач собирает данные анамнеза – они позволяют точно установить причину развития остеохондроза. Так, поясничный остеохондроз часто развивается под влиянием следующих факторов риска:
- ведение малоподвижного сидячего образа жизни без регулярных и адекватных физических нагрузок на мышечный каркас спины и поясницы;
- избыточная масса тела, при которой каждый лишний килограмм создает значительное увеличение уровня давления на межпозвоночные диски;
- тяжелый физический труд сопряженный с подъемом и переноской тяжестей, длительным нахождением в статичной позе;
- нарушение правил эргономики при организации рабочего и спального места;
- ношение неправильно подобранной обуви;
- неправильная постановка стопы в виде плоскостопия и косолапости;
- искривление нижних конечностей и позвоночного столба;
- нарушение обмена веществ и замедление метаболизма.
Диагностика остеохондроза поясничного отдела позвоночника после сбора анамнеза может включать в себя и ряд дополнительных обследований. Например, если у пациента выявлен избыточный вес, то ему будет рекомендована консультация эндокринолога и диетолога, показана сдача биохимического анализа крови с определением уровня холестерина и глюкозы.
Основные методы диагностики остеохондроза позвоночника
Современные методы диагностики остеохондроза включают в себя пальпацию, рентгенографический снимок, КТ м МРТ обследование. Есть и другие виды лабораторных клинических исследований. Поговорим о них боле детально.
Начнем с визуального осмотра и пальпации. В ходе осмотра пациента помимо сбора анамнеза, врач:
- оценивает внешний вид пациента, необходимость занимать им вынужденное положение, состояние кожных покровов, подкожной жировой клетчатки;
- проводит пальпацию остистых отростков и оценивает степень натяжения паравертебральных мышц;
- проверяет симптом Пастернацкого с целью исключения почечной патологии;
- может пальпировать переднюю стенку живота с целью исключения патологии внутренних органов, дающей болевой синдром в области поясницы;
- проводит ряд функциональных диагностических текстов, позволяющих локализовать патологические изменения в позвоночном столбе;
- проверяет кожную чувствительность и сухожильные рефлексы и т.д.
По результатам осмотра врач может поставить лишь предварительный диагноз. Затем будут проведены обследования, которые позволят дифференцировать остеохондроз от других заболеваний и установить точный диагноз.
Рентгенографический снимок при диагностике поясничного остеохондроза имеет важнейшее значение. С его помощью можно исключить деформацию тел позвонков, образование на их поверхностях остеофитов (костных наростов), возникновение трещин и компрессионных перелом. На рентгенографическом снимке видны косвенные признаки развития остеохондроза – снижение высоты межпозвоночных промежутков. Также это обследование позволяет увидеть смещение тел позвонков по типу ретролистеза и антелистеза, искривление позвоночного столба и разрушение межпозвоночных суставов.
Новые методы диагностики остеохондроза позвоночника, такие как магнитно-резонансная томограмма (МРТ) позволяют визуализировать в режиме реального времени состояние хрящевых тканей межпозвоночных дисков. Это позволяет установить точную локализацию протрузии или грыжи диска, их размеры.
При шейном остеохондрозе дополнительно может проводиться УЗДГ. Это сканирование сосудов шеи и головы позволяет исключить вероятность развития такого серьезного осложнения как синдром задней вертебральной артерии. При поясничном остеохондрозе УЗДГ показано в случае, если есть подозрение на тромбоз вен и развитие нарушения гемодинамики в полости малого таза.
УЗИ внутренних органов брюшной полости и малого таза показано в том случае, если у врача есть подозрение на патологии печени, желчного пузыря, поджелудочной железы. Их поражение часто дает острый болевой синдром в области поясницы, имитируя остеохондроз.
Дифференциальная диагностика остеохондроза поясничного отдела
Дифференциальная диагностика при остеохондрозе в первую очередь проводится с почечной патологией. Отличительные признаки заболеваний почек и мочевыделительной системы:
- общая интоксикация и слабость;
- повышение температуры тела при инфекционном воспалительном процессе;
- задержки мочевыделения и болезненность в его процессе;
- положительный симптом Пастернацкого;
- отеки на лице или ногах.
При постановке диагноза поясничный остеохондроз дифференциальная диагностика также проводится с остеоартрозом пояснично-крестцовых сочленений. Эти суставы обеспечивают прикрепление нижних конечностей к позвоночному столбу. На них оказывается огромное амортизационное воздействие. Поэтому даже в возрасте 30 – 40 лет у пациента может развиваться деформирующий артроза подвздошно-крестцового сустава. Дифференцировать это состояние очень сложно. Врач невролог для этих целей может провести диагностическую блокаду суставной полости.
Помимо этого дифференциальная диагностика остеохондроза поясничного отдела проводится с плекситом, невритом, синдромом грушевидной мышцы и конского хвоста, искривлением позвоночника, смещением тела позвонка, болезнью Бехтерева, системной красной волчанкой и т.д.
Как видите, с подобными симптомами может развиваться большое количество разных заболеваний. Поэтому настоятельно рекомендуем вам не заниматься самостоятельной диагностикой и лечением. Подыщите хорошую клинику мануальной терапии по месту жительства и обратитесь за помощью туда.
Имеются противопоказания, необходима консультация специалиста.

Первая степень остеохондроза , вторая, третья, четвёртая… Нисходящие ступеньки, ведущие к неугасимой боли, нарушению мобильности и нередко к инвалидности, причём вовсе не обязательно в старческом возрасте. Если такая перспектива вас мало привлекает, то стоит быть во всеоружии, чтобы опознать врага как можно раньше и дать ему отпор. А повстречать остеохондроз на своём жизненном пути, согласно статистике, приходится 85 % людей. И успех в борьбе с ним во многом зависит именно от того, на какой стадии заболевания она начата.
1-я степень остеохондроза
Болезнь подкрадывается незаметно, настигая тех, кто ведёт малоподвижный образ жизни, в возрасте примерно после 25 лет. Из-за обменных нарушений межпозвонковые диски постепенно обезвоживаются, утрачивают упругость, и высота их несколько снижается. То есть диски сплющиваются под тяжестью тел позвонков.
Бессимптомное течение остеохондроза сменяется возникновением дискалгий – лёгких болевых ощущений в районе деформирующихся дисков из-за возросшего давления на близрасположенные нервные волокна. Боль носит эпизодический характер,усиливаясь после долгого сидения, стояния, поднятия тяжестей, работы в полусогнутом положении или резких наклонов, поворотов туловища.
О необходимости лечения на этой стадии вопроса обычно не встаёт, так как большинство людей даже не догадываются о развивающемся недуге. Увы, упускается драгоценное время, когда затормозить остеохондроз больше всего шансов. Причём раз болезнь однажды дала о себе знать, усиленная забота о хрящевой ткани (именно она составляет основу дисков) должна стать пожизненной.
2-я степень остеохондроза
Она характеризуется ослаблением и началом растрескивания фиброзного кольца, внутри которого заключено студенистое ядро. Выпячивания диска за предназначенные ему пределы усиливаются – возникают протрузии диска. В связи со значительным уменьшением их высоты в соответствующем отделе позвоночника имеет место нестабильность. Поэтому человек ощущает там выраженный дискомфорт, быстро устаёт сидеть в одной позе. Могут возникать спондилолистез (смещение позвонков), подвывихи позвонков, сколиоз.
На этой стадии остеохондроза многие люди обращаются за медицинской помощью. И вполне своевременно, так как остановить остеохондроз и способствовать восстановлению здоровья позвоночника на этой стадии вполне реально.
3-я степень остеохондроза
Прогрессирование дегенеративно-дистрофических процессов ведёт к разрыву фиброзного кольца и вытеканию пульпозного ядра, то есть к межпозвонковой грыже. 3-я стадия остеохондроза обычно характеризуется острой болью, отёчностью, воспалением близлежащих тканей, нарушением проводимости в нервно-мышечном аппарате, что связано с защемлением спинномозговых нервных окончаний.
Это уже необратимая фаза заболевания. В случае крупной грыжи и сильного защемления нервов проводится операция. Но в большинстве случаев грыжи со временем уменьшаются (усыхают) сами, и боль отступает. Однако позвоночник уже не будет целостным: амортизация между позвонками навсегда нарушена.
Однако и на этой стадии лечение целесообразно, необходимо. Чтобы остановить дальнейшие деструктивные изменения в других позвоночных дисках, а также телах позвонков,важно нормализовать минеральный обмен, ведь метаболические нарушения всегда сопровождают костно-суставные патологии.
4-я степень остеохондроза
Отсутствие амортизации между позвонками способствует их чрезмерному сближению, из-за чего развиваются спондилоартроз ( артроз межпозвонковых суставов), спондилолистез (смещение суставов). Происходит сильная деформация тел позвонков – их уплощение, разрастание в ширину, замещение фиброзного кольца костными выростами. Всё это ещё больше ограничивает подвижность позвоночника, служит причиной боли и может привести к инвалидности. Вернуть человека к полноценной, активной жизни на этой стадии уже невозможно. Главная цель терапии в этом случае – притормаживание дальнейшей деструкции.
Натуральные средства в помощь хрящевой ткани при любой степени остеохондроза
Какие рекомендации получают обычно пациенты с диагнозом остеохондроз? В большинстве случаев в рамках обслуживания по полису ОМС больным выписываются:
- нестероидные противовоспалительные средства (НПВС) для купирования боли и воспаления;
- миорелаксанты для снятия мышечных зажимов;
- хондропротекторы на основе хондроитина и глюкозамина (материала для обновления хрящевой ткани).
НПВС и миорелаксанты направлены не на лечение причины остеохондроза, а на снятие симптомов остеохондроза. При этом обладают широким спектром опасных побочных эффектов , и их приём дольше недели крайне не желателен. Однако боль за неделю в подавляющем большинстве случаев никуда не исчезает.
Хондроитин и глюкозамин, по результатам многих исследований, не эффективны. Это и понятно. Ведь они поставляют лишь стройматериалы для хрящевой ткани, тогда как в гораздо большей степени нужны сами строители, то есть хрящевые клетки – хондроциты.
А вот их количество способны увеличить факторы роста (ИФР-1), вырабатываемые печенью. Среди натуральных веществ нашлось такое, которое активно действует на печень именно таким образом, что она начинает усиленно синтезировать эти биохимические факторы размножения клеток хряща. Таким веществом оказался гликозид тараксацин,которым богаты корни одуванчика, что позволило изготавливать на их основе препарат для восстановления хрящевой ткани.
Кроме того, для оздоровления позвоночника требуется питание , богатое массой витаминов и минералов. Помочь обеспечить всю их полноту могут натуральные витамины на основе растений и пчелопродуктов. Их явное преимущество перед синтетическим и витаминно-минеральными комплексами – лучшая усваиваемость человеческим организмом. А ещё важно позаботиться о расширении сети капилляров, по которым питание сможет быть доставлено к нуждающимся участкам хряща (точнее – надхрящницы). Здесь незаменим будет биофлавоноид дигидрокверцетин – эталонный антиоксидант и сосудопротектор.
Читайте также:


