Алгоритм диагностики высыпаний у новорожденных - схема
Добавил пользователь Владимир З. Обновлено: 21.01.2026
Высыпания на коже младенцев: причины, методы лечения и предотвращения
Младенцы в первые месяцы жизни склонны к разного рода раздражениям и высыпаниям на участках своего тела. Явление это вполне нормальное и в большинстве случаев считается нормой. Это связано с тем, что организм малыша еще очень уязвим, и он только начинает приспосабливаться к внешним и внутренним факторам, способным негативно повлиять на состояние ребенка. К тому же до двух- трех месяцев младенец сталкивается с гормональной перестройкой, что, зачастую, и вызывает подобные реакции. Следовательно, не всегда сыпь является причиной для беспокойства и паники, но лучше всего определить природу возникновения и способы лечения сможет специалист. Существует ряд причин, которые провоцируют появление прыщиков, пятен или покраснений на коже новорожденного:
- гормональная сыпь;
- потница;
- дерматит;
- крапивница;
- пищевая аллергия;
- инфекции и вирусы.
В 70% случаев, сыпь возникает именно на гормональном фоне, что совершенно нормально и не требует лечения, особенно медикаментозного. Это связано с получением материнских гормонов еще будучи в утробе, и последующей адаптацией к новым условиям. Распространяется на лбу, висках, на затылке под волосами. Проходит самостоятельно, обычно в течении нескольких дней. В этом случае матери рекомендуется просто ежедневно купать малыша в кипяченой воде с добавлением травяного раствора (череды).
В жаркое время года нежная кожа малыша вдвойне склонна к различным проявлениям из-за пересушивания на солнце. Уязвимыми, так же, становятся все места, подверженные появлению пота. Потница не опасна для жизни малыша, но способна причинять ему дискомфорт в местах своей локализации. Следует чаще купать свое чадо, проветривать помещение, по возможности, поддерживать оптимальную влажность там, где малыш проводит большую часть времени. Разумеется, не стоит одевать ребенка в одежду, в которой ему будет жарко и не комфортно. Полезно давать время побыть грудничку без одежды и памперса, чтобы кожа имела возможность дышать. Кроме того, маленькие вещи рекомендуется всегда стирать только с использованием детского специального порошка, после чего проглаживать их с двух сторон.
Аллергическая сыпь
В любом из случаев, родителям рекомендуется консультация врача, с целью определения причины высыпаний на теле грудничка. Если же специалист обнаружит аллергию, то необходимо выявить ее форму и раздражителя. Как правило, возбудителем может быть следующее:
- реакция организма на погоду (на солнце или холода);
- пищевая аллергия (при чем продукт-аллерген может употребить как малыш, так и мама, если первый находится на грудном вскармливании);
- наследственность (ребенок попадает в зону риска, если хотя бы один из его родителей предрасположен к аллергии);
- косметические средства;
- шерсть животных, пыль, пыльца;
- прививочные вакцины.
Когда причина сыпи уже известна, следующим важным шагом является полное исключение раздражителя. Сделать это будет проще в тех случаях, когда причина кроется во внешних факторах, которыми просто перестают пользоваться (если это крема, присыпки, стиральные вещества и прочие средства гигиены).
В том случае, когда кожные проявления стали результатом употреблении тех или иных продуктов, то важно исключить сам продукт. Первые признаки могут появиться уже спустя час- полтора после употребления в пищу аллергена. Кормящие грудью матери, должны обязательно соблюдать диету и отказаться от острого, жирного, шоколада, яркоокрашенных фруктов и овощей, алкоголя. В подобных случаях, избавиться от сыпи будет сложнее, поскольку продукт должен перевариться кишечником, покинуть организм малыша и только после этого пятна на теле начнут исчезать. Следует знать, что когда возбудитель попадает к малышу через молоко матери, то процесс затягивается и выздоровление наступает спустя две недели.
Родители, которые сами страдают аллергией, должны быть предельно внимательны к тому, что их ребенка окружает и что он ест. К сожалению, такие малыши больше других склонны к кожным заболеваниям. При этом раздражитель взрослого и младенца может быть совершенно разным. На генном уровне передается лишь сама предрасположенность.
Почти всегда аллергию, как заболевание, можно предотвратить. Для этого потребуется выполнение несложных требований:
- поддержание идеальной чистоты в помещении, частая влажная уборка и проветривание;
- введение прикорма не ранее четырех месяцев от рождения, а в отдельных случаях -не раньше шести. При этом важно не переусердствовать: если вводимый продукт не подошел, то повторно его следует предложить малышу через одну-две недели;
- соблюдение диеты кормящей матерью. Употребление большого количества жидкости, бульонов и супов. Полное исключение вредных продуктов;
- не стоит заниматься самолечением и пытаться предотвратить ту или иную реакцию при помощи медикаментов без соответствующих рекомендаций врача;
- соблюдение гигиены и совместный здоровый образ жизни матери и малыша.
Прогулки на свежем воздухе, купание, закаливание положительно отразятся на здоровье всех членов семьи.
Крапивница и дерматит так же являются разновидностью аллергических реакций. В первом случае происходит внезапное появление зудящих волдырей на любых участках тела. Такие симптомы могут проявиться от укусов насекомых, от взаимодействия с химическими препаратами и от употребления в пищу сильных аллергенов, таких как коровье молоко, орехи, мед. Важно учитывать, что длительное воздействие возбудителя способно ухудшить состояние грудничка, перерасти в отек и осложнить, при этом, дыхание. Поэтому необходимо максимально быстро избавиться от присутствия раздражителя и обратиться к врачу. Лечение происходит при помощи антигистаминных и седативных средств.
Дерматит, как и другие виды аллергии, провоцируется длительным воздействием раздражителя, повышенной чувствительностью и предрасположенностью к подобным проявлениям. Симптомами являются воспаления определенных участков кожного покрова ребенка (чаще всего это руки, пах, щеки), возможно жжение и дискомфорт. Дерматит подразделяется на несколько видов:
- пеленочный (долгое взаимодействие нежной кожи с раздражителями, в качестве которых выступают мокрые пеленки, подгузники. Здесь следует чаще менять подгузник и подмывать младенца проточной теплой водой перед каждой заменой.
- Влажные салфетки использовать только по необходимости, а под подгузник наносить специальный защитный крем.);
- атопический (вспышка происходит на иммунном уровне, как ответ организма на дыхательные и контактные раздражители. Локализуется на щеках, бедрах, руках. Характеризуется шелушением очагов.);
- аллергический (недостаток витаминов в организме, употребление аллергических возбудителей в пищу, недостаток свежего воздуха, капризность, гиперактивность).
Как и в других случаях, очень важно максимально быстро поставить диагноз и приступить к лечению, дабы исключить переход в хроническую форму. Из рациона младенца должны быть исключены все продукты-аллергены, для снижения зуда врач назначит применение крема или мази, а также пропишет необходимые медикаменты для устранения причин. Стоит понимать, что проблема всегда кроется внутри, и важно не просто устранить внешние симптомы, но и полностью истребить первоначальную причину возникновения заболевания.
Когда аллергия проявляется на фоне проведения прививок малышу, то важно заранее учесть предрасположенность ребенка, предупредить об этом доктора и соблюсти ряд мероприятий, предшествующих вакцинации. К таким мероприятиям относят следующее:
- сдача анализов;
- применение антигистаминных препаратов за два-три дня перед прививкой;
- пристальное наблюдение в день вакцинации и отказ от новых продуктов.
Родителям необходимо знать, что любая вакцина содержит в себе потенциального возбудителя. Им может быть белок куриного яйца, желатин и прочие компоненты, входящие в состав препарата. Поэтому, после того, как прививка уже сделана, нужно пробыть с ребенком в медицинском учреждении около получаса, с целью наблюдения и принятия мер, в случае необходимости. Чаще всего, врачи не рекомендуют отправляться на прогулки в день проведения вакцинации, особенно если малыш еще совсем маленький и неокрепший. Наблюдать же за общим состоянием и возможными изменениями потребуется в течении двух недель.
Сыпь, вызванная инфекциями и вирусами
Распознать этиологию образования сыпи на коже малыша и назначить необходимость лечения может только специалист. Но в тех случаях, когда кожные проявления сопровождаются повышением температуры, нарушением стула, рвотой, затруднениями дыхания, то скорее всего природа заболевания напрямую связана с инфекцией.
Инфекционные высыпания вызваны такими заболеваниями, как:
Помогать малышу в этот период рекомендуется, отталкиваясь от появляющихся симптомов: жаропонижающие, спреи для горла, назальные капли, а так же соблюдение постельного режима и частое употребление жидкости. Лечение может происходить как дома, так и в стационаре, под наблюдением доктора, дабы исключить возможность осложнений).
Правильно поставить диагноз вам поможет специалист дерматолог или аллерголог. Для этого необходимо сдать анализы, и, если потребуется, соскоб кожи. Немаловажную роль играют и внешние факторы, характер высыпаний, их локализация, а так же сопутствующие ухудшения состояния младенца.
В любом случае, необходимо выполнять все предписания врача, касаемо лечения и соблюдения тех или иных правил. На продолжительность аллергии особое влияние оказывает и иммунитет ребенка: чем он крепче, тем скорее справится с недугом. От родителей требуется не впадать в панику, а вовремя заметить малейшее проявление симптомов и скорейшее обращение к врачу.
В 70% случаев, сыпь возникает именно на гормональном фоне, что совершенно нормально и не требует лечения, особенно медикаментозного. Это связано с получением материнских гормонов еще будучи в утробе, и последующей адаптацией к новым условиям. Распространяется на лбу, висках, на затылке под волосами. Проходит самостоятельно, обычно в течении нескольких дней. В этом случае матери рекомендуется просто ежедневно купать малыша в кипяченой воде с добавлением травяного раствора (череды).
В жаркое время года нежная кожа малыша вдвойне склонна к различным проявлениям из-за пересушивания на солнце. Уязвимыми, так же, становятся все места, подверженные появлению пота. Потница не опасна для жизни малыша, но способна причинять ему дискомфорт в местах своей локализации. Следует чаще купать свое чадо, проветривать помещение, по возможности, поддерживать оптимальную влажность там, где малыш проводит большую часть времени. Разумеется, не стоит одевать ребенка в одежду, в которой ему будет жарко и не комфортно. Полезно давать время побыть грудничку без одежды и памперса, чтобы кожа имела возможность дышать. Кроме того, маленькие вещи рекомендуется всегда стирать только с использованием детского специального порошка, после чего проглаживать их с двух сторон.
Дифференциальная диагностика кожных сыпей у детей
В практике врача-педиатра достаточно часто встречаются пациенты с сыпью, требующие детализации и постановки диагноза. При условии большого опыта у врача постановка диагноза в большинстве случаев не вызывает затруднений.
В практике врача-педиатра достаточно часто встречаются пациенты с сыпью, требующие детализации и постановки диагноза. При условии большого опыта у врача постановка диагноза в большинстве случаев не вызывает затруднений. Однако редкие заболевания с поражением кожи далеко не всегда диагностируются; как правило, такие пациенты наблюдаются с ошибочным диагнозом, получая при этом неадекватное лечение. В таких случаях огромное значение имеет квалификация врача, в связи с этим повышение профессионального уровня и расширение его знаний в этой области представляется весьма актуальным.
Как проводить диагностический поиск, если у вашего пациента сыпь? Как правило, диагноз основывается на осмотре и на ощупывании кожи. Важно не только осмотреть кожу, но и распознать то, что вы увидели. Это означает отграничить главные симптомы от второстепенных. При этом построение правильного диагноза возможно только на основе оценки симптомов заболевания и их правильного последующего анализа, подтвержденных при необходимости дополнительными методами исследований. Следовательно, при дифференциальной диагностике кожных сыпей эффективным является сопоставление данных клинического осмотра и результатов лабораторных, морфологических и инструментальных методов исследования.
При заболеваниях с поражением кожи в первую очередь необходимо распознать типичный элемент сыпи, или первичный элемент, а затем следует уточнить характер распределения элементов сыпи.
К первичным элементам кожной сыпи относятся пятно, узелок, бугорок, узел, пузырек, пузырь, гнойничок, волдырь.
Пятно — участок эпидермиса, отличающийся по цвету от остальной кожи и находящийся с ней на одном уровне. Выделяют малые (размером менее 1 см) и большие (размером более 1 см) пятна. В зависимости от цвета пятна могут быть эритемными, геморрагическими, телеангиэктатическими, дисхромическими.
Эритемные пятна обусловлены нарушениями кровообращения и являются выражением воспалительных процессов, инфекционных болезней, вазомоторных, психических расстройств, механических, физических, химических и др. раздражителей. При нажатии пальцем они исчезают полностью или почти полностью.
Геморрагические пятна обусловлены кровоизлияниями на кожу и отличаются от эритемных тем, что не исчезают при давлении, а от пигментированных пятен их отличает сравнительное быстрое изменение окраски. Цвет геморрагических пятен изменяется от ярко-красного до желтого (точечные геморрагические пятна называют петехиями, множественные, небольшой величины — пурпурой, линейные — вибисек, более крупные неправильных очертаний — экхимозами, значительными кровоподтеками).
Телеангиэктатические пятна являются результатом стойкого расширения поверхностных кожных сосудов и капилляров, образующих ограниченные пятна или мелкие сосудистые сетки.
Дисхромические пятна обусловлены увеличением (гиперхромные), уменьшением (гипохромные) или полным (ахромические) отсутствием кожного пигмента (меланина).
Узелок или папула — плотные, выступающие над окружающей поверхностью образования диаметром 1-5 см. Цвет папул варьирует от красного, красно-бурого до серовато-желтого или цвета нормальной кожи. Поверхность может быть гладкой, блестящей, а может покрываться обильным количеством чешуек. По своей форме узелки могут быть выпуклыми, куполообразными или остроконечными.
Бугорок — инфильтративный элемент, расположенный в дерме, возвышающийся в дерме, плотной или тестоватой консистенции.
Узел — крупный инфильтративный плотный элемент шаровидной или овоидной формы, располагающийся в глубоких слоях дермы и подкожной жировой клетчатки.
Бляшка — плоский элемент различных размеров, плотной консистенции, выступающий над уровнем кожи и не распространяющийся в глубь ее, часто образуется в результате слияния папул.
Пузырек (везикула) — полостной поверхностный элемент, наполненный серозным прозрачным содержимым.
Пузырь (булла) — крупный полостной элемент, возвышающийся над поверхностью кожи, круглой или овальной формы, содержащий жидкость.
Гнойничок (пустула) — полостной элемент различных размеров, содержащий гной.
Волдырь (уртика) — бесполостной элемент, возникающий за счет острого ограниченного отека сосочкового слоя дермы.
Комедоны — роговые пробки, пропитанные секретом сальных желез, задерживающиеся в волосяных фолликулах. Различают открытые (черные) и закрытые (белые) комедоны.
Первичные элементы кожи могут сопровождаться вторичными морфологическими элементами, к которым относятся чешуйки, корки, ссадины, трещины, эрозии (язва), рубец, лихенификация.
Чешуйки. Разрыхленные, отторгнувшиеся роговые пластинки, потерявшие связь с подлежащими тканями.
Корка — ссохшийся экссудат, по виду бывают серозные, геморрагические, гнойные.
Ссадина (экскориация) — возникает вследствие механического повреждения кожи (расчесы, царапины). В зависимости от интенсивности повреждения ссадины бывают поверхностные (в пределах эпидермиса) или глубокие (в толще дермы).
Трещины — дефект кожи вследствие линейного ее разрыва при длительной воспалительной инфильтрации, сухости и утрате эластичности кожи.
Эрозия — поверхностный дефект в пределах эпидермиса, образующийся после вскрытия экссудативных первичных элементов (пузырька, пузыря, гнойничка).
Язва — глубокий дефект кожи — дермы и подкожной клетчатки.
Рубец — новообразованная ткань кожи, возникающая в местах глубоких ее повреждений для замещения этого дефекта грубой волокнистой соединительной тканью.
Лихенификация — утолщение кожи вследствие различных воспалительных инфильтратов.
Наиболее часто встречающиеся сочетания первичных элементов кожи, которые важны для проведения дифференциальной диагностики.
1. Папулезно-сквамозные высыпания (папулы и бляшки) с шелушением встречаются при таких заболеваниях:
Сепсис новорожденных. Современные проблемы диагностики и лечения
В последние десятилетия проблема сепсиса новорожденных вновь приобретает актуальность. Как известно, в 80-е годы XX столетия наметилось снижение числа случаев этого грозного заболевания вследствие расширения спектра антибактериальной и иммунозаместительной терапии. Однако сейчас частота сепсиса у новорожденных увеличилась и составляет 0,1-0,2% у доношенных и 1-1,5% у недоношенных малышей [1, 2, 3].
Современные подходы к выявлению, а также дифференциальной диагностике и лечению неонатального сепсиса во многом определяются изменениями этиопатогенеза болезни, расшифровкой ее тонких патогенетических механизмов (дисбаланс цитокиновой системы), что позволило Российской ассоциации специалистов перинатальной медицины в 2000 году сформулировать определение понятия «сепсис».
Итак, сепсис (в том числе неонатальный) - это бактериальное инфекционное заболевание с ациклическим течением, наличием очага гнойного воспаления и/или бактериемии, системной воспалительной реакции и полиорганной недостаточностью. В этом определении уже заложены основные компоненты клинической диагностики сепсиса, которая начинается с детального сбора анамнеза для выявления факторов высокого риска бактериального инфицирования плода и новорожденного, а также для оценки факторов риска генерализации инфекции [4, 5].
Факторы высокого риска бактериального инфицирования плода и новорожденного
- Инфекционно-воспалительные заболевания у беременной (пиелонефрит, аднексит, кольпит).
- Инфекции у родильницы (эндометрит, мастит).
- Безводный период в родах > 6 часов.
- Признаки инфицирования амниона («грязные» воды, наложения на плаценте).
- Внебольничные роды.
Факторы высокого риска генерализации бактериальной инфекции (факторы макроорганизма)
Вирусные экзантемы в практике педиатра
В повседневной практике педиатру часто приходится сталкиваться с различными изменениями на коже пациентов. По статистике, различные поражения кожи являются причиной почти 30% всех обращений к педиатру. Иногда это только дерматологические проблемы, иногда высыпания являются проявлениями аллергической или соматической патологии, но в последнее время существенно вырос процент дерматологических проявлений инфекционных заболеваний. Иными словами, синдром инфекционной экзантемы прочно входит в нашу практику и требует определенной осведомленности, так как порой он является одним из главных диагностических признаков, позволяющих своевременно поставить диагноз и избежать тяжелых последствий.
Экзантемы являются одним из наиболее ярких и значимых в диагностическом и дифференциально-диагностическом отношении симптомов. Они встречаются при многих инфекционных заболеваниях, которые даже получили название экзантематозных (корь, краснуха, скарлатина, брюшной и сыпной тифы, ветряная оспа, герпетические инфекции). При них сыпь - обязательный компонент клинической картины заболевания, вокруг нее как бы разворачивается диагностический процесс, на нее опирается и дифференциальный диагноз. Существует также группа инфекций, при которых сыпь встречается, но она непостоянна и эфемерна. Такого рода экзантемы возможны при многих вирусных инфекциях (энтеро- и аденовирусных, ЦМВ, ЭБВ и др.). В этих случаях диагностическая ценность экзантем невелика.
Экзантема почти всегда сосуществует с энантемой, причем последняя обычно появляется за несколько часов или 1-2 дня до экзантемы. Например, обнаружение розеол или петехий на небе у больного с симптомами ОРВИ позволит доктору заподозрить герпетическую инфекцию, сыпной тиф или лептоспироз, а пятна Филатова - Коплика являются единственным по-настоящему патогномоничным симптомом кори. Это лишний раз доказывает чрезвычайную важность тщательного осмотра не только кожи, но и слизистых оболочек.
Единой классификации инфекционных экзантем в настоящее время не существует. Наиболее удобно их разделять на генерализованные и локализованные. Классическими называют экзантемы потому, что заболевания, относящиеся к данной группе, всегда протекают с синдромом экзантемы. Атипичные же заболевания сопровождаются высыпаниями часто, но не всегда (рис. 1, 2).
В статье речь пойдет о генерализованных вирусных атипичных экзантемах.
Инфекционная эритема
Инфекционная эритема (син.: эритема Чамера, пятая болезнь, болезнь горящих щек) - это острая детская инфекция, вызываемая парвовирусом В19 с характерными клиническими симптомами: красными отечными бляшками на щеках («нашлепанные» щеки) и кружевной красной сыпью на туловище и конечностях [1, 2] (фото 1). Инкубационный период составляет около 2 недель (4-14 суток), продромальный чаще отсутствует, но в 1/3 случаев может начинаться за 2 суток до появления сыпи и проявляется субфебрильной лихорадкой, недомоганием, головной болью, а иногда катаральными явлениями, тошнотой и рвотой 4.
Рис. 1. Классификация экзантем
Фото 1. Симптом «нашлепанных» щек при инфекционной эритеме
Период разгара начинается с появления сыпи. В 1-й день она возникает на лице в виде мелких красных пятен, которые быстро сливаются, образуя яркую эритему на щеках, что придает больному вид получившего пощечину (симптом «нашлепанных щек»). Через 1-4 дня сыпь на лице разрешается, и одновременно с этим на коже шеи, туловища и разгибательных поверхностях конечностей появляются округлые пятна от розового до ярко-красного цвета и папулы. Изредка поражаются ладони и подошвы. Характерно некоторое центральное просветление, придающее сыпи своеобразный сетчатый, похожий на кружево вид (симптом кружевной сыпи). В большинстве случаев высыпания сопровождаются зудом кожи. Важно помнить, что после появления сыпи вирус не определяется в секрете носоглотки и крови, поэтому больные заразны только в период до появления сыпи.
Рис. 2. Генерализованные экзантемы
Экзантема при парвовирусной инфекции постепенно исчезает в течение 5-9 дней, но при воздействии провоцирующих факторов, таких как солнечное облучение, горячая ванна, холод, физическая нагрузка и стресс, могут персистировать недели и даже месяцы. Исчезает сыпь бесследно.
У части больных на фоне сыпи или после ее исчезновения может отмечаться поражение суставов. Характерно симметричное поражение преимущественно коленных, голеностопных, межфаланговых, пястно-фаланговых суставов. Болевой синдром зависит от тяжести заболевания и может быть слабым или сильным, затрудняющим самостоятельное передвижение, суставы опухшие, болезненные, горячие на ощупь. Течение полиартритов доброкачественное.
В анализе крови в высыпной период выявляется легкая анемия, низкое содержание ретикулоцитов, в ряде случаев - нейтропения, тромбоцитопения, повышенная СОЭ [6]. Для более точной диагностики возможно использовать ПЦР (сыворотка, ликвор, пунктат костного мозга, биоптат кожи и т. д.) для определения ДНК парвовируса. Также применяется метод ИФА с определением в сыворотке крови уровня специфических антител: IgM в сыворотке крови пациента обнаруживаются одновременно с появлением симптомов заболевания (на 12-14-й день после заражения), их уровень достигает максимума на 30-й день, затем снижается в течение 2-3 месяцев. Через 5-7 дней от момента клинических проявлений парвовирусной инфекции появляются IgG, которые сохраняются в течение нескольких лет [7].
Специфической этиотропной терапии парвовирусной инфекции не существует. В зависимости от клинической формы проводится посиндромная терапия.
Внезапная экзантема
Внезапная экзантема (син.: розеола детская, шестая болезнь) - это острая детская инфекция, вызывающаяся вирусом герпеса 6-го типа, реже 7-го типа и сопровождающаяся пятнисто-папулезной экзантемой, возникающей после снижения температуры тела. Вирус герпеса типа 6 был впервые выделен и идентифицирован в 1986 году у больных с лимфопролиферативными заболеваниями, а в 1988 году было доказано, что данный тип вируса является этиологическим агентом внезапной экзантемы. Инфекция, вызванная вирусом герпеса человека типа 6, является актуальной проблемой современной педиатрии, что связано с ее широкой распространенностью: почти все дети инфицируются в возрасте до 3 лет и сохраняют иммунитет на всю жизнь [8, 9]. При данном заболевании четко выражена сезонность - чаще внезапная экзантема регистрируется весной и осенью.
Инкубационный период составляет около 14 дней. Заболевание начинается остро с повышения температуры тела. Лихорадка фебрильная, длится 3-5, а порой и 7 дней, сопровождается интоксикацией, увеличением шейных и затылочных лимфоузлов, инъекцией зева и барабанных перепонок. Нередко отмечается гиперемия и отечность конъюнктивы век, придающая ребенку «сонный» вид и разрешающаяся в первый день экзантемы.
После снижения температуры тела, реже за день до или через сутки после, появляется экзантема. Высыпания вначале появляются на туловище и затем уже распространяются на шею, верхние и нижние конечности, редко - лицо. Представлены округлыми пятнами и папулами до 2-5 мм в диаметре, розового цвета, окруженными белым венчиком, бледнеющими при надавливании. Элементы сыпи редко сливаются и не сопровождаются зудом. Продолжительность высыпаний - от нескольких часов до 3-5 дней, после чего они исчезают бесследно [10, 11]. Особенностью заболевания является то, что, несмотря на болезнь, самочувствие ребенка страдает не сильно, может сохраняться аппетит и активность. В клиническом анализе крови отмечаются лейкопения и нейтропения, лимфоцитоз, могут обнаруживаться атипичные мононуклеары и тромбоцитопения. Течение внезапной экзантемы доброкачественное, склонное к саморазрешению.
Диагноз «розеола» в большинстве случаев не вызывает затруднений и устанавливается, как правило, на основе типичной клинической картины. Для подтверждения диагноза можно использовать серологическую диагностику, однако у многих детей с первичной инфекцией не развивается необходимый для определения уровень IgM [12]. Кроме того, у большинства людей старше 2-летнего возраста имеются антитела к вирусу герпеса типа 6 и для верификации необходимы парные сыворотки: выявление четырехкратного нарастания титра IgG к вирусу герпеса типа 6 или переход отрицательного результата в положительный служат подтверждением диагноза. Также возможно применение ПЦР, с помощью которой можно выявить вирус в тканях (в крови, слюне).
Заболевание склонно к саморазрешению и в подавляющем большинстве случаев не требует специфического лечения.
Инфекционный мононуклеоз
Инфекционный мононуклеоз - это острое инфекционное заболевание, вызываемое вирусами группы герпесов, наиболее часто ЭБВ, и характеризующееся лихорадочным состоянием, ангиной, увеличением лимфатических узлов, печени и селезенки, лимфоцитозом, появлением атипичных мононуклеаров в периферической крови [13].
ЭБВ повсеместно распространен среди человеческой популяции, им поражено 80-100% населения земного шара [14, 15]. Большинство детей инфицируется к 3 годам, а все население - к совершеннолетию. Максимальная заболеваемость отмечается в 4-6 лет и подростковом возрасте. Выражена сезонность -с весенним пиком и незначительным подъемом в октябре. Характерны подъемы заболеваемости каждые 6-7 лет.
Инкубационный период составляет от 2 недель до 2 месяцев. Основной симптомокомплекс включает следующие ведущие симптомы:
Заболевание в большинстве случаев начинается остро, с подъема температуры тела до высоких цифр. Обычно весь симптомокомплекс разворачивается к концу первой недели. Наиболее ранними клиническими проявлениями являются: повышение температуры тела; припухание шейных лимфатических узлов; наложения на миндалинах; затруднение носового дыхания. К концу первой недели от начала заболевания у большинства больных уже пальпируются увеличенная печень и селезенка, в крови появляются атипичные мононуклеары.
Помимо основного симптомокомплекса, при инфекционном мононуклеозе часто отмечаются различные изменения кожи и слизистых оболочек, появляющиеся в разгар заболевания и не связанные с приемом лекарственных препаратов. Практически постоянным симптомом является одутловатость лица и отечность век, что связано с лимфостазом, возникающем при поражении носоглотки и лимфатических узлов. Также нередко на слизистой оболочке полости рта появляются энантема и петехии. В разгар заболевания часто наблюдаются различные высыпания на коже. Сыпь может быть точечной (скарлатиноподобной), пятнисто-папулезной (кореподобной), уртикарной, геморрагической. Сыпь появляется на 3-14-й день заболевания, может держаться до 10 дней и разрешается бесследно. Отличительной чертой является ее большая интенсивность на акральных участках, где она обычно сливается и дольше держится. Экзантема не зудит и проходит бесследно.
Нельзя не упомянуть еще об одном очень характерном проявлении инфекционного мононуклеоза - появлении сыпи после назначения антибиотиков пенициллинового ряда [16]. Сыпь возникает, как правило, на 3-4-й день от начала приема антибиотиков, располагается преимущественно на туловище, представлена пятнисто-папулезной сливающейся экзантемой (кореподобный характер). Некоторые элементы сыпи могут быть более интенсивно окрашены в центре. Сыпь разрешается самостоятельно без шелушения и пигментации. Важным моментом является то, что данная экзантема не является проявлением аллергической реакции на лекарственный препарат: пациенты как до, так и после ЭБВ-инфекции могут хорошо переносить антибактериальные препараты пенициллинового ряда. Эта реакция до конца не изучена и на данный момент рассматривается как взаимодействие вируса и лекарственного препарата. Отличительными чертами такой сыпи являются следующие:
Инфекционный мононуклеоз в большинстве случаев протекает гладко, без осложнений. Заболевание заканчивается через 2-4 недели. В некоторых случаях по истечении этого срока сохраняются остаточные проявления болезни.
Этиотропнаятерапия инфекционногомононуклеоза окончательно не разработана. При среднетяжелой и тяжелой формах можно использовать препараты рекомбинантного интерферона (виферон), индукторы интерферона (циклоферон), иммуномодуляторы с противовирусным эффектом (изопринозин) [17, 18]. В основном применяется патогенетическая и симптоматическая терапия [19, 20].
Энтеровирусная экзантема
Энтеровирусная инфекция - группа заболеваний, вызываемых вирусами рода энтеровирусов, характеризующихся синдромом интоксикации и полиморфизмом клинических проявлений [21]. Выделяют два основных вида поражения кожи при энтеровирусных инфекциях - энтеровирусная экзантема и болезнь «рука-нога-рот» (фото 2).
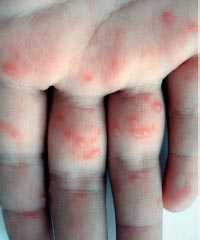
Фото 2. Болезнь «рук, ног и рта»
Энтеровирусная экзантема может быть вызвана различными типами энтеровирусов, а в зависимости от этиологии различается и симптоматика. Выделяют три вида энтеровирусных экзантем:
Кореподабная экзантема возникает преимущественно у детей раннего возраста. Заболевание начинается остро, с подъема температуры тела, головной боли, мышечных болей. Практически сразу появляются гиперемия ротоглотки, инъекция склер, нередко в начале болезни бывают рвота, боли в животе, возможен жидкий стул. На 2-3-й день от начала лихорадочного периода одномоментно появляется обильная распространенная экзантема на неизмененном фоне кожи. Сыпь располагается всегда на лице и туловище, реже на руках и ногах, может быть пятнистой, пятнисто-папулезной, реже петехиальной, размеры элементов - до 3 мм. Сыпь сохраняется 1-2 дня и исчезает бесследно. Примерно в это же время снижается температура тела.
Розеолоформная экзантема (бостонская болезнь) начинается также остро, с повышения температуры до фебрильных цифр. Лихорадка сопровождается интоксикацией, першением и болью в горле, хотя при осмотре ротоглотки никаких существенных изменений, кроме усиления сосудистого рисунка, нет. В неосложненных случаях лихорадка держится 1-3 дня и резко падает до нормы. Одновременно с нормализацией температуры появляется экзантема. Она имеет вид округлых розовато-красных пятен размером от 0,5 до 1,5 см и может располагаться по всему телу, но наиболее обильной бывает на лице и груди. На конечностях, особенно на открытых участках, сыпь может отсутствовать. Сыпь сохраняется 1-5 дней и бесследно исчезает [22].
Генерализованная герпетиформная экзантема возникает при наличии иммунодефицита и характеризуется наличием мелкой везикулезной сыпи. Отличием от герпетической инфекции является отсутствие сгруппированности везикул и помутнения их содержимого.
Одним из локальных вариантов энтеровирусной экзантемы является заболевание, протекающее с поражением кожи рук и ног, слизистой оболочки полости рта - так называемая болезнь рук, ног и рта (син.: ящуроподобный синдром, вирусная пузырчатка конечностей и полости рта). Наиболее частыми возбудителями данного заболевания служат вирусы Коксаки А5, А10, А11, А16, В3 и энтеровирус типа 71 [23, 24].
Заболевание встречается повсеместно, болеют преимущественно дети до 10 лет, однако отмечаются случаи заболеваний и среди взрослых, особенно молодых мужчин. Так же как и при других энтеровирусных заболеваниях, встречается чаще летом и осенью.
Инкубационный период короткий, от 1 до 6 дней, продромальный - невыразительный или отсутствует вовсе. Заболевание начинается с незначительного повышения температуры тела, умеренной интоксикации. Возможны боли в животе и симптомы поражения респираторного тракта. Практически сразу на языке, слизистой щек, твердом небе и внутренней поверхности губ появляется энантема в виде немногочисленных болезненных красных пятен, которые быстро превращаются в везикулы с эритематозным венчиком. Везикулы быстро вскрываются с формированием эрозий желтого или серого цвета. Ротоглотка не поражается, что отличает заболевание от герпангины [25]. Вскоре после развития энантемы у 2/3 пациентов появляются аналогичные высыпания на коже ладоней, подошв, боковых поверхностей кистей и стоп, реже - ягодиц, гениталий и лице. Так же как и высыпания во рту, они начинаются как красные пятна, которые превращаются в пузырьки овальной, эллиптической или треугольной формы с венчиком гиперемии. Высыпания могут быть единичными или множественными [26].
Заболевание протекает легко и разрешается самостоятельно без осложнений в течение 7-10 дней. Однако необходимо помнить, что вирус выделяется до 6 недель после выздоровления [27, 28].
Диагностика энтеровирусных экзантем носит комплексный характер и предусматривает оценку клинических симптомов заболевания совместно с данными эпидемиологического анамнеза и обязательного лабораторного подтверждения (выделение энтеровируса из биологических материалов, нарастание титра антител) [29].
Лечение носит в большинстве симптоматический характер. Применение рекомбинантных интерферонов (виферон, реаферон), интерфероногенов (циклоферон, неовир), иммуноглобулинов с высоким титром антител может потребоваться только при лечении больных тяжелыми формами энтеровирусного энцефалита [30].
Таким образом, проблема инфекционных заболеваний, сопровождающихся экзантемами, остается актуальной по сей день. Высокая распространенность данной патологии среди населения требует повышенного внимания от врачей любой специальности.
Ветряная оспа (ветрянка) - симптомы и лечение
Что такое ветряная оспа (ветрянка)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Ветряная оспа (Chickenpox) — острое инфекционное заболевание, вызываемое вирусом ветряной оспы, поражающим кожные покровы и нервную систему.
Симптомы ветрянки: умеренно выраженная общая интоксикация и везикулёзная экзантема. При длительной персистенцией вируса в виде латентной инфекции, при активизации которой (чаще после 60 лет) протекает в форме опоясывающего лишая. Течение доброкачественное при отсутствии осложнений.
Этиология
Возбудитель принадлежит к семейству Herpesviridae (от греч. herpes — ползучая), роду Varicellavirus. Вирус герпеса 3 типа — Varicella zoster. ДНК-содержащий, покрыт липидной оболочкой. Антигенная структура вируса устойчива, и не было выявлено измененных вариантов возбудителя. Крайне неустойчив во внешней среде, солнечная радиация, свежий воздух при проветривании, дезинфицирующие средства убивают вирус почти мгновенно. [1] [3] [5]
Эпидемиология
Антропоноз. Источник инфекции — больной человек (ветряной оспой и опоясывающим лишаём) независимо от степени тяжести и клинических проявлений. Больной заражает неболевших восприимчивых людей (восприимчивость 100%) с последних 48 часов инкубационного периода и до 5 суток с момента появления последнего свежего элемента сыпи.
Пути заражения
Механизм передачи воздушно-капельный (пути — аэрозольный, контактно-бытовой). Заболевание очень контагиозно, но для реализации заражения необходим тесный контакт больного и восприимчивого организма.
До 50% заболеваний приходится на возраст 5-9 лет, к 15 годам остается неиммунной прослойка не более 10% населения. Заболеваемость повышается в холодное время года.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы ветряной оспы
Сколько длится ветряная оспа (ветрянка)
Инкубационный период длится от 10 до 21 дня. В типичных случаях (у детей и подростков) заболевание начинается остро. В среднем ветряной оспой болеют 7-10 дней.
Симптомы ветряной оспы у взрослых и детей
Ветрянка у взрослых из-за утраты лабильности иммунной системы проявляется подострым и постепенным началом (т. е. основной синдром появляется на 2-3 и более поздние дни от начала заболевания). Дети, как правило, заболевание переносят легче.
Симптомы ветрянки у детей и взрослых:
- общая инфекционная интоксикация (СОИИ);
- везикулёзная экзантема;
- везикулёзная энантема (афты);
- лимфаденопатия (ЛАП);
- лихорадка постоянного типа.
В типичных случаях разгару заболевания предшествует продромальный период длительностью до одних суток, маловыраженный, сопровождающийся небольшой слабостью, субфебриллитетом, редко мелкопятнистой rash-сыпью.
Очень характерна динамика высыпаний: вначале появляется округлое красноватое пятно размерами 5-10 мм, далее в центре образуется папула, далее — везикула (пузырёк) с прозрачным содержимым до 10 мм (однокамерная и спадающаяся при проколе). Далее при присоединении вторичной флоры возможно её нагноение, после — подсыхание и образование корочек, отпадение которых происходит через 6-8 дней, обычно без последующих дефектов. В редких случаях (выраженное нагноение, расчесывание) могут образовываться рубчики.
Одновременно с высыпаниями на кожных покровах на слизистой оболочке рта образуются нежные везикулы, которые, быстро вскрываясь, образуют афты (эрозии) и могут вызывать чувство дискомфорта, жжения во рту.
Ветряная оспа у новорождённых
Грудные дети ветряной оспой болеют редко, так как большинство из них защищены материнскими антителами. Если ребёнку от матери передались антитела против вируса, то болезнь может протекать стёрто в лёгкой форме. Если защитных материнских антител нет, то ветрянка протекает бурно: выражены симптомы интоксикации, возможны судороги, нарушается сознание, возникают осложнения со стороны внутренних органов и нервной системы.
Ветряная оспа у беременных
Виду широкого распространения заболевания преимущественно в детском и подростковом возрасте к моменту наступления беременности женщины оказываются в большинстве случаев иммунны к вирусу ветряной оспы (т. е. если ветрянка была перенесена до беременности, риска повторного заболевания и угрозы для ребёнка нет, соответственно, нет рисков при контакте беременной с больным ветряной оспой или опоясывающим лишаём). В редких случаях, когда беременная не имеет титра протективных антител и вступает в контакт с больным человеком, возможны различные исходы, зависящие от срока беременности. Значительную опасность представляет острое заболевание ветряной оспой для самой беременной (о чём зачастую забывает как сама женщина, так и врач, диагностировавший заболевание).
Патогенез ветряной оспы
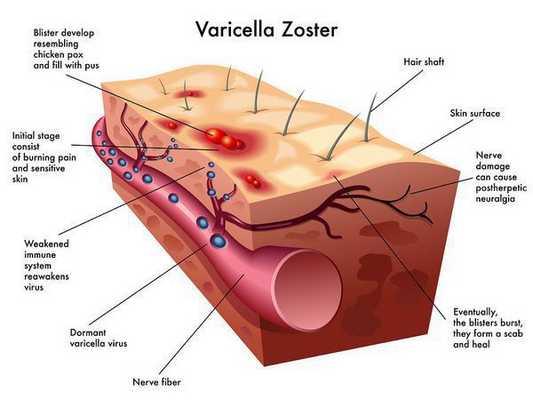
Излюбленная локализация вируса ветряной оспы — это клетки эпителия кожи и слизистых оболочек — образование везикул. При генерализованных формах поражаются и внутренние органы, нервные ганглии (тройничный, лицевой нерв), где вирус сохраняется длительное время. При снижении иммунологической резистентности наступает «возврат» инфекции, вирус по чувствительным нервам поднимается к коже и вызывает специфические изменения (опоясывающий лишай). [1]
Классификация и стадии развития ветряной оспы
1. По клинической форме:
- рудиментарная (отсутствует синдром общей инфекционной интоксикации, из сыпи — розеолы);
- пустулёзная (присоединение вторичной — бактериальной флоры, нагноение и выраженное усиление интоксикации, частое образование рубчиков);
- буллёзная (выраженные проявления интоксикации, образование пузырей с жидкостью до 3 см);
- геморрагическая (геморрагическое пропитывание содержимого пузырьков, нейротоксикоз);
- гангренозная (образование язв, нейротоксикоз, развитие сепсиса);
- генерализованная (врожденная у детей, прогноз неблагоприятен);
- абортивная (быстрое обратное развитие сыпи).
2. По степени тяжести:
- легкая (умеренный СОИИ, повышение температуры тела до 38°С, необильные высыпания);
- средняя (выраженный СОИИ, повышение температуры тела до 39°С, обильные высыпания);
- тяжелая (резко выраженный СОИИ, повышение температуры тела свыше 39°С, гиперинтенсивные высыпания, сопровождающиеся образованием язв, геморрагиями). [1][2][3]
Стадии заболевания
Осложнения ветряной оспы
Осложнения ветрянки у детей и взрослых
Ветряная оспа у детей и взрослых протекает схоже, но у взрослых осложнения развиваются чаще.
Специфические осложнения:
- стенозирующий ларинготрахеит;
- неврологические осложнения — менингит, энцефалит, миелит;
- кератит;
- геморрагический нефрит.
Неспецифические осложнения:
- абсцессы;
- флегмоны;
- отит;
- пневмония;
- сепсис.
Осложнения ветрянки у беременных
По разным данным, развитие пневмонии у беременных при ветрянке достигает в среднем 22% от общего числа заболевших, а из них 42% случаев заканчивается летально. Вирус проникает через плацентарный барьер и может поражать ребёнка, выраженность проявлений зависит от сроков беременности. Так, при заражении в 1 триместре абортов не отмечается, но риск развития пороков развития достигает 5%, смертность от которых у новорожденных доходит до 34%. Во 2-3 триместрах тяжесть поражения возрастает, однако частота заражения ребёнка резко падает. Наибольший риск для ребёнка представляет заболевание матери за 5 дней до родов и 5 дней после них (риск врожденной инфекции до 20% и смертность до 30%), поэтому при развитии заболевания в предродовом периоде вариантом спасения может быть задержка родов на 5-7 дней (при возможности) и введение специфического иммуноглобулина. [1] [4] [5]
Что такое ветряночная пневмония
Ветряночная пневмония — это опасное осложнение, которое в основном возникает у беременных. Для заболевания характерно двустороннее воспаление лёгких, в тяжёлых случаях приводящее к их отёку и дыхательной недостаточности.
Диагностика ветряной оспы
При каких симптомах нужно обратиться к врачу
В каких случаях проводят анализ крови на ветряную оспу
В общей практике лабораторная диагностика ветряной оспы проводится редко. При необходимости в сомнительных или сложных случаях могут использоваться:
- клинический анализ крови с лейкоцитарной формулой (лейкопения и нормоцитоз, лимфо- и моноцитоз, при наслоении бактериальных осложнений — нейрофильный лейкоцитоз со сдвигом влево, т. е. изменения, свойственные большинству вирусных инфекций);
- общий анализ мочи (изменения редки, указывают на степень интоксикации);
- биохимические анализы крови (иногда повышение АЛТ как проявление герпетического гепатита, креатинина при поражениях почек);
- серологические реакции (возможна ретроспективная диагностика методами РСК, РА, ИФА классов IgM и G наиболее широко применяемый метод, позволяет провести дифференциальную диагностику между острой инфекцией и более старым инфекционным процессом, что наиболее важно при беременности. Достаточно информативен метод ПЦР).
Специальная подготовка для сдачи анализов не требуется. Расшифровкой анализов занимается врач.
При риске или произошедшем развитии осложнений производятся соответствующие лабораторные и инструментальные исследования (люмбальная пункция, рентген придаточных пазух носа, органов грудной клетки, КТ, МРТ и др.). [2] [4]
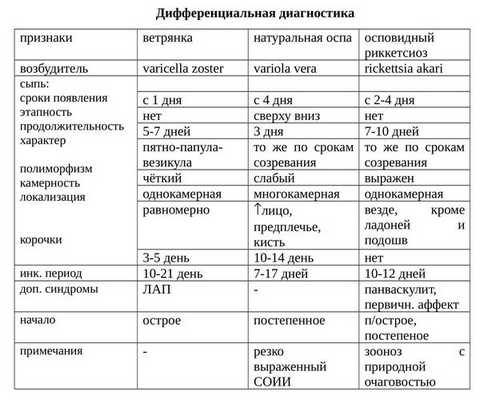
Как отличить ветрянку от других заболеваний
Лечение ветряной оспы
Ввиду всеобщей заболеваемости и в большей степени наличия форм лёгкой и средней тяжести заболевания больные ветряной оспой проходят лечение дома, в случае тяжелого заболевания (с риском развития и развившимися осложнениями), лица, проживающие в организованных коллективах, беременные должны проходить терапию в условия инфекционного стационара (до нормализации процесса и появлении тенденций к выздоровлению).
Самолечение ветряной оспы недопустимо. При появлении первых признаков нужно обратиться к терапевту или педиатру. Далеьнейшим ведением пациента занимается инфекционист.
Больной должен быть изолирован от окружающих (неболевших) людей до 5 дня со времени появления последнего свежего элемента сыпи.
Режим дня
Желателен постельный режим, строгое соблюдение санитарных норм (чистое бельё, коротко остриженные ногти, интимная гигиена).
Питание
Пища должна быть разнообразная, механически и химически щадящая, богатая витаминами, показаны мясные нежирные бульоны, обильное питьё до 3 л/сут. (теплая кипяченая вода, чай, морсы).
Медикаментозная терапия
Лечение ветрянки включает в себя этиотропную (т. е. воздействующую на возбудителя заболевания), патогенетическую (дезинтоксикация) и симптоматическую (облегчающую состояние больного путем уменьшения беспокоящих симптомов) терапию.
Этиотропная терапия назначается лишь при заболеваниях тяжелой степени тяжести и риске развития осложнений. Отдельно стоит указать на желательность данного вида лечения ветрянки и у взрослых больных, т. к. именно у них есть повышенный риск развития осложнений.
В качестве патогенетической и симптоматической терапии могут быть использованы препараты следующих групп:
- точечная обработка высыпаний растворами антисептиков (несмотря на многообразие и более высокую эффективность современных средств предпочтение следует отдавать всем известной «зелёнке», которая помимо антисептического и подсушивающего эффекта позволяет достоверно оценить наличие или отсутствие новых подсыпаний и период заразности);
- жаропонижающие при температуре у взрослых свыше 39,5℃, у детей свыше 38,5℃ (парацетамол, ибупрофен);
- противовирусные и антибактериальные глазные капли при конъюнктивите;
- противоаллергические препараты при аллергическом компоненте ветрянки;
- средства противовоспалительного и противомикробного действия местного действия в виде спреев и таблеток, растворов (при афтозном стоматите);
- антибиотики широкого спектра действия (при нагноении элементов сыпи — присоединении вторичной бактериальной флоры и развитии осложнений).
Особенности ухода и лечения детей с ветрянкой
Ветряную оспу у детей и взрослых лечат схоже. Жаропонижающие детям следует давать при температуре свыше 38,5℃ (взрослым от 39,5℃). При уходе за ребёнком с ветрянкой важно не допускать расчёсывания кожи и срывания корочек.
Признаки выздоровления
К критериям выписки пациента, переболевшего ветрянкой, относятся:
- с момента появления последнего свежего элемента сыпи прошло не менее пяти дней;
- нормализация температуры тела;
- отсутствие изменений лабораторных показателей (при тяжёлом течении);
- отсутствие осложнений.
Ввиду нестойкости вируса в окружающей среде заключительную дезинфекцию в очаге заболевания не проводят (достаточно проветривания). [1] [2] [4]
Прогноз. Профилактика
- ведущую роль в профилактике распространения ветряной оспы играет изоляционное разобщение больных и здоровых (детей до 7 лет, не болевших, разобщают с 9 по 21 день с момента контакта с больным);
- мытьё рук и лица с мылом после общения с больными;
- прогулки на свежем воздухе;
- здоровое питание, поливитамины;
- частое проветривание помещения.
Вакцинация. Стоит ли делать прививку от ветрянки взрослым
Вакцинация в раннем возрасте предотвращает в 99 % развитие заболевания у детей, при контакте в подавляющем большинстве случаев — в первые 72 часа, предотвращает развитие тяжёлых форм и патологий плода у беременных. Однако есть ряд ограничений, существенно препятствующих распространению вакцинации в нашей стране — высокая стоимость вакцины, отсутствие массового вакцинирования (по данным ВОЗ, для реализации коллективного иммунитета необходимо привить не менее 90% детского населения, иначе возрастает риск заболевания неболевших и непривитых лиц взрослого состава). [1] [5]
- небеременным женщинам детородного возраста;
- медицинским работникам;
- людям с ослабленным иммунитетом и родственникам, проживающим с ними;
- учителям и воспитателям;
- персоналу домов престарелых и людям, проживающих в них;
- международным путешественникам [6] .
Можно ли второй раз заболеть ветрянкой
Иммунитет после болезни стойкий, повторные заболевания возможны у лиц с иммунодефицитом, врожденным дефицитом иммуноглобулина А. [1] [2] [5]
К заражению устойчивы:
- люди, переболевшие ветряной оспой;
- новорождённые с защитными антителами, которые передались им от матери;
- вакцинированные пациенты.
Постконтактная профилактика
Предотвратить развитие инфекции или ослабить её течение поможет внутримышечное введение иммуноглобулина к вирусу ветряной оспы (VariZIG).
Профилактика после контакта с заболевшим показана:
- пациентам с лейкемией, иммунодефицитом или другими тяжёлыми заболеваниями;
- беременным женщинам, не имеющим антител к вирусу;
- новорождённым, чьи матери были инфицированы ветряной оспой за пять дней до родов или через два дня после них;
- новорождённые младше 28 недель, контактировавшие с возбудителем не через мать, даже если у неё есть специфический иммунитет [7] .
Профилактика рубцов и шрамов
Как правило, изменения кожи при ветряной оспе полностью исчезают после выздоровления. Важно лишь не расчёсывать кожу, не срывать корочки и ограничить применение косметических средств.
Читайте также:
- Операция Бокштейн на ухе. Техника операции Бокштейн
- Глазные инфекции. Причины, диагностика, лечение офтальмологических инфекций
- Лекарства вызывающие паркинсонизм и применяемые для его лечения
- КТ, МРТ при пигментном ворсинчато-узелковом синовите височно-нижнечелюстного сустава (ВНЧС)
- Термический ожог глаза: диагностика, особенности
