Анатомия диафрагмы. История изучения диафрагмальных травм
Добавил пользователь Валентин П. Обновлено: 21.01.2026
1 ГБОУ ВПО «Ростовский государственный медицинский университет» Минздравсоцразвития России, кафедра хирургических болезней № 4 ФПК и ППС
В основу работы положен опыт лечения больных, госпитализированных в связи с ранениями и закрытой травмой груди, на фоне сочетанной и множественной травмы. В зависимости от тактики проведенных лечебно-диагностических мероприятий. Дана оценка ближайших результатов в течение 10-14 дней после операции, а отдаленные изучались в сроки, начиная с 6 месяцев. В дальнейшем контрольные осмотры пациентов осуществляли в 9 месяцев, в 1 год и более (до 3-х лет) после операции. Эффективность видеоторакоскопии при ранениях грудной клетки, в частности, торакоабдоминальных ранений, составила 40 %. Таким образом, диагностические и лечебные возможности применения видеоторакоскопии в условиях экстренного вмешательства позволяют получить достоверные данные о повреждениях внутренних органов в совокупности со снижением травматичности лечебных мероприятий и риском развития послеоперационных осложнений.

1. Абдулжалилов М. К., Алишихов А. М. Трудности диагностики и выбора хирургической тактики при сочетанных закрытых травмах груди и живота // Второй съезд хирургов ЮФО. Материалы съезда. - Пятигорск, 2009. - С. 40.
2. Алишихов А. М., Богданов Д. Ю., Матвеев Н. Л. Опыт применения эндовидеохирургических технологий в диагностике и лечении торакоабдоминальной травмы // Эндоскопическая хирургия. - 2010. - № 5. - С. 7.
3. Багдасарова Е. А., Абагян А. Э., Тавадов А. В., Саргсян А. Р. Профилактика и лечение осложнений после сочетанных торакоабдоминальных ранений // Международный хирургический конгресс «Новые технологии в хирургии». Сб. трудов. - Ростов-на-Дону, 2005. - С. 10.
4. Бебуришвили A. Г. Видеоторакоскопия как альтернатива торакотомии при закрытой травме грудной клетки // Всероссийский съезд по эндоскопической хирургии, 3-й: тезисы. Эндоскоп. хир. - М., 2000. - № 2. - С. 9.
5. Бисенков Л. Н., Зубарев П. Н., Трофимов В. М. и др. Неотложная хирургия груди и живота. - СПб.: Гиппократ, 2006. - 560 с.
6. Бурчуладзе П. О., Жестков К. Г. Сравнительный анализ возможностей неинвазивных методов и диагностической торакоскопии при торакоабдоминальных ранениях // Эндоскоп. хир. - 2005. - № 1. - С. 25.
7. Воскресенский О. В., Даниелян Ш. Н., Абакумов М. М. Видеоторакоскопия в диагностике и лечении ранений и закрытых повреждений груди и их осложнений // IX cъезд хирургов Российской Федерации. - Волгоград, 2011. - С. 589.
8. Воскресенский О. В., Жестков К. Г., Абакумов М. М., Гуляев А. А. Видеоторакоскопия в лечении пострадавших с проникающими ранениями груди // Хирургия. - 2006. - № 1. - С. 22-28.
9. Дегтярев О. Л., Ситников В. Н., Турбин М. В., Хамченков А. Г. Лечебно-диагностическая торакоскопия при повреждениях органов груди на фоне множественной и сочетанной травмы // Всероссийский форум «Пироговская хирургическая неделя». Приложение к научно-теоретическому журналу «Вестник Санкт-Петербургского университета». Серия 11. Медицина. - СПб., 2010. - С. 668.
10. Дегтярев О. Л. Торакоабдоминальные ранения на фоне множественных и сочетанных повреждений // Материалы XIV Съезда Общества Эндоскопических хирургов России. Альманах института А. В. Вишневского. - М., 2011. -Т 6. - № 1. (1) - С. 190.
В настоящее время торакоабдоминальная травма - один из самых распространенных видов травм, характеризующихся высокой частотой развития осложнений и летальностью. Основной проблемой, затрудняющей принятие тактического решения при торакоабдоминальная травме, является отсутствие достоверной информации о повреждениях внутренних органов. Традиционно используемые средства диагностики позволяют судить о повреждении косвенно, с определенной долей вероятности [1-3, 6]. Достоверные данные о повреждениях внутренних органов позволяет получить ревизия при полостной операции, однако как диагностический метод полостная операция характеризуется высокой травматичностью и частым развитием послеоперационных осложнений [1, 2, 5, 7].
Для диагностики, а зачастую и устранения повреждений в настоящее время используются эндовидеохирургические методы [1-3, 11, 17]. Однако, несмотря на очевидные преимущества эндовидеохирургии, для экстренной диагностики и хирургической коррекции повреждений данный метод используется редко, в основном в специализированных многопрофильных стационарах [1, 2, 8, 9, 13, 14, 16, 17]. Диагностические и лечебные возможности данного метода в условиях экстренного вмешательства изучены недостаточно и требуют дальнейших разработок [12].
В обобщающем исследовании R. Villavicencio [18] показано, что торакоскопия эффективна в выявлении ранений диафрагмы в 98 %, при эвакуации гемоторакса - в 90 %, в случае внутриплеврального кровотечения в 82 % наблюдений.
Все вышесказанное определяет выраженную потребность в повышении точности диагностики и объективизации характера, объема и тяжести внутригрудных повреждений с целью определения сроков и методов хирургического лечения у пострадавших с сочетанными повреждениями груди.
МАТЕРИАЛ И МЕТОДЫ
В основу данной работы положен опыт лечения 794 больных, госпитализированных в связи с ранениями и закрытой травмой груди, на фоне сочетанной и множественной травмы в период с 2004 по 2011 год. В зависимости от тактики проведенных лечебно-диагностических мероприятий все больные были разделены на две группы: клиническая группа I (контрольная) - обследованные и пролеченные без применения видеоторакоскопии (n=364); клиническая группа II (основная) - обследованные и пролеченные с применением лечебно-диагностической видеоторакоскопии (n=430). Обе клинические группы были сопоставимы по возрастным, половым и клиническим характеристикам. Распределение по возрастным периодам пациентов с повреждением органов груди на фоне политравмы в контрольной и основной группах было неодинаково, однако достоверных различий нами не выявлено (р>0,05). Средний возраст пострадавших составил 41,6 ± 2,4 года.
В обеих группах наблюдались различные травмы в сравнимых количествах. Во II клинической группе было некоторое преобладание пострадавших с повреждением опорно-двигательного аппарата. Однако статистически различия оказались незначимыми (p>0,05).
Основные показатели оценивали по общепринятым методикам: тяжесть шока - по индексу Allgower; тяжесть кровопотери - по методике Н. А. Кузнецова (2003). Анализируя клиническое течение повреждений груди, при сочетанной и множественной травме учитывали периодизацию травматической болезни [10, 11]. Тяжесть политравмы и ее шокогенность, возможность применения тех или иных операций оценивали по балльной системе в соответствии с рекомендациями НИИ скорой помощи им. И. И. Джанелидзе (г. Санкт-Петербург, 2007 г.) [15]. Показания к экстренной торакоскопии при травмах грудной клетки определялись в соответствии с рекомендациями МНИИ скорой помощи им. Н. В. Склифосовcкого (г. Москва, 2009 г.).
Оценку ближайших результатов проводили в течение 10-14 дней после операции, а отдаленные изучались в сроки, начиная с 6 месяцев. В дальнейшем контрольные осмотры пациентов осуществляли в 9 месяцев, в 1 год и более (до 3-х лет) после операции.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
При закрытой травме груди у пациентов группы сравнения были выявлены следующие клинические симптомы: одышка - 298 человек (81,9 %), кровохарканье - 10 человек (2,7 %), пневмоторакс - 56 человек (15,4 %), гемоторакс - 48 человек (13,2 %), в том числе свернувшийся гемоторакс - 22 (45,8 %) случая из 48 случаев гемоторакса, гемопневмоторакс - 180 человек (49,5 %), деформация грудной стенки - 66 человек (36,3 %), патологическая подвижность грудной стенки - 78 человек (21,4 %), подкожная эмфизема - 186 человек (51,1 %). При открытой травме груди были выявлены следующие клинические симптомы: одышка - 24 человек (6,6 %), кровохарканье - 6 человек (2,7 %), пневмоторакс - 8 человек (2,2 %), гемоторакс - 40 человек (11,0 %), гемопневмоторакс - 32 человека (8,8 %), деформация грудной стенки - 2 пациента (0,5 %), патологическая подвижность грудной стенки - 4 человека (1,1 %), подкожная эмфизема - 36 человек (9,3 %), присасывание или выделение воздуха из раны - 70 человек (19,2 %).
Во II клинической группе, при закрытой травме груди на фоне политравмы были выявлены следующие клинические симптомы: подкожная эмфизема - 302 пациента (70,2 %), одышка - 298 пациентов (69,3 %), гемопневмоторакс - 222 пациентов (51,6 %), пневмоторакс - 58 пациентов (13,5 %), деформация грудной стенки - 50 пациентов (11,6 %), гемоторакс - 36 пациентов (8,4 %), патологическая подвижность грудной стенки - 36 пациентов (7,4 %), кровохарканье - 10 пациентов (2,3 %).
При открытой травме груди были выявлены следующие клинические симптомы: присасывание или выделение воздуха из раны - 74 пациента (17,2 %), гемопневмоторакс - 68 пациентов (15,8 %), подкожная эмфизема - 40 пациентов (9,3 %), одышка - 36 пациентов (8,4 %), кровохарканье - 14 пациентов (3,3 %), пневмоторакс - 6 пациентов (1,4 %), гемоторакс - 6 пациентов (1,4 %), деформация грудной стенки - 2 пациента (0,5 %), патологическая подвижность грудной стенки - 2 пациента (0,5 %). При сочетании трех симптомов травму считали тяжелой.
Одним из основных диагностических методов при обследовании пострадавших с закрытой травмой груди и ранениями груди был рентгенологический. Рентгенологическое исследование выполнено у 94,5 % и 92,1 % больных соответственно в контрольной и основной группах, остальным его не проводили из-за тяжести состояния и необходимости экстренных хирургических вмешательств.
При поступлении в стационар у большинства пострадавших контрольной группы (280 человек - 76,2 %) имелся гемоторакс или гемопневмоторакс, диагностированный рентгенологически.
Рентгенологически у II клинической группы выявлены: переломы ребер - у 348 человек (80,9 %), высокое стояние диафрагмы - у 346 (80,5 %), эмфизема мягких тканей - у 356 (82,8 %), гемопневмоторакс - у 290 (67,4 %), пневмоторакс - у 64 (14,9 %), ушиб легкого - у 50 (11,6 %), гемоторакс - у 42 (9,7 %), свободный газ под диафрагмой - у 28 (6,5 %), расширение тени средостения - у 4 (0,9 %).
В группе контроля при обследовании пострадавших с закрытой травмой груди подозрения на повреждение диафрагмы не выявлено, тогда как в основной группе видеоторокоскопией диагностированы ушибы и разрывы диафрагмы у 76 больных (22,5 %), которым в последующем была выполнена лапаротомия.
Ранение в торакоабдоминальной зоне, подозрение на ранение диафрагмы по данным клинического и инструментального исследований или наличие абдоминальной симптоматики явилось показанием к видеоторакоскопии у 24 пациентов (26,0 %). У 20 раненых (21,7 %) в ходе видеоторакоскопии диагностированы раны диафрагмы, которые имели продольную форму, размерами от 1 до 6 см. При этом у 16 пострадавших раны проникали в брюшную полость, у 12 раненых (13,0 %) с дефектами сухожильной части диафрагмы более 2 см визуализировались органы брюшной полости. В связи с чем, им была выполнена лапаротомия. Раны правого и левого куполов диафрагмы были выявлены в одинаковом количестве случаев - 6 (6,5 %) пострадавших. При ранах правого купола диафрагмы размерами 2 см и меньше, у 4 (4,3 %) пострадавших, во время видеолапароскопии были выявлены изолированные ранения правой доли печени, гемостаз был достигнут электрокоагуляцией.
У 4 (4,3 %) пациентов раны диафрагмы при видеоторокоскопии были расценены как непроникающие в брюшную полость. Раны размерами до 2 см при отсутствии кровотечения и стабильной гемодинамике были ушиты торакоскопически. Однако этим больным также была выполнена диагностичекая лапароскопия с целью исключения повреждений органов брюшной полости.
Следует отметить, у 12 из 20 пациентов с ранениями диафрагмы (60,0 %) не было ни клинических, ни рентгенологических признаков повреждения диафрагмы, за исключением локализации раны в «торакоабдоминальной зоне». Ранения диафрагмы явились находкой при видеоторакоскопии. Кроме того, у 2 (16,7 %) пациентов с локализацией ранения в «торакоабдоминальной зоне» видеоторакоскопией было исключено повреждение диафрагмы.
Летальности в группе раненых с торакоабдоминальными ранениями не было. В послеоперационном периоде у 2 раненых развился посттравматический плеврит (2,2 %), и у 2 пациентов (2,2 %) - динамическая кишечная непроходимость. Осложнения не потребовали повторных вмешательств и были купированы консервативно.
Раны диафрагмы ушиты герниостеплером в 8 случаях из 20. У 20 пациентов выполнена лапароскопия с целью исключения повреждения органов брюшной полости.
Эффективность видеоторакоскопии при ранениях грудной клетки, в частности, торакоабдоминальных ранений составила 40 %.
Таким образом, диагностические и лечебные возможности применения видеоторакоскопии в условиях экстренного вмешательства позволяют получить достоверные данные о повреждениях внутренних органов в совокупности со снижением травматичности лечебных мероприятий и риском развития послеоперационных осложнений.
Рецензенты:
Хоронько Юрий Владиленович, доктор медицинских наук, профессор, заведующий кафедрой оперативной хирургии и топографической анатомии ГБОУ ВПО «Ростовский государственный медицинский университет» Министерства здравоохранения и социального развития Российской Федерации, г. Ростов-на-Дону.
Саркисян Ваган Арамович, доктор медицинских наук, заведующий отделением множественной и сочетанной травмы МБУЗ «Городская больница скорой медицинской помощи», г. Ростов-на-Дону.
Травмы диафрагмы
Травмы диафрагмы - это повреждения грудобрюшной преграды, возникающие в результате воздействия внешних факторов. При небольших разрывах симптоматика стертая. Обширные закрытые травмы могут проявляться признаками сдавления лёгкого, внутреннего кровотечения, ущемления желудка или кишечника. При открытых ранениях присутствуют симптомы нарушения целостности органов грудной клетки и (или) брюшной полости. Патология диагностируется с помощью осмотра, физикальных данных, УЗИ и лучевых методов исследования грудной и абдоминальной полостей, торако- или лапароскопии. После обнаружения дефекта диафрагмы осуществляется его хирургическая коррекция.
МКБ-10


Общие сведения
Травмы диафрагмы встречаются в 0,5-5% случаев всех сочетанных повреждений. Разрыв органа при закрытой травме чаще происходит в месте соединения его мышечной и сухожильной частей. Размер образовавшегося дефекта может существенно варьироваться (от 2 до 20 см). Из-за анатомических особенностей организма преобладают повреждения левого купола. Двусторонние, множественные разрывы выявляются редко. Ранение диафрагмы при открытой травме может локализоваться в любой её части. Из-за трудностей диагностики у 50-70% пострадавших диафрагмальный дефект не обнаруживается прижизненно. Пациенты погибают от тяжёлых сочетанных торакальных или абдоминальных травм, поздних осложнений недиагностированной патологии.
Причины
- Причиной открытых травм диафрагмы являются огнестрельные или колото-резаные торакоабдоминальные ранения, чаще встречающиеся в период военных действий.
- В мирное время превалируют закрытые травмы, возникающие вследствие дорожно-транспортных происшествий, при падении с высоты.
- К разрыву диафрагмы иногда приводит компрессия грудной клетки или живота при сдавлении тяжелым предметом.
Ранее считалось, что спровоцировать подобную травму может повышение внутрибрюшного давления при чихании, кашле, рвоте, а также у женщин во время родов. Современные экспериментальные исследования в области общей хирургии и травматологии указывают на то, что предпосылкой разрыва в таких случаях становится врождённое истончение мышечного слоя диафрагмы.
Патогенез
Открытые повреждения диафрагмы очень редко бывают изолированными. Обычно колюще-режущий предмет или пуля (при огнестрельном ранении) проходит из грудной полости в брюшную или наоборот, травмируя диафрагму, а также прилежащие к ней ткани и органы. При закрытом ранении разрывы диафрагмы обусловлены чрезмерным натяжением органа, возникающим из-за сдавления рёбер или живота. Дефект грудобрюшной преграды может также образоваться при её повреждении отломками рёбер.
Из-за разницы давления в грудной и брюшной полостях желудок, петли кишечника, селезёнка, реже печень и желчный пузырь пролабируют в грудную клетку, поджимают лёгкие и средостение, могут ущемиться в образовавшемся отверстии. Повреждение крупных сосудов становится причиной массивных внутренних кровотечений. Прилежащие к диафрагме листки плевры имеют большое количество болевых рецепторов. Раздражение этих рецепторов при чрезмерном натяжении плевры из-за пролапса органов или её повреждения, травмы других органов и массивная кровопотеря потенцируют развитие травматического шока.
Классификация
В зависимости от локализации места разрыва различают травмы левого или правого купола диафрагмы, а также нарушения целостности ее мышечной или сухожильной части. Ранения органа могут быть единичными и множественными, изолированными или сочетанными с другими травматическими повреждениями. Большое клиническое значение имеет деление травм грудобрюшной перегородки на:
Открытые
Возникают при проникающем ранении живота или груди. По клиническим проявлениям подразделяются на следующие группы:
- С преимущественно абдоминальными повреждениями. Преобладают признаки ранения органов живота. Травма ОГК незначительная. Явления гемо- или пневмоторакса отсутствуют.
- Спревалирующими торакальными поражениями. На первый план выходят симптомы тяжёлой травматизации плевры и лёгкого, выраженная дыхательная недостаточность.
- С признаками торакоабдоминальной травмы. Ярко выражены проявления ранений органов обеих полостей.
Закрытые
Не сопровождается нарушением целостности кожных покровов. Раневой канал отсутствует. Клиническая картина определяется размерами разрыва и степенью пролабирования органов живота в полость груди.
Симптомы травм диафрагмы
Клинические проявления диафрагмальной травмы очень разнообразны, зависят от величины разрыва и наличия сочетанных повреждений других органов. Патогномоничным симптомом диафрагмальной травмы является болезненность в области мечевидного отростка грудины. Иногда появляется некупируемая икота. При открытых травмах всегда присутствует глубокий раневой канал, нередко имеющий выходное отверстие. Ранение с повреждением брюшной полости характеризуется картиной острого живота. Пострадавшие жалуются на интенсивные, усиливающиеся при пальпации боли в животе, которые могут быть острыми или тупыми, разлитыми или локализованными. Ярко выраженный болевой синдром нередко сопровождается рвотой. Пациенты принимают вынужденное положение, беспокойны.
При сопутствующем повреждении ОГК больного беспокоят резкие боли в груди и затруднение дыхания. При вдохе со стороны входного отверстия раны слышен «сосущий» звук. При выдохе или кашле воздух выталкивается из раны вместе с пенистой кровью. Возникает и нарастает подкожная эмфизема. В области груди, шеи, лица появляется быстро распространяющаяся припухлость, при пальпации которой слышен характерный хруст. Травмы грудной клетки с повреждением диафрагмы часто сопровождаются кровохарканьем. Из-за раздражения большого количества рецепторов париетального и висцерального листков плевры может развиваться плевропульмональный шок, характеризующийся нарушением гемодинамики и выраженной респираторной недостаточностью.
Резкое снижение артериального давления, тахикардия, бледность кожных покровов, слабость, нарушение сознания наблюдаются при значительной кровопотере, обусловленной ранением крупных кровеносных сосудов. При пролабировании внутренних органов в грудную полость обнаруживаются признаки компрессии лёгкого, смещение средостения. У пострадавшего возникает одышка при малейшей нагрузке и в покое. Кожа приобретает цианотичный оттенок. Присутствует учащенное сердцебиение и нарушения сердечного ритма.
Осложнения
Из-за хорошего кровоснабжения диафрагмы травмы этого органа часто осложняются внутрибрюшным или внутригрудным кровотечением. Описаны случаи смерти пациентов от кровопотери, вызванной травматизацией грудобрюшной преграды во время плевральной пункции. Своевременно не диагностированные сопутствующие абдоминальные травмы через несколько дней приводят к развитию перитонита. Массивные торакальные повреждения нередко сопровождаются плевропульмональным шоком. Из-за сложностей диагностики небольшие по размеру травмы диафрагмы часто остаются невыявленными, в последующем формируются травматические диафрагмальные грыжи. Грозным осложнением таких грыж является ущемление в образовавшемся разрыве внутренних органов с последующим некрозом их стенок, развитием кишечной непроходимости, перитонита.
Диагностика
Диагностическим поиском при подозрении на травму диафрагмы занимаются травматологи, торакальные и абдоминальные хирурги. При массивном ранении явными симптомами разрыва грудобрюшной преграды считаются выпадение органов живота из раны на груди, истечение из неё желчи, желудочного или кишечного содержимого. Обнаружить небольшие повреждения перегородки при проникающей травме груди или живота часто бывает трудно из-за общего тяжёлого состояния пострадавшего. Наличие дефекта в диафрагме выявляется с помощью следующих методов:
- Осмотр и физикальные данные. При осмотре открытой раны оценивается состояние входного и выходного отверстий, определяется ход раневого канала. Обнаружить образовавшийся дефект иногда удается путем пальпации раневого хода пальцем. Иногда наблюдается асимметрия живота либо грудной клетки. На разрывы диафрагмы указывает наличие перитонеальных симптомов и притупления в отлогих местах живота при повреждении груди, укорочение лёгочного звука или тимпанит, ослабление дыхания при травмах брюшной полости. При аускультации лёгких могут прослушиваться кишечные шумы.
- Лучевая диагностика. Выполняется рентгенография и КТ грудной полости, КТ брюшной полости. Выявить разрыв на рентгенограмме можно только при пролапсе органов пищеварения в область грудной клетки. Для уточнения локализации травматического дефекта грудобрюшной перегородки, дифференциальной диагностики травмы и релаксации органа осуществляется контрастная рентгенография желудка либо ирригография. Просматривается желудок или петли кишечника в левой половине грудной клетки, определяется смещение пищевода.

КТ органов грудной клетки/брюшной полости. Травматический дефект в передних отделах диафрагмы справа с эвентрацией кишечника, сальника, кровеносных сосудов в грудную полость
- Ультразвуковое исследование.УЗИ ОБП и УЗИ плевральной полости даёт возможность подтвердить наличие диафрагмального дефекта, смещение ОБП, наличие свободной жидкости в обеих полостях. Наблюдается высокое стояние одного из куполов диафрагмы. Левосторонний разрыв сопровождается разъединением плевральных листков с появлением неоднородного содержимого между ними. При правостороннем дефекте обнаруживается необычно высокое расположение печени - её верхний край может находиться на уровне второго ребра.
- Лапароскопия, видеоторакоскопия. Являются наиболее информативными методами диагностики. Позволяют визуализировать и локализовать разрыв органа. Применяются в сложных случаях, в том числе - для дифференцировки травмы с релаксацией диафрагмы. Видеоторакоскопия выполняется осторожно, верхним доступом из-за опасности повредить пролабирующие органы.

Лечение травм диафрагмы
В целях снижения летальности устранение жизнеугрожающих состояний, осложняющих диафрагмальную травму, должно быть максимально ранним и начинаться на догоспитальном этапе. Назначается адекватное обезболивание. Выполняется остановка кровотечения и восполнение ОЦК путем внутривенного вливания коллоидных плазмозаменителей и кристаллоидных растворов. Восстанавливается проходимость дыхательных путей, производится подача увлажнённого кислорода. Артериальная гипотензия купируется введением прессорных аминов.
В хирургическом стационаре осуществляется предоперационная подготовка, включающая в себя устранение пневмо- и гемоторакса, постановку назогастрального зонда и удаление содержимого желудка. Все эти мероприятия проводятся на фоне продолжающейся инфузионной терапии. Непосредственно во время операции выполняется прошивание кровоточащих сосудов, восстановление целостности внутренних органов, удаление патологического содержимого из полостей.
Объём оперативного вмешательства зависит от давности повреждения и состояния органов, перемещённых в плевральную полость (при наличии подобной патологии). Из-за отсутствия прочных сращений в течение нескольких часов или дней после травмы низведение осуществляется легко, лапаротомным доступом. При невозможности этой манипуляции или ущемлении органов дополнительно производится торакотомия. После восстановления нормального расположения внутренних органов производится ушивание дефекта диафрагмы. В послеоперационном периоде контролируются и корригируются витальные функции, назначается антибактериальная терапия.
Прогноз и профилактика
Прогноз во многом зависит от характера травмы и величины образовавшегося дефекта. Около 50% пациентов с разрывом диафрагмы погибают от летальных осложнений до установления диагноза. Смерть в постоперационном периоде наступает в 35% случаев, чаще обусловлена наличием сочетанных повреждений. У пострадавших с открытым ранением диафрагмы прогностические показатели хуже, чем у больных с закрытой травмой. К профилактике подобных повреждений можно отнести общие меры по предупреждению травматизма, соблюдение правил личной безопасности в быту и на рабочем месте.
3. Диагностика и хирургическое лечение повреждений диафрагмы/ Кубачев Г.К., Омаров И.Ш., Турдыев Д.С.
4. Повреждения диафрагмы при открытой и закрытой торакоабдоминальной травме/ Кубачев Г.К., Кукушкин А.В.
Анатомия диафрагмы. История изучения диафрагмальных травм
Пермская государственная медицинская академия им. акад. Е.А. Вагнера
Красноярский центр репродуктивной медицины
Кафедра судебной медицины Первого МГМУ им. И.М. Сеченова
ФГБОУ ВО «Пермский государственный медицинский университет им. акад. Е.А. Вагнера» Минздрава России, Пермь, Россия
Судебно-медицинские и клинико-анатомические аспекты диагностики колото-резаных повреждений диафрагмы
Журнал: Судебно-медицинская экспертиза. 2019;62(4): 5‑9
Цель исследования — путь изучения топографоанатомических характеристик колото-резаных повреждений диафрагмы (ПД), уточнить границы торакоабдоминальной области для повышения качества клинической диагностики и судебно-медицинской экспертизы пострадавших с торакоабдоминальными ранениями (ТАР). По результатам судебно-медицинского исследования 81 трупа погибших от ТАР провели анализ клинико-анатомических характеристик ТАР; в анатомическом эксперименте на 90 трупах, не имевших прижизненной патологии органов груди, изучили типовые границы реберно-диафрагмального плеврального синуса. Результаты судебно-медицинских исследований и анатомического эксперимента использовали при диагностике ПД у 411 пострадавших с колото-резаными ранениями груди и живота. Уточнили границы торакоабдоминальной области, расположение раны в которой делает особенно высокой (10—50%) вероятность ПД. Разработали методику диагностики ПД, с помощью которой у 411 пострадавших с ранениями груди и живота выявили 81 случай ПД. Результаты исследования доказывают целесообразность использования компьютерной томографии при экспертизе живых лиц с ранением в торакоабдоминальной области. Такое исследование позволит выявить недиагностированное ПД, дать правильную квалификацию повреждения и получить сведения об особенностях раневого канала.
Колото-резаные повреждения острыми предметами занимают лидирующие позиции в структуре смертельного травматизма и являются актуальной проблемой как судебно-медицинской экспертизы трупов и живых лиц, так и клинической практики [1—5]. К числу наиболее тяжелых относятся торакоабдоминальные ранения (ТАР), при которых всегда имеется повреждение диафрагмы (ПД) [4—7]. Угрозу для жизни и здоровья пациента с ТАР представляют как повреждения органов груди и живота, так и не выявленное вовремя ПД, которое может стать воротами диафрагмальной грыжи с ущемлением органов брюшной полости и причиной высокой летальности [5—9].
Частота ошибок при выявлении ПД составляет 30—70% [4, 5, 7, 10]. Диагностика осложняется тем, что достоверные клинические, рентгенологические и сонографические симптомы ПД встречаются не более чем у 39—45% пострадавших с ТАР [4—7, 9, 10]. Более чувствительной (50—80%) является компьютерная томография (КТ), однако она применима только у стабильных пациентов [5, 8, 9]. Помимо клинического использования, КТ сегодня активно внедряется в практику судебно-медицинской экспертизы [11]. Эффективнее всего ПД обнаруживают при операциях [4—6, 9, 10].
При отсутствии очевидных показаний к операции в выявлении ПД возникают сложности [7]. Например, у пациентов со стабильной гемодинамикой без клинических проявлений повреждений внутренних органов груди и живота хирургу трудно не только обнаружить ПД, но даже установить проникающий характер ранения [5, 8]. Причина этого — узость межреберья и «сложный» ход раневого канала, обусловленный «активным и пассивным смещением» тканей грудной стенки при изменении положения туловища после нанесения ранения [3].
Невольным заложником подобной диагностической ошибки становится судебно-медицинский эксперт, в распоряжении которого при экспертизе живых лиц имеется только протокол операции. Колото-резаное повреждение, квалифицированное как легкий или средней тяжести вред здоровью, в дальнейшем может привести к тяжким последствиям вплоть до летального исхода.
Для диагностики ТАР выделяют торакоабдоминальную область (ТАО), расположение раны в которой делает особенно высокой (10—50%) вероятность ПД и служит показанием к различным диагностическим операциям [4, 5—7, 10]. Границы этой области определяют по-разному: верхняя граница — от IV до VI ребра, нижняя — от XI ребра до уровня пупка и подвздошных гребней [5—7].
В ТАО диафрагма ближе всего прилежит к грудной стенке и наиболее легко достижима для ранящего предмета в зоне реберно-диафрагмального синуса [12]. Границы синуса изменчивы и зависят от типа телосложения пациента [13, 14].
Цель исследования — повысить качество клинической диагностики и производства судебно-медицинской экспертизы пострадавших с ТАР путем определения топографоанатомических границ области тела, наиболее уязвимой для формирования подобного рода повреждений.
Материал и методы
Анатомические исследования проводили в ГКУЗОТ ПК «Пермское краевое бюро судебно-медицинской экспертизы». Уточнение границ ТАО и уточнение клинико-анатомических характеристик ТАР провели по результатам судебно-медицинского исследования 81 трупа пострадавших с ТАР. Типовые границы реберно-диафрагмального плеврального синуса определяли у 90 трупов мужского пола второго периода зрелого возраста (по 30 объектов долихо-, мезо- и брахиморфного типов телосложения) без патологии груди. Выбор объектов исследования обусловлен данными литературы о том, что среди пострадавших с ТАР преобладают мужчины зрелого возраста [14].
В клиническом разделе работы проанализировали результаты диагностики 81 случая ПД у 411 пострадавших с проникающими ранениями груди и живота, находившихся на лечении в торакальном отделении ГАУЗ ПК «Городская клиническая больница № 4» Перми.
Результаты и обсуждение
Из погибших в результате ТАР 57 (70,37%) мужчин и 24 (29,63%) женщины, у 56 (69,14%) обнаружили единичные ТАР, у 25 (30,86%) — множественные. В 44 (54,32%) случаях ТАР локализовались слева, в 33 (40,74%) — справа, а в 4 (4,94%) случаях имела место двусторонняя локализация ран. Всего у 81 трупа выявили 154 (100%) ТАР, из них 82 (53,2%) располагались справа, а 72 (46,8%) — слева.

Изучили локализацию кожных ран при ТАР относительно вертикальных линий груди. Обнаружили справа 24 (15,6%) раны на участке от передней до средней подмышечной линии и 22 (14,2%) раны на участке от среднеключичной до передней подмышечной линии. Слева 18 (11,7%) ран располагались на участке от среднеключичной до передней подмышечной линии, 15 (9,7%) — от передней до средней подмышечной линии и 14 (9,1%) ран — от окологрудинной до средней ключичной линии. Иная локализация ран встречалась реже (табл. 1). Таблица 1. Локализация ТАР относительно вертикальных линий (n=154) Полученные данные свидетельствуют о том, что вероятность ПД при локализации раны в других участках между линиями достаточно велика, хотя более половины (51,3%) ТАР сосредоточены между среднеключичной и средней подмышечной линией.
Далее исследовали локализацию ран относительно межреберий. Выявили 25 (16,2%) ран слева в седьмом межреберье, 16 (10,4%) в шестом межреберье справа и 15 (9,7%) ран в пятом межреберье справа.
Значительно реже ранения были в четвертом межреберье слева — 2 (1,3%) случая, во втором справа и в одиннадцатом межреберье справа и слева — по 1 (0,6%) случаю. В первом и третьем межреберьях ранений не обнаружили.
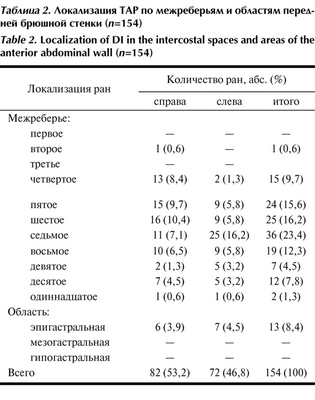
Ранения в 104 (67,5%) случаях располагались в промежутке между пятым и восьмым межреберьями (табл. 2). Таблица 2. Локализация ТАР по межреберьям и областям передней брюшной стенки (n=154)
Таким образом, практически все смертельные ТАР 153 (99,6%) находились в пространстве от четвертого межреберья сверху до эпигастральной области и одиннадцатого межреберья снизу. Определили верхнюю границу ТАО — нижний край IV ребра и нижнюю границу — линию, проведенную через нижние точки X ребра (нижняя граница эпигастральной области) и далее идущую по нижнему краю XI и XII ребер.
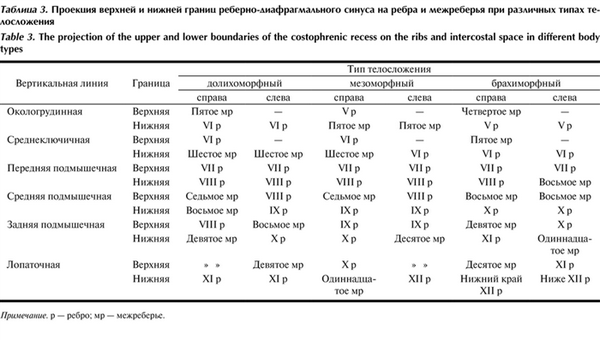
В анатомическом эксперименте определили типовую проекцию на кожу реберно-диафрагмального плеврального синуса (табл. 3). Таблица 3. Проекция верхней и нижней границ реберно-диафрагмального синуса на ребра и межреберья при различных типах телосложения
Верхнюю границу синуса определяли как нижнюю границу легкого, нижнюю — как место крепления верхней поверхности диафрагмы к грудной стенке. Установили, что передние отделы синуса наиболее высоко расположены у людей с брахиморфным типом телосложения, наиболее низко — с долихоморфным типом телосложения, а задние отделы, наоборот, выше расположены при долихоморфном, а ниже — при брахиморфном типе телосложения. По передней подмышечной линии синус занимает пространство от VII по VIII ребра при всех типах телосложения.
Результаты исследований стали частью методики диагностики ПД при проникающих колото-резаных ранениях груди и живота.
Пострадавшим с кровотечением и другой патологией, требующей открытых операций, выполняли лапаро- или торакотомию с осмотром диафрагмы. При отсутствии показаний к лапаротомии при ранениях живота производили лапароскопию и осматривали диафрагму.
Если не было показаний к торакотомии у пострадавшего с проникающим ранением груди, то сначала оценивали топографию раны. При локализации раны выше четвертого межреберья выполняли торакоскопию и осматривали диафрагму. Если рана располагалась в ТАО (ниже четвертого межреберья), но вне проекции реберно-диафрагмального синуса, выполняли торакоскопию, а при наличии спаек в плевральной полости — дополнительно лапароскопию. Если сращения были и в брюшной полости, дополнительно выполняли КТ.
Все раны, локализованные в проекции реберно-диафрагмального синуса, рассматривали как ТАР, пока не было доказано обратное. Дополнительно к торакоскопии расширяли рану грудной стенки до размеров мини-торакотомии и тщательно осматривали диафрагму. При необходимости выполняли лапароскопию и КТ.
Описанные подходы применили в лечении 411 пострадавших с проникающими ранениями груди и живота. ПД обнаружили у 81 (100%) из них. Этим больным в общей сложности выполнили 201 операцию. Выздоровели 73 (90,12%) и умерли 8 (9,88%) пострадавших.
Никто из выздоровевших пострадавших впоследствии не попадал в поле зрения торакальных хирургов ГКБ № 4 по поводу посттравматической диафрагмальной грыжи (всех больных с торакальной патологией Перми госпитализируют в ГКБ № 4). Это с высокой долей уверенности позволяет утверждать об эффективности диагностики.
У 2 (2,47%) стабильных пациентов без клинических проявлений повреждения органов груди и живота и с расположением раны в ТАО диагноз ПД был установлен при КТ.
Необходимо отметить, как важно при проведении судебно-медицинских экспертиз установить механизм нанесения колото-резаных повреждений и идентифицировать орудие травмы [2, 15]. Для идентификации травмирующего предмета очень важен показатель глубины раневого канала [1], при этом судебно-медицинское исследование раневых каналов до сегодняшнего дня остается прерогативой секционного исследования трупов [3]. Внедрение метода КТ в практику экспертизы живых лиц с ранениями груди, расположенными в ТАО, позволит провести анализ взаимного расположения рубца на месте кожной раны и обнаруженного дефекта диафрагмы и получить сведения об особенностях раневого канала.
Выводы
1. Смертельные ТАР, сопровождающиеся ПД, в 67,5% случаев располагаются между пятым и восьмым межреберьями и в 51,3% случаев — между среднеключичной и средней подмышечной линиями груди.
2. Максимальная опасность ПД возникает при расположении ранения в ТАО, ограниченной четвертым межреберьем сверху и линией, соединяющей нижние участки X ребер и идущей по нижнему краю XI и XII ребер снизу. В ТАО опасность ПД возрастает при расположении ранения в зоне реберно-диафрагмального синуса, границы которой имеют типовые особенности, однако по передней подмышечной линии занимают пространство с VII по VIII ребро при всех типах телосложения.
Для эффективного выявления ПД следует визуализировать диафрагму при каждом проникающем ранении груди и живота. Способ визуализации целесообразно определять в зависимости от клинической картины и топографии ранения.
3. В судебно-медицинском отношении при осмотре трупа на месте его обнаружения расположение колото-резаного ранения груди ниже четвертого межреберья должно сориентировать эксперта на возможность повреждения диафрагмы и органов брюшной полости. Подобная локализация раны, выявленная при судебно-медицинском исследовании трупа пострадавшего, должна нацелить врача на обязательное исследование грудобрюшной преграды in situ до эвисцерации органов груди/живота.
4. При проведении экспертизы живого лица с установленным клинически диагнозом «непроникающей» колото-резаной раны в случае выявления рубца в проекции реберно-диафрагмального синуса целесообразно рекомендовать пострадавшему пройти КТ. В случае обнаружения дефекта диафрагмы это рентгенологическое исследование позволит объективно установить проникающий характер имевшего место ранения и адекватно определить степень тяжести вреда, причиненного здоровью.
Диафрагма (diaphragma от греч. — перегородка), или грудобрюшная преграда — это куполообразная перегородка, которая разделяет грудную и брюшную полости. Выделяют центральную сухожильную и краевую мышечную части диафрагмы. Сокращаясь и расслабляясь диафрагма принимает участие в акте дыхания.
Релаксация диафрагмы - одностороннее стойкое высокое расположение диафрагмы, сохраняющей свою непрерывность и прикрепление в обычных местах.
В основе заболевания — повреждение диафрагмального нерва, при котором диафрагма расслабляется и не сокращается (т.е. наступает её релаксация). Так как в брюшной полости положительное давление, а в грудной клетке в большей части отрицательное, то органы брюшной полости давят на релаксированный купол диафрагмы. Таким образом, купол диафрагмы поднимается выше обычного, сдавливая собой соответствующее легкое. Часто заболевание так и называют — релаксация купола диафрагмы.
При диафрагмальной грыже органы брюшной полости перемещаются в грудную клетку через образовавшийся дефект, слабую зону диафрагмы или через расширенное естественное отверстие диафрагмы. В отличие от грыж при релаксации диафрагмы имеется резкое истончение ее и отсутствие мышц в целом купоне диафрагмы или в какой-либо части. Этот участок или весь купол выпячивается высоко в грудную клетку вместе с прилежащими органами брюшной полости. Выраженные грыжевые ворота при этом отсутствуют, поэтому ущемление при этом заболевании невозможно.
Релаксация диафрагмы — причины
Наиболее частой причиной травмы диафрагмального нерва являются операции на органах средостения:
- маммарно-коронарное шунтирование;
- тимэктомия;
- удаление опухолей средостения;
- операции по поводу рака легкого с расширенной лимфаденэктомией;
- операции на диафрагме и другие.
Соответственно, основным методом профилактики является тщательная визуализация и предупреждение повреждений диафрагмального нерва во время операций на органах средостения.
На втором месте по частоте развития релаксации диафрагмы стоит травма груди и шеи. Повреждения диафрагмального нерва могут возникать при гематоме средостения, травме шейного отдела позвоночника, разрывах диафрагмы, в которые вовлечен диафрагмальный нерв.
Разделяют врожденную и приобретенную релаксации диафрагмы. Виды приобретенной:
- травматическая;
- вследствие воспалительных процессов;
- идиопатическая.
По расположению релаксация может быть:
- левосторонняя — релаксация левого купола диафрагмы;
- правосторонняя — релаксация правого купола диафрагмы.
Расслабление диафрагмы может быть полным (тотальным) или частичным (локальным).
Локальная релаксация диафрагмы
Частичная или локальная релаксация диафрагмы, как правило, наблюдается справа. Чаще всего ограниченная релаксация локализуется в передне-медиальном отделе диафрагмы справа, что может объясняться слабостью мышечных пучков, отходящих в этой области от задней поверхности грудины. Слева этот участок прикрыт париетальным листком перикарда и верхушкой сердца. При этом купол диафрагмы дугообразно выпячивается в сторону легкого, а печень деформируется, повторяя форму области релаксации.
Причиной ограниченной релаксации могут быть следующие заболевания:
- эхинококкоз печени и селезенки;
- поддиафрагмальный абсцесс;
- наддиафрагмальный осумкованный плеврит;
- кисты перикарда;
- базальная пневмония;
- ограниченная гипоплазия диафрагмы.
Главным признаком ограниченной релаксации является локальное дугообразное выпячивание передне-медиальной части диафрагмы и ее истончение на этом участке. Чаще заболевание протекает бессимптомно, реже больные предъявляют жалобы на боль в груди или в области сердца, кашель; могут встречаться и диспепсические явления.
Признаки релаксации диафрагмы
По клиническому течению релаксации диафрагмы выделяют 4 формы:
- бессимптомную;
- со стертыми клиническими проявлениями;
- с выраженными клиническими симптомами;
- осложненную (заворот желудка, язва желудка, кровотечение и др.).
Выраженность симптомов релаксации диафрагмы весьма различна - от полного отсутствия симптомов заболевания до значительных функциональных расстройств пищеварительной, дыхательной, сердечно-сосудистой и других систем.
Симптомы зависят от выраженности смещения диафрагмы и органов брюшной и плевральной полостей, а также от стороны поражения: наиболее выраженной, как правило, бывает левосторонняя релаксация. При этом из брюшной полости высоко вверх поднимаются желудок, толстая кишка, селезенка, реже - тонкая кишка. Смещенный вверх желудок претерпевает те же изменения положения, что и при диафрагмальной грыже - его большая кривизна поворачивается кверху и прилежит к диафрагме.
Наиболее характерные симптомы
- приступы боли и слабости;
- потеря массы тела;
- одышка;
- кашель;
- ощущение сердцебиения.
В каждом отдельном случае на первый план выступает определенная группа симптомов со стороны тех органов, функция которых наиболее нарушена. В зависимости от этого выделяют три основных синдрома:
- дыхательный,
- сердечно-сосудистый;
- пищеварительный.
У детей выделяют особую кардиореспираторную форму релаксации.
Дыхательный синдром проявляется одышкой после незначительной физической нагрузки, изменения положения тела и, что особенно характерно, после приема пищи. Частым проявлением дыхательного синдрома является раздражающий сухой кашель, также возникающий после приема пищи или изменения положения тела. Дыхательный синдром обусловлен выключением половины диафрагмы из дыхания, давлением ее на нижние отделы легкого.
Сердечно-сосудистый синдром связан со смещением сердца и характеризуется тахикардией, аритмией, ощущением сердцебиения и ангинозными болями. Он обусловлен смещением и ротацией сердца вследствие высокого стояния купола диафрагмы.
При пищеварительном синдроме отмечается:
- дисфагия (в том числе и пародоксальная);
- боли в эпигастрии и подреберье;
- чувство тяжести после еды;
- частые отрыжки;
- икота;
- изжога;
- урчание в животе;
- тошнота и рвота;
- метеоризм и запоры,
- дисфагия.
Причиной указанных жалоб является выпадение динамической функции диафрагмы, перегиб абдоминального отдела пищевода, заворот желудка с растяжением его и нарушением кровообращения, что может провоцировать развитие эрозивного гастрита, венозного стаза и язв. Осложнениями могут быть рецидивирующие желудочно-кишечные кровотечения; в литературе имеются даже описания случаев гангрены желудка.
ЭКГ. Инструментальные исследования дают возможность выявить нарушения функции внешнего дыхания, характерно значительное уменьшение ЖЕЛ. На электрокардиограмме у таких больных часто наблюдаются экстрасистолы, признаки замедления внутрижелудочковой проводимости и нарушения коронарного кровообращения.
Рентген. Рентгенологическое исследование является решающим в диагностике релаксации, при этом определяются следующие симптомы:
- стойкое повышение уровня расположения соответствующего купола диафрагмы до 2 - 5 ребра;
- в горизонтальном положении диафрагма и прилежащие к ней органы брюшной полости смещаются кверху;
- контур диафрагмы представляет собой ровную, непрерывную дугообразную линию.
Нередко выявляется ателектаз нижних отделов легкого и смещение средостения.
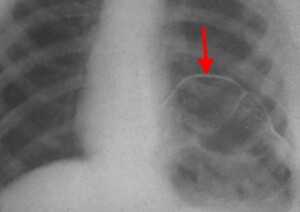
Релаксация диафрагмы рентген (левый купол)
КТ. Наиболее информативным методом исследования является компьютерная томография, дающая полную информацию о степени релаксации и характере изменений органов грудной и брюшной полостей. Во всех случаях релаксации, даже при небольшой ее выраженности, наблюдается ателектаз и воспалительные изменения базальных сегментов легкого. С внедрением компьютерной томографии практически отпала надобность в остальных традиционных методах дифференциальной диагностики.
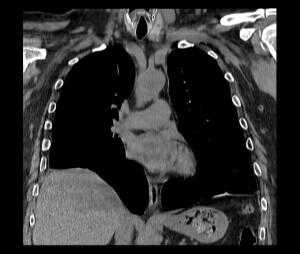
Релаксация правого купола диафрагмы на КТ
Лечение
Лечение релаксации диафрагмы только хирургическое.
Показанием к плановой операции является релаксация:
- сопровождающаяся болевым синдромом;
- сдавлением и уменьшением объема легкого с нарушениями функции дыхания;
- смещением средостения с нарушениями сердечно-сосудистой деятельности;
- высоким стоянием органов желудочно-кишечного тракта с нарушениями пищеварения.
Экстренные показания к операции возникают при завороте желудка, разрыве диафрагмы, остром желудочном кровотечении и других осложнениях.
Задачей хирургического вмешательства является восстановление исходного уровня стояния диафрагмы, в результате чего грудные и брюшные органы должны занять свое нормальное положение. Операция заключается в пластике диафрагмы собственными тканями или пластике сетчатым протезом.
Современным и перспективным направлением хирургии диафрагмы при ее релаксации являются торакоскопические и лапароскопические операции. Общеизвестные преимущества эндоскопических операций - прежде всего минимальное повреждение дыхательной мускулатуры грудной стенки.
В отделении торако абдоминальной хирургии и онкологии РНЦХ им. Петровского предпочтение отдается оперативному лечению диафрагмы из лапароскопического доступа. Опыт выполнения данных оперативных вмешательств из лапароскопического и торакоскопического доступов составляет более 10 лет.
Пластика диафрагмы проводится сетчатым протезом. Российский научный Центр хирургии является одним из основоположников хирургии диафрагмы с использованием синтетических протезов. Аллопластику (сетчатым протезом) диафрагмы применяют с 1951 г., у истоков создания метода стоял выдающийся отечественный хирург и основатель Центра хирургии, академик Б.В. Петровский.
Вас может заинтересовать: Хирургия диафрагмы, Грыжи диафрагмы.
Прогноз
Прогноз лечения благоприятный. Важно соблюдать рекомендации при выписке из стационара и исключения вредных социальных факторов. Выздоровление с восстановлением трудоспособности происходит через 1-2 месяца от операции.
Лечение в отделении торакоабдоминальной хирургии РНЦХ им. Петровского
Если Вы ищете клинику для лечения релаксации диафрагмы — обращайтесь в наш центр. Лечение в отделении торако-абдоминальной хирургии — это торакальные хирурги с огромным опытом работы, новейшее оборудование и комфортные условия стационара. Ознакомьтесь с отзывами пациентов нашего отделения.
Мы осуществляем лечение бесплатно по программе ОМС, ДМС и на коммерческой основе. Оказываем помощь в рамках высокотехнологичной медицинской помощи.
Релаксация диафрагмы МКБ 10 код: J98.6. Болезни диафрагмы.
Принимаем на лечение жителей всех регионов России. Узнайте подробности, как попасть на лечение в отделение торако-абдоминальной хирургии РНЦХ.
Для записи на консультацию позвоните по телефонам:
Отправьте заявку на консультацию, заполнив форму на нашем сайте и прикрепив необходимые документы.
Анатомия диафрагмы.
Диафрагма - сухожильно-мышечное образование, которое разделяет грудную и брюшную полости. Мышечная часть диафрагмы начинается по кругу нижней апертуры грудной клетки от грудины, внутренней поверхности хрящей VII-XII ребер и поясничных позвонков (грудинный, реберный и поясничный отделы диафрагмы). Мышечные волокна идут кверху и радиально и заканчиваются сухожильным центром, образовывая справа и слева куполообразные выпуклости. Между грудинным и реберным отделом есть грудинореберное пространство (треугольник Морганьи-Ларрея), заполненное клетчаткой. Поясничный и реберный отделы разделены пояснично-реберным пространством (треугольник Бохдалека). Поясничный отдел диафрагмы состоит с каждой стороны из трех ножек: внешней (латеральной), промежуточной и внутренней (медиальной). Сухожильные края обеих внутренних (медиальных) ножек диафрагмы образуют на уровне I поясничного позвонка левее от срединной линии дугу, которая ограничивает отверстие для аорты и грудного лимфатического протока. Пищеводное отверстие диафрагмы образовано в большинстве случаев за счет правой внутренней (медиальной) ножки диафрагмы, левая ножка принимает участие в его образовании лишь в 10% случаев. Через пищеводное отверстие диафрагмы проходят также - блуждающие нервы. Через межмышечные щели поясничного отдела диафрагмы проходят симпатические стволы, чревные нервы, непарная и полунепарная вены. Отверстие для нижней полой вены расположено в сухожильном центре диафрагмы.
Сверху диафрагма покрыта внутригрудной фасцией, плеврой и перикардом, снизу - внутрибрюшной фасцией и брюшиной. К забрюшинной части диафрагмы прилежать поджелудочная железа, двенадцатиперстная кишка, окруженные жировой капсулой почки и надпочечники. К правому куполу диафрагмы прилежит печень, к левому - селезенка, дно желудка, левая часть печени. Между этими органами и диафрагмой есть соответствующие связки. Правый купол диафрагмы расположен выше (четвертое межреберье), чем левый (пятое межреберье). Высота стояния диафрагмы зависит от конституции, возраста, наличия разных патологических процессов в грудной и брюшной полостях.
Кровоснабжение диафрагмы осуществляют верхняя и нижняя диафрагмальные артерии, которые отходят от аорты, мышечно-диафрагмальная и перикардо-диафрагмальная артерии, которые отходят от внутренней грудной, а также шесть нижних межреберных артерий.
Отток венозной крови происходит по одноименным венам, по непарной и полунепарной венам, а также по венам пищевода.
Лимфатические сосуды диафрагмы образуют несколько сетей: подплевральную, плевральную, внутриплевральную, подбрюшинную, брюшинную. По лимфатическим сосудам, расположенным вдоль пищевода, аорты, нижней полой вены и других сосудов и нервов, которые проходят через диафрагму, воспалительный процесс может распространиться из брюшной полости в плевральную и наоборот. Лимфатические сосуды отводят лимфу сверху через прелатероретроперикардиальные и задние медиастинальные узлы, снизу - через парааортальные и околопищеводные. Иннервацию диафрагмы осуществляют диафрагмальные и межреберные нервы.
Выделяют статическую и динамическую функции диафрагмы. Статистическая функция диафрагмы заключается в поддержке разницы давления в грудной и брюшной полостях и нормальных взаимоотношений между их органами. Она зависит от тонуса диафрагмы. Динамическая функция диафрагмы обусловлена действием подвижной при дыхании диафрагмы на легкие, сердце и органы брюшной полости. Движения диафрагмы осуществляют вентиляцию легких, облегчают поступление венозной крови в правое предсердие, способствуют оттоку венозной крови от печени, селезенки и органов брюшной полости, движения газов в желудочно-кишечном тракте, акту дефекации, лимфообращения.
В клинике приняты следующие классификации заболеваний средостения и диафрагмы:
Читайте также:
