Анатомия: Эмбриогенез глаза. Развитие оболочек глаза.
Добавил пользователь Валентин П. Обновлено: 28.01.2026
ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России
Особенности архитектоники структур полости носа и хоанальной зоны у детей с врожденными пороками развития глаз
Журнал: Вестник оториноларингологии. 2021;86(1): 63‑67
В статье приведены данные об эмбриогенезе глазного яблока, носослезного канала и полости носа. Отмечено нередкое сочетание врожденной атрезии хоан и аномалий развития глаз, по всей видимости, связанное с временным и топографическим параллелизмом внутриутробного развития данных анатомических областей. С целью оценки состояния полости носа и хоанальной области при врожденной патологии глаз были обследованы 43 ребенка с офтальмологическими пороками развития. У 32 (74,4%) детей по данным эндоскопического обследования выявлены изменения анатомии хоанальной области с изменением ее размеров в виде неполной атрезии. Полученные результаты позволяют авторам рекомендовать всем детям с врожденными офтальмологическими пороками развития осмотр и наблюдение у врача-отоларинголога с проведением эндоскопического исследования полости носа и носоглотки.
Дата принятия в печать:
Врожденные пороки в структуре младенческой заболеваемости и смертности занимают одно из первых мест. По данным популяционных исследований и сведений ВОЗ, частота встречаемости врожденных пороков развития составляет в среднем от 3 до 6% [1], а у новорожденных детей колеблется в широких пределах — от 11,5:1000 до 32:1000 [2]. Сочетание пороков развития лица и черепа с другими видами аномалий выявляется у 60% детей [3].
Этиология пороков и аномалий развития до конца не изучена. Взаимодействие множества разнообразных причинных факторов (тератогенов) определяет многофакторный характер врожденных аномалий развития носа и глаз. Эффект воздействия проявляется в виде физиологических, модифицирующих и повреждающих явлений [4]. Достаточно часто выявляются сочетанные пороки формирования полости носа и хоанальной зоны с пороками развития глаз, что обусловлено течением гестационного периода жизни.
Различные исследования, посвященные эмбриогенезу риноорбитальной зоны, свидетельствуют о крайне тесной взаимосвязи развития структур латеральной стенки полости носа, околоносовых пазух и носослезного канала [8—11]. Уже на 5-й неделе эмбрионального развития еще в первичной полости носа между латеральным и верхнечелюстным отростками прослеживается слезная пластинка, из которой на 7-й неделе гестации образуется слезный шнур. Затем, на 10-й неделе внутриутробного развития, в слезном шнуре проявляется просвет, так называемый истинный носослезный канал. К 20-й неделе заканчивается формирование костной трубки, окружающей носослезный канал [8, 12—14]. В связи с вышеуказанным считаем справедливым анатомо-топографически и клинически разделять у детей два понятия: «носослезный канал», представляющий собой костную структуру, и «носослезный проток», являющейся мягкотканым образованием. Воздействие негативных факторов окружающей среды на эмбрион в различные сроки гестации, по мнению W. Katowitz и соавт., может привести к появлению врожденных аномалий и пороков развития слезоотводящих путей, например стенозу носослезного канала [15].
Среди пороков развития носа и околоносовых пазух у детей наиболее часто хирургические вмешательства производят по поводу врожденной атрезии хоан. Имеются многочисленные наблюдения сочетания врожденной атрезии хоан с аномалиями развития других органов, в том числе при различных синдромах и расстройствах как часть сложного фенотипа [16, 17]. В наших наблюдениях более чем у 1 /2 детей с врожденной атрезией хоан (n=144), а именно у 76 (52,8%), выявлены сопутствующие пороки развития. При этом у 30 (20,8%) детей обнаружена врожденная патология со стороны органа зрения: в несиндромальных случаях сочетанного поражения — у 14 (9,7%) детей и с синдромальной патологией, в том числе при CHARGE-синдроме, — у 16 (11,1%). Чаще всего врожденная атрезия хоан ассоциировалась с такими пороками развития глаз, как колобома радужки или сетчатки (11 (7,6%) пациентов); у 1 ребенка двусторонняя врожденная атрезия хоан сочеталась с врожденным двусторонним стенозом носослезных каналов.
Нередкое сочетание врожденной атрезии хоан и аномалий развития глаз, по всей видимости, связано с тем, что формирование структур полости носа, носоглотки у эмбриона идет параллельно с закладкой структур органа зрения как во временных рамках, так и топографически. Воздействие различных потенциально тератогенных факторов в период с 3-й по 10—12-ю неделю внутриутробного периода может оказать влияние на закладку и полости носа, и глаз, и слезоотводящих путей.
Цель исследования — оценка состояния полости носа и хоанальной области при врожденной патологии глаз.
Пациенты и методы
Обследованы дети, наблюдающиеся с данной патологией в детской глазной консультативной поликлинике при Морозовской детской клинической больнице и в отделении офтальмологии Российской детской клинической больницы. Обследование проводилось амбулаторно на клинической базе кафедр оториноларингологии и офтальмологии — ОСП РДКБ ФГАОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России. Всего осмотрены 43 ребенка с врожденными аномалиями развития глаз от 2 до 14 лет, средний возраст обследуемых детей 6 лет.
Клиническое обследование больных включало в себя анализ жалоб, сбор анамнеза, проведение стандартных оториноларингологического и офтальмологического осмотров, эндоскопическое исследование полости носа и носоглотки по стандартной методике. Жалобы на частые риниты, затруднение носового дыхания предъявляли 10 пациентов, у 1 ребенка отмечалось нарушение оттока слезы, остальные жалоб не предъявляли.
Результаты. Структура патологии представлена в таблице, из которой видно, что наибольшее число детей в нашем исследовании (21 (48,8%) ребенок) имели колобому радужки, которая имеет форму перевернутой капли, связанной со зрачковой областью, и возникает вследствие незаращения щели глазного бокала. При колобоме радужки дефект локализовался у 16 детей на 6 ч, у 1 ребенка на 7 ч, у 4 детей в зоне 5—7 ч (рис. 1 на цв. вклейке). Микрофтальм наблюдался у 2 детей. При этом у 1 ребенка колобома радужной оболочки правого глаза сочеталась с левосторонним микрофтальмом и косоглазием.
Распределение детей по типу выявленной врожденной офтальмологической патологии
Вопрос 6. Орган зрения. Эмбриогенез глаз. Общий план строения глазного яблока.
Глаз - орган зрения, представляющий собой периферическую часть зрительного анализатора, в котором рецепторную функцию выполняют нейросенсорные клетки сетчатой оболочки.
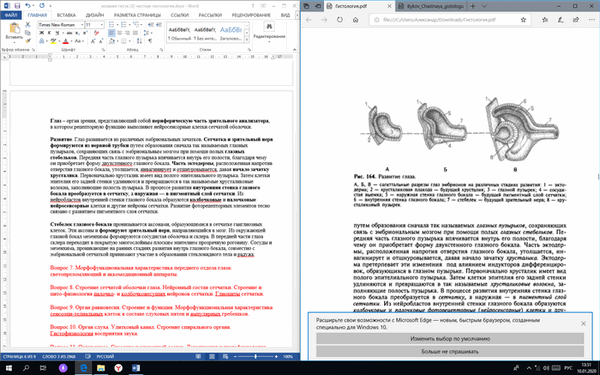
Глаз развивается из различных эмбриональных зачатков. Сетчатка и зрительный нерв формируются из нервной трубки путем образования сначала так называемых глазных пузырьков, сохраняющих связь с эмбриональным мозгом при помощи полых глазных стебельков. Передняя часть глазного пузырька впячивается внутрь его полости, благодаря чему он приобретает форму двустенного глазного бокала. Часть эктодермы, расположенная напротив отверстия глазного бокала, утолщается, инвагинирует и отшнуровывается, давая начало зачатку хрусталика. Первоначально хрусталик имеет вид полого эпителиального пузырька. Затем клетки эпителия его задней стенки удлиняются и превращаются в так называемые хрусталиковые волокна, заполняющие полость пузырька. В процессе развития внутренняя стенка глазного бокала преобразуется в сетчатку, а наружная — в пигментный слой сетчатки. Из нейробластов внутренней стенки глазного бокала образуются колбочковые и палочковые нейросенсорные клетки и другие нейроны сетчатки. Развитие фоторецепторных элементов тесно связано с развитием пигментного слоя сетчатки.
Стебелек глазного бокала пронизывается аксонами, образующимися в сетчатке ганглиозных клеток. Эти аксоны и формируют зрительный нерв, направляющийся в мозг. Из окружающей глазной бокал мезенхимы формируются сосудистая оболочка и склера. В передней части глаза склера переходит в покрытую многослойным плоским неороговевающим эпителием прозрачную роговицу. Сосуды и мезенхима, проникающие на ранних стадиях развития внутрь глазного бокала, совместно с эмбриональной сетчаткой принимают участие в образовании стекловидного тела и радужки. Мышца радужки, суживающая зрачок, развивается из краевого утолщения наружного и внутреннего листков глазного бокала, а мышца, расширяющая зрачок, - из наружного листка. Таким образом, обе мышцы радужки по своему происхождению являются нейральными.
Из нервной трубки: сетчатка (колбочки и палочки) с пигментным слоем сетчатки, зрительный нерв, мышца, суживающая, и мышца, расширяющая зрачок
Из эктодермы: хрусталик
Из мезенхимы: сосудистая оболочка, склера с роговицей, стекловидное тело и радужка (совместно с нервной трубкой)
Общий план строения глазного яблока. Глазное яблоко состоит из трех оболочек:
Наружная оболочка. К ней прикрепляются наружные мышцы глаза. В ней различают передний прозрачный отдел - роговицу и задний непрозрачный - склеру.
Средняя (сосудистая) оболочка. осуществляет питание пигментного эпителия и фоторецепторов, регулирует давление и температуру глазного яблока. Она имеет 3 части: часть радужки, часть цилиарного тела и собственно сосудистую - хориодею.
Внутренняя (чувствительная) оболочка - сетчатка. сенсорная, рецепторная часть зрительного анализатора, в которой происходят под воздействием света фотохимические превращения зрительных пигментов, фототрансдукция, изменение биоэлектрической активности нейронов и передача информации о внешнем мире в подкорковые и корковые зрительные центры.
Оболочки глаза и их производные формируют три функциональных аппарата: светопреломляющий, или диоптрический (роговица, жидкость передней и задней камер глаза, хрусталик и стекловидное тело); аккомодационный (радужка, ресничное тело с ресничными отростками); рецепторный аппарат (сетчатка).
Строение глаза
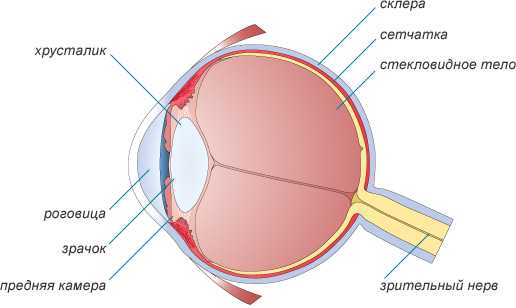
Глаз человека имеет шаровидную форму, отсюда его название - глазное яблоко. Он состоит из трех оболочек: наружной, сосудистой и сетчатки, а также внутреннего содержимого.
Передняя часть наружной оболочки - роговица - подобна прозрачному окошку во внешний мир, через нее лучи света попадают внутрь глаза. Имея выпуклую форму, она не только пропускает, но и преломляет эти лучи. Остальная часть наружной оболочки - склера - непрозрачна и внешне похожа на вареный яичный белок.
Вторая оболочка - сосудистая - состоит из множества мелких сосудов, по которым кровь снабжает глаз кислородом и питательными веществами. В этой оболочке также выделяют несколько частей: переднюю - радужка, среднюю - цилиарное тело и заднюю - хориоидея. Цвет наших глаз определяется содержанием пигмента в радужке, которая видна через роговицу. В центре радужки находится круглое отверстие - зрачок. Его размеры меняются в зависимости от освещенности: в темноте он увеличивается, на ярком свету - уменьшается.
Пространство между роговицей и радужкой называют передней камерой. Цилиарное тело вырабатывает внутриглазную жидкость, которая циркулирует внутри глаза, омывая и питая роговицу, хрусталик, стекловидное тело. Эта жидкость оттекает через специальную дренажную систему в углу передней камеры. В толще цилиарного тела находится и аккомодационная мышца, которая с помощью связок регулирует форму хрусталика.
Хориоидея - задняя часть сосудистой оболочки - непосредственно контактирует с сетчаткой, обеспечивая ей необходимое питание.
Третья оболочка глаза - сетчатая (или сетчатка) - состоит из нескольких слоев нервных клеток и выстилает его изнутри. Именно она обеспечивает нам зрение. На сетчатке отображаются предметы, которые мы видим. Информация о них затем передается по зрительному нерву в головной мозг. Однако не вся сетчатка видит одинаково: наибольшей зрительной способностью обладает макула - центральная часть сетчатки, где расположено основное количество зрительных клеток (колбочек).
Внутри оболочек заключены передняя и задняя (между радужкой и хрусталиком) камеры, заполненные внутри глазной жидкостью, а главное - хрусталик и стекловидное тело. Хрусталик имеет форму двояковыпуклой линзы. Как и роговица, он пропускает и преломляет лучи света, фокусируя изображение на сетчатке. Стекловидное тело имеет консистенцию желе и отделяет хрусталик от глазного дна.
Зрение у детей
Нормальное функционирование зрительной системы ребенка — необходимое условие не только для обеспечения самого зрительного процесса, но и для развития всех органов и систем организма, т. к. глаз — это не только орган зрения, но и «потребитель» световой энергии. Благодаря стимулирующему действию света в организме железами внутренней секреции вырабатываются гормоны гипофиза, надпочечников, щитовидной железы, половых желез и др. Более быстрая адаптация организма новорожденного к внешним условиям, его правильное развитие и рост в большой степени зависят от правильного функционирования зрительной системы. Именно поэтому зрительный анализатор у детей формируется достаточно быстро. Рост и развитие глаза у ребенка в основном завершаются к 2-3 годам, а в последующие 15-20 лет происходит меньше изменений, чем за первые годы.
Особенно важным для дальнейшего нормального функционирования зрительной системы ребенка является правильная закладка и развитие органа зрения еще до рождения. Существуют особые критические периоды развития, когда закладка того или иного органа становится особенно чувствительной к различным повреждающим факторам. Результаты клинических наблюдений свидетельствуют о том, что нарушения в развитии глаза могут вызываться:
- авитаминозом А (слепота);
- влиянием хлорида лития (циклопия, анофтальм) и роданида натрия (гидрофтальм);
- гипоксией (катаракта, недоразвитие);
- диагностической рентгенографией беременных (микрофтальм, катаракта, слепота);
- инфекционными болезнями, избыточным или длительным введением препаратов при сахарном диабете (аплазия зрительного нерва, слепота, катаракта) и т. д.
Однако изменения могут быть обусловлены и влиянием врожденно-наследственных факторов. К моменту рождения глаз ребенка, в случае нормального дородового развития, имеет все оболочки, однако существенно отличается по размерам, массе, гистологической структуре, физиологии и функциям от глаза взрослого.
Глаз новорожденного
Глаз новорожденного имеет значительно более короткую, чем у взрослого, переднезаднюю ось (ок. 16-18 мм) и, соответственно, более высокую (80,0-90,9D) преломляющую силу. К году переднезадний размер глазного яблока ребенка увеличивается до 19,2 мм, к 3-м годам — до 20,5 мм, к 7-ми — до 21,1 мм, к 10-ти — до 22 мм, к 15-ти годам составляет около 23 мм и к 20-25 — примерно 24 мм. Однако, величина и форма глазного яблока зависят от вида и величины того или иного вида рефракции (нарушения рефракции — миопия, гиперметропия, нормальная рефракция — эмметропия). Размеры глазного яблока ребенка имеют большое значение при оценке вида и стадии глазной патологии (врожденная глаукома, близорукость и др.).
Как правило, у детей при рождении и в младшем возрасте глаз имеет гиперметропическую рефракцию — дальнозоркость (по данным исследований она выявлена в 92,8% всех исследованных глаз в возрасте до 3 лет, нормальная рефракция и близорукость в этом возрасте — соответственно 3,7 и 2%). Степень дальнозоркости составляет в среднем 2,0-4,0D. По мере роста глаза его рефракция смещается в сторону нормальной. В первые 3 года жизни ребенка происходит интенсивный рост глаза, а также уплощение роговицы и особенно хрусталика.
Роговица
Роговица — это основная преломляющая структура глаза. Ширина (или горизонтальный диаметр) роговицы у новорожденных в среднем 8-9 мм, к году — 10 мм, к 11 годам — 11,5 мм, что почти соответствует диаметру роговицы у взрослых. Рост роговицы, увеличение ее размеров происходит за счет растягивания и истончения ткани. Толщина центральной части роговицы уменьшается в среднем с 1,5 до 0,6 мм, а по периферии — с 2,0 до 1,0 мм. Радиус кривизны передней поверхности роговицы новорожденного равен в среднем 7,0 мм, с возрастом происходит некоторое ее уплощение и к 7 годам кривизна составляет в среднем 7,5 мм, как и у взрослых (кривизна роговицы может варьироваться от 6,2 до 8,2 мм, в зависимости от вида и величины рефракции глаза). Преломляющая сила роговицы изменяется в зависимости от возраста обратно пропорционально радиусу кривизны: у детей первого года жизни она составляет в среднем 46-48 D, а к 7 годам, как и у взрослых, — около 42-44 D. Сила преломления роговицы в вертикальном меридиане почти всегда примерно на 0,5 D больше, чем в горизонтальном, что и обуславливает, так называемый, "физиологический" астигматизм.
В первые месяцы жизни ребенка роговица малочувствительна вследствие еще не закончившегося функционального развития черепных нервов. В этот период особенно опасно попадание в конъюнктивальный мешок инородных тел, которые не вызывают раздражения глаз, боли и беспокойства ребенка и, следовательно, могут привести к тяжелым повреждениям роговицы (кератиту) вплоть до ее разрушения. В дальнейшем чувствительность роговицы повышается и у годовалого ребенка она почти такая же, как и у взрослого. См. строение роговицы глаза.
Радужная оболочка
Радужная оболочка — это передняя часть сосудистой оболочки глаза, образует вертикально стоящую диафрагму с отверстием в центре — зрачком, регулирующим поступление света внутрь глаза в зависимости от внешних условий. Радужная оболочка может иметь различную окраску — от голубой до черной. Цвет ее зависит от количества содержащегося в ней пигмента меланина: чем больше пигмента, тем темнее радужная оболочка; при отсутствии или малом количестве пигмента эта оболочка имеет голубой или светло-серый цвет. У детей в радужной оболочке мало пигмента, поэтому у новорожденных и детей первого года жизни она голубовато-сероватая. Окончательно цвет радужки формируется к 10-12 годам. У детей грудного возраста плохо развиты мышечные волокна, расширяющие зрачок и поэтому зрачок узкий (2-2,5 мм). К 1-3-ем годам зрачок приобретает размеры, характерные для взрослых (3-3,5 мм).
Хрусталик
Хрусталик — вторая важнейшая оптическая система, на долю которой приходится около одной трети преломляющей силы глаза (до 20,0 D). Хрусталик обладает свойством изменять кривизну своей передней поверхности и приспосабливать глаз к ясному видению предметов, расположенных на различных расстояниях (функция аккомодации). Форма и величина хрусталика существенно меняется с возрастом. У новорожденных форма хрусталика приближается к шаровидной, его толщина составляет примерно 4 мм, диаметр — 6 мм, кривизна передней поверхности — 5,5 мм. В зрелом и пожилом возрастах толщина хрусталика достигает 4,6 мм, а диаметр — 10 мм, при этом радиус кривизны передней поверхности увеличивается до 10 мм, а задней — до 9 мм. Соответственно меняется и преломляющая сила хрусталика: если у детей она составляет порядка 43,0 D, то у взрослых — 20,0 D.
Сетчатка
Сетчатка — важнейшая составляющая зрительного анализатора, являющаяся его периферическим звеном. Сложнейшая структура позволяет сетчатке первой воспринимать свет, обрабатывать и трансформировать световую энергию в нервный импульс, который далее по цепочке нейронов передается в зрительные центры коры головного мозга, где и происходит восприятие и переработка зрительной информации. Сетчатка является внутренней оболочкой глазного яблока, выстилающей глазное дно. Самым важным местом сетчатки является так называемое желтое пятно (macula) с центральной (0,075 мм) областью (fovea centralis). Эта область наилучшего восприятия зрительных ощущений.
У новорожденного сетчатка состоит из 10 слоев:
- пигментного эпителия;
- слоя палочек и колбочек;
- наружной пограничной мембраны;
- наружного ядерного слоя;
- наружного плексиформного (сетчатого) слоя;
- внутреннего ядерного слоя;
- внутреннего плексиформного слоя;
- слоя ганглиозных и мультиполярных клеток;
- слоя нервных волокон;
- внутренней пограничной мембраны.
Первые четыре слоя относятся к светочувствительному аппарату сетчатки, а остальные составляют мозговой отдел. После первого полугодия и по мере роста глаза растягиваются и истончаются не только наружные, но и внутренние слои сетчатки. В связи с этим значительные изменения претерпевает сетчатка в макулярной и особенно фовеолярной (центральной) области: здесь остаются лишь 1-й, 2-й, 3-й и 10-й слои, что и обеспечивает в будущем высокую разрешающую зрительную способность этой зоны. См. строение сетчатки.
Передняя камера глаза
Передняя камера глаза ограничена спереди задней поверхностью роговицы, по периферии (в углу) — корнем радужки, ресничным телом, сзади — передней поверхностью радужки, а в зрачковой области — передней капсулой хрусталика. К моменту рождения ребенка передняя камера глаза уже сформирована, однако по форме и размерам она значительно отличается от камеры у взрослых. Это объясняется наличием короткой передне-задней оси глаза, своеобразием формы радужной оболочки и шаровидной формой передней поверхности хрусталика. Важно знать, что задняя поверхность радужной оболочки тесно контактирует с межзрачковой областью передней капсулы хрусталика.
У новорожденного глубина передней камеры в центре (от роговицы до передней поверхности хрусталика) достигает 2 мм, а угол камеры острый и узкий, к году камера увеличивается до 2,5 мм, а к 3 годам она почти такая же, как у взрослых, т. е. около 3,5 мм; угол камеры становится более открытым. Во внутриутробном периоде развития угол передней камеры закрыт мезодермальной тканью, однако к моменту рождения эта ткань в значительной мере рассасывается. Задержка в обратном развитии мезодермы может привести к повышению внутриглазного давления еще до рождения ребенка и развитию гидрофтальма (водянка глаза).
Около 5% детей рождаются с закрытым отверстием слезно-носового канала, но под влиянием слезной жидкости ткань («пробка») в первые дни почти всегда рассасывается, и начинается нормальное отведение слезы. В противном случае, прекращается отток слезы, образуется ее застой и возникает дакриоцистит новорожденных.
Глазница
После рождения ребенка зрительный анализатор проходит определенные этапы развития, среди которых основные пять:
Читайте также:
