Анатомия и эмбриология увеального тракта (сосудистой оболочки) глаза
Добавил пользователь Валентин П. Обновлено: 28.01.2026
Человеческий глаз является сложным парным органом, который дает возможность получать большую часть информации об окружающем мире. Глаз каждого человека обладает уникальными характеристиками, но имеет особенности строения. Знание строения глаза позволяет понять, как работает зрительный анализатор.
Зрительный анализатор имеет очень сложное строение, характеризующееся сочетанием различных тканевых структур, обеспечивающих его основную функцию - зрение.
Человеческий глаз имеет шарообразную или сферическую форму, поэтому его и назвали «глазным яблоком». Глазное яблоко располагается в глазнице - костной структуре черепа, благодаря чему защищено от повреждений. Переднюю его поверхность защищают веки.
Движения глазного яблока обеспечиваются шестью наружными мышцами. Их слаженная работа обеспечивает возможность бинокулярного зрения - зрения двумя глазами. Это позволяет получать трехмерное изображение (стереокопическое зрение).
Поверхность глазного яблока постоянно увлажняется слезой, продуцируемой слезными железами. Отток слезной жидкости осуществляется через слезоотводящие пути. Слеза образует защитную пленку на поверхности глаза.
Оболочки глаза
Конъюнктива. Наружная прозрачная оболочка, выстилающая поверхность глаза и внутреннюю поверхность век. При движении глазных яблок она обеспечивает достаточное скольжение.
Фиброзная оболочка глаза. Ее большую часть составляет склера - белая оболочка, являющаяся наиболее плотной, роль которой заключается в обеспечении опорной функции, защиты. Фиброзная оболочка в передней части прозрачная, имеет вид часового стекла. Данная ее часть называется роговицей. Она обильно иннервирована, поэтому обладает высокой чувствительностью. Благодаря сферической форме роговица является оптической преломляющей средой. Ее прозрачность позволяет световым лучам проникать внутрь глаза. На границе склеры с роговицей находится переходная зона - лимб. Здесь располагаются стволовые клетки, обеспечивающие регенерацию наружных слоев роговицы.
Сосудистая оболочка. Обеспечивает кровоснабжение, трофику внутриглазных структур. Состоит из следующих структур:
- собственно хориоидеа - тесно контактирует с сетчаткой, склерой, выполняет трофическую и амортизационную функции;
- цилиарное тело - нейро-эндокринно-мышечный орган, участвует в аккомодации, продуцирует водянистую влагу;
- радужка - данная часть сосудистой оболочки определяет цвет глаз, в зависимости от содержания пигмента ее цвет может варьировать от бледно-голубого, зеленоватого до темно-коричневого. В самом центре радужки имеется зрачок - отверстие, ограничивающее проникновение световых лучей.
Несмотря на то, что радужка, цилиарное тело и хориоидеа относятся к единой структуре, они имеют различную иннервацию и кровоснабжение, что определяет характер многих заболеваний.
Сетчатка. Это самая внутренняя оболочка, являющаяся высокодифференцированной многослойной нервной тканью. Выстилает 2/3 задней части сосудистой оболочки. Здесь начинаются волокна зрительного нерва, по которым импульсы через сложный зрительный тракт попадают в головной мозг. Импульсы преобразуются, анализируются, воспринимаются как объективная реальность. Наиболее чувствительная тонкая часть сетчатки - макула - обеспечивает центральное зрение.
Камеры глаза
Между роговицей и радужкой находится пространство - передняя камера глаза. Между периферической частью роговицы и радужки расположен угол передней камеры. Здесь находится сложная дренажная система, обеспечивающая отток внутриглазной жидкости. За радужкой расположен хрусталик, имеющий форму двояковыпуклой линзы. Хрусталик фиксирован к цилиарному телу при помощи множества тонких связок. Между задней поверхностью цилиарного тела и радужки, а также передней поверхностью хрусталика расположена задняя камера глаза. Позади хрусталика находится стекловидное тело, заполняющее полость глазного яблока, поддерживающее его тургор.
Камеры глаза заполнены внутри водянистой влагой - внутриглазной бесцветной жидкостью, омывающей внутренние глазные структуры, питающей роговицу, хрусталик, которые не имеют собственного кровоснабжения.
Оптическая система глаза
Человеческий глаз является сложной оптической системой, обеспечивающей возможность зрения. Данная система имеет важные оптические структуры. Восприятие объектов внешнего мира обеспечивается функционированием светопроводящих и воспринимающих структур. Именно от состояния пропускающих, преломляющих, воспринимающих структур зависит четкость зрения.
- Роговица. Имея форму выпуклого часового стекла, роговица больше всего влияет на преломление световых лучей. Преломленные лучи далее проходят через зрачок, являющийся своеобразной диафрагмой. Зрачок регулирует количество попадающих в глаз лучей. Преломляющими средами являются передняя и задняя поверхность роговицы.
- Хрусталик. Поверхности хрусталика преломляют лучи света, которые далее попадают на световоспринимающий отдел - сетчатку.
- Преломляющими свойствами также обладают водянистая влага, стекловидное тело. Их прозрачность, отсутствие крови, помутнений определяет качество зрения.
Прошедшие через светопреломляющие среды световые лучи попадают на воспринимающий отдел - сетчатку. Здесь формируется реальное уменьшенное перевернутое изображение.
Далее по волокнам зрительного нерва импульсы попадают в головной мозг - затылочные доли. Здесь происходит окончательный анализ информации, и человек видит реальное изображение.Такая сложная структура органа зрения обеспечивает возможность четкого восприятия информации об окружающем мире.
Сосудистая оболочка глаза
Главная задача сосудистой оболочки - обеспечение бесперебойного питанием четырем наружным слоям сетчатки, включая слой фоторецепторов, и выведение в кровоток продуктов обмена. Слой капилляров от сетчатки отграничивает тонкая мембрана Бруха, чья функция - регулирование процессов обмена между сетчатой и сосудистой оболочками. Околосоудистое пространство, вследствие своей рыхлой структуры, служит проводником задних длинных цилиарных артерий, занятых в кровоснабжении переднего отдела органа зрения.
Строение сосудистой оболочки
Сосудистой оболочке принадлежит самая обширная часть в сосудистом тракте глазного яблока, который также включает цилиарное тело и радужку. Пролегает она от цилиарного тела, ограниченного зубчатой линией, до пределов диска зрительного нерва.
Кровотоком хориоидеа обеспечивается посредством задних коротких цилиарных артерий. А оттекает кровь по вортикозным венам. Ограниченное количество вен (одна на каждый квадрант, глазного яблока и массивный кровоток способствуют медленному току крови, что повышает вероятность развития процессов инфекционного воспаления вследствие оседания болезнетворных микроорганизмов. В сосудистой оболочке нет чувствительных нервных окончаний, поэтому ее заболевания протекают безболезненно.
В специальных клетках хориоидеи, хроматофорах находится богатый запас темного пигмента. Этот пигмент весьма важен для зрения, ведь световые лучи, проходящие сквозь открытые участки радужной оболочки или склеры, могут мешать хорошему зрению вследствие разлитого освещения сетчатки либо боковых засветов. Кроме того, количество пигмента, содержащегося в сосудистой оболочке, определяет степень окраски глазного дна.
Большей частью, сосудистая оболочка, в соответствии со своим названием, состоит из сосудов крови, включая в себя еще несколько слоев: околососудистое пространство, а также надсосудистый и сосудистый слои, сосудисто-капиллярный слой и базальный.
Сосуды глаза
Большую часть кровотока в глазном яблоке обеспечивает основная ветвь внутренней сонной артерии, называемая глазной артерией. Она питает и сам глаз, и вспомогательный его аппарат. Питание тканей обеспечивает сеть капилляров. При этом, наибольшая значимость принадлежит сосудам, несущим кровь к сетчатке глаза и зрительному нерву - это центральная артерия сетчатки, а также задние короткие цилиарные артерии. Нарушение кровотока в них ведет к значительному снижению зрения и наступлению слепоты. В кровоток из клеток поступают и вредные продукты обмена, которые выводятся венами.
Сеть вен повторяет строение глазных артерий. Особенностью вен является отсутствие клапанов, для ограничения обратного тока крови. Вены глазницы, сообщаются с венозной сетью лица и головного мозга. Поэтому, гнойные процессы, возникающие на лице, могут распространяться по венозному кровотоку к головному мозгу, что представляет опасность для жизни человека.
Артериальная система глаза
Основная роль в кровоснабжении глаза принадлежит одной из важнейших ветвей в составе внутренней сонной артерии - глазной артерии, которая входит в глазницу по каналу зрительного нерва, вместе с ним.
Внутри глазницы она отделяет основные ветви: центральную артерию сетчатки, слезную артерию, задние короткие и длинные цилиарные артерии, надглазничную артерию, мышечные артерии, решетчатые артерии (передние и задние), внутренние артерии век, надблоковую артерию, артерию спинки носа.
Роль центральной артерии сетчатки - питание части зрительного нерва, для чего от нее отделяется веточка - центральная артерия зрительного нерва. Она проходит внутри зрительного нерва, и выходит сквозь диск зрительного нерва непосредственно на глазное дно. Здесь, она делится на ветви, образуя довольно густую сеть капилляров, которые питают внутренние слои сетчатой оболочки и внутриглазной отрезок зрительного нерва.
Изредка на глазном дне может обнаруживаться дополнительный кровеносный сосуд, принимающий участие в питании макулярной области - это, цилиоретинальная артерия, берущая начало в задней короткой цилиарной артерии. Когда нарушается ток крови центральной артерии сетчатки, на цилиоретинальную артерию ложится задача обеспечения питанием макулярной зоны, что предупредит снижение центрального зрения.
Глазная артерия разветвляется на 6-12 задних коротких цилиарных артерий, которые ответвившись входят в склеру, огибая зрительный нерв, с образованием артериального круга, который обеспечивает кровоснабжение отрезка зрительного нерва после выхода его из глаза. Вместе с тем, они обеспечивают кровоток непосредственно в сосудистой оболочке глаза. Эти артерии не подходят к цилиарному телу и радужной оболочке, что делает воспалительные процессы переднего и заднего отрезка глаза относительно изолированными.
Глазная артерия также дает начало двум задним длинным цилиарным артериям, которые проходят склеру с двух боков зрительного нерва, а затем проходя по околососудистому пространству, достигают цилиарного тела. В цилиарном теле происходит объединение задних длинных цилиарных артерий и передних ресничных артерий - ветвей мышечных артерий, а также, частично и задних коротких цилиарных артерий, с образованием большого артериального круга радужки. Он располагается в зоне корня радужной оболочки, ветви отходящие от него направляются к зрачку. В пограничной зоне зрачкового пояска и ресничного пояска радужки, эти ответвления и создают малый артериальный круг. Радужка и цилиарное тело получают кровоснабжение по своим ветвям и малому артериальному кругу.
Мышечные артерии, обеспечивают кровоснабжение всех мышц глаза, а артерии прямых мышц разветвляются веточками передних цилиарных артерий, которые, также делятся, образуя сосудистые сети в лимбе, соединенные с магистралями задних длинных цилиарных артерий.
Внутренние артерии век находятся в толще кожи, затем выходят на поверхность век и соединяются с наружными артериями - веточками слезной артерии. В результате подобного слияния, образуются нижняя и верхняя артериальные дуги век, по которым происходит их кровоснабжение.
Несколько веточек артерий век, выходят на заднюю поверхность, обеспечивая кровоснабжение конъюнктивы - это задние конъюнктивальные артерии. Рядом со сводами конъюнктивы происходит соединение их и передних конъюнктивальных артерий - ветвей передних цилиарных артерий, которые питают конъюнктиву органа зрения.
Слезная железа получает питание от слезной артерии, которая кроме того обеспечивает кровоток наружной и верхней прямой мышцы, так как проходит рядом. Далее она участвует в кровоснабжении век. Выходя из глазницы сквозь надглазничную вырезку в лобной кости, надглазничная артерия запитывает область верхнего века одновременно с надблоковой артерией.
В кровоснабжении слизистой оболочки носа, а также решетчатого лабиринта принимают участие решетчатые артерии (передние и задние).
Кровообращение глаза обеспечивают и другие магистрали: подглазничная артерия - ответвление верхнечелюстной артерии, которая участвует в обеспечении питанием нижнего века, прямой и косой нижних мышц, слезной железы со слезным мешком и лицевая артерия, которая отделяет угловую артерию для питания внутренней области век глаз.
Венозная система глаза
Венозная система обеспечивает отток крови от глазных тканей. Ее основное звено - центральная вена сетчатки, занята оттоком крови от структур, которые снабжает одноименная артерия. Затем она соединяется с верхней глазной веной в пещеристом синусе.
Вортикозные вены заняты в отводе крови от сосудистой оболочки. Четыре из них отводят кровь от одноименного участка глаза, затем две верхние вены сливаются с верхней глазной веной, а две нижние - с нижней.
Во всем остальном, венозный отток органов глазницы и глаза повторяет артериальное кровоснабжение, происходящее в обратном порядке. Основная масса вен оттекает в покидающую глазницу сквозь верхнюю глазничную щель, верхнюю глазную вену, остальные - в нижнюю глазную вену, которая как правило, имеет две ветви. Одна из них соединена с верхней глазной веной, путь второй лежит сквозь нижнюю глазничную щель.
Особенность венозного оттока - это отсутствие в венах клапанов и довольно тесная связь между венозными системами глаз, лица, головного мозга, что представляет собой серьезную опасность для жизни, при возникновении гнойных воспалений.
Методы диагностики болезней сосудистой системы глаза
- Офтальмоскопия - процедура оценки здоровья сосудов глазного дна.
- Ультразвуковая доплерография - процедура оценки сосудистого кровотока.
- Реография - определение цифровых значений оттока/притока крови.
- Флуоресцентная ангиография - исследование состояния сосудов сетчатки и хориоидеи, с применением контрастного вещества.
Симптомы сосудистых заболеваний глаза
- Тромбоз ветвей либо центральной вены сетчатки.
- Нарушение тока крови в ветвях либо в центральной артерии сетчатки.
- Папиллопатия.
- Ишемическая нейропатия (передняя и задняя).
- Глазной ишемический синдром.
При нарушении кровотока, кровоизлиянии в макулу, отеке, нарушении кровотока в зрительном нерве - возникает снижение зрения.
Когда изменения кровотока не затрагивают зону макулы, оно проявляется только нарушениями периферического зрения.
Увеит
Увеит - общее понятие, обозначающее воспаление различных частей сосудистой оболочки глаза (радужки, цилиарного тела, хориоидеи). Увеит характеризуется покраснением, раздражением и болезненностью глаз, повышенной светочувствительностью, нечеткостью зрения, слезотечением, появлением плавающих пятен перед глазами. Офтальмологическая диагностика увеита включает визометрию и периметрию, биомикроскопию, офтальмоскопию, измерение внутриглазного давления, проведение ретинографии, УЗИ глаза, оптической когерентной томографии, электроретинографии. Лечение увеита проводят с учетом этиологии; общими принципами являются назначение местной (в виде глазных мазей и капель, инъекций) и системной лекарственной терапии, хирургическое лечение осложнений увеита.
Общие сведения
Увеит или воспаление увеального тракта встречается в офтальмологии в 30-57% случаев воспалительных поражений глаза. Увеальная (сосудистая) оболочка глаза анатомически представлена радужной оболочкой (iris), цилиарным или ресничным телом (corpus ciliare) и хориоидеей (chorioidea) - собственно сосудистой оболочкой, лежащей под сетчаткой. Отсюда основными формами увеита являются ирит, циклит, иридоциклит, хориоидит, хориоретинит и др. В 25-30% наблюдений увеиты приводят к слабовидению или слепоте.
Большая распространенность увеитов связана с разветвленной сосудистой сетью глаза и замедленным кровотоком в увеальных путях. Данная особенность в определенной мере способствует задержке в сосудистой оболочке различных микроорганизмов, которые при определенных условиях могут вызывать воспалительные процессы. Другая принципиально важная особенность увеального тракта заключается в раздельном кровоснабжении его переднего отдела, представленного радужкой и ресничным телом, и заднего отдела - хориоидеи. Структуры переднего отдела снабжаются кровью задними длинными и передними ресничными артериями, а хориоидея - задними короткими ресничными артериями. За счет этого поражение переднего и заднего отделов увеального тракта в большинстве случаев происходит раздельно. Иннервация отделов сосудистой оболочки глаза также различна: радужку и ресничное тело обильно иннервируют цилиарные волокна первой ветви тройничного нерва; хориоидея не имеет чувствительной иннервации. Названные особенности влияют на возникновение и развитие увеитов.
Классификация увеитов
По анатомическому принципу увеиты делятся на передние, срединные, задние и генерализованные. Передние увеиты представлены иритом, передним циклитом, иридоциклитом; срединные (промежуточные) - парс-планитом, задним циклитом, периферическим увеитом; задние - хориоидитом, ретинитом, хориоретинитом, нейроувеитом.
В передний увеит вовлекается радужка и цилиарное тело - эта локализация заболевания встречается чаще всего. При срединных увеитах поражается ресничное тело и хориоидея, стекловидное тело и сетчатка. Задние увеиты протекают с вовлечением хориоидеи, сетчатки и зрительного нерва. При вовлечении всех отделов сосудистой оболочки развивается панувеит - генерализованная форма увеита.
Характер воспалительного процесса при увеитах может быть серозным, фибринозно-пластинчатым, гнойным, геморрагическим, смешанным.
В зависимости от этиологии увеиты могут быть первичными и вторичными, экзогенными или эндогенными. Первичные увеиты связаны с общими заболеваниями организма, вторичные - непосредственно с патологией органа зрения.
По особенностям клинического течения увеиты классифицируются на острые, хронические и хронические рецидивирующие; с учетом морфологической картины - на гранулематозные (очаговые метастатические) и негранулематозные (диффузные токсико-аллергические).
Причины увеитов
Причинными и пусковыми факторами увеитов служат инфекции, аллергические реакции, системные и синдромные заболевания, травмы, нарушения обмена и гормональной регуляции.
Самую большую группу составляют инфекционные увеиты - они встречаются в 43,5 % случаев. Инфекционными агентами при увеитах чаще всего выступают микобактерии туберкулеза, стрептококки, токсоплазма, бледная трепонема, цитомегаловирус, герпесвирус, грибки. Такие увеиты обычно связаны с попаданием инфекции в сосудистое русло из любого инфекционного очага и развиваются при туберкулезе, сифилисе, вирусных заболеваниях, синуситах, тонзиллите, кариесе зубов, сепсисе и т. д.
В развитии аллергических увеитов играет роль повышенная специфическая чувствительность к факторам среды - лекарственная и пищевая аллергия, сенная лихорадка и пр. Нередко при введении различных сывороток и вакцин развивается сывороточный увеит.
Увеиты посттравматического генеза возникают после ожогов глаз, вследствие проникающих или контузионных повреждений глазного яблока, попадания в глаза инородных тел.
Развитию увеита могут способствовать нарушения обмена и гормональная дисфункция (при сахарном диабете, климаксе и т. д.), болезни системы крови, заболевания органа зрения (отслойка сетчатки, кератиты, конъюнктивиты, блефариты, склериты, прободение язвы роговицы) и др. патологические состояния организма.
Симптомы увеита
Проявления увеитов могут различаться в зависимости от локализации воспаления, патогенности микрофлоры и общей реактивности организма.
В острой форме передний увеит протекает с болью, покраснением и раздражением глазных яблок, слезотечением, светобоязнью, сужением зрачка, ухудшением зрения. Перикорнеальная инъекция приобретает фиолетовый оттенок, часто повышается внутриглазное давление. При хроническом переднем увеите течение нередко бессимптомное или со слабо выраженными признаками - незначительным покраснением глаз, «плавающими» точками перед глазами.
Показателем активности передних увеитов служат роговичные преципитаты (скопление клеток на эндотелии роговицы) и клеточная реакция во влаге передней камеры, выявляемая в процессе биомикроскопии. Осложнениями передних увеитов могут являться задние синехии (сращения между радужной оболочкой и капсулой хрусталика), глаукома, катаракта, кератопатия, макулярный отек, воспалительные мембраны глазного яблока.
При периферических увеитах отмечается поражение обоих глаз, плавающие помутнения перед глазами, снижение центрального зрения. Задние увеиты проявляются ощущением затуманивания зрения, искажением предметов и «плавающими» точками перед глазами, снижением остроты зрения. При задних увеитах может возникать макулярный отек, ишемия макулы, окклюзия сосудов сетчатки, отслойка сетчатки, оптическая нейропатия.
Наиболее тяжелой формой заболевания служит распространенный иридоциклохориоидит. Как правило, данная форма увеита возникает на фоне сепсиса и часто сопровождается развитием эндофтальмита или панофтальмита.
При увеите, ассоциированном с синдром Фогта-Коянаги-Харада, наблюдаются головные боли, нейросенсорная тугоухость, психозы, витилиго, алопеция. При саркоидозе, кроме глазных проявлений, как правило, отмечается увеличение лимфоузлов, слезных и слюнных желез, одышка, кашель. На связь увеита с системными заболеваниями может указывать узловатая эритема, васкулиты, кожная сыпь, артриты.
Диагностика увеита
Офтальмологическое обследование при увеитах включает проведение наружного осмотра глаз (состояния кожи век, конъюнктивы), визометрии, периметрии, исследование зрачковой реакции. Поскольку увеиты могут протекать с гипо- или гипертензией, необходимо измерение внутриглазного давления (тонометрия).
С помощью биомикроскопии выявляются участки лентовидной дистрофии, преципитаты, клеточная реакция, задние синехии, задняя капсулярная катаракта и т. д. Гониоскопия при увеитах позволяет выявить экссудат, передние синехии, неоваскуляризацию радужки и угла передней камеры глаза.
В процессе офтальмоскопии устанавливается наличие очаговых изменений глазного дна, отека сетчатки и ДЗН, отслойки сетчатки. При невозможности проведения офтальмоскопии (в случае помутнения оптических сред), а также для оценки площади отслойки сетчатки используется УЗИ глаза.
Для дифференциальной диагностики задних увеитов, определения неоваскуляризации хориоидеи и сетчатки, отека сетчатки и ДЗН показано проведение ангиографии сосудов сетчатки, оптической когерентной томографии макулы и ДЗН, лазерной сканирующей томографии сетчатки.
Важные диагностические сведения при увеитах различной локализации могут давать реоофтальмография, электроретинография. Уточняющая инструментальная диагностика включает парацентез передней камеры, витреальную и хориоретинальную биопсию.
Дополнительно при увеитах различной этиологии может потребоваться консультация фтизиатра с проведением рентгенографии легких и реакции Манту; консультация невролога, КТ или МРТ головного мозга, люмбальная пункция; консультация ревматолога, рентгенография позвоночника и суставов; консультация аллерголога-иммунолога с проведением проб и др.
Из лабораторных исследований при увеитах по показаниям выполняется RPR-тест, определение антител к микоплазме, уреаплазме, хламидиям, токсоплазме, цитомегаловирусу, герпесу и т. д., определение ЦИК, С-реактивного белка, ревматоидного фактора и др.
Лечение увеита
Лечение увеита осуществляется офтальмологом при участии других специалистов. При увеитах необходима ранняя дифференциальная диагностика, своевременное проведение этиотропного и патогенетического лечения, корригирующая и заместительная иммунотерапия. Терапия увеитов направлена на предупреждение осложнений, которые могут привести к потере зрения. Одновременно требуется лечение заболевания, вызвавшего развитие увеита.
Основу лечения увеитов составляет назначение мидриатиков, стероидов, системных иммуносупрессивных препаратов; при увеитах инфекционной этиологии - противомикробных и противовирусных средств, при системных заболеваниях - НПВС, цитостатиков, при аллергических поражениях - антигистаминных препаратов.
Инстилляции мидриатиков (тропикамида, циклопентолата, фенилэфрина, атропина) позволяют устранить спазм цилиарной мышцы, предупредить образование задних синехий или разорвать уже сформировавшиеся сращения.
Главным звеном в лечении увеитов является применение стероидов местно (в виде инстилляций в конъюнктивальный мешок, закладывания мазей, субконъюнктивальных, парабульбарных, субтеноновых и интравитреальных инъекций), а также системно. При увеитах используют преднизолон, бетаметазон, дексаметазон. При отсутствии лечебного эффекта от стероидной терапии показано назначение иммуносупрессивных препаратов.
При повышенном ВГД используются соответствующие глазные капли, проводится гирудотерапия. По мере стихания остроты увеита назначается электрофорез или фонофорез с ферментами.
В случае неблагоприятного исхода увеита и развития осложнений может потребоваться рассечение передних и задних синехий радужки, хирургическое лечение помутнений стекловидного тела, глаукомы, катаракты, отслойки сетчатки. При иридоциклохориоидите нередко прибегают к проведению витреоэктомии, а при невозможности спасти глаз - эвисцерации глазного яблока.
Прогноз и профилактика увеита
Комплексное и своевременное лечение острых передних увеитов, как правило, приводит к выздоровлению через 3-6 недель. Хронические увеиты склонны к рецидивам в связи с обострением ведущего заболевания. Осложненное течение увеита может привести к формированию задних синехий, развитию закрытоугольной глаукомы, катаракты, дистрофии и инфаркта сетчатки, отека ДЗН, отслойки сетчатки. Вследствие центральных хориоретинитов или атрофических изменений сетчатки значительно снижается острота зрения.
Профилактика увеита требует своевременного лечения болезней глаз и общих заболеваний, исключения интраоперационных и бытовых травм глаза, аллергизации организма и т. д.
3. Увеальный тракт: его анатомическое строение и функции.
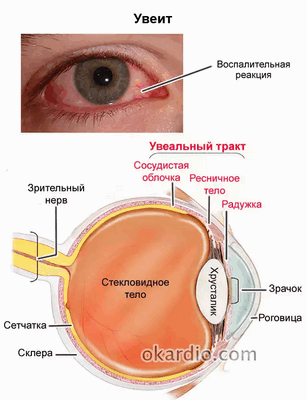
Сосудистая оболочка глаза (Увеальный тракт) — это средняя оболочка глаза, размещенная непосредственно под склерой. Мягкая, пигментированная, богатая сосудами оболочка, основными свойствами которой являются аккомодация, адаптация и питание сетчатки.
Включает в себя радужку, ресничное (цилиарное) тело, сосудистую оболочку. Вместе они составляют Увеальный тракт.
Передняя часть сосудистого тракта - радужка, в ее центре имеется отверстие - зрачок, выполняющий функцию диафрагмы. Зрачок регулирует количество света, поступающего в глаз. Диаметр зрачка изменяют две мышцы, заложенные в радужке, - суживающая и расширяющая зрачок. От слияния длинных задних и передних коротких сосудов хориоидеи возникает большой круг кровообращения цилиарного тела, от которого радиально в радужку отходят сосуды. Атипичный ход сосудов (не радиальный) может быть или вариантом нормы, или, что более важно, признаком неоваскуляризации, отражающей хронический (не менее 3-4 мес) воспалительный процесс в глазу. Новообразование сосудов в радужке называется рубеозом.
Цилиарное, или ресничное, тело имеет форму кольца с наибольшей толщиной у места соединения с радужкой благодаря присутствию гладкой мышцы. С этой мышцей связано участие цилиарного тела в акте аккомодации, обеспечивающей ясное видение на различных расстояниях. Цилиарные отростки вырабатывают внутриглазную жидкость, которая обеспечивает постоянство внутриглазного давления и доставляет питательные вещества бессосудистым образованиям глаза - роговице, хрусталику и стекловидному телу.
4. Слуховой анализатор: строение и функции.
Слуховой анализатор включает в себя периферический, проводниковый и центральные отделы. Периферический отдел слухового анализатора представлен ухом, с помощью которого человек воспринимает воздействие внешней среды, выраженное в виде звуковых колебаний, оказывающих физическое давление на барабанную перепонку. Также П.О соединяется с центральным, или корковым, концом проводящими нервными путями, состоящими из четырех отрезков, или невронов.
Через орган слуха большинство людей получает меньше информации, чем с помощью органа зрения. Однако слух имеет большое значение для общего развития и формирования личности, в частности для развития речи у ребенка, оказывающей решающее влияние на его психическое развитие.
Орган слуха и равновесия содержит чувствительные клетки нескольких видов: рецепторы, воспринимающие звуковые колебания; рецепторы, определяющие положение тела в пространстве; рецепторы, воспринимающие изменения направления и быстроты движения. Выделяют три части органа: наружное, среднее и внутреннее ухо.
К кортиеву органу подходят нервные волокна из спирального нервного узла, расположенного в основании спирального костного гребня улитки. Этот узел состоит из нервных клеток с двумя отростками (биполярных клеток). Один из этих отростков направляется к кортиеву органу и подходит к небольшой группе волосковых клеток, а другой — входит в состав слухового нерва.
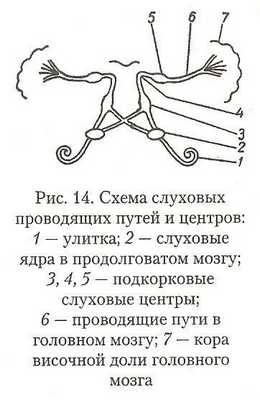
Слуховой нерв содержит около 17 000 нервных волокон, каждое из которых состоит из осевого цилиндра, являющегося собственно нервным волокном, и особой жировой миэлиновой оболочки. Таким образом, слуховой нерв построен наподобие телефонного кабеля, состоящего из отдельных изолированных проводов. Слуховой нерв выходит из внутреннего уха через внутренний слуховой проход в полость черепа и проникает в основание мозга. Отсюда волокна слухового нерва направляются к слуховым ядрам продолговатого мозга, где и заканчивается первый нейрон (рис. 14).
От слуховых ядер в продолговатом мозгу начинается второй нейрон. Часть нервных волокон от ядер идет по одноименной стороне, а большая часть их переходит на противоположную сторону. Далее волокна доходят до оливы продолговатого мозга, откуда начинается третий нейрон. Волокна третьего нейрона заканчиваются в подкорковых слуховых центрах — заднем двухолмии и внутреннем коленчатом теле. Отсюда начинается последний, четвертый, нейрон слухового пути, заканчивающийся в корковом конце слухового анализатора — височной доле мозга.
Центральный, или корковый, отдел слухового анализатора
Центральный конец слухового анализатора расположен в коре верхнего отдела височной доли каждого из полушарий головного мозга (в слуховой области коры). Особенно важное значение в восприятии звуковых раздражений имеют, по-видимому, поперечные височные извилины, или так называемые извилины Гешля. Как уже сказано, в продолговатом мозгу происходит частичный перекрест нервных волокон, соединяющих периферический отдел слухового анализатора с его центральным отделом. Таким образом, корковый центр слуха одного полушария оказывается связанным с периферическими рецепторами (кортиевыми органами) обеих сторон. И наоборот, каждый кортиев орган связан с обоими корковыми центрами слуха (двустороннее представительство в коре головного мозга).
Читайте также:
- Синдром Бриссо (Brissaud)
- Продуктивная фаза иммунного ответа. Взаимодействие клеток в продуктивную фазу
- Ревматический комбинированный порок сердца. Пример ревматического панкардита
- Диагностика и лечение мастоидита без операции
- Течение плоскоклеточного рака кожи. Дифференциальный диагноз при плоскоклеточном раке кожи.
