Антигены вируса бешенства. Патогенез бешенства. Клиника бешенства. Признаки бешенства.
Добавил пользователь Alex Обновлено: 28.01.2026
Рекомендовано
Экспертным советом
РГП на ПХВ «Республиканский центр развития здравоохранения»
Министерства здравоохранения и социального развития Республики Казахстан
от «20» ноября 2015 года
Протокол № 16
Бешенство является зоонозным заболеванием, вызываемым РНК-содержащими вирусами семейства Rhabdoviridae, рода Lyssavirus (16-19). Вирус, как правило, находится в слюне клинически больных млекопитающих и передается через укус. После проникновения в центральную нервную систему следующего организма, вирус вызывает острый, прогрессирующий энцефаломиелит, который почти всегда является смертельным.
Инкубационный период бешенства длится обычно 1-3 месяца, но может варьироваться от менее 1 недели до более одного года. [1]
Код (коды) по МКБ-10:
А82 Бешенство
A82.0 Лесное бешенство
A82.1 Городское бешенство
A82.9 Бешенство неуточненное
Сокращения, используемые в протоколе:
Дата разработки протокола: 2015 год.
Категория пациентов: взрослые.
Пользователи протокола: терапевты, врачи общей практики, врачи/фельдшера скорой медицинской помощи, инфекционисты, неврологи, травматологи, хирурги, анестезиологи-реаниматологи.
Пример формулировки диагноза: Бешенство, бульбарная форма, стадия возбуждения.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация бешенства
По типу:
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий [1,2,3,4,5,6]
Основные диагностические исследования, проводимые на амбулаторном уровне: не проводятся.
Дополнительные диагностические исследования, проводимые на амбулаторном уровне: не проводятся.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: нет.
- РИФ (отпечатки с роговицы или биоптаты кожи).
Дополнительные диагностические исследования, проводимые на стационарном уровне:
- биохимическое исследование крови: содержание глюкозы, мочевины, креатинина, общего белка, билирубина, электролитов крови;
- электрокардиография;
- рентгенография легких.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
Диагностические критерии постановки диагноза [1,2, 3]
Жалобы и анамнез:
- чувство жжения, зуд (феномен рубца), тянущие и ноющие боли на месте укуса и по ходу нервов, ближайших к месту укуса;
- укус или ослюнение больными животными или животными с неизвестным состоянием здоровья (собаки, кошки, лисы, волки, летучие мыши, лошади и др.).
- «пароксизм бешенства» (под влиянием какого-либо раздражителя больной вздрагивает; руки вытягиваются вперед и дрожат; голова и туловище откидываются назад; появляется одышка инспираторного типа);
- обильное слюноотделение: слюна жидкая, обильная, больной сплѐвывает ее или она стекает по подбородку;
- слуховые и зрительные галлюцинации, бред, чувство страха,
- беспокойство носит агрессивный характер, может перейти в состояние буйства;
- отсутствие нарушения сознания.
Лабораторные исследования [1,2,3,4,5,6]:
Общий анализ крови: лейкоцитоз, ускоренное СОЭ;
Общий анализ мочи: изменения не характерны.
Вирусологическое исследование: выделение вируса из слюны, слезной или спинномозговой жидкости путем интрацеребрального заражения мышей-сосунков).
ПЦР: определение РНК вируса бешенства.
ИФА: обнаружение антигена и антител к вирусу бешенства в сыворотке, крови и СМЖ, ткани мозга, ткани.
РИФ: обнаружение антигена и антител к вирусу бешенства из отпечатков с роговицы или биоптатах кожи, ткань мозга).
Гистологический метод: обнаружение телец Бабеш-Негри в мазках, срезах клетках аммонового рога, гиппокампа, пирамидальных клеток коры большого мозга или клеток Пуркинье мозжечка.
Биологическая проба (заражение новорожденных мышей или сирийских хомяков вирусом из слюны больных, взвеси мозговой ткани или подчелюстных желез интрацеребрально): гибель животных через 6-7 дней после заражения позволяет предположить наличие вируса бешенства.
Инструментальные исследования:
Биохимия крови: повышение содержания глюкозы, мочевины, креатинина, нарушения электролитного состава крови (за счет обезвоживания);
Рентгенография органов грудной клетки: признаки пневмонии (при поражении органов дыхания);
Показания для консультации узких специалистов:
Критерии стандартного определения случая бешенства
Предположительный случай:
Любой пациент с одним или несколькими клиническими признаками: энцефалит, миелит, затрудненное глотание, гидрофобия, беспокойство, возбужденное состояние, парестезия, восходящий паралич и/или боль в месте раны.
Вероятный случай: соответствует предположительному случаю плюс наличие контакта (укус, оцарапывание, ослюнение) с подозрительным на бешенство животным (собаки, кошки, лисы, МРС, КРС, лошади, летучие мыши и др.)
Подтвержденный случай: вероятный случай, подтвержденный лабораторно:
- определение антигена вируса бешенства в клинических образцах с помощью прямой флюоресценции антител (ткань мозга посмертно);
- определение антигена вируса бешенства в клинических образцах с помощью прямой флюоресценции антител в образцах кожи (нервные клетки вокруг волосяных фолликулов) из затылочной части шеи (прижизенное исследование);
- определение специфических антител к вирусу бешенства в реакции непрямой флюоресценции или реакции полной вирус нейтрализации в разведении 1:5 из СМЖ или сыворотке невакцинированного человека;
- определение РНК вируса бешенства в реакции обратной транскриптазо-полимеразной реакции в слюне, СМЖ или ткани;
- определение антигена вируса бешенства в культуре ткани или мышах после введения в них ткани мозга, СМЖ, или слюны больного. [14]
Дифференциальный диагноз
Дифференциальный диагноз
Таблица. Дифференциальная диагностика бешенства
Лечение
Цели лечения: оказание паллиативной помощи больному.
Тактика лечения бешенства
Немедикаментозное лечение
Режим: соблюдение охранительного режима: индивидуальный пост; уход, призванный максимально защитить больного от внешних раздражителей, тихая, теплая палата и др. затемнение палаты, устранение внешних раздражителей (света, шума, воды).
Трахеостомия (предупреждение асфиксии из-за ларингоспазма, уменьшение риск аспирационных осложнений, облегчение проведения искусственной вентиляции легких).
Катетеризация центральной вены, мочевого пузыря.
Медикаментозное лечение
Медикаментозное лечение, оказываемое на амбулаторном уровне: не проводится.
Медикаментозное лечение, оказываемое на стационарном уровне:
Противосудорожная и седативная терапия:
Нейролептики:
- аминазин 100 мг\сут;
Транквилизаторы:
- диазепам 40- 100 мг\сут.
Барбитураты:
Один из нижеперечисленных препаратов:
- фенобарбитал 50 мг через каждые 3-6 часов;
- тиопентал натрия до 2 г\сут в 3-4 приема.
Дезинтоксикационная и регидратационная терапия:
Парентеральное введение изотонических (0,9% раствор хлорида натрия 400,0; 5% раствора декстрозы 400,0) и коллоидных (меглюмина натрия сукцинат, 400,0) растворов в соотношении 3-4:1 в общем объеме 800-1200 мл в течение 1-3дней.
Кардиотонические средства:
При бульбарных нарушениях (с расстройством глотания и дыхания): ИВЛ.
Перечень основных медикаментов:
- дроперидол раствор 10мг; седуксен раствор 10 мг,
- фенобарбитал 50 мг и 100 мг;
- тиопентал натрия по 20 мл (0,5г и 1 г);
- маннитол - раствор для внутривенного введения 10, 20%.
При осложнениях (пневмония):
Антибактериальная терапия в зависимости от возбудителя.
Медикаментозное лечение, оказываемое на стационарном уровне: не проводится.
Другие виды лечения
Другие виды лечения, оказываемые на амбулаторном уровне: не проводится.
Другие виды лечения, оказываемые на стационарном уровне: не проводится.
Другие виды лечения, оказываемые на этапе скорой неотложной помощи: не проводится.
Хирургическое вмешательство: не проводится.
Профилактические мероприятия:
Первичная иммунизация групп риска (ветеринары, лесники, охотники, собаколовы, работники бойни, таксидермисты, сотрудники лабораторий, работающих с уличным вирусом бешенства) проводится антирабической вакциной в соответствии с инструкцией прилагаемой к вакцине.
Лечебно-профилактическая иммунизация проводится при контакте и укусах людей больными бешенством, подозрительными на бешенство или неизвестными животными, противопоказаний в этом случае не существует.
Постэкспозиционная (ПЭП) профилактика бешенства включает скорейшую местную обработку раны; введение антирабической вакцины против бешенства, при наличии показаний введение антирабического иммуноглобулина.
Местная обработка раны: немедленное и тщательное промывание водой раны в течение 15 минут с мылом, моющим средством, затем обработать 70º спиртом, повидон-йодом.
ПЭП зависит от типа контакта с животным, у которого подозревается бешенство (см. таблицу).
Таблица. Рекомендуемая постэкспозиционная профилактика заболевания бешенством. (1,20).
Немедленная вакцинация (в соответствии с инструкцией, прилагаемой к вакцине) и введение антирабического иммуноглобулина (0 день)*, местная обработка раны
Профилактика останавливается если животное остается здоровым в течение наблюдения (10 дней) или убито и установлены отрицательные лабораторные тесты на бешенство
* Пассивную профилактику бешенства у людей обеспечивает введение человеческого (HRIG) или лошадиного (ERIG) иммуноглобулина в место укуса как можно скорее после воздействия, с целью нейтрализовать вирус, а за ним следует вводить вакцину в другое место (дельтовидная мышца плеча или переднелатеральная поверхность бедра у детей до 2-х лет), чтобы вызвать активный иммунитет.
Антирабический иммуноглобулин вводится всем лицам категории III, имевшим контакт с источником инфекции, а так же всем лицам с иммунодефицитом категории II, имевшим такой контакт [13]. HRIG следует использовать в разовой дозе 20 МЕ / кг. и ERIG в разовой дозе 40 МЕ/ кг.
Перед применением ERIG делают аллергопробу (накожную).
Беременность и ранний детский возраст не является противопоказанием для пассивной постэкспозиционной профилактики [12].
** Укусы, особенно головы, шеи, лица, рук и половых органов, должны быть отнесены к III категории воздействия из-за богатой иннервации в этих областях.
Для лиц, ранее проходивших полный курс доконтактной вакцинации или постконтактной профилактики, кратность введения и доза вакцины определяется в соответствии с инструкцией, прилагаемой к вакцине.
Те же самые правила относятся и к лицам, ранее привитым от бешенства, у которых титры ВНА (вирус нейтрализующие антитела) не менее 0,5 МЕ/мл. [13, 15].
- усиление эпидемического надзора за соблюдением санитарных правил в стационарах при оказании лечебной помощи больным с бешенством и выполнении лабораторных исследований;
- формирование у населения навыков поведения с целью предотвращения угрозы заражения бешенством.
- изоляция в боксе пациентов с предположительным, вероятным или подтвержденным случаем ККГЛ и усиление мер внутрибольничного контроля [21];
- обеззараживание выделений больного (слюна, слезы), постели, одежды, инвентаря, использованных больным, одноразового медицинского инструментария в соответствии с утвержденными нормативно-правовыми документами;
- использование средств индивидуальной защиты персоналом, контактирующим с больным (халаты, маски, перчатки, очки или защитный экран) [20];
- в случае укусов больными бешенством медицинского персонала или ухаживающих за ними, или попадания слюны или слез больного бешенством на открытую рану или слизистые, то такие контактные лица должны получать постэкспозиционную профилактику [20].
Дальнейшее ведение: не проводится.
Индикаторы эффективности лечения:
Лечебные мероприятия направлены на:
- поддержание сердечно-сосудистой и дыхательной деятельности.
Классы рекомендаций и уровни доказательств препаратов, рекомендуемых для лечения бешенство у взрослых:
Препараты (действующие вещества), применяющиеся при лечении
| Вакцина антирабическая (Rabies vaccine) |
| Декстроза (Dextrose) |
| Диазепам (Diazepam) |
| Допамин (Dopamine) |
| Дроперидол (Droperidol) |
| Иммуноглобулин антирабический (Rabies immunoglobulin) |
| Калия хлорид (Potassium chloride) |
| Кальция хлорид (Calcium chloride) |
| Маннитол (Mannitol) |
| Меглюмин (Meglumine) |
| Натрия ацетат (Sodium acetate) |
| Натрия ацетата тригидрат (Sodium acetate trihydrate) |
| Натрия гидрокарбонат (Sodium bicarbonate) |
| Натрия хлорид (Sodium chloride) |
| Преднизолон (Prednisolone) |
| Тиопентал-натрий (Thiopental sodium) |
| Фенобарбитал (Phenobarbital) |
| Фуросемид (Furosemide) |
| Хлорпромазин (Chlorpromazine) |
Госпитализация
Показания для госпитализации
Показания для плановой госпитализации: не проводится.
Показания для экстренной госпитализации:
- лица с необычными поствакцинальными реакциями и осложнениями на антирабические препараты и повторно прививаемые;
Информация
Источники и литература
Информация
1) Кошерова Бахыт Нургалиевна - доктор медицинских наук, профессор, РГП на ПХВ «Карагандинский государственный медицинский университет», проректор по клинической работе и непрерывному профессиональному развитию, главный внештатный инфекционист МЗСР РК, высшая квалификационная категория.
2) Утепбергенова Гульмира Алкеновна - доктор медицинских наук, Международный Казахско-турецкий Университет имени Х.А. Яссави., в городе Шымкент, заведующая кафедрой инфекционных болезней и фтизиатрии.
3) Кулжанова Шолпан Адлгазыевна - доктор медицинских наук, заведующая кафедрой инфекционных болезней и эпидемиологии, АО «Медицинский университет Астана», высшая квалификационная категория.
4) Маукаева Сауле Боранбаевна - кандидат медицинских наук, РГП на ПХВ «Государственный медицинский университет города Семей», доцент кафедры неврологии, психиатрии и инфекционных болезней, высшая квалификационная категория.
5) Смаил Ербол Муслимович - кандидат медицинских наук, РГП на ПХВ «Государственный медицинский университет города Семей», ассистент кафедры неврологии, психиатрии и инфекционных болезней, высшая квалификационная категория.
6) Худайбергенова Махира Сейдуалиевна - АО «Медицинский университет Астана», врач - клинический фармаколог, ассистент кафедры общей и клинической фармакологии.
Рецензенты:
Шопаева Гульжан Амангельдиевна - доктор медицинских наук, РГП на ПХВ «Казахский национальный медицинский университет имени С.Д.Асфендиярова» профессор кафедры инфекционных и тропических болезней.
Конфликт интересов: отсутствуют.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Бешенство
Бешенство - инфекционный зооноз вирусной этиологии, характеризующийся преимущественным тяжелым поражением центральной нервной системы, угрожающими летальным исходом. Человек заражается бешенством при укусе животных. Распространяясь по нервным волокнам, вирус бешенства вначале повышает их возбудимость, а затем вызывает развитие параличей. Проникая в ткани спинного и головного мозга вирус вызывает грубые нарушения в работе ЦНС, клинически проявляющиеся различными фобиями, приступами агрессивного возбуждения, галлюцинаторным синдромом. Бешенство до сих пор остается неизлечимым заболеванием. По этой причине трудно переоценить значение профилактической антирабической вакцинации, проводимой пациенту в случае укуса животного.
МКБ-10
Общие сведения
Бешенство - инфекционный зооноз вирусной этиологии, характеризующийся преимущественным тяжелым поражением центральной нервной системы, угрожающими летальным исходом. Человек заражается бешенством при укусе животных.
Характеристика возбудителя
Бешенство вызывает РНК-содержащий рабдовирус, имеющий пулевидную форму и обладающий двумя специфическими антигенами: растворимый AgS и поверхностный AgV&. В процессе репликации вирус способствует возникновению в нейронах специфических включений - эозинофильных телец Бабеша-Негри. Вирус бешенства довольно устойчив к охлаждению и замораживанию, но легко инактивируется при кипячении, воздействии ультрафиолетового излучения, а также дезинфекции различными химическими реагентами (лизол, хлорамин, карбоновая кислота, сулема и др.).
Люди обладают ограниченной естественной восприимчивостью к бешенству, вероятность развития инфекции в случае заражения зависит от локализации укуса и глубины повреждения и колеблется в пределах от 23% случаев при укусах конечностей (проксимальных отделов) до 90% в случае укуса в лицо и шею. В трети случаев заражение происходит при укусе диких животный, в остальных случаях виновниками поражения человека бешенством являются домашние животные и скот. В случае своевременного обращения за медицинской помощью и проведения профилактических мероприятий в полней мере бешенство у инфицированных лиц не развивается.
Патогенез бешенства
Вирус бешенства проникает в организм через поврежденную кожу и распространяется по волокнам нервных клеток, к которым имеет выраженную тропность. Кроме того, возможно распространение вируса по организму с током крови и лимфы. Основную роль в патогенезе заболевания играет способность вируса связывать рецепторы ацетилхолина нервных клеток и повышать рефлекторную возбудимость, а в последующем - вызывать параличи. Проникновение вируса в клетки головного и спинного мозга приводят к грубым органическим и функциональным нарушениям работы ЦНС. У больных развиваются кровоизлияния и отек головного мозга, некроз и дегенерация его ткани.
В патологический процесс вовлекаются клетки коры полушарий, мозжечка, зрительного бугра и подбугорной области, а также ядра черепно-мозговых нервов. Внутри нейронов головного мозга при микроскопии отмечаются эозинофильные образования (тельца Бабеша-Негри). Патологическое перерождение клеток ведет к функциональным расстройствам органов и систем ввиду нарушения иннервации. Из центральной нервной системы вирус распространяется в другие органы и ткани (легкие, почки, печень и железы внутренней секреции и др.). Попадание его в слюнные железы ведет к выделению возбудителя со слюной.
Симптомы бешенства
Инкубационный период бешенство может составлять от пары недель при локализации укуса на лице или шее до нескольких месяцев (1-3) при внедрении возбудителя в области конечностей. В редких случаях инкубационный период затягивался до года.
Бешенство протекает с последовательной сменой трех периодов. В начальном периоде (депрессии) отмечается постепенное изменение поведение больного. В редких случаях депрессии предшествует общее недомогание, субфебрилитет, боль в области ворот инфекции (как правило, уже зажившей к началу заболевания раны). Иногда (крайне редко) место внедрения возбудителя вновь воспаляется. Обычно в этом периоде клиника ограничивается проявлениями со стороны центральной нервной системы (головные боли, расстройства сна, потеря аппетита) и психики (апатия, подавленность, раздражительность, угнетенность и приступы страха). Иногда больные могут ощущать дискомфорт в груди (стеснение), страдать расстройством пищеварения (обычно запорами).
Разгар заболевания (стадия возбуждения) наступает на 2-3 день после появления первых признаков депрессии, характеризуется развитием различных фобий: боязни воды, воздуха, звуков и света. Гидрофобия - боязнь воды - мешает больным пить. Характерное поведение - при протягивании стакана с водой, больной с радостью его берет, но попытка выпить жидкость вызывает приступ парализующего страха, приостановку дыхания и больной бросает стакан. Однако не всегда бешенство сопровождается гидрофобией, что может затруднять диагностику. При прогрессировании заболевания больные страдают от сильной жажды, но ввиду сформировавшегося рефлекса даже вид и шум воды вызывают спазмы дыхательных мышц.
Аэрофобия характеризуется приступами удушья в связи с движением воздуха, при акустофобии и фотофобии такая реакция наблюдается на шум и яркий свет. Приступы удушья кратковременны (несколько секунд), их сопровождают спазмы и судороги мимической мускулатуры, зрачки расширены, больные возбуждены, испытывают панический ужас, кричат, откидывают голову назад. Наблюдается дрожание рук. Дыхание во время пароксизмов прерывистое, свистящее, вдохи - шумные. В дыхании задействована мускулатура плечевого пояса. В этом периоде больные пребывают в агрессивном возбужденном состоянии, много кричат, склонны к бессистемной агрессивной активности (мечутся, могут ударить или укусить). Характерна гиперсаливация.
С прогрессированием заболевания приступы возбуждения становятся все чаще. Отмечается потеря веса, избыточное потоотделение, возникают галлюцинации (слуховые, зрительные и обонятельные). Продолжительность периода возбуждения составляет 2-3 дня, реже удлиняется до 6 суток.
Терминальная стадия болезни - паралитическая. В тот период больные становятся апатичны, их движения ограничены, чувствительность снижена. Ввиду стихания фобических пароксизмов возникает ложное впечатление, что больному стало лучше, однако в это время быстро поднимается температура тела, развивается тахикардия и артериальная гипотензия, возникают параличи конечностей, а в дальнейшем и черепно-мозговых нервов. Поражение дыхательного и сосудодвигательного центра вызывает остановку сердечной деятельности и дыхания и смерть. Паралитический период может длиться от одного до трех дней.
Диагностика бешенства
Есть способы выделения вируса бешенства из ликвора и слюны, кроме того, существует возможность диагностики с помощью реакции флюоресцирующих антител на биоптатах дермы, отпечатках роговицы. Но ввиду трудоемкости и экономической нецелесообразности эти методики не применяются в широкой клинической практике.
В основном диагностику осуществляют на основании клинической картины и данных эпидемиологического анамнеза. К диагностическим методикам, имеющим прижизненный характер, также относят биопробу на лабораторных животных (новорожденных мышах). При заражении их выделенным из слюны, ликвора или слезной жидкости вирусом, мыши погибают через 6-7 дней. Гистологический анализ ткани головного мозга умершего больного позволяет окончательно подтвердить диагноз в случае выявления в клетках телец Бабеша-Негри.
Лечение бешенства
В настоящее время бешенство является неизлечимым заболеванием, терапевтические мероприятия носят паллиативный характер и направлены на облегчение состояния пациента. Больные госпитализируются в затемненную шумоизолированную палату, им назначают симптоматические средства: снотворные и противосудорожные препараты, обезболивающие, транквилизаторы. Питание и регидратационные мероприятия осуществляют парентерально.
Сейчас идет активное опробование новых схем лечения с помощью специфических иммуноглобулинов, иммуномодуляторов, гипотермии головного мозга и методик интенсивной терапии. Однако до сих пор бешенство является смертельным заболеванием: летальный исход наступает в 100% случаев развития клинической симптоматики.
Профилактика бешенства
Профилактика бешенства в первую очередь направлена на снижение заболеваемости среди животных и ограничение вероятности укуса бродячими и дикими животными человека. Домашние животные в обязательном порядке подвергаются плановой вакцинации от бешенства, декретированные категории граждан (работники ветеринарных служб, собаколовы, охотники и т.д.) проходят иммунизацию антирабической вакциной (троекратное внутримышечное введение). Спустя год производится ревакцинация и в дальнейшем в случае сохранения высокого риска заражения, рекомендовано повторение иммунизации каждые три года.
В случае укуса животного обязательно производится комплекс мер, направленных на предотвращение бешенства: рана промывается медицинским спиртом, обрабатывается антисептиками, накладывается асептическая повязка, после чего следует немедленно обратиться в травматологический пункт (либо к хирургу или фельдшеру ФАП). В кратчайшие сроки проводится курс профилактической антирабической вакцинации (сухой инактивированной вакциной) и пассивной иммунизации (антирабический иммуноглобулин). Схема профилактических инъекций зависит от локализации укуса, глубины раны и степени загрязнения слюной.
Антигены вируса бешенства. Патогенез бешенства. Клиника бешенства. Признаки бешенства.
Этиология
Возбудителем заболевания является РНК-содержащий вирус бешенства, относящийся к семейству Rhabdoviridae роду Lyssavirus. Вирус имеет форму винтовочной пули (180 х 75 нм). При нагревании до 56°С вирус бешенства инактивируется в течение 15 минут, при кипячении - за 2 минуты; инактивируется сулемой (1:1000), лизолом (1-2%), карболовой кислотой (3-5%), хлорамином (2-3%). Выделяют две разновидности вируса бешенства: дикий и фиксированный вирус (таблица 1).
— в клетках мозга и слюнных железах образует специфические включения - тельца Бабеша-Негри
— не обладает вирулентностью при подкожном введении
— не выделяется со слюной
— сохраняет антигенные характеристики дикого вируса
Эпидемиология
Вирус бешенства распространен повсеместно за исключением Антарктиды. С бешенством связано 40-70 тысяч летальных исходов ежегодно, 95% в развивающихся странах Азии и Африке. Вирус бешенства широко распространен в животном мире среди млекопитающих. Передача вируса в абсолютном большинстве случаев связана с собаками, волками, лисами, енотами и летучими мышами. Остальные млекопитающие, как и человек, восприимчивы к вирусу, но не играют значительной роли в его распространении. В Республике Беларусь заболевание чаще всего передается при укусах лис.
Передача вируса бешенства осуществляется:
— при укусе или ослюнении животным поврежденной кожи или слизистых оболочек;
— трансплантационным путем (при трансплантации роговицы или внутренних органов от донора с недиагностированным бешенством);
— аэрогенным путем (при посещении пещер, являющихся местом обитания летучих мышей - вдыхание пыли, содержащей частицы головного мозга умерших летучих мышей).
Патогенез
Первоначальная репликация вируса проходит в клетках мышечной ткани в месте укуса. Затем вирус внедряется в нервные окончания, иннервирующие данную мышцу, мигрирует с помощью ретроградного аксонального транспорта в центральную нервную систему, откуда распространяется по периферическим нервам во все органы и ткани, включая слюнные железы. В центральной нервной системе вирус фиксируется и размножается в клетках продолговатого мозга, гиппокампа, клетках гипоталамуса, сером веществе спинного мозга. Размножение вируса бешенства в нервных клетках сопровождается образованием специфических включений - телец Бабеша-Негри - округлых эозинофильных образований диаметром до 7 мкм, содержащих нуклеокапсиды вируса.
Клиника
Инкубационный период продолжается в среднем от 1 до 3 мес (возможны колебания от 12 дней до 1 года и более).В клинической картине бешенства выделяют три стадии:
I - начальная стадия (депрессия)
— температура тела повышается, чаще до субфебрильной (37,2-37,3°С);
-неприятные ощущения в области укуса (зуд, жжения, умеренная болезненность, непроизвольные кратковременные сокращения мышц в месте укуса);
— симптомы нарушения психики (необъяснимый страх, тоска, тревога, депрессия).
II - стадия возбуждения.
Развивается спустя 4-10 дней от момента появления первых симптомов заболевания.
Возможны 2 варианта течения данной стадии заболевания:
- Энцефалитическое (острое) бешенство (80% случаев).
— нарушение сознания, проявляющееся немотивированными приступами агрессии, психомоторного возбуждения с тоническими и тонико-клоническими судорогами, сменяющимися угнетением, апатией;
— гидрофобия (болезненные сокращения мышц глотки и гортани при виде воды, ее журчании, попытке попить, упоминании о воде)
-обильное мучительное потоотделение и слюнотечение,
Приступы психомоторного возбуждения могут провоцироваться движением воздуха (аэрофобия), ярким светом (фотофобия), громким или внезапным звуком (акустикофобия).
Возникает в случае поражения спинного мозга и ствола мозга. Характеризуется восходящим параличом по типу синдрома Гийена-Барре или симметричным тетрапарезом без фазы возбуждения. Возможно развитие менингеальных симптомов, нарушений координации.
III - стадия параличей.
Развивается через 2-14 дней с момента развития стадии возбуждения. Характеризуется мнимым улучшением: улучшается настроение, исчезает страх, судороги и приступы гидрофибии прекращаются. Однако постепенно нарастает вялость, тахикардия, гипотония, температура тела повышается до 40-42°С, возникают параличи различных групп мышц, нарушение функции тазовых органов (недержание мочи, кала), постепенно развивается угнетение сознания вплоть до комы. Смерть наступает через 12-20 ч от паралича сердца или дыхательного центра.
Диагностика
В инкубационном периоде:
— эпидемиологический анамнез (возможность заражения, условия, характер укуса);
— исследование животного (при наличии возможности за животным устанавливают наблюдение на 10 дней. За этот промежуток времени больное бешенством животное должно погибнуть или у него должны проявиться явные признаки бешенства. Головной мозг умершего животного подвергают гистологическому исследованию с целью обнаружения специфических включений (телец Бабеша-Негри).
После проникновения вируса в центральную нервную систему:
— клиническая картина заболевания;
— ОАК: лимфоцитарный лейкоцитоз при анэозинофилии;
— выявление антигенов вируса с помощью реакции иммунофлюоресценции в биоптате кожи пациента, взятом с задней поверхности шеи - вирус локализуется в волосяных фолликулах (положительный результат в 50% случаев на 1-ой неделе заболевания);
— выявление антигенов вируса в биоптате, спинно-мозговой жидкости или слюне с использованием ПЦР в реальном времени.
Окончательное установление диагноза производится посмертно путем гистологического (тельца Бабеша-Негри) и иммунофлюоресцентного (антигены вируса) исследования головного мозга.
Лечение
Специфического лечения нет. Проводят симптоматическую терапию, направленную на облегчение страданий пациента - противосудорожные, седативные препараты, анальгетики.
Профилактика
Специфическая профилактика бешенства подразделяется на два вида:
1) предэкспозиционную - проводится лицам, имеющим высокий риск заражения бешенством в силу выполнения своих профессиональных обязанностей (например, лица, занимающиеся отловом бродячих животных, лесники и т.д.), а также может быть рекомендована туристам, направляющимся в страны с высоким уровнем распространения бешенства среди животных (антирабическая вакцина внутримышечно в дельтовидную мышцу плеча на 0, 7, 21 дни; ревакцинация каждые 2-3 года).
2) постэкспозиционную - проводится лицам после событий или манипуляций, в результате которых возможна передача вируса бешенства.
Включает три этапа:
а) местная обработка раны: производится по возможности немедленно после укуса и заключается в обильном промывании раневой поверхности водой с мылом (вирус нестоек в щелочной среде), обработке краев и кожи вокруг раны 70% спиртом или 5% настойкой йода. Швы на рану при подозрении на возможность заражения бешенством не накладываются.
б) введение антирабической вакцины;
В настоящее время в Республике Беларусь используется вакцина «Спеда» (Китай): курс - 5 инъекций (0, 3, 7, 14, 28 дни) для лиц ранее непривитых в рамках предэкспозиционной профилактики и 2 инъекции (0, 3 дни) для получивших предэкспозиционную профилактику в/м в дельтовидную мышцу плеча, детям - в/м в бедро. Введение в ягодицу категорически запрещено.
в) введение антирабического иммуноглобулина.
Не позднее 3 суток после контакта, инфильтрация вокруг раны и тканей раны, при невозможности ввести полную дозу в область раны - в/м в мышцы ягодицы, верхнюю часть бедра, плечо (в область отличную от области введения вакцины). В случае использования гомологичного антирабического иммуноглобулина - 20 МЕ/кг, гетерологичного - 40 МЕ/кг.
Показания для введения антирабической вакцины и антирабического иммуноглобулина приведены в таблице 2.
Неспецифическая профилактика бешенства заключается в отстреле диких животных с признаками заболевания, отлове бродячих животных, вакцинации домашних животных от бешенства.
Различают природный тип бешенства, очаги которого формируются дикими животными (волк, лисица, енотовидная собака, шакал, песец, скунс, мангуст, летучие мыши), и городской тип бешенства (собаки, кошки, сельскохозяйственные животные). Большинство случаев смерти людей происходит в результате укуса инфицированной собакой.
У людей заражение вирусом бешенства неизбежно приводит к смертельному исходу в случае развития симптомов. Однако срочная вакцинация после заражения вирусом обычно позволяет предотвратить развитие заболевания. Случаи выздоровления после появления симптомов бешенства единичны и, как правило, связаны с ложной диагностикой.
Причины заболевания
Вирус выделяется во внешнюю среду со слюной инфицированного животного или человека. Заражение человека происходит при укусе или ослюнении животным поврежденной кожи или слизистой оболочки. Описаны случаи заболевания людей в результате укусов внешне здоровым животным, продолжающим оставаться таковым в течение длительного времени.
Инкубационный период составляет в среднем 1-2 месяца (от 7 суток до 1 года и более). Его продолжительность зависит от локализации повреждения (удаленность от мозга) и количеством вирусных частиц, попавших в рану. Из места повреждения вирус бешенства по нервным волокнам должен попасть в мозг, где он вызывает энцефалит. Скорость движения вируса по нервам - 3 мм/час.
Выделяют три стадии заболевания.
1) Продромальный период длится 1-4 суток и проявляется повышением температуры, головной болью, утомляемостью, потерей аппетита. Отмечаются невралгии по ходу нервов, ближайших к месту укуса, повышенная чувствительность кожи в месте укуса, небольшие подергивания мышц.
2) Стадия возбуждения - длится от 4 до 7 дней и проявляется периодическими приступами психомоторного возбуждения. Выражаются в резко повышенной чувствительности к малейшим раздражениям органов чувств: яркий свет, различные звуки, шум. Больные становятся агрессивными, буйными, появляются галлюцинации, бред, чувство страха, появляются судороги, парезы и параличи мышц. Стадия возбуждения, как правило, сопровождается лихорадкой до 400 С. По мере развития болезни приступы наступают все чаще, а межприступные промежутки укорачиваются.
3) Стадия параличей, во время которой присоединяются признаки поражения черепных нервов: диплопия, парез лицевого нерва, парезы лицевых мышц. Наступает паралич глазных мышц, нарушается глотательная функция. Слюнотечение в сочетании с нарушением глотания приводит в появлению пены во рту, столь характерной для больных бешенством. В половине случаев отмечается водобоязнь: при попытке пить возникают резкие непроизвольные сокращения диафрагмы и других дыхательных мышц.
Общая продолжительность болезни 5-8, изредка 10-12 дней. Смерть обычно наступает от остановки дыхания вследствие повреждения дыхательного аппарата.
Если у вас или ваших близких после укуса животного отмечаются вышеописанные симптомы, следует незамедлительно обратиться к врачу.
Диагностика основывается на истории заболевания (наличие укуса или попадание слюны бешеных животных на поврежденную кожу), наличии специфических симптомов и лабораторных методах диагностики. Подтверждение диагноза при обнаружении антигена вируса бешенства в отпечатках с роговицы глаза или биоптатах кожи, а также выявлении антител к вирусу в сыворотке крови.
Лечение бешенства проводят как правило в отделениях реанимации. Лечение симптоматическое. Рекомендуется активная поддерживающая терапия (снотворные, противосудорожные, болеутоляющие средства, парентеральное питание и т.д.).
Что можете сделать Вы
Если вас покусала собака, следует немедленно промыть рану мыльной водой, затем обработать перекисью водорода и немедленно обратиться в травмпункт. Не следует затягивать с обращением к врачу. Вакцинация будет эффективна только в том случае, если она была проведена не позднее 14 дней от момента укуса или ослюнения бешеным животным. Если есть возможность, то надо понаблюдать за собакой в течение 10 дней. Вакцинацию можно прекратить только в том случае, если в течение 10 дней срока собака не погибла, и у нее не проявились основные признаки бешенства.
Чем поможет врач
В зависимости от локализации, глубины раны и других параметров врач принимает решение о способе профилактики. В наиболее простых случаях профилактика включает пассивную иммунизацию антирабическим иммуноглобулином или антирабической сывороткой с последующей вакцинацией.
Иммуноглобулин и сыворотку вводят однократно. Вакцины, используемые в настоящее время, как правило, вводятся 6 раз: инъекции делаются в день обращения к врачу (0 день), а затем на 3, 7, 14, 30 и 90 дни.
Беременность не является противопоказанием для вакцинации.
Следует помнить, что для того, чтобы обеспечить надлежащий иммунитет и предупредить поствакцинальные осложнения, прививаемым противопоказано применение любых спиртных напитков в течение курса вакцинации и 6 месяцев после их окончания. Необходимо, чтобы в период вакцинации больной не переутомлялся, избегал переохлаждения и перегревания. Смысл этих ограничений в том, чтобы избежать тех факторов, которые могли бы снизить эффективность выработки иммунитета.
Перед началом применения любого препарата посоветуйтесь со специалистом и ознакомьтесь с инструкцией по применению.
Бешенство у человека
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Бешенство у человека: причины появления, симптомы, диагностика и способы лечения.
Определение
Бешенство - тяжелое вакциноконтролируемое вирусное заболевание нервной системы. Резервуаром для вируса бешенства служат дикие и бродячие животные, преимущественно хищники, некоторые виды грызунов, а также домашний скот.
Наибольшее число случаев заражения регистрируется в весенне-летний период. Стоит отметить, что у детей заболевание развивается быстрее, чем у взрослых.
Причины появления бешенства
Вирус Neuroiyctes rabid передается через биологические жидкости (как правило, через слюну) и попадает в организм преимущественно в результате укуса зараженного животного. Передача инфекции может произойти и в случае непосредственного контакта слюны инфицированного животного со слизистыми оболочками или свежими ранами на коже человека. Причем животное считается заразным уже за 3-7 дней до появления клинических симптомов.
Передача инфекции от человека человеку при укусе или со слюной теоретически возможна, но ни разу не подтверждалась.
Бешенство развивается далеко не в каждом случае: при укусе конечности риск развития заболевания составляет около 23%, а в случае повреждения шеи, лица и кистей рук доходит до 95%.
Проникая в организм человека, вирус распространяется по нервным волокнам, но может разноситься с током крови и лимфы. Он разрушает нервные клетки и на их месте оставляет специфические образования - тельца Бабеша-Негри. Спустя некоторое время вирус достигает спинного и головного мозга, где вызывает воспалительный процесс, характеризующийся тяжелой симптоматикой. Из-за перерождения клеток нервных волокон развиваются функциональные расстройства внутренних органов и систем.
Во внешней среде вирус очень быстро погибает под прямыми солнечными лучами и в течение десяти минут при нагревании до 60°С. Желудочный сок уничтожает его в течение 20 минут, спирт и другие средства дезинфекции - практически мгновенно. При низких температурах вирус может сохраняться в течение нескольких недель, однако при этом теряет вирулентность.
В большинстве случаев причиной болезни становится отсутствие у людей необходимых знаний, а также небрежное отношение к собственному здоровью. Человек часто не придает должного значения тому, что был укушен, относясь к ране как к обыкновенной царапине.
За медицинской помощью нужно обращаться не только после укуса, но даже после попадания слюны на кожу, целостность которой нарушена.
Классификация заболевания
В Международной классификации болезней 10-го пересмотра бешенство имеет код А82:
A82.0 - Лесное бешенство.
A82.1 - Городское бешенство.
A82.9 - Бешенство неуточненное.
Клинические формы бешенства:
- бульбарная;
- менингоэнцефалитическая;
- мозжечковая;
- паралитическая.
1-я стадия (от 24 часов до 3 дней) характеризуется болезненностью раны, гиперреактивностью и зудом кожи в месте укуса, отечностью тканей. У больного наблюдается субфебрильная температура (до 37,3 о С), головная боль, слабость, может быть тошнота и рвота. Если рана на лице, то у человека развиваются обонятельные и зрительные галлюцинации. Психические отклонения проявляются депрессией, апатией, необъяснимой тревожностью, раздражительностью.
2-я стадия длится 2-4 дня, характеризуясь гипервозбуждением и гидрофобией (человек не может пить из-за спазма глотательной мускулатуры, а по мере прогрессирования болезни этот спазм возникает даже от звука льющейся воды). Урежается частота дыхания, появляются лицевые судороги в ответ на яркий свет, резкие звуки, ветер или сквозняк. Зрачки расширяются, взгляд фиксируется в одной точке. У больного учащается пульс, происходит обильное слюно- и потоотделение.
Развиваются психические нарушения: человек становится буйным, агрессивным и представляет угрозу себе и окружающим. Во время таких приступов больной страдает от преследующих его страшных галлюцинаций, а в промежутках между ними к нему может возвращаться сознание.
На 3-ей стадии, которая продолжается не более 3 дней, развивается энцефалит с клинической картиной «буйного» бешенства (в 80% случаев) или «паралитического» бешенства (в 20% случаев). В период «буйного» бешенства больной дезориентирован и возбужден. При «паралитическом» бешенстве у пациента развиваются восходящие парезы, вплоть до тетраплегии (паралич конечностей).
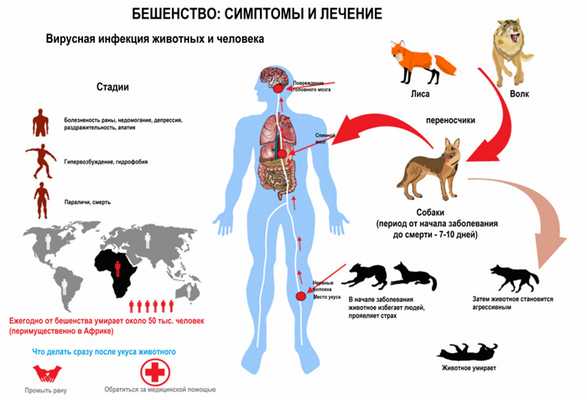
Диагностика бешенства
При обращении пациента к врачу после укуса агрессивного животного значение имеет осмотр раневой поверхности для определения предположительной длительности инкубационного периода. Затем врач отмечает наличие визуальных признаков заболевания - изменения поведения, размер зрачков и т.д.
Изменения в клиническом анализе крови у всех заболевших бешенством схожи - повышается уровень лимфоцитов, эозинофилы отсутствуют.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
Мазок-отпечаток, взятый с поверхности роговицы, указывает на наличие антител, вырабатываемых к попавшей в организм инфекции.
Кроме того, к основным диагностическим мероприятиям относится определение вирусных антигенов в биоптате кожи затылочной части по методу флуоресцирующих антител, а также ПЦР-тест спинномозговой жидкости.
Дополнительно может потребоваться биохимическое исследование крови:
Материал для исследования Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазм.
Синонимы: Диамид угольной кислоты; Карбамид; Мочевина в крови; Азот мочевины. Urea nitrogen; Urea; Blood Urea Nitrogen (BUN); Urea; Plasma Urea. Краткая характеристика аналита Мочевина Моче�.
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat. Краткая характеристика определя�.
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок. Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР. Краткая характеристика определяемого вещества Общий бе�.
Синонимы: Общий билирубин крови; Общий билирубин сыворотки. Totalbilirubin; TBIL. Краткая характеристика определяемого вещества Билирубин общий Билирубин - пигмент �.
Синонимы: Анализ крови на электролиты; Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; Sodium, Potassium, Chloride; Na/K/Cl. Краткая характеристика определяемых �.
ЭЭГ — безопасный и безболезненный метод исследования функционального состояния головного мозга.
К каким врачам обращаться
Следует помнить о смертельной опасности вируса бешенства, поэтому к врачу нужно обращаться сразу после контакта с животным, представляющим даже потенциальную опасность. Оказание первой помощи пострадавшему входит в обязанности врача-хирурга или травматолога, работающего в центре антирабической помощи или в травматологическом пункте. Больной получает инъекцию в день обращения.
Затем может потребоваться помощь врача-терапевта для определения необходимого объема диагностических и лечебных мероприятий, консультация невролога, психоневролога - при поражениях ЦНС.
Лечение бешенства
Единственный способ предотвратить бешенство и смерть зараженного им человека - своевременная (во время инкубационного периода) вакцинация с использованием сухой антирабической вакцины и антирабического иммуноглобулина. Место укуса обкалывают раствором антирабического иммуноглобулина (RIG) в дозе 20 МЕ/кг массы тела.
Схема антирабической вакцинации после контакта с животным - 0-й день (день обращения) - 3-й день - 7-й день - 14-й день - 30-й день - 90-й день. Если животное известно и не погибло от бешенства через 10 дней после нанесения укусов, курс вакцинации можно прекратить.
Она состоит в тщательном промывании раны проточной водой и мыльным раствором, обработке краев раны йодом или спиртом. Повязку, как правило, не накладывают.
При прохождении курса вакцинации от бешенства пациентам запрещено употреблять спиртные напитки, не рекомендуются чрезмерные физические нагрузки, нахождение в бане и сауне, переохлаждение.
Если больной получает параллельно лечение иммунодепрессантами или кортикостероидами, необходимо регулярно осуществлять контроль уровня антител к вирусу. Если они продуцируются в недостаточном количестве, то необходима дополнительная терапия.
При выполнении всех перечисленных мер вероятность развития заболевания удается свести практически к нулю.
После появления клинических симптомов заболевания эффективное лечение становится невозможным, усилия медиков направлены лишь на уменьшение страданий пациента. Ему назначают противосудорожные и снотворные препараты, помещают в затемненную палату с хорошей шумоизоляцией, вводят обезболивающие средства (опиоидные анальгетики) и транквилизаторы. Продлить жизнь помогает искусственная вентиляция легких. Однако на текущем уровне развития медицины после появления клинической симптоматики летальный исход наступает во всех случаях.
Показания для экстренной госпитализации:
- множественные рваные раны, укусы лица, шеи, кистей и пальцев рук;
- инфицирование полученных ран;
- отягощенный терапевтический, аллергологический, неврологический или психоневрологический анамнез;
- беременность.
От появления симптомов заболевания до момента смерти больного проходит от 3 дней до 7 дней. Иногда бешенство отличается быстрым прогрессированием и стертой клинической картиной. При этом пострадавший может скончаться в первые сутки после манифестации первых симптомов.
Профилактика бешенства
Бешенство - заболевание, предупреждаемое с помощью вакцин. Профилактическая вакцинация рекомендована лицам, имеющим профессиональные риски, например, дрессировщикам, охотникам, ветеринарам. Противопоказания для введения вакцины от бешенства отсутствуют. Инъекции вводят и женщинам, вынашивающим ребенка, и больным с острыми патологиями. Первые антитела к вирусу начинают вырабатываться через 14 дней после вакцинации, их максимальная концентрация достигается через месяц. Иммунитет от бешенства сохраняется на период до 1 года.
В случаях, когда существует риск краткого инкубационного периода, больному вводят антирабический иммуноглобулин.
Побочные эффекты после вакцинации несущественные по сравнению с возможным заболеванием. В некоторых случаях проявляются аллергические реакции, место инъекции может отекать, уплотняться или болеть.
Вакцину не вводят в следующих случаях:
- если ранение было нанесено птицей (не хищником!);
- если в результате укуса не была повреждена кожа (через плотную ткань);
- если был контакт с человеком, зараженным бешенством;
- если был укус животного, но животное не погибло спустя 10 дней после контакта (инкубационный период у теплокровных животных составляет до 10 дней, после чего животное погибает в случае заражения бешенством).
- Полный медицинский справочник / Пер. с англ. Е. Махияновой и И. Древаль. - М.: АСТ, Астрель, 2006. - 1104 с.
- Клинические рекомендации. Бешенство (гидрофобия) у взрослых. Минздрав РФ, 2019, с. 44.
- Литвиненко Ю.В. Бешенство. Актуальные вопросы / Ю.В. Литвиненко. — Текст: непосредственный // Молодой ученый. — 2016. — № 22 (126). — С. 104-111 .
Читайте также:
- Техника операции при прорастании опухоли в грудной отдел позвоночника и ребра
- История вспомогательного кровообращения. Внутриаортальная балонная контрпульсация
- Диагностика холеры. Микробиологическая диагностика холеры. Выявление холеры. Лечение холеры. Профилактика холеры.
- Диагностика кожно-черепно-мозгового липоматоза (КЧМЛ) на МРТ, КТ
- Самоповреждающее поведение
