Аспергиллома и туберкулома легкого. Признаки аспергилломы легкого.
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
Туберкулема легких — различного генеза инкапсулированные, с преобладанием казеоза образования, более 10 мм в диаметре, с малосимптомным течением. Туберкулема чаще локализуется в легких, но может также возникать в лимфатических узлах, почках, мозге, половых органах. Чаще эта форма туберкулеза встречается у лиц молодого и зрелого возраста.
Различают туберкулемы по строению:
- гомогенные,
- конгломератные,
- слоистые.
Виды по количеству:
Патогенез
Гомогенная туберкулема возникает на месте инфильтративного туберкулеза, реже —первичного аффекта или пораженных внутригрудных лимфатических узлов. Под действием антимикобактериальных препаратов происходит рассасывание перифокального воспаления, а вокруг казеозных изменений, оставшиеся образуется капсула. При заполнении каверны казеозными массами и вследствие воспалительной или рубцовой облитерации дренирующего бронха возникает псевдотуберкулема.
Конгломератная туберкулема состоит из прилегающих друг к другу или частично слитых между собой казеозных или фиброзно-казеозных очагов. Образуется преимущественно из очагового туберкулеза, реже — диссеминированного. Слоистая туберкулема возникает вследствие многократных обострений. Во время каждого обострения в патологический процесс вовлекается прилегающая легочная ткань, которая затем некротизируется, отделяясь капсулой.
Туберкулемы бывают одиночными или множественными. Множественная туберкульома состоит из нескольких отдельных или конгломератных туберкулем или является их сочетанием. По размерам туберкулема может быть малой (1-2 см), средней (2-4 см) большой (4-6 см в диаметре) и гигантской — (более 6 см).
Патоморфология
В гомогенной туберкулемы казеоз находится в виде однородной массы. Слоистая туберкулема состоит из слоев некроза, которые отделены между собой кольцами соединительной ткани, образовывала ранее капсулу. В активной фазе казеоз у туберкулемы окружен слоем специфических грануляций (эпителиоидные и единичные гигантские клетки) и капсулой. В неактивной фазе казеоз окружении только фиброзной капсулой.
Симптомы
По течению выделяют:
а) туберкулемы со стабильным течением — те, еще длительное время сохраняются у больных без динамики;
б) туберкулемы с регрессирующим течением — медленно уменьшаются, и постепенно на их месте образуется очаг, фиброзные изменения;
в) туберкулемы с прогрессирующим течением — это туберкулемы, в которых со временем появляется распад.
Туберкулезная интоксикация выражена слабо. Перкуторно притупление легочного звука определяется только в тех случаях, когда туберкулема имеет более 4 см в диаметре. С прогрессированием туберкулемы усиливается интоксикация на фоне везикулярного дыхания могут выслушиваться влажные хрипы, которые возникают только в случае распада туберкулемы, появляется мокрота, в котором находят микобактерии туберкулеза. Рентгенологически видна тень округлой формы, не связанная с корнем легкого. На фоне гомогенной округлой тени могут быть включение петрификатов, что отличает туберкулез от периферического рака легкого.
При прогрессировании определяется просветление (чаще серповидной формы), размещенное эксцентрично. Появление щелевой полости в туберкулемы свидетельствует о ее распаде или усыхание казеозных масс и отделения их от капсулы туберкулемы. Данные рентгенограммы всегда следует сравнивать с результатами клинического обследования.
Лечение
Прогрессирование туберкулемы наблюдается у 50-60% больных. В таких случаях рекомендуют экономную резекцию легких, поскольку даже длительное антибактериальное лечение не имеет эффекта. Если нет обострения и интоксикации, то вопрос о хирургическом лечении возникает только тогда, когда диаметр туберкулемы превышает 3 см, с учетом социального статуса больного. Больным, которые не могут продолжать свою профессиональную деятельность распадом. В связи с активным туберкулезным процессом (учителя, работники детских учреждений, бытового обслуживания, пищевой промышленности и др.), также рекомендуют хирургическое лечение.
Больные с туберкулемой легких длительное время могут сохранять работоспособность. В случае, когда размер туберкулемы более 4 см, они всю жизнь находятся на учете в противотуберкулезном диспансере.
Прогноз
Благоприятный — рубцевание, которое может отмечаться при отторжении казеозных масс через бронх. Относительно благоприятный (стабилизация процесса) — нарастание в капсуле фиброза и частичное замещение казеозных масс соединительной тканью. Прогрессирование процесса — казеоз расплавляется и переходит на капсулу, стенку бронха, а затем проникает в его просвет. На месте туберкулемы формируется каверна. Кроме того, распространение процесса по бронхам может вызвать появление очагов обсеменения.
Дифференциальная диагностика
Туберкулему относят к так называемым "шарообразным" образованиям в легких, которые на рентгенограмме представлены синдромом округлой тени. Подобную рентгенологическую картину имеют более 70 различных заболеваний. Клинические симптомы при этих заболеваниях на ранних стадиях зачастую отсутствуют, поэтому для их распознавания большое значение имеют рентгенотомографические, инструментальные и биопсийные методы исследования.
Чаще дифференциальная диагностика туберкулемы проводится с периферическим раком легких, метастазами опухолей в легкие, доброкачественными опухолями (аденома, гамартома, гамартохондрома), ретенционными костями, артерио-венозной аневризмой (ангиомой), аспергильомой.
Периферический рак легкого
Диагностика его очень ответственная, потому что определяет дальнейшую тактику врача и судьбу больного. Начало болезни бессимптомно только когда опухоль достигает соседних анатомических структур, появляются клинические симптомы, среди которых преобладают: боль в грудной клетке, не связан с актом дыхания, надрывный кашель, иногда одышка при относительно небольших размерах округлой тени. На возможность рака легких указывает увеличенная СОЭ, отрицательная реакция на пробу Манту (при туберкулеме она часто гиперергическая).
На рентгенограмме и томограмме тень опухоли обычно гомогенная, контуры менее четкие, бугристые, от ее внешнего контура порой отходят к периферии полосатые тени в виде "лучей" или "злокачественной короны". В случае метастазирования тень опухоли связана "дорожкой" с корнем, в котором обнаруживают увеличенные лимфатические узлы. У больных туберкулом порой обнаруживают в корне обизвествленные лимфатические узлы.
Бронхоскопия при периферическом раке часто малоинформативна. Ее следует дополнять катетеризацией бронха, многократным цитологическим исследованием мокроты и бронхиального содержимого. Одновременно проводят поиски МБТ. При субплевральном размещенном образовании проводят его трансторакальную биопсию, в сложных случаях — торакотомию.
Диагностические критерии периферического рака:
- возраст 40 лет, преимущественно мужчины;
- начало бессимптомно, в дальнейшем — сухой кашель, боль в груди, одышка, кровохарканье;
- низкая чувствительность к туберкулину;
- на рентгено- и томограмме:
- Опухоли размером до 2 см имеют неправильную полигональную форму и размещаются на незначительно измененном легочном фоне. Контуры нечеткие (бугристые или лучистые, имеется вырезка Риглера). Интенсивность тени малая или средняя;
- Опухоли диаметром 2,5-3 см — тень приобретает правильную шарообразную форму, выразительной становится бугристость, хорошо видно лучистость;
- Опухоли диаметром 3 см и более — форма приближается к округлой, контуры становятся еще более четкими;
- раковые клетки в мокроте или материале, взятом при бронхоскопии;
- в непонятных случаях требуется торакотомиия.
Метастазы-опухоли в легких
Метастазы в виде округлых теней в легких чаще бывают множественными, туберкулема — одиночной. Затруднение диагностики возникают при наличии солитарного метастатического узла. Тени метастатических опухолей менее интенсивные от туберкулемы, однородные, размещенные на неизмененном легочном фоне, без "дорожки" к корню. Они чрезвычайно редко распадаются. Клиническая картина у таких больных определяется первичной опухолью, порой в анамнезе есть сведения о перенесенных операции по поводу онкологического заболевания.
Доброкачественные опухоли, ретенционные (заполненные) кисты
Имеют бессимптомное течение. Клинические проявления возможны тогда, когда они достигают больших размеров, которые не характерны для туберкулемы. В случае нагноения кисты отмечают симптомы интоксикации — высокую температуру тела, лейкоцитоз, чего не бывает при туберкулеме.
На рентгено- и томограмме заполненные кисты и доброкачественные опухоли, как и туберкулемы, имеют четкие контуры. Структура их чаще однородная, хотя при хондромах обнаруживают костные включения, преимущественно центрально, в то время как обызвествления при туберкулемы размещены в основном на периферии тени. Легочная ткань вокруг доброкачественных опухолей и кист не изменена. Если они достигают значительных размеров, то возможна деформация легочного рисунка вследствие склеротических изменений. Эти образования стабильны по своим размерам, рост их очень медленный. Компьютерная томография позволяет по плотности отличить заполнены кисты и доброкачественные опухоли от туберкулем.
В доброкачественных опухолях и ретенционных кистах не образуются полости распада, МБТ и раковых клеток не обнаруживают.
Аденома легких
Развивается из эпителия бронхов.
Диагностические критерии аденомы легких:
- клинические симптомы не выражены и не имеют характерных признаков;
- рентгенологически — обнаруживают круглое образование с четкими ровными контурами, однородной структуры; полости распада и обизвествленные включения отсутствуют;
- бронхография — при сохранении анатомической связи опухоли с бронхом определяется характерная рентгенологическая картина: у проксимального полюса опухоли, направленного в сторону корня легкого, видно расширенную "культю" бронха с четко вогнутой линией обрыва, соответствующей контуру опухоли.
Гамартома, гамартохондрома
Доброкачественная врожденная (неэпителиальная) опухоль, возникающая вследствие порока эмбрионального развития зародышевой ткани. Имеет кругловатую или овальную форму от 0,5 до 5 см в диаметре Она состоит из элементов бронхиальной стенки (хрящевой ткани) и легочной паренхимы.
Диагностические критерии гамартомы:
- размещается в любом отделе легкого, чаще в нижней части справа;
- течение бессимптомно, поэтому гамартому обнаруживают внезапно, при рентгенологическом обследовании;
- рентгенологические признаки: опухоль имеет четкие контуры, наличие обизвествленного содержания, которое размещается хаотично, чаще в виде центрального конгломерата, может увеличиваться, полость распада (даже незначительная) отсутствует, легочный рисунок вокруг гамартомы не изменен, отсутствие роста при следующих рентгенологических обследованиях в течение многих лет.
Ретенционная киста
Это расширенный бронх, т.е. вентильная или ретенционная бронхоэктаза, при котором проксимальная участок бронха резко сужен или облитерирован. В первом случае образуются воздушные, а во втором — заполненные слизью кисты. Особую форму имеют ретенционные кисты, которые формируются при перекрытии просвета бронха через рубцовую деформацию после туберкулезного или неспецифического воспалительного процесса. Заполненная жидким содержимым киста принимает форму растянутых разветвлений бронхов, напоминающие пальцы перчатки, карточные сердце. Четко форму ретенционной кисты можно определить при многопроекционном рентгенологическом исследовании. Бронхография обнаруживает ампутацию пораженного бронха.
Диагностические критерии ретенционной кисты:
- клиника бессимптомная;
- имеет торпидное течение;
- как правило, одиночные с локализацией преимущественно в III сегменте и подмышечном субсегменте верхней доли, средней части и VII, VIII сегментах;
- рентгенологически: наличие однородного, как правило, единичного, малоинтенсивного образование, повторяет форму и направление растянутого бронха с его дистальными ветвями. Поэтому в большинстве случаев эти кисты имеют ветвистую форму. Типичные формы ретенционных кист — веретенообразная или овальная тень, заканчивается двумя рогами (мелкие растянутые бронхи); веретенистоподибна одно-, двугорбая тень; тень неправильной формы с множественными выпячиваниями;
- тень ретенционной кисты не имеет распада, контуры ее четкие, почти всегда волнистые, полициклические, бугристые (обусловлены ее формой);
- на бронхограмме — ампутация сегментарного бронха у устья, а субсегментарного — в месте его отхождения от сегментарного бронха.
Содержание ретенционной кисты может быть туберкулезного генеза, т.е. представляет собой казеоз. В этом случае характерно выявление на рентгенограмме обызвествления по краю или в толщине тени растянутого бронха.
Артериовенозная аневризма (ангиома)
Преимущественно является результатом эмбриональных пороков развития. Иногда она сочетается с телеангиэктазиями кожи, слизистых оболочек, внутренних органов. При малых размерах артериовенозной аневризмы симптомы отсутствуют, как и при туберкулеме. Большие ангиомы сопровождаются признаками нарушения гемодинамики: цианоз, головокружение, возможно утолщение пальцев в виде "барабанных палочек", кровохарканье. Над малыми ангиомами перкуторных и аускультативных изменений нет, при больших пальпаторно иногда испытывают шум "кошачьего мурлыканья", аускультативно — непрерывный экстракардиальный шум "волчка", чего не бывает при туберкулеме.
В гемограмме можно обнаружить повышенное содержание гемоглобина и эритроцитов. На рентгенограмме тень аневризмы округлая или узловатая, гомогенная, а для туберкулемы типичны негомогенность, включение кальцинатов. Важным признаком является две полосы сосудов (артерии и вены), которые тянутся до и от ангиомы к корню (симптом "кометы" или "вожжей"). В отличие от туберкулемы, ангиома локализована преимущественно в нижних отделах легких. Диагноз подтверждают результаты ангиографии. Видна конгломератная тень с четкими контурами, связанная двумя полосами сосудов с корнем (симптом "кометы").
Диагностические критерии артериовенозной аневризмы:
- при малых размерах симптомы отсутствуют, при больших — цианоз, головокружение, кровохарканье и т.д.;
- на рентгенограмме гомогенная округлая или узловатая тень с четкими контурами и тенями приводной и отводной сосуды (симптом "кометы");
- контрастированные образования при ангиографии.
Асиергилема
Является наиболее изученным и частым вариантом аспергиллеза. Аспергилема — это локальная или изолированная внутриполостная опухолевидная форма аспергиллеза. Аспергиллез вызывается плесневыми грибками, поражает предпочтительно бронхо-легочную систему, может начинаться остро или латентно.
Широкое применение антибиотиков способствует развитию грибковых поражений, в том числе аспергилемы; споры аспергил попадают в полости бронхоэктазов, прорастают и формируют шаровидную массу. Если она развивается у больного туберкулезом или на фоне посттуберкулезных изменений, ее порой ошибочно диагностируют как туберкулом.
Постепенное нарастание слабости, потливость, повышение температуры тела, кровохарканье являются симптомами, которые наблюдаются при обоих заболеваниях. Однако при аспергилеме возможны приступообразный кашель, приступы экспираторной одышки. Если сохранен бронхолегочной дренаж, возможно выделение мокроты с гнилостным запахом, содержит зеленоватые сгустки (скопления мицелия гриба). В гемограмме — эозинофилия, туберкулиновая проба положительная у лиц, инфицированных туберкулезом.
Туберкулома легкого
Туберкулома легкого - это осумкованный казеозный очаг в легочной ткани диаметром более 1 см, образующийся в исходе различных форм туберкулеза. Туберкулома легкого чаще всего бессимптомна, поэтому в большинстве случаев обнаруживается случайно. При прогрессировании сопровождается признаками интоксикации, субфебрилитетом, кашлем, кровохарканьем. Основной способ выявления туберкуломы легкого - рентгенологический. Отмечается положительная туберкулиновая реакция; МБТ в мокроте обнаруживаются не всегда. В отношении туберкулом легких применяется консервативная тактика (специфическая химиотерапия), в некоторых случаях - хирургический подход (сегментэктомия, лобэктомия).
МКБ-10


Общие сведения
Туберкулома легкого - самостоятельная форма туберкулеза легких, представляющая собой фокус творожистого некроза, ограниченный от легочной ткани фиброзной капсулой. Туберкулома легкого выявляется у 4-6% пациентов с первично диагностированным туберкулезом органов дыхания. Преобладающий контингент - молодые люди в возрасте 25-40 лет.
Более чем в половине случаев туберкулома легкого обнаруживается во время профилактической флюорографии, поскольку не сопровождается явными клиническими проявлениями. Вместе с тем, распад туберкуломы вызывает обострение туберкулезного процесса и представляет опасность не только для пациента (в силу бронхогенной диссеминации), но и для окружающих людей (в силу заразности). Эти обстоятельства исключают возможность пассивного наблюдения за пациентами с бессимптомными туберкуломами легких, а требуют активной позиции со стороны фтизиатров-пульмонологов.

Причины
Большинство туберкулом легкого образуются в результате эволюции вторичных форм туберкулеза (инфильтративного, очагового, диссеминированного, кавернозного), реже формируются из первичного туберкулезного комплекса и туберкулеза ВГЛУ. При этом 80% туберкулом являются исходом неадекватного лечения легочного туберкулеза и только 20% возникают без предшествующей терапии. Известная роль в патогенез заболевания отводится гиперсенсибилизации организма. В число факторов, благоприятствующих формированию туберкуломы в легком, исследователи включают обменные нарушения: в частности, данная форма туберкулеза сравнительно часто развивается у пациентов с сахарным диабетом.
Организация туберкуломы легкого отражает реакцию организма на длительную персистенцию микобактерий туберкулеза в легочной ткани. Специфическая противотуберкулезная терапия может сравнительно быстро привести к рассасыванию перифокального воспаления и образованию инфильтрата с наличием большого количества казеозно-некротических масс. Со временем вокруг центральной зоны казеозного очага формируется слой грануляций, а по периферии - коллагеновые волокна, которые затем фиброзируются. Таким образом, на разрезе туберкулома легкого состоит из казеозного ядра, окруженного двухслойной капсулой: внутренний слой, образован туберкулезными грануляциями, а наружный - фиброзными волокнами. Обычно процесс формирования туберкуломы легкого занимает от 1 до 3-х лет.
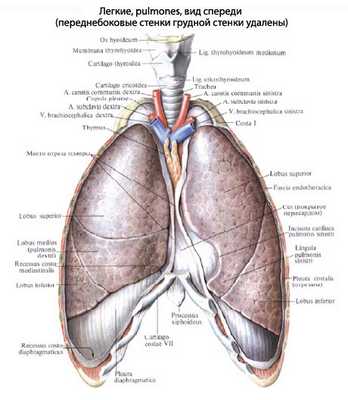
Макроскопически туберкулома легкого представляет одиночный, реже множественный очаг округлой или овальной формы, величиной более 1-1,5 см в диаметре. Локализуются туберкуломы в периферических отделах легкого, с одинаковой частотой выявляются как в левом, так и в правом легком.
Классификация
В патоморфологическом отношении туберкуломы легкого делятся на инфильтративно-пневмонические, солитарные (гомогенные и слоистые) и конгломератные. Инфильтративно-пневмоническая форма возникает в результате неполной инволюции инфильтративного туберкулеза; характеризуется чередованием участков казеоза с эпителиоидно-клеточными гранулемами, наличием тонкой фиброзной капсулы. Солитарная (одиночная) туберкулома может иметь гомогенную или слоистую структуру. В первом случае она представлена казеозно-некротическим ядром, окруженным двухслойной капсулой; во втором - концентрически расположенными участками казеоза, разделенными фиброзными волокнами, что указывает на волнообразное течение процесса. Конгломератная туберкулома представляет собой несколько близко расположенных фокусов казеоза, заключенных в общую капсулу.
Истинную туберкулому легкого следует отличать от псевдотуберкуломы (казеомы), которая образуется в результате облитерации дренирующего бронха и заполнения каверны казеозом. По величине туберкуломы легкого делятся на мелкие (диаметром до 2 см), средние (диаметром до 4 см), крупные (диаметром до 6 см) и гигантские (диаметром более 6 см).
Клиническое течение туберкуломы легкого может быть:
- стабильным - при отсутствии прогрессирования клинико-рентгенологических признаков туберкуломы;
- прогрессирующим - при разрыхлении капсулы, расплавлении казеоза, его выделении через дренирующий бронх с образованием каверны и бронхогенным обсеменением окружающей легочной ткани;
- регрессирующим - в случае обызвествления казеоза и гиалинизации фиброзной капсулы.
Симптомы туберкуломы легкого
Опухоли свойственен бессимптомный или малосимптомный характер течения. В первом случае больные жалоб не предъявляют. Во втором случае вне обострения может отмечаться утомляемость, потливость, снижение аппетита, редкий кашель (сухой или со скудной мокротой), периодический субфебрилитет. Субплевральное расположение туберкуломы легкого обусловливает появление болей тянущего или ноющего характера на стороне поражения, связанных с дыханием.
В период распада туберкуломы интоксикация становится более выраженной, появляется стойкое повышение температуры, кашель с мокротой, у части пациентов возникает кровохарканье. Прогрессирующее течение туберкуломы легкого может способствовать развитию казеозной пневмонии, фиброзно-кавернозного или диссеминированного туберкулеза легких. При благоприятных условиях возможна регрессия очага.
Диагностика
Диагностика туберкуломы легкого связана с определенными трудностями, вызванными частым отсутствием туберкулезного анамнеза, слабовыраженными клиническими и физикальными данными. Туберкулинодиагностика может давать различные результаты: чаще всего выявляется повышенная или гиперергическая чувствительность к туберкулину, однако на фоне химиотерапии проба Манту может быть умеренной или слабоположительной.
Физикальное обследование может выявлять укорочение легочного звука, ослабление дыхания над очагом, изредка - сухие или влажные хрипы, шум трения плевры. Изменения в клинической и биохимической картине крови более значимы при прогрессирующей туберкуломе легкого: отмечается умеренно выраженный лейкоцитоз, лимфопения, моноцитоз, ускорение СОЭ, гипоальбуминемия. Обнаружить МБТ в мокроте и смывах с бронхов удается не всегда даже в фазе распада туберкуломы.

КТ органов грудной клетки. Очаговое объемное образование верхней доли (S3) левого легкого с включениями кальция (верифицированная туберкулома)
Основой для верификации диагноза остается рентгенография легких. Характерный рентгенологический признак - наличие ограниченного затемнения правильной округлой формы, с четкими контурами и преимущественно однородной структурой. В стадии обострения контуры туберкуломы легкого становятся размытыми за счет появления перифокальной инфильтрации.
Дифференциальную диагностику туберкулом проводят с гамартомой легкого, периферическим раком легкого, метастазами в легкие, аспергилломой, эхинококковой кистой. Исключить нетуберкулезный процесс помогает проведение бронхоскопии, КТ легких, торакоскопия, биопсия легкого. В последние годы с целью этиологической верификации инфекционного процесса используются тесты крови in vitro (квантифероновый, Т-СПОТ.ТБ), помогающие с высокой долей вероятности выявить тубинфицированность.
Лечение туберкуломы легкого
При определении лечебной тактики учитывают множество факторов: размеры туберкуломы легкого, фазу течения, длительность анамнеза и др. Консервативная тактика используется при фокусах менее 2-х см. Больным назначается III режим химиотерапии: в течение первых двух месяцев прием 4-х противотуберкулезных препаратов из основной группы (рифампицин, этамбутол, изониазид и пиразинамид), затем на протяжении четырех-шести месяцев - 2-х туберкулостатиков (рифампицин или этамбутол в сочетании с изониазидом). Для ускорения инволюции туберкуломы легкого во вторую фазу лечения проводится противовоспалительная терапия: туберкулинотерапия, введение вакцины БЦЖ, инъекции лидазы, ФТЛ (индуктотермия, ультразвук).
Согласно современным стандартам, принятым во фтизиопульмонологии, хирургическое лечение показано при диаметре туберкуломы легкого более 2-3 см, ее склонности к прогрессированию, резистентности к химиотерапии в течение 4-6 мес., наличии множественных очагов. Объем оперативного пособия может варьировать от клиновидной резекции и сегментэктомии до лобэктомии. После операции с противорецидивной целью назначается терапия туберкулостатиками на срок до 6 месяцев.
Прогноз и профилактика
Своевременно назначенное лечение и проведенное хирургическое вмешательство, позволяет надеяться на полное клиническое излечение в 95% случаев; рецидивы редки. Без соответствующего лечения спонтанное регрессирующее течение туберкуломы легкого отмечается редко; в большинстве случаев рано или поздно развивается одна из форм активного туберкулеза легких. Профилактическое направление общее для всех форм туберкулезной инфекции. Рекомендуется ежегодная профилактическая флюорография для своевременного выявления изменений в легких.
1. Туберкулома легкого - обращаться ли к хирургу?/ Калабуха И.А., Иващенко В.Е.//Здоровье Украины. - 2010.
2. Туберкулемы легких в условиях региона Крайнего Севера на примере Якутии (патогенез, морфология, клиника, лечение): Автореферат диссертации/ Винокуров И.И. - 2011.
3. Туберкулема легкого как форма туберкулезного процесса/ Холодок О.А, Григоренко А.А., Черемкин М.И.// Бюллетень физиологии и патологии дыхания. - 2014.
4. Морфологические аспекты активности туберкулом легкого/ Холодок О.А., Черемкин М.И.// Бюллетень физиологии и патологии дыхания. - 2013.
Аспергиллез легких
Аспергиллёз лёгких - это заболевание грибковой этиологии, которое поражает все отделы дыхательной системы, протекает в острой или хронической форме, характеризуется разнообразием клинических симптомов, наличием признаков аллергии. Клиническая картина болезни включает кашель, кровохарканье, лихорадку и одышку. Диагноз устанавливается на основании рентгенографии и КТ органов грудной клетки, бронхоскопии, серологической диагностики, лабораторного исследования патологического материала. Назначается консервативное лечение фунгицидами, при необходимости в сочетании с антибиотиками и глюкокортикостероидами. Аспергилломы удаляются хирургическим путём.


Аспергиллёз лёгких по распространенности занимает первое место среди лёгочных микозов. 75% всех случаев грибковых поражений респираторного тракта вызваны аспергиллами. Плесневые грибы, провоцирующие развитие болезни, распространены повсеместно. Самое высокое содержание спор аспергилл в окружающей среде отмечается в арабских странах. Их концентрация выше в закрытых помещениях.
Болеют лица, вынужденные контактировать с обсеменённым спорами грибов материалом в силу своей профессиональной деятельности, а также пациенты с иммуносупрессией любого генеза. 20% реципиентов органов и тканей заболевают аспергиллёзом в послеоперационном периоде. У половины из них болезнь приводит к летальному исходу.

Возбудителями болезни являются плесневые грибы рода Aspergillus. Их споры содержатся в воздухе, почве и воде, мицелий активно растет в условиях повышенной влажности. Споры аспергилл устойчивы к высушиванию и длительно сохраняются в частицах пыли. Распространению способствуют мухи, тараканы и другие насекомые. Люди регулярно сталкиваются с патогенами, многие ежедневно вдыхают споры грибов, однако аспергиллёз лёгких развивается у сравнительно небольшой части населения. Факторами риска возникновения патологии являются:
- Иммунодефицитное состояние. Заболеванию подвержены пациенты с нарушением функций иммунитета. Грибковое поражение часто выявляется у лиц с первичным иммунодефицитом, больных СПИДом, онкологическими болезнями, сахарным диабетом. Трансплантация лёгких осложняется микозом у каждого пятого пациента, несколько реже аспергиллёз развивается у реципиентов костного мозга, поджелудочной железы и почек. Возникновению патологического состояния способствует длительный приём антибактериальных препаратов, кортикостероидов и цитостатиков.
- Хроническая патология лёгких. Излюбленными местами локализации аспергиллом являются полостные образования лёгочной ткани, бронхоэктазы. Заболевание часто диагностируют у больных хроническими формами туберкулёза, онкопатологией дыхательной системы, пациентов с муковисцидозом, ХОБЛ.
- Массивная инвазия аспергилл. Заболевают лица с нормально функционирующей иммунной системой, но работающие в условиях массивного обсеменения внешней среды спорами плесневых грибов. В группу риска входят работники мельниц, птицефабрик, пивоварен, фермеры и представители некоторых других профессий. Споры аспергилл в большом количестве могут содержаться в прядильном сырье, системах вентиляции и кондиционирования воздуха, сантехническом оборудовании.
Экзогенный лёгочный аспергиллёз обычно развивается при вдыхании спор грибов. При выраженной имуносупрессии возможна активация сапрофитных аспергилл, обитающих на коже и слизистых оболочках. Происходит аутоинфицирование. Аспергиллы попадают в дыхательную систему. При полноценном клеточном иммунном ответе наблюдается уничтожение и фагоцитоз гифов грибов.
При массивном попадании грибных спор в организм и/или нарушении функций клеточного иммунитета преобладает гуморальный ответ. Образуются гранулёмы, содержащие гифы патогенных грибов - аспергилломы. Они выявляются в бронхоэктазах, туберкулёзных кавернах и других полостях лёгких, на слизистых оболочках трахеи и бронхов. Такая форма болезни является неинвазивной.
Инвазивный аспергиллёз возникает на фоне выраженного иммунодефицита, при значительном снижении уровня гранулоцитов крови. Грибковая инфекция распространяется гематогенным путём, поражает лёгочную паренхиму, плевру, лимфатические узлы. Образуются множественные гранулёмы в различных органах и тканях. Течение болезни приобретает септический характер. Кроме того, некоторые виды аспергилл продуцируют большое количество микотоксинов, другие - являются мощными аллергенами. Развиваются микотоксикозы и аллергические реакции.
Существует несколько классификаций лёгочной формы заболевания. По механизму инфицирования различают экзогенный и эндогенный аспергиллёз бронхолёгочной системы. Процесс может протекать остро и хронически. Некоторые специалисты в сфере пульмонологии отдельно выделяют поражение лёгких и дыхательных путей. Рабочая классификация отражает степень инвазии патогенов, их токсические свойства, локализацию процесса, наличие сенсибилизации организма и особенности течения болезни. Она включает:
- Неинвазивный лёгочный аспергиллёз. Возникают единичные и множественные аспергилломы лёгких с относительно доброкачественным течением.
- Инвазивный аспергиллёз респираторного тракта.Инвазивными легочными формами являются изолированный некротический аспергиллёз бронхов, пневмония, плеврит и хроническая лёгочная диссеминация грибковой этиологии.
- Аллергический аспергиллёз бронхов и лёгких. Гиперчувствительность к грибковым аллергенам приводит к развитию аллергического бронхолегочного аспергиллеза - микогенной бронхиальной астмы и экзогенных аллергических альвеолитов.
Симптомы аспергиллёза лёгких
Неинвазивный аспергиллез
Клиническая картина при микотическом поражении респираторных органов зависит от формы патологического процесса. Для неинвазивных аспергиллом характерно бессимптомное течение. Определить длительность инкубационного периода не представляется возможным. Заболевание обнаруживается случайно при прохождении профилактического рентгенологического обследования лёгких. Появление крови в мокроте свидетельствует о прорастании сосудов мицелием грибов и начале инвазивного процесса.
Инвазивный аспергиллез
При вдыхании большого количества патогенов развивается аспергиллёзный трахеобронхит или интерстициальная пневмония. Клиническим проявлениям предшествует короткий - от 1-3 часов до 3 дней - инкубационный период. Появляется стойкое непрекращающееся ощущение горечи во рту, першение в горле. Отмечается повышение температуры до высоких цифр, сопровождающееся ломотой в костях, ознобом. Для аспергиллёзной пневмонии характерна лихорадка неправильного типа. Температура повышается в утренние часы, снижается до нормальных или субфебрильных значений к вечеру.
Заболевание протекает бурно. Кашель в начале болезни мучительный, носит приступообразный характер, позднее становится продуктивным. Отделяется серо-зелёное или кровянистое содержимое бронхов. Больного мучает одышка даже при небольшой нагрузке. Беспокоят интенсивные боли в грудной клетке, усиливающиеся при дыхании и перемене положения тела.
Выражены симптомы общей интоксикации: слабость, потливость, отсутствие аппетита, повышенная утомляемость, похудание. Определяется учащённое сердцебиение и перебои сердечного ритма. Острому инвазивному лёгочному аспергиллёзу часто сопутствует поражение придаточных пазух носа и макулопапулёзные кожные высыпания.
Хронический аспергиллез
При эндогенном инфицировании лёгочный аспергиллёз принимает первично-хроническое течение. Его клинические проявления отличаются от картины интерстициальной пневмонии вялой симптоматикой с длительным субфебрилитетом, незначительным болевым синдромом. Микоз развивается на фоне персистирующего туберкулёза, саркоидоза, ХОБЛ, другой лёгочной патологии и несколько меняет картину основного заболевания. Пациенты обычно отмечают усиление одышки и кашля, обнаруживают серо-зелёные комочки в мокроте.
Аллергический аспергиллез
Аллергический аспергилёз чаще всего протекает в форме тяжёлой гормональнозависимой бронхиальной астмы. Проявляется частыми дневными и ночными приступами удушья, свистящими хрипами и тяжестью в груди, приступами сухого кашля. Больные аллергическим альвеолитом предъявляют жалобы на нарастающую одышку и отхождение небольшого количества слизистой мокроты. Острая форма альвеолита сопровождается признаками общего недомогания, артралгиями.
Осложнения
Своевременная диагностика и правильно выбранная тактика лечения позволяют добиться выздоровления у 25-50% больных респираторным аспергиллёзом. Осложнения возникают при любой форме заболевания. Их частота и тяжесть напрямую зависят от состояния иммунной системы и наличия фоновых патологий. Аспергиллёз утяжеляет течение основного патологического процесса.
У больных с аспергилломами нередко развивается кровохарканье. 25% таких пациентов погибают от лёгочного кровотечения. Острый инвазивный бронхолёгочный аспергилёз при выраженном снижении иммунитета приводит к возникновению микогенного сепсиса с высокой (50%) летальностью. Хроническое течение осложняется сердечно-легочной недостаточностью и последующей инвалидизацией больного.
Пациенты с лёгочными проявлениями аспергилёза обследуются у пульмонолога. При сборе анамнеза уточняется профессия, наличие хронической бронхолёгочной патологии, первичного или вторичного иммунодефицита. При осмотре и физикальном исследовании выявляются разнообразные неспецифичные симптомы. При аспергиллёзной пневмонии выслушиваются распространённые сухие и влажные мелкопузырчатые хрипы. В остальных случаях аускультативные данные обычно бывают скудными или отражают течение фонового процесса. Основными методами диагностики являются:
- Лучевая диагностика.Рентгенологическая картина в легких отличается разнообразием. Определяются нестойкие эозинофильные инфильтраты, плотные округлые или шаровидные тени с полостями распада, расположенные преимущественно в верхних долях лёгких, мелкоочаговая диссеминация. Характерным признаком аспергилломы является наличие серповидного просветления в полости округлого или овального образования, которое смещается при изменении положения тела (симптом погремушки). При заполнении полости аспергилломы контрастом грибные массы всплывают (симптом поплавка).
- Лабораторные исследования. В общеклиническом анализе крови отмечается лейкоцитоз, эозинофилия, повышение СОЭ. При микроскопии мокроты, промывных вод бронхов обнаруживаются грибные гифы. Культуральный метод позволяет вырастить колонии аспергилл на питательных средах. С помощью серологических реакций (ИФА, РСК) выявляются антитела к плесневым грибкам. Для пациентов с аллергической формой болезни характерен подъём уровня общего IgЕ. При хроническом аспергилёзе повышается IgG.
- Бронхоскопия. При эндоскопии бронхов определяется деформация трахеобронхиального дерева, признаки катарального воспаления слизистой оболочки бронхов. При попадании бронхоскопа в аспергиллому обнаруживается пушистый налёт серо-жёлтого или зеленоватого цвета, с трудом отделяющийся от стенок полости. Выполняется микроскопия и культуральное исследование полученного патологического материала.
Лёгочный аспергилёз необходимо дифференцировать с заболеваниями опухолевой природы, туберкулёзом, саркоидозом, деструктивной пневмонией другой этиологии. В последнее время микоз часто утяжеляет течение вышеуказанной патологии, поэтому в диагностическом поиске нередко принимают участие фтизиатры и онкологи. Из-за частого поражения патогенами ЛОР-органов все пациенты с подозрением на аспергиллёз направляются на консультацию к оториноларингологу.

КТ ОГК. Полостное объемное образование в нижней доле правого легкого, частично заполненное грибковыми массами.
Лечение аспергиллёза лёгких
Длительность терапии и объём лечебных мероприятий зависят от формы заболевания и состояния иммунитета больного. Аспергиллёз бронхов, нетяжёлая микотическая пневмония у иммунокомпетентных лиц излечиваются за 7-10 дней в амбулаторных условиях. Показаниями к госпитализации являются кровохарканье, длительный эпизод фебрильной лихорадки, затяжной приступный период бронхиальной астмы. Основной группой препаратов, применяющихся для лечения данной патологии, являются с активные в отношении аспергилл антифунгальные средства.
Параллельно осуществляется медикаментозная терапия фонового процесса. Используются антибактериальные препараты и кортикостероидные гормоны. Питание больных аспергиллёзом должно быть полноценным, сбалансированным, высококалорийным. Аспергилломы, сопровождающиеся кровохарканьем, подлежат хирургическому удалению. Выполняется резекция лёгкого или лобэктомия. При выраженной дыхательной недостаточности для профилактики кровотечения в качестве временной меры применяется перевязка соответствующей бронхиальной артерии.
При лёгких формах аспергиллёза прогноз благоприятный, наступает полное выздоровление. Хронизация процесса приводит к формированию лёгочного сердца и инвалидности. Выраженный иммунодефицит может способствовать генерализации микоза и закончиться смертью больного. В качестве профилактики лица из групп профессионального риска должны использовать индивидуальные средства защиты и проходить регулярные профилактические осмотры. Пациенты с выраженными нарушениями функций иммунной системы подлежат рациональному трудоустройству и регулярному серологическому обследованию на аспергиллёз. Им запрещается употреблять в пищу продукты с плесенью, долго находиться в сырых и пыльных помещениях.
1. Аспергиллез легких: клинические формы, диагностика, лечение/ Гаврисюк В.К., Кривец В.А.//Украинский пульмонологический журнал - 2015 - №4.
2. Обзор рекомендаций американского общества по инфекционным болезням по лечению аспергиллеза/ Масчан А.А., Клясова Г.А., Веселов А.В.// Клиническая Микробиология и Антимикробная Химиотерапия. - 2008 - Т10, № 2.
3. Клинико-иммунологические особенности неинвазивного аспергиллеза легких: Автореферат диссертации/ Павленко Т.Г. - 2008.
Аспергиллома легкого ( Мицетома )
Аспергиллома лёгкого - это шаровидное образование, сформированное разрастающимся и переплетающимся мицелием плесневых грибов аспергилл, который заполняет бронхоэктазы и полости лёгочной паренхимы. Проявляется кашлем с кровохарканьем, незначительной одышкой, общей интоксикацией. Нередко патология протекает скрыто. Выявляется с помощью рентгенографии, КТ лёгких, лабораторных методов диагностики, патоморфологического исследования биопсийного и резецированного материала. Аспергиллома удаляется оперативным путём, после операции применяется консервативная антифунгальная терапия.


Аспергиллома (мицетома) лёгкого характеризуется сапрофитным неинвазивным внутриполостным ростом колонии микромицетов. В ряде случаев наличие грибного шара причиняет существенный вред здоровью носителя. У половины больных патология протекает бессимптомно и является случайной находкой при рентгеновском исследовании. 50-70% пациентов беспокоит кровохарканье, приблизительно у трети из них развиваются жизнеугрожающие лёгочные кровотечения. Чаще всего (в 40-90% случаев) аспергиллома формируется на фоне посттуберкулёзных изменений органов дыхания, реже - (1-15%) в интактной ткани лёгкого. Мужчины болеют чаще женщин. У детей такая форма аспергиллёза не встречается.

Аспергиллома развивается в результате жизнедеятельности плесневых грибов рода Aspergillus. Эти микромицеты распространены повсеместно. Они обитают в почве, играют определённую роль в порче некоторых продуктов питания, используются в пищевой и фармацевтической промышленности. Аспергиллы присутствуют в помещениях и во внешней среде и попадают в дыхательную систему аэрогенным путём. Они являются условно-патогенными возбудителями и вызывают заболевание при определённых обстоятельствах. Развитию патологического процесса способствует снижение функции иммунитета, возникающее при длительном лечении кортикостероидами, цитостатиками, лучевой терапии.
Предпосылкой для формирования мицетомы аспергиллёзной этиологии является наличие полостей любого генеза в ткани лёгкого размером не менее 2 см в диаметре. Грибы колонизируют санированные туберкулёзные каверны, легочные кисты и бронхоэктазии, занимают остаточные полости у больных саркоидозом, гистиоцитозом, некоторыми пневмокониозами. Авторы научных статей в области практической пульмонологии и инфектологии описывают немногочисленные случаи роста аспергиллом в распадающихся раковых опухолях, а также в просвете здорового бронха.
При вдыхании в респираторный тракт человека попадают частицы пыли, содержащие споры аспергилл. Они оседают в бронхоэктазах, бронхиальных кистах или кавернах и прорастают. Микромицеты выделяют протеолитические ферменты, частично разрушающие клетки эпителия, выстилающего полость изнутри. Развивается слабый воспалительный процесс. Плесневые грибы питаются клеточным детритом, растут и размножаются. Аспергиллома постепенно увеличивается в размерах. Разрастаясь, патологическое образование может повредить кровеносный сосуд и явиться причиной лёгочного кровотечения.
Мицетоме обычно свойственен внутриполостной рост без повреждения окружающих паренхиматозных тканей. Разрастание массы гриба может привести к полной обтурации бронха и гибели аспергилл из-за дефицита кислорода. При значительном снижении иммунитета активное размножение патогенов нередко провоцирует развитие инвазивного лёгочного аспергиллёза.
Морфологически аспергиллома лёгкого представляет собой крупное шаровидное или несколько вытянутое овальной формы образование, просвет которого неоднородно заполнен рыхлой крошащейся коричневой массой, представленной мицелием грибов и клеточным детритом.
Встречаются одиночные и множественные аспергиллёзные мицетомы. Процесс может быть односторонним или распространяться на оба лёгких. В больших полостях и крупных бронхах могут локализоваться один или несколько грибных шаров. В литературе часто встречается разделение образований на простые и сложные, но современные медицинские руководства рекомендуют классифицировать патологию следующим образом:
- Простая аспергиллома. Заполняет тонкостенную кисту и характеризуется минимальной воспалительной реакцией прилежащей паренхимы лёгкого.
- Хронический кавитарный аспергиллёз лёгких. Стенки полостного образования, содержащего гифы грибов, неравномерно утолщены, присутствуют явные признаки воспаления и реакция плевры. Процесс носит множественный характер. Происходит увеличение количества и размеров инфильтратов.
Симптомы аспергилломы лёгкого
В течение длительного периода времени локализованная в лёгком аспергиллома протекает бессимптомно. Она выявляется случайно при профилактическом осмотре. По мере роста образования присоединяется упорный кашель с зеленоватой хлопьевидной мокротой и прожилками крови в ней. Нередко возникает лёгочное кровотечение. Симптомы общей интоксикации выражены слабо. Температура тела может эпизодически подниматься до субфебрильных значений, присутствуют умеренная слабость и незначительное постепенное снижение массы тела.
Вторичное инфицирование мицетомы бактериальной микрофлорой сопровождается фебрильной лихорадкой с ознобами, потливостью. Учащается кашель, мокрота приобретает грязно-бурый оттенок. Появляются усиливающиеся на вдохе боли в груди, одышка при небольшой физической нагрузке, нарастают признаки интоксикации. Аналогичная клиническая картина характерна для многих первичных лёгочных процессов. Симптомы аспергилломы часто сложно отличить от проявлений фоновых заболеваний.
Иногда (примерно в 10% случаев) аспергиллома регрессирует спонтанно. Однако выжидательная тактика ведения пациентов с данной патологией не применяется из-за высокого риска развития опасных осложнений. Стенка мицетомы хорошо кровоснабжается, и мицелий гриба в процессе роста повреждает сосуды.
У большинства больных с такого рода лёгочными образованиями со временем появляется кровохарканье. Массивное лёгочное кровотечение возникает приблизительно у одной трети пациентов и нередко приводит к летальному исходу. Другим грозным осложнением патологического процесса является прогрессирование аспергиллёза, развитие инвазивной формы болезни с высокой (до 90%) летальностью.
Аспергиллома обычно возникает на фоне другой персистирующей лёгочной патологии или её последствий. Диагностический поиск осуществляют пульмонологи совместно с инфекционистами. Иногда данную форму аспергиллёза сложно отдифференцировать от туберкуломы или новообразования лёгкого, и в диагностике принимают участие фтизиатры и онкологи. При сборе анамнеза учитывается профессиональная деятельность пациента и наличие хронических пульмонологических болезней. При осмотре и физикальном обследовании выявляются признаки фонового заболевания. Окончательный диагноз устанавливается на основании:
- Лучевых методов. На рентгенограммах и КТ легких определяются одиночные или множественные шаровидные тени, расположенные чаще в верхних долях с одной или обеих сторон. Патогномоничным признаком мицетомы является симптом полумесяца - наличие полоски воздуха, отделяющей большую часть грибной массы от стенки полости. При перемене положения тела больного наблюдается внутриполостное перемещение образованного аспергиллами шара - симптом погремушки.
- Иммунологических тестов. Антитела к аспергиллам - иммуноглобулины G ‒ выявляются в сыворотке крови большинства пациентов с аспергилломой лёгкого. Исключение составляют больные, длительно получающие лечение кортикостероидными гормонами. У них сывороточные антитела часто не обнаруживаются.
- Микроскопии и культуральной диагностики. Являются точными, но не всегда информативными методами диагностики. При микроскопическом исследовании мокроты и (или) промывных вод бронхов иногда обнаруживаются фрагменты гифов аспергилл. Посев биологического материала на питательные среды только в половине случаев даёт рост колоний микромицетов.
- Гистологического исследования. Забор биопсийного материала осуществляется во время бронхоскопии или трансторакальным доступом. Резецированные участки лёгкого с шаровидными образованиями также подвергаются морфологическому исследованию. Микроскопически обнаруживаются скопления грибов с характерным ветвящимся под острым углом мицелием.

Лечение аспергилломы лёгкого
Из-за риска возникновения лёгочного кровотечения аспергиллома подлежит хирургическому удалению. Объём оперативного вмешательства зависит от размеров и количества образований, характера фонового процесса. Обычно вместе с мицетомой удаляется поражённая доля лёгкого. Односторонний процесс с наличием множественных аспергиллом, с выраженными клиническими проявлениями, рецидивирующим кровохарканьем является показанием для пульмонэктомии.
В последние годы всё чаще выполняются органосохраняющие краевые резекции лёгкого, сегментэктомии, лобэктомии. Проводятся щадящие видеоторакоскопические операции. В послеоперационном периоде назначаются фунгицидные препараты и иммуномодуляторы.
Прогноз во многом зависит от тяжести течения основного заболевания и состояния иммунитета. Здоровые иммунокомпетентные лица после щадящего хирургического лечения полностью выздоравливают. Большой объём операции (лобэктомия, пульмонэктомия) на фоне сниженного лёгочного резерва приводят к появлению дыхательной недостаточности и инвалидизации пациента. Смерть от массивного лёгочного кровотечения наступает у больных с нелеченой аспергилломой в 2-14% случаев.
Профилактические меры сводятся к регулярному рентгенологическому обследованию пациентов, страдающих хроническими заболеваниями дыхательной системы, и своевременному лечению фоновых процессов.
1. Лискина И.В. Аспергиллома легкого / И.В. Лискина, С.Д. Кузовкова // Международный медицинский журнал. - 2011 - №4.
2. Клинико-иммунологические особенности неинвазивного аспергиллеза легких: Автореферат диссертации/ Павленко Т.Г. - 2008.
3. Аспергиллез легких: клинические формы, диагностика, лечение/ Гаврисюк В.К., Кривец В.А.//Украинский пульмонологический журнал. - 2015 - №4..
Туберкулема легких
Туберкулема легких объединяет разнообразные по генезу инкапсулированные казеозные фокусы величиной более 1 см в диаметре.
Источником формирования туберкулем в основном служат две формы туберкулеза легких: инфильтративно-пневмоническая и очаговая. Кроме того, туберкулемы образуются из кавернозного туберкулеза посредством заполнения каверны казеозом.
Заполненные каверны относятся к туберкулемам лишь условно, поскольку заполнение каверны происходит механически, в то время как туберкулемы - это своеобразный феномен в легочной ткани.
На рентгенограмме туберкулемы выявляются в виде тени округлой формы с четкими контурами. В фокусе может определяться серповидное просветление за счет распада, иногда перифокальное воспаление и небольшое количество бронхогенных очагов, а также участки обызвествления.
Что провоцирует / Причины Туберкулемы легких:
Возбудителями туберкулёза являются микобактерии - кислотоустойчивые бактерии рода Mycobacterium. Всего известно 74 вида таких микобактерий. Они широко распространены в почве, воде, среди людей и животных. Однако туберкулёз у человека вызывает условно выделенный комплекс M. tuberculosis, включающий в себя Mycobacterium tuberculosis (человеческий вид), Mycobacterium bovis (бычий вид), Mycobacterium africanum, Mycobacterium bovis BCG (БЦЖ-штамм), Mycobacterium microti, Mycobacterium canetti. В последнее время к нему отнесены Mycobacterium pinnipedii, Mycobacterium caprae, филогенетически имеющие отношение к Mycobacterium microti и Mycobacterium bovis. Основной видовой признак микобактерии туберкулёза (МБТ) - патогенность, которая проявляется в вирулентности. Вирулентность может существенно изменяться в зависимости от факторов внешней среды и по-разному проявляться в зависимости от состояния макроорганизма, который подвергается бактериальной агрессии.
Туберкулёз у людей чаще всего возникает при заражении человеческим и бычьим видами возбудителя. Выделение M. bovis отмечается преимущественно у жителей сельской местности, где путь передачи в основном алиментарный. Отмечается также птичий туберкулез, который встречается преимущественно у иммунодефицитных носителей.
МБТ относятся к прокариотам (в их цитоплазме нет высокоорганизованных органелл аппарата Гольджи, лизосом). Отсутствуют также характерные для части прокариотов плазмиды, обеспечивающие для микроорганизмов динамику генома.
Форма - слегка изогнутая или прямая палочка 1-10 мкм × 0,2-0,6 мкм. Концы слегка закруглены. Обычно они длинные и тонкие, но возбудители бычьего вида более толстые и короткие.
МБТ неподвижны, не образуют микроспор и капсул.
В бактериальной клетке дифференцируется:
- микрокапсула - стенка из 3-4 слоёв толщиной 200-250 нм, прочно связана с клеточной стенкой, состоит из полисахаридов, защищает микобактерию от воздействия внешней среды, не обладает антигенными свойствами, но проявляет серологическую активность;
- клеточная стенка - ограничивает микобактерию снаружи, обеспечивает стабильность размеров и формы клетки, механическую, осмотическую и химическую защиту, включает факторы вирулентности - липиды, с фосфатидной фракцией которых связывают вирулентность микобактерий;
- гомогенная бактериальная цитоплазма;
- цитоплазматическая мембрана - включает липопротеиновые комплексы, ферментные системы, формирует внутрицитоплазматическую мембранную систему (мезосому);
- ядерная субстанция - включает хромосомы и плазмиды.
Белки (туберкулопротеиды) являются главными носителями антигенных свойств МБТ и проявляют специфичность в реакциях повышенной чувствительности замедленного типа. К этим белкам относится туберкулин. С полисахаридами связано обнаружение антител в сыворотке крови больных туберкулёзом. Липидные фракции способствуют устойчивости микобактерий к кислотам и щелочам.
Mycobacterium tuberculosis - аэроб, Mycobacterium bovis и Mycobacterium africanum - аэрофилы.
В пораженных туберкулёзом органах (лёгкие, лимфатические узлы, кожа, кости, почки, кишечник и др.) развивается специфическое «холодное» туберкулёзное воспаление, носящее преимущественно гранулематозный характер и приводящее к образованию множественных бугорков со склонностью к распаду.
Патогенез (что происходит?) во время Туберкулемы легких:
Первичное инфицирование микобактериями туберкулеза и скрытое течение туберкулёзной инфекции.
Первичное заражение человека МБТ обычно происходит аэрогенным путем. Другие пути проникновения - алиментарный, контактный и трансплацентарный - встречаются значительно реже.
Система дыхания защищена от проникновения микобактерий мукоцилиарным клиренсом (выделение бокаловидными клетками дыхательных путей слизи, которая склеивает поступившие микобактерии, и дальнейшая элиминация микобактерий с помощью волнообразных колебаний мерцательного эпителия). Нарушение мукоцилиарного клиренса при остром и хроническом воспалении верхних дыхательных путей, трахеи и крупных бронхов, а также под воздействием токсических веществ делает возможным проникновение микобактерий в бронхиолы и альвеолы, после чего вероятность инфицирования и заболевания туберкулёзом значительно увеличивается.
Возможность заражения алиментарным путём обусловлена состоянием стенки кишечника и его всасывающей функции.
Возбудители туберкулёза не выделяют какой-либо экзотоксин, который мог бы стимулировать фагоцитоз. Возможности фагоцитоза микобактерий на этом этапе ограничены, поэтому присутствие в тканях небольшого количества возбудителя проявляется не сразу. Микобактерии находятся вне клеток и размножаются медленно, и ткани некоторое время сохраняют нормальную структуру. Это состояние называется «латентный микробизм». Независимо от начальной локализации они с током лимфы попадают в регионарные лимфатические узлы, после чего лимфогенно распространяются по организму - происходит первичная (облигатная) микобактериемия. Микобактерии задерживаются в органах с наиболее развитым микроциркуляторным руслом (лёгкие, лимфатические узлы, корковый слой почек, эпифизы и метафизы трубчатых костей, ампуллярно-фимбриональные отделы маточных труб, увеальный тракт глаза). Поскольку возбудитель продолжает размножаться, а иммунитет ещё не сформировался, популяция возбудителя значительно увеличивается.
Тем не менее, в месте скопления большого числа микобактерий начинается фагоцитоз. Сначала возбудителей начинают фагоцитировать и разрушать полинуклеарные лейкоциты, однако безуспешно - все они гибнут, вступив в контакт с МБТ, из-за слабого бактерицидного потенциала.
Затем к фагоцитозу МБТ подключаются макрофаги. Однако МБТ синтезируют АТФ-положительные протоны, сульфаты и факторы вирулентности (корд-факторы), в результате чего нарушается функция лизосом макрофагов. Образование фаголизосомы становится невозможным, поэтому лизосомальные ферменты макрофагов не могут воздействовать на поглощённые микобактерии. МБТ располагаются внутриклеточно, продолжают расти, размножаться и всё больше повреждают клетку-хозяина. Макрофаг постепенно погибает, а микобактерии вновь попадают в межклеточное пространство. Этот процесс называется «незавершённым фагоцитозом».
Приобретённый клеточный иммунитет
В основе приобретённого клеточного иммунитета лежит эффективное взаимодействие макрофагов и лимфоцитов. Особое значение имеет контакт макрофагов с Т-хелперами (CD4+) и Т-супрессорами (CD8+). Макрофаги, поглотившие МБТ, экспрессируют на своей поверхности антигены микобактерий (в виде пептидов) и выделяют в межклеточное пространство интерлейкин-1 (ИЛ-1), который активирует Т-лимфоциты (CD4+). В свою очередь Т-хелперы (CD4+) взаимодействуют с макрофагами и воспринимают информацию о генетической структуре возбудителя. Сенсибилизированные Т-лимфоциты (CD4+ и CD8+) выделяют хемотаксины, гамма-интерферон и интерлейкин-2 (ИЛ-2), которые активируют миграцию макрофагов в сторону расположения МБТ, повышают ферментативную и общую бактерицидную активность макрофагов. Активированные макрофаги интенсивно вырабатывают активные формы кислорода и перекись водорода. Это так называемый кислородный взрыв; он воздействует на фагоцитируемый возбудитель туберкулёза. При одновременном воздействии L-аргинина и фактора некроза опухолей-альфа образуется оксид азота NO, который также обладает антимикробным эффектом. В результате всех этих процессов разрушительное действие МБТ на фаголизосомы ослабевает, и бактерии разрушаются лизосомальными ферментами. При адекватном иммунном ответе каждое последующее поколение макрофагов становится всё более иммунокомпетентным. Выделяемые макрофагами медиаторы активируют также B-лимфоциты, ответственные за синтез иммуноглобулинов, однако их накопление в крови на устойчивость организма к МБТ не влияет. Но выработка B-лимфоцитами опсонирующих антител, которые обволакивают микобактерии и способствуют их склеиванию, является полезной для дальнейшего фагоцитоза.
Повышение ферментативной активности макрофагов и выделение ими различных медиаторов может вести к появлению клеток повышенной чувствительности замедленного типа (ПЧЗТ) к антигенам МБТ. Макрофаги трансформируются в эпителиоидные гигантские клетки Лангханса, которые участвуют в ограничении зоны воспаления. Образуется экссудативно-продуктивная и продуктивная туберкулёзная гранулёма, образование которой свидетельствует о хорошем иммунном ответе на инфекцию и о способности организма локализовать микобактериальную агрессию. На высоте гранулематозной реакции в гранулеме находятся Т-лимфоциты (преобладают), B-лимфоциты, макрофаги (осуществляют фагоцитоз, выполняют аффекторную и эффекторную функции); макрофаги постепенно трансформируются в эпителиоидные клетки (осуществляют пиноцитоз, синтезируют гидролитические ферменты). В центре гранулёмы может появиться небольшой участок казеозного некроза, который формируется из тел макрофагов, погибших при контакте с МБТ.
Реакция ПЧЗТ появляется через 2-3 недели после инфицирования, а достаточно выраженный клеточный иммунитет формируется через 8 недель. После этого размножение микобактерий замедляется, общее их число уменьшается, специфическая воспалительная реакция затихает. Но полной ликвидации возбудителя из очага воспаления не происходит. Сохранившиеся МБТ локализуются внутриклеточно (L-формы) и предотвращают формирование фаголизосомы, поэтому недоступны для лизосомальных ферментов. Такой противотуберкулёзный иммунитет называется нестерильным. Оставшиеся в организме МБТ поддерживают популяцию сенсибилизированных Т-лимфоцитов и обеспечивают достаточный уровень иммунологической активности. Таким образом, человек может сохранять МБТ в своем организме длительное время и даже всю жизнь. При ослаблении иммунитета возникает угроза активизации сохранившейся популяции МБТ и заболевания туберкулёзом.
Приобретенный иммунитет к МБТ снижается при СПИДе, сахарном диабете, язвенной болезни, злоупотреблении алкоголем и длительном применении наркотиков, а также при голодании, стрессовых ситуациях, беременности, лечении гормонами или иммунодепрессантами.
В целом риск развития туберкулёза у впервые инфицированного человека составляет около 8 % в первые 2 года после заражения, постепенно снижаясь в последующие годы.
Возникновение клинически выраженного туберкулёза
В случае недостаточной активации макрофагов фагоцитоз неэффективен, размножение МБТ макрофагами не контролируется и потому происходит в геометрической прогрессии. Фагоцитирующие клетки не справляются с объёмом работы и массово гибнут. При этом в межклеточное пространство поступает большое количество медиаторов и протеолитических ферментов, которые повреждают прилежащие ткани. Происходит своеобразное «разжижение» тканей, формируется особая питательная среда, способствующая росту и размножению внеклеточно расположенных МБТ.
Большая популяция МБТ нарушает баланс в иммунной защите: количество Т-супресоров (CD8+) растёт, иммунологическая активность Т-хелперов (CD4+) падает. Сначала резко усиливается, а затем ослабевает ПЧЗТ к антигенам МБТ. Воспалительная реакция приобретает распространённый характер. Повышается проницаемость сосудистой стенки, в ткани поступают белки плазмы, лейкоциты и моноциты. Формируются туберкулёзные гранулёмы, в которых преобладает казеозный некроз. Усиливается инфильтрация наружного слоя полинуклеарными лейкоцитами, макрофагами и лимфоидными клетками. Отдельные гранулёмы сливаются, общий объём туберкулёзного поражения увеличивается. Первичное инфицирование трансформируется в клинически выраженный туберкулёз.
Симптомы Туберкулемы легких:
Выделены 3 клинических варианта течения туберкулем:
1. прогрессирующий, который характеризуется появлением на каком-то этапе болезни распада, перифокального воспаления вокруг туберкулемы, бронхогенного обсеменения в окружающей легочной ткани;
2. стабильный, при котором отсутствуют рентгенологические изменения в процессе наблюдения за больным или возникают редкие обострения без признаков прогрессирования туберкулемы;
3. регрессирующий, который характеризуется медленным уменьшением туберкулемы, с последующим образованием на ее месте очага или группы очагов, индурационного поля или сочетания этих изменений.
По отношению ко всем формам туберкулеза легких больные с туберкулемами составляют 6-10%. Это объясняется тем, что обширные инфильтративно-пневмонические процессы под влиянием лечения и повышения сопротивляемости организма ограничиваются, уплотняются. Однако процесс полностью не останавливается, оставаясь четко очерченным плотным образованием.
Поскольку туберкулема сама по себе является показателем высокой сопротивляемости организма, то часто больных с этой формой туберкулеза легких выявляют случайно при флюорографических обследованиях, профилактических осмотрах и т.д. Жалоб больные практически не предъявляют.
Диагностика Туберкулемы легких:
При физикальном обследовании больного патология в легких также не обнаруживается. Хрипы прослушиваются только при массивной вспышке с распространенными инфильтративными изменениями в легочной ткани вокруг туберкулемы.
Картина крови также без особенностей, при обострениях наблюдаются умеренное ускорение СОЭ и умеренный лейкоцитоз.
При стабильных туберкулемах МБТ в мокроте не находят. При наличии распада в туберкулемах бацилловыделение встречается в тех случаях, когда есть связь с дренажным бронхом.
Туберкулиновые пробы. Больные с туберкулемами легких в большинстве случаев положительно реагируют на туберкулин, проба Манту часто имеет гиперергический характер.
Лечение Туберкулемы легких:
До открытия антибактериальных препаратов прогноз при туберкулемах был плохим - туберкулемы давали массивные вспышки с последующим переходом в тяжелые формы туберкулеза легких.
Профилактика Туберкулемы легких:
Туберкулез относится к числу так называемых социальных болезней, возникновение которых связано с условиями жизни населения. Причинами эпидемиологического неблагополучия по туберкулезу в нашей стране являются ухудшение социально-экономических условий, снижение жизненного уровня населения, рост числа лиц без определенного места жительства и занятий, активизация миграционных процессов.
Мужчины во всех регионах болеют туберкулезом в 3.2 раза чаще женщин, при этом темпы роста заболеваемости у мужчин в 2.5 раза выше, чем женщин. Наиболее пораженными являются лица в возрасте 20 - 29 и 30 - 39 лет.
Заболеваемость контингентов, отбывающих наказание в учреждениях исполнения наказания системы МВД России, в 42 раза превышает среднероссийский показатель.
В целях профилактики необходимо проведение следующих мероприятий:
- проведение профилактических и противоэпидемических мероприятий адекватных сложившейся крайне неблагополучной эпидемиологической ситуации по туберкулезу.
- раннее выявление больных и выделение средств на лекарственное обеспечение. Это мероприятие сможет также уменьшить заболеваемость людей, вступающих в контакт в очагах с больными.
- проведение обязательных предварительных и периодических осмотров при поступлении на работу в животноводческие хозяйства, неблагополучных по заболеванию туберкулезом крупного рогатого скота.
- увеличение выделяемой изолированной жилой площади больным, страдающим активным туберкулезом и проживающим в многонаселенных квартирах и общежитиях.
- своевременнее проведение (до 30 дней жизни) первичной вакцинации новорожденным детям.
К каким докторам следует обращаться если у Вас Туберкулема легких:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Туберкулемы легких, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:
