Боль при синдроме Броун-Секара. Головная боль
Добавил пользователь Владимир З. Обновлено: 08.01.2026
Спинной мозг является частью центральной нервной системы. Он содержит в себе нервные пути, берущие своё начало от нервных ядер в головном мозге, и собственные нейроны, сообщающиеся с периферическими органами и головным мозгом. Спинной мозг и отходящие от него нервные корешки располагаются в просвете позвоночного канала. Он пролегает от начала шейного отдела и заканчивается в верхнем отделе поясничного отдела позвоночника у взрослых людей.
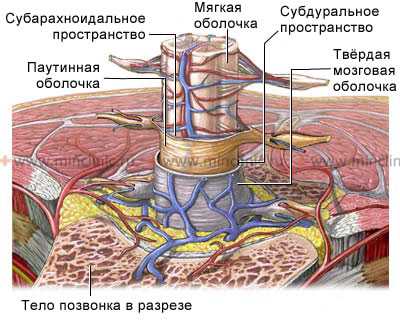
Спинной мозг расположен в позвоночном канале и окружён эпидуральной жировой клетчаткой.
Некоторые болезни спинного мозга могут приводить к необратимым неврологическим нарушениям у пациента и часто к их последующей инвалидизации. Повреждения спинного мозга при своих небольших габаритах могут приводить к параличу рук и ног (тетраплегии), или только ног (параплегии) с полным отсутствием или снижением чувствительности ниже места повреждения. Так как спинной мозг по сути похож в своём поперечном сечении на многожильный кабель, то достаточно бывает незначительных размеров его повреждений для появления непреходящих неврологических симптомов и инвалидизации больного.
При заболевании, вызывающем сдавление спинного мозга (извне или изнутри), возникший неврологический дефицит может быть обратимым. В таких случаях важно во время устранить возникшее сдавление спинного мозга, чтобы у пациента не успела развиться гибель его нервных структур.
Анатомия спинного мозга имеет сегментарное строение. Спинной мозг осуществляет иннервацию конечностей и туловища. От него отходят 31 пара спинномозговых нервов. Этот сегментарный тип строения и иннервации облегчает диагностику пациента. При неврологическом осмотре определить локализацию патологического процесса в спинном мозге позволяют граница расстройств чувствительности, паралич или слабость мышц рук или ног (параплегия, парапарез) и другие типичные синдромы.
Кроме неврологического осмотра пациента производят магниторезонансную (МРТ) или компьютерную (КТ) томографию спинного мозга. Ранее распространенный метод миелографии сейчас уже отошёл на второй план в клинической практике в связи появление более точных и безопасных методик исследования заболеваний спинного мозга и позвоночника (МРТ и КТ). Анализ спинномозговой жидкости (СМЖ, ликвора) способен дать уточняющие данные при постановке диагноза при некоторых заболеваниях спинного мозга.
Неврологические симптомы, связанные с анатомическим строением спинного мозга и позвоночника
Знание анатомического строения спинного мозга (сегментарный принцип) и отходящих от него спинномозговых нервов позволяет невропатологам и нейрохирургам на практике точно определять симптомы и синдромы повреждения. Во время неврологического осмотра пациента, спускаясь сверху вниз, находят верхнюю границу начала расстройства чувствительности и двигательной активности мышц. Следует помнить, что тела позвонков не соответствуют расположенными под ними сегментами спинного мозга. Неврологическая картина поражения спинного мозга зависит от повреждённого её сегмента.
По мере роста человека длина спинного мозга отстаёт от длины окружающего его позвоночника.
Во своего формирования и развития спинной мозг растет медленнее чем позвоночник. У взрослых людей спинной мозг заканчивается на уровне тела первого поясничного L1 позвонка. Отходящие от него нервные корешки буду спускаться дальше вниз, для иннервации конечностей или органов малого таза.
Клиническое правило, используемое при определении уровня поражения спинного мозга и его нервных корешков:
- шейные корешки (кроме корешка C8) покидают позвоночный канал через отверстия над соответствующими им телами позвонков,
- грудные и поясничные корешки покидают позвоночный канал под одноименными позвонками,
- верхние шейные сегменты спинного мозга лежат позади тел позвонков с теми же номерами,
- нижние шейные сегменты спинного мозга лежат на один сегмент выше соответствующего им позвонка,
- верхние грудные сегменты спинного мозга лежат на два сегмента выше,
- нижние грудные сегменты спинного мозга лежат на три сегмента выше,
- поясничные и крестцовые сегменты спинного мозга (последние формируют мозговой конус (conus medullaris) локализуются позади позвонков Th9-L1.
Чтобы уточнить распространение различных патологических процессов вокруг спинного мозга, особенно при спондилёзе, важно тщательно измерить сагиттальные диаметры (просвет) позвоночного канала. Диаметры (просвет) позвоночного канала у взрослого человека норме составляет:
- на шейном уровне позвоночника — 16-22 мм,
- на грудном уровне позвоночника —16-22 мм,
- на уровне позвонков поясничных L1-L3 — около 15-23 мм,
- на уровне позвонков поясничных L3-L5 и ниже — 16-27 мм.
Неврологические синдромы заболеваний спинного мозга
При поражении спинного мозга на том или ином уровне будут выявляться следующие неврологические синдромы:
- утрата чувствительности ниже уровня его поражения спинного мозга (уровень расстройств чувствительности)
- слабость в конечностях, иннервируемых нисходящими нервными волокнами кортико-спинального пути от уровня поражения спинного мозга
Нарушения чувствительности (гипестезия, парестезия, анестезия) могут появиться в одной или обеих стопах. Расстройство чувствительности может распространяться вверх, имитируя периферическую полинейропатию. В случае полного или частичного перерыва кортико-спинальных и бульбоспинальных путей на одном и том же уровне спинного мозга, у пациента возникает паралич мышц верхних и/или нижних конечностей (параплегия или тетраплегия). При этом выявляются симптомы центрального паралича:
- мышечный тонус повышен
- глубокие сухожильные рефлексы повышены
- выявляется патологический симптомом Бабинского
В зависимости от уровня повреждения спинного мозга у пациента будут возникать двигательные и чувствительные нарушения.
Во время осмотра больного при повреждении спинного мозга обычно обнаруживают сегментарные нарушения:
- полосу изменений чувствительности вблизи верхнего уровня проводниковых сенсорных расстройств (гиперальгезия или гиперпатия)
- гипотонию и атрофию мышц
- изолированное выпадение глубоких сухожильных рефлексов
Уровень расстройств чувствительности по проводниковому типу и сегментарная неврологическая симптоматика примерно указывают на локализацию поперечного поражения спинного мозга у пациента. Точным локализующим признаком служит боль, ощущаемая по средней линии спины, особенно на грудном уровне. Боль в межлопаточной области может оказаться первым симптомом компрессии спинного мозга у больного. Корешковые боли указывают на первичную локализацию поражения спинного мозга в области наружных его масс. При поражении конуса спинного мозга боли часто отмечаются в нижней части спины.
На ранней стадии поперечного поражения спинного мозга в конечностях может отмечаться снижение тонуса мышц (гипотония), а не спастика по причине спинального шока у пациента. Спинальный шок может длиться несколько недель. Иногда его ошибочно принимают за обширное сегментарное поражение. Позднее сухожильные и периостальные рефлексы у пациента становятся повышенными. При поперечных поражениях, особенно обусловленных инфарктом, параличу часто предшествуют короткие клонические или миоклонические судороги в конечностях. Другим важным симптомом поперечного поражения спинного мозга служит нарушение функции тазовых органов, проявляющееся в виде задержки мочи и кала у пациента.
Характер возможных двигательных и чувствительных неврологических нарушений зависит от объёма повреждения спинного мозга.
Сдавление внутри (интрамедуллярное) или вокруг спинного мозга (экстрамедуллярное) клинически может проявляться схожим образом. Поэтому одного неврологического осмотра больного не достаточно, чтобы определить локализацию поражения спинного мозга. К неврологическим признакам, свидетельствующим в пользу локализации патологических процессов вокруг спинного мозга (экстрамедуллярно) относятся:
- корешковые боли,
- синдром половинного спинального поражения Броун-Секара,
- симптомы поражения периферических мотонейронов в пределах одного или двух сегментов, часто асимметричные,
- ранние признаки вовлечения кортико-спинальных путей,
- существенное снижение чувствительности в крестцовых сегментах,
- ранние и выраженные изменения спинномозговой жидкости (ликвора).
К неврологическим признакам, свидетельствующим в пользу локализации патологических процессов внутри спинного мозга (интрамедуллярно) относятся:
- с трудом локализуемые жгучие боли,
- диссоциированная утрата болевой чувствительности при сохранности мышечно-суставной чувствительности,
- сохранение чувствительности в области промежности и крестцовых сегментах,
- поздно возникающая и менее выраженная пирамидная симптоматика,
- нормальный или незначительно измененный состав спинномозговой жидкости (ликвора).
Поражение внутри спинного мозга (интрамедуллярное), сопровождающегося вовлечением наиболее внутренних волокон спиноталамических путей, но не затрагивающего самые внешние волокна, обеспечивающие чувствительность крестцовых дерматомов, проявится отсутствием признаков поражения. Будет сохранено восприятие болевых и температурных раздражений в крестцовых дерматомах (нервные корешки S3-S5).
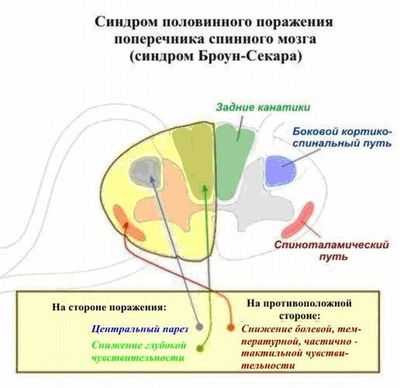
Синдромом Броун-Секара обозначают комплекс симптомов половинного поражения поперечника спинного мозга. Синдромом Броун-Секара клинически проявляется:
- на стороне поражения спинного мозга — параличом мышц руки и/или ноги (моноплегия, гемиплегия) с утратой мышечно-суставной и вибрационной (глубокой) чувствительности,
- на противоположной стороне — выпадением болевой и температурной (поверхностной) чувствительности.
Верхнюю границу расстройств болевой и температурной чувствительности при синдроме Броун-Секара нередко определяют на 1-2 сегмента ниже участка повреждения спинного мозга, поскольку волокна спиноталамического пути после формирования синапса в заднем роге спинного мозга переходят в противоположный боковой канатик, поднимаясь вверх. Если имеются сегментарные нарушения в виде корешковых болей, мышечных атрофий, угасания сухожильных рефлексов, то они обычно бывают односторонними.
Спинной мозг кровоснабжают одна передняя спинномозговая и две задние спинномозговые артерии.
Если очаг поражения спинного мозга ограничен центральной частью или затрагивает ее, то он преимущественно будет повреждать нейроны серого вещества и сегментарные проводники, которые производят свой перекрест на данном уровне. Такое наблюдается при ушибе во время спинномозговой травмы, сирингомиелии, опухоли и сосудистых поражениях в бассейне передней спинномозговой артерии. При центральном поражении шейного отдела спинного мозга возникают:
- слабость руки, которая более выражена по сравнению со слабостью ноги,
- диссоциированное расстройство чувствительности (аналгезия, т. е. утрата болевой чувствительности с распределением в виде «накидки на плечах» и нижней части шеи, без анестезии, т.е. потери тактильных ощущений, и при сохранности вибрационной чувствительности).
Поражения конуса спинного мозга, локализующиеся в области тела позвонка L1 или ниже, сдавливают спинальные нервы, входящие в состав конского хвоста. Это вызывает периферический (вялый) асимметричный парапарез с арефлексией. Этому уровню поражения спинного мозга и его нервных корешков сопутствует нарушение функции тазовых органов (дисфункция мочевого пузыря и кишечника). Распределение чувствительных расстройств на коже пациента напоминает очертания седла, достигает уровня L2 и соответствует зонам иннервации корешков, входящих в конский хвост. Ахилловы и коленные рефлексы у таких больных снижены или отсутствуют. Часто пациенты отмечают боли, отдающие в промежность или бедра.
При патологических процессах в области конуса спинного мозга боли выражены слабее, чем при поражениях конского хвоста, а расстройства функций кишечника и мочевого пузыря возникают раньше. Ахилловы рефлексы при этом угасают. Компрессионные процессы могут одновременно захватывать как конский хвост, так и конус спинного мозга, что вызывает комбинированный синдром поражения периферических мотонейронов с повышением рефлексов и появлением патологического симптомом Бабинского.
При поражении спинного мозга на уровне большого затылочного отверстия у пациентов возникает слабость мускулатуры плечевого пояса и руки, вслед за которой появляется на стороне поражения слабость ноги и руки на противоположной стороне. Объемные процессы данной локализации иногда дают боль в шее и затылке, распространяющуюся на голову и плечи. Другим свидетельством высокого шейного уровня (до сегмента Тh1) поражения служит синдром Горнера.
Некоторые заболевания позвоночника могут вызвать внезапную миелопатию без предшествующих симптомов (по типу спинального инсульта). К их числу относятся эпидуральное кровоизлияние, гематомиелия, инфаркт спинного мозга, выпадение (пролапс, экструзия) пульпозного ядра межпозвонкового диска, подвывих позвонков.
Хронические миелопатии возникают при следующих заболеваниях позвоночника или спинного мозга:
Синдром Броун-Секара — серьезный удар по спинному мозгу
Известный физиолог и невролог Шарли Эдуард Броун-Секар благодаря своей плодотворной работе и стараниям внес огромный вклад в медицинскую науку.
Достижение великого ученого заключалось в открытии и описании тяжелого заболевания в 1849 году, которое становилось причиной поражения различных частей спинного и головного мозга. Именно в честь невролога, болезнь получила название синдром Броун-Секара.
Характерные особенности заболевания
Латеральная гемисекция спинного мозга или синдром Броун-Секара представляет собой заболевание, в результате которого наблюдается поражение столба позвоночника и спинного мозга.
При этом главной особенностью данной патологии является то, что поражение локализуется лишь в половине поперечника спинного мозга (то есть, страдает только определенный уровень позвоночника).
По характеру проявления болезнь диагностируется только в 1-3% случаях поражений спинного мозга человека. При этом, шансы заболеть, как у мужчин, так и у женщин абсолютно одинаковые. Исключение составляет только тот случай, когда человек находится в группе риска (например, кто-то из родственников болел этим недугом).
К сожалению, синдром Броун-Секара не поддается полному лечению в запущенных случаях. Однако, если своевременно диагностировать заболевание и обратиться за квалифицированной медицинской помощью, то жизнь пациенту можно значительно облегчить и поддержать состояние его здоровья в удовлетворительном состоянии.
Классификация нарушения

Сегодня специалисты выделили несколько вариантов течения синдрома Броун-Секара:
- Классическая типология. Чаще всего на данной стадии у пациента возникают все симптомы, которые свойственны для первоначальных стадий течения недуга. Болезнь в этом случае протекает без особых осложнений и проявлений.
- Инвертированная типология. В этом варианте развития заболевания вся симптоматика, которая была свойственна в классическом варианте, переходит на абсолютно противоположную сторону тела больного (то есть, если паралич ранее был справа, то сейчас он переходит на левую сторону).
- Парциальная типология. В этом случае синдром может не проявляться никаким образом либо же выражаться в некоторых частях тела (конечности, например). Его можно назвать полной противоположностью классическому варианту и инвертированному.
Кроме этого так же выделяют классификацию патологии в зависимости от причин, которые повлияли на ее развитие:
- травматическая стадия;
- опухолевая стадия;
- инфекционная стадия;
- гематологическая стадия.
Причины развития нарушения
Спровоцировать развитие заболевания спинного мозга и позвоночника могут самые различные факторы, однако среди всего перечня особое внимание отдается следующим:
- Самыми частыми причинами возникновения заболевания являются различные ушибы, переломы и вывихи позвоночника и спинного мозга. Обычно человек получает их в результате дорожно-транспортного происшествия, во время занятий спортом или выполнении тяжелой физической работы.
- Наличие новообразования в спинном мозгу или позвоночнике (при этом не имеет значения доброкачественная она или злокачественная).
- Развитие инфекционной или воспалительной миелопатии.
- Поражение спинного мозга лучевого характера.
- Изменение нормального уровня кровообращения в спинном мозгу (становится следствием инсульта или эпидуральной гематомы).
- Контузия СМ (спинного мозга).
- Протекание рассеянного склероза.
В независимости от влияния неблагоприятных факторов, которые спровоцировали развитие патологии, существуют факторы риска, которые так же в свою очередь представляют опасность для здоровья человека. К ним относят:
- синдром травматического характера;
- наличие опухолей и новообразований;
- гематогенный синдром;
- инфекционные и воспалительные процессы в организме.
От того, насколько правильно специалист установит причины и разновидности болезни, зависит дальнейшее лечение и восстановление пациента.
Проявляющаяся симптоматика
Синдром Броун-Секара в своем развитии имеет несколько степеней тяжести развития, для каждой из которых характерно проявление тех или иных признаков болезни.
К основным симптомам патологии относят такие проявления (их интенсивность возрастает со временем, и проявляются они поочередно):
- полный или частичный паралич тела;
- снижение чувствительности (тактильной и температурной);
- больному тяжело чувствовать свой вес и ощущать любые вибрации, которые возникают от пассивных двигательных актов;
- кожный покров приобретает красноватый оттенок и становится холодным;
- из-за снижения или отсутствия двигательной активности начинают образоваться пролежни;
- с течением болезни больной перестает чувствовать боль;
- отсутствует любая реакция на получение травм (например, порезы).
Данная симптоматика может проявиться сразу либо через некоторое время (что встречается очень редко). Состояние пациента будет ухудшаться в зависимости от того, насколько сильными и необратимыми будут нарушения в позвоночнике и спинном мозгу.
Диагностирование нарушения
При обращении в медицинское учреждение, специалисты первым делом собирают анамнез пациента. Они интересуются тем, как давно начали себя проявлять симптомы и с какой интенсивностью развиваются.
Так же важно проверить наличие различных рефлексов и чувствительности всех конечностей. Для того, чтобы диагноз был поставлен правильно, с полной уверенностью и подтверждением врача, больному понадобиться пройти специальный курс медицинских обследований, именно они позволят установить четкую картину болезни и назначить грамотное лечение.
Обследование включает в себя:
- рентгенологическое исследование (дает возможность обнаружить поражение позвоночника на ранних стадиях);
- проведение компьютерной томографии позволяет выявить проблемы не только в костной ткани, но а так же в мышцах, нервных окончаниях и сосудах;
- МРТ (магнитно-резонансная томография) сегодня считается наиболее информативной, так как совмещает в себе много дополнительной информации, которую невозможно получить ране описанными методами.
Комплекс терапевтических мер
После того, как врач получает результаты всех обследований, расписывается дальнейший курс лечения пациента. В большинстве случаев, синдром Броун-Секара поддается лечению только путем оперативного вмешательства.
Смотря на то, что вызвало развитие недуга, специалисты принимают решение относительно способов проведения операции, а именно, какие лучше инструменты для этого применить.
Чтобы иметь возможность предотвратить проявление осложнений, оперативное вмешательство должно быть произведено в кротчайшие сроки после подтверждения диагноза!
В ходе хирургического вмешательства хирург в первую очередь удалит опухоль или гематому, только после этого он приступит к восстановлению поврежденного позвоночника.
Восстановиться после такой операции больному помогают специальные упражнения, ЛФК, физиотерапевтические процедуры, правильное питание и хорошее настроение, обеспечить которое должны близкие родственники и друзья.
Прогноз для пациента
Прогнозы относительно синдрома Броун-Секара неоднозначны. С уверенностью можно утверждать только факт того, что при должном уходе за собой и своим здоровьем, развития данной патологии можно избежать.
Для этого необходимо быть максимально внимательным за рулем, следить за своей безопасностью во время выполнения работ на высоте и при малейшем ухудшении самочувствия незамедлительно обращаться к врачу.
В том случае, если симптомы начинают о себе заявлять с минимальной силой, необходимо как можно скорее обратиться за квалифицированной помощью, ведь только своевременное установление диагноза увеличивает шансы на полное выздоровление и счастливую жизнь.
Синдром Броун-Секара
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Среди многочисленных неврологических заболеваний выделяется синдром Броун-Секара, который также называют гемипараплегическим синдромом или гемиплегией Броун-Секара (от греч. hemi - половина). Он возникает в результате одностороннего повреждения спинного мозга, в частности, в области шейного отдела позвоночника. [1]
Заболевание относится к паралитическим синдромам, и в МКБ-10 его код - G83.81.
Код по МКБ-10
Эпидемиология
Данный синдром относят к редким неврологическим состояниям, и на его долю в общей статистике травм спинного мозга, фиксируемой ВОЗ, приходится не более 4%. [2], [3]
Причины синдрома Броун-Секара
Синдром поражения половины спинного мозга могут вызывать разные причины, и чаще всего его повреждение бывает связано с:
- тупой или проникающей травмой спинного мозга, переломом позвонков в области шеи или спины;
- длительным сдавлением - компрессией спинного мозга; , а также спондилезом шейного отдела позвоночника (C1-C8); позвоночного столба в том же отделе; [4]
- спинномозговым новообразованием, включая ангиому и интрамедуллярную опухоль;
- арахноидальной или ганглиозной кистой позвоночника;
- интрадуральной спинномозговой грыжей;
- эпидуральной гематомой спинного мозга на уровне грудного отдела позвоночника (Th1-Th12);
- демиелинизацией нервных корешков в области шейного отдела позвоночника, в том числе у пациентов с рассеянным склерозом.
К заболеваниям, приводящим к повреждению части спинного мозга, относится и туберкулез позвоночника. А развитие синдрома из-за расслоения позвоночной артерии, при котором снижается кровоток в спинномозговых сосудах с ишемическим поражением - инфарктом спинного мозга, считается крайне редким случаем. [5], [6], [7], [8]
Факторы риска
Исходя из основных причин гемипараплегического синдрома, факторами риска его развития являются:
- повреждения при огнестрельных или ножевых ранениях шеи или спины, падении с высоты или автомобильных авариях;
- патологические изменения структур позвоночника дегенеративного характера, а также его боковое искривление (кифоз);
- опухоли спинного мозга (первичные или метастатические);
- воспалительные процессы в позвоночнике;
- вызванные поражением сосудов кровоизлияния в спинной мозг;
- бактериальные или вирусные инфекции с развитием туберкулеза, нейросифилиса (tabes dorsalis), менингита, опоясывающего лишая и др.;
- мануальная и лучевая терапия, длительное применение антикоагулянтов.
Патогенез
Патогенез спинальной гемипараплегии обусловлен нарушением нервно-мышечной передачи из-за повреждения одной стороны спинного мозга с разрушением волокон латеральных нервных трактов: кортикоспинального (пирамидного), спиноталамического (экстрапирамидного), а также медиального лемнискового пути дорсальных столбов.
Волокна проводящих нервных путей, состоящие из моторные и сенсорных нейронов и их отростков - аксонов, идут не прямолинейно, а многократно перекрещиваются с переходом на противоположную сторону. Это означает, что одностороннее повреждение спинного мозга, провоцирующее развитие синдрома Броун-Секара, приводит к его проявлениям как с той же стороны, что и альтерация нервных волокон - ипсилатеральным, так и с противоположной, то есть контралатеральной стороны тела.
При отсутствии передачи нервных сигналов по боковому кортикоспинальному тракту теряется двигательная функции. А результатом нарушения нейросенсорной проводимости по боковому спиноталамическому и среднему лемнисковому трактам является потеря ноцицепции (ощущений боли) - со стойкой гипалгией, проприоцепции (мехоносенсорного ощущения положения и движения тела) и тактильных (осязательных) ощущений, в том числе, температуры - с выраженной терманестезией.
Больше информации в материалах:
Симптомы синдрома Броун-Секара
В зависимости от локализации повреждения спинного мозга различат такие виды синдрома Броун-Секара, как правосторонний и левосторонний. А по клиническому проявлению - полный (инвертированный) и неполный (парциальный); у большинства пациентов наблюдается неполная форма.
Первые признаки данного синдрома: потеря ощущений боли, температуры, легких прикосновений, вибрации и положения суставов ноги - ниже зоны альтерации спинного мозга (на той же стороне тела).
Основные клинические симптомы отражают гемисекционное повреждение спинного мозга и проявляются в виде:
- потери двигательной функции - вялого (спастического) парапареза или гемипареза (гемиплегии) с ослаблением ипсилатеральной нижней конечности;
- контралатеральной утраты (ниже зоны поражения) ощущения боли, подошвенной реакции и чувствительности к температуре;
- нарушения согласованности движений - атаксии;
- утраты контроля мочевого пузыря и кишечника.
Осложнения и последствия
Возможные осложнения связаны с потерей чувствительности (при которой повышается риск порезов и ожогов) и ослаблением - гипотонией мышц, что в условиях ограничения подвижности может привести к их атрофии.
Самые тяжелые последствия отмечаются, когда синдром прогрессирует до полного паралича.
Диагностика синдрома Броун-Секара
В предупреждении необратимых последствий гемипараплегического синдрома важнейшую роль играет его ранняя диагностика.
Невропатологами проводится осмотр пациента с исследованием рефлексов - глубоких и поверхностных, а также оценивается степень функциональных и неврологических нарушений.
Лабораторные исследования - биохимический и иммунологический анализы крови, а также спинномозговой жидкости - могут потребоваться в сложных случаях (нетравматического происхождения синдрома) и для уточнения диагноза.
Ключевым диагностическим методом является инструментальная диагностика: рентген позвоночника и спинного мозга, компьютерная томография и МРТ позвоночника, электронейромиография, КТ-миелография.
Дифференциальная диагностика
Дифференциальная диагностика включает заболевания двигательных нейронов (в первую очередь, боковой амиотрофический склероз), прогрессирующую атрофию спинальных мышц, наследственные моторно-сенсорные полинейропатии и спиноцеребеллярные атаксии, синдромы Миллса и Горнера, рассеяный склероз, [9] практически все связанные со спинным мозгом альтернирующие синдромы, а также инсульт. [10]
К кому обратиться?
Лечение синдрома Броун-Секара
Стандартное лечение гемиплегии Броун-Секара направлено на ее основную причину - когда она точно установлена. Могут применяться препараты для снятия или снижения интенсивности некоторых симптомов.
Хотя практикуется назначение кортикостероидов в высоких дозах, их эффективность остается предметом дискуссий.
При синдроме Броун-Секара, этиологически связанного с рассеянным склерозом, применяется иммунный стимулятор - В-иммуноферон 1а.
При синдроме Брауна-Секара, вызванном грыжей шейного межпозвоночного диска, прибегают к хирургическому лечению: дискэктомии, спондилодезу, ламинэктомии.
А лечение эпидуральной гематомы спинного мозга проводится путем ее хирургического дренирования. Декомпрессионная операция рекомендуется пациентам с травмой, опухолью или абсцессом, вызывающими компрессию спинного мозга. [11], [12]
Все пациенты с синдромом Броун-Секара нуждаются в комплексной реабилитации, которая может помочь частично восстановить моторику (благодаря сохраненным функциям нисходящих моторных аксонов проводящих нервных путей). Для этого в применяют различные физиотерапевтические процедуры, а также локомоторную терапию с помощью роботизированной беговой дорожки с поддержкой веса тела.
Синдром поперечного поражения спинного мозга: причины, симптомы, диагностика
Поперечные повреждения спинного мозга вовлекают один или несколько сегментов и полностью или частично прерывают спинной мозг. Полное пересечение спинного мозга на шейном или грудном уровне вызывает следующие симптомы:
- Полная, в конечном счёте спастическая, тетрапалегия или, если пострадали только ноги, нижняя параплегия, который в случае полного повреждения приобретает характер параплегии в положении сгибания;
- Тотальная анестезия проводникового типа ниже уровня поражения;
- Нарушения функций тазовых органов;
- Нарушение вегетативных и трофических функций (пролежни и др.);
- сегментарный вялый паралич и мышечные атрофии вследствие вовлечения передних рогов на уровне одного или нескольких повреждённых сегментов.
Чаще встречается синдром неполного (частичного) поперечного поражения.
Симптомы различны при поражениях спинного мозга на верхнем шейном уровне (сегменты С1 - С4), на уровне шейного утолщения, при поражении грудного отдела спинного мозга, верхне-поясничного отдела (L1 - L3), эпиконуса (L4 - L5, S1 - S2) и конуса (S3 - S5). Изолированное поражение конуса спинного мозга встречается реже, чем в сочетании с поражением конского хвоста (в последнем случае наблюдаются жестокие корешковые боли, вялый паралич нижних конечностей, анестезия в них, расстройства мочеиспускания типа задержки или «истинного» недержания мочи).
Повреждения на уровне нижних отделов спинного мозга имеют свои клинические особенности. Так, синдром эпиконуса (L4 - S2) характеризуется поражением мышц, иннервируемых крестцовым сплетением с преимущественным поражением малоберцовой мышцы и относительной сохранностью большеберцовой. Сохранно сгибание бедра и разгибание колена. Вялые параличи (вариирующие по степени выраженности) мышц ягодичной области, задней поверхности бедра, на голени и стопе (дефектные разгибание бедра и сгибание колена, движения стопы и пальцев). Ахилловы рефлексы выпадают; коленные - сохранны. Нарушения чувствительности ниже сегмента L4. Ухудшаются функции мочевого пузыря и прямой кишки («автономный мочевой пузырь»).
Синдром конуса спинного мозга (S3 и более дистальные сегменты) характеризуется отсутствием параличей (при изолированном поражении конуса); наличием седловидной анестезии, вялым параличом мочевого пузыря и параличом анального сфинктера, отсутствием анального и бульбо-кавернозного рефлексов; сухожильные рефлексы сохранны; отсутствуют пирамидные знаки.
Заболевания, вызывающие повреждения лишь на одной половине спинного мозга, приводят к известному синдрому Броун-Секара (Вrown-Sequard), который здесь детально не обсуждается (в большинстве случаев встречаются неполные варианты синдрома Броун-Секара).
При медленно развивающихся поражениях грудного и шейного отдела возможно развитие синдрома спинального автоматизма с защитными рефлексами, что может быть использовано для определения нижней границы спинального процесса, например, опухоли.
Основные причины неполного (частичного) поперечного поражения:
- Окклюзия передней спинальной артерии.
- Патология позвонков (позвоночника).
- Экстрамедуллярная и интрамедуллярная опухоль (исходящая из ткани позвоночника, метастазы, саркома, глиома, спинальная ангиома, эпендимома, менингиома, невринома).
- Неопухолевая компрессия (грыжа межпозвонкового диска, эпидуральный абсцесс, эпидуральное кровоизлияние (гематома), поясничный стеноз.
- Миелит, эпидурит, абсцесс, демиелинизирующие заболевания.
- Радиационная миелопатия.
- Травма с ушибом спинного мозга (контузия) и поздняя травматическая компрессия спинного мозга.
Окклюзия передней спинальной артерии
Передняя спинальная артерия, идущая вдоль вентральной поверхности спинного мозга, кровоснабжает передние две трети спинного мозга посредством многочисленных бороздчато-коммисуральных артерий, входящих в спинной мозг в вентродорзальном направлении. Эти артерии кровоснабжают передние и боковые рога спинного мозга, спиноталамические, передние кортикоспинальные и, что особенно важно, латеральные кортикоспинальные тракты.
Важнейшим моментом является невовлеченность задних канатиков и задних рогов. Исходя из данных анатомических соотношений, синдром передней спинальной артерии (идентичный синдрому центрального спинального поражения) представлен следующими симптомами): центральный нижний парапарез (иногда монопарез ноги), который в острой фазе заболевания может быть вялым (спинальный шок) с арефлексией, но затем, спустя несколько недель, происходит постепенное повышение мышечного тонуса по спастическому типу, развивается гиперрефлексия, клонусы, симптом Бабинского, задержка мочеиспускания, которая постепенно переходит в недержание мочи (гиперрефлекторный мочевой пузырь) снижение болевой и потеря температурной чувствительности. В отличие от нарушенной болевой и температурной чувствительности, тактильная чувствительность и способность локализовать раздражитель сохраннны, это же касается вибрационной чувствительности. Нередко наблюдают корешковые боли, соответствующие верхнему уровню поражения. Иногда инфаркту спинного мозга предшествуют транзиторные ишемические спинальные атаки.
Причиной окклюзии может быть эмболия или локальный атеросклеротический процесс. Реже причиной спинального инфаркта становятся системные болезни (например, узелковый периартериит). Болезнь начинается остро. Неполное поперечное поражение спинного мозга возникает на нижнем шейном или грудном уровнях, где в переднюю спинальную артерию впадают крупные питающие сосуды. Возраст пациентов преимущественно пожилой (но не всегда). Выявляются признаки распространенного атеросклероза. При рентгенологическом исследовании отклонений нет. Ликвор не изменен. Иногда, как и при церебральном инсульте, повышен гематокрит.
Инфаркт задней спинальной артерии не даёт картины поперечного поражения спинного мозга.
Редкая причина синдрома компрессии спинного мозга - венозный инфаркт.
Компрессия спинного мозга может быть вызвана патологией позвоночника, (опухоль,спондилит, пролапс межпозвонкового диска) при которой происходит внедрение дисторофически измененных тканей позвонка, неопластической или воспалительной ткани в спинномозговой канал. В анамнезе могут быть указания на корешковые боли на уровне поражения, предшествовавшие острому развитию симптомов, однако такая информация может отсутствовать. Довольно часто синдром неполного поперечного поражения спинного мозга развивается без каких-либо предвестников. При неврологическом обследовании можно лишь примерно определить уровень поражения. На неврологическое обследование, в основном, можно полагаться при определении поперечного характера поражения, а не уровня поражения спинного мозга. Причина этого - так называемое эксцентрическое расположение длинных восходящих и нисходящих волокон. Любой очаг, воздействующий на спинной мозг в направлении снаружи кнутри, в первую очередь будет оказывать воздействие на эти длинные волокна, поэтому первые клинические проявления обычно возникают в анатомических областях, локализованных ниже уровня локализации самого очага поражения.
Определенную полезную информацию можно получить при лабораторных исследованиях (например, СОЭ). Другие нужные диагностические тесты в момент поступления пациента могут быть недоступны (например, исследование показателей метаболизма костной ткани).
Для уточнения диагноза необходимы дополнительные исследования. Традиционными методами являются рентгенография и нейровизуализация в режиме визуализации костей, позволяющие выявить деструктивные изменения позвонков вследствие локального воздействия на них новообразования или воспалительного процесса. В случае отсутствия изменений при рентгенографии или нейровизуализации диагностически ценным оказывается сцинтиграфия позвоночника. Сцинтиграфическое исследование выполняет роль поискового метода, когда уровень поражения позвоночного столба установить не удается. При определении уровня поражения о степени компрессии спинного мозга и экстраспинальном воздействии судят по результатам миелографии в сочетании с КТ.
Экстрамедуллярная или интрамедуллярная опухоль
Для выявлении экстрамедуллярных интрадуральных объемных процессов наиболее информативна миелография в сочетании с КТ или МРТ Позвоночный столб в таких случаях часто интактен, в то же время имеется компрессия спинного мозга. Преимуществом миелографии является ее способность хорошо визуализировать локализацию патологического процесса, кроме того, одновременно можно взять ликвор для исследования и получить диагностически ценную информацию. Спектр экстрамедуллярных патологических процессов широк: от невриномы или менингиомы (обычно расположенных на заднебоковой поверхности спинного мозга и требующих хирургического вмешательства) до лимфомы, которая лучше поддается лучевой терапии, и арахноидальной кисты.
Интрамедуллярные опухоли спинного мозга встречаются редко. На передний план в клинической картине выходит не боль, а парестезии, парапарез и нарушения мочеиспускания. При такой симптоматике, если вообще возникают предположения о неврологической патологии, то подозревают в первую очередь спинальную форму рассеянного склероза. Однако ни многоочаговости, ни течения с обострениями и ремиссиями при данном состоянии нет. Прогрессирующее течение спинальной патологии с вовлечением разных систем (чувствительной, двигательной, вегетативной) должно быть основанием для поиска объемного процесса.
Неопухолевая компрессия спинного мозга
Выпадение грыжи межпозвонкового диска на шейном уровне обычно ведет к синдрому Броун-Секара, но возможно формирование и синдрома передней спинальной артерии. Для выпадения грыжи не требуется какого-либо экстраординарного воздействия: в большинстве случаев это происходит в совершенно непримечательных ситуациях, например - при потягивании (вытягивании рук) в положении лежа на спине. Среди дополнительных методов исследования методом выбора является нейровизуализация.
Эпидуральный абсцесс характеризуется синдромом неполного поперечного поражения спинного мозга прогредиентного характера: локальная, почти нестерпимая боль и напряженность заинтересованной части позвоночного столба; локальная болезненность; и воспалительные изменения крови. В данной ситуации, времени для проведения дополнительных исследований нет, за исключением рентгенографии и миелографии. Необходимо срочное хирургическое вмешательство.
Эпидурит требует дифференциального диагноза с миелитом. Решающее диагностическое значение имеет МРТ или миелография. Поясничная пункция при подозрении на эпидурит абсолютно противопоказана.
Острое развитие синдрома поперечного поражения спинного мозга у пациента, получающего антикоагулянты, наиболее вероятно обусловлено кровоизлиянием в эпидуральное пространство (эпидуральная гематома). Таким пациентам следует немедленно вводить антагонисты антикоагулянтов, поскольку в данной ситуации необходимы проведение нейровизуализационных исследований и миелографии и срочное хирургическое вмешательство.
Миелит и рассеянный склероз
Более или менее полное поперечное поражение спинного мозга происходит при воспалительном (вирусный, паранепластический, демиелинизирующий, некротизирующий, поствакцинальный, микоплазматический, сифилитический, туберкулёзный, саркоидозный, идиопатический миелит) процессе в спинном мозге. Иными словами возможна как вирусная так и иная этиология миелита; часто он возникает как постинфекционная иммунная реакция, проявляющаяся в виде многоочаговой перивенозной демиелинизации. Это состояние иногда не просто дифференцировать от рассеянного склероза. Характерным знаком последнего является синдром атактического парапареза. Однако атактический синдром в острой стадии может отсутствовать.
Миелит возникает остро или подостро, нередко на фоне общеинфекционных симптомов. Появляются боли и парестезии в зоне иннервации поражённых корешков; к ним присоединяются тетраплегия или нижняя параплегия (парапарез), которые в остром периоде носят вялый характер. Характерны нарушения функций тазовых органов, трофические расстройства (пролежни). Функции задних столбов нарушаются не всегда.
Уточнение этиологии миелита требует комплекса клинических и параклинических исследований, включая исследование ликвора, МРТ спинного мозга, вызванные потенциалы разной модальности (в том числе зрительные), серологическую диагностику вирусной инфекции, в том числе ВИЧ-инфекции. Примерно в половине случаев изолированного воспаления спинного мозга причину выявить не удаётся.
Радиационная миелопатия может развиваться отсроченно (через 6-15 месяцев) после радиационной терапии опухолей в области грудной клетки и шеи. Периферические нервы более устойчивы к этому повреждению. Постепенно появляются парестезии и дизестезии в стопах и феномен Лермитта; затем развивается слабость в одной или обеих ногах с пирамидными знаками и симптомами вовлечения спиноталамических трактов. Имеет место картина поперечной миелопатии или синдрома Броун-Секара. Ликвор не обнаруживает заметных отклонений от нормы, за исключением лёгкого увеличения содержания белка. МРТ помогает увидеть сосудистые очаги пониженной плотности в паренхиме спинного мозга.
Спинальная травма и поздняя травматическая компрессия спинного мозга
Диагностика острой травмы спинного мозга трудностей не вызывает, так как имеется соответствующая анамнестическая информация. Если же травма произошла много лет назад, то пациент может забыть сообщить о ней врачу, поскольку не подозревает, что эта травма может быть причиной имеющейся прогрессирующей спинальной симптоматики. Поэтому, хроническую сосудистую миелопатию вследствие компрессионного повреждения позвонка без помощи рентгенографии диагностировать может быть нелегко.
Другие (редкие) причины синдрома компрессии спинного мозга: рубцово-спаечные процессы, гематомиелия, гематоррахис, спинальный сифилис (гумма), цистициркоз, кисты.
Невринома: виды, симптомы, диагностика
Виды неврином по локализации и соответствующие им симптомы
Рассмотрим основные виды патологии и то, какими признаками они сопровождаются.
Невринома позвоночника (шейная, грудного отдела)
Чаще всего поражает грудной и шейный отдел позвоночника. В соответствии с общепринятой классификацией относится к внемозговому типу. Развивается на спинномозговых корешках и сдавливает снаружи спинной мозг.
Возникающие при этом симптомы:
- Корешковый синдром. Характеризуется болью по ходу спинного мозга, может наблюдаться вялый паралич, нарушение чувствительности в пораженном участке.
- Вегетативные нарушения. Симптоматика зависит от того, какой нерв вегетативной системы был поражен опухолью. Могут нарушаться функции органов малого таза (задержка либо недержание мочи, стула), органов ЖКТ (боль в животе, трудности при глотании), сердца (изменение ритма, брадикардия, стенокардия).
- Синдром Броун Секара, когда сдавливается спинной мозг. Ниже уровня расположения опухоли возникает спастический парез, вялый паралич на уровне шванномы, выпадение чувствительности на стороне поражения, утрата ощущения температуры и боли с противоположной стороны.
- Дискомфорт между лопаток, боли, утрата чувствительности.
Признаки патологии могут то появляться, то проходить. По мере роста новообразования симптоматика становится сильной и постоянной. Боли обычно усиливаются в положении лежа.
Невринома головного мозга
Шваннома черепно-мозговых нервов - это опухоль, растущая в пределах черепа. Чаще всего развивается на тройничном и слуховом нервах. В 90% случаев - односторонняя. Симптомы обычно включают:
- внутричерепную гипертензию;
- проявления сдавления окружающего мозгового вещества;
- признаки поражения нервного волокна;
- психические расстройства;
- судороги;
- атаксию;
- нарушения интеллекта;
- гипотонию мышц ног и рук;
- нарушение функции сердца и дыхания;
- изменение зрительных полей.
Невринома тройничного нерва
Это около 35% от всех внутричерепных шванном, вторая по частоте диагностирования шваннома головного мозга. Симптомы зависят от размера новообразования:
- сначала нарушается чувствительность на той половине головы, где есть опухоль;
- позднее поражаются жевательные мышцы, наступает их слабость;
- при росте образования далее появляется тошнота, рвота, распирающая головная боль, сдавливается кора височной доли;
- на запущенных стадиях добавляются обонятельные и вкусовые галлюцинации.
Невринома слухового нерва (акустическая шваннома)
Из-за расположения в мозжечково-мостовом углу опухоль быстро сдавливает окружающие участки головного мозга и нервы. Симптомы делятся на три вида:
- поражение улиткового участка нерва - звон и шум в ухе на стороне поражения;
- ухудшение слуха - постепенно, с высоких тонов;
- при размере опухоли 2-3 см появляется похожая на зубную боль, атрофируются жевательные мышцы;
- когда опухоль достигает 4-5 см поражается отводящий и лицевой нерв, в связи с чем теряется вкус на языке, неправильно работают слюнные железы, нарушается чувствительность лица на стороне поражения, возникает косоглазие с двоением в глазах;
- вестибулярные нарушения (размер образования 5-6 см) - головокружения, обмороки.
Шваннома лицевого нерва
Последствия такой невриномы - нарушение вкуса на первой половине языка, онемение и асимметрия лица, гипотония мимических мышц, нарушение процесса слюноотделения. Возможно разрушение костных структур.
Невринома Мортона (стопы)
Представляет собой доброкачественное разрастание фиброзной ткани в зоне подошвенного нерва. В основном развивается между 3-м и 4-м пальцами. Симптомы - это боль в стопе, ощущение инородного тела, усиление дискомфорта при ношении узкой обуви и нагрузке.
Невринома конского хвоста
Локализуется в самом нижнем отделе позвоночного канала. Сначала проявляется односторонним корешковым синдромом, затем - двухсторонним. Возникает вялый парез ног, нарушения чувствительности мозаичного типа, затруднения при дефекации и мочеиспускании.
Методы диагностики невриномы
Перечень исследований подбирает нейрохирург или невролог. Диагностика начинается с исключения заболеваний с похожей симптоматикой, проводится физикальное обследование - осмотр, опрос пациента на предмет жалоб.
Далее могут назначаться следующие обследования:
- При внутричерепной шванноме - МРТ или КТ головного мозга. КТ менее информативна, потому что не «видит» новообразования менее 2 см. Если МРТ сделать нельзя, то делают КТ с контрастом.
- МРТ или КТ позвоночника. Позволяет обнаружить опухоли, сдавливающие спинной мозг и спинномозговые нервные корешки.
- Аудиометрия. Это часть комплексной диагностики шванномы слухового нерва. Она дает возможность узнать степень потери слуха, причину его снижения.
- УЗИ или МРТ при расположении новообразования на периферических нервах. Первое обнаруживает утолщение неврилеммы. МРТ определяет точную локализацию опухоли, ее структуру и степень поражения нервного волокна.
- Электронейромиография. Таким способом оценивают проходимость по нерву электрических импульсов. Применяется почти при любом виде патологии и оценивает степень нарушения структуры нерва.
- Биопсия. Это прижизненный забор биоматериала с последующим цитологическим анализом. Определяет, злокачественная опухоль или доброкачественная.
Лечение и удаление шванномы
Данную опухоль нельзя вылечить консервативно. Поэтому ее либо удаляют хирургически, либо облучают. Иногда избирается выжидательная тактика:
- при слабых и не прогрессирующих симптомах;
- при случайном обнаружении опухоли во время диагностики другой болезни с помощью КТ или МРТ.
Хирургическое удаление невриномы
Основные показания к операции - это:
- быстрое увеличение новообразования;
- продолжение роста опухоли после ее частичного удаления;
- рост опухоли после радиохирургического вмешательства;
- нарастание симптомов;
- появление новых симптомов у пациентов в возрасте до 45 лет.
При нейрохирургической операции опухоль удаляется полностью, если она не проросла в окружающие ткани. Риск рецидива сводится в такой ситуации к абсолютному минимуму. Однако операция противопоказана людям старше 65 лет, при общем плохом состоянии и при соматических болезнях в стадии декомпенсации.
Если опухоль срослась с нервами, то приходится удалять ее не полностью и далее применять методы радиохирургии (гамма- или кибер-нож).
Когда операцию нельзя провести технически, пациенту назначают лучевую терапию - направленное облучение образования потоком элементарных частиц. Для этого применяется установка линейный ускоритель.
Пластика нервов и сухожилий - самые сложные хирургические манипуляции. Хирург должен быть опытным, хорошо знакомым с .
Прием хирурга может понадобиться при плановой госпитализации, диспансеризации, для получения некоторых видов медицинских карт .
Преимуществ платной медицины очень много. Это удобно, приятно, комфортно. Однако многие выбирают государственные поликлиники .
Читайте также:
- Техника трансторакального доступа при опухоли грудного позвонка
- Диагностика туляремии. Принципы микробиологической диагностики возбудителей туляремии. Тулярин. Лечение туляремии и профилактика туляремии.
- Диагностика изоиммунизации беременной. Тактика ведения беременности при изоиммунизации.
- Техника артроскопического доступа к тазобедренному суставу
- Лучевые признаки паразитарной инфекции легких
