Техника трансторакального доступа при опухоли грудного позвонка
Добавил пользователь Владимир З. Обновлено: 09.01.2026
Московский научно-исследовательский онкологический институт им. П.А. Герцена Росмедтехнологий
Хирургическое лечение при солитарном поражении позвоночного столба
Журнал: Онкология. Журнал им. П.А. Герцена. 2017;6(1): 12‑18
Цель — улучшить результаты лечения пациентов с солитарным опухолевым поражением позвоночника. Материал и методы. За период с 2006 по 2016 г. по поводу опухолевого поражения позвоночника хирургическое лечение выполнено 221 пациенту, из них 29 (13%) пациентам онкохирургическое пособие выполнено с эндопротезированием. Болевой синдром в позвоночнике был у большинства — 26 (90%) пациентов. Операции у 19 (65,5%) больных выполнены в объеме корпорэктомии и у 10 (34,5%) — вертебрэктомии с различными вариантами стабилизации. Результаты. Уменьшение болевого синдрома и улучшение качества жизни отмечены у 80—86% пациентов, улучшение неврологического статуса после хирургического лечения наступило у 89% пациентов. Вывод. Солитарное метастатическое поражение позвоночного столба является показанием к проведению расширенного оперативного вмешательства, которое позволяет улучшить качество жизни пациентов, их функциональный статус, купирует болевой синдром и клинику неврологического дефицита, не влияя на сроки проведения специального лечения.
Позвоночник является одной из основных локализаций костных метастазов. По данным ряда авторов, частота его поражения может достигать 70%. При этом первичные доброкачественные и злокачественные опухоли позвоночника диагностируются у 1—3%, а метастатические опухоли — у 96% пациентов [1—4]. Наиболее распространенные типы опухолей, которые метастазируют в позвоночник, — рак молочной железы, легких и предстательной железы [5, 6].
Ключевой и основополагающей проблемой этой категории больных является выраженный болевой синдром, обусловленный компрессией опухолью нервных корешков, либо состоявшийся патологический перелом тела позвонка с развитием компрессионного и болевого синдрома различной степени выраженности и, как следствие, значительным снижением качества жизни [7—9].
До недавнего времени пациенты с метастазами в костях, и в частности с поражением позвоночника, были прикованы к постели и получали только симптоматическое лечение. В настоящее время благодаря совершенствованию анестезиологического пособия, разработке новых методик реконструкции и стабилизации позвоночника стало возможным проводить не только паллиативную химио- и лучевую терапию, но и хирургическое лечение этой группе пациентов.
Хирургическое лечение при опухолевом поражении позвоночника возможно как в «радикальном» объеме при солитарном поражении, когда удаляется весь пораженный сегмент позвоночного столба (корпор-, вертебрэктомия) и производятся различные виды реконструкции и стабилизации, так и с паллиативной целью (декомпрессивная ламинэктомия, вертебро-, кифопластика) в случае множественного метастатического поражения.
Вышеизложенное позволяет расширить показания к видам хирургического лечения в вертебральной онкологии и тем самым добиться улучшения качества жизни, значительно сократить сроки реабилитации и продолжить специализированное противоопухолевое лечение пациентам с вторичными изменениями позвоночника.
В этой статье мы хотели привести свой опыт хирургического лечения пациентов с солитарным опухолевым поражением позвоночника, которым выполнялось радикальное удаление опухоли с последующим эндопротезированием удаленного сегмента позвоночника.
Материал и методы
За период с 2006 по 2016 г. по поводу опухолевого поражения позвоночника хирургическое лечение выполнено 221 пациенту, из них 29 (13%) пациентам онкохирургическое вмешательство выполнено с эндопротезированием тел позвонков. Показанием для корпор- и/или вертебрэктомии с эндопротезированием у 22 (10%) пациентов явилось солитарное метастатическое поражение и у 7 (3%) пациентов — первичный опухолевый процесс. Мужчин было 12 (41%), женщин — 17 (59%). Средний возраст пациентов составил 51 год (от 27 до 64 лет).
Всем больным проводилось полное клиническое обследование по диагностическом алгоритму, включающему оценку общего состояния, степени костной и висцеральной диссеминации, неврологического статуса (по шкале Frankel), уровня качества жизни (по шкале Karnofski) и интенсивности болевого синдрома (по шкале Watkins).
Морфологические формы опухолей представлены в табл. 1.

Таблица 1. Морфологические формы опухоли
Наиболее часто встречалось метастатическое поражение при раке молочной железы — 10 (34%) больных, почки — 7 (24%) больных. Из первичных опухолей наиболее часто встречались гигантоклеточные опухоли — 4 (14%) больных.
Болевой синдром в позвоночнике был у большинства — 26 (90%) пациентов. Средняя продолжительность болевого синдрома в позвоночнике составила 3,9 мес (от 0,5 до 12) от момента появления болей до хирургического лечения.
Угроза патологического перелома позвоночника вследствие его поражения выявлена у 18 (62%) пациентов, а состоявшийся патологический перелом — у 11 (38%) больных. Компрессия спинного мозга костными отломками позвонка или интраканальным мягкотканым компонентом, исходящим из пораженного сегмента, была у 10 (34%) больных.
Неврологический дефицит, связанный с компрессией спинного мозга, диагностирован у 9 (31%) пациентов. Данные о степени неврологического дефицита больных представлены в табл. 2.

Таблица 2. Степень неврологического дефицита у больных с метастатическими опухолями позвоночника по шкале Frankel
Оценка качества жизни пациентов определялась по шкале Karnofski. В табл. 3 представлены данные до хирургического лечения. Незначительное снижение качества жизни пациентов (Karnofski 80—90%) отмечались у 8 (28%) пациентов. 12 (41%) больных до операции могли самостоятельно обслуживать себя (Karnofski 60—70%). 9 (31%) пациентов нуждались в постоянной посторонней помощи (Karnofski <50%).
Таблица 3. Оценка качества жизни больных по шкале Karnofski до лечения
Болевой синдром значительной степени выраженности (Watkins 3—4 балла) был у 8 (28%) больных. У 21 (72%) пациента отмечались умеренные проявления болевого синдрома (Watkins 1—2 балла). Клиника болевого синдрома в этой группе представлена в табл. 4.

Таблица 4. Оценка болевого синдрома у больных с метастатическими опухолями позвоночника по шкале R. Watkins
Хирургическое вмешательство на шейном отделе позвоночника выполнено у 12 (41%) пациентов, на грудном — у 10 (35%) и поясничном — у 7 (24%) больных.
Операции у 19 (65,5%) больных выполнены в объеме корпорэктомии и у 10 (34,5%) — вертебрэктомии с различными вариантами стабилизации. Среднее время операции составило 160 мин (от 90 до 300). Средняя кровопотеря 1200 мл (от 300 до 6000). Для сокращения интраоперационной кровопотери пациентам с метастазами в позвоночнике гиперваскуляризированных опухолей (рак щитовидной железы, рак почки) в предоперационном периоде выполнялась эмболизация сосудов, кровоснабжающих опухолевый очаг. Во время выполнения основного этапа хирургического лечения на грудном и поясничном отделах позвоночника производилась реинфузия крови при помощи аппарата «cell saver».
Для замещения удаленных позвонков у 8 (28%) больных применен сетчатый титановый протез «MASH» (рис. 1), который использовался нами с 2006 по 2010 г. Телескопическая система эндопротезирования, которая использовалась с 2010 по 2016 г., применена у 21 (72%) пациента (рис. 2). Спондилодез при помощи пластин выполнен у 19 (65,5%) больных, комбинированная стабилизация (титановые винты и пластины) — у 10 (34,5%) пациентов.
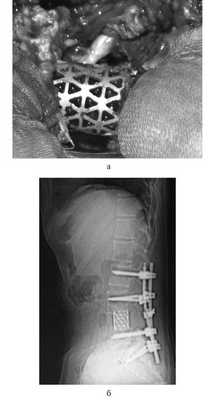
Рис. 1. Вертебрэктомия позвонка LIV с замещением дефекта сетчатым эндопротезом тела позвонка системой «MASH» и транспедикулярной фиксацией. а — интраоперационная фотография; б — послеоперационная рентгенограмма поясничного отдела позвоночника.
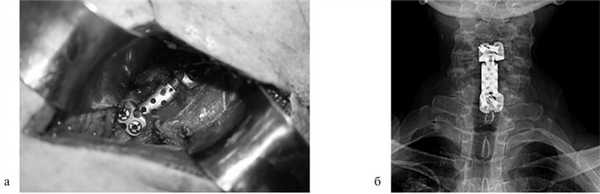
Рис. 2. Корпорэктомия позвонка СV с замещением дефекта раздвижным эндопротезом тела позвонка. а — интраоперационная фотография; б — послеоперационная рентгенограмма шейного отдела позвоночника.
Клинический пример
Пациентка Н., 69 лет, поступила в апреле 2016 г. в отделение онкоортопедии МНИОИ им. П.А. Герцена с диагнозом хондросаркома позвонка LII T3N0M0 G1 III стадии. Пациентка самостоятельно не передвигалась из-за выраженного болевого синдрома в проекции поясничного отдела позвоночника. 3 балла по ECOG, 50 баллов по шкале Карновского и 3 балла по Watkins. Парапарез нижних конечностей до 2 баллов. В апреле 2016 г. 1-м этапом выполнена декомпрессивная ламинэктомия позвонков LI—II с задней стабилизацией на уровне позвонков ThXII—LIII. Послеоперационный период без осложнений. Далее в мае того же года выполнен 2-й этап хирургического лечения: корпорэктомия позвонков LI—II с эндопротезированием тел позвонков телескопическим эндопротезом (рис. 3). Пациентка выписана на 9-е сутки после операции, передвигалась самостоятельно без дополнительных средств опоры (1 балл по ECOG, 80 баллов по шкале Карновского, 1 балл по шкале Watkins), рекомендован динамический контроль онколога по месту жительства.
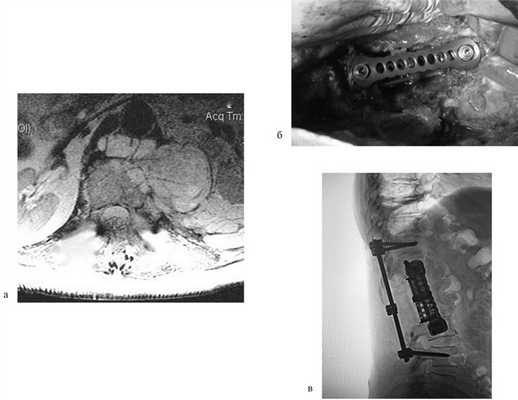
Рис. 3. МРТ-картина до хирургического лечения (а). Тело позвонка LII с признаками деструкции, структура его представлена опухолевой массой размером 87×57×67 мм. Интраоперационная фотография (б), боковой доступ. Установленный телескопический эндопротез тел позвонков LI—II c боковой фиксирующей пластиной. Послеоперационная рентгенограмма поясничного отдела позвоночника (в). Металлоконструкция установлена корректно. Исследование выполнено на 1-е сутки после хирургического лечения.
Результаты
Оценка качества жизни, неврологического статуса и болевого синдрома осуществлялась на 21-е сутки после операции.
Улучшение неврологического статуса после хирургического лечения из 9 пациентов наступило у 8 (89%), не изменился неврологический дефицит у 1 (11%) больного. Ухудшения неврологической симптоматики отмечено не было. Динамика изменения неврологического статуса представлена в табл. 5.

Таблица 5. Динамика изменения неврологического статуса больных после хирургического лечения (по шкале Frankel)
Динамика изменения качества жизни после хирургического лечения представлена в табл. 6. Улучшение качества жизни после хирургического лечения наступило у 24 (80%) больных, ухудшения не было, у 5 (20%) пациентов качество жизни осталось прежним.

Таблица 6. Динамика изменения качества жизни после хирургического лечения (по шкале Karnofski)
Динамика изменения болевого синдрома после хирургического лечения представлена в табл. 7. Уменьшение болевого синдрома после хирургического лечения отмечено у 25 (86%) больных, усиление болей отмечено не было, не изменилась интенсивность болевого синдрома у 4 (14%) больных.

Таблица 7. Динамика изменения болевого синдрома после хирургического лечения (по шкале Watkins)
Активизация пациентов после операции осуществлялась на 2—3-и сутки после операции при помощи дополнительных средств опоры и наружных средств фиксации (корсет). Средний срок наблюдения за пациентами составил 16 мес (от 6 до 54). За указанный срок наблюдения нестабильности металлоконструкции отмечено не было. В процессе наблюдения 12 пациентов умерли от прогрессирования основного заболевания в сроки от 6 до 24 мес.
У 12 пациентов в процессе наблюдения выявлен продолженный рост опухоли в области хирургического вмешательства в сроки от 6 до 12 мес после операции, что у 8 из них привело к рецидиву болевого синдрома.
Осложнений во время операции не встречалось. В послеоперационном периоде у 3 (10%) пациентов диагностировано осложнение в виде ликвореи. У двух пациентов оно купировано на 6—7-е сутки после установки люмбального дренажа (консервативно). Одной пациентке потребовались ревизия послеоперационной раны и ушивание дефекта твердой мозговой оболочки, после чего явление ликвореи было купировано.
В лечении пациентов с опухолевым поражением позвоночника преобладает комбинированный метод с включением лекарственной терапии (химио-, гормоно-, иммунотерапия, таргерная терапия), лучевой терапии и хирургического лечения. Ведущее место в лечении занимает хирургический метод, направленный не только на удаление опухолевого очага, но и улучшение качества жизни пациентов [2, 10].
Большинство авторов, выполняя декомпрессивно-стабилизирующие операции, рассматривают только варианты заднего доступа как наименее травматичного [9, 11]. По нашему мнению, в случае множественной диссеминации опухоли и наличия компрессии спинного мозга на одном из уровней эти операции являются наиболее целесообразными, так как позволяют улучшить качество жизни менее травматичным методом. При отсутствии компрессии структур спинного мозга ведущую роль отводят малоинвазивным вмешательствам, таким как вертебропластика. Она позволяет предотвратить патологический перелом позвонка и в короткие сроки уменьшить болевой синдром [12, 13].
Qiang Yang и соавт. [15] в период с 2007 по 2011 г. выполнили 18 операций в объеме удаления тел позвонков с эндопротезированием системой «MASH», заполненной костным цементом. Продолжительность операций составила в среднем 450 мин (от 340 до 610), кровопотеря — 4850 мл (от 3000 до 10 200). Серьезных послеоперационных осложнений не было. Значительное улучшение неврологического статуса в послеоперационном периоде отмечалось у 14 (90%) пациентов.
Учитывая собственный опыт и данные зарубежной литературы, следует отметить, что выполнение расширенных хирургических вмешательств в радикальном варианте (корпор-, вертебрэктомия) с эндопротезированием тел удаленных позвонков целесообразно при солитарном опухолевом поражении позвоночника, так как связано с высоким риском интра- и/или послеоперационных осложнений. Несмотря на то что нам пока не удается достичь хороших онкологических результатов и риск рецидива или продолженного роста опухоли еще очень велик (у 12 (40%) пациентов в процессе наблюдения выявлен рецидив или продолженный рост опухоли), выполнение открытых оперативных вмешательств в объеме корпорэктомии с различными видами замещения образовавшегося дефекта, направленных на удаление опухоли и декомпрессии спинного мозга, оправдано. Уменьшение болевого синдрома и улучшение качества жизни отмечено у 80—86% пациентов, улучшение неврологического статуса после хирургического лечения наступило у 89% пациентов, что позволило этой сложной категории пациентов продолжить противоопухолевую терапию.
Дополнительными специальными методами лечения опухолевого поражения позвоночника можно считать лучевую и системную лекарственную терапию. Однако ни один из этих методов не дает гарантий полной иррадикации опухоли пораженного сегмента [16—18]. У 17 из 29 прооперированных пациентов не получено данных, подтверждающих рецидив или продолженный рост опухоли в зоне операции. Из них 7 пациентов умерли от прогрессирования заболевания (метастатическое поражение легких и/или печени), однако у них сохранялся высокий уровень качества жизни, отсутствовали болевой синдром и неврологические нарушения.
В настоящее время хирургическое лечение злокачественных опухолей позвоночника может рассматриваться исключительно как этап комбинированного противоопухолевого лечения, включающий лучевую терапию и различные виды лекарственного лечения (химио-, гормоно-, иммунотерапия, таргетная терапия). Все пациенты с солитарным метастатическим поражением позвоночника, которым было произведено хирургическое лечение, в пред- и послеоперационном периоде получали противоопухолевое лечение, и, безусловно, на представленном небольшом материале невозможно достоверно оценить влияние этого объема хирургического вмешательства на онкологические результаты.
В процессе накопления опыта объем кровопотери, продолжительность и травматичность операций значительно уменьшились. Мы не подвергали анализу различия в применении того или иного вида имплантата, так как объем исследования достаточно мал, а травматичность и эффективность хирургического вмешательства в первую очередь связаны с объемом опухолевого поражения, степенью его кровоснабжения, оснащенностью специализированной медицинской аппаратурой учреждения и опытом хирургической бригады.
Количество осложнений (10%) соответствует данным ведущих зарубежных клиник, занимающихся хирургическим лечением опухолевого поражения позвоночника. Избежать большинства осложнений позволяет правильный выбор тактики ведения пациента и объема оперативного вмешательства с учетом гистологической структуры опухоли, степени ее распространенности и соматического состояния пациента [2, 19].
Заключение
Солитарное метастатическое поражение позвоночного столба является показанием к проведению расширенного оперативного вмешательства, которое позволяет улучшить качество жизни пациентов, их функциональный статус, купировать болевой синдром и клинику неврологического дефицита и не препятствует срокам проведения специального лечения. Эндопротезирование тела позвонка после корпор- и/или вертебрэктомии по поводу опухолевого поражения позволяет адекватно стабилизировать пораженный сегмент позвоночника. При резекции передних и задних отделов позвонка, помимо переднебоковой стабилизации, должна применятся и транспедикулярная фиксация.
Продолжение разработок и внедрение в онкохирургию и, в частности, в онкологическую вертебрологию новых методов реконструкций позвоночника позволяет расширить показания и варианты хирургического лечения, направленного на улучшение качества жизни онкологических больных с опухолевым поражением позвоночника.
Хирургические доступы к грудному отделу позвоночника
Пациент располагается на боку, нижележащая нога выпрямлена, вышележащая согнута в коленном и тазобедренном суставах. Желательно использование раздельной интубации легких с целью контролируемого коллапса легкого во время операции для улучшения подхода к позвоночнику. Больной располагается на операционном столе таким образом, чтобы манипуляциями со столом можно было «раскрыть» межпозвонковый промежуток на вовлеченном уровне.
Сторона операции выбирается с учетом нескольких факторов. При ассиметричной компрессии спинного мозга операция выполняется на стороне более выраженной компрессии. В случае истинно срединных процессов одни авторы предпочитают правосторонний доступ, другие - левосторонний, и в том и в другом случае ссылаясь на анатомические особенности региона (с одной стороны печень с системой нижней полой вены, с другой стороны, грудная аорта). На выбор стороны вмешательства может также влиять состояние дыхательной системы у конкретного больного, наличие плевральных сращений.
Разрез кожи дугообразной формы производится от заднего угла ребра вперед и вниз до проекции средней ключичной линии (рис. 2). Для подхода к позвонкам выше уровня Tv переднебоковой доступ осуществляется с резекцией IV ребра.
При патологическом процессе с вовлечением Tv-Tv, позвонки, удаляется V ребро, TVI и Тт - ребро на один уровень выше пораженного, Тх и Тх - ребро на два уровня выше пораженного. В сомненительных случаях уровень поражения подтверждается интраоперационной рентгенографией. После рассечения париетальной плевры контролируются сегментарные сосуды.
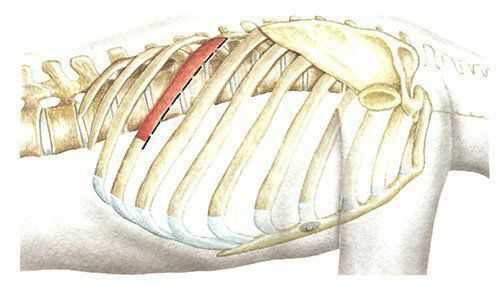
Рис. 2. Проекция разреза мягких тканей при выполнении переднебокового трансторакального доступа к позвоночнику.
Тщательная диссекция позволяет визуализировать сегментарные сосуды на уровне середины тел позвонков и произвести заднюю мобилизацию симпатической цепочки. По возможности и сегментарные сосуды симпатическая цепочка сохраняются. Лигирование сегментарных сосудов выполняется в стороне от грудной аорты. Не рекомендуется лигирование сосудов на более чем трех уровнях, так как это повышает вероятность ишемических осложнений со стороны спинного мозга.
Удаление головки ребра позволяет подойти к заднебоковым отделам диска и межпозвонковым отверстиям. Оно производится кусачками и высокоскоростной дрелью после рассечения лучевых связок. Затем визуализируются ножки и межпозвонковые отверстия, ножки подтачиваются, обнажая дуральный мешок. Заднебоковые отделы тел позвонков вблизи диска скусываются или спиливаются, таким образом достигают вентрального отдела позвоночного канала (рис. 3, 4).
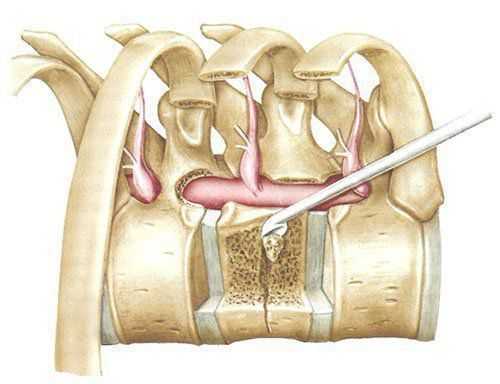
Рис. 3. Схема операционного поля из переднего трансторакального доступа после резекции ножек и заднебоковых отделов тела позвонка.
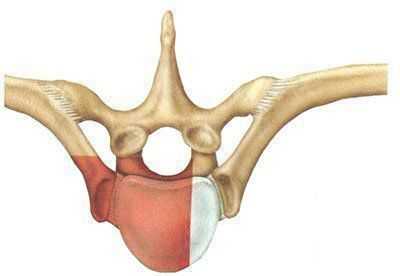
Рис. 4. Схема переднебокового трансторакального доступа.
При обнаружении патологического процесса (опухоли), выходящего в грудную полость, сразу же начинается его удаление. Выше и ниже уровня вертебрэктомии при ее проведении выполняется дискэктомия. Для вертебрэктомии используются кусачки, в том числе пистолетные, и высокоскоростная дрель. После завершения декомпресии визуализируются обе ножки позвонка и передние отдела дурального мешка.
Дефект в позвоночнике закрывается костным аутотрансплантатом или кейджем. Для стабилизации используются специальные пластины для передней фиксации грудопоясничного отдела позвоночника. Если объем костной резекции ограничен только заднебоковыми отделами тел позвонков вблизи диска, установки костных трансплантатов и стабилизации не требуется.
После промывания операционной раны теплым физиологическим раствором она ушивается послойно с оставлением дренажной трубки в плевральной полости до тех пор, пока количество отделяемого не будет меньше 150 мл в сутки.
Для удаления грыж грудных дисков предложен следующий вариант переднебокового трансторакального доступа, позволяющего манипулировать на позвонках T|V-TX|. Пациент располагается на боку, разрез производится по верхнему краю VI, VIII ребер. При латеральной грыже разрез выполняется на стороне поражения, при медиальной предпочтителен правосторонний доступ из-за сосудистой анатомии региона (наличие слева грудной аорты). Для обнажения 2-3 позвонков достаточно торакотомии без резекции ребра. С учетом нисходящего направления ребер доступ обычно выполняется на два уровня выше среднего уровня поражения (и манипуляций соответственно). После торакотомии устанавливается грудной расширитель, легкое отводится вперед.
Это позволяет хорошо визуализировать переднебоковую поверхность грудного отдела позвоночника. К преимуществам доступа относят возможность манипуляций на соседних уровнях при возникновении такой необходимости из того же доступа, не увеличивая операционную травму. Доступ обеспечивает удобный угол работы при удалении грыжи грудного диска, особенно интрадурально расположенной и при восстановлении целостности твердой мозговой оболочки, в случае ее разрыва.
Недостатком этого трансплеврального доступа является риск осложнений со стороны дыхательной системы. Существует также определенный риск повреждения магистральных сосудов и внутренних органов.
Дискэктомия - хирургическое лечение позвоночника
Позвоночный столб человека состоит из 28 костных элементов (позвонков), соединенных между собой дисками, суставами, сухожилиями и мышцами. Именно хрящевые соединения обеспечивают подвижность и гибкость позвоночника, амортизируют нагрузку при физических де
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Каждый позвонок содержит отверстие (позвоночный канал) через который проходит спинной мозг, а от него отходят многочисленные нервные скопления и окончания, передающие команды мозга частям тела, внутренним органам и остальным системам организма.
Межпозвонковые диски состоят из плотной оболочки (фиброзного кольца) и студенистой середины. Нарушение анатомических форм оболочки или выпячивание ее за допустимые пределы называется протрузией межпозвонковых дисков, лечение которой, как правило, проходит классическими методами. А вот разрыв фиброзного кольца и выплескивание наружу желеобразного вещества причиняет более серьезные повреждения или сдавливание нервных корешков и спинного мозга. Лечение грыжи межпозвоночных дисков требует уже более тщательной и длительной терапии, а в некоторых случаях хирургического вмешательства.
Показания к дискэктомии позвоночного диска
Чаще всего пациенты обращаются в клиники для лечения грыжи поясничного отдела позвоночника. Заболевание сопровождается сильными болями в спине, а остальные симптомы напрямую связаны с поражением конкретного диска. Это могут быть и тянущие боли в ягодице и задней части ноги, ощущение холода и покалывания в пальцах ног, слабость нижних конечностей и пр.
Болевой синдром может иметь хронический характер или же может усиливаться при резких движениях, наклонах, поднятии небольших тяжестей и незначительных физических нагрузках. В том случае, когда грыжа защемила спинной мозг, наблюдаются неврологические нарушения работы внутренних органов (например, сбои мочеиспускания, дефекации, потенции, частичное или полное обездвиживание конечностей и пр.) и операцию следует проводить немедленно. Хирургическое вмешательство рекомендуется и при длительной неэффективности методов консервативного лечения грыжи позвоночника.
Первопричиной образования протрузии и грыжи позвоночных дисков большинство медиков считают остеохондроз, симптомы этих заболеваний во многом очень схожи. В простонародье часто встречается название данного заболевания как «выпадение диска».
Диагностика и подготовка к операции
Грыжа межпозвоночных дисков, как и другие болезни позвоночника, требуют тщательного сбора анамнеза, прохождения анализов (мочи и крови) и других аппаратных исследований (КТ и МРТ). Кроме того, обязательно необходимо провести ЭКГ и рентгенографию.
Перед проведением операции пациент обязан сообщить хирургу и анестезиологу о хронических заболеваниях сердца, почек, о недавно принимаемых лекарствах, а также аллергических реакциях на медпрепараты.
За 6-8 часов до начала процедуры не разрешается принимать пищу и по возможности пить. Следует сократить до минимума количество выкуриваемых сигарет.
Описание процедуры дискэктомии
Операция проводится под общим наркозом и обязательно в присутствии анестезиолога. В зависимости от места расположения грыжи может различаться и доступ к пораженному месту. Например, шейный отдел позвоночника предусматривает передний или боковой доступ, грудной - заднебоковой, поясничный - только задний.
Далее врач делает разрез скальпелем кожных покровов размером 7-10 см непосредственно над патологическим участком. Последовательно раздвигаются или разрезаются остальные покровные ткани. Затем удаляется поврежденный сегмент диска или диск полностью, при необходимости может удаляться часть дуги позвонка (ламинектомия) или иссекаться костные отростки. В некоторых случаях может проводиться пластика диска или позвонка имплантатами или трансплантатами из других костей тела.
В завершении операции хирург послойно сшивает ткани, кожу, накладывая швы. При необходимости наружу выводится дренаж, через который будет выходить скапливающаяся внутри жидкость.
В среднем процедура дискэктомии длится 2-3 часа, после чего пациент приходит в сознание и переводится в послеоперационную палату. В течение суток ему необходимо находиться в лежачем состоянии на спине. Со второго дня постепенно вводятся самостоятельные движения и поднятие на ноги, но дальнейшая терапия подразумевает ношение специального жесткого корсета для поддержания позвоночника.
На месте удаленного диска со временем образуется рубцовая ткань, что позволяет быстрее срастись прооперированным позвонкам. Уже через 3-4 недели больному разрешается сидеть и пробовать применять легкие физические нагрузки.
Отрицательные моменты хирургического вмешательства
Как и любое хирургическое вмешательство в организм человека, эта операция имеет свои отрицательные стороны, и они должны быть изложены врачом пациенту заранее, чтобы принять окончательное решение. Главным недостатком дискэктоми является нарушение опорных функций позвоночника. Плохо сказывается на дальнейшем выздоровлении и двигательных возможностях пациента размеры трепанационного окна, разрезание или повреждение мягких тканей, мышц. Чтобы привести их в прежнее состояние понадобится длительный период реабилитации и настойчивость больного.
В некоторых случаях возникает необходимость проведения манипуляций в спинномозговом канале, что может спровоцировать воспалительные процессы в оболочке спинного мозга, развитие в ней спаек или нарушение целостности. Поэтому пациенту назначают курс антибактериальных препаратов.
Кроме того, во время операции существует риск повреждения близлежащих кровеносных сосудов и нервных окончаний. Это может вызвать кровотечения, тромбозы на внутренних венах ног, нарушение чувствительности кожи нижней части спины или конечностей и сбои в работе внутренних органов.
К сожалению, стоимость удаления межпозвоночной грыжи довольно высока, но не дает полной гарантии, что в ближайшее время рецидивы не повторятся. Все дело в том, что на месте оперирования образуется костное жесткое сращивание позвонков и нарушается подвижность конкретного участка спины. Иногда это может вызвать развитие грыж в соседних межпозвонковых дисках.
Период реабилитации
В среднем при благополучном прохождении послеоперационного периода пациента выписывают из стационара на 7-10 сутки. Примерно в это же время снимают швы и удаляют дренаж. При необходимости лечащий врач может продлить болеутоляющую терапию.
Далее следует процесс восстановления организма. В зависимости от состояния здоровья больного и степени поражения позвоночника доктор назначает постепенное введение физических нагрузок. После длительного ношения корсета и его снятия необходима регенерация мышечных тканей спины. Для этого назначаются физиопроцедуры, ЛФК, плавание.
Хорошую эффективность в реабилитационный период показали сеансы мануальной терапии, иглоукалывание, рефлексотерапия, классические массажи и пр.
Симптомы рака позвоночника грудного отдела: как лечить опухоль
Сегодня рак позвоночника составляет около 15% от общего количества случаев онкологии костей. Он может поразить любой отдел позвоночного столба, в том числе и зону грудных позвонков, что может вызвать дисфункцию двигательного аппарата, нарушение работы внутренних органов и т. д.
Что такое рак позвоночника грудного отдела
Рак грудного отдела предполагает развитие злокачественной опухоли в позвонках, расположенных на этом участке позвоночника. В своем развитии заболевание проходит 4 стадии. Причем 1 и 2 поддаются лечению, а при наступлении 3 или 4 человек стремительно уходит. Опухоль грудного отдела может образоваться как самостоятельная патология или же выступать результатом метастазирования из других пораженных внутренних органов.
Причины возникновения опухоли
Опухоль позвоночника грудного отдела, симптомы которой различны, может появиться под влиянием следующих факторов:
- передача патологии на генетическом уровне;
- ведение неправильного образа жизни (курение, нездоровая пища и т. д.);
- постоянное нахождение вблизи токсичных веществ;
- облучение организма.
Виды опухолей позвоночника грудного отдела
Наиболее часто встречаются следующие виды рака грудного отдела позвоночника:
- Хондросаркома - является одним из самых распространенных видов опухолей скелета. На ее долю приходится около 7-16% всех раковых заболеваний костей. Основным признаком такой опухоли является возникновение сильной боли в месте поражения, а также припухлости. Хондросаркома может быть первичной (самостоятельное появление) или вторичной (результат метастазирования). При этом первичные опухоли делятся на 2 вида:
- центральные (растущие внутри позвонка);
- периферические (развиваются на поверхности).
Симптомы
На начальных этапах симптомы рака позвоночника грудного отдела довольно часто отсутствуют или же не вызывают каких-либо подозрений на онкологию. Именно поэтому зачастую время оказывается упущенным и больной умирает.
Внешние признаки
Основные внешние симптомы опухоли позвоночника грудного отдела сводятся к следующему:
- появление выпуклости в зоне поражения;
- напряжение в мышцах спины;
- искривление позвоночного столба.
Симптомы раковой интоксикации
Одним из основных признаков онкологии является возникновение раковой интоксикации, которая характеризуется следующими проявлениями:
- нарушение координации движений больного;
- постоянная слабость и истощение сил;
- обездвиживание нижних конечностей (паралич);
- парезы;
- расстройство ЖКТ;
- частое сердцебиение;
- произвольное мочеиспускание и дефекация;
- ощущение холода в ногах.
Нарушения функции внутренних органов
Помимо перечисленных выше, симптомы рака в грудном отделе позвоночника также могут быть связаны с множественными нарушениями работы различных внутренних органов. Сюда относятся:
- возникновение проблем с сердцем;
- метастазирование в другие органы;
- патологические изменения в работе ног;
- нарушение рефлексов.
Способы диагностики
На сегодняшний день существует довольно широкий перечень способов диагностики онкологических заболеваний. К ним относятся следующие:
- предварительный осмотр у врача и пальпация пораженного опухолью участка позвоночника;
- рентгенография - является не очень действенной методикой, однако зачастую на основании рентгеновского снимка производятся дальнейшие обследования;
- компьютерная томография;
- магнитно-резонансная томография;
- проведение анализа фрагмента опухоли на наличие атипичных клеток.
Как лечить рак позвоночника грудного отдела
При развитии злокачественной опухоли позвоночника, независимо от пораженного отдела (шейный, поясничный и т. д.), применяется комбинированное лечение. Оно предполагает сочетание радикальных мер воздействия на новообразование и терапии. В то же время конкретная лечебная программа во многом зависит от стадии, в которую перешел рак грудного отдела позвоночника.
Медикаментозное
Лекарства являются всего лишь дополнительным элементом во всем курсе лечения от рака позвоночника грудного отдела. Среди основных медикаментов, которые назначаются при онкологии позвоночника, можно выделить следующие группы:
- обезболивающие;
- витаминные комплексы;
- средства против воспалительных процессов;
- кортикостероидные.
Удаление опухолей
Является основным и наиболее радикальным способом борьбы со злокачественной опухолью. В то же время хирургическое вмешательство в позвоночник (независимо от его отдела) имеет ряд недостатков, в частности:
- присутствует весьма высокий риск повреждения нервных окончаний;
- отсутствует возможность удалить все метастазы;
- иногда хирургу сложно добраться до места локализации опухоли.
Лучевая и химиотерапия
Такие способы лечения являются весьма эффективными в борьбе с остаточными проявлениями рака после операции, а также в том случае, если опухоль является неоперабельной. Лучевая терапия подразумевает под собой процедуру, при которой на ДНК атипичных клеток оказывается деструктивное воздействие ионизирующим излучением, которое в итоге приводит к их разрушению и уменьшению опухоли. Химиотерапия проводится посредством введения в организм человека высокотоксичных веществ, которые способствуют уничтожению раковых клеток или же препятствуют их активному росту и развитию.
Реабилитация
После прохождения лечения каждому пациенту требуется длительная реабилитация по следующим 3 направлениям:
- Восстановление внутренних органов - методы лечения рака оказывают крайне негативное воздействие на организм больного в целом. Сюда относится нарушение работы многих органов, появление хронической слабости, отсутствие аппетита и др.
- Психологическое восстановление - человек, преодолевший длительное лечение ракового заболевания, очень нуждается в восстановлении психоэмоционального состояния.
- Физическое восстановление (зарядка, лечебная физкультура и т. д.). Физическая нагрузка способствует запуску всех процессов и систем, что благоприятно влияет на восстановление пациента.
Наши медицинские центры
- Взрослое отделение
- Диагностика
- Консультации
- Центр лечения боли
- Центр здоровья сердца
- Центр здоровья женщины
- Центр эндокринологии
- Детское отделение
- Массаж
- Нефрология
- Оториноларингология
- Офтальмология
- Эндокринология
Запись по ОМС на МРТ и КТ
Включить версию для слабовидящих?
Настоящим я даю своё согласие ООО «Диагностический центр «Энерго» (далее - Общество) (ИНН: 7810812758, юридический адрес - 196084, город Санкт-Петербург, ул. Киевская, д. 5 к. 4, помещ. 20-н), далее - «Оператор», и третьим лицам, осуществляющим обработку моих персональных данных по поручению Оператора, на обработку указанных сведений обо мне, в целях содействия в трудоустройстве.
Я соглашаюсь на сбор, запись, систематизацию, накопление, хранение, уточнение (обновление, изменение), извлечение, использование, передачу (предоставление, доступ), блокирование, удаление, уничтожение моих персональных данных, а также на осуществление любых других действий, предусмотренных действующим законодательством Российской Федерации, совершаемых с использованием средств автоматизации или без использования таких средств.
Настоящее согласие дано мною лично и добровольно. Настоящее согласие действует до момента его отзыва при отсутствии у Оператора других законных оснований для обработки персональных данных и может быть отозвано мной в любой момент в письменной форме путем направления уведомления Оператору по адресу, указанному выше.
Мы используем cookie-файлы, IP-адреса и данные об устройствах для аналитики, чтобы Ваше посещение сайта было удобным и персонализированным. Вы можете отключить cookie-файлы в настройках вашего браузера. Продолжая пользоваться нашим сайтом, Вы даете согласие на обработку перечисленных данных и принимаете условия Политики обработки и обеспечения безопасности ПДн.
Повреждения грудного и поясничного отдела позвоночника

Статистика
Частота травмы позвоночника около 100 человек на 1 млн. населения в год. Из них 70% приходится на повреждения грудопоясничного отдела позвоночника. Около 3% больных остаются глубокими инвалидами.
Описание
Грудной отдел состоит из 12 позвонков. От тел позвонков с каждой стороны отходят ребра, которые спереди соединяются с грудиной. Эта часть позвоночного столба менее подвижна по сравнению с шейным и поясничным отделами позвоночника. Ниже располагается поясничный отдел, состоящий из 5 позвонков. Он несет наибольшую нагрузку. Если посмотреть на позвоночный столб сбоку, то видно, что по форме он напоминает пружину, один изгиб которой плавно переходит в другой. Такая форма необходима для лучшего удержания равновесия и равномерного распределения нагрузки. В грудопоясничном отделе, между 11-м грудным позвонком и 2-м поясничным грудной кифоз переходит в поясничный лордоз, и ось вертикальной нагрузки проходит через тела этой области позвонков. Поэтому при травмах позвоночника наибольшее количество повреждений приходиться на эту зону. Верхне-грудной и нижний поясничный отделы страдают гораздо реже. Исключения составляют компрессионные переломы тел позвонков при остеопорозе, при которых больше страдает грудной отдел позвоночника.
Механизмы и причины травмы
Переломы позвоночника относятся к высокоэнергетической травме, поскольку для ее наступления необходимо приложение большой силы. Наиболее частые причины это автодорожная травма и падение с высоты. Переломы позвоночника практически всегда происходят не за счет прямого воздействия на место перелома (за исключением огнестрельных ранений), а за счет опосредованного воздействия на позвоночник в целом. От характера и направления действия силы повреждения бывают за счет резкого сжатия позвоночника по оси (падение с высоты на ноги или ягодицы), сгибания (удар пассажира о спинку переднего сидения), разгибания (наезд на пешехода сзади), растяжения (попадание в движущиеся механизмы) и скручивание (мотоциклетная травма). Также возможен сдвиг позвонков и сочетание всех этих механизмов.
Виды повреждений позвоночника
Исходя из механизма травмы, возникает тот или иной вид перелома. Современная международная классификация, предложенная в 1994 г. Магерлом, разделила все повреждения на три группы: А - повреждения тел позвонков в результате компрессии по оси позвоночника; В - повреждения, возникающие в результате сгибания - разгибания; С - повреждения двух предыдущих групп в сочетании со сдвигом позвонков и ротацией. В зависимости от объема и особенностей травмы указанные группы повреждений разделяются еще на три вида. Такая классификация дает врачу представление о стабильности или нестабильности повреждения и определяет особенности лечения в каждом конкретном случае.
Диагностика
Прежде всего, пациент должен быть тщательно осмотрен на предмет наличия неврологической симптоматики и выявления зоны предполагаемой травмы. В связи с тем, что внешняя картина не всегда соответствует объему повреждений, на первом этапе обследования проводится обзорная рентгенография. При тяжелых травмах (автодорожная, падение с высоты, поездная травма) необходимо рентгенологическое обследование всего позвоночника, поскольку из-за тяжести состояния пациент не всегда может четко указать на источник боли. Вторым этапом, когда выявлен поврежденный позвонок (или несколько) выполняется мультиспиральная компьютерная томография, благодаря которой можно сделать заключение о характере костных повреждений, смещении отломком и стабильности повреждения. Дополнительное представление о повреждении мягко-тканных структур позвоночника - связок, межпозвоночных дисков, спинного мозга может дать магнитно-резонансная томография. Но если МР-томографа в стационаре нет, то транспортировать пациента с переломом позвоночника в другое учреждение для выполнения МРТ не целесообразно. Перекладывание, транспортировка очень опасны при нестабильных переломах и могут привести к необратимым неврологическим нарушения за счет смешения отломков и сдавливания нервной ткани.
Лечение
Стабильные неосложненные компрессионные переломы тел позвонков со снижением высоты в передних отделах до 50% лечатся консервативно. Рекомендуется ношение ортопедического корсета в течение 4-6 месяцев. В ряде случаев, если пациент хочет быстрого восстановления без длительной внешней фиксации, могут быть рассмотрены варианты хирургического лечения с использованием минимально инвазивных технологий. Все осложненные и нестабильные переломы подлежат хирургическому лечению. В зависимости от характера травмы и вида перелома применяются различные варианты оперативных вмешательств. Общий принцип хирургического лечения - устранить сдавливание спинного мозга, нервных корешков, восстановить правильную ось позвоночника, создать необходимые условия для консолидации перелома и надежно закрепить поврежденный сегмент позвоночника. Мы применяем самые современные фиксаторы, максимально стремимся уйти от больших разрезов и травмирующих операций, широко используем микрохирургическую технику и эндоскопию.



Клинические случаи
Минимально инвазивная транспедикулярная фиксация компрессионно-оскольчатого перелома L1 позвонка с пункционным восстановлением тела позвонка биоактивным остеоиндуктивным материалом.

Передний спондилодез аутокостью с фиксацией пластиной из трансторакального доступа при мнгооскольчатом переломе восьмого грудного позвонка.

Передний поясничный спондилодез с установкой протеза тел позвонков и фиксацией пластиной при осложненном взрывном переломе тел второго и третьего поясничных позвонков.
Читайте также:
