Болезни двенадцатиперстной кишки - клиника, диагностика, лечение
Добавил пользователь Евгений Кузнецов Обновлено: 02.02.2026
Следующий после желудка отдел пищеварительной системы, а также начало тонкого кишечника - это двенадцатиперстная кишка. Она напоминает изогнутую трубку, длина которой составляет 25-30 см. Этот полый орган принимает пищу, после того как она измельчается и смешивается с желудочным соком (так называемая «первичная» обработка), проходя пилорический сфинктер.
Здесь желчь из общего желчного протока эмульгирует (расщепляет) жиры. Тут же открывается проток поджелудочной железы, из которой выделяются ферменты. Последние помогают расщеплять пищу быстрее и тщательнее. Если в этом процессе происходит сбой, может развиваться пищевая аллергия, а также возникать различные проблемы органов пищеварительной системы.
Какие факторы способствуют развитию заболеваний двенадцатиперстной кишки?
Как и почему происходит нарушение механизмов нервной регуляции?
Нервные окончания, оплетая всю пищеварительную систему, регулируют перистальтические движения, моторику кишечника, размыкание и смыкание сфинктеров. Когда механизмы нервной регуляции и кровоснабжение нарушаются, возникает неполное закрытие сфинктера. Происходит дуодено-гастральный рефлюкс - в желудок забрасывается желчное содержимое двенадцатиперстной кишки.
В норме должно быть так: пища оказывается в ротовой полости, оттуда с помощью глотательного рефлекса попадает в пищевод и желудок (минуя кардинальный сфинктер). В желудке происходит переваривание пищи (в течение полутора-двух часов). Затем пищевая масса попадает в двенадцатиперстную кишку (проходя пилорический сфинктер), где в щелочных условиях смешивается с панкреатическими ферментами и желчью.
Симптомы заболеваний
- Боли в эпигастральной области, которые возникают чаще через несколько часов после еды, ночью. Так называемые голодные боли.
- Тошнота.
- Отсутствие аппетита.
- Белый налет на языке.
Также заболевания могут сопровождаться симптомами, которые характерны для поражений поджелудочной железы, желчного пузыря и других органов.
Как проходит диагностика: основные методы
- Гастродуоденоскопия - наиболее информативный метод, который помогает определить или исключить заболевание. Такая эндоскопическая процедура определяет, есть ли воспалительные процессы на слизистой, развились ли эрозии, язвы, дуодено-гастральный рефлюкс.
- Исследование биопсийного материала либо дыхательного уреазного теста помогает определить наличие геликобактерной инфекции.
- Рентгенологические исследования (проводятся реже).
Лечение заболеваний двенадцатиперстной кишки в Клинике профессора Горбакова
В Клинике профессора Горбакова лечение подбирают в зависимости от выявленной патологии, от жалоб пациента и степени нарушений органов пищеварительной системы. Во многих случаях необходимо сделать гастроскопию, или гастродуоденоскопию.
Также наши специалисты дают диетические рекомендации, которые помогают улучшить пищеварение, восстановить регуляцию кислотности, нормализовать функции сфинктеров, избежать таких последствий, как пищевая аллергия и развитие заболеваний различных органов.
Ранняя диагностика болезней двенадцатиперстной кишки — это важнейший шаг к избавлению от таких неприятных симптомов как вздутие живота, рези, ноющие боли, чувство тяжести после еды и запоры. Запишитесь на прием к гастроэнтерологу и пройдите профилактическое обследование. Если вам уже знакомы эти симптомы, то не стоит откладывать визит в клинику на длительный срок.
Следующий после желудка отдел пищеварительной системы, а также начало тонкого кишечника - это двенадцатиперстная кишка. Она напоминает изогнутую трубку, длина которой составляет 25-30 см. Этот полый орган принимает пищу, после того как она измельчается и смешивается с желудочным соком (первичная обработка), проходя пилорический сфинктер.
Здесь желчь из общего желчного протока эмульгирует (расщепляет) жиры. Сюда же открывается проток поджелудочной железы, из которой выделяются ферменты. Последние помогают расщеплять пищу быстрее и тщательнее. Если в этом процессе происходит сбой, возникает патология органов пищеварительной системы.
Нервные окончания, оплетая всю пищеварительную систему, регулируют перистальтические движения, моторику кишечника, размыкание и смыкание сфинктеров. Когда механизмы нервной регуляции и нормальное кровоснабжение этой области нарушаются, возникает неполное закрытие сфинктера. Происходит дуодено-гастральный рефлюкс - в желудок забрасывается желчное содержимое двенадцатиперстной кишки.
Слизистая желудка не приспособлена для того, чтобы перерабатывать желчные кислоты и желчь, поэтому со временем развивается гастрит (воспаление слизистой желудка), дуоденит или астродуоденит (воспаление двенадцатиперстной кишки).
В норме должно быть так: пища оказывается в ротовой полости, оттуда с помощью глотательного рефлекса попадает в пищевод и желудок (минуя кардинальный сфинктер). В желудке происходит переваривание пищи (в течение полутора — двух часов). Затем пищевая масса попадает в двенадцатиперстную кишку (проходя пилорический сфинктер), где в щелочных условиях смешивается с панкреатическими ферментами и желчью.
Симптомы заболеваний двенадцатиперстной кишки
Патологии отделов тонкого кишечника обычно проявляются следующим образом:
- Боли в эпигастральной области, которые возникают чаще через несколько часов после еды, ночью.
- Тошнота.
- Отсутствие аппетита.
- Тяжесть после еды
- Белый налет на языке.
Также заболевания дуодена могут сопровождаться симптомами, которые характерны для поражений поджелудочной железы, желчного пузыря и других органов. Это свидетельствует о значительном распространении патологического процесса.
Диагностика заболеваний двенадцатиперстной кишки

Основные методы, используемые в диагностике дуоденита, следующие:
- - наиболее информативный метод, который помогает определить или исключить заболевание. Такая эндоскопическая процедура определяет, есть ли воспалительные процессы на слизистой, развились ли эрозии, язвы двенадцатиперстной кишки, дуодено-гастральный рефлюкс. Исследование проводится на голодный желудок с возможной предварительной седацией пациента.
- Исследование биопсийного материала либо дыхательного уреазного теста помогает определить наличие инфекции хеликобактер.
- Рентгенологические исследования (проводятся реже).
При обращении в клинику для диагностики необходимо помнить о том, что большинство предлагаемых процедур проводится на голодный желудок. Предварительная консультация гастроэнтеролога позволит вам правильно подготовиться к тестам, что значительно увеличит их информативность.
Лечение заболеваний двенадцатиперстной кишки

Лечение органов пищеварения чрезвычайно вариативно. На ранних этапах порой достаточно пересмотреть режим питания, а, возможно, и сесть на строгую диету и отказаться от вредных привычек, таких как:
- курение;
- избыточное употребление кофеина;
- употребление алкоголя;
- злоупотребление острой пищей и синтетическими газированными напитками.
На этом этапе важно исключить стрессовые факторы, которые влияют на психоэмоциональное состояние пациента. Большинство заболеваний успешно излечивается курсами медикаментозной терапии, которые нужно проходить несколько раз в год с регулярной коррекцией препаратов специалистом.
В Клинике профессора Горбакова лечение заболеваний двенадцатиперстной кишки подбирают в зависимости от:
- выявленной патологии;
- жалоб пациента;
- степени нарушений органов пищеварительной системы.
Также наши специалисты дают диетические рекомендации, которые помогают улучшить пищеварение, восстановить регуляцию кислотности, нормализовать функции сфинктеров, избежать таких последствий как развитие заболеваний различных органов. При язве двенадцатиперстной кишки (язвенная болезнь) настоятельно рекомендуется консультация невролога или психолога для исключения влияния стрессовых и психоэмоциональных факторов.
Дуоденостаз
Дуоденостаз - это нарушение проходимости двенадцатиперстной кишки механической или функциональной природы. Проявляется симптомами диспепсии (отрыжка, тошнота, рвота желчью, боли в животе спастического характера), явлениями интоксикации (быстрая утомляемость, раздражительность или апатия, значительное похудение). Показано проведение ЭГДС, рентгенологического исследования ДПК с контрастированием, дуоденального зондирования, мезентериальной ангиографии и др. Лечение на начальных стадиях консервативное (прокинетики, спазмолитики, лаваж двенадцатиперстной кишки, витамины), при его неэффективности - оперативное.
Общие сведения
Дуоденостаз - полиэтиологическое заболевание, характеризующееся нарушением прохождения пищевого химуса по начальным отделам тонкого кишечника с дискоординацией перистальтики двенадцатиперстной кишки, ее постепенным расширением, вовлечением в патологический процесс близлежащих органов. Чаще всего впервые проявляется в молодом возрасте (20-40 лет), преимущественно поражает женщин.
В большинстве случаев причиной развития дуоденостаза являются хронические заболевания желудка и двенадцатиперстной кишки, гепатобилиарной системы, поджелудочной железы, опухоли пищеварительного тракта. Но в некоторых случаях органическую причину патологии выявить не удается, что говорит о ее функциональной основе. Для данного заболевания характерны частые ошибки диагностики с последующим принятием неправильной хирургической тактики, поэтому обследованию больных с подозрением на дуоденостаз должно уделяться достаточное внимание.
Причины дуоденостаза
Причинами патологии могут служить различные заболевания пищеварительного тракта: гастриты, язвенная болезнь желудка и язвенная болезнь 12п. кишки, дуоденит, холецистит, панкреатит и прочие. Кроме того, болезнь может развиться на фоне механического препятствия прохождению пищи: при сдавлении ДПК сосудами брыжейки (из-за их аномального расположения), опухолями брюшной полости; при попадании в луковицу двенадцатиперстной кишки камней из желчного пузыря, паразитов; при аномалиях развития ДПК, ее перегибах, спайках.
Достаточно частой причиной заболевания служат операции на желудке, двенадцатиперстной кишке, желчных путях. Не всегда при подозрении на дуоденостаз удается выявить его органическую причину. В этом случае говорят о функциональной природе патологии вследствие вегетативных расстройств, на фоне заболеваний нервной системы, пищеварительного тракта, эндокринных органов.
Классификация
В классификации современные гастроэнтерологи различают первичную форму (если не выявлено других заболеваний, которые могли привести к патологии) и вторичную; дуоденостаз функциональной природы (на фоне расстройства вегетативной иннервации) и механической (при наличии препятствия для продвижения пищевого комка). Кроме того, в течении заболевания различают следующие стадии:
- Компенсация. Изменения моторики ДПК непостоянны, носят временный характер. Может отмечаться спазм одних участков двенадцатиперстной кишки с одновременной релаксацией других, из-за чего нарушается нормальная перистальтика кишки, возможен обратный заброс содержимого в луковицу ДПК.
- Субкомпенсация. Изменения приобретают постоянный характер, в процесс вовлекаются привратник и антральный отдел желудка, из-за застоя в двенадцатиперстной кишке формируется дуоденогастральный рефлюкс, пилорус зияет.
- Декомпенсация. Образуется стойкое расширение нижних отделов двенадцатиперстной кишки, рефлюкс-гастрит с последующим растяжением полости желудка. В дальнейшем эти изменения могут приводить к развитию воспалительного процесса в желчевыводящих путях и поджелудочной железе.
Таким образом, формируется порочный круг - заболевания пищеварительной системы приводят к развитию дуоденостаза, а его прогрессирование ведет к ухудшению течения этих боленей и возникновению другой сопутствующей патологии.
Симптомы дуоденостаза
От начала патологии до развития стадии декомпенсации может пройти от нескольких недель до нескольких лет. Известен случай, когда симптоматика у пациента сохранялась в течение 35 лет, только после этого наступила полная тонкокишечная непроходимость, было проведено оперативное лечение. Однако следует помнить - чем дольше сохраняются симптомы заболевания без надлежащего лечения, тем выше вероятность необратимых изменений в кишечнике и неблагоприятного исхода для больного.
Все симптомы дуоденостаза делятся на две группы: диспепсические и интоксикационные. К диспепсической симптоматике относят боли в животе, тошноту, рвоту, отрыжку и срыгивания, урчание и повышенный метеоризм кишечника. Боли в животе носят приступообразный, спастический характер. Чаще всего боль возникает через некоторое время после еды, ее интенсивность может снижаться после рвоты. Локализация боли - в подложечной области и правом подреберье.
Тошнота может носить изнуряющий характер, вызывать у пациента отвращение к еде. Рвота чаще возникает после еды, в рвотных массах различается примесь желчи. В начальных стадиях заболевания после рвоты наступает облегчение, в стадии декомпенсации боли и тошнота сохраняются даже после рвоты. Пациенты предъявляют жалобы на вздутие живота в эпигастрии, урчание кишечника, неопределенный дискомфорт в верхних отделах брюшной полости.
Симптомы интоксикации связаны с застоем содержимого в ДПК, брожением пищевого комка, всасыванием токсических продуктов в кровоток. Больные жалуются на повышенную утомляемость, апатию либо раздражительность, отсутствие аппетита, истощение и потерю массы тела. Если не начать лечение дуоденостаза вовремя, тяжелейшая интоксикация может привести к поражению почек и сердца, развитию полиорганной недостаточности и летальному исходу.
Диагностика
При подозрении на данную патологию необходима консультация не только гастроэнтеролога, но и хирурга. Дуоденостаз бывает достаточно сложно отличить от другой патологии ЖКТ, в дифференциальной диагностике поможет консультация врача-эндоскописта. При проведении эзофагогастродуоденоскопии отмечается зияние привратника, заброс дуоденального содержимого и желчи в полость желудка, расширение и релаксация двенадцатиперстной кишки. При длительном течении формируются дистрофические изменения в стенке кишки, что приводит к усугублению симптоматики. Для выявления этих изменений проводится эндоскопическая биопсия.
Большое значение в постановке диагноза имеет рентгенография пассажа бария по тонкому кишечнику. В норме при обследовании ДПК возможно замедление продвижения содержимого в местах естественных изгибов кишки, участки антиперистальтики с незначительным ретроградным забросом пищевых масс и дуоденальных соков. При дуоденостазе антиперистальтика будет выраженной, перемещение масс по кишечнику затруднено. Главный критерий дуоденостаза - задержка продвижения контраста из ДПК более чем на 40 секунд.
Релаксационная дуоденография (в условиях гипотонии), антродуоденальная манометрия также подтвердят снижение тонуса кишечной стенки, расширение полости двенадцатиперстной кишки, отсутствие пассажа содержимого в тонкий кишечник. Дуоденальное зондирование с исследованием содержимого двенадцатиперстной кишки поможет определить степень застоя в кишечнике, оценить возможность развития интоксикационного синдрома.
Выяснить механическую причину дуоденостаза позволят такие исследования, как УЗИ органов брюшной полости, ангиография мезентериальных сосудов (мезентерикография). Данные методики помогают обнаружить опухоли, аномальные сосуды, конкременты и спайки, а также оказывают значительную помощь в дальнейшем планировании лечебного процесса, решении вопроса об оперативном лечении.
Лечение дуоденостаза
При обнаружении значительного нарушения проходимости ДПК требуется госпитализация пациента в отделение гастроэнтерологии для более тщательного обследования и консервативного лечения. Начинать с нехирургических методик терапии рекомендуется в любой стадии (в том числе и декомпенсации) - даже при их недостаточной радикальности улучшится состояние кишечника, купируются явления интоксикации, благодаря чему операция переносится пациентом намного легче, а результаты ее будут лучше.
Консервативная терапия включает в себя соблюдение диеты, назначение витаминов и спазмолитиков. Диета заключается в дробных частых приемах пищи, богатой питательными веществами и витаминами, но бедной клетчаткой. Значительно облегчает состояние пациента самомассаж живота, занятия лечебной физкультурой. Умеренные физические нагрузки позволят укрепить мышечный корсет туловища, нормализовать деятельность кишечника. Исследователями отмечено, что достаточно благоприятный эффект на состояние больного оказывает нормализация веса - восстановление жировой прослойки вокруг внутренних органов позволит кишечнику вернуть свое нормальное положение, предотвратить его перегибы, передавливание аномальными сосудами.
Важным элементом терапии дуоденостаза является лаваж кишечника. Для этого в ДПК вводится специальный зонд, по нему несколько раз в сутки вливается 300-350 мл минеральной воды. Улучшенная методика позволяет ввести двупросветный зонд, по одному из каналов которого в кишечник поступает жидкость, а по другому - выводится. Такая процедура позволяет нормализовать эвакуацию содержимого из ДПК, улучшить ее перистальтику, предупредить интоксикацию организма продуктами брожения в кишечнике.
При неэффективности консервативной терапии показана операция, чаще всего это дуоденэктомия с наложением дуоденоеюноанастомоза. Возможно также проведение разнообразных операций по выключению ДПК из процесса продвижения пищевого комка (в частности, резекция желудка по Бильрот II). Перед принятием решения об оперативном лечении должны быть испробованы все возможности консервативной терапии, так как операция в трети случаев не приносит желаемого эффекта.
Прогноз и профилактика
Прогноз более благоприятный при своевременной диагностике и начале лечения патологии, однако во многом зависит от вызвавшей ее причины. При длительном отсутствии лечения прогноз значительно ухудшается, выраженная интоксикация может привести к летальному исходу. Профилактика заключается в соблюдении режима физических нагрузок и питания, своевременном лечении заболеваний, которые могут привести к дуоденостазу.
Дуоденит
Дуоденит - это воспаление слизистой оболочки двенадцатиперстной кишки. При поражениях верхних отделов симптомы заболевания напоминают язвенную болезнь желудка, дуоденит нижних отделов вызывает симптомы, похожие на панкреатит или холецистит. Заболевание сопровождается общей слабостью, болями в области желудка, изжогой, отрыжкой, тошнотой, рвотой. Острое воспаление при соблюдении щадящей диеты (иногда голодания) обычно заканчивается через несколько дней. Повторные заболевания переходят в хроническую форму, осложненную кишечными кровотечениями, перфорацией стенки кишки, развитием острого панкреатита.
МКБ-10


Дуоденит - воспалительное заболевание слизистой оболочки стенки двенадцатиперстной кишики (ДПК). Различают острую и хроническую формы. Острый дуоденит характеризуется выраженными симптомами воспаления, которые полностью стихают после проведенной терапии и не оставляют заметных структурных изменений в слизистой. Хронический дуоденит - заболевание с длительным рецидивирующим течением, характеризующееся развитием очагов воспаления в слизистой с последующей патологической перестройкой ее структуры. Является самым распространенным поражением двенадцатиперстной кишки. 94% всех воспалительных процессов в ДПК приобретают хроническое течение. Хронический дуоденит более чем в два раза чаще возникает у мужчин, чем у женщин.
Причины дуоденита
Причинами первичного воспаления специалисты в сфере современной гастроэнтерологии считают нарушения питания, употребление продуктов, раздражающих слизистую ЖКТ (кислое, копченое, острое, жареное); алкоголь, курение, злоупотребление кофе. Клинические случаи первичного дуоденита встречаются намного реже, чем вторичные процессы (развившиеся в результате другой патологии).
В качестве причин вторичного дуоденита рассматриваются инфицирование ДПК Helicobacter Pylori, хронические гастриты различной этиологии язвенная болезнь ДПК, нарушения кровоснабжения двенадцатиперстной кишки, ухудшение трофики, иннервации и тканевого дыхания в стенке кишки. Патологию могут провоцировать хронические заболевания кишечника и пищеварительных органов: печени, поджелудочной железы (колиты, гепатит и цирроз печени, острые и хронические панкреатиты различной этиологии, воспалительные заболевания брыжейки и др).
Патогенез
Механизм развития воспаления ДПК связан с повреждением слизистой стенки кишки поступающим из желудка гиперацидным соком. Повышенная кислотность в совокупности со снижением защитных свойств стенки кишки приводят к раздражению, а затем и воспалению слизистой. Если острое воспаление протекает без ярко выраженной симптоматики, то оно перерастает в хронический процесс, приобретает циклическое рецидивирующее течение, в стенке кишки начинаются дегенеративные и атрофические процессы.
В случае вторичного дуоденита основным патогенетическим звеном развития заболевания является дуоденостаз - следствие функциональных расстройств пищеварения, недостаточная перистальтика, спаечные процессы, компрессионная непроходимость ДПК. Хронические заболевания печени, желчного пузыря и поджелудочной железы вызывают нарушения ферментного баланса, что провоцирует изменение гомеостаза внутренней среды кишечника, снижает защитные свойства эпителия слизистой, становится основой хронического воспаления. Поражение дуденального сосочка, как правило, является результатом патологических процессов в желчных протоках.
Хронический дуоденит классифицируется по нескольким признакам. По происхождению различают первичный и вторичный процессы, по локализации очагов воспаления - бульбарный, постбульбарный, локальный или диффузный варианты патологии. По эндоскопической картине выделяют эритематозный, геморрагический, атрофический, эрозивный, узелковый дуодениты. По степени структурных изменений рассматривают поверхностный, интерстициальный, атрофический типы болезни. Существуют также особые формы (специфические дуодениты: туберкулезный, при болезни Уиппла, иммунодефицитный, грибковый, при амилоидозе кишечника, при болезни Крона и др.). Клиническая классификация включает в себя:
- Хронический ацидопептический бульбит, как правило сочетающийся с гастритом типа В.
- Хронический дуоденит в сочетании с энтеритом и разного рода энтеропатиями.
- Дуоденит, как результат дуоденостаза.
- Локальный процесс (околососочковый дивертикулит, воспаление сосочка).
Симптомы дуоденита

Симптоматика различается для разных клинических форм заболевания. Ацидопептический дуоденит, ассоциированный с антральным бактериальным гастритом нередко сопутствует язвенной болезни желудка и двенадцатиперстной кишки, что обуславливает наличие язвоподобного синдрома - выраженная болезненность в эпигастрии на голодный желудок, в ночные часы или через пару часов после приема пищи.
Дуоденит, сочетанный с энтеритом проявляется в первую очередь кишечными симптомами (нарушения пищеварения, диспепсия, синдром нарушения всасывания). При дуоденостазе характерен выраженный болевой синдром - приступообразные, распирающего и скручивающего характера, боли в эпигастральной области, либо в правой половине живота, ощущение вздутия, урчание в животе, горькая отрыжка, тошнота и рвота с желчью.
При локальном поражении нарушается отток желчи, в результате возникает симптоматика дискинезии желчных путей. Болезненность в области проекции ДПК может иррадиировать в правое или левое подреберье, приобретать опоясывающий характер. Характерно развитие признаков желтухи, легкая желтизна кожи (для холестатической желтухи характерен коричневатый оттенок) и склер, осветленный вплоть до белого (при полной обтурации желчевыводящих путей) стул. В крови - билирубинемия.
Для продолжительного хронического процесса характерно нарушение синтеза секретина, энкефалинов и других гастроинтерстициальных ферментов. Это связано с снижением секреторных свойств эпителия слизистой вследствие ее дистрофии. Эти пептиды крайне важны в пищеварительной деятельности, и их недостаточность приводит к глубоким расстройствам не только органов пищеварительного тракта, но и других систем организма, вплоть до нарушений со стороны вегетативной и центральной нервной системы.
Существует несколько клинических форм заболевания. При язвенноподобной форме отмечается «ночная» и «голодная» боль в эпигастрии или в области проекции ДПК тянущего характера без иррадиаций. Купируется приемом пищи и приемом антацидных препаратов и гастропротекторов. Часто бывает изжога и горькая отрыжка. При гастритоподобной форме отмечается боль практически через 15-20 минут после приема пищи, диспепсический синдром - тошнота, рвота, отрыжка, бурчание в животе, понос, метеоризм, отсутствие аппетита.
При холецистоподобной и панкреатоподобной формах боль острая, выраженная, располагается в правом или левом подреберье, склонна к иррадиации, протекает по типу желчной колики, присутствуют признаки холестаза, диспепсические расстройства. У пациентов с нейро-вегетативной формой на первый план выступают вегетативные астеноневротические расстройства, депинг-синдром - следствия дуоденальной гормональной недостаточности. Смешанная форма сочетает признаки разных клинических форм дуоденитов. Бессимптомная форма выявляется при функциональных методах диагностики при обследовании по поводу других патологий.

Диагностировать дуоденит можно на основании эндоскопической картины при гастроскопии. Дополнительными методами диагностики являются
- рентгенография желудка и двенадцатиперстной кишки
- исследование желудочного сока - биохимическое и определение рН
- биохимическое исследование крови
- копрограмма
При подозрении на озлокачествление пораженных участков слизистой проводят исследование биоптата.
Лечение дуоденита
Лечение хронических дуоденитов осуществляется врачом-гастроэнтерологом, различается в зависимости от их клинической формы. При ацидопептическом хроническом дуодените лечение подразумевает комплексное действие по трем направлениям: эрадикация хеликобактерий; защита слизистой: снижение секреции соляной кислоты (блокаторы протонной помпы, Н2-блокаторы, антациды) и гастропротекция (обволакивающие препараты); восстановление пищеварения с помощью ферментных препаратов.
При дуодените с энтеритом лечение обострения в первую очередь направлено на исключение из рациона продуктов, которые плохо перевариваются (в первую очередь молоко, злаки), применение ферментных препаратов для восстановления пищеварительной функции кишечника, нормализация кишечной флоры. В периоды ремиссии показано правильное сбалансированное питание. Лечебно-профилактические мероприятия должны осуществляться с учетом клинического варианта хронического дуоденита и характера сопутствующих заболеваний.
При дуодените на фоне дуоденостаза всегда направлено на искоренение причины непроходимости двенадцатиперстной кишки. Функциональный дуоденостаз лечат консервативно - частое питание маленькими порциями с исключением продуктов, способствующих секреции желчи, препараты, связывающие желчь, лекарственные средства, способствующие регуляции моторики кишечника. Эффективно дуоденальное зондирование с промыванием ДПК.
В случаях стойких обтураций в результате выраженных спаек, механических преград, а также при функциональной непроходимости, неподдающейся терапевтическому лечению, показана операция. Лечение дуоденальной непроходимости всегда проводят в стационарных условиях, чтобы предупредить возможные тяжелые осложнения.
Первичная профилактика дуоденитов - это правильное сбалансированное питание, отказ от курения и умеренность в употреблении алкоголя. Своевременное выявление и лечение болезней ЖКТ, применение лекарственных средств строго по назначению. Профилактика рецидивов заключается в регулярном наблюдении и ежегодном амбулаторном обследовании, санаторно-курортном лечении. Прогноз при регулярном наблюдении и своевременном лечении благоприятен, при дуодените, обусловленном дуоденостазом после мероприятий, направленных на ликвидацию застоя, происходит стухание воспалительной симптоматики и, как правило, излечение.
Язвенная болезнь 12п. кишки
Язвенная болезнь 12-ти перстной кишки - это заболевание двенадцатиперстной кишки хронического рецидивирующего характера, сопровождающееся образованием дефекта в ее слизистой оболочке и расположенных под ней тканях. Проявляется сильными болями в левой эпигастральной области, возникающими через 3-4 часа после еды, приступами «голодных» и «ночных» болей, изжогой, отрыжкой кислотой, часто рвотой. Наиболее грозные осложнения - кровотечение, прободение язвы и ее злокачественное перерождение. Диагностика включает гастроскопию с биопсией, рентгенографию желудка, уреазный дыхательный тест. Основные направления лечения - эрадикация хелокобактерной инфекции, антацидная и гастропротективная терапия.



Язвенная болезнь двенадцатиперстной кишки - это хроническое заболевание, характеризующееся возникновением язвенных дефектов слизистой ДПК. Протекает длительно, чередуя периоды ремиссии с обострениями. В отличие от эрозивных повреждений слизистой, язвы представляют собой более глубокие дефекты, проникающие в подслизистый слой стенки кишки. Язвенная болезнь двенадцатиперстной кишки встречается у 5-15% населения (статистика колеблется в зависимости от региона проживания), чаше встречается у мужчин. Язва двенадцатиперстной кишки в 4 раза более распространена, чем язва желудка.
Причины

Современная теория развития язвенной болезни считает ключевым фактором в ее возникновении инфекционное поражение желудка и двенадцатиперстной кишки бактериями Helicobacter Pylori. Эта бактериальная культура высевается при бактериологическом исследовании желудочного содержимого у 95% больных с язвой двенадцатиперстной кишки и у 87% пациентов, страдающих язвенной болезнью желудка.
Однако инфицирование хеликобактериями не всегда приводит к развитию заболевания, в большинстве случаев имеет место бессимптомное носительство. Факторы, способствующие развитию язвенной болезни двенадцатиперстной кишки:
- алиментарные нарушения - неправильное, нерегулярное питание;
- частые стрессы;
- повышенная секреция желудочного сока и пониженная активность гастропротективных факторов (желудочных мукопротеинов и бикарбонатов);
- курение, в особенности натощак;
- продолжительный прием лекарственных препаратов, имеющих ульцерогенный (язвогенерирующий) эффект (чаще всего это препараты группы нестероидных противовоспалительных средств - анальгин, аспирин, диклофенак и др.);
- гастринпродуцирующая опухоль (гастринома).
Язвы двенадцатиперстной кишки, возникающие в результате приема лекарственных средств или сопутствующие гастриноме, являются симптоматическими и не входят в понятие язвенной болезни.
Язвенная болезнь различается по локализации:
- ЯБ желудка (кардии, субкардиального отдела, тела желудка);
- пептическая пострезекционная язва пилорического канала (передней, задней стенки, малой или большой кривизны);
- язва двенадцатиперстной кишки (луковичная и постбульбарная);
- язва неуточненной локализации.
По клинической форме выделяют острую (впервые выявленную) и хроническую язвенную болезнь. По фазе выделяют периоды ремиссии, обострения (рецидив) и неполной ремиссии или затухающего обострения. Язвенная болезнь может протекать:
- латентно (без выраженной клиники),
- легко (с редкими рецидивами),
- среднетяжело (1-2 обострения в течение года)
- тяжело (с регулярными обострениями до 3х и более раз в год).
Непосредственно язва двенадцатиперстной кишки различается:
- По морфологической картине: острая или хроническая язва.
- По размеру: небольшого (до полусантиметра), среднего (до сантиметра), крупного (от одного до трех сантиметров) и гигантского (более трех сантиметров) размера.
Стадии развития язвы: активная, рубцующаяся, «красного» рубца и «белого» рубца. При сопутствующих функциональных нарушениях гастродуоденальной системы также отмечают их характер: нарушения моторной, эвакуаторной или секреторной функции.
Симптомы
У детей и лиц пожилого возраста течение язвенной болезни иногда практически бессимптомное либо с незначительными проявлениями. Такое течение чревато развитием тяжелых осложнений, таких как перфорация стенки ДПК с последующим перитонитом, скрытое кровотечение и анемия. Типичная клиническая картина язвенной болезни двенадцатиперстной кишки - это характерный болевой синдром.
Боль чаще всего умеренная, тупая. Выраженность боли зависит от тяжести заболевания. Локализация, как правило, с эпигастрии, под грудиной. Иногда боль может быть разлитой в верхней половине живота. Возникает зачастую ночью (в 1-2 часа) и после продолжительных периодов без приема пищи, когда желудок пуст. После приема пищи, молока, антацидных препаратов наступает облегчение. Но чаще всего боль возобновляется после эвакуации содержимого желудка.
Боль может возникать по несколько раз в день на протяжении нескольких дней (недель), после чего самостоятельно проходить. Однако с течением времени без должной терапии рецидивы учащаются, и интенсивность болевого синдрома увеличивается. Характерна сезонность рецидивов: обострения чаще возникают весной и осенью.
Осложнения
Основные осложнения язвы двенадцатиперстной кишки - это пенетрация, перфорация, кровотечение и сужение просвета кишки. Язвенное кровотечение возникает, когда патологический процесс затрагивает сосуды желудочной стенки. Кровотечение может быть скрытым и проявляться только нарастающей анемией, а может быть выраженным, кровь может обнаруживаться в рвоте и проявляться при дефекации (черный или с кровавыми прожилками кал). В некоторых случаях произвести остановку кровотечения можно в ходе эндоскопического исследования, когда источник кровотечения иногда удается прижечь. Если язва глубокая и кровотечение обильное - назначают хирургическое лечение, в остальных случаях лечат консервативно, корректируя железодефицит. При язвенном кровотечении пациентам прописан строгий голод, питание парентеральное.

Перфорация язвы двенадцатиперстной кишки (как правило, передней стенки) приводит к проникновению ее содержимого в брюшную полость и воспалению брюшины - перитониту. При прободении стенки кишки обычно возникает резкая режуще-колющая боль в эпигастрии, которая быстро становится разлитой, усиливается при смене положения тела, глубоком дыхании. Определяются симптомы раздражения брюшины (Щеткина-Блюмберга) - при надавливании на брюшную стенку, а потом резком отпускании боль усиливается. Перитонит сопровождается гипертермией. Это - экстренное состояние, которое без должной медицинской помощи ведет к развитию шока и смерти. Перфорация язвы - это показание к срочному оперативному вмешательству.
Пенетрация язвы - это глубокий дефект, поражающий стенку кишки с проникновением в смежные органы (печень или поджелудочную железу). Проявляется интенсивной болью колющего характера, которая может локализоваться в правом или левом подреберье, иррадиировать в спину в зависимости от месторасположения пенетрации. При изменении положения боль усиливается. Лечение в зависимости от тяжести консервативное, при отсутствии результата - оперативное.
Стеноз двенадцатиперстной кишки возникает при выраженном отеке изъязвленной слизистой или формировании рубца. При сужении просвета возникает непроходимость (полная или частичная) двенадцатиперстной кишки. Зачастую она характеризуется многократной рвотой. В рвотных массах определяется пища, принятая задолго до приступа. Также из симптоматики характерна тяжесть в желудке (переполнение), отсутствие стула, вздутие живота. Регулярная рвота способствует снижению массы тела и обменным нарушениям, связанным с недостаточностью питательных веществ. Чаще всего консервативное лечение ведет к уменьшению отечности стенок и расширению просвета, но при грубых рубцовых изменениях стеноз может приобрести постоянный характер и потребовать оперативного вмешательства.

При опросе выявляется характер болевого синдрома, его связь с приемами пищи, сезонность приступов, сопутствующая симптоматика. Наиболее информативными методами диагностики являются:
- Гастроскопия. Эндоскопическое исследование слизистых оболочек желудка и двенадцатиперстной кишки дает детальную информацию о локализации язвы и ее морфологических особенностях, выявляет кровотечение и рубцовые изменения. При ФГДС возможно произвести биопсию тканей желудка и ДПК для гистологического исследования.
- Рентген желудка. При рентгенологическом обследовании с контрастным веществом язвенная болезнь двенадцатиперстной кишки проявляется, как дефект стенки (бариевая смесь проникает в язву и это видно на рентгенограмме), обнаруживается стеноз кишки, перфорации и пенетрации язв.
- Выявление хеликобактерной инфекции. Для выявления инфицированности хеликобактериями применяют ПЦР-диагностику и уреазный дыхательный тест.
- Лабораторные методы. При лабораторном исследовании крови можно обнаружить признаки анемии, которая говорит о наличии внутреннего кровотечения. На скрытую кровь исследуют также каловые массы. При дуоденальном зондировании получают данные о состоянии среды ДПК.
Лечение язвенной болезни двенадцатиперстной кишки
Лечение язвы двенадцатиперстной кишки проводится строго по назначению врача-гастроэнтеролога, самолечение недопустимо в связи с тем, что самостоятельный прием препаратов, способствующих избавлению от боли ведет стуханию симптоматики и латентному развитию заболевания, что грозит осложнениями. Медикаментозная терапия язвенной болезни двенадцатиперстной кишки включает в себя меры по эрадикации Helicobacter и заживлению язвенных дефектов (чему способствует понижение кислотности желудочного сока).
- Для подавления хеликобактерной инфекции применяют антибиотики широкого спектра действия (метронидазол, амоксициллин, кларитромицин), проводят антибиотикотерапию с течение 10-14 дней.
- Для снижения секреторной деятельности желудка оптимальными препаратами являются ингибиторы протонной помпы - омепразол, эзомепразол, ланзопразол, рабепразол. С той же целью применяют средства, блокирующие Н2-гистаминовые рецепторы слизистой желудка: ранитидин, фамотидин. В качестве средств, понижающих кислотность желудочного содержимого, применяют антациды.
- Гелевые антациды с анестетиками эффективны и в качестве симптоматически препаратов - облегчают боль, обволакивая стенку кишки.
- Для защиты слизистой применяют гастропротективные средства: сукральфат, препараты висмута, мизопростол.
При неэффективности консервативного лечения или в случае развития опасных осложнений прибегают к оперативному лечению. Операция заключается в иссечении или ушивании язвы двенадцатиперстной кишки. При необходимости для понижения секреции проводят ваготомию.
Меры профилактики развития язвенной болезни двенадцатиперстной кишки:
- своевременное выявление и лечение хеликобактерной инфекции;
- нормализация режима и характера питания;
- отказ от курения и злоупотребления алкоголем;
- контроль за принимаемыми лекарственными средствами;
- гармоничная психологическая обстановка, избегание стрессовых ситуаций.
Неосложненная язвенная болезнь при должном лечении и соблюдении рекомендаций по диете и образу жизни имеет благоприятный прогноз, при качественной эрадикации - заживление язв и излечение. Развитие осложнений при язвенной болезни утяжеляет течение и может вести к угрожающим жизни состояниям.
Бульбиты
Бульбит: причина заболевания, диагностика и лечение
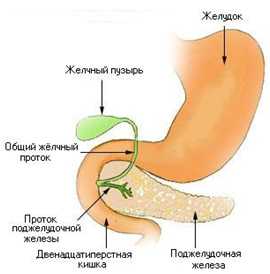
Бульбит - это разновидность дуоденита (воспалительного поражения двенадцатиперстной кишки). Заболевание представляет собой хроническое или острое воспаление слизистой ДПК - так называемой луковицы, которая прилегает к желудку. Чаще всего бульбит сопровождается другими заболеваниями ЖКТ - дуоденогастральным рефлюксом, гастритом, а также патологией гепатобилиарной системы. Редко бульбит носит изолированный характер.
Если своевременно не обратиться к врачу, не сделать гастроскопию, не пройти курс лечения и не обращать внимания на симптомы, высока вероятность развития язв ДПК.
4 вида бульбита
При нормальном функционировании ЖКТ пища после первичной обработки попадает из желудка в ДПК. В ее луковице открываются протоки поджелудочной железы и желчного пузыря. В результате среда меняет свойства и становится щелочной. Пищеварительный процесс продолжается под воздействием ферментов поджелудочной железы. При нарушениях работы ЖКТ возникает один из четырех видов бульбита:
- Острый бульбит подразумевает воздействие на слизистую различных агрессивных сред - лекарственных препаратов, алкоголя, токсических веществ и т.д.
- Причина развития хронической формы бульбита - гастрит, вызванный наличием инфекции геликобактер пилори. Реже его появление связано с лямблиозом, глистной инвазией, аутоиммунными поражениями, например, болезнью Крона. Пищевая аллергия не является причиной возникновения хронического бульбита, как думают многие.
- Катаральный бульбит возникает при нерегулярном питании, постоянных стрессах, чрезмерном приеме алкоголя, наличии геликобактерной инфекции. Все это приводит к нарушению кислотного баланса и к постоянному раздражению слизистой двенадцатиперстной кишки.
- Эрозивный бульбит возникает как следствие катарального. Если воздействие раздражающих факторов продолжается долгое время, возникают эрозии - поверхностный дефект слизистой.
Симптомы и диагностика бульбита
При бульбите возникают боли в околопупочной и эпигастральной областях. Боли носят ноющий характер и возникают приблизительно через полтора часа после еды, сопровождаются тошнотой, тяжестью в желудке, снижением аппетита.
Чтобы подтвердить диагноз бульбит, можно сделать гастроскопию, провести уреазный дыхательный тест, а также взять биопсийный материал для определения наличия бактерии геликобактер пилори.
Лечение бульбита в Клинике профессора Горбакова
Комплексное лечение и индивидуальный подход - вот основные принципы, которыми руководствуются врачи Клиники Горбакова при выборе методов лечения для каждого пациента. Специалисты разрабатывают диету, назначают медикаментозную терапию. Пациенту выписывают препараты, которые снижают кислотность, регулируют моторику ЖКТ, а также те, которые обладают обволакивающим действием. При необходимости назначают лечение геликобактерной и паразитарной инфекций. В некоторых случаях пациента осматривает иммунолог, который выписывает дополнительные укрепляющие препараты.
Бульбит - это воспалительное заболевание отдела двенадцатиперстной кишки. В подавляющем большинстве случаев оно ассоциировано с другими заболеваниями желудочно-кишечного тракта. Без правильного лечения на месте воспаления может сформироваться язва. Если вас мучают какие-либо симптомы дисфункции органов пищеварения, то незамедлительно обращайтесь к гастроэнтерологу и пройдите рекомендуемое обследование.
Бульбит - это разновидность дуоденита (воспалительного поражения двенадцатиперстной кишки). Заболевание представляет собой хроническое или острое воспаление слизистой дуодена - так называемой луковицы. Чаще всего бульбит сопровождается другими заболеваниями желудочно-кишечного тракта - дуоденогастральным рефлюксом, гастритом, а также патологией гепатобилиарной системы. Редко бульбит носит изолированный характер.
Если своевременно не обратиться к врачу, не сделать гастроскопию, не пройти курс лечения и не обращать внимания на симптомы, высока вероятность развития язв двенадцатиперстной кишки.
Виды бульбита
При нормальном функционировании органов пищеварения пища после первичной обработки попадает из желудка в ДПК. В ее луковице открываются протоки поджелудочной железы и желчного пузыря. В результате среда меняет свойства и становится щелочной. Пищеварительный процесс продолжается под воздействием ферментов поджелудочной железы. При нарушениях работы ЖКТ возникает один из видов бульбита:
- Острый бульбит подразумевает воздействие на слизистую различных агрессивных сред - лекарственных препаратов, алкоголя, токсических веществ и других.
- Причина развития хронической формы бульбита - гастрит, вызванный наличием инфекции хеликобактер пилори. Реже его появление связано с лямблиозом, глистной инвазией, аутоиммунными поражениями, например, болезнью Крона. Пищевая аллергия не является причиной возникновения хронического бульбита, как думают многие.
- Катаральный бульбит возникает при нерегулярном питании, постоянных стрессах, чрезмерном приеме алкоголя, наличии хеликобактерной инфекции. Все это приводит к нарушению кислотного баланса и к постоянному раздражению слизистой двенадцатиперстной кишки.
- Эрозивный бульбит возникает как следствие катарального. Если воздействие раздражающих факторов продолжается долгое время, возникают эрозии - поверхностный дефект слизистой.
Симптомы бульбита
При бульбите возникают боли в околопупочной и эпигастральной областях, которые носят ноющий характер и возникают приблизительно через полтора часа после еды. Они сопровождаются тошнотой, тяжестью в желудке, снижением аппетита.
Диагностика бульбитов
Основные методы, используемые в диагностике бульбитов, следующие:
- - наиболее информативный метод, который помогает определить или исключить заболевание. Такая эндоскопическая процедура определяет, есть ли воспалительные процессы на слизистой, развились ли эрозии, язвы двенадцатиперстной кишки, дуодено-гастральный рефлюкс. Исследование проводится на голодный желудок с возможной предварительной седацией пациента (под наркозом, что позволяет забыть о некотором дискомфорте, связанным с этой процедурой).
- Исследование биопсийного материала либо дыхательного уреазного теста помогает определить наличие инфекции хеликобактер, которая очень часто является причиной рецидивирующего воспалительного процесса.
- Рентгенологические исследования (проводятся реже).
Лечение бульбитов
На этом этапе важно исключить стрессовые факторы, которые влияют на психоэмоциональное состояние пациента. Большинство заболеваний успешно излечивается курсами медикаментозной терапии, которые нужно проходить несколько раз в год с регулярной коррекцией препаратов специалистом, который также подскажет, где сделать гастроскопию для контроля эффективности лечения.
Комплексная терапия и индивидуальный подход - вот основные принципы, которыми руководствуются врачи Клиники Горбакова при выборе методов лечения для каждого пациента. Специалисты разрабатывают диету, назначают медикаментозную терапию. Пациенту выписывают препараты, которые снижают кислотность, регулируют моторику ЖКТ, а также те, которые обладают обволакивающим действием. При необходимости назначают лечение хеликобактер пилори и паразитарной инфекций. В некоторых случаях пациента осматривает иммунолог, который выписывает дополнительные общеукрепляющие препараты, эндокринолог, если есть сопутствующая эндокринная патология, и другие специалисты.
Читайте также:
- Синдром Лютембаше (Lutembacher)
- Неатеросклеротическая веретеновидная аневризма головного мозга на КТ, МРТ, ангиограмме
- Эффективность неотложной помощи при травмах глаза. Результаты
- Этмологическая психиатрия. История этмологической психиатрии
- Психологический портрет будущего идеального мужа. Какой он идеальный мужчина?
