Болезни вертебрального происхождения. Виды спондилогенных заболеваний
Добавил пользователь Валентин П. Обновлено: 21.01.2026
Для цитирования: Патогенетическая терапия хронических спондилогенных кохлеовестибулярных нарушений. РМЖ. 2012;9:454.
Кохлеовестибулярные нарушения (КВН) являются одной из причин наиболее частых обращений к неврологу и оториноларингологу. По данным ряда исследований, частота выявления больных с КВН в России составляет более 0,001 [1,2]. Исследователи регистрируют неуклонный рост числа больных различными формами КВН, в большинстве случаев имеющих сосудистую природу. Головокружение и расстройство равновесия беспокоят до 30% людей старших возрастных групп [1,2].
Литература
1. Кунельская Н.Л. Лечебная тактика при кохлеовестибулярных нарушениях на фоне дисциркуляторной энцефалопатии: Сборник докладов Московского научно-практического общества оториноларингологов. 2010. № 1. С. 20-25.
2. Морозова С.В. Диагностика и лечение головокружения // Фарматека. 2009. № 15. С. 36-42.
3. Афанасьева C.А., Горбачева Ф.Е. Изолированное системное головокружение // Неврологический журнал. 2003. № 4. С. 36-40.
4. Рождественский А.С. Спондилогенные нарушения гемодинамики в вертебрально-базилярной системе: диагностика и лечение: дис. . докт. мед. наук. М., 2007. 257 с.
5. Кукушкин М.Л. Боль в спине: мишени для патогенетической терапии // РМЖ. 2011. № 30. С. 1862-1868.
6. Небожин А.И., Тардов М.В. Новые возможности оценки функциональных состояний кровотока в краниальной венозной системе // Мануальная терапия. 2008. № 4 (32). С. 13-17.
7. Ситель А.Б., Кузьминов К.О., Бахтадзе М.А. Влияние дегенеративно-дистрофических процессов в шейном отделе позвоночника на нарушения гемодинамики в вертебрально-базилярной системе // Мануальная терапия. 2010. № 1(37). С. 10-21.
8. Скворцов Д.В. Клинический анализ движений. Стабилометрия. М.: НМФ «МБН», 2000. 188 с.
9. Усачев В.И., Мохов Д.Е. Стабилометрия в постурологии: метод. рек. СПб., 2004. 20 с.
10. Гаже П.-М., Вебер Б. Постурология. Регуляция и нарушение равновесия тела человека. СПб.: Издательский дом СПбМАПО, 2008. 316 с.
11. Norre M.E. Relevance of function tests in the diagnosis of vestibular disorders // Clin. Otolaringol. 1994. Oct. № 19 (5). Р. 33-40.
12. Лихачев С.А., Качинский А.Н. Значение некоторых показателей статической стабилометрии // Вестник оториноларингологии. 2011. № 2. С. 33-37.
13. Singleton C.K., Martin P.R. Molecular mechanisms of thiamine utilization // Curr. Mol. Med. 2001. Vol. 1. № 2. P. 197-207.
14. Ba A. Metabolic and structural role of thiamine in nervous tissues // Cell. Mol. Neurobiol. 2008. Vol. 28. № 7. P. 923-931.
15. Gibson G.E., Zhang H. Interactions of oxidative stress with thiamine homeostasis promote neurodegeneration // Neurochem. Int. 2002. Vol. 40. № 6. P. 493-504.
16. Mooney S., Leuendorf J.E., Hendrickson C. et al. Vitamin B6: along known compound of surprising complexity // Molecules. 2009. Vol. 14. № 1. P. 329-351.
17. Markle H.V. Cobalamin // Crit. Rev. Clin. Lab. Sci. 1996. Vol. 33.
18. Franca D.S., Souza A.L., Almeida K.R., Dolabella S.S., Martinelli C., Coelho M.M. B vitamins induce an antinociceptive effect in the acetic acid and formaldehyde models of nociception in mice // Eur J Pharmacol. 2001. Vol. 421. P. 157-164.
19. Xue-Song Song, Zhi-Jiang Huang, Xue-Jun Song. Thiamine Suppresses Thermal Hyperalgesia, Inhibits Hyperexcitability, and Lessens Alterations of Sodium Currents in Injured, Dorsal Root Ganglion Neurons in Rats //Anesthesiology. 2009. Vol. 110. P. 387-400.
Вертебральная поясничная боль: полифакторное происхождение, симптоматология, принципы лечения
Боль в спине, знакомая почти каждому человеку, чаще всего связана с поражением пояснично-крестцового отдела позвоночника. Развитию хронической вертебральной, в том числе поясничной боли, способствуют большие физические нагрузки и наоборот - отсутствие адекватных нагрузок, неблагоприятные метеорологические факторы (особенно перманентные, связанные с неудовлетворительными условиями труда и быта), врожденная или приобретенная патология опорно-двигательного аппарата и позвоночного столба, а также наличие избыточного веса и остеопороза. По распространенности в нашей стране хроническая вертебральная боль относится к числу массовых проблем здоровья населения.
Поясничная вертебральная боль, помимо первичного поражения позвоночника, может иметь "вневертебральное" происхождение - за счет вторичного вовлечения костно-хрящевых и нервных структур позвоночного столба.
Основные факторы и клинические формы поражения позвоночника
К первичным факторам поражения позвоночника - в частности, его пояснично-крестцового отдела - относятся очаговые или распространенные вертебральные изменения, связанные с самостоятельно возникшей патологией позвоночного столба. Среди них основным является дистрофический вертебральный процесс (остеохондроз позвоночника).
Вторичные факторы поражения связаны с наличием экстравертебрального патологического процесса, также приводящего к развитию очаговых или распространенных изменений в позвоночнике. Наибольшее клиническое значение среди них имеют остеопороз и метастатическое поражение позвоночника.
Первый фактор (остеопороз) отличается значительной распространенностью среди женщин среднего, пожилого и старческого возраста. В то же время остеопороз позвоночника чаще всего протекает без развития неврологических расстройств, в связи с чем его клинические проявления редко являются поводом для неврологического наблюдения. Второй фактор (метастатическое поражение) во много раз превышает частоту первичных опухолей позвоночника. В ряде случаев вертебральные нарушения метастатического происхождения попадают в сферу наблюдения невролога еще до установления диагноза основного заболевания. Схема - факторы и клинические формы первичного и вторичного поражения позвоночника - представлена на рис. 1.
Рис. 1. Схема: факторы и клинические формы первичного и вторичного поражения позвоночника
1. Патогенетические проявления дистрофического вертебрального процесса:
2. Патогенетические/саногенетические проявления дистрофического вертебрального процесса:
II. Патогенетический фактор: аномалии развития позвоночника
Остеохондропатия - болезнь Шейерманна - Мау ("юношеский кифоз")
Патогенетические проявления: дисплазия тел позвонков; изменения межпозвоночных дисков
Клинические проявления: грудной кифоз ("круглая спина"); ограничение подвижности позвоночника; хроническая вертебральная боль Стеноз позвоночного канала
Патогенетические проявления: компрессия корешков конского хвоста
Клинические проявления: каудогенная перемежающаяся хромота; моно-, полирадикулярные двигательные и чувствительные расстройства
Травма позвоночника
Патогенетические проявления: повреждение связочных структур; нарушение целостности отростков и дуг позвонков; спондилолистез (смещение одного позвонка относительно другого)
Клинические проявления: острая, подострая и хроническая вертебральная боль; ограничение подвижности позвоночника; резидуальные неврологические расстройства; при нестабильности позвонков - компрессионные двигательные, чувствительные и тазовые расстройства
нарушения структуры и соотношение позвонков
Остеопороз позвоночника
Патогенетические проявления: деформация тел позвонков (иногда принимающих форму "рыбьих позвонков"); перелом позвонков, часто без развития компрессионных неврологических нарушений
Клинические проявления: хроническая вертебральная боль; грудной кифоз; ограничение подвижности позвоночника
Анкилозирующий спондилоартрит (болезнь Бехтерева)
Патогенетические проявления: асептическое воспаление тканей крестцово-подвздошных и межпозвоночных сочленений; анкилозирование позвоночника; остеопороз позвоночника; возможен перелом поясничных позвонков с развитием компрессии конского хвоста
Клинические проявления: ограниченная и болезненная подвижность позвоночника и грудной клетки; при пере- ломе поясничных позвонков - развитие компрессионных неврологических расстройств (двигательных, чувствительных, тазовых, включая импотенцию)
Эпидуральный абсцесс (ятрогенный)
Патогенетические проявления: образование экссудата; перифокальный отек; компрессия конского хвоста
Клинические проявления: локальная вертебральная боль; корешковая боль; компрессионные двигательные, чувствительные и тазовые расстройства
воспалительное поражение позвонков и эпидурального пространства
Остеомиелит позвоночника. Эпидуральный абсцесс. Туберкулезный спондилит
Патогенетические проявления: деструкция тела позвонка (при остеомиелите и туберкулезном спондилите); образование гранулем (при туберкулезе); образование экссудата; перифокальный отек; компрессия структур позвоночного канала - спинномозговых корешков, сосудов, спинного мозга или конского хвоста
Клинические проявления: локальная вертебральная боль; корешковая боль; компрессионные, двигательные, чувствительные и тазовые расстройства
Экстрамедуллярные опухоли позвоночного канала (чаще всего менингиома и невринома)
Патогенетические проявления: медленно развивающееся объемное образование, вызывающее смещение и компрессию структур позвоночного канала - спинномозговых корешков, сосудов, спинного мозга
Клинические проявления: локальная вертебральная боль; корешковая боль; компрессионные двигательные, чувствительные и тазовые расстройства
опухолевое поражение позвоночника и структур позвоночного канала
Метастатическое поражение позвоночника при раке мо- лочной железы, легкого, предстательной железы, опухолей другой локализации
Патогенетические проявления: патологические переломы позвонков; прорастание опухоли в позвоночный канал; смещение и компрессия спинномозговых корешков, сосудов, спинного мозга
Клинические проявления: локальная вертебральная боль; корешковая боль; компрессионные двигательные, чувствительные и тазовые расстройства
Клинические проявления патологии пояснично-крестцового отдела позвоночника
В неврологической практике дифференциация форм вертебрального поражения начинается с определения вертебрального синдрома, с учетом особенностей которого проводится установление основного заболевания. Клинические проявления патологии пояснично-крестцового отдела позвоночника представляют собой 3 группы вертебральных синдромов (рис. 2):
Рис. 2 . Схема: вертебральные синдромы при поражении пояснично-крестцового отдела позвоночника
Болевые (рефлекторные) синдромы
Вертебральная боль + ограничение подвижности позвоночника:
Корешковые синдромы (монорадикулопатии)
Вертебральная боль и ограничение подвижности позвоночника + корешковая боль и симптомы выпадения чувствительности/ сухожильных рефлексов/ движений в зоне иннервации спинномозгового корешка, чаще всего:
Полирадикулярный компрессионный синдром
Вертебральная и корешковая боль, ограничение подвижности позвоночника + полирадикулярные нарушения чувствительности/ движений/тазовых функций:
Болевые (рефлекторные) синдромы
Болевые (рефлекторные) синдромы пояснично-крестцовой области, не сопровождающиеся очаговой неврологической симптоматикой, могут проявляться:
Рис. 3 . Клинические различия болевых синдромов пояснично-крестцовой области
Корешковые синдромы (радикулопатии)
Корешковые синдромы (радикулопатии), вызванные поражением пояснично-крестцового отдела позвоночника, встречаются реже болевых поясничных синдромов. О наличии радикулопатии свидетельствуют симптомы выпадения чувствительной, рефлекторной и двигательной функций определенного спинномозгового корешка.
Проявления пояснично-крестцовых радикулопатий:
1) боль в поясничной области, иррадиирующая в ногу (вплоть до стопы);
2) гиперестезия или парестезия (чувство покалывания, ползания "мурашек") - преимущественно в зоне боли;
3) гипестезия/гипалгезия - в основном в дистальном отделе иннервации корешка (наружный/внутренний край стопы);
4) асимметрия (за счет снижения) или отсутствие ахиллова и коленного рефлексов;
5) снижение мышечной силы - главным образом в мышцах-разгибателях.
Наиболее распространенные формы пояснично-крестцовых радикулопатий связаны с поражением пятого поясничного (L5) и первого крестцового (S1) спинномозговых корешков. Клинические различия данных радикулопатий касаются зон локализации боли и чувствительных расстройств, а также наличия ахиллова рефлекса, исчезающего при радикулопатии S1 (рис. 4).
Рис. 4. Клинические различия наиболее распространенных форм вертебральных корешковых синдромов
Клинические особенности остеохондроза позвоночника
В подавляющем большинстве случаев развитие поясничных болевых и корешковых синдромов вызвано остеохондрозом позвоночника, особенно часто затрагивающим сочленения двух нижних поясничных позвонков и основания крестца (межпозвоночные диски LIV-LV, LV -SI).
Основные клинические проявления остеохондроза позвоночника, в разной степени ограничивающие двигательную активность больного, включают рецидивирующую или хроническую вертебральную боль, болезненную подвижность позвоночника, а также монорадикулярные неврологические расстройства.
Течение клинических проявлений остеохондроза позвоночника чаще всего циклическое - с чередованием периодов обострения и ремиссии (полной или частичной). Обострения, как правило, носят сезонный характер (осень и весна). Наибольшая частота обострения заболеваний приходится на пятое десятилетие жизни. В большинстве случаев развитие обострений вертебральной патологии бывает предсказуемым - при нарушении режима, ограничивающего физические нагрузки и исключающего охлаждение.
Самой характерной клинической особенностью остеохондроза позвоночника как заболевания с хроническим, многолетним течением является неизбежность постепенного "затихания" вертебральной боли (обычно на рубеже 5-6-го десятилетий жизни). Данная особенность остеохондроза позвоночника обусловлена переходом текущего дистрофического процесса в заключительную стадию, стабилизирующую положение костных и мягкотканных структур позвоночного столба. В связи с этим регресс вертебральной боли часто сопровождается еще большим ограничением подвижности позвоночника. Сохраняющиеся после 50 лет боль и ограничения повседневной двигательной активности больного чаще всего бывают связаны с предшествующей травмой, иной формой поражения позвоночника или артралгией вследствие остеоартроза тазобедренного сустава.
Наиболее неблагоприятной формой проявлений поясничного остеохондроза является развитие дискогенной компрессии структур позвоночного канала, в частности - конского хвоста, угрожающей тяжелыми неврологическими осложнениями и инвалидизацией больного. Компрессия структур позвоночного канала также может быть связана с вторичными формами поражения позвоночника (рис. 1).
Признаки острой компрессии структур позвоночного канала (в том числе конского хвоста):
Клинические особенности вторичного поражения позвоночника
Симптоматическая вертебральная боль, вызванная вторичным поражением позвоночника, в самом начале своего развития может протекать аналогично проявлениям остеохондроза позвоночника. Наличие данной боли часто становится поводом для проведения физиотерапии, способной еще больше усугубить проявления основного заболевания.
Установлению симптоматического характера вертебральной боли способствуют:
Принципы лечения
Анальгетические средства
Основными анальгетическими средствами для устранения вертебральной боли являются нестероидные противовоспалительные препараты (НПВП). НПВП, как и другие обезболивающие препараты, обычно самостоятельно принимаются больными при усилении и возобновлении боли. Однако длительное применение анальгетических средств, повышающее риск развития осложнений лекарственной терапии, предусматривает контролируемое врачом применение НПВП.
На сегодняшний день в арсенале практикующего врача имеется широкий ряд НПВП, относящихся по механизму действия к "неселективным" противовоспалительным препаратам - блокирующим фермент циклооксигеназу (ЦОГ) и "селективным" - блокирующим изофермент ЦОГ-2. Эти препараты существенно различаются между собой соотношением преимуществ и недостатков, соответственно - выраженностью и продолжительностью лечебных эффектов и вызываемыми побочными действиями. Вероятно, более предпочтительными для больных с вертебральной болью (по доступности, эффективности и меньшей вероятности побочных эффектов) являются: среди "неселективных" НПВП - диклофенак, ибупрофен и кетопрофен, а среди "селективных" - мелоксикам.
Способы применения НПВП: Диклофенак - внутрь 100-150 мг/сут (обычные таблетированные формы 25-50 мг, форма ретард - 100 мг); внутримышечно или подкожно; ректально; местно.
Ибупрофен - внутрь 1200 мг/сут; местно.
Кетопрофен - внутрь 150-300 мг/сут (обычная таблетированная форма 50 мг, форма ретард - 150 мг); внутримышечно; ректально; местно.
Мелоксикам - внутрь 7,5-15 мг/сут (однократно); внутримышечно; ректально.
Общим правилом для НПВП является применение пероральных форм во время или сразу после еды с достаточным количеством воды.
Длительность применения НПВП зависит от выраженности и продолжительности вертебральной боли. При остро возникшей боли в спине бывает достаточно кратковременного (в течение нескольких дней) применения НПВП. При наличии интенсивной, особенно корешковой боли, период применения одного и того же НПВП обычно составляет не менее 3-4 недель.
Наиболее вероятные побочные эффекты НПВП связаны с их воздействием на желудочно-кишечный тракт. Меньшая частота развития желудочной и кишечной диспепсии, а также желудочно-кишечного кровотечения отмечается при использовании мелоксикама.
Витамины группы В
Применение нейротропных витаминов группы В - распространенный в клинической практике метод лечения больных с поражением периферической нервной системы, в том числе неврологическими проявлениями остеохондроза позвоночника. Для проведения так называемой витаминотерапии традиционно использовался способ попеременного введения растворов тиамина (витамина В1), пиридоксина (витамина В6) и цианокобаламина (витамина В12) - по 1-2 мл внутримышечно с ежедневным чередованием каждого препарата - в течение 2-4 недель. Недостатки такой схемы уже давно известны: недостаточные дозы и необходимость частых инъекций приводят к низкому комплайенсу.
В настоящее время чаще применяется поликомпонентный препарат "Мильгамма", каждая ампула которого содержит по 100 мг тиамина, пиридоксина и 1000 мкг цианокобаламина, а также лидокаин, обеспечивающий местноанестезирующий эффект при внутримышечном введении препарата. Мильгамма, обладающая антиноцицептивным (вероятно, серотонинергическим) действием, применяется при острой, рецидивирующей и хронической вертебральной боли. Ввиду установленного влияния Мильгаммы на процессы регенерации нервных волокон и миелиновой оболочки, данный препарат особенно широко используется при вертебральных и экстравертебральных формах поражения периферической нервной системы.
Мильгамма композитум - для перорального приема, включает бенфотиамин (жирорастворимая форма витамина В1, сохраняющая свою фармакологическую активность после всасывания в желудочно-кишечном тракте) и пиридоксин, наличие этих двух компонентов является необходимым условием для дальнейшей терапии в течение 6 недель, после курсовой терапии препаратом "Мильгамма".
Схема терапии:
Мильгамма - внутримышечно 2 мл, ежедневно, в течение 10 или 15 дней.
Мильгамма композитум - внутрь, по 1 драже 3 раза в день, в течение 6 недель.
Немедикаментозные методы лечения
При обострении вертебральной боли и ее обратном развитии наряду с медикаментозным лечением попеременно и в различной последовательности проводятся физиотерапия (включая массаж), иглотерапия и мануальная терапия. Одновременно с этим должна проводиться постепенная, не усиливающая выраженности боли, двигательная активизация, являющаяся для больного действенным методом "самопомощи", а вне обострения - методом предупреждения хронической вертебральной боли.
Хирургические методы лечения
Хирургические методы лечения вертебральной патологии могут носить плановый или экстренный характер. Плановый порядок проведения хирургического вмешательства определяется относительно стабильной клиникой вертебральной патологии, требующей радикального удаления или доступной для хирургического воздействия.
Целями проведения подобных операций (на поясничном уровне) являются:
При принятии решения о проведении хирургического лечения - радикального, но значительно более дорогостоящего, - необходимо учитывать:
1) определенную вероятность возобновления вертебральной боли (в том числе в области других позвонков) после проведения хирургической операции;
2) возможность постепенного самопроизвольного ослабления и даже полного регресса вертебральной боли без проведения хирургического вмешательства;
3) существенную зависимость результатов хирургического лечения, даже методически успешных операций, от преморбидного статуса больного: послеоперационное сохранение и возобновление вертебральной боли характерно для больных с ипохондрическими и депрессивными расстройствами, алкогольной зависимостью, а также имеющих сопутствующую соматическую патологию.
Необходимость проведения экстренного хирургического вмешательства возникает при остром развитии неврологических расстройств, обусловленных компрессией спинного мозга и конского хвоста. При отсутствии радикального лечения, на фоне дальнейшего нарастания спинномозговой и полирадикулярной симптоматики, возможно развитие необратимых неврологических нарушений. Однако проведенная в экстренном порядке хирургическая операция позволяет устранить остро возникшую компрессию спинного мозга, его сосудов и конского хвоста, а также обеспечить восстановление двигательных, чувствительных и тазовых функций.
Болезни вертебрального происхождения. Виды спондилогенных заболеваний
предоставляем актуальную медицинскую информацию от ведущих специалистов, помогая врачам в ежедневной работе
Статья посвящена вопросам этиологии, диагностики и лечения спондилогенного остеоартроза
Для цитирования. Подымова И.Г. Спондилогенный остеоартроз: этиология, диагностика и лечение // РМЖ. Болевой синдром. 2015. С. 9-11.
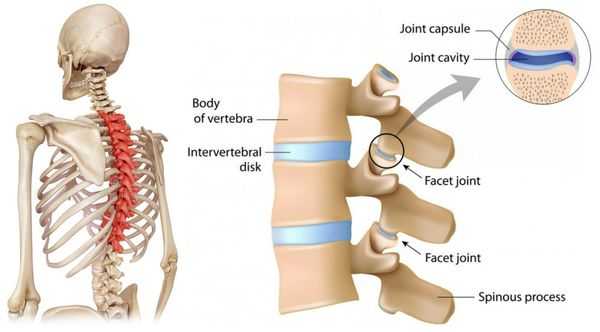
Спондидогенный остеоартроз (спондилоартроз) - дегенеративное заболевание позвоночника, связанное с преимущественным поражением фасеточных (межпозвонковых) суставов. Распространенность спондилоартроза увеличивается с возрастом. В 85-90% случаев данным заболеванием страдают мужчины и женщины пожилого возраста - после 60-65 лет [2]. Однако спондилоартроз можно встретить и в 25-30 лет. Чаще всего поражаются шейные позвонки, реже - поясничные и грудные.
Этиология и патогенез
При спондилоартрозе в первую очередь поражаются фасеточные (дугоотросчатые) суставы. У дугоотросчатых суставов синовиальная капсула богато иннервируется суставными нервами, являющимися ветвями задних ветвей спинномозговых нервов, и малыми добавочными нервами от мышечных ветвей. Фасеточные суставы вследствие их вертикальной ориентации оказывают очень небольшое сопротивление при компрессионных воздействиях, особенно при флексии. В условиях экстензии на дугоотросчатые суставы приходится от 15 до 25% компрессионных сил, которые могут нарастать при дегенерации диска и сужении межпозвоночного промежутка [5]. Итак, по сравнению с другими суставами тела фасеточные суставы имеют свои особенности. Это во-первых, чрезвычайно богатая иннервация, во-вторых, близость расположения к спинальным элементам позвоночного канала. Богатая иннервация, включающая обильные вегетосоматические связи, обусловливает наличие местных и отраженных болей, в основе которых лежат дегенеративные изменения синовиальных суставов.
Спондилоартроз любой локализации развивается в том случае, если возникает функциональная перегрузка. Естественно, перегрузка чаще отмечается у лиц старших возрастных групп, поскольку у них и анатомо-функциональные резервы меньше, и нарушения формы позвоночника чаще. Распределение сил тяжести в нормальном позвоночном двигательном сегменте, включающем в себя 3-суставной комплекс, происходит следующим образом: от 70 до 88% приходится на его передние отделы, а от 12 до 30% - на задние, главным образом межпозвонковые (фасеточные) суставы, хотя оба отдела позвоночника испытывают на себе нагрузку при воздействии любых сил. Изменение положения суставных фасеток приводит к перераспределению сил тяжести внутри позвоночного двигательного сегмента с увеличением механической нагрузки на хрящевые поверхности. При поражении дисков, с которых чаще всего начинаются дегенеративные изменения в позвоночнике, весовая нагрузка постепенно переходит на межпозвонковые суставы, достигая от 47 до 70%. Такая перегрузка суставов ведет к последовательным изменениям в них: синовииту с накоплением синовиальной жидкости между фасетками, дегенерации суставного хряща, растягиванию капсулы суставов и подвывихам в них. Продолжающаяся дегенерация вследствие повторных микротравм, весовых и ротаторных перегрузок ведет к периартикулярному фиброзу и формированию субпериостальных остеофитов, увеличивающих размеры верхних и нижних фасеток, которые приобретают грушевидную форму. В конце концов суставы резко дегенерируют, почти полностью теряют хрящ. Довольно часто этот процесс дегенерации проходит асимметрично, что проявляется неравномерностью нагрузок на фасеточные суставы. Сочетание изменений в диске и фасеточных суставах приводит к резкому ограничению движений в соответствующем двигательном сегменте позвоночника.
В состав позвоночного сегмента входят не только хрящевой диск между смежными позвонками и дугоотросчатые суставы, но и соединяющие их связки и мышцы: межпоперечные, межостистые и мышцы-вращатели. Эти мышцы под влиянием импульсов из пораженного позвоночного сегмента, особенно из задней продольной связки, рефлекторно напрягаются, формируется мышечно-тонический синдром [3].
В молодом возрасте спондилоартроз встречается редко. Развитию спондилоартроза в этом случае обычно предшествуют травма, гипермобильность сегментов позвоночника или врожденные аномалии скелета: сакрализация — срастание первого крестцового и пятого поясничного позвонков; люмбализация — утрата взаимосвязи первого крестцового позвонка с крестцом и образование дополнительного поясничного позвонка; незаращение дужек поясничных позвонков; нарушение суставного тропизма — асимметричное расположение дугоотросчатых суставов [2].
Клиническая картина
Особенности анатомического строения фасеточных суставов обусловливают наиболее частое их поражение в шейном (55%) и поясничном (31%) отделах позвоночника. При спондилоартрозе боль усиливается при разгибании и уменьшается при сгибании. Боль может иррадиировать паравертебрально, в плечо, ягодицу. Исходящая из межпозвонковых суставов отраженная боль носит латерализованный, диффузный, трудно локализуемый, склеротомный характер распространения. Иногда боль иррадиирует в конечность, но не распространяется ниже локтевого сгиба или подколенной ямки. Фасеточная боль может быть более или менее схваткообразной. Характерно появление кратковременной утренней скованности, длящейся 30-60 мин, и нарастание боли к концу дня. Боль усиливается от длительного стояния, разгибания, особенно, если оно сочетается с наклоном или ротацией в больную сторону, при перемене положения тела из лежачего в сидячее и наоборот. Разгрузка позвоночника - легкое его сгибание, принятие сидячего положения, использование опоры (стойка, перила) - уменьшает боль [3].
Характерные признаки болевого синдрома, обусловленного спондилоартрозом:
- начало боли связано с ротацией и разгибанием позвоночника;
- боль имеет латерализованный диффузный характер;
- иррадиация боли не распространяется далеко от зоны поражения;
- характерна утренняя скованность;
- боль усиливается в статичных положениях;
- разминка, разгрузка позвоночника уменьшают боль.
Диагностика
При осмотре обнаруживаются сглаженность шейного и/или поясничного лордоза, ротация или искривление позвоночника в шейно-грудном или пояснично-крестцовом отделах. Отмечается напряжение паравертебральных мышц, квадратной мышцы спины на больной стороне. Можно обнаружить локальную болезненность над пораженным суставом. Пальпаторно определяется напряжение мышц вокруг межпозвонкового сустава. В отличие от корешкового синдрома симптомы выпадения для спондилоартроза не характерны. Иногда в хронических случаях выявляется некоторая слабость выпрямителей позвоночника и мышц подколенной ямки.
Таким образом, клиническими особенностями, имеющими диагностическое значение, являются боль в позвоночнике, усиливающаяся при экстензии, и ротации с локализованной болезненностью в проекции дугоотросчатого сустава [1, 4].
При рентгенологическом исследовании и компьютерной томографии выявляют гипертрофию межпозвонковых суставов, наличие на них остеофитов. При активном артрозе с помощью радионуклидной сцинтиграфии обнаруживают накопление изотопа в межпозвонковых суставах.
Окончательный диагноз спондилогенного остеоартроза устанавливается после диагностической параартикулярной блокады местным анестетиком. Уменьшение боли в спине после блокады подтверждает диагноз спондилоартроза.
Лечение
Учитывая ведущую патогенетическую роль в развитии спондилоартроза дегенеративно-дистрофических процессов межпозвонковых суставов, целесообразно использовать структурно-модифицирующую терапию (хондроитин сульфат и глюкозаминсульфат) - препараты, способствующие замедлению дегенерации хрящевой ткани. Применение хондропротекторов является оправданным уже на ранних этапах развития данной патологии [2]. Поскольку хондропротекторы относятся к медленно действующим препаратам, их следует принимать достаточно долго. Эффект обычно проявляется через 2-8 нед. от начала лечения и сохраняется в течение 2-3 мес. после прекращения терапии [3].
В лечении боли при спондилоартрозе хорошо себя зарекомендовали нестероидные противоспалительные препараты (НПВП), оказывающие обезболивающее и противовоспалительное действие. Механизм действия НПВП заключается в подавлении фермента циклооксигеназы (ЦОГ), который играет ведущую роль в синтезе простагландинов, усиливающих воспалительный процесс и непосредственно участвующих в формировании болевых ощущений.
Все НПВП делятся по механизму действия на препараты, подавляющие синтез ЦОГ-1 и ЦОГ-2 , т. е. неселективные, и на средства, селективно подавляющие синтез ЦОГ-2. Блокирование ЦОГ-1 обусловливает основные побочные эффекты НПВП, среди которых на первом месте стоит поражение желудочно-кишечного тракта (ЖКТ). Селективные НПВП ассоциированы с меньшим риском НПВП-гастропатий.
Одним из представителей селективных НПВП является Либерум (мелоксикам), относящийся к группе производных оксикамовой кислоты. Изолированное ингибирование фермента ЦОГ-2 позволяет Либеруму (мелоксикам) сочетать выраженную анальгетическую и противовоспалительную активность с низким риском желудочно-кишечных осложнений.
Наличие двух лекарственных форм и разных дозировок Либерума позволяет врачу оптимально подобрать путь введения и дозу препарата с учетом диагноза и состояния пациента.
Для купирования острого болевого синдрома применяют внутримышечные инъекции. При этом упаковка Либерума по 5 ампул позволяет проводить терапию до 5 дней без дополнительной покупки препарата в сравнении с упаковкой по 3 ампулы, что создает определенное удобство для пациента. В дальнейшем лечение продолжают с применением пероральных форм. Время полувыведения Либерума составляет 20-24 ч [6], поэтому его назначают 1 р./сут в дозе 7,5 мг или 15 мг в зависимости от интенсивности боли и степени выраженности воспалительного процесса. Однократный прием препарата повышает комплаентность пациента.
Поскольку Либерум (мелоксикам) превосходит по безопасности традиционные НПВП в плане развития патологии ЖКТ, то его назначение особенно важно пациентам, имеющим факторы риска НПВП-гастропатий [3].
При развитии рефлекторного мышечно-тонического синдрома показано назначение миорелаксантов. Миорелаксанты, устраняя мышечное напряжение, прерывают порочный круг: боль - мышечный спазм - боль. Лечение миорелаксантами начинают с обычной терапевтической дозы и продолжают при сохранении болевого синдрома, как правило, курс лечения составляет несколько недель.
При значительной боли в спине выполняются лечебные блокады с введением местных анестетиков и глюкокортикоидных гормонов в полость фасеточных суставов.
Из немедикаментозного лечения с целью уменьшения болевых ощущений используются магнитотерапия, синусоидально-модулированные токи, ионогальванизация с обезболивающими средствами (прокаин или лидокаин), фонофорез с гидрокортизоном для снятия отека и воспаления, массаж и лечебная гимнастика.
При неэффективности консервативной терапии применяют хирургическое лечение. Наиболее эффективным методом лечения, признанным во всем мире, является радиочастотная денервация (деструкция), при которой патологический процесс устраняется путем воздействия электромагнитного поля волновой частоты в непосредственной близости от пораженного сустава. При этой методике возможно воздействие сразу на несколько больных сегментов позвоночника. Эта процедура при эффективности в 80% случаев не требует применения общего наркоза и разреза на коже, а длится порядка 30 мин, после чего пациент примерно через 1 ч самостоятельно покидает клинику. Радиочастотная деструкция медиальных ветвей задних корешков спинномозговых нервов (фасеточная ризотомия) эффективно денервирует фасеточные сочленения и обеспечивает длительное, высококачественное обезболивание. Удачная фасеточная ризотомия, как правило, обеспечивает обезболивание более чем на 1 год.
Профилактика
В основе профилактики спондилоартроза лежит комплекс мероприятий, направленных на уменьшение нагрузок на позвоночник:
- поддержание нормальной массы тела;
- отказ от подъема тяжестей;
- избегание травм позвоночника, в т. ч. и спортивных;
- правильно организованное рабочее место, исключающее нефизиологическое положение позвоночника;
- сон на ортопедическом матрасе с небольшой подушкой;
- регулярные занятия физкультурой, направленные на увеличение объема движений в позвоночнике и укрепление мышечного каркаса спины.
Дорсопатия - симптомы и лечение
Что такое дорсопатия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тихонова Игоря Витальевича, вертебролога со стажем в 14 лет.
Над статьей доктора Тихонова Игоря Витальевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Дорсопатии — это группа заболеваний костно-мышечной системы и соединительной ткани, ведущим симптомокомплексом которых является боль в туловище и конечностях невисцеральной этиологии. [9] [10]
Дорсопатия нижней части спины — поражения пояснично-крестцового отдела позвоночника, спинного мозга и паравертебальных структур данной области.
В клинических рекомендациях, посвященных дорсопатиям, нередко встречается термин «неспецифическая» дорсалгия, который обозначает боль, связанную со скелетно-мышечными расстройствами (суставно-связочными или миофасциальными) без признаков поражения поясничных и крестцовых корешков и «специфических» повреждений позвоночника (спондилолистез, остеопороз, опухоли, спондилоартропатии, спондилёз и др.). Выделение «неспецифической» боли в спине удобно и оправдано в большинстве случаев боли внизу спины. [9] [11] По МКБ-10 «неспецифическая» дорсалгия кодируется шифром М54.5 «Боль внизу спины».
Почему болит спина. Этиология
По данным ряда отечественных и зарубежных авторов [2] [4] [6] [14] около 80% случаев возникновения боли в спине вызвано мышечными дисфункциями.
Факторы, способствующие возникновению: значительные погрешности рационального двигательного режима, несоблюдение эргономических особенностей профессии, игнорирование регулярных физических упражнений, восполняющих дефицит движений.
Остеохондроз
Когда причины боли в спине и ограничения подвижности точно не известны, специалисты диагностируют "остеохондроз позвоночника". Но это устаревший диагноз, который используют только в России и странах СНГ. В этом случае рекомендуется дополнительная диагностика.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы дорсопатии
Основным симптомом «неспецифической» дорсопатии нижней части спины является боль, которая может локализоваться непосредственно в пояснично-крестцовой области, а также распространяться в ягодицы, нижние конечности (включая стопы), паховую область. Вторым по распространенности является миофасциальный синдром, сопровождающийся ощущениями мышечного напряжения, скованности внизу спины. Частое сопутствующее явление в подобных случаях — ограничение подвижности в определенных отделах позвоночника (функциональное блокирование). [4] [7]
При наличии клинически значимой межпозвонковой грыжи, спондилолистеза, спондилёза, миелопатии поясничного отдела симптомами могут стать онемение, жжение, «прострел», парез нижних конечностей.
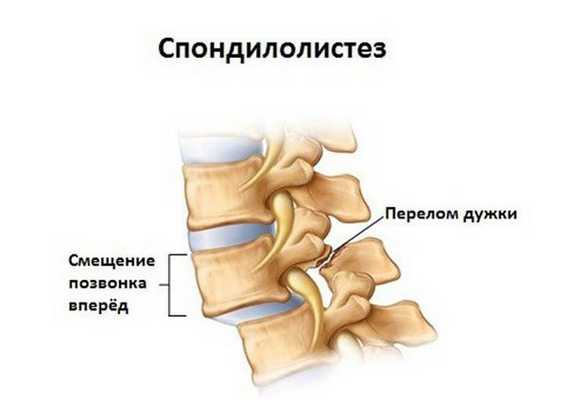
Редко встречающиеся «специфические» дорсопатии могут сопровождаться разнообразными системными симптомами основного заболевания (онкологического, инфекционного, ревматического и др.), имеющего в своих проявлениях болевой синдром внизу спины.
Патогенез дорсопатии
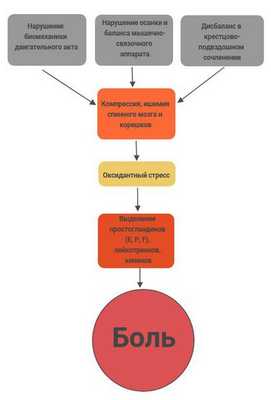
Патогенез дорсопатии нижней части спины до 80% обусловлен биомеханическими нарушениями позвоночника (растяжение, функциональное блокирование), примерно 10% случаев патогенез заключается в возрастных изменениях фасеточных суставов и межпозвонковых дисков, в 4% — в грыже межпозвонкового диска, в 4% — в остеопорозе, вызывающим перелом позвонков, в 3% — стенозе поясничного отдела позвоночника. Остальные причины патогенеза дорсопатии нижней части спины составляют суммарно 1% случаев. [2]
Спондилёз
При спондилёзе происходят дегенеративные изменения в позвонках и межпозвонковых дисках. Точные причины этого процесса неизвестны, но важную роль играет возраст. В зависимости от того, какие структуры позвонка затронуты, может сдавливаться корешок (развивается радикулопатия), или сужается спинномозговой канал (миелопатия). Эти состояния проявляются болью в спине и в области, к которой подходят нервы из поражённого корешка; а также неврологическими нарушениями — слабостью и онемением.
Классификация и стадии развития дорсопатии
По Международной классификации болезней десятого пересмотра (МКБ-10) дорсопатии делятся на:
1. деформирующие дорсопатии, вызванные деформацией позвоночника, дегенерациями межпозвонковых дисков без их протрузии, спондилолистезами;
2. дегенерации межпозвонковых дисков с протрузиями, сопровождающиеся болевыми синдромами;
3. симпаталгические дорсопатии;
Дорсопатии нижней части спины также можно классифицировать на:
1. первичные:
- дегенеративные изменения в межпозвонковых дисках, дугоотростчатых связках, мышцах;
2. вторичные:
- врожденные аномалии (spina bifida);
- травмы;
- спондилолистез;
- артриты;
- висцеральная патология;
- заболевания мочеполовой системы;
- другие болезни (остеопороз, опухоли, инфекции, психические заболевания). [10]
В зависимости от продолжительности заболевания разделяют три стадии: [2]
1. острое течение (до 6 недель);
2. подострое течение (от 6 до 12 недель);
3. хроническое течение (более 12 недель).
По локализации дороспатия нижней части спины делится на:
1. люмбалгию — боль в поясничном отделе позвоночника;
2. люмбоишиалгию — боль в пояснице, распространяющаяся в ногу;
3. сакралгию — боль в крестцовом отделе;
4. кокцигодинию — боль в области копчика. [6]
Дорсопатия шейного отдела позвоночника
Шейный отдел позвоночника обладает большой подвижностью и может испытывать как статические нагрузки во время сидячей работы, так и динамические — при ДТП или спортивных травмах. Боль в шее чаще всего вызвана мышечным напряжением. Реже она встречается при сдавлении нервного корешка, в этом случае боль может отдавать в руку и сопровождается её слабостью и онемением.
Дорсопатия грудного отдела позвоночника
Грудной отдел малоподвижен из-за рёбер. Боль здесь вызвана длительной статической нагрузкой на мышцы.
Дорсопатия поясничного отдела позвоночника
Поясничный отдел позвоночника подвергается значительной нагрузке веса тела, а также страдает при поднятии тяжестей. Боль чаще всего вызвана мышечным спазмом, но нередко к ней приводит сдавление нервного корешка и сужение позвоночного канала. Боль отдаёт в пах и ногу, в которой может возникнуть слабость или онемение.
Осложнения дорсопатии
В случае несвоевременного и/или неквалифицированного лечения осложнениями дорсопатии нижней части спины могут являться: [8] [11] [12]
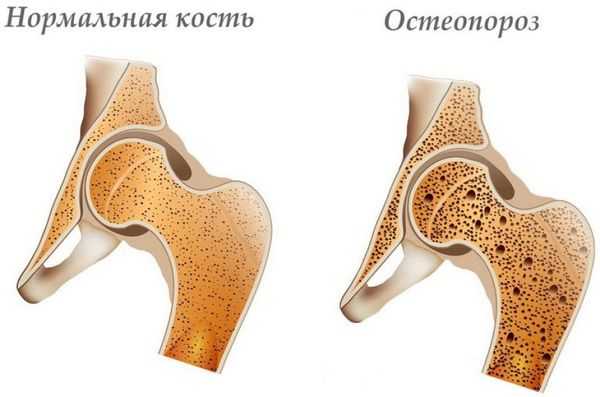
- увеличение продолжительности (хронизация) болевого синдрома;
- прогрессирование дистрофических изменений позвоночника (спондилоартроз; пролапс, протрузия, экструзия межпозвонкового диска; остеопороз);
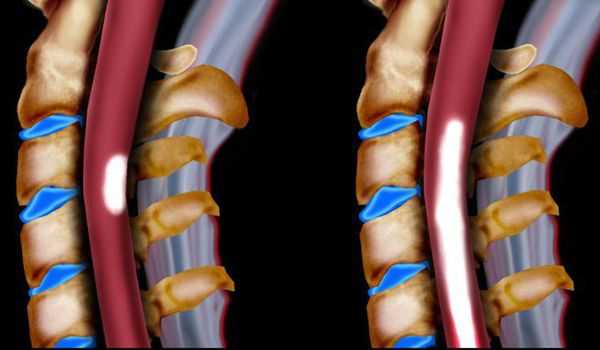
- поражение спинного мозга (миелопатия) и нервных корешков пояснично-крестцового уровня с развитием сенсорных, моторных, смешанных неврологических нарушений в нижних конечностях (корешковые синдромы);
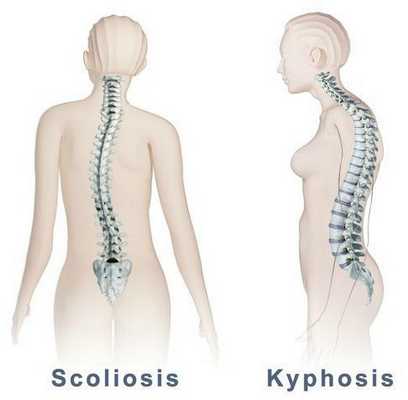
- усиление гипертонуса паравертебральных мышц нижней части спины с возможным формированием вторичного функционального сколиоза;
- возникновение вторичных психоэмоциональных нарушений (тревога, депрессия) при продолжительности болевого синдрома от 1-3 месяцев.
Спондилоартроз
При воспалении позвонковых структур из-за их старения или механического повреждения возникает спондиоартроз. Основные симптомы заболевания: ограничение амплитуды движений в позвоночнике, боль в его повреждённом сегменте и тревожно-депрессивные состояния. На начальной стадии боль может длиться несколько минут, на последней без квалифицированного лечения — практически круглосуточно.
Диагностика дорсопатии
Классическим подходом к первичной диагностике дорсопатии является: [2] [6] [9] [11]
- сбор жалоб и анализ анамнестических данных пациента;
- нейроортопедическое обследование (мануальная диагностика);
- нейровизуализационные методы (рентгенография, МРТ пояснично-крестцового отдела позвоночника);
- нейрофизиологические исследования (стимуляционная, игольчатая электромиография; мигательный рефлекс; Н-рефлекс; соматосенсорные вызванные потенциалы и др.);
- использование шкал, тестов и опросников (визуальная аналоговая шкала, индекс мышечного синдрома, Освестровский опросник при болях внизу спины, опросник Роланда-Морриса; шкала пятибалльной оценки вертеброневрологической симптоматики; самооценка уровня тревожности Спилбергера-Ханина; шестибалльная оценка мышечной силы; опросники нейропатической боли DN4 и PainDETECT и многие другие).
Лечение дорсопатии
Лечение «неспецифической» дорсопатии, по современным данным отечественных и зарубежных исследователе, должно заключаться в мультидисциплинарной медицинской реабилитации, краткосрочной целью которой является коррекция ведущего симптомокомплекса, долгосрочной — снижение/купирование возникших осложнений. [1] [3] [5] [6] [7] [8] [13] [14]
Среди большого количества существующих подходов к лечению «неспецифической» дорсопатии предпочтение стоит отдавать методам с высоким уровнем доказательности (А, В):
Медикаментозное лечение
Лекарства, как правило, применяется симптоматически. При выраженном болевом синдроме — селективные ЦОГ-2 нестероидные противовоспалительные препараты коротким курсом в виде внутреннего, парентерального, ректального применения с учетом противопоказаний. Центральные миорелаксанты — при выраженном миофасциальном синдроме.
Мануальная терапия и массаж
Используются в большинстве случаев «неспецифической» дорсопатии для устранения ведущей причины заболевания — функционального блокирования суставов пояснично-крестцового отдела позвоночника, миофасциального гипертонуса.
Физиотерапевтическое лечение
Самым эффективным методом является чрескожная электронейростимуляция, которая назначается на паравертебральную область нижней части спины в анальгетическом и/или миорелаксирующем режиме.
Лечебная физкультура (ЛФК)
Проводится инструктором/врачом - ЛФК индивидуально и в группах. Направлена на обучение рациональному двигательному режиму, формирование «мышечного корсета» нижней части спины, снижение страха перед активными движениями у пациентов с хронической болью, возвращение пациента к привычной бытовой и профессиональной двигательной активности.
Психологическая коррекция
В случае сопутствующих психоэмоциональных нарушений назначается когнитивно-поведенческая терапия. Проводится клиническим психологом/психотерапевтом индивидуально и в группах.
Хирургический метод
Консультация нейрохирурга с возможным оперативным лечением межпозвонковой грыжи должна проводиться в случае неэффективности консервативного лечения, прогрессировании неврологических осложнений, возникновении компрессионной миелопатии, радикулопатии с развитием нарушения функции мочеиспускания, дефекации.
Народные методы лечения дорсопатии
Эффективность и безопасность методов народной медицины научно не доказана. Они могут отсрочить обращение к врачу, а без своевременной диагностики и адекватной терапии патологии костно-мышечной системы прогрессируют, и боль может стать хронической.
Прогноз. Профилактика
В случаях «специфической» дорсопатии прогноз будет напрямую зависеть от основного заболевания.
При «неспецифических» дорсопатиях в большинстве случаев благоприятный прогноз на выздоровление зависит от правильного своевременного лечения.
Самой действенной профилактикой дорсопатий является соблюдение рационального двигательного режима, регулярное выполнение физических упражнений (под контролем тренера), избегание переохлаждений, лечение сопутствующих заболеваний, своевременное обращение к квалифицированному специалисту — врачу-вертеброневрологу, мануальному терапевту. [5] [12]
Вертеброгенная торакалгия - симптомы и лечение
Что такое вертеброгенная торакалгия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Новикова Юрия Олеговича, мануального терапевта со стажем в 41 год.
Над статьей доктора Новикова Юрия Олеговича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Вертеброгенная торакалгия (ВТ) — это болевой синдром, возникающий вследствие дистрофических поражений грудного отдела позвоночного столба. Обычно она обусловлена поражением рёберно-позвоночных и рёберно-поперечных суставов и их капсул.
Многие авторы считают, что боль в спине возникает не только вследствие дистрофических изменений позвоночника (чаще всего остеохондроза и спондилоартроза), но и миофасциальной патологии (нарушения работы мышечного аппарата). [2] [4] [10] [11]
Рассматривая ВТ как возникающий хронический алгический (болевой) синдром вследствие дистрофических поражений позвоночника, исследователи установили, что на развитие и течение заболевания оказывают влияние множество факторов, которые при дальнейшем прогрессировании теряют свою специфичность. [1]
Спровоцировать возникновение ВТ могут следующие факторы:
- травмы и опухоли позвоночного столба;
- протрузии (очень редко грыжи) межпозвонковых дисков;
- всевозможные нарушения осанки (сколиоз, кифоз и другие);
- стато-динамические перегрузки;
- отражённые боли при патологии внутренних органов, которые распространяются по вегетативным образованиям и проецируются в определённые зоны спины;
- психоэмоциональные перегрузки;
- метеолабильность (метеочувствительность).
Симптомы вертеброгенной торакалгии
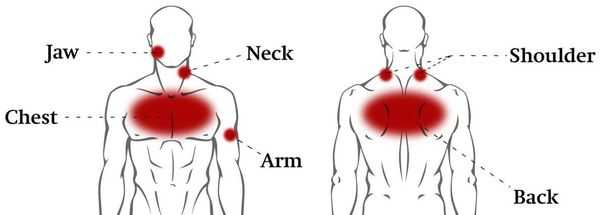
Для ВТ характерна глубинная мозжащая (тупая и ноющая) боль приступообразного или постоянного характера с тягостной эмоциональной окраской. Зачастую ограничены и болезненны ротационные (вращательные, круговые) движения в грудном отделе позвоночника. Боль может возникать не только при движениях, но и во время дыхания. Чаще всего она бывает односторонней, однако может распространиться и на обе части грудной клетки (опоясывающая боль). Усиливается при неумеренных физических нагрузках и переохлаждении.
Также при ВТ отмечается искривление позвоночника: уплощение или усиление кифоза, сколиоз. Тонус паравертебральных мышц более повышен на выпуклой стороне сколиоза.
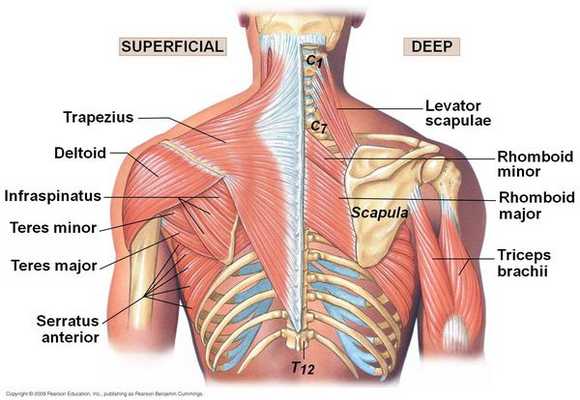
При кинестетическом исследовании выявляются болезненные участки, преимущественно в проекции трапециевидной мышцы спины, а также мышцы, поднимающей лопатку, большой и малой грудной, передней зубчатой, межрёберных и широчайшей мышцы. Болевые точки также определяются в проекции грудино-ребёрных и грудино-ключичных сочленений, грудины и мечевидного отростка.
Функциональные блокады или ограничение движения грудных ПДС (позвоночно-двигательных сегментов) практически всегда соответствуют локальной боли и сопровождаются блокадой рёбер. Блокады в ключевых зонах (цервико-торакальном и торако-люмбальном переходах) сопровождаются более массивной симптоматикой с включением сопряжённых отделов позвоночника.
Корешковые синдромы грудного остеохондроза встречаются достаточно редко и сопровождаются интенсивными жгучими опоясывающими болями. [12]
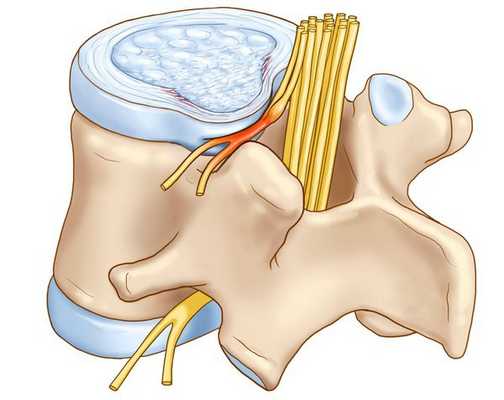
Патогенез вертеброгенной торакалгии
В основе патогенеза дистрофических заболеваний позвоночника лежат:
- декомпенсация (нарушение) в трофических системах, сопровождающаяся снижением гликозаминогликанов;
- локальные перегрузки в ПДС, приводящие к нарушению функционирования вследствие ослабления его фиксационных свойств, и ирритации (раздражение) синувертебрального нерва, иннервирующего связочный аппарат ПДС, заднюю продольную связку и капсулы дугоотростчатых суставов.
В патогенезе заболевания первично страдает межпозвонковый диск и капсулы дугоотростчатых суставов. Позже в процесс вовлекаются опорно-двигательная, нервная и мышечная системы.
Развитие выраженных клинических проявлений (манифестация) заболевания обусловлена ирритацией рецепторов синувертебрального нерва, приводящей к появлению вертебрального и экстравертебральных синдромов грудного отдела позвоночника.
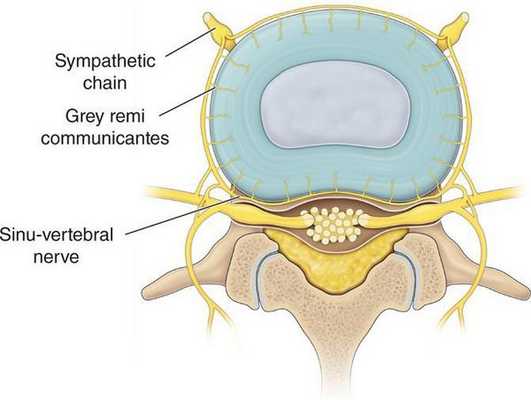
Прогрессирование дистрофического процесса в межпозвонковых дисках и дугоотростчатых суставах приводит к:
- усилению декомпенсации в трофических системах;
- иммунологическим нарушениям вследствие аутосенсибилизации (повышенной чувствительности) к продуктам распада, что придает заболеванию циклический характер.
Воспалительный процесс в последующем сменяется на пролиферативный (процесс разрастания ткани), что ведёт к вовлечению в процесс окружающих тканей и нервно-сосудистых образований, способствующих проявлению неврологических синдромов дистрофического поражения позвоночника. [1] [8]
Классификация и стадии развития вертеброгенной торакалгии
При болях в грудной клетке важно различать:
- локальную боль, обусловленную различными патологическими изменениями мышечно-скелетных структур;
- отражённую боль, связанную с патологией внутренних органов;
- проекционную боль, возникающую при патологии корешков спинного мозга или нерва.
Одна из последних систематизаций спондилогенных заболеваний нервной системы предложена В. Ф. Кузнецовым (2004 год) [5] , в которой представлены неврологические синдромы и основные заболевания позвоночного столба. Ниже приведены выдержки из классификации, касающиеся поражений на грудном уровне.
Вертеброгенные неврологические синдромы:
- Рефлекторные болевые синдромы (без неврологического дефицита) — грудной прострел и торакалгия;
- Корешковые синдромы;
- Вертеброгенные нарушения двигательного стереотипа — мышечно-дистонические нарушения, деформации позвоночника, нарушение подвижности позвоночника; ;
- Синдром спондилоартралгии; ;
- Вертеброгенные нарушения корешкового, спинального и церебрального кровообращения;
- Вертеброгенные нейродистрофические синдромы;
- Вторичные компрессионно-ишемические невропатии;
- Вертебрально-висцеральные синдромы;
- Сочетанные вертеброгенные неврологические синдромы.
Осложнения вертеброгенной торакалгии
Рефлекторные синдромы ВТ отличаются большим разнообразием. Их определённая метамерная зависимость (связь участка тела с определённым сегментом спинного мозга или нервом) обусловлена поражением межпозвонковых дисков. Однако корешковый компрессионный синдром является весьма редким синдромом ВТ.
Учитывая, что заболевание характеризуется прогредиентным течением (то есть непрерывно-прогрессивным усилением симптомов), хронический болевой синдром весьма существенно влияет на работоспособность, появляется утомляемость, снижается внимание при выполнении работы, часто возникает раздражительность и плаксивость.
Характерно нарушение сна, в виде бессонницы и прерывистости, что вызвано относительной иммобилизацией грудного отдела позвоночника. Пациент просыпается неотдохнувшим, разбитым, что также влияет на работоспособность.
Нередко возникают боли во внутренних органах — сердце или животе. Боли носят ломящий, ноющий характер, иногда острый, могут усиливаться при поворотах и сгибании корпуса.
Хроническое течение заболевания нередко приводит к различным вегетативным нарушениям, вплоть до панических атак.
Диагностика вертеброгенной торакалгии
Определяющим фактором при обследовании пациента является установление источника патологической болевой импульсации, что важно при проведении дифференциальной диагностики и назначении патогенетического лечения при ВТ.
Дифференциальная диагностика, как правило, проводится с заболеваниями лёгких, сердца и желудочно-кишечного тракта. [6]
Исследование функциональных нарушений опорно-двигательной системы при торакалгиях должно проводиться с использованием неврологических, нейроортопедических и мануальных методик, так как применение только клинического обследования значительно облегчает диагностику, сокращая диапазон возможных диагнозов ввиду разнообразия симптомокомплексов заболевания. [9]
Нейроортопедическое обследование представляет собой комплекс методик:
- курвиметрическая диагностика;
- углометрические обследования;
- миотонометрические обследования;
- тензоальгиметрические обследования.
Для интерпретации данных комплексного нейроортопедического обследования необходим их перевод в сопоставимые единицы, что достигается при сравнении каждого исследуемого параметра с соответствующей нормой, причём их интегральный показатель отражает выраженность болезни и может применяться в качестве критерия оценки эффективности лечения.
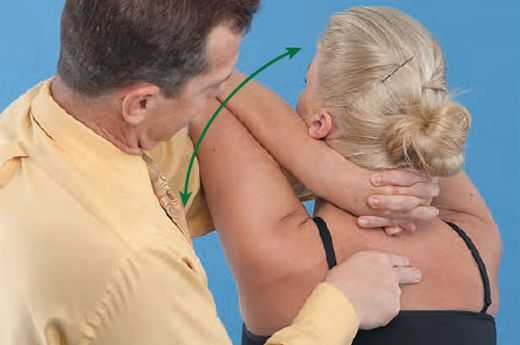
При мануальном тестировании:
- устанавливается характер, выраженность и локализация функциональных изменений опорно-двигательного аппарата;
- выявляются патологически напряжённые или расслабленные мышцы, активные и латентные триггерные точки;
- оценивается степень ограничения движений и их болезненность в трёх взаимно перпендикулярных плоскостях — сагиттальной, фронтальной и горизонтальной;
- оценивается симметричность двусторонних структур.
Затем выявленные биомеханические нарушения необходимо уточнить. Для этого проводится пальпация, исследование активных и пассивных движений, изометрические напряжения мышц, диагностика расслабленных и укороченных мышечных групп, а также суставной игры.
Рентгенологическое исследование играет ведущую роль в диагностике ВТ, позволяет:
- установить уровень и степень дистрофического поражения позвоночника;
- провести дифференциальную диагностику с другими заболеваниями позвоночника;
- выявить аномалии и индивидуальные особенности опорно-двигательного аппарата.
Функциональная спондилография, проводимая при максимальном сгибании и разгибании, позволяет выявить стабильность ПДС, степень смещения позвонков по отношению друг к другу, состояние связочного аппарата.
Наиболее информативными нейровизуализационными методами диагностики ВТ являются компьютерная и магнитно-резонансная томография (КТ и МРТ):
- КТ определяет выраженность и характер поражения позвоночного столба и спинного мозга, позволяет выявить наличие опухоли или травмы, определить наличие протрузии и пролапса дисков, их размеры и диаметр позвоночного канала.
- МРТ даёт более контрастное изображение мягкотканных образований, позволяет определить наличие и степень стеноза позвоночного канала и секвестрации (отторжения некротизированного участка), изменения в жёлтой связке, состояние межпозвоночных суставов и дисков, а также спинного мозга. Преимуществом метода является отсутствие лучевой нагрузки.
Применение КТ и МРТ позволяет адекватно планировать тактику лечения, определять показания к нейрохирургическому лечению. [7]
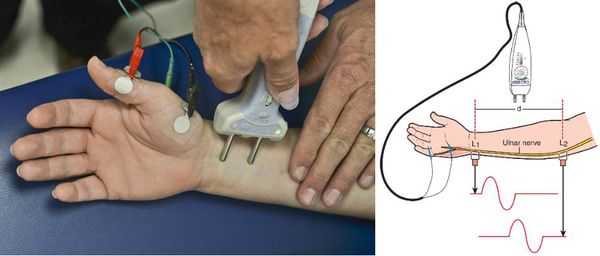
Функциональное состояние сегментарного рефлекторного аппарата и периферических нервов определяют при помощи электронейромиографии. Стимуляционная электронейромиография способствует качественной оценке скорости проведения нервных импульсов по моторным и сенсорным волокнам периферических нервов, что весьма важно в топической диагностике при компрессионно-невральных синдромах.
При дифференциальной диагностике ВТ с соматическими заболеваниями и оценки адаптационных возможностей организма больного применяются:
- велоэргометрия (исследование сердечно-сосудистой системы при возрастающей нагрузке);
- фонокардиография (диагностика тонов и шумов сердца);
- холтеровское мониторирование (запись кардиосигналов);
- ЭКГ (исследование электрической деятельности сердца);
- спирография (измерение объёма и скорости дихания);
- фиброгастроскопия (исследование состояния ЖКТ);
- сонография (УЗИ);
- рентгенография органов грудной клетки.
Лечение вертеброгенной торакалгии
Консервативное лечение больных ВТ должно быть своевременным, комплексным, дифференцированным и учитывать:
- механизмы патогенеза болезни;
- выраженность болевого синдрома;
- характер течения заболевания;
- периоды обострения.
Медикаментозная терапия ВТ включает в себя:
- анальгетики, в том числе нестероидные противовоспалительные средства;
- миорелаксанты;
- хондропротекторы;
- глюкокортикоидные препараты (назначают в случаях выраженного болевого синдрома);
- препараты, нормализующие крово- и лимфообращение (назначают при микроциркуляторных нарушениях);
- антидепрессанты и седативную терапию (назначение оправдано при выраженном болевом синдроме и невротизации больного).
Одним из эффективных методов лечения является физиотерапия, так как этот метод воздействует на патогенез, активирует саногенетические реакции, отличается отсутствием аллергических реакций и побочных эффектов. Болевой синдром хорошо купируется при назначении:
- электрофореза с анестетиками, ультрафиолетовом и инфракрасным излучением;
- криотерапии;
- диадинамотерапии (ДДТ);
- СМТ-терапии;
- ультразвука с гидрокортизоном.
УВЧ-терапия назначается в период острой и подострой стадии заболевания вследствие противовоспалительного и рассасывающего действия.
Парафино-озокеритовые аппликации эффективны при длительном хроническом процессе.
Бальнеотерапия также широко используется при ВТ вследствие своей саногенетической активации, улучшения крово- и лимфообращения, противовоспалительного действия.
Также достаточно широко используется ЛФК и массаж, которые показаны на всех стадиях заболевания для разгрузки и стабилизации позвоночника, укрепления мышц позвоночника и нормализации тонуса кровеносных и лимфососудов. [3]
Остеопатия также нашла достойное применение при лечении ВТ. Лечение предполагает миофасциальное расслабление, постизометрическую мышечную релаксацию и мышечно-энергетические техники.
Мышечно-энергетическая техника (МЭТ) — диагностический и лечебный способ устранения соматических нарушений, в основе которого лежит суставная биомеханика и нейромышечные рефлекторные механизмы. Нейромышечные механизмы включают изометрическое напряжение и постизометрическую релаксацию, реципрокное торможение, миотатический и антимиотатический рефлексы. Благодаря МЭТ:
- мобилизуются гипомобильные суставы;
- растягиваются укороченные и гипертоничные мышцы;
- усиливаются слабые мышцы;
- улучшается местная циркуляция.
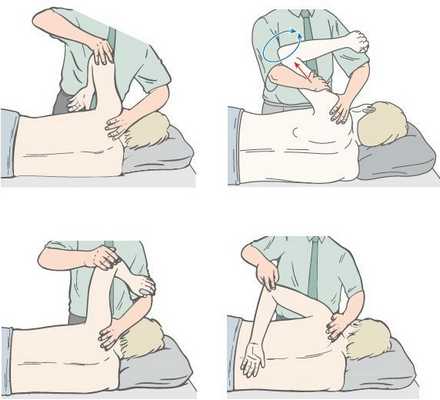
Основа мышечно-фасциальный релиз (МФР, растяжения) — вязко-эластические свойства тканей, соматические и висцеральные рефлекторные мышечные механизмы, фасции и другие соединительные структуры, а также суставная биомеханика. МФР предполагает диагностику «точки входа» и выполнение трёх последовательных действий:
- давления (Tensio);
- растяжения (Tractio);
- скручивания (Torsio) тканей.
«Точка входа» (Point of Entry) определяется как зона или участок наибольшего ограничения подвижности тканей.

В связи с прогредиентным течением ВТ важным вопросом является осуществление первичной и вторичной профилактики.
Первичная профилактика заключается в сохранении правильного двигательного стереотипа, что достигается оптимальным выполнением трудовых операций, связанных с нагрузкой на позвоночный столб. Необходимо в процессе работы устраивать небольшие перерывы для проведения физических упражнений. Целесообразны занятия ЛФК в группе «Здоровье» и посещение бассейна.
С целью вторичной профилактики больных необходимо взять на диспансерный учёт, проводя противорецидивное лечение, коррекцию и закрепление оптимального динамического стереотипа при помощи остеопатии, ЛФК, гидрокинезотерапии, обучать пациентов приёмам аутомобилизации и аутопостизометрической релаксации.
Прогноз ВТ, как правило, благоприятный и во многом зависит от раннего выявления заболевания и профилактических мероприятий. Однако при развитии компрессионных корешковых или спинальных синдромов (миелопатии) на фоне стеноза позвоночного канала можно говорить о неблагоприятном прогнозе заболевания и необходимости наблюдения у нейрохирургов.
Читайте также:
- Рекомендации по анализу рентгенограммы кисти в веерной боковой проекции (латеромедиальной)
- Разработка подводных дыхательных аппаратов. Физиологические требования к дыхательным аппаратам
- Лучевая диагностика приобретенных заболеваний семенных пузырьков
- Значение и функции прогестерона. Биоинтез и обмен
- Эккринная акроспирома века глаза: признаки, гистология, лечение, прогноз
