Бурсит суставов: лечение, симптомы, причины
Добавил пользователь Дмитрий К. Обновлено: 21.01.2026
Бурсит - это воспаление синовиальной околосуставной сумки. Бурсит может возникнуть в области любых суставов человеческого организма, от самых маленьких до самых крупных, частично или полностью ограничивая движение в них.
Это состояние - защитная реакция организма, который пытается уберечь травмированную выстилку околосуставной сумки от дальнейшего разрушения. Действительно, покой необходим для излечения от бурсита, ведь иногда (например, при травме), он дает суставу время зажить и восстановиться, а с ним уходит и воспаление. Но острый бурсит способен нанести невосполнимый ущерб суставу, а при отсутствии лечения может привести к загноению, распространению инфекции по всему организму и стойкому ограничению подвижности сустава.
Как и большинство болезней, бурсит прекрасно поддается полному излечению на ранних стадиях. Но как вовремя распознать его? Как лечить бурсит? Мы расскажем, кто находится в группе риска, как предотвратить болезнь и как избежать осложнений.

Бурсит - заболевание, при котором воспаляются суставы
Причины бурсита
К числу ведущих триггеров (пусковых факторов) бурсита относится травма или перегрузка, попадание инфекции или образование метаболических кристаллов при некоторых хронических заболеваниях.
Спровоцировать воспаление может, в том числе:
даже незначительное повреждение мягких тканей в околосуставной области (порез, ушиб, ссадина, растяжение мышц, связок или сухожилий);
воспалительный процесс рядом с суставом - например, в подкожной клетчатке (флегмона), эпидермисе (карбункул, фурункул), костномозговом канале (остеомиелит);
генерализованная или очаговая хроническая инфекция (например, тонзиллит, кариес, назофарингит, мочеполовые, кишечные, респираторные инфекции, гноеродные процессы, протекающие в любом органе;
отложение кристаллов в суставной сумке (например, мочевой кислоты - при подагре);
монотонные статические и динамические физические нагрузки любой интенсивности (от переноски грузов до работы с виброинструментом, изнурительной работы по дому или продолжительного стояния);
физические перегрузки и несоблюдение техники безопасности при выполнении спортивных упражнений;
неблагоприятные условия труда (например, необходимость подолгу держать руки над головой ставит маляров в группу риска развития бурсит плечевого сустава);
хронические заболевания, связанные с нарушением метаболизма (сахарный диабет, хронический алкоголизм, подагра, ожирение, СПИД, болезни печени и почек);
аутоиммунные заболевания (ревматоидный артрит, псориатический артрит);
воздействие температурных факторов (например, перегрев или переохлаждение);
бурситы, а также другие заболевания опорно-двигательной системы в анамнезе.
спортсмены (велосипедисты, паркурщики, гольфисты, гимнасты) и лица, занимающиеся тяжелым физическим трудом;
лица, зараженные стафилококком, стрептококком, гонококком, пневмококком, больные туберкулезом или бруцеллезом, а также другими инфекциями, имеющими хроническое течение;
пациенты, перенесшие инфекционные болезни или имеющие ослабленный иммунитет по другим причинам;
Классификация болезни бурсит
Так, бурситы принято подразделять по:
специфике течения (острые, подострые, хронические или рецидивирующие );
возбудителю (специфические или неспецифические инфекции, воспаление без инфекционного возбудителя), а также происхождению (первичные или вторичные бурситы );
типу экссудата (серозный, гнойный, геморрагический)
локализации .
Бурситы с внезапным дебютом и острым течением при раннем начале терапии поддаются полному излечению. Если визит к врачу постоянно откладывался или его рекомендации не соблюдались, наиболее вероятен переход в хроническую форму - при этом бурсит длится несколько месяцев, а впоследствии рецидивирует, появляются неустранимые последствия.
Как первичная форма бурсит возникает при прямом повреждении околосуставной сумки или локальном занесении инфекции. Вторичный - как следствие другого хронического заболевания. Тип экссудата можно определить только после взятия пробы - на ее основании и будет подбираться лечение.
Симптомы бурсита
Острый бурсит обычно начинается внезапно и сопровождается:
резкой болью, которая усиливается при движениях, может проявляться в любое время суток;
болезненностью и гиперчувствительностью кожи над суставом;
гиперемией и отечностью кожных покровов над суставом;
локальным или общим повышением температуры;
при пальпации сустава можно обнаружить нежесткое уплотнение, наполненное жидкостью, которое напоминает на ощупь воздушный шарик, налитый водой;
Чаще всего симптомы бурсита появляются в плечевых, коленных, локтевых и голеностопных суставах, а также сочленениях в области пяточного сухожилия. Симптомы и лечение бурсита зависят от интенсивности воспаления. Если его не лечить, повышение температуры тела может достичь отметки 40°С вследствие гнойного процесса. На этом этапе высока вероятность осложнений - например, загноения подкожно-жировой клетчатки.
Симптомами бурсита в хроническом течении является то, что:
боль становится умеренной, терпимой или отсутствует вовсе;
налитое уплотнение под кожей сохраняется в течение длительного времени;
движения менее скованны или ограничение их амплитуды отсутствует вовсе.
Для рецидивирующего процесса характерна комбинация всех симптомов бурсита: хроническое течение периодически перемежается с обострениями симптоматики.
Накопление жидкости в суставной полости - распространённый симптом Бурсита
Диагностика бурсита
Некоторые специалисты диагностируют бурсит только на основании опроса и физического осмотра пациента. Во время устного сбора данных врач уточняет наличие травм, заболеваний, недавно перенесенных инфекций, перегрузок, а также конкретные симптомы бурсита и перечень принимаемых лекарств (некоторые средства для разжижения крови могут вызывать кровоизлияние в сустав).
Однако для уверенной дифференциации болезни бурсит от синовита и других схожих патологий врач может назначить стандартные процедуры: рентгенологическое исследование или УЗИ пораженного сустава. Если клиническая картина смазана (например, хроническим течением болезни, приемом противовоспалительных препаратов и анальгетиков, сопутствующими заболеваниями), могут понадобиться дополнительные исследования. Реже назначают компьютерную или магнитно-резонансную томографию больного сочленения.
Чтобы установить причины развития бурсита, может потребоваться:
- биохимическое исследование крови и мочи;
- серологические анализы на наличие антител к инфекциям;
- исследование биоматериала методом ПЦР для определения возбудителя;
- пункция (забор жидкости) суставной сумки для уточнения микроорганизмов, задействованных в воспалительном процессе, а также их чувствительности к антибактериальным средствам.
Комбинация различных методов исследования позволяет исключить неточную постановку диагноза и помогает врачу достоверно определить как лечить бурсит.
Лечение бурсита
В большинстве случаев бурсит требует консервативного лечения в течение 2-5 недель; хирургическое вмешательство показано только в особо запущенных случаях или при развитии гнойного бурсита.
Помимо приема медикаментов в соответствии с рекомендациями врача, больному рекомендованы физиотерапевтические процедуры для купирования воспаления, а также полный покой. Чтобы разгрузить сустав можно использовать гипсовые лонгеты или вспомогательные приспособления для ходьбы.
При несильном воспалительном процессе лечение бурсита проводится на дому и включает соблюдение покоя с ношением эластичной повязки, накладывание компрессов с противоотечными и противовоспалительными составами.
До посещения ортопеда или ревматолога можно использовать ледяной компресс для снятия отека и болезненности или охлаждающие мази - как временную меру для облегчения симптомов бурсита. С этой целью лед прикладывают к больному суставу на 5-15 минут каждые 4-6 часов.
Хирургическое лечение бурсита
В случаях, когда уплотнение над суставом слишком велико и процесс его рассасывания займет слишком много времени, врач может принять решение о проведении малоинвазивной операции - пункции или дренирования для оттока лишней жидкости. Пункция может сочетаться с артроскопическим лаважем - процедурой, при которой в сумку вводят дезинфицирующие растворы, а затем выводят их обратно и совершают внутрисуставную инъекцию стероидного противовоспалительного препарата.
Также хирургическое лечение бурсита показано при нагноениях в полости околосуставной сумки, образовании спаек, которые мешают нормальной подвижности в сочленении. При тяжелом гнойном воспалении и оседании большого количества кристаллов на выстилке сумки может понадобиться вскрытие полости сумки. Она проводится через небольшой разрез (до 1 см) с удалением отмерших тканей, метаболитов, отложений кальция на сухожилиях и других чужеродных объектов, что позволяет быстро и надежно облегчить состояние пациента даже при тяжелых острых и хронических бурситах.
При флегмоне, свищах, а также когда консервативное лечение бурсита оказалось неэффективно, проводится иссечение тканей - бурсэктомия.
Как правило, болевые ощущения проходят сразу после операции, подвижность в суставе восстанавливается через несколько дней, а снятие швов проводится через 10 дней после проведения вмешательства.
Физиотерапия в лечении бурсита
Физиотерапия при лечении бурсита показана в тех случаях, когда лекарств оказывается недостаточно для быстрого и полноценного купирования воспалительного ответа. Физиотерапевтические методики для лечения бурсита суставов позволяют нормализовать процесс обмена веществ в затронутых тканях, снимают отек и болевой синдром, воздействуют на воспаленный участок на клеточном уровне. Они усиливают действие лекарств и помогают добиться безмедикаментозной ремиссии при хроническом течении бурсита. Наиболее эффективны следующие процедуры:
- магнитотерапия;
- ударно-волновая терапия;
- бальнеотерапия;
- криотерапия;
- лекарственный электрофорез (обычно - с новокаином);
- УФ-облучение;
- парафиновые аппликации, озокерит;
- кинезиотерапия (только в ремиссии);
- массаж (только в ремиссии).
Они позволяют восстановить подвижность в суставе и предупредить рецидивы и осложнения.
Физиотерапия в лечении бурсита
• лекарственный электрофорез (обычно - с новокаином);
• парафиновые аппликации, озокерит;
• кинезиотерапия (только в ремиссии);
• массаж (только в ремиссии).
ЛФК в лечении бурсита
Лечебная гимнастика при бурсите показана сугубо как средство реабилитации и предотвращения рецидивов. Строго воспрещается выполнять какие-либо упражнения во время обострения болезни. Наличие или отсутствие воспаления должен устанавливать врач - травматолог, ортопед.
Выбор упражнений для лечения бурсита обусловлен в первую очередь локализацией заболевания в конкретном суставе, наличием осложнений и целью выполнения гимнастики. Как правило, применяются стандартные комплексы упражнений для восстановления подвижности в суставе. Условно упражнения в них можно сгруппировать таким образом:
- мягкое растягивание мышц и разгибание сустава вручную;
- сгибание-разгибание сочленения;
- вращение в суставе;
- общее укрепление мышц конечности (например, подъемы);
- преодоление дополнительного сопротивления при сгибании-разгибании.
Нагрузку при выполнении упражнений нужно наращивать постепенно. При появлении малейших болевых ощущений в суставе выполнение зарядки необходимо немедленно прекратить!

Лечебная гимнастика-средство реабилитации после болезни
Медикаментозное лечение бурсита
Выбор лекарств от бурсита зависит от результатов анализа синовиальной жидкости. Если ее состав нормальный, не содержит лейкоциты и инфекционные возбудители, проводится противовоспалительная терапия с нестероидными и стероидными препаратами. Если анализ выявляет инфекционные агенты, на основание антибиотикограммы составляется индивидуальная программа противомикробного лечения.
Противовоспалительные средства
В качестве основных лекарств от бурсита применяются нестероидные противовоспалительные препараты. При слабом течении воспалительного процесса НПВП назначают местно, в остальных случаях - системно (в виде таблеток или инъекций) или в комбинации друг с другом.
Тяжелый воспалительный процесс, который сопровождается сильной болью и не поддается купированию нестероидными препаратами, требует применения гормональных средств - глюкокортикоидов (ГК). Их, как правило, вводят непосредственно в околосуставную сумку после ее промывания.
Если воспалительный процесс отступает перед лекарствами, врачи прогнозируют успешное излечение без ограничения подвижности в дальнейшем.
Как НПВП, так и ГК имеют побочные эффекты, поэтому перед их использованием необходимо обратиться к врачу за индивидуальным назначением. Не используйте НПВП при эрозивных и воспалительных поражениях слизистых желудка и кишечника.
При бурсите применяются следующие НПВС: Напроксен, Мелоксикам, Нимесил и другие.
А также ГК: Дипроспан, Триамцинолон и другие.
Противомикробные средства и антибиотики
До проведения серологического исследования или ПЦР врач может назначит антибиотики широкого спектра. Если больной страдает от последствий специфической инфекции, врач выбирает лекарство от бурсита, наиболее эффективное против данного возбудителя.
Хондропротекторы
В качестве профилактического средства, а также при повреждениях синовиальной сумки рекомендуется прием хондропротективных средств - препаратов глюкозамин и хондроитин сульфата. Они помогают восстановить поврежденную хрящевую ткань, укрепляют связки и сухожилия, делают бурсу более устойчивой к нагрузкам. Это единственная группа препаратов, которая улучшает архитектуру суставов, способствует заживлению эрозивных очагов без образования спаек, которые ухудшают подвижность в пораженном бурситом сочленении.
Особенно важно принимать хондропротекторы при хроническом или рецидивирующем течении бурсита, а также при тяжелом течении с гнойными осложнениями.
Длительный прием хондропротекторов улучшает качество синовиальной жидкости, которая является источником питательных веществ для всего сустава, помогает достичь ремиссии без применения НПВС и ГК и без побочных эффектов.
Хондропротекторы выпускают в форме капсул, таблеток, инъекцией и мазей. Особым удобством в применении отличается препарат Артракам в саше, обладающий приятным сладковато-лимонным вкусом - его можно развести в воде, при этом биодоступность глюкозамина достигает 90-95%. Пакетик с суточной дозой удобно брать с собой на работу.
Существует несколько видов медикаментозного лечения бурсита
Охлаждающие и противовоспалительные мази
При легком течении болезни наружных средств - гелей, кремов, мазей - порой бывает достаточно для излечения. В остальных случаях они являются вспомогательной мерой, которая облегчает дискомфорт в суставе для пациента, уменьшает болевой синдром и отек. В большинстве случаев препараты для внешнего применения обеспечивают лишь симптоматический эффект и не решают проблему.
Мази при бурсите: Индометацин, Диклофенак, Ибупрофен,Вольтарен, Долобене и другие.
При наличии кровоизлияний и гематом возможно применение Гепариновой мази.
Профилактика при бурсите
К числу основных превентивных мер для профилактики бурсита относится:
- Регулярные и умеренные физические нагрузки. Они помогают укрепить мышцы, связки и сухожилия. Тем самым разгружая суставы и защищая их при случайных травмах.
- Ношение бандажей и других стабилизирующих ортезов, которые предупреждают травматизацию суставов во время профессиональной деятельность или работы по дому.
- Своевременное лечение метаболических и инфекционных заболеваний под наблюдением лечащего врача. Очень важно, чтобы антибиотики были подобраны корректно, а курс длился достаточно - в противном случае воспалительный процесс может перейти в хроническую форму, а у возбудителей заболевания сформируется устойчивость к лекарствам. Вовремя лечите кариес, ангину и другие болезни.
- Исправление осанки или посильное укрепление мышечного корсета. Это позволяет перераспределить нагрузку с суставов нижних конечностей.
- Правильная организация рабочего места, ношение удобной одежды и обуви по погоде (избегайте переохлаждения!).
- Прием хондропротекторов (например, препарата Артракам) - ежегодно, курсом от 3 до 6 месяцев.
- Снижение массы тела и правильное питание.
Старайтесь соблюдайте средиземноморскую диету. При наличии сахарного диабета, подагры, заболеваний внутренних органов может потребоваться особая диета, проконсультируйтесь с доктором.
При отсутствии противопоказаний не забывайте выпивать не менее 2 л чистой воды в сутки.
Острый бурсит
Спортсмены и представители некоторых профессий хорошо знают, что такое острый бурсит. Заболевание связано с постоянной нагрузкой на определенные суставы, их травмированием и механическим раздражением. Большой проблемой является то, что не все больные сразу обращаются к врачу, и заболевание осложняется.
Почему и как развивается острый бурсит
Чтобы понять, чем бурсит отличается от артрита, нужно знать анатомию и физиологию костно-суставной системы. Каждый сустав окружен суставной сумкой. Ее воспаление называется артритом. Но кроме этой сумки есть и другие, расположенные рядом с костью сустава, окруженные синовиальной оболочкой и капсулой, помогающие тканям скользить относительно друг друга. Эти синовиальные сумки (бурсы) имеют замкнутый характер и выполняют роль амортизаторов. Если в бурсе развивается воспалительный процесс, то его называют бурситом. Когда внутренняя оболочка сумки, секретирующая жидкость, воспаляется, увеличивается проницаемость стенок ее сосудов, жидкость собирается в сумке, вызывая характерный отек и увеличение в объеме (выпячивание).
Причиной развития воспаления являются открытые и закрытые травмы. Воспаление имеет стерильный или инфекционный характер. Очень часто стерильный (без инфекции) переходит в инфекционный при проникновении в очаг воспаления инфекции через кожу или с кровью из других органов и тканей.
Иногда бурсит носит вторичный характер, развиваясь на фоне уже имеющейся инфекции (туберкулеза, бруцеллеза и др.)
Когда уже точно пора бежать к врачу
Начало заболевания острое. Над пораженным суставом появляется мягкая упругая припухлость диаметром до нескольких сантиметров. Образование имеет четкие границы. При прощупывании определяется четкая точка наибольшей болезненности, вокруг которой можно увидеть покраснение. Боль усиливается по ночам и при движении.
При гнойном бурсите появляется недомогание, высокая температура. Боли усиливаются и становятся невыносимыми. Опасностью такого состояния является прогрессирование гнойного воспаления с формированием гнойников и свищей (каналов выхода гноя через кожу).
Острая травма сустава может сопровождаться кровоизлиянием, на фоне которого развивается острый геморрагический бурсит. Функция пораженного сустава сохраняется, но движения ограничены из-за боли.
Чтобы избежать осложнений, лучше всего при подозрении на воспаление бурсы сразу же обращаться к специалисту и своевременно начинать лечение.
Острый бурсит локтевого сустава
Заболевание в области локтевого сустава начинается на фоне постоянного травмирования локтевых сумок у работников, постоянно сидящих за компьютером, часовщиков и др. Симптомами этого процесса являются: резкое выпячивание бурсы, боли в области локтя. Инфицирование воспалительного процесса сопровождается подъемом температуры, отеком и покраснением в области локтевого сустава. Гнойные процессы легче поддаются лечению при раннем обращении за медицинской помощью.
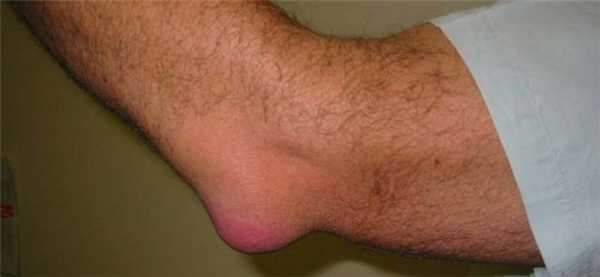
Иногда поражается плечелучевая бурса, в результате чего развивается воспалительный процесс, получивший название «бурсит теннисистов». Это заболевание часто изначально протекает стерто, что быстро приводит к переходу острой формы локтевого бурсита в подострую.
Острый бурсит коленного сустава

Начало острого коленного бурсита обычно связано с травмированием сустава. В области колена появляется болезненная шишка. При присоединении инфекции появляется лихорадка, гиперемия и отек в области колена, боли усиливаются, воспаляются близлежащие лимфоузлы.
При воспалении подколенной бурсы, находящейся глубоко в тканях, заболевание выявляется с трудом, так как протекает стерто. Из-за позднего выявления и начала лечения коленный бурсит может осложниться.
Внутрисуставные инъекции гиалуроновой кислоты
Хондропротекторы что это как выбрать, насколько они эффективны
Как продержаться до приема врача
При остром бурсите больных могут беспокоить сильные боли. Чтобы облегчить состояние можно самостоятельно сделать следующее:
- наложить давящую повязку, стараясь не слишком сильно сдавливать ткани;
- зафиксировать место поражения так, чтобы конечность постоянно находилась в покое;
- если нет гнойного воспаления, общее состояние больного не страдает, то приложить согревающий компресс; при повышенной температуре тела, отеке и гиперемии кожи над суставм лучше приложить холод
- придать конечности возвышенное положение.
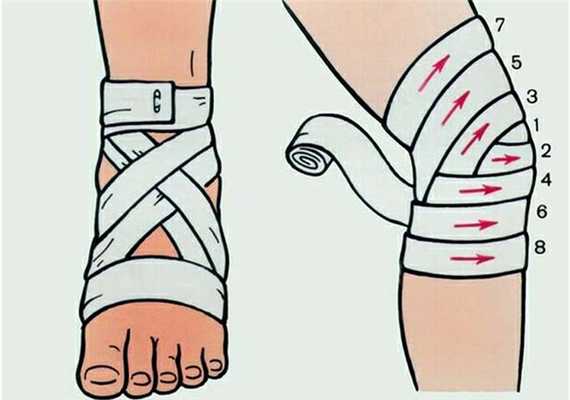
Все это только уменьшит боль и позволит дождаться оказания квалифицированной помощи. Поэтому визит к врачу откладывать не стоит.
Что будет если не лечить острый бурсит
Появление выпячивания и боли должно стать поводом для обращения к врачу. Если вовремя не начать лечение, бурсит может осложниться:
- развитием острого гнойного процесса, инфицированием окружающих тканей, флегмоной;
- развитием артрита с последующим снижением функции конечности;
- острое течение перейдет в хроническое с постоянными болями, которые заставляют уходить из профессии или из спорта.
Плазмотерапия в нашей клинике
Чем опасно самолечение
Не менее опасно самолечение. Врач на приеме может распознать бурсит даже по минимальным признакам. Для подтверждения диагноза он назначит УЗИ, рентген, МРТ и будет точно знать, где находится воспалительный процесс. После этого врач назначает лечение острого бурсита, которое может включать:
- нестероидные противовоспалительные средства (НПВС) - Ибупрофен, Дексалгин и др.; эти препараты обладают и обезболивающим действием;
- при гнойном процессе врач прокалывает сумку, удаляет гной и промывает полость антисептиками, вводит антибиотики;
- при выраженном воспалительном процессе в сумку вводят гормональные препараты;
- назначает физиотерапевтические процедуры.
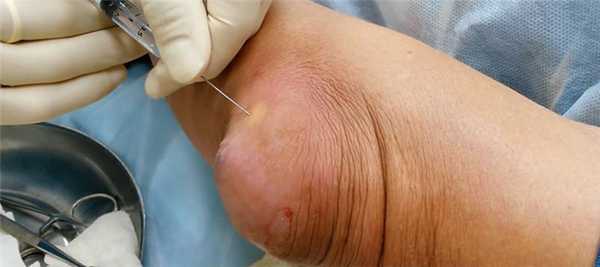
Если всего этого не сделать и проводить лечение дома народными средствами, то резко возрастает риск развития осложнений, терапия которых проблематична даже для специалиста.
Острый бурсит редко развивается без хронической травмы сустава. Боль в суставе требует немедленного обращения в клинику. Если этого не сделать, последствия могут остаться на всю жизнь.
«Вы задумались о собственном здоровье и обратились к нам - этим шагом Вы доверили нам свою жизнь. Мы высоко ценим Ваш выбор, и от имени коллектива клиники «Парамита» я хочу Вас заверить, что мы сделаем всё возможное, чтобы его оправдать.»
Бурсит локтевого сустава
В практике хирурга и ортопеда-травматолога одним из самых частых заболевания является бурсит локтевого сустава. Заболевания в большинстве случаев является следствием острой травмы или длительного микротравмирования, часто осложняется присоединением гнойной инфекции и может стать причиной утраты трудоспособности. В клинике «Парамита» (Москва) умеют лечить такую патологию с применением самых современных методик, а также традиционных методов восточной терапии.
Особенности бурсита локтя
Бурсит локтевого сустава - это воспаление околосуставной синовиальной сумки (бурсит или bursitis - от слова bursa - сумка). Синовиальная сумка или бурса - это небольшой мешочек, окруженный плотной капсулой. Внутри бурса наполнена синовиальной жидкостью, такой же, как в суставной сумке. Основная функция бурсы - амортизационная - она защищает окружающие ткани от травмирования и улучшает скольжение при движении сустава. В области локтя имеется 3 бурсы: подкожная сумка локтевого отростка, глубокая межсухожильная (находится внутри сухожилия трехглавой мышцы плеча) и лучеплечевая (между лучевой костью и сухожилием двуглавой мышцы).
Когда говорят о локтевом бурсите, то имеют в виду в основном воспаление подкожной бурсы локтевого сустава. Это наиболее часто встречающийся вид бурсита. Заболевание часто развивается у спортсменов, грузчиков, плотников при постоянной нагрузке на локтевой сустав. В бурсе начинает вырабатываться воспалительная жидкость, она увеличивается в размере, что становится видно на глаз. В зависимости от вызвавшей заболевание причины и состояния иммунитета оно может протекать остро или хронически, закончиться полным выздоровлением или осложниться присоединением инфекции. Код заболевания по 10 МКБ - М70.2.
Причины и механизм развития заболевания
Бурсит локтевого сустава развивается:
- после перенесенных острых травм - падения на область сустава или удар по нему (например, клюшкой у хоккеистов);
- при постоянном длительном микротравмировании у лиц, профессия которых связано с однообразными движениями в области локтя или опорой на локти (плотники, сантехники, шахтеры), а также у спортсменов, постоянно сгибающих руку в локте или метающих спортивные снаряды над головой (теннис, волейбол, баскетбол и др.);
- при обменных заболеваниях, например, при подагре в бурсе могут откладываться соли мочевой кислоты, вызывающие раздражение и воспаление;
- при хронических артритах - воспаление может переходить из полости сустава на околосуставные ткани, в том числе на бурсы.
Под действием разных причин в околосуставной сумке начинается асептический (неинфекционный) воспалительный процесс. Ее внутренняя синовиальная оболочка начинает активно секретировать воспалительную жидкость (экссудат), бурса увеличивается в размере, выпирает в области локтя. Если травма была единичная и не слишком сильная, острый бурсит может пройти самостоятельно за 10 - 14 дней.
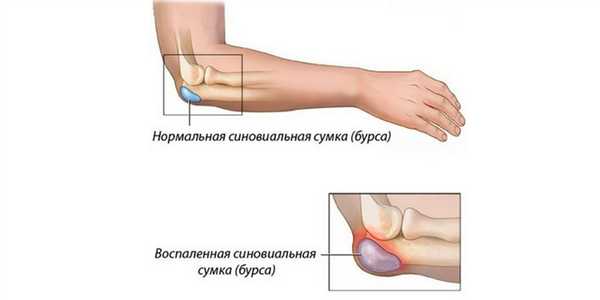
На рисунке нормальная и воспаленная сумка локтевого отростка
Но может и осложниться присоединением инфекции - она попадает через ранки на коже в области локтя или по кровеносным сосудам из отдаленных очагов инфекции, таких, как кариозные зубы, хронический тонзиллит и др. Основными возбудителями инфекции при воспалении в бурсе локтевого сустава чаще всего являются стрептококки и золотистый стафилококк. Большое значение имеет снижение иммунитета: гнойные процессы чаще развиваются при таких сопутствующих хронических болезнях, как сахарный диабет, СПИД и др., для которых характерно нарушение иммунных процессов. При постоянных микротравмах заболевание может изначально протекать хронически, незаметно.
Симптомы бурсита локтевого сустава
Признаки бурсита локтя зависят от характера течения заболевания. При остром течении в области локтевого сустава появляется заметное болезненное упругое на ощупь уплотнение. Кожа над ним может быть слегка покрасневшей и отечной. Иногда отмечается небольшое повышение температуры тела, недомогание. Боли в области локтвого сустава могут усиливаться при сгибании и разгибании руки, а особенно при ее поднятии. Если заболевание ничем не осложнится, выздоровление может наступить самопроизвольно через 10 - 14 дней.
Но надеяться на это не стоит: риск перехода острого воспаления в подострое и хроническое сохраняется, а лечить длительно протекающие патологические процессы намного сложнее, чем острые.
Переход острого воспаления в подострое характеризуется снижением интенсивности болевого синдрома, отечности и покраснения, но движения в руке остаются слегка болезненными. Если на данном этапе болезнь не пролечить как следует, процесс переходит в хроническую форму, боли становятся умеренными, но постоянными. Выпячивание в области сустава чаще теряет свою упругость, становится более мягким, иногда на смену мягкости приходит повышенная плотность. Для хронического воспалительного процесса характерно волнообразное течение с обострениями и ремиссиями. Во время обострения болезненность и отечность бурсы увеличивается, а когда наступает ремиссия - они стихают, бурса становится менее заметной и болезненной.
При длительном микротравмировании области сустава воспалительный процесс в бурсе изначально протекает хронически. Эластичное выпячивание к области локтя увеличивается постепенно, боли при этом не очень сильные, но они усиливаются при движении руки и со временем становятся постоянными. При осмотре врач отмечает мягкое на ощупь безболезненное образование, боли возникают только при движении. Медленное нарастание симптоматики и ее умеренная интенсивность способствуют тому, что пациенты не сразу обращаются за медицинской помощью. И только осложнение заставляет их прийти на прием к врачу.
Опасные симптомы
Инфицирование бурсы может произойти как с самого начала, так и впоследствии. Первичный острый гнойный бурсит локтя развивается при ранении локтя и попадании в мягкие ткани условно-патогенной микрофлоры, постоянно обитающей на поверхности нашего тела (золотистый стафилококк, стрептококки и др.). Инфицирование может произойти и другим способом - через кровь или лимфу из отдаленных очагов инфекции. В таком случае острый или хронический асептический процесс вначале протекает с умеренно выраженными симптомами, а затем локоть резко отекает, кожа над ним краснеет, упругое уплотнение становится резко болезненным, движения руки ограничиваются из-за болей. Температура тела повышается до значительных цифр, появляются признаки интоксикации, недомогание, головная боль. Такая симптоматика требует срочного обращения к хирургу.
При появлении покраснений, уполнения в области локтя срочно обратитесь к врачу!
Осложнения локтевого бурсита
Асептический бурсит редко дает осложнения. Чаще они связаны с гнойным воспалительным процессом. Это:
- переход гнойного воспаления на окружающие мягкие ткани с образованием абсцессов, флегмон и свищей - выхода гноя на поверхность кожных покровов;
- проникновение гнойной инфекции внутрь локтевого сустава с развитием гнойного артрита; в дальнейшем воспаление может перейти на суставообразующие кости с развитием остеомиелита;
- длительно протекающий хронический воспалительный процесс иногда осложняется развитием спаек внутри бурсы, разрастанием соединительной ткани с постоянными болями и ограничением движений.
Когда нужно срочно обращаться за медицинской помощью
Если появились следующие симптомы, нужно срочно бежать в клинику или вызывать врача на дом:
- покраснение, отек в области сустава, наличие резко болезненного упругого образования - признак начинающегося гнойного воспаления;
- длительно увеличенная безболезненная бурса внезапно отекает, краснеет, появляются сильные дергающие боли - инфицирование бурсы при хроническом бурсите;
- покраснение, отек, боль в локте сочетается с лихорадкой, ознобом, недомоганием - симптомы гнойного бурсита;
- сильные боли, отек, покраснение, лихорадка и невозможность движения в локтевом суставе - подозрение на гнойный артрит.
Как облегчить состояние самостоятельно
Чтобы облегчить боль и недомогание перед обращением в клинику, нужно:
- принять таблетку любого обезболивающего средства - Нурофен, Найз, Анальгин, Парацетамол; на место боли нанести обезболивающую мазь или гель (гель Пенталгин, мазь Диклофенак и др.);
- приложить к локтю холод;
- полежать 20-30 минут, придав больному суставу возвышенное положение;
обратиться в клинику; если поднялась высокая температура, вызвать скорую помощь.
Классификация бурсита локтевого сустава
Бурситы локтевого сустава классифицируют по следующим признакам:
- По характеру течения:
- острые - воспаление продолжается около двух недель;
- подострые - процесс затягивается еще на несколько недель;
- хронические - заболевание длится более трех месяцев.
- По характеру экссудата:
- геморрагические - с кровью, обычно после острой травмы;
- серозные - негнойное воспаление;
- гнойные - гнойный воспалительный процесс; в зависимости от вызвавших процесс микроорганизмов, инфекции делятся на неспецифические - вызванные стафилококками, стрептококками - и специфические - вызванные возбудителями какой-то определенной инфекции - туберкулеза, бруцеллеза и др.;
- фибринозные - превращение присутствующего в экссудате белка фибрина в плотную соединительную ткань.
- По локализации:
- подкожной локтевой сумки - самый частый вид заболевания;
- лучеплечевой - бурсит теннисиста;
- межсухожильной - самый редкий вид.
Виды бурсита локтевого сустава по характеру экссудата
По характеру воспалительной жидкости в бурсе выделяют геморрагический, серозной, знойный и фибринозный бурситы.
Геморрагический бурсит локтевой сумки
Геморрагический бурсит локтевой сумки развивается после острой травмы - падения на локоть или удара по нему. Это приводит к повреждению кровеносных сосудов и окрашиванию синовиальной жидкости в красный цвет из-за попадания в нее крови. Сопровождается значительной болью, затем появляется отечность тканей, цвет кожи в области локтя красный с синеватым оттенком. Если бурса быстро увеличивается в объеме, кровь удаляют при помощи пункции. Через некоторое время начинается асептическое воспаление и если не присоединится инфекция, процесс может закончиться выздоровлением. Особенностью геморрагических процессов является повышенный риск инфицирования.
Серозный бурсит локтя
Серозный - острый воспалительный неинфекционный процесс может развиваться после травм, на фоне микротравмирования, у лиц, страдающих подагрой и др. Протекает нетяжело, основной симптом - появление упругого болезненного выпячивания в области локтя. Небольшое ограничение движений в локте связано с болями. Постепенно боли стихают, бурса уменьшается в объеме и заболевание полностью проходит.
Но так бывает не всегда, поэтому даже легко протекающий острый бурсит локтевого сустава лучше показать специалисту, так как возможно присоединение инфекции или переход острого воспалительного процесса в хронический.
Гнойный бурсит локтевого сустава
Гнойный - всегда протекает остро, с покраснением и теком тканей, сильными пульсирующими болями и нарушением общего состояния (лихорадкой, ознобом, недомоганием). Пытаться лечить это заболевание самостоятельно, значит повышать риск тяжелых гнойных осложнений опасных для жизни. Поможет только хирург.
Фиброзный бурсит локтя
Фиброзный - при длительном протекании воспаления в бурсе скапливается белок фибрин, который со временем организуется в соединительную ткань. Бурса при этом увеличена, плотная, почти безболезненная. При обострении заболевания она может слегка увеличиваться в объеме и становиться более упругой, но во время ремиссии вновь принимает прежний вид. Опасность фиброзного бурсита в том, что снижаются амортизационные свойства бурсы, ткани травмируются, что сказывается на функции сустава.
Бурсит
Различные поражения мягких околосуставных тканей, в том числе, бурсит являются частой причиной обращения к хирургу или к травматологу. В последние годы отмечается рост данной патологии. Часто она имеет выраженный профессиональный характер и являются причиной утраты трудоспособности. В московской клинике «Парамита» это заболевание успешно лечат, сочетая традиционные и нетрадиционные методики.
Что такое бурсит
Бурсит - это воспаление синовиальной сумки (бурсы), входящей в комплекс околосуставных тканей. Воспаление может быть острым, подострым, хроническим и рецидивирующим. Воспалительный процесс сопровождается выделением воспалительной жидкости - экссудата различного характера: серозного (воспаление без гноя), гнойного, геморрагического (с кровью), гнойно-геморрагического. Это сопровождается отеком, покраснением, болью и нарушением движения в суставе. Бурсит чаще встречается у мужчин, поражаются преимущественно бурсы в области локтевых, плечевых и коленных суставов. Коды бурситов по МКБ10: локтевого отростка - М70.2; код воспаление бурсы колена - М 70.5; код поражения сумки бедра - М 70.7.
Воспаление может развиваться при воздействии на сустав разных факторов. Самыми частыми причинами являются:
- травмы с повреждением кожи и проникновением в бурсу условно-патогенной микрофлоры (стрептококков, стафилококков), обитающей на поверхности тела; особенно часто такая патология развивается у лиц со сниженным иммунитетом;
- закрытые травмы могут стать причиной асептического (без наличия инфекции) воспаления, но при этом возможно попадание в сумку инфекции по лимфатическим и кровеносным сосудам из отдаленных очагов (хронический тонзиллит, гайморит, холецистит и др.);
- возможно развитие болезни при попадании в бурсу с током крови специфической инфекции, если пациент ей страдает, - туберкулезной, бруцеллезной, гонококковой, сифилитический;
- длительное микротравмирование сустава при определенной профессиональной деятельности или занятиях спортом; в связи с этим некоторые специалисты считают бурсит профессиональным заболеванием;
- хронические заболевания суставов, приводящие к отложению солей в околосуставных тканях - подагрический и ревматоидный артрит и др.
В группе риска лица:
- страдающие сахарным диабетом, СПИДом, онкозаболеваниями после проведения химио- и лучевой терапии - снижается иммунитет, риск инфицирования бурсы после травмы возрастает;
- страдающие хроническими воспалительными заболеваниями суставов;
- профессия которых связана с постоянным микротравмированием определенных суставов; рабочие горнодобывающей промышленности - травмы плеча и локтя, «колени горничной» - бурситы колена при постоянном стоянии на коленях и т.д.;
- спортсмены - футболисты - травмы колена, теннисисты - травмы локтя и плеча.
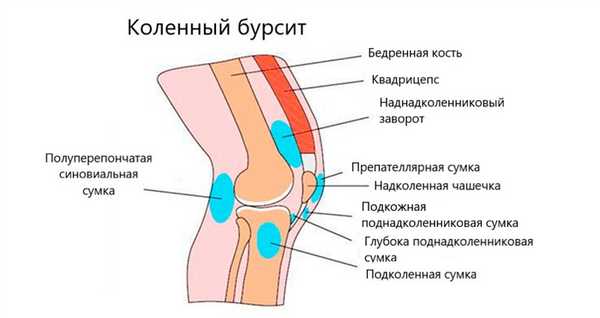
Бурсы коленного сустава
Проявления болезни связаны с причиной ее появления и характером течения. Так, острые бурситы обычно развиваются после открытой или закрытой травмы, со временем, при отсутствии лечения течение становится подострым и хроническим. При микротравмировании заболевание развивается медленно и имеет склонность к длительному хроническому течению.
Первые признаки
При остром бурсите первыми симптомами являются отек, покраснение и боль в околосуставной области. Из-за боли и отека нарушается и функция сустава: он с трудом сгибается и разгибается.
Хроническое воспаление в сумке начинается медленно, постепенно. Единственным признаком бурсита долго может быть появление небольшого упругого болезненного при надавливании образования в околосуставной области. Функция сустава не нарушена.
Явные симптомы
Острое течение сопровождается сильными болями, отеком, покраснением. Если начинается гнойный процесс, все эти проявления усиливаются, повышается температура тела, появляются признаки интоксикации - головная боль, боли в суставах, недомогание. Асептический процесс после травмы может закончиться выздоровлением за 1 - 2 недели. Но если присоединяется инфекция, болезнь принимает сначала подострое, а затем хроническое течение.
Хронический бурсит протекает скрыто, но при повторных травмах или переохлаждении возможны обострения. Они протекают по типу острого воспаления, симптомы его менее выражены, стерты, температура тела нормальная или слегка повышена.
Гнойное воспаление сумки может перейти на окружающие мягкие ткани с развитием флегмоны - гнойника, не ограниченного капсулой. Состояние резко ухудшается, сустав значительно отекает, боль становится невыносимой. Общее состояние больного тяжелое: лихорадка, интоксикация, бред. Это очень опасные симптомы бурсита, лечение в таких случаях проводится хирургическим способом.
При хроническом туберкулезном бурсите возможен прорыв воспалительного экссудата наружу с образованием кожных свищей, с трудом поддающихся лечению.
Чем опасен бурсит
Заболевание опасно присоединением инфекции и переходом острого воспаления в хроническое с развитием осложнений.
Возможные осложнения
Бурсит лучше всего лечить на острой стадии. Лечение требуется даже при минимальных проявлениях болезни, чтобы остановить ее прогрессирование и развитие осложнений. Если этого не сделать, то резко повышается риск развития:
- острого гнойного воспаления в бурсе с некрозом ее стенок, прорывом гноя в окружающие ткани и развитием флегмоны - гнойника, не ограниченного капсулой;
- прорыв гноя из бурсы в суставную полость с развитием гнойного артрита, остеомиелита и сепсиса;
- при хроническом течении внутри сумки образуются спайки, камни из солей; они препятствуют амортизации, вызывают хронические боли и нарушение суставной функции.
Первая помощь при остром бурсите
При появлении симптомов бурсита после травмы необходимо:
- придать конечности неподвижность в наименее болезненном положении;
- приложить к травмированному суставу холод;
- принять внутрь любое лекарство из группы нестероидных противовоспалительных средств (НПВС) - таблетку Кеторола 10 мг, Найза 100 мг, Кетонала 150 мг;
- срочно обратиться в клинику; если боль очень сильная, вызвать скорую помощь.
Даже незначительные симптомы острого асептического бурсита нужно пролечить как следует, чтобы не было осложнений. Самостоятельно сделать это невозможно.
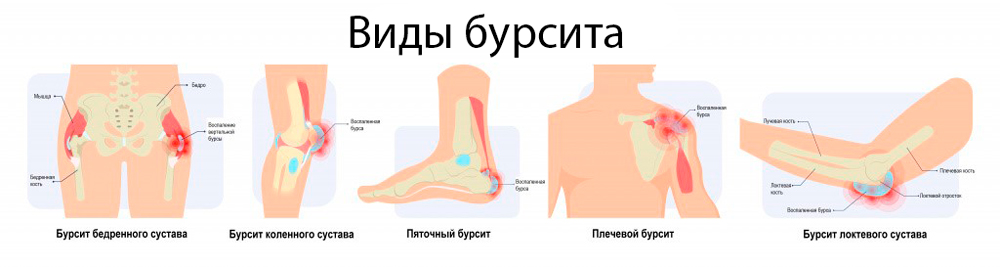
Особенности бурситов разной локализации
Бурсит может развиваться в области любых суставов, течение этого заболевания имеет свои особенности в зависимости от локализации.

Виды бурсита
Бурсит нижних конечностей
Самая частая локализация, так как именно ноги чаще всего травмируются. В области разных суставов ног болезнь проявляются по-разному.
Тазобедренный (ТБС)
Бурситы сумок ТБС встречаются не так часто, но протекают тяжело, длительно и со значительными болями. Начало их чаще всего связано с острой травмой. Поражаются обычно поверхностная и глубокая сумки большого вертела, расположенные с наружной и внутренней поверхности бедренной кости, а также подвздошно-гребешковая, расположенная внутри мышечного ягодичного слоя. При остром течении появляются значительный болевой синдром, боли отдают в ногу по наружному краю, за счет чего происходит ограничение движений. Если воспаление принимает гнойный характер, состояние больного тяжелое: лихорадка, озноб, признаки интоксикации. Боли в области сустава очень сильные, но отек и воспаление внешне видны не всегда, особенно, если процесс протекает в глубине тканей. Острый бурсит ТБС не всегда легко отличить от острого артрита.
При подостром и хроническом течении боли меньше, но ограничение движений значительное. Характерно также длительное течение, с трудом поддающееся лечению. Бурсит ТБС может иметь туберкулезное происхождение и длительное рецидивирующее течение.
Коленный бурсит
Самая частая локализация бурсита - сумки колена. Обычно поражаются бурсы, расположенные спереди над и под надколенником (препателлярная и инфрапателлярная), а также бурса, расположенная сзади, под коленом (гусиная). Сумки в области надколенника обычно являются следствием падения на колено или частого длительного нахождения на коленях (колени монахов и священников). Иногда бурсит коленного сустава развивается на фоне подагры и отложения в бурсе солей мочевой кислоты (уратов).
Острый препателлярный и инфрапателлярный бурсит коленного сустава редко носит гнойный характер и часто протекает с незначительной отечностью, болезненностью при движениях при почти полном отсутствии двигательных нарушений. Это является основной опасностью заболевания, так как больные редко вовремя обращаются за медицинской помощью и процесс или проходит самостоятельно, или переходит в хронический, лечить который гораздо сложнее. Опасен также переход серозного воспаления в гнойный: колено отекает, кожа над ним краснеет, появляется лихорадка, интоксикация и риск необратимых изменений в области надколенника с инвалидизацией.
Поражение гусиной бурсы под коленом обычно связывают с высокими нагрузками и гормональными нарушениями: чаще всего гусиный бурсит коленного сустава развивается у женщин, страдающих ожирением. Женщине при этом из-за болей трудно подниматься и спускаться по лестнице. Хронический гусиный бурсит называют также кистой Беккера.
Боль в суставах в состоянии покоя
Пяточный
В области голеностопного сустава и стопы часто развивается посттравматический ахиллобурсит - воспаление подкожной пяточной бурсы - амортизационной прокладки между между ахилловым сухожилием и бугром пятки. Бурсит пяточной сумки может начинаться после острой травмы или длительного микротравмирования при ношении обуви на высоком каблуке.
Пяточный ахиллобурсит носит обычно подострый и хронический характер. Симптомы бурсита суставов пятки и стопы: появление упругой округлой ограниченной и постепенно увеличивающейся в диаметре припухлости и болей при движении, особенно сильных при ношении обуви на высоком каблуке и хождении на цыпочках. Иногда серозный воспалительный процесс переходит в гнойный. Это сопровождается повышением температуры, недомоганием, усилением болей, покраснением, отечностью пятки и стопы. Гной может распространяться на голеностопный сустав с развитием гнойного артрита, а также остеомиелита суставообразующих костей стопы.
Бурсит верхних конечностей
Воспаление околосуставных сумок рук также встречается достаточно часто. Связано оно обычно с травмами или с профессиональной (спортивной) деятельностью. Течение бурсита сумок суставов верхних конечностей и его осложнения связаны с особенностью строения сустава и расположения бурс.
Плечевой
Плечевой бурстит чаще всего развиваются в субакромиальной, поддельтовидной и подкожной акромиальной сумках после перенесенных травм, например, после падения на сустав. Внешне заболевание может проявляться незначительно, так как бурсы в основном находятся в толще мягких тканей. Появляются сильные боли и легкая припухлость в месте воспаления. Боли усиливаются при движении, могут отдавать в плечелопаточную область. Острый асептический процесс может пройти самостоятельно через 1 - 2 недели, если рука будет находиться в неподвижном положении. Иногда воспаление становится гнойным со всеми возможными осложнениями - абсцессом мягких околосуставных тканей, гнойным артритом и остеомиелитом. При хроническом течении бурсита сустава плеча появляются длительные боли при отведении и вращении плеча и небольшая припухлость в области поражения.
Локтевой
По частоте развития локтевой бурсит не уступает коленному. Причиной острого воспаления может быть травма при ударе или падении. Особенно опасны проникающие травмы, когда через рану или ссадину в бурсу проникает неспецифическая инфекция. В таких случаях может развиваться гнойный бурсит локтевого сустава с осложнениями: абсцессами, гнойным артритом и остеомиелитом, что даже после выздоровления часто заканчивается инвалидностью.
Подострый и хронический бурсит локтевого сустава часто начинается в подкожной локтевой сумке, развивается медленно, сопровождается болями и связанными с ними нарушениями движений. При длительном течении заболевания в бурсе развиваются спайки, что затрудняет проведение лечения. Бурсит плечелучевой сумки часто развивается у теннисистов и носит хронический характер.
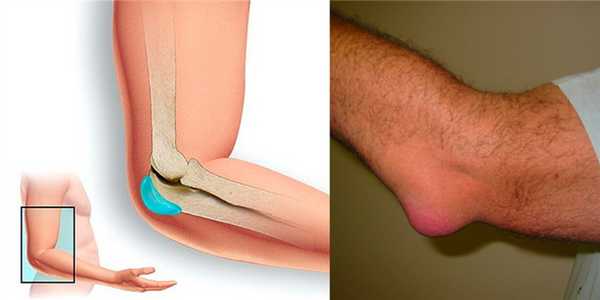
Бурсит локтевого сустава
Бурсит пальцев
Подкожные тыльные пястно-фаланговые сумки пальцев воспаляются при травмах и перегрузках. Особенно часто такая патология развивается в области суставов I пальца. Пораженная область отекает, краснеет, появляются боли, усиливающиеся при сгибании и разгибании пальцев. Но если не присоединяется инфекция, в большинстве случаев острый процесс заканчивается выздоровлением через 10 - 14 дней. Серьезные осложнения могут развиваться при инфицировании.
Хронические бурситы суставов пальцев возрастного обменно-дистрофического характера могут развиваться в пожилом возрасте. Характеризуются появлением болей в пораженной области, усиливающихся при обострении и стихающих во время ремиссии.
Классификация бурсита
Есть несколько классификаций бурсита по различным параметрам течения воспалительного процесса:
- по виду воспалительного процесса - асептический и инфекционный;
- по характеру воспалительной жидкости (экссудата) - серозный (негнойный), гнойный, геморрагический (в экссудате присутствует кровь), фиброзный (со склонностью к образованию соединительнотканных спаек);
- по виду возбудителя инфекции - неспецифический (стафилококки, стрептококки и др. условно-патогенные бактерии) и специфический (возбудители туберкулеза, гонореи, сифилиса, бруцеллеза);
- по локализации - соответствует названию сустава и воспаленной бурсы - коленный, бедренный, плечевой и т.д.;
- по характеру течения воспаления:
- острый - все симптомы ярко выражены; если воспаление асептическое, то оно быстро проходит, иногда даже без лечения, но если присоединяется инфекция, состояние ухудшается, выздоровление затягивается;
- подострый - затяжное течение на фоне сниженного иммунитета или недостаточного лечения;
- хронический - длительное течение с обострениями и ремиссиями; со временем в полости бурсы образуются спайки, откладываются известковые соли, образуются камни; все это приводит к снижению функции сустава и хроническим болям.
Виды бурсита по характеру воспаления
При воспалительном процессе внутренняя синовиальная оболочка капсулы сумки начинает усиленно продуцировать синовиальную жидкость. В зависимости ее характера, выделяют серозные, геморрагические, гнойные бурситы. Кроме того, имеется особая группа специфических бурситов, развивающихся на фоне специфических инфекций, каждая из которых имеет свои особенности, отражающиеся на течении болезни.
Серозный
При закрытой травме или микротравмировании бурсы синовиальная оболочка реагирует продуцированием повышенного количества стерильной синовиальной жидкости, которая состоит из жидкой части крови (плазмы) и небольшого количества эритроцитов и лейкоцитов. Бурса переполняется жидкостью, растягивается, стенки ее воспаляются. Симптомами серозного воспаления являются появление округлого упругого (иногда мягкого, вялого) болезненного выпячивания с четкими границами. Часто так протекает бурсит локтевого сустава. Окружающие мягкие ткани слегка отечны. Если к такому воспалению не присоединяется инфекция, вылечить его можно за 1 - 2 недели.
Гнойный
Чаще всего гнойный бурсит развивается из серозного при попадании в сумку инфекции. При закрытых травмах инфекция может попадать из таких хронических очагов, как хронический тонзиллит, гайморит, холецистит и даже кариозные зубы. Воспаление может быть изначально гнойным, если причиной его была открытая рана и в бурсу была занесена инфекция. Гнойный бурсит может начаться также при переходе гнойного воспаления с окружающих мягких тканей или из суставной полости при гнойном артрите.
Если бурса находится близко к поверхности (подкожная), то гнойный процесс сопровождается резким отеком, покраснением тканей, сильными распирающими болями, лихорадкой, недомоганием и признаками общей интоксикации - головными болями, летучими болями в мышцах и суставах, иногда рвотой и т.д. Но если бурса лежит в глубине мягких тканей, внешний проявлений в виде покраснения и отека может не быть. Поэтому такие бурситы (например, в области тазобедренного сустава) трудно отличить от артритов.
При несвоевременно начатом или неадекватном лечении заболевание осложняется гнойными процессами в мягких тканях (абсцессами, флегмонами), гнойными артритами, остеомиелитами и даже общим заражением, угрожающем жизни, - сепсисом.
Поэтому важно при появлении непонятных болей в области суставов, сопровождающихся подъемом температуры, немедленно обращаться к врачу. Самолечение в домашних условиях опасно для жизни!
Геморрагический
При этом воспалительном процессе экссудат приобретает примесь крови. Развивается чаще всего после травм. Синовиальная жидкость имеет серозно-геморрагический характер. При своевременно начатом лечении заболевание может закончиться полным выздоровлением. Если не проводить лечение, например, локтевого бурсита, в полости бурсы сформируется сначала фибрин, а затем соединительная ткань (спайки). Амортизационная функция сумки снизится, появятся боли при движении.
Значительно возрастает риск инфицирования такого бурсита, так как кровь является отличной питательной средой для условно-патогенной микрофлоры, в первую очередь золотистого стафилококка. Инфекция может проникать в бурсу как извне, с поверхности кожи, так и изнутри из внутренних очагов инфекции. Развивающийся гнойно-геморрагический процесс протекает тяжело и требует активного хирургического вмешательства.
Читайте также:
