Диагностика анапластической олигодендроглиомы по КТ, МРТ
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
Олигодендроглиома составляет 4-5% от внутричерепных опухолей и 3-18% от глиальных опухолей. Опухоль происходит из олигодендроцитов. По степени злокачественности олигодендроглиома может быть полудоброкачественной (градация II), либо анапластической (градация III). Примерно половина из них имеет астроцитарный компонент (смешанные глиомы), который может перерождаться в глиобластому. Пик частоты приходится на 40-50 лет. Чуть чаще встречается у мужчин. Рост опухоли медленный, но инфильтративный. Локализуется опухоль поверхностно в лобной и лобно-теменной долях, может распространятся на кору и через мозолистое тело на другое полушарие. Метастазирование по ликворным путям наблюдается часто, уступая первенство по частоте только медуллобластоме.
При МРТ головного мозга на Т2-зависимых МРТ выявляется узловое гиперинтенсивное образование, как правило, больших размеров, отек слабо выражен, границы нечеткие, структура неоднородная. Последнее связано с кальцификацией (50-90% случаев), кровоизлияниями, центральным некрозом и кистами. Контрастное усиление при МРТ наблюдается примерно в половине случаев, обычно при более злокачественных вариантах, особенно если контрастирование идёт по кольцевидному типу. Отличить олигодендроглиому от астроцитомы очень трудно. В пользу олигодендроглиомы говорят поверхностное расположение, кальцификация (доказывается с помощью КТ) и слабая выраженность отека при МРТ. МРТ в СПБ при опухолях мозга профессор Холин А.В. проводит преимущественно на разных типах МРТ. Среди центров МРТ СПб мы специализируемся нв выявлении различных опухолей.
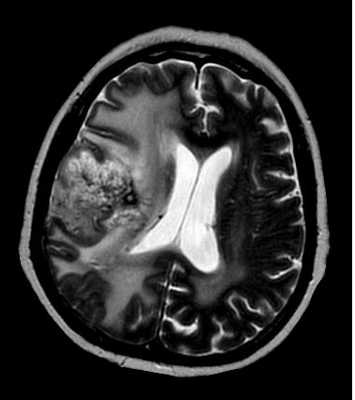
МРТ головного мозга. Олигодендроастроцитома. Аксиальная Т2-зависимая МРТ.
Анапластическая олигодендроглиома
Довольно часто нарастание числа случаев злокачественных глиом в популяции объясняется улучшением диагностики с внедрением КТ в 1970х и МРТ в 1980х годах. Однако считать это единственной причиной было бы ошибочно, поскольку лишь 20% опухолей не были диагностированы до внедрения современных методик нейровизуализации, будучи принятыми, в основном, за нарушение мозгового кровообращения.
Относительное увеличение количества олигодендроглиальных опухолей в недавнем прошлом, по мнению ряда авторов, может быть объяснено намеренным поиском олигодендроглиального компонента в глиальной опухоли патоморфологами, с учетом лучшего прогноза лечения пациентов с подобными новообразованиями.
Интересно, что соотношение анапластических олигодендроглиом к олигодендроглиомам grade II (см. диффузные глиомы) увеличивается с возрастом вплоть до 71-75 лет. Таким образом, олигодендроглиомы, несмотря на более благоприятный прогноз лечения, демонстрируют такое же биологическое поведение, как и другие глиомы и также могут служить подтверждением гипотезы о том, что превалирование злокачественных глиом в пожилом возрасте является результатом накопления генетических ошибок, приводящих к злокачественной трансформации опухоли.
Этиология и факторы риска развития анапластических глиом
Диагностика анапластической олигодендроглиомы
Нейровизуализация анапластических олигодендроглиом (АО) имеет свои особенности. Основной метод диагностики, безусловно, МРТ.
Классическая МР-картина АО - гипоинтенсивные в T1WI и гиперинтенсивные в T2WI объемные образования, с преимущественной локализацией в больших полушариях. Наличие в строме опухоли кальцификатов может наталкивать на мысль об опухоли олигодендроглиальной природы, но не является определяющим признаком. Большинство АО имеет какой-либо из паттернов накопления контрастного вещества. При этом, однако, следует помнить, что отсутствие контрастирования не исключает анапластической природы опухоли, также, как и его наличие может встречаться и в группе олигодендроглиом grade II.
В целом, АО не склонны к формированию дистантных метастазов, поэтому в рутинной практике исследование всей центральной нервной системы (ЦНС) при подобном диагнозе необоснованно.
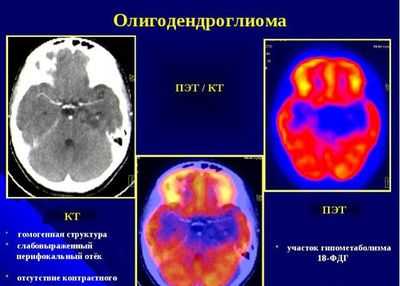
ПЭТ при анапластической олигодендроглиоме
Несмотря на то, что МРТ является «золотым стандартом» диагностики анапластических глиом, в ряде случаев полученной с его помощью информации может быть недостаточно для принятия клинического решения. Вспомогательной и высокоинформативной методикой является позитронно-эмиссионная томография, позволяющая оценивать интенсивность накопления радиофармпрепарата и косвенно степень биологической активности (злокачественность) опухоли. С этой целью используются различные радиофармпрепараты (трейсеры). В настоящее время наиболее широко распространена методика ПЭТ-КТ с 11С-метионином.
Более подробно показания к исследованию и интерпретация результатов описаны в разделе ПЭТ-КТ.
Следует помнить, что олигодендроглиомы и анапластические олигодендроглиомы имеют более высокий индекс накопления радиофармпрепарата, чем другие опухоли идентичного grade.
Клиническая картина анапластической олигодендроглиомы
Несмотря на то, что анапластические олигодендроглиомы относятся к группе злокачественных новообразований, это опухоли с относительно благоприятным прогнозом, демонстрирующие невысокую скорость роста.
Клинические проявления при АО обусловлены пароскизмальной симптоматикой (эпилептические приступы) и/или масс-эффектом воздействия на анатомическую зону, в которой они располагаются, что может проявляться речевыми, двигательными, чувствительными расстройствами, реже изменением полей зрения.
Часто симптомом этих опухолей бывает головная боль, преимущественно в ранние утренние часы, нередко сопровождающаяся тошнотой и рвотой.
Морфогенетическая диагностика анапластической олигодендроглиомы
ВАЖНО! Гистологический диагноз определяет дальнейшую тактику лечения, поэтому необходимо, чтобы препараты опухоли были исследованы в профильных лабораториях референсных центров
Лечение анапластической олигодендроглиомы
Зависимость общей продолжительности жизни от радикальности удаления опухоли в настоящее время уже не является предметом для дискуссии, и данная зависимость является прямой, что особенно наглядно демонстрируется при сравнении пациентов, оперированных путем краниотомии и пациентов после СТБ опухоли. В связи с этим во всех случаях, когда это возможно, выполняется открытая операция с удалением всей доступной части опухоли без формирования нового неврологического дефицита. Минимизация остаточного объема опухоли позволяет существенно повысить эффект проводимой адъювантной терапии.
Использование функциональной МРТ, операций с пробуждением, нейрофизиологического мониторинга в значительной степени минимизировало риск развития неврологического дефицита.
Стереотаксическая биопсия проводится в случаях, когда радикальное удаление невозможно ввиду слушком большого объема или крайне сложной локализации опухоли и высокого риска прямого вмешательства.
Для гарантированного удаления более «злокачественного» участка опухоли у АО зачастую применяются нейронавигационные системы, в основе которых чаще всего лежит использование КТ или МРТ.
Химиотерапия анапластических олигодендроглиом
АО являются высокочувствительными к химиотерапии опухолями.
Первые статьи, посвященные чувствительности АО к химиотерапии, посвящены результатам лечения пациентов по схеме PCV (прокарбазин, винкристин, нитрозомочевина) или с применением темозоломида.
Вопрос о том, какой режим химиотерапии более эффективен, пока остается без четкого ответа. К настоящему времени не проведено исследований, способных представить убедительные результаты сравнения химиотерапии в этих 2 режимах для рецидивов олигодендроглиальных опухолей. Явным преимуществом темозоломида является меньшая выраженность побочных эффектов, заключающихся в основном в умеренной миелосупрессии и легко контролируемой тошноте/рвоте. С этой точки зрения использование темозоломида более предпочтительно и потому вошло в рутинную практику большинства клиник.
«Вторая линия» химиотерапии другими агентами
Лишь несколько агентов использовались в качестве второй линии терапии для АО - паклитаксел, CPT-11, карбоплатин, этопозид+цисплатин. Последняя схема, этопозид+ цисплатин, показала низкую эффективность (с учетом очень небольшого числа пациентов в исследуемой группе) - 1/3 пациентов находились в безрецидивном периоде через 6 месяцев и все продемонстрировали прогрессию по истечении года. Недостатком некоторых из названных режимов (например, паклитаксел, CPT-11) является тот факт, что их метаболизм протекает с вовлечением цитохрома CYP3A4, активного которого может быть индуцирована противоэпилептическими препаратами.
Препарат иматиниб, ингибитор PGFR-рецептора тирозин-киназы, не продемонстрировал значимой эффективности в химиотерапии ОДГ или АО
Олигодендроглиома головного мозга (олигоастроцитома)
Олигодендроглиома головного мозга - патологическое образование, берущее начало из клеток глии - олигодендроцитов. Их функция образовывать специальные липидные оболочки для защиты нервных клеток. Для опухолей данного типа характерно медленное развитие, поэтому первые клинические проявления формируются длительно, проявления скудные, больные люди не сразу замечают серьезность болезни. Лечение олигодендроглиомы всегда носит комплексный характер: основной выбор - операция по удалению опасных узлов. Прогноз жизни относительно благоприятный, многое зависит от степени злокачественности и результатов радикального удаления неоплазии.
Олигодендроглиома головного мозга — что это?
Олигодендроглиома имеет разные степени злокачественности и может развиться в любом возрасте, однако, она более характерна для взрослых. Мужчины заболевают чаще, нежели женщины, примерно на 25-30%. На долю олигодендроглиом приходится около 3% из числа всех опухолевых новообразований в головном мозге. Для новообразований этого типа свойственен медленный экспансивно-инфильтративный рост. Если опухоль локализируется в белом веществе полушарий, то ее объем может достигнуть значительных размеров. В большинстве случаев характерные признаки проявляются поздно. Часто должно пройти 3-5 лет от образования опухоли до момента, когда начнут проявляться первые симптомы.
Обратите внимание. На постановку правильного диагноза могут понадобиться годы, поскольку ранняя клиника малоспецифичная, часто трудно понять истинную причину неблагоприятной симптоматики.
Особенности локации и гистологии
Чаще всего олигодендроглиома образуется вдоль стенок желудочков головного мозга. Патогенные клетки прорастают в них, а также распространяются на кору большого мозга. Реже всего олигодендроглиома формируется в стволе головного мозга, мозжечке и нервах, иннервирующих зрительные анализаторы.
Сама опухоль имеет бледноватый розовый оттенок, с четко обособленными границами. Для этого вида неоплазий характерно наличие кистообразовательного процесса, поэтому внутри образования могут быть кисты (обособленные полости, заполненные экссудатом). Цитогистологическими особенностями олигодендроглиомы головного мозга является наличие в опухоли большого числа миелиновых волокон. Есть отдельные крупные клетки с хорошо структурированной гиалоплазмой и мелкие клетки, с плохо дифференцированным содержимым, но хорошо заметными и относительно крупными ядрами.
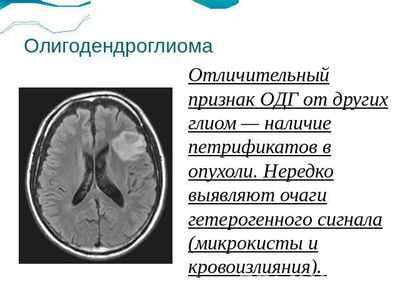
Обратите внимание. Отличительной чертой олигодендроглиомы от других опухолей головного мозга является наличие петрификатов (кальцинатов) в ткани.
Классификация олигодендроглиом
Различают три вида олигодендроглиомы, зависимо от их агрессивности и характера поведения.
Олигодендроглиома 2 степени злокачественности
Это типичная олигодендроглиома головного мозга. Для нее характерен медленный рост, низкая агрессивность и митотическая активность клеток. То, сколько живут после операции по удалению опухоли - вопрос индивидуальный. В данном случае прогноз, как правило, благоприятный, нежели при диагностировании других видов опухолей.
Обратите внимание. Олигодендроглиома головного мозга 2-й стадии диагностируется чаще других опухолей данного типа.
Анапластическая олигодендроглиома 3 степени злокачественности
Анапластическая олигодендроглиома характеризуется высокой агрессивностью. Для неоплазии характерен быстрый рост клеток и их распространение на соседние ткани. Является достаточно редким видом новообразований. На их долю приходится около одного процента из числа всех злокачественных новообразований в головном мозге.
Чаще всего анапластическая олигодендроглиома образуется в лобной доле головного мозга, несколько реже опухоль формируется в височной области. Клинические признаки сходны с другими новообразованиями данного рода, но для анапластической олигодендроглиомы основным отличительным признаком является формирование судорожных или нервных припадков, что характерно как для первичной опухоли, так и для рецидивов, которые малигнизируются в анапластическую глиому - более опасный вид рака.
Заметка. Анапластическая олигодендроглиома чаще встречается у взрослых людей.
Гистологической особенностью анапластической олигодендроглиомы является то, что патогенным клеткам характерен высокий уровень митотической активности. При этом отмечается клеточная атипия. В редких случаях развивается некроз, в опухоли могут сильно разрастаться мелкие кровеносные сосуды.
Для анапластической олигодендроглиомы характерно наличие патологических реактивных астроцитов. Данная особенность может затруднить диагностику, потому что даже у опытных клиницистов иногда возникают определенные трудности при дифференциации олигодендроглиомы и глиобластомы с олигодендроглиальными элементами.
Лечение анапластической олигодендроглиомы - только радикальное, с последующим облучением и химиотерапией. Важно удалить всю олигодендроглиому, а если это невозможно, то большую ее часть.
Олигоастроцитома головного мозга
Олигоастроцитома головного мозга является опухолью смешанного типа. Ее относят к третьей степени злокачественности. Характерной особенностью олигоастроцитомы головного мозга является то, что она способна перерождаться в глиобластому - опасный вид рака. Для олигоастроцитомы свойственен быстрый рост, поражение близкорасположенных мозговых тканей и метастазы. Это представляет реальную угрозу для жизни, поэтому выживаемость в данном случае низкая (3 и 4 стадии канцерогенеза/grade).
Обратите внимание. Олигодендроглиомы первой степени злокачественности не существует.
Клинические проявления
Признаки олигодендроглиомы, олигоастроцитомы и анапластической олигодендроглиомы довольно схожи, с той разницей, что при низкой степени злокачественности симптоматика развивается медленно. Клиника обуславливается увеличением внутричерепного давления и поражением локальных зон мозга, отвечающих за те или иные функции. В первом случае признаки носят общий характер, вторые называют специфическими проявлениями.
К общим признакам опухоли в головном мозге относят:
- головную боль и головокружение;
- тошноту и рвоту, не связанную с отравлением и не приносящую облегчения;
- проблемы с ориентацией в пространстве;
- судороги;
- эпилептические припадки;
- разлады настроения, не свойственное человеку психоэмоциональное поведение, например, депрессия, агрессия и прочие.
Специфические признаки будут зависеть от пораженного участка мозга. В таком случае возможны нарушения слуха, речи, письма, координации движений, проблемы с памятью или мышлением и так далее.
Диагностика и лечение
Для олигодендроглиомы, олигоастроцитомы и анапластической олигодендроглиомы методы диагностики и лечения достаточно схожи. Золотым стандартом выявления опухолей данного типа является КТ (компьютерная томография) и МРТ (магнитно-резонансная томография) с использованием контрастного вещества. Эти методы являются высокоточными и современными. Кроме этого, могут быть назначены биопсия, электроэнцефалография, аудиография, УЗИ мозговых сосудов и другие исследования по показаниям.
Основной выбор терапевтической тактики - радикальное удаление опухоли (тотальное или субтотальное) путем проведения операции (резекция или трепанация). Полное удаление патологических тканей является самым эффективным способом лечения. После этого назначается радио- и химиотерапия. В последнее время широкое применение приобретают стереотаксические системы оперирования под контролем МРТ-системы, что представляет собой менее инвазивный способ удаления опухоли.
При неоперабельных опухолях лучевая терапия является основным видом лечения с одновременным назначением цитостатических препаратов. Эффективность терапии будет зависеть от многих факторов:
- величины опухоли;
- степени злокачественности;
- стадийности канцерогенеза и характера поведения (интенсивность митотической активности, реакция на предлагаемое лечение и т. д.);
- техники оперирования, умений хирурга;
- индивидуальных особенностей больного (возраст, общее состояние здоровья и т. д.);
- адекватностью предлагаемого лечения и других факторов.
Прогноз жизни после операции
Выживаемость пациента зависит от эффективности лечения, стадии, наличия метастаз и рецидивов. Немаловажное значение имеет локализация опухоли. Чем раньше будет выявлено патологическое новообразование и проведено оперативное лечение, тем лучше прогноз.
При классическом типе новообразования 2-й степени злокачественности у больных до 40 лет после проведения операции и комплексном лечении - прогноз благоприятный: средний период без рецидивов составляет 5 лет, а десятилетняя выживаемость сохраняется на уровне 35%. Около 30% больных проживут более 5 лет, после постановки первичного диагноза. Прогноз ухудшается пропорционально усугублению степени злокачественности.
Консультация нейрохируга

Гаврилов Антон Григорьевич
Нейрохирург, доктор медицинских наук, профессор
— Нейрохирург 9 отделения НИИ нейрохирургии им. Н.Н.Бурденко (2002 — 2019)
— Ведущий нейрохирург сети клиник «Медси» (2019 — н.в.)
Я не занимаюсь радиохирургией, эндоваскулярной нейрохирургией и лечением аневризмы вены Галена.
Задать вопрос нейрохирургу
По предварительной записи, я могу принять вас на очную консультацию.
Дифференциальная диагностика опухолей головного мозга при МРТ
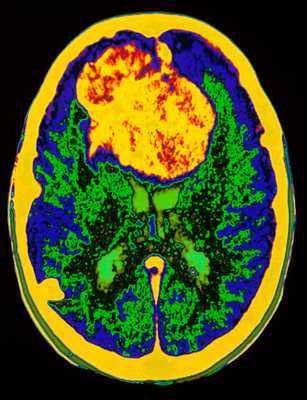
МРТ головного мозга. Аксиальная Т2-взвешенная МРТ. Цветовая обработка изображения. Опухоль мозга.
При дифференциальной диагностике опухолей головного мозга надо учитывать многие факторы включая эпидемиологические и диагностические. Золотым стандартом их выявления служит МРТ головного мозга. Многие центры МРТ СПб берутся за эту задачу, но мы рекомендуем Вам обследоваться именно у нас. При МРТ в СПб в дифференциальной диагностике опухолей в высоком поле и на открытом МРТ мы учитываем многие признаки, включая следующие:
Частота:
- 1/3 глильные (50% астроцитарного ряда)
- 1/3 метастатические
- 1/3 прочие
Возраст:
- Дети - лейкозы, лимфомы, анапластические опухоли, опухоли сосудистого сплетения, тератомы, краниофарингиомы, эпендимомы, медуллобластомы
- Взрослые - глиобластомы, астроцитомы, внеосевые -менингиомы, шванномы, ЗЧЯ - гемангиобоастома
- Пожилые - метастазы, глиобластома
Локализация:
- Супратенториальная (выше намета мозжечка - полушария мозга)
- Инфратенториальная (ниже намета мозжечка - стволовые структуры, задняя черепная ямка) - эпендимома, субэпендимома, папиллома сосудистого сплетения, центральная нейроцитома, менингиома, коллоидная киста (неопухолевое заболевание)
- Особые типы - селлярно-параселлярная (турецкое седло и вокруг него), мосто-мозжечковый угол, шишковидная железа.
МРТ головного мозга. Сагиттальная и аксиальная Т1-взвешенные МРТ, аксиальная Т2-взвешенная МРТ и аксиальные КТ и Т1-взвешенная МРТ с контрастированием. Гигантоклеточная астроцитома с кальцификацией - внутрижелудочковая опухоль.
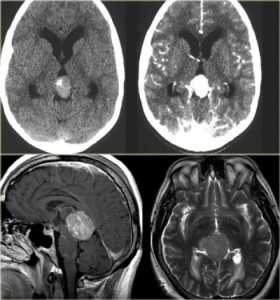
КТ и МРТ головного мозга. Аксиальные КТ до и после контрастировали, сагиттальная МРТ с контрастировавшем, аксиальная Т2-взвешенная МРТ головного мозга. Герминома (КТ и МРТ)- опухоль области шишковидной железы
МРТ головного мозга. Аксиалные Т2-взвешенная МРТ и Т1-взвешенная МРТ с контрастированием.Шваннома (невринома), кистозная форма, правого ММУ.
Краниофарингеома (КТ) - опухоль области турецкого седла.
Тип распространения:
- На противоположное полушарие - глиобластома, низкодифференцированнная астроцитома
- По ликворным путям - олигодендроглиома, эпендимома, лимфома, примитивные нейроэктодермальные опухоли (у детей), медуллобластома, пинеобластома
- Вовлечение коры - олигодендроглиома, ганглиоглиома, дисэмбриопластическая нейроэпителиома
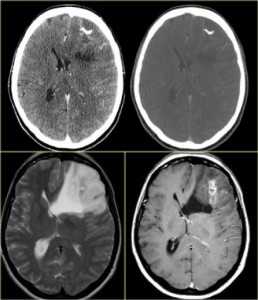
КТ и МРТ головного мозга. Аксиальные КТ, Т2-взвешенные МРТ и МРТ головного мозга с контрастировавшем. Вовлечение коры при олигодендроглиоме.
Множественность:
При МРТ головного мозга множественность очагов типична для метастазов (30-50%), глиобластом (5%), опухолей при факоматозах.
МРТ головного мозга. Аксиальные Т1-взвешенные МРТ с контрастировавшем. Множественные метастазы и двухстроронние шванномы при нейрофиброматозе тип 2.
Внутренняя структура:
- Кальцификация видимая при КТ и хуже МРТ головного мозга - олигодендроглиомы (90%), краниофарингеома (90%), астроцитомы (20%), эпендимома (50%), папиллома сосудистого сплетения (25%), ганглиоглиома (40%), менингиома (20%), редко - метастазы, хордомы, хондросаркомы
МРТ и КТ головного мозга. Кальцинаты в олигодендроглиоме
- Неоднородная структура на МРТ головного мозга может быть за счет - некроза : метастазы, глиобластомы; кровоизлияния: метастазы, апоплексия аденомы гипофиза
Контрастирование:
Почти всегда наблюдается при МРТ головного мозга, кроме микроаденом гипофиза и доброкачественных астроцитом. Неоднородность при МРТ головного мозга с контрастировавшем происходит за счет некроза, кистозной дегенерации, кальцинатов.
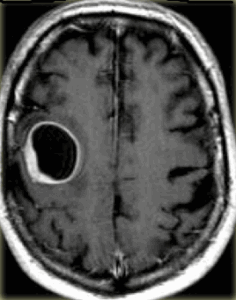
МРТ головного мозга с контрастированием. Кистозная астроцитома.
Диффузия:
Яркие очаги на диффузионное-взвешенных МРТ изображениях характерны для абсцессов, эпидермоидных кист, и острого инсульта. Опухоли имеют низкий сигнал на ДВИ МРТ головного мозга.
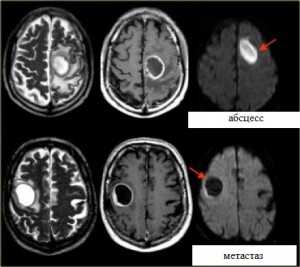
МРТ головного мозга. Аксиальные Т2-взвешенные МРТ, Т1-взвешенные МРТ с контрастировавшем и ДВИ МРТ.
Олигодендроглиома головного мозга: лечение и прогноз
Олигоденроглиома (которую также иногда называют олигоастроцитома) - опухоль нейроглии, которая развивается из олигодендроцитов.
Данная опухоль может поразить пациента в любом возрасте, но в большинстве случаев возникает у мужчин в преклонном возрасте. Это заболевание не относится к распространенным на него приходиться всего лишь 3% всех новообразований головного мозга.
По мере прогрессирования опухоль прорастает в кору большого мозга. Новообразование может достигать значительных размеров, иметь экспансивный рост. Также может наблюдаться формирование кисты внутри опухоли. Если лечение не будет оказано своевременно, то развиваются глиобластомы.
Особенности и локализация опухолевого образования
Опухоль нейроглии возникает в любом возрасте, преимущественно у мужской половины населения. Встречается у 3% мужчин. Имеет медленный характер развития, располагается в белом веществе полушарий большого мозга.
Если не лечить патологию, то может достичь значительных размеров. Диагностируется вдоль стенок желудочков, может проникать в их полость и прорастать в кору большого мозга. Очень редко локализируется непосредственно в мозжечке, зрительном нерве и стволе мозга.
Новообразование имеет бледно-розовый оттенок и четкое очертание. Внутри могут образовываться кисты. Развивается на протяжении длительного времени. Данную опухоль вылечить медикаментозно невозможно, обязательно проводиться хирургическое вмешательство.
Предварительно пациент проходить тщательное обследование. Отличается олигодендроглиома наличием петрификатов, большинство пациентов продолжают жить с опухолью в течении пяти лет после постановки диагноза и до начала терапии.
Разновидности опухоли
- высокодифференцированная - новообразование, которое отличается медленным ростом, определенной формой;
- анапластическая - новообразование, которое отличается быстрым ростом, нечеткими формами, относится к редким опухолям.
Также олигодендроглиома бывает нескольких степеней злокачественности, причем последняя степень постепенно перерастает в глиобластому и локализируется в лобной и теменной доле головного мозга.
Причины и симптомы
Что касается причин развития данного вида опухоли, то они до сих пор не установлены. Однако со временем было выявлено, что пациенты с данным диагнозом имеют некоторый тип генетической мутации в первой хромосоме, хромосоме 19 или сразу двух хромосомах. Данная опухоль не заразна.

К факторам риска возникновения злокачественного новообразования в головном мозге относятся:
- Возрастная категория. Вероятность развития опухоли увеличивается с возрастом.
- Половая принадлежность. Онкология головного мозга в большинстве случаев поражает мужскую часть населения.
- Генетическая предрасположенность. В ходе экспериментов было установлено, что мутация клеток возникает у пациентов, которые имеют сопутствующие генные патологии.
- Ранее проведенные сеансы лучевой терапии.
Если у пациента опухоль медленно развивается, то на протяжении длительного времени признаки заболевания будут отсутствовать.
Первоначальным симптомом новообразования считаются судороги, затем проявляется такая симптоматика новообразования в головном мозге, которая возникает в результате повышенного давления внутричерепной жидкости:
- тошнота и рвотные позывы;
- повышенная раздражительность, нервная возбудимость и иные нарушения эмоционального характера;
- интенсивная головная боль;
- нарушение зрительной функции;
- голова увеличивается в размерах;
- возникновение судорожного синдрома.
В зависимости от локализации образования симптоматика становится более выраженной:
- Лобная часть. У пациента наблюдается нарушение поведения, необоснованная слабость, онемение только одной половины тела.
- Височная доля. У пациента отмечается дискоординация, нарушение памяти и речевой функции.
Диагностика и осмотр пациента
Если у пациента были выявлены первые признаки заболевания, рекомендуется пройти тщательное обследование. Чтобы уточнить диагноз специалисты используют такие методы диагностики:
- Магнитно-резонансная томография. Помогает визуализировать структуры головного мозга. Считается вполне безопасным и информативным способом обследования.
- Компьютерная томография. Помогает получить послойные снимки пораженных участков головного мозга.
- Электроэнцефалография. Помогает изучить электрическую активность мозга и функциональность ЦНС.
- Аудиография. Помогает уточнить степень нарушения слуховой функции.
- Анализы крови. Помогают изучить функциональность печени и почек.
Также параллельно проводится неврологическое обследование, в ходе которого проводится:
- тестирование глазных рефлексов, слуха;
- рефлекторное тестирование с использованием молоточка;
- тестирование на равновесие и координацию;
- проверка обоняния;
- тестирование лицевых мышц;
- проверка языка и рвотного рефлекса;
- проверка подвижности головы;
- определение психического статуса, проверка абстрактного мышления и памяти.
Комплекс хирургических и консервативных методик
Как уже говорилось ранее, пациенту проводится хирургическое вмешательство. В обязательном порядке необходимо удалить опухоль и постараться, как можно больше сохранить объем здоровых тканей мозга. Затем проводится комплексная терапия, позволяющая поддерживать нормальное состояние пациента и добиться длительной ремиссии.
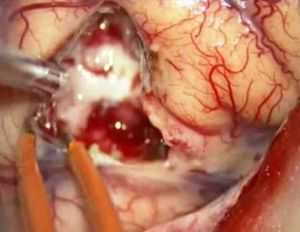
Хирургическое вмешательство проводится современными системами. Результаты МРТ помогают с высокой точностью определить расположение опухоли, а результаты КТ - предоставляют возможность составить путь достижения образования. Как следствие операция становится безопасной и эффективной.
Также пациенту могут назначить лучевую терапию, которая способна подавить рост образования. В ходе процедуры используется ионизированное излучение, которое не оказывает негативного влияния на организм, но помогает получить положительный результат.
Олигодендроглиома относится к тем видам опухолей, которые можно лечить также и при помощи определенного типа химиотерапии. Она позволяет повысить результативность лечения. Ее рекомендуют использовать в случаях рецидива олигодендроглиомы с признаками анаплазии. Современные методы химиотерапии обладают высокой эффективностью и низкой выраженностью негативных последствий.
Лечение должно проводиться комплексно. Пациенту могут прописать лекарственные препараты, которые помогают не только в процессе терапии, но и в качестве профилактики:
- противоопухолевые средства: Гидрозин сульфат или Проксифеин;
- антиметаболиты: Гидроксикарбамиды, Метотрексат;
- алкилирующие средства: Дакарбазин, Кармустин, Ломустин, Фотемустин;
- противоопухолевые антибиотики: Даунорубицин.
После того, как было проведено удаление опухоли, необходимо наблюдаться у физиотерапевта. Он помогает составить индивидуальный план восстановления, который заключается в психологической и двигательной адаптации. Также от пациента требуется ежегодно проходить профилактическое обследование, которое помогает выявить рецидив заболевания.
Прогноз и выживаемость пациентов
Период без рецидива при данной опухоли, если было оказано своевременное и качественное лечение, составляет от пяти лет. Что касается выживаемости, то после проведенной терапии, она может составить около десяти лет в 30% случаев.
Если олигодендроглиома была диагностирована на начальной стадии и сразу проведено хирургическое вмешательство, то прогноз будет вполне благоприятным.
Так как причины возникновения патологии до сих пор точно не выявлены, а известно, что она возникает в результате генетических нарушений, то предотвратить ее появление практически невозможно.
Читайте также:
