Диагностика, дифференциальный диагноз, лечение и течение диффузного нетоксического зоба
Добавил пользователь Alex Обновлено: 21.01.2026
Клиника «Альфа-Центр Здоровья» — современный медицинский центр, в который можно записаться на прием в любой день. Вы получите профессиональную консультацию эндокринолога со стажем работы более 7 лет и персонально разработанную схему лечения.
Что такое зоб
Под этим термином в медицине подразумевают патологическое изменение щитовидки, выражающееся в формировании узловых образований. Узел, в свою очередь — это имеющее любой размер новообразование с капсулой, определяемое при пальпации или в ходе визуального осмотра. Диффузная разновидность заболевания подразумевает равномерное разрастание тканей. А смешанные случаи, в которых оба этих патологических процесса сочетаются, называют диффузно-узловым зобом.
При этом заболевании не прослеживается связь с опухолевыми, или неопластическими, или воспалительными процессами. Увеличение щитовидной железы при диффузно-узловом зобе не является онкологической патологией. Это — следствие других, самостоятельных патологических состояний или изменений.
Диффузно-узловой зоб чаще диагностируют у женщин, нежели у мужчин. Согласно данным медицинской статистики, среди пациентов с этим заболеванием в 3 раза больше особ женского пола. Подавляющее большинство из них — средней возрастной категории.
Причины
Причины, по которым развивается диффузно-узловой зоб, точно не ясны. Наиболее вероятными предрасполагающими факторами принято считать возрастные изменения в организме, связанные с перестройкой эндокринной системы, и несбалансированное питание. Риск развития диффузно-узлового зоба возрастает при частых и хронических стрессах, сниженном иммунитете, неблагоприятных условиях окружающей среды.
Заболевание нередко развивается на фоне:
- травм психологического характера;
- инфекционных процессов в организме;
- воспалительных заболеваний;
- аутоиммунных нарушений;
- генетической предрасположенности;
- недостаточного употребления йодсодержащих продуктов;
- заболеваний центральной нервной системы;
- вредных привычек;
- травм головного мозга;
- гормональных расстройств.
Медицинская практика свидетельствует и о том, что признаки узлового процесса в тканях щитовидной железы часто встречаются у пациентов пожилого возраста. Это наводит на мысль о том, что развитие диффузно-узлового зоба может быть связано с естественным механизмом старения.
Симптомы
Диагностика диффузно-узлового зоба может быть осложнена тем, что болезнь проявляет себя по-разному. В большинстве случаев изменения в организме сопровождаются или являются следствием повышения синтеза гормонов щитовидной железы. Но это условие при диффузно-узловом зобе не всегда соблюдается. В ряде случаев гормоны щитовидки, напротив, снижаются или находятся в пределах нормы.
На ранней стадии течение болезни часто имеет скрытую форму. Даже при тщательной диагностике распознать ее удается далеко не всегда. По мере увеличения диффузно-узлового зоба симптомы заболевания становятся более яркими и заметными.
- на беспричинно охрипший голос;
- затрудненное дыхание;
- беспричинный сухой кашель;
- гипертрофию щитовидной железы, то есть ее визуальное увеличение, заметное внешне.
Диффузно-узловой зоб 1 степени может проявляться сильными болями в области гортани, не связанными с простудными или инфекционными заболеваниями. Пациент ощущает постоянный дискомфорт во время сглатывания пищи или напитков, а при попытке наклона головы — неприятное сдавление. Часто при диффузно-узловом зобе наблюдаются головокружения.
В дальнейшем симптомы усугубляются. Проявления диффузно-узлового зоба 2-й степени все больше напоминают симптомы тиреотоксикоза, который возникает при повышении выработки гормонов щитовидной железы. Характерными признаками болезни на этой стадии считаются боли в области груди и за грудиной, артериальная гипотензия, одышка, которая беспокоит даже после легкой физической нагрузки.
Диффузно-узловой зоб 2 степени может проявляться:
- бессонницей;
- снижением или отсутствием аппетита;
- болями в области шеи и гортани;
- раздражительностью;
- нервозностью.
Возможны жалобы на дерматологические проблемы — к примеру, пациентов при диффузно-узловом зобе часто беспокоит сухость и шелушение кожи. Для пациентов пожилого возраста характерны нарушения когнитивных функций — в частности, забывчивость и ухудшения памяти. Может наблюдаться при диффузно-узловом зобе снижение температуры тела. У мужчин нередки случаи ослабления эректильной функции и проблемы с потенцией, у женщин — нарушения менструального цикла, бесплодие, а во время беременности — выкидыш.
Диффузно-узловой зоб — заболевание, которое может поражать не только взрослого человека, но и ребенка в раннем возрасте. Опасность патологического разрастания тканей в сочетании с узловыми новообразованиями щитовидной железы в том, что оно может негативно повлиять на умственное и физическое развитие молодого организма. При этом процесс устранения патологии с учетом ее анатомического расположения весьма сложен. Нередко при диффузно-узловом зобе из-за избытка тиреоидного гормона развивается Базедов синдром. Он оказывает на организм токсическое воздействие, что проявляется нервозностью, беспокойством, постоянным чувством голода. Для этой болезни также характерна сухость кожных покровов, тремор (неконтролируемое дрожание) нижних и верхних конечностей, выпячивание глаз.
При крупном диффузно-узловом зобе симптомы также имеют свою специфику. Образование в области щитовидной железы приводит к компрессии близлежащих тканей и структур, затрудняет глотание и движения головы. Болезнь может приводить к афонии — утрате голоса, параличу возвратного нерва гортани. Увеличению щитовидной железы сопутствуют диссомния, потливость, резкое и беспричинное снижение веса. Если возникают боли, это говорит о том, что диффузно-узловой зоб давит на пищевод и трахею. Паралич голосовых связок и сращение тканей наблюдаются при озлокачествлении патологического процесса.
Стадии и виды заболевания
Всемирная организация здравоохранения делит развитие диффузно-узлового зоба на несколько форм:
- нулевую;
- первичную;
- вторичную.
Они определяются степенью выраженности симптомов. При нулевой форме диффузно-узлового зоба клинические проявления отсутствуют. Первичную форму заболевания можно диагностировать после пальпации. Вторичный диффузно-узловой зоб — это когда опухоль заметна визуально.
Применяется классификация и по виду узловых образований. С этой точки зрения выделяют кистовые образования и псевдоузлы. Количество их также разнится — от единичных или солитарных образований, до многоузловых, конгломератных.
Диагностика
Для диагностики диффузно-узлового зоба необходим первичный осмотр у врача-эндокринолога. Он позволяет выявить признаки заболевания посредством визуальной оценки и пальпации. При наличии подозрений на диффузно-узловой зоб врач назначает дополнительные исследования для уточнения диагноза:
- анализ крови — для проверки концентрации гормонов щитовидной железы;
- анализ кала и мочи;
- УЗИ — исследование позволяет узнать причину возникновения узлового образования.
Чтобы исключить вероятность развития онкологического заболевания, используется тонкоигольная аспирационная биопсия. Ее выполняют в том случае, если диаметр узлового образования достигает сантиметра и более. Также проводится сцинтиграфия — радиоизотопное сканирование, позволяющее изучить автономность и функциональной щитовидной железы. Компьютерная томография предоставляет врачу информацию о размере органа, его контурах и структуре, особенности регионарных лимфатических узлов. Рентгенография нужна для того, чтобы исключить попадание посторонних предметов в пищевод или область грудины.
Только после проведения лабораторных исследований эндокринолог подбирает пациенту медикаментозную терапию, позволяющую постепенно уменьшить проявления болезни.
Лечение
Если синдром диффузно-узлового нетоксического зоба протекает без осложнений, пациенту назначают гормональную терапию и препараты радиоактивного йода. В ряде случаев целесообразно оперативное лечение. Оно показано при развитии неоплазии, выраженного внешнего проявления зоба, затруднения глотания и дыхания, связанного с компрессионным синдромом.
Терапия направлена преимущественно на восстановление гормонпродуцирующей функции щитовидной железы. Лечение препаратами радиоактивного йода при диффузно-узловом зобе обычно демонстрирует неплохие результаты. Радикальное удаление органа посредством хирургического вмешательства, проведение последующей заместительной гормонотерапии показано только при отсутствии результата назначенного медикаментозного лечения.
Вероятность озлокачествления процесса при диффузно-узловом зобе невысока. Прогноз в целом благоприятен. Если изменения в структуре щитовидной железы были замечены на ранней стадии диффузно-узлового зоба и не носят тяжелого характера, главную роль уделяют консервативному лечению. Врач подбирает лекарственные препараты с соединениями йода, которые активно усваиваются организмом человека. В большинстве случаев этой меры достаточно для исчезновения негативной симптоматики диффузно-узлового зоба и постепенного уменьшения щитовидной железы вплоть до нормального размера.
Осложнения
Без своевременного и адекватного лечения диффузно-узловой зоб может привести к тяжелым последствиям. Поэтому врачи рекомендуют обратиться за профессиональной помощью сразу же, если вы обнаружили у себя 3 и более признака заболевания. Запущенная стадия диффузно-узлового зоба увеличивает риск озлокачествления процесса и развития рака щитовидной железы. Нередко она приводит к летальному исходу.
Возможны и другие осложнения при диффузно-узловом зобе. Удушье, проблемы с глотанием, сдавление нервных окончаний и нарушения обменных процессов могут негативно сказаться на состоянии многих внутренних органов и систем.
Профилактика
Так как точные причины, по которым развивается диффузно-узловой зоб щитовидной железы, пока не ясны, профилактические меры носят предупредительный характер.
Эндокринологи настоятельно рекомендуют обогащать свой рацион продуктами, богатыми йодом:
- морской рыбой;
- ракообразными;
- морской капустой;
- цельным молоком;
- говядиной.
Полноценное питание особенно важно при ослабленном иммунитете, в детском и пожилом возрасте. Если у кого-либо из близких родственников был диагностирован диффузно-узловой зоб, рекомендуется регулярно посещать эндокринолога и контролировать уровень гормонов посредством сдачи анализов — не реже, чем раз в год. Снизить риск развития болезни также поможет полноценный сон и правильно организованный режим отдыха, активный образ жизни.
Диагностика и лечение диффузно-узлового зоба щитовидной железы в Москве
Опасность диффузно-узлового зоба в том, что на ранних стадиях он практически не проявляется внешне. Симптомы становятся явными только после изменения уровня тиреоидных гормонов и значительного увеличения щитовидной железы. Чем позже будет поставлен диагноз диффузно-узловой зоб, тем более радикальные методы терапии могут понадобиться.
«Альфа-Центр Здоровья» рекомендует проверить состояние щитовидной железы, а при необходимости — пройти лечение в современном медицинском центре. Для получения дополнительной информации или записи на прием свяжитесь с регистратурой.
Заболевания щитовидной железы (взрослое население). Диффузный нетоксический зоб
На основании абзаца девятого части первой статьи 1 Закона Республики Беларусь от 18 июня 1993 г. № 2435-XII «О здравоохранении», подпункта 8.3 пункта 8, подпункта 9.1 пункта 9 Положения о Министерстве здравоохранения Республики Беларусь, утвержденного постановлением Совета Министров Республики Беларусь от 28 октября 2011 г. № 1446, Министерство здравоохранения Республики Беларусь
ПОСТАНОВЛЯЕТ:
1. Утвердить:
клинический протокол «Диагностика и лечение пациентов с сахарным диабетом (взрослое население)» (прилагается);
клинический протокол «Диагностика и лечение пациентов с заболеваниями щитовидной железы (взрослое население)» (прилагается);
клинический протокол «Диагностика и лечение пациентов с заболеваниями паращитовидных желез (взрослое население)» (прилагается);
клинический протокол «Диагностика и лечение пациентов с эндокринными заболеваниями гипофиза, надпочечников, гонад (взрослое население)» (прилагается); клинический протокол «Диагностика и лечение пациентов с ожирением (взрослое население)» (прилагается);
клинический протокол «Диагностика и лечение пациентов с остеопорозом (взрослое население)» (прилагается).
2. Признать утратившими силу:
приложение 1 к приказу Министерства здравоохранения Республики Беларусь от 1 июня 2009 г. № 532 «Об утверждении некоторых клинических протоколов»; приложение 1 к приказу Министерства здравоохранения Республики Беларусь от 29 октября 2009 г. № 1020 «Об утверждении некоторых клинических протоколов»;
приказ Министерства здравоохранения Республики Беларусь от 2 июля 2013 г. № 764 «Об утверждении клинических протоколов диагностики и лечения взрослого населения с заболеваниями эндокринной системы при оказании медицинской помощи в амбулаторных условиях».
3. Настоящее постановление вступает в силу после его официального опубликования.
Министр Д.Л. Пиневич
СОГЛАСОВАНО
Брестский областной исполнительный комитет
Витебский областной исполнительный комитет
Гомельский областной исполнительный комитет
Гродненский областной исполнительный комитет
Могилевский областной исполнительный комитет
Управление делами Президента Республики Беларусь
КЛИНИЧЕСКИЙ ПРОТОКОЛ
«Диагностика и лечение пациентов с заболеваниями щитовидной железы (взрослое население)»
ГЛАВА 1
ОБЩИЕ ПОЛОЖЕНИЯ
1. Настоящий клинический протокол устанавливает общие требования к объему оказания медицинской помощи пациентам (взрослому населению) с заболеваниями щитовидной железы (далее - ЩЖ).
2. Требования настоящего клинического протокола являются обязательными для юридических лиц и индивидуальных предпринимателей, осуществляющих медицинскую деятельность в порядке, установленном законодательством о здравоохранении.
3. Для целей настоящего клинического протокола используются основные термины и их определения в значениях, установленных Законом Республики Беларусь «О здравоохранении», а также специальные термины и их определения:
диагностические критерии - важнейшие клинические, лабораторные, инструментальные, морфологические признаки, на основании комбинации которых устанавливается клинический диагноз определенного заболевания эндокринной системы;
дополнительная диагностика - комплекс медицинских услуг, необходимость в которых определяется по результатам обязательной диагностики и которые проводятся с целью уточнения причины заболевания, дифференциальной диагностики, определения степени тяжести, стадии патологического процесса;
клинические критерии - важнейшие клинические признаки, комбинация которых позволяет предположить наличие у пациента определенного заболевания эндокринной системы, но не является достаточно специфичной для установления клинического диагноза;
клинический диагноз - медицинское заключение о состоянии здоровья пациента, которое устанавливается на основании оценки результатов медицинского осмотра, данных обязательной и дополнительной диагностики. Включает основное заболевание, его осложнения, сопутствующие заболевания с указанием клинической формы и стадии;
обязательная диагностика - минимальный комплекс медицинских услуг, предоставляемых пациенту с заболеванием эндокринной системы на любом уровне оказания медицинской помощи.
4. В настоящем протоколе приведены типовые диагностические и лечебные схемы, а также определены медицинские показания к госпитализации и план наблюдения.
Перечень медицинских услуг, медицинских вмешательств в целях диагностики и лечения заболеваний сформирован в соответствии с постановлением Министерства здравоохранения Республики Беларусь от 5 декабря 2016 г. № 123 «Об установлении перечня медицинских услуг, медицинских вмешательств».
С целью дополнительной диагностики могут применяться иные, не указанные в данном клиническом протоколе медицинские услуги, медицинские вмешательства, назначенные по результатам консультации врача-специалиста в соответствии с протоколом диагностики и лечения возможного или установленного сопутствующего заболевания.
Для лечения рекомендованы базовые схемы фармакотерапии заболеваний, включающие основные фармакотерапевтические группы лекарственных средств (далее, если не установлено иное - ЛС).
ЛС представлены по международным непатентованным наименованиям, а при их отсутствии - по химическим наименованиям по систематической или заместительной номенклатуре с указанием лекарственной формы и дозировки.
Применение ЛС осуществляется по медицинским показаниям в соответствии с инструкцией по медицинскому применению (листком-вкладышем).
В каждой конкретной ситуации в интересах пациента решением врачебного консилиума объем диагностики и лечения может быть расширен с использованием других утвержденных Министерством здравоохранения методов оказания медицинской помощи, не включенных в настоящий клинический протокол.
Применение научно обоснованных, но еще не утвержденных к применению в установленном законодательством порядке методов оказания медицинской помощи осуществляется в соответствии со статьей 18 Закона Республики Беларусь «О здравоохранении».
В плане наблюдения предусмотрен контроль основных показателей, определяющих степень компенсации и прогноз течения заболевания. По медицинским показаниям перечень и частота предоставления медицинских услуг могут быть увеличены.
61. Диффузный нетоксический (эндемический или спорадический) зоб - диффузное увеличение ЩЖ без нарушения ее функции.
Узловой нетоксический зоб
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Узловой нетоксический зоб: причины появления, симптомы, диагностика и способы лечения.
Определение
Узловой нетоксический зоб - это заболевание, характеризующееся диффузным и/или узловым увеличением щитовидной железы. Диффузные формы зоба чаще встречаются у детей, подростков и лиц детородного возраста. Узловые — в старшей возрастной группе. Зоб называют нетоксическим, если щитовидная железа функционирует нормально (эутиреоз), т.е. концентрация тиреоидных гормонов в крови не изменяется либо снижается незначительно. Кроме того, при узловом нетоксическом зобе отсутствуют воспаление и опухолевый процесс.
Распространенность заболевания в различных регионах России варьирует от 5,2 до 70% и в среднем по стране составляет 31%. У женщин зоб развивается в 2-3 раза чаще, чем у мужчин.
Причины появления зоба
В подавляющем большинстве случаев (90%) причиной узлового нетоксического зоба становится дефицит йода. Недостаточное потребление этого микроэлемента (менее 150-300 мкг в сутки) приводит к снижению выработки тиреоидных гормонов, что вызывает повышение секреции тиреотропного гормона (ТТГ). Этот гормон, стимулируя пролиферацию клеток тиреоидного эпителия (увеличение их количества) и влияя тем самым на разрастание щитовидной железы, до определенного момента способен обеспечивать необходимый уровень секреции тиреоидных гормонов. Скопление клеток в отдельных очагах приводит к образованию узлов.
Кроме дефицита йода в диффузном увеличении щитовидной железы могут быть задействованы и другие факторы. Важную роль в развитии нетоксического зоба играет наследственность: например, низкий порог чувствительности к недостатку йода, несостоятельность ферментативной системы, отвечающей за синтез тиреоидных гормонов.
Определенное значение в развитии зоба имеет бактериальная и вирусная инфекция (примерно у 50% больных с зобом регистрируется хронический тонзиллит).
К другим причинам относят курение, прием некоторых лекарственных препаратов, экологические факторы.
Классификация заболевания
Классификация по МКБ-10
- Нетоксический одноузловой зоб.
- Нетоксический многоузловой зоб.
- Другие уточненные формы нетоксического зоба.
- Нетоксический зоб неуточненный.
1-я степень - разрастания железы прощупываются, но при обычном положении шеи они не видны.
2-я степень - узлы не только прощупываются, но и вызывают видимую деформацию шеи.
Симптомы зоба
Узловой нетоксический зоб развивается медленно и часто в течение многих лет остается незамеченным, поскольку отсутствуют симптомы нарушений функции щитовидной железы. В подавляющем большинстве случаев в условиях легкого и умеренного йодного дефицита пальпаторные изменения щитовидной железы обнаруживают лишь при целенаправленном обследовании.
В единичных случаях у больного возникают жалобы на головные боли, повышенную утомляемость и сниженную работоспособность.
По мере увеличения узловых образований нарастает симптоматика заболевания: из-за сдавливания окружающих щитовидную железу анатомических структур (компрессионного синдрома) отмечаются одышка, кашель; нарушение глотания, затрудненное дыхание и приступы удушья, ощущение кома в горле; осиплость голоса.
При загрудинном расположении узла, в случае многоузлового зоба, а также зоба больших размеров может отмечаться деформация шеи, иногда за счет сдавления вен - их набухание.
При развитии болезни в детском возрасте нередко обнаруживают аритмию, перепады артериального давления, отставание в росте и развитии, частые простудные заболевания.
Диагностика зоба
Клиническое обследование
Клиническое обследование подразумевает подробный сбор анамнеза, включая семейный. Пальпаторно врач может обнаружить узлы, как правило, более 1 см.
С целью определения функции щитовидной железы назначают ее скриниговое исследование, включающее показатели свободного тироксина, тиреотропного гормона, а также определяющее наличие антител к тиреоидной пероксидазе.
Нетоксический диффузный зоб (E04.0)
Диффузный эутиреоидный зоб - общее диффузное увеличение щитовидной железы (ЩЖ) без нарушения ее функции. Наиболее частой причиной является дефицит йода.
Формирование эндемического зоба является компенсаторной реакцией, направленной на поддержание постоянной концентрации тиреоидных гормонов в условиях дефицита йода.
Клиническая симптоматика может отсутствовать, проявляться косметическим дефектом шеи ("толстая" шея) или синдромом сдавления трахеи, пищевода, что напрямую зависит от степени увеличения ЩЖ.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
| Степень | Характеристикка |
| 0 | Зоба нет (объем каждой доли не превышает объем дистальной фаланги большого пальца руки обследуемого) |
| 1 | Зоб пальпируется, но не виден при нормальном положении шеи; сюда же относятся узловые образования, не приводящие к увеличению самой железы |
| 2 | Зоб четко виден при нормальном положении тела |
Диффузное увеличение объема щитовидной железы с сохраненной функцией наблюдают как при эндемическом зобе (встречается в йоддефицитных регионах, так и при спорадическом зобе (не связанном с недостатком йода в среде, а обусловленным врожденными или приобретенными дефектами биосинтеза гормонов щитовидной железы).
Этиология и патогенез
Этиология
Наиболее частой причиной увеличения щитовидной железы ( зоба) является йодный дефицит.
Зоб, выявляемый в условиях йодного дефицита, обозначается термином эндемический, а в регионах с нормальным потреблением йода - спорадический.
Достаточно редко эндемический зоб связан не с дефицитом йода, а с действием других зобогенных факторов (флавоноиды, тиоцианаты).
Этиология спорадического зоба мало изучена, и, судя по всему, гетерогенна. В части случаев он связан с врожденными дефектами ферментных систем, участвующих в синтезе тиреоидных гормонов.
Патогенез
Наиболее изучен патогенез йоддефицитного зоба. Формирование эндемического зоба - компенсаторная реакция, направленная на поддержание постоянной концентрации тиреоидных гормонов в организме в условиях йодной недостаточности. Повышению пролиферативной активности тиреоцитов способствуют ТТГ, а также локальные ростовые факторы (ИФР-1, эпидермальный ростовой фактор, фактор роста фибробластов, трансформирующий ростовой фактор ß). Мощными ингибиторами продукции локальных ростовых факторов служат йодированные липиды (йодлактоны).
Эпидемиология
Диффузный эутиреоидный зоб развивается чаще у лиц молодого возраста до 20 лет - в 50% случаев, еще в 20% случаев - до 30 лет
У женщин встречается в 2-3 раза чаще, чем у мужчин.
Как правило, эутиреоидный зоб возникает в периоды повышенной потребности в йоде - полового развития, беременности и кормления грудью.
Факторы и группы риска
Основная группа риска развития йоддефицитных заболеваний:
- дети в возрасте до 3-х лет;
- беременные;
- кормящие грудью;
Группа особого риска по формированию наиболее угрожающих в медико-социальном плане последствий йододефицита:
- девочки в период полового созревания;
- женщины детородного (фертильного) возраста;
- беременные и кормящие;
- дети и подростки.
Клиническая картина
Cимптомы, течение
Клиническая картина диффузного эутиреоидного зоба зависит от степени увеличения щитовидной железы, так как ее функция остается нормальной.
Сам по себе факт небольшого увеличения щитовидной железы при ее нормальной функции практически не отражается на работе других органов и систем.
В подавляющем большинстве случаев в условиях легкого и умеренного йододефицита небольшое увеличение щитовидной железы обнаруживается лишь при целенаправленном обследовании.
В условиях тяжелого йодного дефицита зоб может достигать гигантских размеров. Также возможно проявление синдрома сдавления близлежащих органов (пищевод, трахея), что проявляется затруднением глотания и дыхания, дискомфортом в области шеи.
Анамнез. При сборе анамнеза необходимо учитывать регион проживания, количество беременностей, курение. Как правило, диффузный эутиреоидный зоб протекает бессимптомно, при значительном увеличении размеров щитовидной железы (ЩЖ) может проявляться сдавлением трахеи и пищевода.
Физикальное обследование. Пальпация ЩЖ является основным методом оценки структуры ЩЖ и ее необходимо проводить всем пациентам. Если по результатам пальпации сделан вывод об увеличении размеров ЩЖ или о наличии узловых образований, пациенту показано дальнейшее проведение УЗИ ЩЖ.
УЗИ щитовидной железы
Исследование позволяет охарактеризовать размеры, форму и объем ЩЖ, наличие в ней узлов, ее топографо-анатомическое соотношение с другими органами шеи, эхогенность и эхоструктуру.
С помощью УЗИ уточняются данные пальпаторного обследования и определяется степень увеличения ЩЖ. Объем каждой доли подсчитывается по формуле:
Нормальный объем ЩЖ для жителей Европы у женщин - до 18 мл, у мужчин - до 25 мл. Нижней границы нормы объема ЩЖ не установлено.
У ребенка объем ЩЖ зависит от степени физического развития, поэтому перед исследованием измеряют рост и вес ребенка и по специальной шкале или формуле вычисляется площадь поверхности тела. У детей объем ЩЖ сопоставляется с нормативными показателями (в зависимости от возраста или площади поверхности тела), полученными в регионах без дефицита йода.
Сцинтиграфию ЩЖ проводят для диагностики загрудинного зоба.
Рентгенологическое исследование грудной клетки с контрастированием пищевода барием рекомендуют при наличии зоба больших размеров, сопровождающегося симптомами компрессии трахеи и пищевода.
Лабораторная диагностика
Основными гормональными маркерами при диагностике заболеваний щитовидной железы являются ТТГ и свободный тироксин (Т4).
При эутиреозе уровень ТТГ и свободного Т4 в пределах нормы.
Дифференциальный диагноз
Основным осложнением диффузного нетоксического зоба могут быть явления компрессии окружающих органов из-за больших размеров зоба, в таких случаях показано хирургическое лечение.
Целью лечения является уменьшение размеров щитовидной железы (ЩЖ).
На сегодняшний день существуют три варианта консервативной терапии диффузного эутиреоидного зоба:
1. Монотерапия препаратами йода.
2. Супрессивная терапия левотироксином натрия (L-тироксином).
3. Комбинированная терапия йодом и L-тироксином.
1. Монотерапия препаратами йода
На первом этапе лечения подавляющему большинству детей, подростков и людей до 45-50 лет показано назначение йода в дозе 100-200 мкг/сут., что приводит к достаточно быстрому подавлению гипертрофического компонента зоба (увеличение размеров тироцитов).
Преимущества терапии йодом: этиотропный характер, безопасность, отсутствие необходимости в подборе дозы и в проведении частых гормональных исследований. Длительность лечения - 1,5-2 года.
Эффективность оценивается через 6 месяцев после начала лечения. В случае выявления тенденции к уменьшению размеров ЩЖ продолжают терапию в течение 1,5-2 лет. После отмены калия йодида рекомендуют употребление поваренной соли, морепродуктов.
2. Супрессивная терапия L-тироксином
При отсутствии эффекта от монотерапии препаратами йода через 6 месяцев, проводят терапию L-тироксином в дозах, позволяющих поддерживать уровень ТТГ на нижней границе нормы.
Цель терапии L-тироксином при диффузном эутиреоидном зобе - поддержание ТТГ в пределах 0,1-0,4 мМЕ/л, что у взрослых требует назначения не менее 100-150 мкг L-тироксина.
Эффективность лечения оценивают через 6 месяцев. При достижении нормального объема ЩЖ L-тироксин отменяют и назначают препараты йода, на фоне чего контролируют объем ЩЖ.
Недостатки супрессивной терапии левотироксином натрия: высокая вероятность рецидива зоба после отмены препарата, риск осложнения медикаментозного тиреотоксикоза, необходимость подбора дозы, что требует частых гормональных исследований.
Супрессивную терапию левотироксином натрия не считают лечением выбора при диффузном эутиреоидном зобе.
3. Комбинированная терапия йодом и L-тироксином
Хорошо зарекомендовала себя в клинических исследованиях комбинированная терапия препаратами йода и L-тироксином (200 мкг йода и 100-150 мкг L-тироксина).
Основное преимущество комбинированной терапии - быстрое достижение уменьшения объема ЩЖ за счет йода, который предотвращает снижение интратиреоидного содержания йода, возникающего при монотерапии L-тироксином.
Возможно и последовательное назначение вначале L-тироксина, а затем добавление йода. В случае нормализации объема ЩЖ прием йода в физиологической дозе назначают пожизненно.
Особенности наблюдения пожилых пациентов
У лиц старше 60 лет при зобе небольшого размера с узловыми изменениями или без них наиболее оправдано активное наблюдение, подразумевающее УЗИ и определение ТТГ с интервалом в 1-2 года.
Лечение во время беременности
Всем беременным, проживающим в йододефицитном регионе, наряду с йодированной солью целесообразно назначение 250 мкг йода. При беременности лечение выбора - монотерапия йодом, реже - комбинированная терапия йодом и L-тироксином. И в том, и в другом случае необходим контроль функции ЩЖ, поскольку за небольшой срок беременности существенного уменьшения объема ЩЖ не происходит, и при достаточном потреблении йода объем ЩЖ закономерно несколько увеличивается.
Хирургическое лечение при диффузном эутиреоидном зобе может быть показано лишь при его гигантском размере и/или при явлениях компрессии окружающих органов.
Прогноз
Прогноз при диффузном эутиреоидном зобе благоприятный. Нормализация объема щитовидной железы происходит через 1,5-2 года лечения. Для исключения рецидива заболевания рекомендуют постоянное употребление в пищу йодированной соли.
Госпитализация
Целью профилактики является нормализация потребления йода населением. Потребность в йоде составляет:
- 90 мкг в сутки - в возрасте 0-59 месяцев;
- 120 мкг в сутки - в возрасте 6-12 лет;
- 150 мкг/сутки - для подростков и взрослых;
- 250 мкг/сутки - для беременных и кормящих.
Обеспечение нормального потребления йода в регионах йодного дефицита возможно путем внедрения методов массовой, групповой и индивидуальной профилактики.
Массовая профилактика
Всеобщее йодирование соли рекомендовано ВОЗ, Минздравом РК и РФ, в качестве универсального и высокоэффективного метода массовой йодной профилактики.
Всеобщее йодирование соли означает, что практически вся соль для употребления человеком (т.е. продающаяся в магазинах и используемая в пищевой промышленности) должна быть йодирована. Для достижения оптимального потребления йода (150мкг/сут.) ВОЗ и Международный совет по контролю за йоддефицитными заболеваниями рекомендуют добавления в среднем 20-40 мг йода на 1 кг соли. В качестве йодированной добавки рекомендовано использовать йодид калия.
В дальнейшем проведение массовой йодной профилактики приводит к значительному снижению распространенности всех форм зоба.
Групповая и индивидуальная йодная профилактика проводится в определенные периоды жизни (беременность, кормление грудью, детский и подростковый периоды), когда физиологическая потребность в йоде возрастает, и заключается в приеме фармакологических средств, содержащих физиологическую дозу калия йодида.
В группах повышенного риска допустимо использовать только фармакологические средства, содержащие точно стандартизированную дозу йода. В этих группах населения особенно высока распространенность именно эндемического зоба, и, следовательно, прием препаратов с точной дозировкой имеет не только профилактическое, но и лечебное значение.
Рекомендуемые дозы йодида калия для проведения профилактики в группах повышенного риска:
- калий йодид длительно внутрь 50-100 мкг/сут. - дети до 12 лет;
- 100-200 мкг/сут. - подростки и взрослые;
- 200 мкг/ сут. - беременные и кормящие женщины.
Диффузный токсический зоб (Базедова болезнь, или болезнь Грейвса) - симптомы и лечение
Что такое диффузный токсический зоб (Базедова болезнь, или болезнь Грейвса)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Родионова Е. А., терапевта со стажем в 14 лет.
Над статьей доктора Родионова Е. А. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Диффузный токсический зоб — это аутоиммунное поражение щитовидной железы.
Диффузный токсический зоб впервые был описан в трудах Роберта Джеймса Грейвса и Карла Адольфа фон Базедова в середине ХIХ века. Кроме данного заболевания, тиреотоксикоз может встречаться и при других заболеваниях щитовидной железы (тиреоидит, токсическая аденома и др.), что требует дифференциальной диагностики, так как лечение этих состояний не является однотипным, а осложнения из-за отсутствия или неправильного лечения могут привести к необратимым патологическим изменениям. [1] , [2]
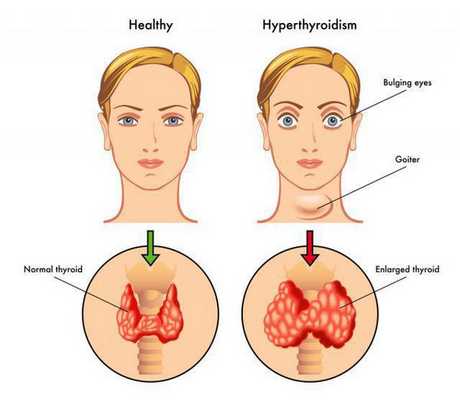
В англоязычных странах это заболевание называют болезнью Грейвса, а немецкоязычных — Базедовой болезнью. Диффузный токсический зоб развивается из-за нарушенной функции СД8+-лимфоцитов и выработки антитиреоидных антител, среди которых особое значение придаётся тем, которые имеют сродство к рецепторам тиреотропного гормона в щитовидной железе. Эти антитела выявляются в среднем у 50% пациентов с диффузным токсическим зобом. С этими рецепторами в норме связывается тиреотропный гормон (ТТГ), что стимулирует выработку и выделение тиреоидных гормонов (ТГ). Антитела при связывании с рецепторами ТТГ увеличивают секрецию тироксина (Т4) и трийодтиронина (Т3) «в обход» регуляции ТТГ. Повышенный уровень тиреотропного гормона обуславливает развитие тиреотоксикоза. До конца не ясна причина такого дефекта иммунной системы. Имеются данные, позволяющие говорить о роли генетической предрасположенности, в частности, более широкой распространённости аллелей HLA-B8 и BW-35 у пациентов с этой болезнью. [4] Однако не выявлено какой-то одной аллели, ответственной за болезнь Грейвса. Вероятно, здесь имеет место взаимодействие нескольких аллелей.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы диффузного токсического зоба
Диффузный токсический зоб чаще развивается у женщин моложе тридцати лет. [1] Синдром тиреотоксикоза связан с более интенсивным метаболизмом. Увеличивается частота сердечных сокращений, поднимается артериальное давление. Характерен подъём систолического («верхнего») давления и снижение диастолического, то есть поднимается пульсовое давление, проявляющееся выраженной пульсацией крупных и мелких артерий. [4] Характерно повышенное потоотделение, так как организм старается отдать избыточно вырабатываемое тепло (из-за нарушенной регуляции окислительного фосфорилирования). Стимуляция нервной системы проявляется раздражительностью, тремором рук. Аппетит повышается, однако масса тела снижается из-за ускоренного распада белков в организме. Редко встречается так называемый fat-Базедов-вариант, при котором масса тела увеличивается. [4] Пациенты с ДТЗ часто жалуются на слабость мышц, утомляемость, одышку. Щитовидная железа может быть увеличенной, однако нет зависимости между степенью ее увеличения и тяжестью состояния. В норме объём щитовидной железы у мужчин не превышает 25 см 3 , а у женщин — 18 см 3 . Симптомы, как правило, развиваются относительно быстро — за 6-12 мес. В 80% случаев пальпаторно определяется увеличенная, безболезненная щитовидная железа. На раннем этапе болезни пациенты могут обратиться с какой-либо одной из перечисленных жалоб, поэтому врач должен быть хорошо осведомлён о признаках тиреотоксикоза и необходимых диагностических мероприятиях. У бессимптомных пациентов с субклиническим тиреотоксикозом болезнь выявляется случайно, если по каким-либо показаниям сдаётся анализ крови на ТТГ.
При Базедовой болезни могут появляться признаки эндокринной офтальмопатии, возникающей из-за поражения периорбитальной клетчатки: выраженный экзофтальм (не всегда симметричный), диплопия, отечность век, ощущение «инородного тела в глазах». Это сильно облегчает работу врача в плане диагностики, так как среди всех состояний с тиреотоксикозом эндокринная офтальмопатия характерна именно для диффузного токсического зоба. Не следует путать эндокринную офтальмопатию с глазными симптомами тиреотоксикоза, среди которых можно выделить синдром Грефе и синдром Кохера (верхнее веко отстаёт при взгляде вверх и вниз соответственно), синдром Мебиуса (взгляд не фиксируется вблизи), синдром Штельвага (уменьшение частоты морганий). Стоит отметить, что выраженность глазных симптомов не зависит от тяжести дисфункции щитовидной железы. [4]
Некоторые авторы в развитии диффузного токсического зоба выделяют четыре стадии:
- Невротическая (вегетативный невроз и незначительное увеличение или нормальные размеры щитовидной железы);
- Нейрогормональная (увеличенные размеры щитовидной железы и клиническая картина тиреотоксикоза);
- Висцеропатическая (нарушение функции органов);
- Кахектическая (тиреотоксические кризы и общая дистрофия). [4]
Патогенез диффузного токсического зоба
Кроме генетических факторов, есть предположения о роли стресса и инфекции в развитии болезни Грейвса, а также действия токсических веществ. [4] Из-за иммунологических нарушений, происходит инфильтрация щитовидной железы лимфоцитами, выработка антител к различным её компонентам, главным образом — к рецепторам ТТГ, что приводит к стимуляции выработки ТГ и пролиферации тироцитов. Эти антитела также называют тиреостимулирующими иммуноглобулинами. Избыточное действие ТГ в организме приводит к развитию тиреотоксикоза, с признаками которого больные диффузным токсическим зобом обычно обращаются к врачу. [1] , [2]
Классификация и стадии развития диффузного токсического зоба
Согласно классификации тиреотоксикоза по Фадееву В.В. и Мельниченко Г.А., выделяется:
- субклинический;
- манифестный;
- осложнённый.
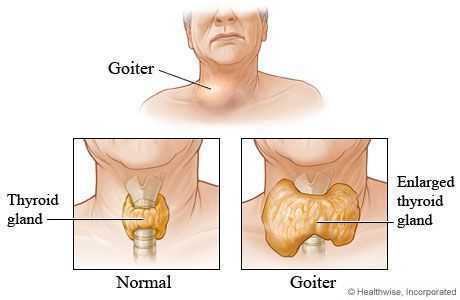
Также существует классификация зоба (патологического увеличения щитовидной железы), в которой выделяется три степени зоба, в зависимости от данных осмотра и пальпации щитовидной железы.
Классификация зоба, рекомендованная ВОЗ (2001)
- 0 cтепень: зоба нет (объём каждой доли не превышает объёма дистальной фаланги большого пальца руки обследуемого);
- I степень: зоб пальпируется, но не виден при нормальном положении шеи, или же имеются узловые образования, не приводящие к увеличению щитовидной железы;
- II степень: зоб чётко виден при нормальном положении шеи. [4] , [5]
Патоморфологическая классификация диффузного токсического зоба (три варианта заболевания) опирается на данные гистологического исследования биоптата или удалённой щитовидной железы. [4] , [5]
Осложнения диффузного токсического зоба
Развившийся при диффузном токсическом зобе тиреотоксикоз поражает все системы организма. Если надлежащим образом не лечить это заболевание, то оно грозит тяжёлой инвалидизацией, а аритмии и сердечная недостаточность даже могут привести к летальному исходу.
Наиболее опасным осложнением болезни Грейвса является тиреотоксический криз, развитие которого связывают с неблагоприятными факторами (стресс, различные заболевания, выраженная физическая нагрузка, операция и др.). Появляется резкое возбуждение, температура повышается до 40 о С, частота сердечных сокращений достигает 200 ударов в минуту, может развиться фибрилляция предсердий, усиливаются явления диспепсии (тошнота, рвот, понос, жажда), повышается пульсовое артериальное давление. Затем могут появиться признаки недостаточности надпочечников (гиперпигментация, нитевидный пульс, нарушение микроциркуляции). Состояние ухудшается за несколько часов. Это ургентная ситуация, требующая неотложных мер, направленных на снижение концентрации ТГ, борьбу с надпочечниковой недостаточностью, дегидратацией, гипертермией, метаболическими нарушениями и недостаточностью кровообращения. В/в вводится гидрокортизон, проводится дезинтоксикационная и тиреостатическая терапия. К осложнениям диффузного токсического зоба также можно отнести осложнения хирургического его лечения: гипопаратиреоз, повреждение n. laryngeus recurrens (при повреждении одного нерва появляется осиплость голоса, при повреждении двух может возникнуть асфиксия), кровотечения, аллергические реакции на препараты. Об осложнениях тиреостатической терапии будет сказано ниже. [5]
Диагностика диффузного токсического зоба
При наличии у пациента признаков тиреотоксикоза ему определяют уровень тиреотропного гормона (ТТГ) высокочувствительным методом (чувс. 0,01 мЕд/л). Если уровень ТТГ меньше нормы, то исследуют концентрацию св. Т4 (тетрайодтиронин, тироксин) и Т3 (трийодтиронин). Существует понятие о так называемом субклиническом тиреотоксикозе, когда уровни Т4 и Т3 оказываются в норме. Среди антител наибольшее клиническое значение имеет уровень антител к рецепторам ТТГ (АТ-рТТГ). Высокие их титры с большой долей вероятности указывают на то, что мы имеем дело именно с болезнью Грейвса. Другие антитела, такие, как антитела к тиреоидной пероксидазе и тиреоглобулину (АТ-ТПО и АТ-ТГ), выявляются и при других состояниях, поэтому имеют значение только в комплексной оценке, и их определение может помочь в некоторых ситуациях.
На УЗИ при болезни Грейвса характерными признаками являются сниженная эхогенность и увеличение объёма (около 80% случаев). При обнаружении очаговых образований, при подозрении на опухолевые, проводится биопсия с цитологическим исследованием. В некоторых ситуациях (дифференциальная диагностика с функциональной автономией, загрудинный зоб) проводится сцинтиграфия щитовидной железы. Дифференциальная диагностика проводится с функциональной автономией щитовидной железы (характерно наличие узлов на УЗИ, «горячих» при сцинтиграфии, отсутствие антител, нет эндокринной офтальмопатии), подострым тиреоидитом (острое начало, боли в щитовидной железе, повышение температуры, связь с перенесённым инфекционным заболеванием), безболевым («молчащим») тиреоидитом (чаще бывает субклинический тиреотоксикоз), послеродовым тиреоидитом (возникает в течение 6 месяцев после родов). [3] , [5]
Лечение диффузного токсического зоба
Лечение болезни Грейвса может проводиться эндокринологом или терапевтом. К сожалению, в настоящее время лечение диффузного токсического зоба направлено только на орган-мишень, то есть щитовидную железу, а не на выработку антител, являющуюся непосредственной причиной развития болезни. Даже после удаления щитовидной железы продолжают синтезироваться антитела к рецепторам тиреотропного гормона, хотя тиреотоксикоза уже не возникает (при адекватной заместительной терапии). [9]
Итак, существует три способа лечения диффузного токсического зоба:
- консервативное лечение;
- радиойодтерапия;
- оперативное лечение.
Выбор метода зависит от возраста, сопутствующих заболеваний, степени увеличения щитовидной железы, желания пациента и возможностей лечебного учреждения. Консервативный метод лечения диффузного токсического зоба заключается в назначении тиреостатиков. В некоторых случаях (до 30%) курс такого лечения способен привести к стойкой ремиссии, в некоторых — является подготовкой к использованию другого, более радикального метода (хирургическое лечение или терапия йодом-131). Считается, что консервативная терапия неэффективна при выраженном увеличении щитовидной железы (более 40 см 3 ) и с признаками сдавления окружающих тканей, при наличии крупных узлов в ней, а также при наличии осложнений (фибрилляция предсердий, остеопороз и др.). При рецидиве после курса терапии тиреостатиком, повторный длительный курс не назначается. [5] В подобных случаях проводится курс медикаментозной подготовки к радиойодтерапии или операции.
Важным условием адекватного проведения консервативного лечения является приверженность пациента к лечению и доступность лабораторного контроля. Тиреостатики блокируют синтез тиреоидных гормонов и купируют тиреотоксикоз. По прошествии 4-6 недель тиреостатической терапии, при наступлении эутиреоидного состояния, обычно к лечению добавляют левотироксин. [4] В период тиреотоксикоза (до нормализации Т4) также целесообразно назначение препаратов из группы β-адреноблокаторов: они подавляют тканевое превращение Т4 в Т3, снижают частоту сердечных сокращений. Критерием адекватности лечения является нормальный уровень Т4 и ТТГ. Курс лечения продолжается 12-18 месяцев. Во время лечения необходимо контролировать показатели общего анализа крови. Это необходимо для контроля грозных осложнений тиреостатической терапии — агранулоцитоза и тромбоцитопении, требующих немедленной отмены препаратов. Симптомы агранулоцитоза: лихорадка, боль в горле, жидкий стул. [4] При их появлении пациенту необходимо экстренно сдать кровь на общий анализ и прекратить приём тиреостатиков до получения результатов анализа. Рецидив чаще всего наступает в первые 12 месяцев после завершения курса.
Под хирургическим лечением подразумевается удаление всей или большей части щитовидной железы. [8] Операция проводится только в состоянии эутиреоза. В настоящее время удаление этого органа не является фатальным для человека, так как имеются все возможности адекватной и недорогой заместительной терапии левотироксином. С другой стороны, при оставлении даже небольшого фрагмента железы, сохраняется вероятность рецидива заболевания, это орган-мишень для антитиреоидных антител, выделяемых иммунной системой. Таким образом, послеоперационный гипотиреоз теперь не рассматривается в качестве осложнения операции, а является её целью. Доза левотироксина после операции подбирается индивидуально и обычно составляет 1,7 мкг/кг в сутки.
В России радиойодтерапия мало распространена, что связано с дефицитом йода-131. Противопоказанием к радиойодтерапии является только беременность и период кормления грудью. Даже детский возраст не является помехой к её проведению. [6] Данный метод заключается в приёме внутрь предварительно рассчитанной дозы йода-131, который накапливается в щитовидной железе, распадается в выделением β-частиц, что приводит к лучевой деструкции тироцитов. Радиойодтерапия по сути является нехирургическим методом удаления ткани щитовидной железы. [1] , [5] , [7]
Прогноз. Профилактика
Прогноз при своевременной диагностике и надлежащем лечении благоприятный. Не рекомендуется приём лекарств, побочным эффектом которых является влияние на выработку тиреоидных гормонов, например амиодарона. Диффузный токсический зоб в большинстве случаев успешно лечится и не является приговором. Благодаря общедоступной и относительно недорогой заместительной терапии, удаётся добиться нормализации метаболических процессов и исчезновения клинических проявлений. Однако осложнения болезни Грейвса способны привести к необратимым патологическим изменениям в организме. Профилактика диффузного токсического зоба у прямых родственников больных чётко не разработана, однако можно рекомендовать отказ от курения, йод-содержащих лекарств, соблюдение оптимального режима дня для минимизации стрессовых ситуаций и регулярный контроль ТТГ. Чёткой связи между поступлением йода с пищей и болезнью Грейвса не выявлено, в регионах с недостаточным содержанием йода диффузный токсический зоб встречается не чаще; в отличие от функциональной автономии, которая в этих областях становится основной причиной тиреотоксикоза. [3] , [7]
Читайте также:
- Висцеральные боли центрального генеза. Позвоночно-спинномозговые боли
- Двигательная активность плода. Амниоскопия. Определение объема амниотической жидкости.
- Диагностика ядерной желтухи по МРТ головного мозга
- Управление гневом. Как научиться контролировать свою агрессию?
- Цистит у менщин и мужчин: симптомы, лечение, причины, профилактика
