Висцеральные боли центрального генеза. Позвоночно-спинномозговые боли
Добавил пользователь Morpheus Обновлено: 01.02.2026
Боль в позвоночнике провоцируется травмами, заболеваниями позвонков, межпозвонковых дисков, связок, прилегающих мягких тканей. Может быть острой, тупой, кратковременной, длительной, слабой, интенсивной. Нередко наблюдается связь с положением тела, уровнем физической активности. Острые иррадиирующие стреляющие или жгучие боли являются признаком вовлечения нервных корешков. Для установления причины появления болей в позвоночнике проводят опрос, внешний осмотр, назначают рентгенографию, другие визуализационные методики. До уточнения диагноза показан покой, иногда допустим прием обезболивающих средств.
Почему болит позвоночник
Дегенеративные патологии
Самой распространенной причиной симптома является остеохондроз. Локализация болевого синдрома соответствует уровню поражения. Чаще болевые ощущения умеренные, тупые, постоянные, как при миозите. Чтобы не спровоцировать увеличение их интенсивности, пациенты изменяют положение позвоночника медленно, осторожно. При сдавлении корешка боль становится острой, стреляющей, очень интенсивной (люмбаго). Малейшие движения вызывают усиление болезненности, поэтому больные принимают вынужденное положение.
При грыже межпозвоночного диска сначала отмечаются локальные транзиторные тупые боли, которые усиливаются во время двигательной активности, длительного пребывания в статической позе, исчезают в положении лежа. Пациент старается ограничивать движения. Потом симптом становится постоянным, сочетается с выраженным мышечным напряжением. Развивается люмбоишиалгия, возможны осложнения.
Для спондилоартроза типичны локальные боли, возникающие при движениях, уменьшающиеся либо исчезающие в покое. Затем присоединяется утренняя скованность, постоянная тупая боль, дискомфорт, которые нарастают при продолжительном сохранении позы. Иррадиация, как при остеохондрозе, обнаруживается редко, иногда выявляется на поздних стадиях болезни.
Спондилез проявляется тупой ноющей локальной болью, усиливающейся к концу дня, на фоне перегрузки, переохлаждения, резких движений, иногда - по ночам. Пациентам трудно найти комфортное положение тела, они долго подбирают позу, двигаются медленно, плавно. При грыжах Шморля боли неинтенсивные, хронические, усиливающиеся в вертикальном, уменьшающиеся в горизонтальном положении.
Искривление позвоночника
На начальных стадиях болезненность отсутствует. При прогрессировании процесса возникают ноющие либо тянущие боли, усиливающиеся на фоне нагрузки, неудобного положения тела. Выявляются типичные внешние деформации различной степени выраженности. Болевой синдром наблюдается при таких патологиях, как:
- патологический кифоз;
- кифосколиоз;
- патологический лордоз;
- сколиоз;
- болезнь Шейермана-Мау.
Незначительные неприятные ощущения, обусловленные нефизиологической позой и слабостью мышц, отмечаются у пациентов с нарушениями осанки.

Аномалии развития
Симптом нередко наблюдается при пороках развития, иногда сочетается с неврологическими проявлениями. Выявляется при следующих состояниях:
- Расщепление позвоночника. Закрытая форма Spina bifida характеризуется умеренными локальными болями в пояснично-крестцовой зоне. Через некоторое время присоединяется корешковый синдром.
- Сакрализация и люмбализация. При сдавлении корешков возникают жгучие или простреливающие болевые ощущения, которые дополняются парезами, нарушениями чувствительности.
- Клиновидные позвонки. Боли тупые, ноющие, развиваются при нагрузке, продолжительном пребывании в положении стоя или сидя. Возможны нарушения осанки, деформации грудной клетки.
Остеопороз
Слабые боли в позвоночнике нередко являются единственным симптомом различных форм остеопороза: ювенильного, идиопатического, сенильного, постменопаузального. Локализуются в грудном и поясничном отделе. Усиливаются после значительных нагрузок, сочетаются с неинтенсивными болями в ребрах, области таза, тазобедренных суставах. Симптом медленно прогрессирует на протяжении ряда лет.
Травмы
Симптом соответствует тяжести повреждения, может сочетаться с признаками поражения нервной ткани. Выделяют следующие травматические причины:
- Ушиб. Возникает при прямом ударе, падении на спину. Болезненность локальная, незначительная либо умеренная, после травмы быстро стихает, полностью исчезает через 1-2 недели.
- Травматический спондилолистез. Страдает поясничный отдел. Пациенты жалуются на умеренную или выраженную боль в пояснице, иррадиирующую в ноги. Пальпация остистого отростка болезненна, симптом осевой нагрузки положительный.
- Компрессионный перелом. Развивается при падении на ягодицы, прыжке с высоты с приземлением на ноги. Чаще поражаются нижнегрудные позвонки. Вначале боль резкая, затем - достаточно интенсивная, усиливается при движениях, прыжках, сотрясении тела во время ходьбы. Выявляется болезненность остистого отростка.
- Оскольчатый перелом. Наблюдается при высокоэнергетической травме. Наряду с интенсивной болью в позвоночнике определяются неврологические расстройства.
- Вывихи и переломовывихи. Причиной становится высокоэнергетическое воздействие. Резкая боль сочетается с расстройствами чувствительности, движений, нарушениями общего состояния.
При патологическом переломе, возникающем на фоне заболеваний позвоночника (опухолей, остеопороза) болезненные ощущения незначительные, ноющие, давящие, тянущие, почти без изменений сохраняются в течение длительного времени.
Воспалительные и инфекционные заболевания
При болезни Бехтерева пациенты вначале жалуются на тупые боли, ощущение скованности в поясничном отделе с характерным суточным ритмом - симптом появляется ночью, усиливается по утрам. Его интенсивность снижается после физической нагрузки, горячего душа. Днем болевой синдром также нарастает в покое, уменьшается при движениях. Затем боли постепенно распространяются по позвоночнику, подвижность позвоночного столба ограничивается, формируется грудной кифоз.
Боль в позвоночнике является наиболее постоянным симптомом туберкулеза. Наблюдаются ощущения двух типов. Первый - глубокие локальные вследствие разрушения позвонков. Усиливаются при нагрузке, сочетаются с повышенной чувствительностью кожи над зоной поражения. Второй - жгучие, стреляющие, иррадиирующие. Возникают из-за сдавления нервных корешков. Симптом развивается постепенно, дополняется скованностью движений, типичной общей симптоматикой.
Остеомиелит позвонков диагностируется у детей и подростков, имеет гематогенный характер. Боль в позвоночнике четко локализованная, глубокая, очень интенсивная, рвущая, распирающая, сверлящая. Резко усиливается при попытке движений, что вынуждает пациента замирать в постели. Сочетается с гипертермией, слабостью, лихорадкой, выраженным локальным отеком.
Другие формы остеомиелита (посттравматический, послеоперационный) могут обнаруживаться у пациентов любого возраста на фоне открытых травм, операций на позвоночнике. Симптоматика - та же, что при гематогенном остеомиелите, но выражена не так сильно, медленнее прогрессирует. У больных хроническим остеомиелитом боли ноющие, усиливаются после закрытия свища, уменьшаются либо исчезают после появления отделяемого.
При спинальном эпидуральном абсцессе боль разлитая, быстро усиливающаяся, сочетающаяся с ознобом и лихорадкой. Постукивание по остистым отросткам болезненно. Через несколько дней появляются прострелы, нарушения чувствительности и движений. При прогрессировании развиваются парезы, параличи.
Диффузный спинальный арахноидит манифестирует преходящими болями, иррадиирующими в зону иннервации нервных корешков. Потом болевые ощущения в позвоночнике приобретают постоянный характер, напоминают клиническую картину радикулита, дополняются расстройствами чувствительности, моторными нарушениями, утратой способности контролировать деятельность тазовых органов.
Опухоли
Доброкачественные новообразования позвоночника протекают скрыто либо сопровождаются скудной, медленно прогрессирующей симптоматикой. Наиболее распространенные гемангиомы сопровождаются болью у 10-15% пациентов. Болезненные ощущения локальные ноющие, тупые, нарастают после нагрузки, по ночам. При доброкачественных и злокачественных неоплазиях спинного мозга отмечаются корешковые боли, нарушения нервной проводимости.
Саркомы позвоночника на начальной стадии характеризуется слабой или умеренной интермиттирующей болью, усиливающейся в ночное время. Интенсивность болевого синдрома быстро нарастает. Пациенты не могут спать либо просыпаются по ночам. Симптом дополняется ограничением движений, корешковым синдромом. С учетом уровня расположения опухоли появляются боли в руках, ногах, внутренних органах.
Боли в позвоночнике являются первым признаком метастазирования опухолей отдаленных локализаций. Вначале локальные, тупые, ноющие, нарастают при постукивании по соответствующему остистому отростку. Напоминают болевой синдром при остеохондрозе, но отличаются большей длительностью, быстро прогрессируют, становятся постоянными, усиливаются по ночам, с учетом локализации отдают в руки или ноги. Возможны острые простреливающие боли по типу «удара тока» при постоянной фоновой болезненности.
Другие болезни
Болезненность в зоне позвоночного столба наблюдается при следующих патологиях:
- Спинальное эпидуральное кровоизлияние. Боль резкая, локальная, напоминает ощущения при радикулите. Стихает на протяжении нескольких часов, уступая место спинально-проводниковым расстройствам.
- Болезнь Кальве. Боли периодические, вначале слабые, нередко иррадиируют в ноги. Уменьшаются лежа, усиливаются при нагрузках, пальпации остистого отростка. Нарастают в течение многих месяцев.
- Болезнь Форестье. Боли появляются в грудном отделе, распространяются на шею и поясницу. Слабые, кратковременные, реже постоянные. Сочетаются с болями в костях таза, плечевых, локтевых суставах, тугоподвижностью позвоночника вплоть до анкилоза.
- Спондилолиз. Боли длительные, но слабые. Реже возникает выраженная болезненность, вынуждающая пациентов существенно ограничивать повседневную активность. Типичное проявление - уменьшение симптома при наклоне вперед и усиление при наклоне назад.
Иногда боль в позвоночнике наблюдается при психических расстройствах. Отличительной особенностью данного проявления считается необычная клиническая картина, не укладывающаяся в симптоматику определенного заболевания. При тяжелой психической патологии симптом приобретает вычурный характер.
Диагностика
Уточнением причин появления боли в позвоночнике чаще всего занимаются неврологи. Пациентов с травматическими повреждениями позвоночного столба направляют к травматологам или нейрохирургам. Могут проводиться следующие диагностические процедуры:
- Опрос, общий осмотр. Врач выясняет, когда и при каких обстоятельствах впервые появились боли, как изменялись с течением времени, какими факторами провоцировались, с какими симптомами сочетались. Осматривает и пальпирует область поражения, определяет объем движений.
- Неврологический осмотр. Специалист оценивает поверхностную и глубокую чувствительность, мышечную силу, координацию движений. Исследует рефлексы.
- Рентгенография позвоночника. Выполняется в двух проекциях, по показаниям дополняется функциональными пробами. Позволяет выявить основные причины болей: переломы, вывихи, переломовывихи, аномалии, дегенеративные изменения, участки разрушения вследствие инфекции, асептического некроза. Для изучения состояния спинномозгового канала может быть проведена миелография.
- Другие визуализационные методы. Назначаются для уточнения данных, полученных в ходе рентгенографии. На КТ позвоночника хорошо видны изменения твердых структур, МРТ позвоночного столба предоставляет подробную информацию о состоянии связок, межпозвонковых дисков.
- Функциональная диагностика. Для оценки мышечных структур назначают электромиографию. При подозрении на развитие корешкового синдрома осуществляют исследование вызванных потенциалов, электронейрографию.

Лечение
Помощь до постановки диагноза
При травматических повреждениях следует уложить пострадавшего на щит, дать обезболивающее средство. При болях нетравматического генеза требуется функциональный покой. Пациентам нужно избегать резких движений, делать регулярные перерывы при работе в статическом положении. При отсутствии признаков острого состояния, выраженных воспалительных явлений допустим кратковременный прием НПВС, применение средств местного действия. Резкие нарастающие боли, нарушения общего состояния, неврологические расстройства являются поводом для немедленного обращения к специалисту.
Консервативная терапия
Лечебная тактика определяется характером и стадией патологии. При травмах назначается охранительный режим, изредка применяются различные способы вытяжения. Основу лечения большинства травматических и нетравматических поражений составляют медикаменты, физиотерапевтические методики. Используются следующие лекарственные препараты:
- НПВС. Эффективны при острых и хронических болях. Устраняют болезненные ощущения, уменьшают выраженность воспаления. Назначаются в таблетках, инъекциях, в виде местных форм.
- Местные анестетики. Обезболивающие средства местного действия отдельно либо в комбинации с другими препаратами (чаще - глюкокортикостероидами) вводят в зону поражения в ходе лечебной блокады.
- Антибиотики. Показаны при инфекционных процессах. Как правило, вводятся инъекционно. Подбираются с учетом чувствительности возбудителя.
- Нейротропные витамины. Хороший результат обеспечивают витамины группы В, которые усиливают действие других медикаментов, повышают количество эндогенных соединений с обезболивающим эффектом.
Физиотерапию назначают после устранения острых явлений. Применяют ультразвук, магнитотерапию, электростимуляцию, иглорефлексотерапию, другие методы. Пациентам рекомендуют массаж, ЛФК, по показаниям проводят мануальную терапию.
Хирургическое лечение
С учетом особенностей заболевания или повреждения позвоночника могут выполняться следующие оперативные вмешательства:
- Нестабильность: фиксация пластинами, транспедикулярная фиксация, межтеловой спондилодез;
- Компрессия: ламинэктомия, фасетэктомия, пункционная декомпрессия диска;
- Межпозвоночные грыжи: нуклеопластика, микродискэктомия, открытая и эндоскопическая дискэктомия;
- Опухоли, инфекции, остеопороз: корпорэктомия, кифопластика, вертебропластика, секвестрэктомия.
После операции применяют антибиотики, анальгетики, нейротропные витамины, другие средства. Осуществляют восстановительные мероприятия, включающие физиотерапевтические методики, массаж, лечебную физкультуру.
Абдоминальный болевой синдром: этиология, патогенез и вопросы терапии
По механизму возникновения боли в брюшной полости подразделяются на висцеральные, паристальные (соматические), отраженные (иррадиирующие) и психогенные Каковы причины абдоминального болевого синдрома? В чем заключается терапия абдоминального болевог
По механизму возникновения боли в брюшной полости подразделяются на висцеральные, паристальные (соматические), отраженные (иррадиирующие) и психогенные
Каковы причины абдоминального болевого синдрома?
В чем заключается терапия абдоминального болевого синдрома?
Абдоминальный болевой синдром является ведущим в клинике большинства заболеваний органов пищеварения. Боль — это спонтанное субъективное ощущение, возникающее вследствие поступления в центральную нервную систему патологических импульсов с периферии (в отличие от болезненности, которая определяется при обследовании, например, при пальпации). Тип боли, ее характер не всегда зависят от интенсивности инициальных стимулов. Органы брюшной полости обычно нечувствительны ко многим патологическим стимулам, которые при воздействии на кожу вызывают сильную боль. Разрыв, разрез или раздавливание внутренних органов не сопровождаются заметными ощущениями. В то же время растяжение и напряжение стенки полого органа раздражают болевые рецепторы. Так, натяжение брюшины (опухоли), растяжение полого органа (например, желчная колика) или чрезмерное сокращение мышц вызывают абдоминальные боли. Болевые рецепторы полых органов брюшной полости (пищевод, желудок, кишечник, желчный пузырь, желчные и панкреатические протоки) локализуются в мышечной оболочке их стенок. Аналогичные рецепторы имеются в капсуле паренхиматозных органов, таких как печень, почки, селезенка, и их растяжение также сопровождается болью. Брыжейка и париетальная брюшина чувствительны к болевым стимулам, в то время как висцеральная брюшина и большой сальник лишены болевой чувствительности.
Абдоминальные боли подразделяются на острые, которые развиваются, как правило, быстро или, реже, постепенно и имеют небольшую продолжительность (минуты, редко несколько часов), а также хронические, для которых характерно постепенное нарастание. Эти боли сохраняются или рецидивируют на протяжении недель и месяцев. Этиологическая классификация абдоминальных болей представлена в табл. 1.
По механизму возникновения боли в брюшной полости подразделяются на висцеральные, париетальные (соматические), отраженные (иррадиирующие) и психогенные.
Висцеральная боль возникает при наличии патологических стимулов во внутренних органах и проводится симпатическими волокнами. Основными импульсами для ее возникновения являются внезапное повышение давления в полом органе и растяжение его стенки (наиболее частая причина), растяжение капсулы паренхиматозных органов, натяжение брыжейки, сосудистые нарушения.
Соматическая боль обусловлена наличием патологических процессов в париетальной брюшине и тканях, имеющих окончания чувствительных спинномозговых нервов.
Основными импульсами для ее возникновения являются повреждение брюшной стенки и брюшины.
Дифференциально-диагностические признаки висцеральной и соматической боли представлены в табл. 2.
Иррадиирующая боль локализуется в различных областях, удаленных от патологического очага. Она возникает в тех случаях, если импульс висцеральной боли чрезмерно интенсивен (например, прохождение камня) или при анатомическом повреждении органа (например, ущемление кишки). Иррадиирующая боль передается на участки поверхности тела, которые имеют общую корешковую иннервацию с пораженным органом брюшной области. Так, например, при повышении давления в кишечнике вначале возникает висцеральная боль, которая затем иррадиируют в спину, при билиарной колике — в спину, в правую лопатку или плечо.
Психогенная боль возникает при отсутствии периферического воздействия либо когда последнее играет роль пускового или предрасполагающего фактора. Особая роль в ее возникновении принадлежит депрессии. Последняя часто протекает скрыто и не осознается самими пациентами. Тесная связь депрессии с хронической абдоминальной болью объясняется общими биохимическими процессами и, в первую очередь, недостаточностью моноаминергических (серотонинергических) механизмов. Это подтверждается высокой эффективностью антидепрессантов, особенно ингибиторов обратного захвата серотонина, в лечении болевого синдрома. Характер психогенных болей определяется особенностями личности, влиянием эмоциональных, когнитивных, социальных факторов, психологической стабильностью больного и его прошлым «болевым опытом». Основными признаками данных болей являются их длительность, монотонность, диффузный характер и сочетание с другими локализациями (головная боль, боль в спине, во всем теле). Нередко психогенные боли могут сочетаться с другими, указанными выше типами болей и оставаться после их купирования, существенно трансформируя их характер, что необходимо учитывать при терапии.
Одной из разновидностей болей центрального генеза является абдоминальная мигрень. Последняя чаще встречается в молодом возрасте, носит интенсивный разлитой характер, но может быть локальной в параумбиликальной области. Характерны сопутствующие тошнота, рвота, понос и вегетативные расстройства (побледнение и похолодание конечностей, нарушения ритма сердца, артериального давления и др.), а также мигренозная цефалгия и характерные для нее провоцирующие и сопровождающие факторы. Во время пароксизма отмечается увеличение скорости линейного кровотока в брюшной аорте. Наиболее важными механизмами контроля болевого синдрома являются эндогенные опиатные системы. Опиатные рецепторы локализуются в окончаниях чувствительных нервов, в нейронах спинного мозга, в стволовых ядрах, в таламусе и лимбических структурах головного мозга. Связь данных рецепторов с рядом нейропептидов, таких как эндорфины и энкефалины, обусловливает морфиноподобный эффект. Опиатная система работает по следующей схеме: активация чувствительных окончаний приводит к выделению субстанции Р, что вызывает появление периферических восходящих и центральных нисходящих ноцицептивных (болевых) импульсов. Последние активизируют выработку эндорфинов и энкефалинов, которые блокируют выделение субстанции Р и снижают болевые ощущения.
Существенное значение в формировании болевого синдрома имеют серотонин и норадреналин. В структурах мозга находится большое количество серотонинергических и норадренергических рецепторов, а в состав нисходящих антиноцицептивных (противоболевых) структур входят серотонинергические и норадренергические волокна. Уменьшение уровня серотонина приводит к снижению болевого порога и усилению болей. Норадреналин опосредует увеличение активности антиноцицептивных систем.
Наличие болевого абдоминального синдрома требует углубленного обследования больного для уточнения механизмов его развития и выбора тактики лечения. Подавляющему большинству больных с наличием соматических болей, как правило, необходимо хирургическое лечение. Висцеральные боли, возникающие у больных как с наличием органических поражений органов пищеварения, так и без них, являются следствием нарушения, в первую очередь, моторной функции последних. В результате в полых органах повышается давление и/или наблюдается растяжение его стенки, и возникают условия для формирования восходящих ноцицептивных импульсов.
Моторная функция желудочно-кишечного тракта определяется активностью гладкомышечных клеток, находящейся в прямо пропорциональной зависимости от концентрации цитозольного Са 2+ . Ионы кальция, активируя внутриклеточные биоэнергетические процессы (фосфорилирование белков, превращение АТФ в цАМФ и др.), способствуют соединению нитей актина и миозина, что обеспечивает сокращение мышечного волокна. Одним из условий, необходимых для сокращения мышечного волокна, является высокая активность фосфодиэстеразы, которая участвует в расщеплении цАМФ и обеспечении энергией процессов соединения актина с миозином.
В регуляции транспорта ионов кальция участвуют ряд нейрогенных медиаторов: ацетилхолин, катехоламины (норадреналин), серотонин, холецистокинин, мотилин и др. Связывание ацетилхолина с М-холинорецепторами способствует открытию натриевых каналов и вхождению ионов натрия в клетку. Последнее снижает электрический потенциал клеточной мембраны (фаза деполяризации) и приводит к открытию кальциевых каналов, через которые ионы кальция поступают в клетку, вызывая мышечное сокращение.
Серотонин оказывает существенное влияние на моторику желудочно-кишечного тракта, активируя ряд рецепторов, локализирующихся на эффекторных клетках. Выделяют несколько подтипов рецепторов (5-МТ1-4), однако наиболее изучены 5-МТ3 и 5-МТ4. Связывание серотонина с 5-МТ3 способствует расслаблению, а с 5-МТ4 — сокращению мышечного волокна. В то же время механизмы действия серотонина на мышечные волокна желудочно-кишечного тракта до конца не установлены. Имеются лишь предположения о вовлечении в эти процессы ацетилхолина.
Тахикинины, в состав которых входят три типа пептидов (субстанция Р, нейрокинин А и В), связываясь с соответствующими рецепторами миоцитов, повышают их моторную активность не только в результате прямой активации, но и вследствие выделения ацетилхолина. Определенную роль в регуляции моторной функции кишечника играют эндогенные опиаты. При связывании их с μ- и δ-опиоидными рецепторами миоцитов происходит стимуляция, а с κ-рецепторами — замедление моторики пищеварительного тракта.
Основные направления купирования болевого абдоминального синдрома включают: а) этиологическое и патогенетическое лечение основного заболевания; б) нормализацию моторных расстройств; в) снижение висцеральной чувствительности; г) коррекцию механизмов восприятия болей.
Нарушения двигательной функции органов желудочно-кишечного тракта играют значительную роль в формировании не только болевого синдрома, но и большинства диспепсических расстройств (чувство переполнения в желудке, отрыжка, изжога, тошнота, рвота, метеоризм, поносы, запоры). Большинство из указанных выше симптомов могут иметь место как при гипокинетическом, так и при гиперкинетическом типе дискинезии, и только углубленное исследование позволяет уточнить их характер и выбрать адекватную терапию.
Одним из наиболее частых функциональных нарушений, в том числе и с наличием органической патологии органов пищеварения, является спастическая (гиперкинетическая) дискинезия. Так, при спастической дискинезии любого отдела пищеварительного тракта наблюдается повышение внутрипросветного давления и нарушение продвижения содержимого по полому органу, что создает предпосылки для возникновения боли. При этом скорость нарастания давления в органе пропорциональна интенсивности боли.
Спастическая дискинезия мышечной оболочки стенки полого органа или сфинктеров представляет собой наиболее частый механизм развития болевого синдрома при эзофагоспазме, дисфункции сфинктера Одди и пузырного протока, синдроме раздраженного кишечника.
В настоящее время для купирования болевого синдрома в комплексном лечении вышеуказанных заболеваний используются релаксанты гладкой мускулатуры, которые включают несколько групп препаратов. Антихолинергические средства снижают концентрацию интрацеллюлярных ионов кальция, что приводит к мышечной релаксации. Важно отметить, что степень релаксации находится в прямой зависимости от предшествующего тонуса парасимпатической нервной системы. Последнее обстоятельство определяет существенные различия индивидуальной эффективности препаратов данной группы. В качестве спазмолитиков используют как неселективные (препараты красавки, метацин, платифиллин, бускопан и др.), так и селективные М1-холиноблокаторы (гастроцепин и др.). Однако довольно низкая эффективность и широкий спектр побочных эффектов ограничивают их применение для купирования болевого синдрома у значительной части больных.
Механизм действия миотропных спазмолитиков в конечном итоге сводится к накоплению в клетке цАМФ и уменьшению концентрации ионов кальция, что тормозит соединение актина с миозином. Эти эффекты могут достигаться ингибированием фосфодиэстеразы, или активацией аденилатциклазы, или блокадой аденозиновых рецепторов, либо их комбинацией. Основными представителями данной группы препаратов являются дротаверин (но-шпа, но-шпа форте, спазмол), бенциклан (галидор), отилония бромида (спазмомен), метеоспазмил и др. При использовании миогенных спазмолитиков, так же как и М-холиноблокаторов, необходимо учитывать существенные индивидуальные различия их эффективности, отсутствие селективности эффектов (действуют практически на всю гладкую мускулатуру, включая мочевыделительную систему, кровеносные сосуды и др.), развитие гипомоторной дискинезии и гипотонии сфинктерного аппарата пищеварительного тракта, особенно при длительном применении. Данные препараты используются кратковременно (от однократного приема до двух-трех недель) для купирования спазма, а следовательно, болевого синдрома.
В ряду миотропных спазмолитиков следует отметить препарат мебеверин (дюспатолин), механизм действия которого сводится к блокаде быстрых натриевых каналов клеточной мембраны миоцита, что нарушает поступление натрия в клетку, замедляет процессы деполяризации и блокирует вход кальция в клетку через медленные каналы. В результате прекращается фосфорилирование миозина и отсутствует сокращение мышечного волокна. Известно также, что выход ионов кальция из внутриклеточных депо в результате активации α1-адренорецепторов приводит к открытию калиевых каналов, выходу ионов калия из клетки, гиперполяризации и отсутствию мышечного сокращения, что может становиться в течение длительного времени причиной мышечной гипотонии. В отличие от других миотропных спазмолитиков мебеверин препятствует пополнению внутриклеточных кальциевых депо, что в конечном итоге приводит лишь к кратковременному выходу ионов калия из клетки и ее гипополяризации. Последняя предупреждает развитие постоянного расслабления или гипотонии мышечной клетки. Следовательно, назначение мебеверина (дюспатолина) приводит только к снятию спазма без развития гипотонии гладкой мускулатуры, т. е. не нарушает моторики желудочно-кишечного тракта. Препарат оказался эффективным для купирования абдоминальных болей и дискомфорта, нарушений стула, обусловленных синдромом раздраженного кишечника, а также возникающих на фоне органических заболеваний.
Среди миотропных спазмолитиков также обращает на себя внимание препарат гимекромон (одестон). Одестон (7-гидрокси-4-метилкумарин) оказывает избирательное спазмолитическое действие на сфинктер Одди и сфинктер желчного пузыря, обеспечивает отток желчи в двенадцатиперстную кишку, снижает давление в билиарной системе и, как следствие, купирует билиарный болевой синдром. Одестон не обладает прямым желчегонным действием, но облегчает приток желчи в пищеварительный тракт, тем самым усиливая энтерогепатическую рециркуляцию желчных кислот, которые участвуют в первой фазе образования желчи. Преимущество одестона по сравнению с другими спазмолитиками заключается в том, что он практически не оказывает влияния на другие гладкие мышцы, в частности, кровеносной системы и кишечной мускулатуры.
Чрезвычайно перспективным направлением в лечении моторных расстройств является использование селективных блокаторов кальциевых каналов. В настоящее время из этой группы широкое распространение получил пинавериум бромид (дицетел). Дицетел блокирует потенциалзависимые кальциевые каналы миоцитов кишечника, резко снижает поступление в клетку экстрацеллюлярных ионов кальция и тем самым предотвращает мышечное сокращение. К числу достоинств дицетела относятся местное (внутрикишечное) действие препарата, тканевая селективность, отсутствие побочных, в т. ч. и кардиоваскулярных эффектов. Препарат можно применять в течение длительного времени, не опасаясь развития гипотонии кишечника. Клинические исследования показали высокую эффективность дицетела в лечении синдрома раздраженного кишечника и других заболеваний, при которых наблюдается спастическая дискинезия толстой кишки.
В купировании болевого синдрома особая роль отводится препаратам, влияющим на висцеральную чувствительность и механизмы восприятия болей. Это касается, в первую очередь, больных с функциональными заболеваниями желудочно-кишечного тракта (функциональная диспепсия, синдром раздраженного кишечника, функциональные абдоминальные боли и др.) и психогенными абдоминальными болями.
В настоящее время широко обсуждается возможность использования антидепрессантов, антагонистов 5-НТ3, агонистов κ-опиоидных рецепторов, аналогов соматостатина (октреотида). Из них лучше всего изучены антидепрессанты, реализующие противоболевой эффект двумя путями: 1) за счет уменьшения депрессивной симптоматики, учитывая тот факт, что хроническая боль может быть маской депрессии; 2) за счет активации антиноцицептивных серотонинергических и норадренергических систем. Антидепрессанты назначаются в терапевтических (но не в низких) дозах (амитриптилин 50-75 мг/сут., миансерин 30-60 мг/сут. и т. д.), продолжительность их приема должна составлять не менее 4-6 недель. Препараты эффективны в комплексной терапии.
Таким образом, генез абдоминальных болей является полиэтиологическим и полипатогенетическим. Лечение болевого синдрома должно быть направлено на нормализацию структурных и функциональных нарушений пораженного органа, а также на нормализацию функций нервной системы, отвечающих за восприятие болей.
Литература.
Таблица 1. Этиология абдоминальных болей
Интраабдоминальные причины
- Генерализованный перитонит, развившийся в результате перфорации полого органа, внематочной беременности или первичный (бактериальный и небактериальный); периодическая болезнь
- Воспаление определенных органов: аппендицит, холецистит, пептические язвы, дивертикулит, гастроэнтерит, панкреатит, воспаление органов малого таза, колит язвенный или инфекционный, региональный энтерит, пиелонефрит, гепатит, эндометрит, лимфаденит
- Обструкция полого органа: интестинальная, билиарная, мочевыводящих путей, маточная, аорты
- Ишемические нарушения: мезентериальная ишемия, инфаркты кишечника, селезенки, печени, перекруты органов (желчного пузыря, яичек и др.)
- Другие: синдром раздраженного кишечника, ретроперитонеальные опухоли, истерия, синдром Мюнхаузена, отмена наркотиков
Экстраабдоминальные причины
- Заболевания органов грудной полости (пневмония, ишемия миокарда, заболевания пищевода)
- Неврогенные (herpes zoster, заболевания позвоночника, сифилис)
- Метаболические нарушения (сахарный диабет, порфирия)
Примечание. Частота заболеваний в рубриках указана в убывающем порядке.
Болевой синдром в практике гастроэнтеролога
Боль, связанная с патологией органов пищеварения, может быть вызвана воспалительными и ишемическими поражениями, нарушением проходимости, повышением давления в просвете желудка и кишечника, растяжением органа или сокращением его мышечного аппарата.
Этиология и патогенез
Различают следующие типы боли в брюшной полости: висцеральную, париетальную, рефлекторную и психогенную.
Висцеральная боль
Истинно висцеральная боль может быть вызвана изменениями давления в желудке и кишечнике при растяжении или сокращении мускулатуры, изменениями кровоснабжения. Эта боль обусловлена как чисто функциональными изменениями деятельности органа, так и сочетанием этих изменений с органическими поражениями. Функциональная составляющая определяется порогом висцеральной чувствительности. Висцеральная чувствительность может изменяться в больших пределах. У многих больных синдромом раздраженного кишечника (СРК) и другими функциональными заболеваниями органов пищеварения порог чувствительности к механическим, термическим и химическим раздражителям снижен и боль появляется в ответ на допороговые стимулы. Одним из проявлений висцеральной гиперчувствительности является висцеральная гипералгезия. Гиперчувствительность может распространяться на все отделы ЖКТ.
Висцеральная гиперчувствительность в настоящее время рассматривается в качестве первичного механизма, формирующего возникновение и интенсивность болевого синдрома при СРК [1].
В патогенезе висцеральной гиперчувствительности ведущую роль отводят нейромедиаторам, в частности, серотонину, который через активацию 5-НТ3-рецепторов, локализующихся на первичных афферентных (чувствительных) нейронах (нейроны блуждающего нерва и спинномозговых нервов), вызывает появление периферических восходящих сенсорных импульсов. В коре головного мозга эти сенсорные импульсы формируют болевые ощущения. Подобные больные дают подробную характеристику своим ощущениям в виде жгучей, колющей, распирающей боли и т.д.
Постепенно развивающаяся висцеральная боль обычно тупая, появляется значительно позже патологического очага, но, появившись, постепенно нарастает и приобретает характер «грызущей» или схваткообразной. Указанные особенности объясняются отсутствием тактильной чувствительности слизистой оболочки и висцерального листка брюшины. Болезненные ощущения возникают при растяжении мышечной оболочки, имеющей окончания симпатических нервных волокон. У больных панкреатитом боль обычно локализуется на уровне нижних грудных позвонков и распространяется на подреберья. В результате отека железы, «упакованной» в плотную капсулу, растяжение последней вызывает при остром процессе нестерпимую боль. При заболеваниях кишечника происхождение висцеральной боли связано с растяжением, ишемией или перистальтикой кишки и больной не может точно указать болезненную точку. Обычно боль ощущается по средней линии живота или вблизи нее, так как она связана с раздражением нервных окончаний всех отделов кишечника.
Париетальная боль
Париетальная боль обусловлена раздражением цереброспинальных нервных окончаний париетальной брюшины или корня брыжейки. Она отражается на соответствующие сегменты кожи и часто ассоциируется с постоянным спазмом (ригидностью) мускулатуры брюшной стенки. Этот тип боли называют также соматическим, поскольку он наиболее часто является результатом воспаления париетальной брюшины или брыжейки, т.е. результатом перитонита.
Париетальная (соматическая) боль довольно сильная, строго локализована в области патологического процесса и усиливается при кашле и движениях.
Отраженная (рефлекторная) боль
Впервые изучена и описана Г.А. Захарьиным и Н. Гедом. В результате взаимодействия висцеральных волокон и соматических дерматомов в задних рогах спинного мозга болевые ощущения отражаются на поверхности тела иннервируемой теми же сегментами спинного мозга, что прояв?ляется зонами повышенной кожной чувствительности Захарьина-Геда.
На формирование боли оказывают влияние ЦНС и энтериновая система с ее рецепторным аппаратом, реагирующим на продукцию серотонина и норадреналина. Снижение продукции серотонина ведет к повышению ощущения боли, т.к. снижает порог болевых ощущений, а норадреналин, наоборот, повышает его.
Психогенная боль
Постоянная тупая ноющая боль в брюшной полости, продолжающаяся месяцами и даже годами, без соотношения с физиологическими функциями и при отсутствии объективных изменений в органах брюшной полости, может быть психогенной.
Особенностью ее является отсутствие периферического очага, которым можно было бы объяснить пусковой механизм боли. Психогенная боль наблюдается у лиц с психоэмоциональными нарушениями. Она отличается также неадекватной реакцией на боль, сопровождается нарушением моторики в виде спазмов или атонии желудка и кишечника [2]. По наблюдениям В.А. Полуэктовой, психогенная боль «привязана» к нарушениям эвакуаторной функции кишечника и стихает после стула или отхождения газов [3].
Клинические особенности
Во время беседы с больным врач должен получить сведения об особенностях начала и развития болей, интенсивности и характере, продолжительности и причинах обострения и стихания болей.
Начало боли может быть внезапным, постепенным и медленным. Внезапное начало развивается при париетальном (соматическом) типе боли.
При локализации в правой подвздошной области внезапная схваткообразная боль может быть проявлением синдрома подвижной слепой кишки или спаечного процесса. В этих случаях ее появление связано с изменением положения тела и физической нагрузкой. Обычно она кратковременная.
Боль, постепенно нарастающая в течение нескольких часов, наблюдается при многих заболеваниях. При локализации ее в правой подвздошной области в первую очередь у врача и у больного возникает мысль о возможности острого аппендицита, что часто и подтверждается. Хотя при этом заболевании боль сначала обычно появляется в мезогастрии и лишь спустя некоторое время перемещается из средних отделов живота в правый нижний квадрант.
Имеет значение продолжительность боли: при остром аппендиците анамнез короткий. Но у детей и стариков могут возникнуть трудности с оценкой анамнестических данных. Кроме того, надо помнить о возможности хронического рецидивирующего аппендицита. В этом случае у больного подобные приступы уже возникали прежде, но заканчивались самостоятельно без оперативного вмешательства.
Постепенное начало болей в животе характерно также для тромбоза или эмболии мезентериальных сосудов, внутрибрюшных абсцессов при болезни Крона и дивертикулита толстой кишки.
Постоянная тупая боль в правой подвздошной области нередко наблюдается при запорах и является признаком переполнения и растяжения слепой кишки фекалиями. Причиной болей в правом нижнем квадранте может явиться раздражение слепой и восходящей кишок желчью в случае асинхронного с пищей сокращения желчного пузыря [4].
Интенсивность боли обычно нарастает при непроходимости кишечника, но может и временно ослабевать, если проходимость частично восстанавливается. Смена эпизодов острых болей временным их прекращением особенно свойственна тонкокишечной инвагинации. При остром аппендиците боль также может приобретать волнообразную интенсивность, а при перфорации отростка даже временно стихнуть вследствие падения давления в его просвете.
Нарастание и ослабление болей
Связь болей с положением тела особенно характерна для больных с перитонитом, у которых даже незначительное сотрясение тела вызывает усиление болей в животе. При ишемическом абдоминальном синдроме больные безуспешно пытаются найти положение, при котором боль стала бы менее жестокой. При острым аппендиците с ретроцекальным положением отростка больной лежит на спине с согнутой в бедре и колене правой ногой. Больной с обострением хронического панкреатита часто принимает колено-локтевое положение, при котором уменьшается давление на поджелудочную железу располагающихся над нею органов и тканей.
Боль при заболеваниях желудка, желчевыводящих путей и поджелудочной железы появляется вскоре после еды. При патологии тонкой кишки она возникает на высоте кишечного пищеварения, т.е. во второй половине дня. При патологии левых отделов толстой кишки боль нарастает перед стулом или в связи с метеоризмом, а уменьшается после отхождения газов и стула. Нередко боль в животе и позывы к дефекации возникают после каждого приема пищи, что связано с повышенным гастроцекальным рефлексом и особенно часто наблюдается у больных СРК.
Боль, усиливающаяся после стула, при ходьбе и сотрясении тела, обычно свидетельствует о спаечном процессе и воспалении стенки желудка или кишечника, распространяющемся на висцеральную брюшину.
При функциональных заболеваниях боль связана с нарушениями тонуса желудка или кишечника и воспринимается как тупая или спастическая. Она возникает в разное время после еды, нередко провоцируется эмоциональным напряжением. Боль редко будит пациентов, но часто мешает уснуть. Болезненные ощущения могут продолжаться многие годы, варьируя по интенсивности и продолжительности в различные дни, но без заметного прогрессирования. Механизм подобной боли связан с сильными ритмическими или постоянными мышечными сокращениями или растяжением кишки газом, а также с изменением рецепторной чувствительности раздраженного кишечника. При пальпации болевые точки совпадают с проекцией ободочной кишки.
Приступообразная боль может быть результатом как функционального спазма желудка, желчного пузыря или кишечника, так и непроходимости больного органа вследствие сужения его просвета воспалительного или опухолевого происхождения, наличия конкремента в желчном пузыре.
Боль в брюшной полости сопутствует различным заболеваниям или повреждениям центральной и периферической нервной системы.
Клиническими проявлениями висцеральной гиперчувствительности являются симптомы гипералгезии и аллодинии. Гипералгезия может проявляться в виде повышенной чувствительности к болевым стимулам и ощущением боли, вызванным неболевыми стимулами. Аллодинией называется расстройство функции, вызываемое болевыми воздействиями. Такие симптомы СРК, как метеоризм, нарушение моторики, транзита и акта дефекации, рассматриваются как вторичные, вызванные синдромом боли.
Далеко не всегда удается определить пусковой момент, повлекший за собой нарушение функции органа. В развитии заболевания большое значение имеет состояние высшей нервной деятельности и тип личности больного. Считается, что по характеру выраженности нервно-психических реакций больные с СРК составляют пограничную группу между нормой и психопатологией.
Диагноз, дифференциальный диагноз
Объективная оценка болевых ощущений затруднена. Интенсивность их зависит от ряда факторов: типа высшей нервной деятельности, эмоционального фона, обстановки, в которой больной находится. Можно объективизировать интенсивность болей по визуально-аналоговой шкале.
Оценку боли должен проводить сам больной. Ответ на вопрос: «Насколько сильную боль вы ощущаете?» может быть представлен в виде горизонтальной линии длиной 100 мм с надписями на концах: «Боли совсем не было» (слева) и «Нестерпимая боль» (справа). Больному предлагают ответить на вопрос, поставив метку на линии. Шкалу следует обязательно использовать в случаях проведения клинических исследований.
При объективном обследовании необходимо иметь в виду, что боль может быть связана с кожным покровом живота и мышцами брюшного пресса. Интенсивность болевых ощущений в животе зависит от степени чувствительности нервных сплетений. Солнечное сплетение располагается в глубине брюшной полости влево и вверх от пупка. Кнаружи и несколько вниз от пупка расположены брыжеечные сплетения — верхнее справа и нижнее слева от пупка.
Характер боли обычно не играет решающей роли в дифференциальной диагностике. Тем не менее, если боль продолжается годами, не связана с физиологическими функциями и у больного отсутствуют изменения внутренних органов, которыми можно было бы ее объяснить, можно предполагать психогенный генез болевых ощущений.
Таким образом, правильная интерпретация болевого синдрома и знание его особенностей при различных заболеваниях позволяет врачу определить:
- предварительный диагноз;
- степень остроты патологического процесса и
- лечебную тактику.
Лечение
При появлении болей в животе, особенно хронических, боль?ные принимают лекарства еще до обращения к врачу. Наиболее часто пользуются дротаверином, антацидными препаратами, желчегонными средствами и панкреатическими ферментами. Дротаверин обычно оказывает временный обезболивающий эффект при болях в желудке, кишечнике и желчевыводящих путях спастического характера. Желчегонные и ферментные препараты могут способствовать стиханию болей, вызываемых растяжением кишечника газами. Прекращение боли после приема антацидных средств характерно для кислотозависимых заболеваний. Принципы симптоматической терапии при болях зависят от их происхождения. При висцеральной боли, связанной со спазмами гладкой мускулатуры, болеутоляющее действие оказывают спазмолитические и холинолитические средства с различным механизмом действия.
К традиционным антихолинергическим и спазмолитическим препаратам относятся атропин, дротаверин, папаверина гидрохлорид, платифиллина гидротартрат и метацин (0,002 г×2 раза в сутки), а также гиасцина бутилбромид, назначаемый по 10 мг×3 раза в сутки, блокатор м1-холинорецепторов пирензепин (0,05 г×2-3 раза в сутки), м-холиноблокатор дицикловерин — вводят в/м по 0,02 г.
В настоящее время чаще применяют блокаторы натриевых и кальциевых каналов. Представителями последнего поколения подобных препаратов являются гидрохлорида мебеверин, пинаверия бромид и альверина цитрат.
Мебеверин блокирует натриевые каналы, что ограничивает приток калия и предотвращает таким образом мышечный спазм. Препарат избирательно действует на кишечник и билиарный тракт. Назначают его по 0,2 г (1 капсула) 2 раза в сутки, за 15-20 мин до еды.
Пинаверия бромид представляет собой спазмолитик миотропного действия. Препарат избирательно блокирует потенциал-зависимые кальциевые каналы L-типа гладкой мускулатуры кишечника и препятствует избыточному поступлению кальция внутрь клетки. Препарат не обладает антихолинергическим, вазодилататорным и антиаритмическим действием. Его назначают по 0,05 г 3 раза в сутки, до еды.
Альверина цитрат содержит миотропный спазмолитик цитрат альверина и пеногаситель симетикон. Альверин обладает модулирующим действием на моторику, а симетикон снижает газообразование в кишечнике. Препарат назначают по 1 капсуле 3 раза в сутки перед едой.
Попытки применения синтетических аналогов энкефалина в качестве регуляторов моторики, уменьшающих боли, привели к созданию тримебутина. Эффект тримебутина обусловлен влиянием на опиоидные рецепторы ЖКТ. Установлено, что он снижает висцеральную гиперчувствительность слизистой кишечника [5,6]. Тримебутин назначают по 0,1-0,2 г 3 раза в сутки, перед едой, продолжительность лечения 2-4 недели.
Для лечения больных СРК с выраженной висцеральной гиперчувствительностью, психогенными болями следует применять трициклические антидепрессанты (например, амитриптилин). Установлено, что антидепрессанты и нейролептики оказывают влияние на психогенную боль и способны повышать порог висцеральной чувствительности [7].
Отраженная боль, появляющаяся при воспалительных заболеваниях органов пищеварения, может уменьшаться под влиянием анальгетиков — антипиретиков, нестероидных противовоспалительных, препаратов, понижающих чувствительность нервных окончаний и ганглиоблокаторов.
Боль, появляющаяся вследствие раздражения цереброспинальных нервных окончаний париетальной брюшины или корня брыжейки, является результатом перитонита и купируется лишь наркотическими анальгетиками.
Литература
- Whitehead W.E., Crowell M.D., Davidoff A.L. et al. Pain from rectal distension in women with irritable bowel syndrome. Dig Dis Sa, 1997; 42: p.796-804.
- Григорьев П.Я., Яковенко Э.П.. Абдоминальные боли: этиология, патогенез, диагностика, врачебная тактика. Практикующий врач, 2002:1: 39-41.
- Полуэктова В.А. Боль в животе при функциональных расстройствах кишечника. Клинические перспективы в гастроэнтерологии, гепатологии, 2001:2:27-33.
- Парфенов А.И. Болезни илеоцекальной области. М.: Анахарсис, 2005, 275 c.
- Kountouras J., Efficacy of trimebutine therapy in patients with gastroesophageal reflux disease and irritable bowel syndrome. Hepatogastroenterology, 2002;49(43):193-7.
- Delvaux M., Wingate D. Trimebutine: mechanism of action, effects on gastrointestinal function and clinical results. J. Internation. Medical Res, 1997; 25(5): 225 — 46.
- Drossman D.A. The Functional Gastrointestinal Disorders and the Rome III Process. Gastroenterology, 2006;130:5:1377-13.
Источник: Русский медицинский журнал, 05 февраля 2008 г, том 16, специальный выпуск «Болевой синдром».
Хроническая боль в амбулаторной терапевтической практике. Часть 1
Ольга Мычко, начальник отдела организации и планирования паллиативной медицинской помощи РНПЦ онкологии и медрадиологии им. Н. Н. Александрова, главный внештатный специалист Минздрава по паллиативной медицинской помощи; Тамара Тябут, профессор кафедры кардиологии и ревматологии БелМАПО, и доктор мед. наук, профессор и др. 05.07.2022
Боль является наиболее частой причиной обращения пациентов за медицинской помощью. Боль, некупирующаяся в течение 12 недель, считается хронической (ХБ). Это явление представляет собой серьезную медицинскую, социальную и экономическую проблему во всем мире. Распространенность ХБ среди населения европейских стран варьирует от 12 % до 30 %, составляя в среднем 19 %.
Актуальность
Умеренную и сильную боль испытывают большинство пациентов со злокачественными опухолями, в терминальной стадии ВИЧ-инфекции, с сердечно-сосудистыми заболеваниями, хронической обструктивной болезнью легких и другими хроническими патологиями.
На ранних этапах развития опухолевых процессов боль возникает у 35-50 % пациентов, на поздних стадиях более чем у 80 %. У 20 % пациентов боль связана с диагностическими и лечебными процедурами (биопсия, послеоперационная боль, боль после лучевой и химиотерапии), а у 10 % — с паранеопластическими процессами, пролежнями, запорами и спазмами гладкомышечных органов.
Удельный вес нейропатической боли у пациентов с раком составляет 20 %, а боль смешанного происхождения, включающая нейропатический компонент, примерно у 40 %.
До 75 % пациентов с сердечной недостаточностью испытывают боль в течение последних 6 месяцев жизни. У большинства пациентов с заболеваниями опорно-двигательного аппарата, диффузными болезнями соединительной ткани, васкулитами, сахарным диабетом хроническая боль персистирует до конца жизни.
Около 50 % пациентов с ВИЧ-инфекцией испытывают боль, связанную с заболеванием или проводимым лечением, а в конце жизни страдают от боли более 90 % таких пациентов. При патологии нервной системы — рассеянном склерозе, болезни Паркинсона, церебральных сосудистых расстройствах, травмах спинного мозга, а также у постинсультных пациентов боль выраженная, часто смешанной этиологии.
Определения
Боль — неприятное сенсорное и/или эмоциональное переживание, связанное с фактическим или потенциальным повреждением тканей.
Ключевые положения определения боли (IASP, 2020 г.):
- боль — всегда личный опыт, на который влияют биологические, психологические, духовные и социальные факторы, формирующие качество жизни индивидуума;
- боль выполняет сигнальную функцию, а при хронизации оказывает неблагоприятное воздействие на физиологические функции и качество жизни индивидуума;
- неспособность пациента словесно описать боль не отрицает возможности ее наличия.
Хронический болевой синдром — патологический синдром, формирующийся при персистирующей боли, сопровождающейся нейрофизиологическими и психическими изменениями, которые обусловливают сохранение болевых ощущений даже после ликвидации первичной зоны повреждения.
Прорывная боль — эпизод сильной боли, возникающий на фоне персистирующей хронической боли, которая адекватно контролируется опиоидной терапией.
Классификация
Ноцицептивная боль вызвана раздражением мультимодальных болевых рецепторов — ноцицепторов (хемо-, термо-, барорецепторов и др.) из-за деформации или повреждения тканей. При этом функция сенсорных нервных волокон (соматических или висцеральных) не нарушена.
В зависимости от локализации активированного ноцицептора выделяют:
- ноцицептивную соматическую боль (кожа, мышцы, сухожилия, кости), которая чаще всего хорошо локализована, может быть преходящей или постоянной, вариабельная по характеру (тупая или острая, давящая, пульсирующая, дергающая, сверлящая, грызущая, распирающая и т. д.);
- ноцицептивную висцеральную боль (внутренние органы, оболочки органов), которая плохо локализована, имеет разлитой характер (тупая, приступообразная, сжимающая, схваткообразная, тянущая, изнуряющая и т. д.).
Дисфункциональная (ноципластическая) боль возникает при отсутствии явных признаков поражения тканей или соматосенсорной нервной системы. Для пациентов с дисфункциональной болью характерны повышенная утомляемость, раздражительность, нарушения сна и функций висцеральных органов, неадаптивные стратегии преодоления боли, катастрофизация, которые обусловлены измененной реактивностью (дисфункцией) мозга в целом. В этих условиях любые стрессорные раздражители могут приводить к несбалансированной реакции (дисфункции) систем (см. табл. 1, 2).
Таблица 1. Классификация боли.Таблица 2. Типы хронической боли.
Смешанная боль — сочетание различных механизмов формирования хронической боли у одного пациента.
Нейропатическая боль является результатом повреждения соматосенсорной нервной системы: повышенная возбудимость нейронов и спонтанная активность в месте повреждения (периферическая сенситизация) и каскад нейрохимических и физиологических изменений в ЦНС, преимущественно в задних рогах спинного мозга (центральная сенситизация).
Это приводит к спонтанному возникновению боли, гипералгезии (слабые болевые стимулы воспринимаются как более сильные) и аллодинии (неболевые стимулы вызывают боль) в областях, прилежащих к зоне повреждения. Чаще всего нейропатическая боль вызвана сдавлением или повреждением нервных волокон, нарушением функции сенсорных нервных волокон (соматических или висцеральных), имеет характерное нейроанатомическое распределение.
По характеру нейропатическая боль описывается как поверхностная жгучая боль, особенно при периферических поражениях; спонтанная стреляющая или колющая боль, «словно удар электротоком», глубокая тупая боль. Для диагностики нейропатической боли используется опросник DN4 (см. табл. 3).
Таблица 3. Опросник по диагностике нейропатической боли DN4.
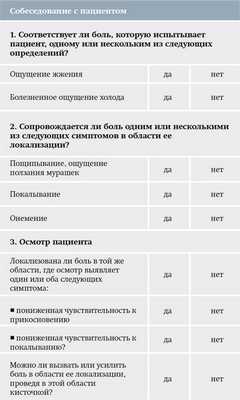
Диагностика
Поскольку боль является субъективным ощущением пациента, основой выбора тактики лечения и оценки его эффективности является информация, предоставляемая самим пациентом. Тем не менее необходимо помнить, что сведения, получаемые таким образом, не всегда верны.
Люди часто склонны занижать интенсивность болей, когда речь идет о применении наркотических анальгетиков, из опасения развития зависимости, из страха, связанного с необоснованным представлением о том, что их назначение равносильно смертному приговору.
Поэтому важной составной частью лечения хронического болевого синдрома является доверительная беседа с пациентом и членами его семьи. Готовность пациента сотрудничать с врачом, наблюдение со стороны родственников, медработников — необходимые условия достижения успешного результата.
Начальная оценка характера ХБ включает:
- тщательный сбор анамнеза с уточнением качественной характеристики боли, ее локализации, иррадиации, длительности, причины возникновения, интенсивности, выявления факторов, усиливающих или уменьшающих боль, оценки эффекта от применения анальгетиков или других методов купирования боли. Одна из основных задач — установить наличие нейропатического компонента для выбора адекватного лечения;
- физикальное обследование;
- оценка психологического статуса, качества жизни;
- прогноз в отношении основного и сопутствующих заболеваний.
На первом этапе лечения ХБ у пациентов следует исключить боли, связанные с неотложным состоянием — патологическим переломом, метастатическим поражением головного мозга либо мозговых оболочек, перфорацией полого органа, кишечной непроходимостью, обструкцией мочевыводящих путей либо инфекционным процессом.
Оценка интенсивности ХБ. Должна производиться при помощи специальной нумерологической оценочной шкалы (НОШ) (см. рис. 1). Пациенту предлагается указать точку на шкале, соответствующую его болевым ощущениям.
Кодирование хронической боли по МКБ-10: боль, не классифицированная в других рубриках (R52):
- R52.1 — постоянная некупирующаяся боль;
- R52.2 — другая постоянная боль.
Боль является проявлением либо симптомом какого-либо заболевания или состояния, поэтому при оформлении медицинской документации используется код по МКБ-10, соответствующий основной патологии, который может быть дополнен кодами, свидетельствующими о существовании у пациента хронической боли. Это является важным моментом при дифференциальной диагностике сложных случаев, когда выявить причину болевого синдрома сразу не удается.
Читайте также:
- Выявление дифтерийной палочки. Принципы микробиологической диагностики дифтерии. Диагностика дифтерии. Культивирование дифтерии. Определение токсигенности дифтерийной палочки.
- УЗИ при искривлении костей у плода
- Рак маточных труб у беременной
- Гемангиомы ребенка. Лимфангиомы у ребенка
- Илеит кишечника: первичная атака, хронический и рецидивирующий
