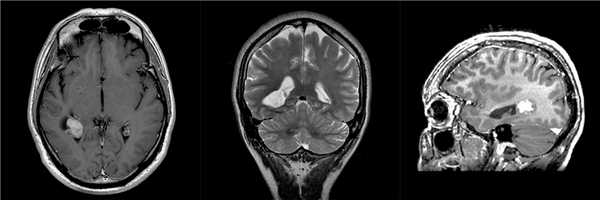
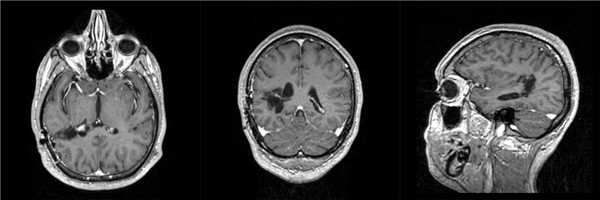
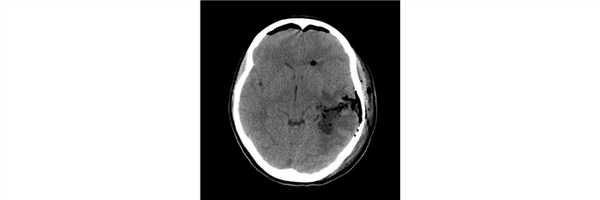
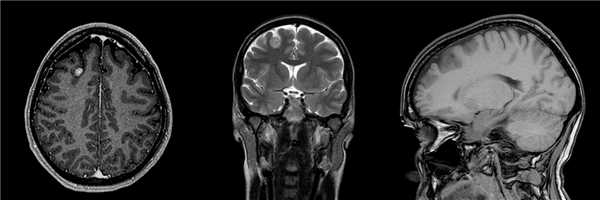
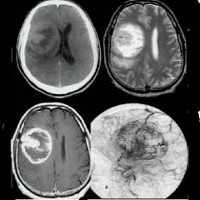
Диагностика ганглиоглиомы по КТ, МРТ
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
Очень редкая опухоль. В основном встречается у детей и у подростков (пик встречаемости - 11 лет). Может быть в разных частях нервной системы (полушария ГМ, СМ. ствол мозга, мозжечок, пинеальная область, таламус, внутри турецкого седла, на периферических нервах).
Частота: обычно указывают 0,3-0,6%. В одной серии ганглиоглиомы составили 1,3% от всех мозговых опухолей (включая метастазы) и 3% среди первичных опухолей мозга. В группе детей и подростков частота составляет 1,2-7,6% мозговых опухолей.
Гистология: имеются 2 типа неопластических клеток: нейрональный (ганглион) и астроцитные (глия). Опухоль растет очень медленно. 2 основные группы: ганглионейромы (редкие опухоли, более доброкачественные; с преобладанием нейронального компонента) и ганглиоглиомы (с преобладанием глиальных клеток).
Клиника
Наиболее частая презентация начинается с припадка или с изменения характера припадков, имевшихся ранее. Часто припадки плохо поддаются медикаментозному контролю.
Диагностика
РГ: Нейрорентгенологические данные при этом виде опухолей носят неспецифический характер.
Обзорные краниограммы: кальцификаты были у 2 из 6 пациентов.
КТ: на КТ без КВ у всех 10 пациентов опухоли имели низкую плотность; при КУ в 8 случаях имело место незначительное накопление КВ; в 5 из 10 случаев были обнаружены кальцификаты на КТ. 6 из 10 опухолей располагались в височных долях (такое преимущественное расположение было отмечено во многих, но не во всех сериях наблюдений), а 4 были в лобных долях. Опухоли часто имели на КТ кистозный характер, но при этом на операции они могли быть плотными. Масс-эффект наблюдается редко (указывает на медленный рост).
МРТ: на изображениях в Т1 режиме сигнал высокий, в Т2 режиме - низкий. Кальцификаты имеют низкий сигнал в обоих режимах.
ЦАГ: демонстрирует объемное образование, лишенное сосудов, или с незначительной васкуляризацией.
Прогноз
В большинстве случаев после резекции опухоли больные чувствуют себя хорошо и не имеют никаких симптомов. 1 пациент из 10 умер на 3-и сутки после операции от отека мозга. Значение ЛТ не установлено. Она может быть показана в тех случаях, когда на повторных КТ имеется продолженный рост опухоли или если по время операции были признаки инфильтративного роста. У 1 пациента было отмечено перерождение в глиобластому, когда через 5 лет после удаления опухоли был обнаружен рецидив (этому больному проводилась ЛТ).
Ганглиоглиома
Ганглиоглиомы - редкие опухоли ЦНС, обычно низкой степени злокачественности. Их главным клиническим проявлением является эпилепсия, типичной локализацией являются височные доли, хотя описаны случаи их расположения по всей ЦНС.
Признаки ганглиоглиом при визуализации очень вариабельны: от частично кистозного образования с муральным узлом (45%), усиливающемся при контрастном усилении, до солидной опухоли, захватывающей надлежащие извилины.
Эпидемиология
Наиболее часто выявляются у детей и молодых детей, нет половой предрасположенности. Ганглиоглиомы составляют примерно 2% от всех первичных интракраниальных опухолей и около 10% от всех первичных детских церебральных опухолей.
Клиническое представление
Чаще всего пациенты страдают височнодолевой эпилепсией, поскольку это преимущественная локализация ганглиоглиом.
Патология
Ганглиоглиомы - это опухоли I степени злокачественности по ВОЗ, преимущественно локализующиеся в височной доле (до 70% случаев), но потенциально способные возникать в любом отделе ЦНС.
В меньшинстве случаев (5%) эти опухоли агрессивные; в этом случае их принято называть анапластическими ганглиоглиомами (III степень злокачественности по ВОЗ). Для ганглиоглиом II степени злокачественности на данный момент нет определенных критериев.
Микроскопические признаки
Как следует из названия, данные опухоли состоят из двух клеточных популяций:
1. Ганглиозные клетки (крупные зрелые нейрональные элементы - «ганглио-»);
2. Неопластический глиальный элемент - «-глиомы». Прежде всего астроцитарный компонент, хотя также могут быть компоненты олигодендроглиальной или пилоцитарной астроцитом.
Пропорция между этими популяциями широко варьируют; количество глиального компонента определяет поведение опухоли.
Иногда происходит дифференцировка в опухоли высокой степени злокачественности (обычно из-за глиального компонента, например, в глиобластому). Достаточно редко главную роль в озлокачествлении играет нейрональный компонент (в этом случае происходит дифференцировка в нейробластому).
Данный тип опухоли очень тесно связан с ганглиоцитомами (которые содержат только зрелый нейрональный ганглионарный компонент) и ганглионейроцитомами (имеющие в своем составе малые неопластические зрелые нейроны).
Иммунофенотип
Нейрональное происхождение опухоли делает ее положительной при иммунофенотипировании на маркеры нейронов:
- синаптофизин: положительные;
- протеин нейрофиламентов: положительные;
- МАР2: положительные;
- хромогранин-А: положительные (отрицательный у нормальных нейронов);
- CD34: положительные в 70-80% случаев.
Глиальный компонент может быть положителен на GFAP (в цитоплазме).
Генетика
Мутации BRAF V600E обнаруживаются в 20-60% случаев.
IDH (изоцитратдегидрогеназа): отрицательна (в случае положительного результата опухоль наиболее вероятно является диффузной глиомой).
Радиографические признаки
Визуализационные находки отражают различные закономерности роста, которые демонстрирует данная опухоль. Частично кистозное образование с муральным узлом, усиливающемся при контрастном усилении, наблюдается в 45% случаев. Также они могут быть в виде солидного образования, распространяющееся на вышележащие извилины. Инфильтрация несвойственна, при наличии отражает высокую степень злокачественности.
Часто неспецифические признаки объемного образования. Среди общих можно выделить:
- изо- или гиподенсное;
- кальцификация в 35%;
- ремоделирование кости или ее истончение может указывать на медленный рост опухоли;
- контрастное усиление в 50% случаев (вовлекается и солидный некальцифицированный компонент).
- Т1: солидный компонент, изо- или гипоинтенсивный;
- Т1 С+: контрастное усиление солидного компонента варьирует;
- Т2:
- гиперинтенсивный солидный компонент;
- вариабельный сигнал кистозного компонента в зависимости от содержания белков и продуктов крови;
- перитуморальный отек на Т2/FLAIR не свойственен;
Лечение и прогноз
Локальная резекция - метод выбора, который определяет прогноз. При удалении достаточного объема опухоли прогноз благоприятный - отсутствие рецидива в 97% случаев при сроке наблюдения 7,5 лет.
Напротив, в спинном мозге, где полная резекция часто невозможна, локальный рецидив очень распространен.
Если возможна только неполная резекция или происходит рецидив опухоли, лучевая терапия может принести определенную пользу.
Дифференциальный диагноз
Ганглиоглиомы необходимо дифференцировать от других кортикальных опухолей:
Ганглиоглиома - опухоль смешанной глионейрональной структуры grade I . Это доброкачественная медленно растущая опухоль, встречающаяся примерно в 1% случаев от всех внутримозговых опухолей. В ряде случаев (примерно в 8%) наблюдается злокачественная трансформация ганглиоглиомы (ГГ) в анапластическую ганглиоглиому (аГГ) grade III. Ряд исследователей также выделяет ГГ grade II, однако World Health Organization Classification of central nervous system tumours 2016 устанавливает только 2 формы этой опухоли - ганглиоглиома grade I и анапластическая ганглиоглиома grade III.
ГГ может встречаться в любом отделе центральной нервной системы, но 80% из них локализуются в височной и лобной долях; реже всего она локализуется в желудочках мозга и стволе головного мозга. Эта опухоль встречается преимущественно у молодых пациентов - 60-80% из них младше 30 лет. С учетом локализации опухоли, основным ее клиническим проявлением является пароксизмальная симптоматика ( эпилептические приступы ).Хирургическое лечение - оптимальный вариант для этой доброкачественной опухоли. Рядом исследований продемонстрировано, что радикальное удаление существенно снижает риск персистирования эпилептических приступов и значительно улучшает прогноз по срокам выживаемости. С этой точки зрения несколько худшим прогнозом обладают опухоли субтенториальной локализации (мозжечок и ствол мозга) ввиду большей сложности (а в ряде случаев - невозможности) достижения радикальной резекции опухоли. Средняя цитируемая цифра возможности радикального удаления составляет около 60%, однако, по нашему мнению, она значительно выше. Ограничивающим фактором для тотального удаления опухоли является ее локализации в функционально значимой зоне мозга.
Особенностью ГГ является то, что, несмотря на ее доброкачественный характер, рецидив опухоли при ее парциальном удалении наступает существенно быстрее, нежели у других опухолей группы grade I , например, пилоидной астроцитомы .Химиотерапия рутинно не применяется для лечения пациентов с ГГ. В связи с недостаточностью данных относительно эффективности этой методики она не внесена в стандарты и протоколы лечения. Предварительные данных говорят о невысокой эффективности применения химиотерапевтических агентов для лечения ГГ
ВАЖНО! Несмотря на доброкачественный характер ганглиоглиомы, важно продолжать активное наблюдение после хирургического лечения, регулярно выполняя контрольные МР-исследования и консультируясь с нейрохирургом относительно опций дальнейшего лечения.
Клинические случаи лечения ганглиоглиом из практики Беляева А.Ю.:
Пациент 37 лет страдает головной болью в течение нескольких лет. В связи с нарастанием частоты и интенсивности приступов головной боли выполнил МРТ, при которой выявлена опухоль заднего рога правого бокового желудочка.
![МРТ признаки ганглиоглиомы]()
При серийных сканированиях отмечается двукратное увеличение размеров опухоли. По данным ПЭТ-КТ головного мозга, индекс накопления радиофармпрепарата 1,6.
Проведена операция радикального удаления опухоли. Гистологический диагноз - ганглиоглиома.
В послеоперационном периоде отмечались расстройства глубокой и поверхностной чувствительности, нарушение схемы тела, практически полностью регрессировавшие к моменту выписки (8 сутки) на фоне консервативной терапии.
При контрольной МРТ через 1 год данных за рецидив опухоли нет.![Успешное хирургическое лечение ганглиоглиомы]()
Пациентка 19 лет, впервые МРТ головного мозга выполнена 6 лет назад после перенесенного эпилептического приступа - выявлена внутримозговая опухоль левой височной доли. Лечение не проводилось. После первично-генерализованного эпиприступа вновь выполнена МРТ, выявившая значительное увеличение размеров опухоли.
Пациентке проведена операция - радикальное удаление опухоли. Гистологический диагноз - ганглиоглиома. При контрольной СКТ на 1 сутки после операции данных за послеоперационные осложнения или остатки опухоли не получено.
Больная выписана на 4 сутки после операции без неврологического дефицита.![]()
Пациентка 37 лет при плановом обследовании 1 год назад выполнена МРТ головного мозга, выявившая опухоль правой лобной доли (асимптомную).
![]()
Проведена операция - радикальное удаление опухоли. Для минимизации размеров кожного разреза и трепанационного окна, операция проводилась с использованием нейронавигационной системы. Результат гистологического исследования - ганглиоглиома.
Пациентка выписана на 4 сутки после операции без неврологического дефицита.Глиома головного мозга
Глиома головного мозга — наиболее распространенная опухоль головного мозга, берущая свое начало из различных клеток глии. Клинические проявления глиомы зависят от ее расположения и могут включать головную боль, тошноту, вестибулярную атаксию, расстройство зрения, парезы и параличи, дизартрию, нарушения чувствительности, судорожные приступы и пр. Глиома головного мозга диагностируется по результатам МРТ головного мозга и морфологического исследования опухолевых тканей. Вспомогательное значение имеет проведение Эхо-ЭГ, ЭЭГ, ангиографии сосудов головного мозга, ЭЭГ, офтальмоскопии, исследования цереброспинальной жидкости, ПЭТ и сцинтиграфии. Общепринятыми способами лечения в отношении глиомы головного мозга являются хирургическое удаление, лучевая терапия, стереотаксическая радиохирургия и химиотерапия.
МКБ-10
![Глиома головного мозга]()
Общие сведения
Глиома головного мозга встречается в 60% случаев опухолей головного мозга. Название «глиома» связано с тем, что опухоль развивается из глиальной ткани, окружающей нейроны головного мозга и обеспечивающей их нормальное функционирование. Глиома головного мозга представляет собой в основном первичную внутримозговую опухоль полушарий мозга. Она имеет вид розоватого, серовато-белого, реже темно-красного узла с нечеткими очертаниями. Глиома головного мозга может локализоваться в стенке желудочка мозга или в области хиазмы (глиома хиазмы). В более редких случаях глиома располагается в нервных стволах (например, глиома зрительного нерва). Прорастание глиомы головного мозга в мозговые оболочки или кости черепа наблюдается лишь в исключительных случаях.
Глиома головного мозга часто имеет округлую или веретенообразную форму, ее размер колеблется от 2-3 мм в диаметре до величины крупного яблока. В подавляющем большинстве случаев глиома головного мозга отличается медленным ростом и отсутствием метастазирования. Однако при этом она характеризуется настолько выраженным инфильтративным ростом, что границу опухоли и здоровых тканей не всегда удается найти даже при помощи микроскопа. Как правило, глиома головного мозга сопровождается дегенерацией окружающих ее нервных тканей, что зачастую приводит к несоответствию выраженности неврологического дефицита размерам опухоли.
Классификация
В соответствии с классификацией ВОЗ выделяют 4 степени злокачественности глиом головного мозга.
- К I степени относится доброкачественная медленно растущая глиома (ювенильная астроцитома, плеоморфная ксантоастроцитома, гигантоклеточная астроцитома).
- Глиома II степени злокачественности считается «пограничной». Она отличаются медленным ростом и имеет только 1 признак злокачественности, в основном клеточную атипию. Однако такая глиома может трансформироваться в глиому III и IV степени злокачественности.
- При III степени злокачественности глиома головного мозга имеет 2 из трех признаков: фигуры митозов, ядерную атипию или микропролиферацию эндотелия.
- Глиома IV степени злокачественности отличается наличием области некроза (мультиформная глиобластома).
По месту расположения глиомы классифицируются на супратенториальные и субтенториальные, т. е. находящиеся выше и ниже намета мозжечка.
Симптомы глиомы головного мозга
Подобно другим объемным образованиям глиома головного мозга может иметь разнообразные клинические проявления, зависящие от ее расположения. Чаще всего у пациентов наблюдается общемозговая симптоматика: некупируемые обычными средствами головные боли, сопровождающиеся ощущением тяжести в глазных яблоках, тошнотой и рвотой, иногда судорожными приступами. Наибольшей выраженности эти проявления достигают, если глиома головного мозга прорастает в желудочки и ликворные пути. При этом она нарушает циркуляцию цереброспинальной жидкости и ее отток, приводя к развитию гидроцефалии с повышением внутричерепного давления.
Среди очаговых симптомов глиомы головного мозга могут наблюдаться нарушения зрения, вестибулярная атаксия (системное головокружение, шаткость при ходьбе), расстройство речи, понижение мышечной силы с развитием парезов и параличей, снижение глубоких и поверхностных видов чувствительности, психические отклонения (нарушения поведения, расстройство мышления и различных видов памяти).
Процесс диагностики начинается с опроса пациента по поводу его жалоб и последовательности их возникновения. Неврологический осмотр при глиоме головного мозга позволяет выявить существующие нарушения чувствительности и расстройства координации, оценить мышечную силу и тонус, проверить состояние рефлексов и т. п. Отдельное внимание уделяют анализу состояния мнестической и психической сферы пациента.
Провести оценку состояния нервно-мышечного аппарата неврологу помогают такие инструментальные методы исследования как электронейрография и электромиография. Для выявления гидроцефалии и смещения серединных мозговых структур может применяться эхоэнцефалография. Если глиома головного мозга сопровождается зрительными нарушениями, то показана консультация офтальмолога и комплексное офтальмологическое обследование, включающее визиометрию, периметрию, офтальмоскопию и исследование конвергенции. При наличии судорожного синдрома проводится ЭЭГ.
Наиболее приемлемым способом диагностики глиомы головного мозга на сегодняшний день является МРТ головного мозга. При невозможности ее проведения может применяться МСКТ или КТ головного мозга, контрастная ангиография мозговых сосудов, сцинтиграфия. ПЭТ головного мозга дает сведения о метаболических процессах, по которым можно судить о скорости роста и агрессивности опухоли. Кроме того, с диагностической целью возможно проведение люмбальной пункции. При глиоме головного мозга анализ полученной цереброспинальной жидкости выявляет наличие атипичных (опухолевых) клеток.
Вышеперечисленные неинвазивные методы исследования позволяют диагностировать опухоль, однако точный диагноз глиомы головного мозга с определением ее вида и степени злокачественности можно поставить только по результатам микроскопического исследования тканей опухолевого узла, полученных при проведении оперативного вмешательства или стереотаксической биопсии.
Лечение глиомы головного мозга
Полное удаление глиомы головного мозга представляет собой практически невыполнимую задачу для нейрохирурга и возможно только в случае ее доброкачественности (I степени злокачественности по классификации ВОЗ). Это связано со свойством глиомы головного мозга значительно инфильтрировать и прорастать окружающие ее ткани. Разработка и применение в ходе нейрохирургических операций новых технологий (микрохирургии, интраоперационного картирования головного мозга, МРТ-сканирования) немного улучшило ситуацию. Однако до сих пор хирургическое лечение глиомы в большинстве случаев по сути является операцией по резекции опухоли.
Противопоказаниями к осуществлению хирургического метода лечения является нестабильное состояние здоровья пациента, наличие других злокачественных новообразований, распространение глиомы головного мозга в оба полушария или ее неоперабельная локализация.
Глиома головного мозга относится к радио- и химиочувствительным опухолям. Поэтому химио- и радиотерапия активно применяются как в случае неоперабельности глиомы, так и в качестве пред- и постоперационной терапии. Предоперационная лучевая и химиотерапия может быть проведена только после подтверждения диагноза результатами биопсии. Наряду с традиционными методами радиотерапии возможно применение стереотаксической радиохирургии, позволяющей воздействовать на опухоль при минимальном облучении окружающих тканей. Следует отметить, что лучевая и химиотерапия не могут служить заменой хирургического лечения, поскольку в центральной части глиомы головного мозга зачастую располагается участок, плохо поддающийся воздействию облучения и химиопрепаратов.
Глиомы головного мозга имеют преимущественно неблагоприятный прогноз. Неполное удаление опухоли приводит к ее быстрому рецидивированию и лишь продлевает жизнь пациента. Если глиома головного мозга имеет высокую степень злокачественности, то в половине случаев больные погибают в течение 1 года и только четверть из них живет дольше 2 лет. Более благоприятный прогноз имеет глиома головного мозга I степени злокачественности. В случаях, когда удается произвести ее полное удаление с минимальным послеоперационным неврологическим дефицитом, более 80% прооперированных живут дольше 5 лет.
Глиома головного мозга: симптомы и лечение
Глиома головного мозга представляет собой наиболее часто встречающийся вид опухоли, растущий из глиальной ткани, которую составляют вспомогательные клетки нервной системы. На долю глиом приходится около 60% всех опухолей, локализованных в головном мозге. Название разновидностей глиом - астроцитом, эпендимом и других происходит от названия клеток, образующих опухоль.
Услуги по диагностике и лечению глиомы головного мозга предлагает ведущий многопрофильный медицинский центр Москвы - Юсуповская больница. Положительные результаты лечения достигаются благодаря высокому профессионализму врачей центра онкологии и передовым технологиям, которые применяются для борьбы с опухолями головного мозга.
![Глиома головного мозга: что это такое?]()
- Астроцитомы - самый распространенный тип глиомы, локализованный в белом веществе головного мозга. В зависимости от типа астроцитарная глиома головного мозга может быть фибриллярной (протоплазматической, гемистоцитической), анапластической, глиобластомой (гигантоклеточной, глиосаркомой), пилоцитарной астроцитомой, плеоморфной ксантоастроцитомой и субэпендимарной гигантоклеточной астроцитомой.
- Эпендимомы - могут встречаться в 5-7% случаев опухолей головного мозга, характеризуются типичной локализацией в системе желудочков головного мозга.
- Олигодендроглиомы - составляют от 8 до 10% всех опухолей головного мозга, развиваются из олигодендроцитов.
- Глиома хиазмы - распространяется по зрительному нерву в полость орбиты, может прорасти в гипоталамус, поразить III желудочек головного мозга. Такая опухоль вызывает нарушение эндокринного баланса, обменные расстройства, снижение зрения, характеризуется внутричерепной гипертензией, в зависимости от локализации и размера новообразования.
- Смешанные глиомы - олигоастроцитомы, анапластические олигоастроцитомы.
- Невриномы - составляют от 8 до 10% опухолей.
- Опухоль сосудистого сплетения - редкий вид глиомы, встречающийся в 1-2% случаев.
- Нейроэпителиальная опухоль неясного генеза - в эту группу входит астробластома и полярная спонгиобластома.
- Диффузная глиома ствола головного мозга - опухоль с высокой степенью злокачественности, рак центральной нервной системы. Болеют люди любого возраста, однако опухоль редко встречается у подростков и детей. Прогноз выживаемости при таком типе опухоли плохой. Диффузная глиома развивается в области зоны головного мозга, в которой находятся все важные нервные соединения, обеспечивающие связь анализирующих нервных центров мозга и импульсов костно-мышечного аппарата конечностей. Опухоль очень быстро вызывает паралич.
- Нейрональная и смешанная нейронально-глиальная опухоль - встречается в крайне редких случаях (до 0,5%). К данной группе относят ганглиоцитому, ганглиоглиому, нейроцитому, нейробластому, нейроэпителиому).
- Глиоматоз головного мозга.
Степени
Существует классификация ВОЗ, согласно которой глиомы подразделяются на четыре степени:
- I степень - медленно растущая глиома доброкачественного характера, которая ассоциируется с долгим сроком продолжительности жизни;
- II степень - медленно растущая «пограничная» глиома мозга, которая имеет тенденцию к переходу в III и IV степень;
- III степень - глиома злокачественного характера;
- IV степень - быстрорастущая глиома головного мозга: продолжительность жизни пациентов с таким диагнозом значительно сокращается.
Симптомы
Симптоматика глиомы головного мозга зависит от локализации опухоли, её размеров, она состоит из общемозговых и очаговых симптомов.
Наиболее часто глиома головного мозга проявляется упорными и постоянными головными болями, при которых у больных возникает тошнота и рвота, после которой не наступает облегчение, а также судорожным синдромом.
Помимо этого, в зависимости от того, какой отдел мозга поражен глиомой, у больных нарушается речь, ослабевают мышцы, может наблюдаться появление парезов и параличей рук или ног, лица и других частей тела. Может нарушаться зрительная или осязательная функция, координация походки и движений.
Может измениться психика, часто отмечается развитие поведенческих расстройств. Кроме того, у больных с глиомами мозга нарушается память и мышление. Вследствие нарушения циркуляции ликвора развивается внутричерепная гипертензия и гидроцефалия.
![58bd4831378dd0c2a6c2df166d980a84.jpg]()
Диагностика глиомы головного мозга основывается на результатах тщательного неврологического обследования и других специальных диагностических исследований.
В первую очередь врач центра онкологии Юсуповской больницы проводит оценку состояния рефлексов и кожной чувствительности, двигательной функции конечностей. При наличии жалоб больного на ухудшение зрительной функции ему назначается консультация врача-офтальмолога.
Нервно-мышечная система оценивается с помощью инструментальных методов диагностики - электромиографии и электронейрографии. Кроме того, проводится люмбальная пункция, позволяющая выявить атипичные клетки в цереброспинальной жидкости. Данное исследование применяют также для проведения вентрикулографии и пневмомиелографии.
Огромное значение в диагностике опухолей мозга имеют современные методы визуализации, обеспечивающие получение послойного изображения тканей головного мозга. К ним относят компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ). Данные исследования считаются довольно безопасными и очень информативными, с их помощью определяется локализация, размер, форма и структура новообразования.
Для определения смещения срединных структур головного мозга проводится ультразвуковое исследование мозга (М-эхо).
Дополнительно может быть назначено проведение церебральной контрастной ангиографии (рентгеновского исследования сосудов мозга), электроэнцефалографии, сцинтиграфии и ПЭТ.
Лечение
Как любое злокачественное опухолевое образование, глиома головного мозга лечится тремя основными методами, которые используются в современной онкологии, - с помощью хирургического вмешательства, лучевой терапии (в том числе радиохирургии) и химиотерапии.
Золотым стандартом лечения глиомы головного мозга является хирургическое лечение. При условии операбельности опухоли проводится операция по удалению новообразования.
До операции и после неё проводится лучевая терапия. При неоперабельных опухолях (если глиома локализована в труднодоступном месте) данный метод применяется как отдельный. На сегодняшний день традиционную лучевую терапию заменила стереотаксическая - радиохирургия.
Химиотерапевтическое лечение глиомы может применяться как в дооперационный, так и в послеоперационный период.
Хирургическое лечение
Операция по удалению злокачественной глиомы является открытой, предполагающей трепанацию черепа, при которой вскрывается черепная коробка. Основная цель хирургического вмешательства - удалить максимальный объем опухоли, оставив нетронутыми здоровые ткани головного мозга, тем самым предотвращая неврологические нарушения. Определенная локализация глиом позволяет достичь эффекта хирургического лечения до 98%.
Ни одна операция по удалению опухоли не гарантирует стопроцентного результата, так как всегда имеется вероятность, что в тканях головного мозга остались раковые клетки. Однако хирургическое вмешательство обеспечивает устранение сдавления окружающих тканей головного мозга и симптоматики глиомы, а также восстановление циркуляции ликвора, если имеется внутричерепная гипертензия.
Эффективность хирургического лечения глиомы мозга во многом зависит от мастерства и опыта оперирующих специалистов. Лечение опухолей головного мозга в центре онкологии Юсуповской больницы проводится с применением высокоточных томографов и нейронавигаторов, благодаря чему вероятность развития рецидива заболевания сводится к минимуму.
Лучевая терапия
Проведение лучевой терапии может быть назначено перед хирургическим вмешательством для уменьшения размеров опухоли перед её иссечением, либо после операции для уничтожения всех оставшихся опухолевых клеток.
Кроме того, данный метод может использоваться как самостоятельный при локализации опухоли в труднодоступном месте, что препятствует её хирургическому удалению. В таком случае лучевая терапия не способствует полному уничтожению опухоли, однако может значительно приостановить её рост.
Традиционная лучевая терапия сопровождается рядом нежелательных эффектов: у больных возникает тошнота, снижается аппетит, повышается утомляемость. В месте лучевого воздействия высока вероятность выпадения волос и развития лучевого дерматита. Как правило, побочные действия лучевой терапии проявляются через 10-14 дней после облучения.
Кроме того, известны и поздние осложнения радиоактивного облучения - у пациентов нарушается память в разной степени, может развиться радиационный некроз (вокруг омертвевших тканей опухоли образуется рубцовая ткань).
Радиохирургия
Ввиду того, что хирургическое лечение опухолей головного мозга не является гарантом полного излечения, после операции может случится рецидив заболевания. Поэтому целесообразно применение дополнительных методов лечения - лучевой терапии и химиотерапии. Как правило, рецидивы локализуются на границах здоровой ткани с областью, где было удалено новообразование. В таких случаях рекомендуется использовать радиохирургию: кибер-нож, гамма-нож, новалис.
Радиохирургия является инновационной методикой лучевой терапии, суть которой заключается в облучении глиомы пучком радиации с различных углов, что обеспечивает попадание радиации на опухоль и минимальное облучение мягких тканей.
В ходе процедуры положение головы больного и локализация опухоли постоянно контролируется с помощью компьютерной или магнитно-резонансной томографии, благодаря чему пучок радиации направляется исключительно на злокачественное новообразование.
Данный метод отличается неинвазивностью, так как никаких разрезов для его выполнения не требуется. Благодаря этому отсутствует риск развития интраоперационных осложнений и побочных эффектов, связанных с традиционной лучевой терапией.
Помимо этого, радиохирургия является абсолютно безболезненным методом, не требующим применения анестезии и проведения подготовительных мероприятий, отсутствует и восстановительный период. Единственное ограничение к радиохирургии - размеры новообразования.
Важно понимать, что эффект от лучевой терапии наступает постепенно, в отличии от хирургического вмешательства. Однако радиохирургия зачастую является единственным альтернативным методом лечения неоперабельных глиом головного мозга.
Лечение глиомы в Юсуповской больнице
Врачи-онкологи Юсуповской больницы владеют колоссальным опытом и эффективными методиками лечения онкологических недугов. Для каждого пациента составляется индивидуальная программа лечения, основанная на результатах тщательного диагностического обследования. Центр онкологии Юсуповской больницы оснащен инновационным оборудованием для проведения качественной диагностики и лечения глиом и других опухолей головного мозга.
Запись на консультацию онколога проводится по телефону Юсуповской больницы или онлайн на сайте через форму обратной связи. Врач-координатор ответит на все ваши вопросы и расскажет о стоимости медицинских услуг и условиях госпитализации пациента.
Читайте также:
- Анатомия человека: Кровоснабжение трахеи. Иннервация трахеи. Сосуды и нервы трахеи.
- Поражение глаз жуками и земноводными. Секрет лягушек и жаб
- Ушивание раны печени, дигитоклазия. Техника
- Эффективность коррекции объема гемиторакса. Селективная торакопластика при резекции легкого
- Основы анатомии полости рта