Диагностика лакунарного инфаркта головного мозга по КТ, МРТ
Добавил пользователь Владимир З. Обновлено: 21.01.2026
Инсульт (инфаркт головного мозга) — это острое нарушение мозгового кровообращения (ОНМК), которое приводит к ишемии и некрозу клеток головного мозга, кровоизлияниям, и относится к потенциально опасным для жизни состояниям.
При ишемическом инсульте нарушение мозгового кровообращения вызвано закупоркой или патологическим сужением одного из сосудов, в результате чего клетки погибают из-за нехватки глюкозы и кислорода. Ишемический инсульт называют «инфарктом мозга», и это наиболее распространенный вид ОНМК. О геморрагическом инсульте говорят в случае, если произошел разрыв сосудов, при этом важно исключить обширное кровоизлияние в головной мозг.
Если у пострадавшего выражены некоторые признаки инсульта, например, спутанность сознания, парез конечностей, головная боль, неконтролируемая асимметрия движений и мимики, однако эти симптомы быстро проходят, а не сохраняются в течение всего дня, тогда говорят о транзиторных ишемических атаках. По-другому ТИА называют «микроинсультом». Иногда микроинсульт ошибочно объясняют как обычную реакцию на усталость, хронический стресс, высокие нагрузки — в этой связи проблема остается без должного внимания. Однако транзиторные ишемические атаки имеют последствия и достоверно увеличивают вероятность инсульта у пациента в будущем.
На сегодняшний день КТ является основным методом нейровизуализации при инсульте. Своевременная диагностика ОНМК, исследование анатомических структур головного мозга и сосудов, питающих орган, имеет значение не только для дальнейшего лечения, но и обладает прогностическим потенциалом. В этой статье мы расскажем, когда лучше делать КТ головного мозга, какие признаки указывают на высокий риск инсультов, а также подробнее о видах ОНМК.
Опасен ли инсульт?
В России показатель летальных исходов при инсультах практически в 2,5 раза превышает общемировой показатель. В последние 20 лет наблюдается тенденция к росту распространенности ОНМК — как среди мужчин, так и среди женщин.
По данным Оксфордского университета, смертность от всех видов инсульта на протяжении первой недели достигает 12%, первого месяца — 19%, первого года — 31%. Российские исследователи пришли к выводу, что около 40-45% пациентов, перенесших мозговой инсульт, погибают в течение первого года. Повторный инсульт в последующие годы случается у каждого пятого, при этом наиболее опасны эти эпизоды в течение года после первого случая.
Приблизительно 85% этих инсультов обусловлено ишемией головного мозга в связи с закупоркой сосудов. Последняя чаще всего вызвана атеросклерозом. При этом отсутствует культура профилактики и диагностики заболеваний сосудистой системы. В свою очередь, патологии сосудистого русла с трудом поддаются лечению, а некоторые патологические изменения носят необратимый характер. Больные гипертонической болезнью и атеросклерозом часто погибают от развившихся мозговых инсультов.
По статистике, только 15-20% пациентов, выживших после инсульта, сохраняют трудоспособность. Остальные пожизненно остаются инвалидами — нуждаются в лекарствах и помощи. Инсульт затрагивает не только двигательные, но и чувственные функции. В первую очередь страдает интеллект — когнитивные способности, память, восприятие пространства и др. Инсульт сопряжен с высоким риском развития слабоумия. От ОНМК не застрахованы ни пожилые, ни молодые люди, ни дети.
При отсутствии медицинской помощи и неблагоприятном исходе терапии ситуация со временем усугубляется: постепенно уменьшается снабжение органа кислородом и глюкозой, в зоне инфаркта (состоит из ядра и пенумбры) происходит некроз клеток, а область поражения расширяется. При этом меняется плотность вещества головного мозга, в паренхиме накапливаются токсичные вещества и свободные радикалы: супероксид, перекись водорода. Они нарушают работу митохондрий и нейронов, вступают в реакции с различными клеточными компонентами и поддерживают цикл дальнейшей дезинтеграции клеток, а также провоцируют воспаление. Таким образом, головной мозг постепенно погибает, «отключая» жизненно важные функции.
Среди пациентов, переживших острое нарушение мозгового кровообращения однажды, существует довольно высокая вероятность повторного инсульта.
Нельзя однозначно ответить на вопрос, какой инфаркт опаснее: ишемический или геморрагический. Все зависит от индивидуальной клинической картины. Однако геморрагическому инсульту может сопутствовать обширное кровоизлияние в мозг с последующим образованием гематом, рубца, кистозного новообразования.
Именно кровоизлияние в мозг необходимо исключить на КТ после инсульта — лучше всего уже в первые часы с момента проявления симптомов.
Ишемический и геморрагический инсульт
Два основных вида ОНМК. В некоторых случаях пациенту диагностируют инфаркт мозга смешанного типа с признаками ишемического и геморрагического инсульта.
Геморрагический инсульт
Геморрагический инсульт диагностируют, когда произошел разрыв кровеносных сосудов (преимущественно в области аневризм), что привело к субарахноидальному кровоизлиянию в мозг, геморрагическому пропитыванию вещества мозга, образованию гематом.
К главным причинам геморрагического инсульта относится артериальная гипертензия и разрыв аневризм интракраниальных сосудов.
Ишемический инсульт
Ишемический инсульт развивается из-за критического сужения (закупорки) сосуда головного мозга. В результате клетки мозга не получают кислород и питательные вещества вместе с током крови. Из-за этого клетки голодают и отмирают.
К главным причинам ишемического инсульта относится тромбоз артерий с выраженными признаками атеросклероза с формированием холестериновых бляшек, отложением солей кальция и разрастанием соединительной ткани. В первую очередь патологические изменения затрагивают брахиоцефальные артерии.
К отягчающим обстоятельствам, приближающим вероятность инсульта относятся:
- Возраст старше 50 лет;
- Транзиторные ишемические атаки в анамнезе;
- Некоторые сердечно-сосудистые заболевания (гипертония, инфаркт миокарда);
- Сахарный диабет;
- Некоторые заболевания, не связанные с сердечно-сосудистой системой и ЦНС (лейкемия, расслоение артерий);
- Наследственность;
- Курение;
- Злоупотребление алкоголем;
- Интоксикация организма;
- Систематическое отсутствие сна, отдыха, стресс, повышенные нагрузки;
- Неправильное питание (много холестерина в рационе);
- Гиподинамия.
Со стороны разница во внешних проявлениях ишемического и геморрагического инсульта практически отсутствует, и в этом заключается проблема. КТ головного мозга при геморрагическом инсульте лучше проходить сразу после проявления признаков ОНМК. Как правило, пациента на скорой сразу госпитализируют в больницу, оснащенную аппаратами КТ или МРТ. Кровоизлияние в мозг, отеки и гематомы врач-рентгенолог увидит сразу.
Но если пациенту с ишемическим инфарктом головного мозга сразу или в первые часы проведут сканирование, то врач не увидит ничего. Первые признаки ишемического инсульта на КТ проявляются только через 4-5 часов.
Хотя ишемический и геморрагический инсульт начинаются преимущественно из-за проблем с сосудами, однако относятся к заболеваниям ЦНС.
Симптомы инсульта
Про инсульт говорят в том случае, если признаки неврологических нарушений у пациента сохраняются более суток. К общим симптомам инсультов относятся:
- Внезапная слабость, онемение конечностей;
- Головокружение, нарушение координации, потемнение в глазах;
- Спутанность сознания, невнятная речь;
- Человек не может улыбнуться двумя уголками губ: привычка выходит кривой и асимметричной;
- Человек не может поднять обе руки вверх;
- Внезапная сильная головная боль
В отличие от ишемического инсульта, при геморрагическом:
1. Симптомы проявляются более остро и тяжело, удар инсульта более резкий, а не вялотекущий.
2. Присутствует ощущение прилива крови лицу (возможно покраснение кожных покровов), очень сильная головная боль.
3. Преобладает общемозговая симптоматика, то есть нарушение сознания и дыхания, судороги во всем теле, тошнота. Для ишемического инсульта более характерны очаговые симптомы, а именно парез и онемение конечностей.
Что показывает КТ при инсульте?
КТ при инсульте показывает очаги поражения, отвечающие за бассейн кровоснабжения мозговых артерий и патогенетические подтипы инсульта, а также признаки, связанные с кровоизлиянием в мозговую паренхиму, систему желудочков мозга, межоболочечные пространства.
По изменению плотности структур головного мозга определяют наличие гиподенсивных и гиперденсивных участков, характерных для ишемического и геморрагического инсульта соответственно. Врач-рентгенолог может не только определить вид и стадию инсульта, но и выявить причину ОНМК. На КТ можно увидеть повреждение тканей разной морфологии. Метод позволяет визуализировать сосуды и осмотреть их на предмет тромбов, стенозов, сдавливания опухолями.
Более того, КТ головного мозга позволяет оценить значение анатомического интракраниального резерва и плотности ствола головного мозга по шкале Хаунсфилда. Эти данные важны с прогностической точки зрения.
Значение анатомического интракраниального резерва измеряется на КТ (МСКТ) в аксиальной проекции и является взаимным соотношением таких параметров, как битемпоральное расстояние, ширина тенториального отверстия, диаметр большого затылочного отверстия.
В рамках исследований, проведенных Котовым М.А. — главным врачом центра КТ «Ами», кандидатом мед. наук, автором патентов РФ «Способ прогнозирования исхода ишемического инсульта головного мозга» и «Способ определения степени мозжечково-тенториального ущемления ствола головного мозга» — были подтверждены важные диагностические гипотезы и выявлено, что у пациентов со значением АИР 5,22 прогноз при инсульте наименее благоприятный. У таких пациентов диаметр затылочного отверстия менее 3,04 см, а плотность ствола головного мозга по шкале Хаунсфилда повышена.
Основных методов диагностики три: УЗДГ, КТ или МРТ. При инсульте необходимо оценить изменения в головном мозге и измерить интенсивность кровотока. Для последней задачи используют УЗДГ, для визуальной оценки всех остальных признаков — КТ или МРТ. Предпочтение отдается КТ, что объясняется суммарно более высокой информативностью и удобством проведения у пациентов в первые часы после ОНМК.
Однако, как мы уже отметили, ранние признаки ишемического инсульта визуализируются на КТ только через 4-5 часов. Ранний признак ишемического инсульта — сдавление корковых борозд — будет виден на КТ в случае цитотоксического отека, в результате которого происходит увеличение объема внутриклеточной жидкости, что приводит, в свою очередь, к набуханию извилин коры.
КТ показывает участки ишемии в головном мозге. По плотности тканей, а также по изменению плотности белого и серого вещества (измеряется по шкале Хаунсфилда, рассчитывается при компьютерной обработке КТ-сканов) устанавливают вид и стадию инсульта. Механика развития инсульта по стадиям следующая:
1 стадия инсульта
В первые часы после инфаркта показатель плотности ткани мозга находится в пределах нормы.
2 стадия инсульта
Нарастает цитотоксический отек мозга, наблюдается некротическая гибель вещества мозга (визуализируется участками затемнения). На КТ мы увидим, что плотность белого и серого вещества мозга снижается. При этом гибнут элементы нервной ткани, образуются макрофаги.
3 стадия инсульта
На 5-е сутки после инсульта начинаются процессы разрушения тканей мозга и реактивные изменения в сером веществе. Образуются новые сосуды и капилляры. Однако они нежизнеспособны и разрушаются. Если бы рассматривали их под микроскопом, то увидели бы кровоизлияния из этих сосудов. Плотность серого вещества мозга увеличивается («эффект затуманивания»). Наблюдается более заметное изменение плотности по шкале Хаунсфилда серого и белого вещества.
4 стадия инсульта
Лакунарные инфаркты на КТ представляют собой небольшие зоны (от 5 до 10 мм) со сниженной плотностью ткани. В дальнейшем формируются псевдокисты (лакуны).
Нужно ли делать КТ после инсульта?
После первой диагностики инсульта на КТ — выявления очагов поражения мозга и определения вида (геморрагический или ишемический инсульт) — важно отслеживать динамику изменений раз в год или чаще, по показаниям лечащего врача (невролога). КТ можно заменить на МРТ, что будет в равной степени информативно.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 20 лет
- Campbell B., De Silva D., Macleod M., Coutts S., Schwamm L., Davis S., Donnan G. Ischaemic stroke, 2019.
- Bouchez L., Sztajzel R., Vargas M. CT imaging selection in acute stroke, 2016.
- Kamalian S., Lev M., Stroke Imaging, 2019.
- Котов М.А. Возможности компьютерной томографии в прогнозировании летального исхода инсульта / Дневник казанской медицинской школы. — 2017. — №. 2. — С. 76-80.
- Котов М.А. Показатели и значение интракраниального анатомического резерва, у пациентов с острым нарушением мозгового кровообращения / Журнал научных статей Здоровье и образование в XXI веке.Т. 18, № 2., 2016. — С. 229-233.
- Котов М.А. Лучевые предикторы исходов ишемического инсульта / Дневник казанской медицинской школы. — 2018. — №. 2. - С. 86-89.
- Котов М.А. Предикторы раннего летального исхода острого нарушения мозгового кровообращения, выявляемые при компьютерной томографии / Материалы VIII Научно-практической конференции Поленовские чтения, Российский нейрохирургический журнал им. проф. А.Л. Поленова, специальный выпуск. — 2018, — Т.Х, С. 129.
- Котов М.А. Возможности компьютерной томографии в оценке риска развития острого нарушения мозгового кровообращения / Вестник Северо-Западного государственного медицинского университета им. И.И. Мечникова. 2017. Т. 9. № 4. — С. 35-38.
- Kotov M.A. Brain dislocation morphometry at neurology and neurosurgery from the standpoint of evidence-based medicine / Global Science and Innovation // Materials of the V international scientific conference. - Chicago, 2015. — Р. 207-212.
Мы перезвоним, подберём удобное для записи время и ответим на вопросы.
Оператор обрабатывает входящие заявки с 8:00 до 22:00
Нажимая на кнопку, вы даете согласие на обработку персональных данных в соответствии с Федеральным законом от 27.07.2006 г. № 152-ФЗ «О персональных данных».
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Лакунарная болезнь головного мозга
Термином «лакунарная болезнь» описывают атеросклероз с тромбозом и липогиалинозное поражение с закупоркой пенетрирующих ветвей артерий виллизиева круга, ствола средней мозговой артерии, а так же позвоночных и основной артерий головного мозга.
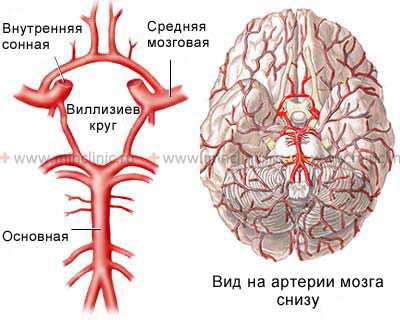
Вид на артерии основания головного мозга, закупорка которых может приводить к лакунарным инфарктам (лакунарной болезни мозга).
Патофизиология лакунарной болезни
Ствол средней мозговой артерии, а так же артерии, образующие виллизиев круг (сегмент А1 передней мозговой артерии, передняя и задние соединительные артерии, прекоммунальные сегменты задних мозговых артерий), основная и позвоночные артерии все вместе отдают ветви диаметром 100-400 мкм, прободающие глубинное серое и белое вещество большого мозга и ствола мозга. Каждая из этих мелких ветвей может подвергнуться тромбозу как при атеротромботическом поражении в своём начале (поражение ветвей основной артерии или ствола средней мозговой артерии) или при липогиалинозном истончении её стенок более удалённой от начала локализации. При тромбозах этих ветвей развиваются инфаркты малых размеров (менее 2 см), которые обозначают как лакуны. Во многих случаях они бывают ещё меньше — 3-4 мм. Несомненно, что фактором риска для такого поражения мелких сосудов является артериальная гипертензия. На долю лакунарных инфарктов головного мозга приходится 10% случаев ишемического инсульта.
Клинические синдромы лакунарной болезни
Клинические проявления, наблюдающиеся при развитии лакун, обозначают как лакунарные синдромы. Часто лакунарному инфаркту головного мозга сопутствуют лакунарные транзиторные ишемические атаки (ТИА, микроинсульты). Транзиторные ишемические атаки (ТИА, микроинсульты) могут наблюдаться к пациента по нескольку раз в день и продолжаться лишь несколько минут.
Развитие инфаркта головного мозга (ишемического инсульта) может сопровождаться внезапно возникающим или нарастающим на протяжении нескольких дней неврологическим дефицитом. Через несколько часов или дней после развития инфаркта головного мозга (ишемического инсульта) состояние больного улучшается, хотя некоторые пациенты становятся инвалидами. Восстановление здоровья пациента за период от нескольких недель до месяцев может быть полным либо остаётся минимальный остаточный неврологический дефицит.
Известны неврологические проявления многих лакунарных синдромов. Некоторые из этих неврологических синдромов требует подтверждений. При лакунарной болезни наиболее распространены следующие неврологические синдромы:
- Чистый двигательный гемипарез при инфаркте в области заднего бедра внутренней капсулы или основании моста. При этом почти всегда вовлечены лицо, рука, нога, стопа и её пальцы. Слабость мышц может быть перемежающейся при транзиторной ишемической атаке (ТИА, микроинсульте), постепенно нарастающей или внезапной. Слабость мышц может прогрессировать до паралича (плегии), а затем часто регрессирует. Во многих случаях подобных синдромов выздоровление бывает полным;
- Синдромы с чисто чувствительными расстройствами по гемитипу при таламических инфарктах;
- Истинный атактический гемипарез при инфаркте в области основания моста и дизартрия с неловкостью в кисти или руке в связи с инфарктом в основании моста или колене внутренней капсулы;
- Чистый двигательный гемипарез с «моторной афазией», обусловленный тромботической закупоркой лентикулостриарной ветви артерии чечевицеобразного ядра и полосатого тела, снабжающей кровью колено и переднее бедро внутренней капсулы с прилежащим белым веществом лучистого венца.
До начала лечения по поводу артериальной гипертензии множественные лакуны часто вызывают у пациентов развитие псевдобульбарного паралича с эмоциональной лабильностью, состояние заторможенности, абулии и двусторонние пирамидные симптомы. В настоящее время этот синдром встречается редко.
Существуют и другие лакунарные синдромы, которые были связаны с наблюдаемой артериальной патологией:
- Псевдобульбарный синдром с утратой способности образовывать речевые звуки (анартрия), обусловленной двусторонними инфарктами в области внутренней капсулы, может развиваться при поражении чечевицеобразного ядра и полосатого тела.
- Синдромы, обусловленные сужением просвета (окклюзии) пенетрирующих ветвей нижележащего участка задней мозговой артерии (перечислены выше).
- Синдромы, наблюдающиеся при возможном сужении просвета (окклюзии) пенетрирующих артерий, исходящих из основной артерии. Эти лакунарные синдромы включают в себя ипсилатеральную атаксию и парез нижней конечности, чистый двигательный гемипарез с параличом взора по горизонтали, а также гемипарез с перекрёстным параличом отводящего нерва (VI черепного).
- Синдромы поражения нижерасположенных ветвей основной артерии включают внезапную ядерную офтальмоплегию, горизонтальный паралич взора и аппендикулярную мозжечковую атаксию.
- Синдромы, развивающиеся при возможных сужениях просвета (окклюзии) ветвей позвоночной артерии, включают чистый моторный гемипарез (при этом остаются интактными мышцы лица) за счёт вовлечения пирамиды продолговатого мозга, а также синдрома поражения латеральных отделов моста и продолговатого мозга, сопровождающиеся головокружением, рвотой, слабостью лицевой мускулатуры, синдромом Горнера, ипсилатеральным онемением в зоне иннервации тройничного нерва и контралатеральной утратой чувствительности за счёт поражения спиноталамического пути (синдром частичного латерального поражения продолговатого мозга).
Инструментальные обследование при диагностике лакунарной болезни
Компьютерная томография (КТ) головного мозга позволяет обнаружить большинство супратенториальных лакунарных инфарктов. Магнитно-резонансная томография (МРТ) головного мозга чётко выявляет как супра-, так и субтенториальные инфаркты (лакуны размером 7 мм и более), а также распространение в серое вещество кортикальной поверхности малого инфаркта в области белого вещества мозга. Такое распространение является преимущественно следствием эмболии, а не сужения просвета (окклюзии) мелких пенетрирующих сосудов. Поэтому в подобных ситуациях не следует ставить диагноз лакунарного инфаркта.
На МРТ головного мозга показаны лакунарные инфаркты в базальных ганглиях (вверху) и в белом веществе паренхимы головного мозга (внизу).
Многие инфаркты величиной более 2 см, сочетающиеся не только с чистым двигательным гемипарезом, в литературе неправильно называются лакунами. Они слишком крупные, чтобы представлять собой результат окклюзии отдельной пенетрирующей ветви. Вероятно, это эмболические инфаркты, при которых компьютерная томография (КТ) головного мозга не в состоянии продемонстрировать вовлечение кортикальной поверхности. Диагноз лакунарного инфаркта нужно ставить лишь тогда, когда величина инфаркта составляет менее 2 см и его локализация может быть объяснена окклюзией малой пенетрирующей ветви одной из крупных артерий основания мозга. Более крупные глубокие инфаркты в белом веществе я бассейне средней мозговой артерии, вероятно, обусловлены эмболиями.
Электроэнцефалография (ЭЭГ) обычно нормальная в отличие от таковой при инфарктах, поражающих кору головного мозга. Если при ЭЭГ исследовании вскоре после возникновения симптомов получены нормальные результаты, то это даёт основание думать о глубинном инфаркте в белом веществе полушария мозга.
Лечение лакунарной болезни головного мозга
Лучшее лечение при поражении сосудов малого калибра — это профилактика, а именно тщательный контроль артериальной гипертензии. Однако падение артериального давления во время развития инсульта способствует нарастанию неврологической симптоматики. Снижение артериального давления начинают после того, как у больного стабилизируется неврологическая симптоматика.
Эффективность антикоагулянтов и антиагрегантов при лечении больных с лакунарными транзиторными ишемическими атаками (ТИА, микроинсульты) и флюктуирующими инсультами не выяснена. По мнению некоторых специалистов, таламические лакуны, вызванные липогиалинозом, могут сочетаться с незначительными кровоизлияниями (геморрагиями). При аутопсии в таких инфарктах иногда обнаруживают нагруженные гемосидерином макрофаги.
Возможность применения гепарина при этом состоянии так же сомнительна. Но, с другой стороны, у некоторых пациентов с флюктуирующим гемипарезом в зоне атеротромботического поражения ветви основной артерии или исходящих из ствола средней мозговой артерии артерий чечевицеобразного ядра и полосатого тела при введении гепарина может отмечаться улучшение состояния.
Больным с лакунарным инсультом не показано длительное лечение антикоагулянтами. В то же время необходимо осуществлять тщательный контроль артериальной гипертензии для того, чтобы предупредить прогрессирование сосудистого поражения у пациентов с гипертонией в анамнезе.
Лакунарный инфаркт мозга ( Лакунарный инсульт )
Лакунарный инфаркт мозга — ишемический инсульт, охватывающий небольшой участок церебральных тканей, в котором затем формируется лакуна. Очаги инсульта могут иметь множественный характер. Клиническая картина состоит из различных очаговых симптомов, не достигающих тяжелой степени выраженности. В последующем возможно прогрессирование когнитивного дефицита. Диагностика проводится силами клинических и инструментальных исследований с учетом того, что малые лакуны могут не регистрироваться методами нейровизуализации. Комплексное лечение включает этиопатогенетическую, сосудистую, нейропротекторную и симптоматическую терапию.
МКБ-10


Общие сведения
Лакунарный инфаркт мозга (лакунарный инсульт) — вид острого нарушения мозгового кровообращения, морфологическим исходом которого является формирование небольшой полости (лакуны) на месте погибшей в результате ишемии церебральной ткани. Термин «лакуна» появился в практической медицине в 1843 г. благодаря Фендалю, который впервые дал такое название выявленным на аутопсии пациентов с артериальной гипертензией церебральным полостям. Подробно лакунарный инфаркт мозга был описан в 1965г. Фишером, который определил его связь с гипертонической энцефалопатией.
В наше время на долю лакунарного инсульта приходится около трети всех ишемических инсультов. В связи с небольшим размером лакун (от 1 до 15-20 мм), умеренными и даже легкими клиническими проявлениями лакунарный инфаркт мозга считался относительно доброкачественным. Однако клинические наблюдения привели специалистов в области неврологии к выводу, что данная патология является причиной формирования когнитивного дефицита, вторичного паркинсонизма и психических расстройств.

Причины лакунарного инфаркта мозга
Лакунарный инсульт возникает вследствие нарушения прохождения крови по одному из перфорантных артериальных сосудов мозга. В 80% случаев зона инфаркта располагается в белом церебральном веществе подкорковых структур и внутренней капсулы, в остальных случаях — в мосту мозга и стволе. В большинстве случаев церебральный инфаркт лакунарного типа возникает на фоне хронической артериальной гипертензии и связан с обусловленными ею изменениями стенки перфорантных сосудов — церебральной микроангиопатией. Морфологически это может быть гиалиноз, внутрисосудистое отложение липидных наслоений, фиброзное замещение мышечных и эластических структур сосудистой стенки, фибриноидный некроз. Подобные изменения влекут за собой значительное сужение и окклюзию просвета артерии, в результате нарушается кровоснабжение питаемого ею участка церебральных тканей. В этой зоне развивается ишемия и некроз. Со временем на месте погибших клеток формируется лакуна.
На долю церебральной микроангиопатии приходится около 75% лакунарных инфарктов. Среди ее этиофакторов наряду с гипертонией выступает атеросклероз, сахарный диабет, алкоголизм, хроническая обструктивная болезнь легких, хроническая почечная недостаточность с повышением концентрации креатинина в крови, в редких случаях — инфекционные и аутоиммунные поражения сосудов. Четверть случаев лакунарных инфарктов обусловлена атеро- и кардиоэмболией (при кардиосклерозе после перенесенного инфаркта миокарда, мерцательной аритмии, клапанных пороках сердца), окклюзией брахиоцефальных артерий.
Симптомы лакунарного инфаркта мозга
Зачастую лакунарный инсульт отличается дебютом с быстрым развитием очаговой симптоматики в течение 1-2 часов. Однако возможно и постепенное начало с нарастанием симптомов в период от 3 до 6 суток. В ряде случаев отмечаются предшествующие транзиторные ишемические атаки. Характерным является отсутствие общемозговых проявлений, корковых расстройств и менингеального симптомокомплекса, сохранность сознания. Могут наблюдаться гемипарезы, сенсорные нарушения по гемитипу, атаксия, дизартрия, тазовая дисфункция, псевдобульбарный синдром. Возможны изолированные моторные, атаксические или сенсорные расстройства, а также смешанные неврологические проявления. Зачастую наблюдается депрессия и легкие нарушения когнитивных функций.
Когнитивный дефицит может состоять в затрудненном запоминании новой информации, ухудшении памяти на текущие события, снижении способности к концентрации внимания и качества интеллектуальной деятельности. Отмечается некоторая замедленность мыслительных процессов, сложность с переключением внимания с одной задачи на другую или, наоборот, с сосредоточением над выполнением одной задачи. С течением времени после перенесенного лакунарного инфаркта когнитивные расстройства могут значительно нарастать. Развиваются тяжелые нарушения памяти, снижается способность воспринимать и усваивать информацию (гнозис), теряются двигательные навыки (праксис).
Клиническая симптоматика церебрального инфаркта зависит от его расположения. Однако при любой локализации неврологический дефицит остается на уровне легкой или умеренной степени, а течение никогда не бывает тяжелым. В ряде случаев отмечается «немое» субклиническое течение лакунарного инсульта, при котором его проявления вообще отсутствуют. Подобное мнимое благополучие является прогностически неблагоприятным, поскольку зачастую наблюдается при множественных инфарктах, не дает возможности своевременного оказания квалифицированной медпомощи и со временем часто приводит к формированию тяжелых когнитивных расстройств.
Диагностика лакунарного инфаркта мозга
При постановке диагноза неврологом учитываются наличие в анамнезе гипертонической болезни, тяжелой аритмии, сахарного диабета, хронической ишемии головного мозга, транзиторных ишемических атак; особенности клинической картины инсульта (легкая или умеренная очаговая симптоматика при отсутствии общемозговых проявлений); данные инструментальной диагностики. В ходе офтальмоскопии на консультации офтальмолога зачастую выявляются признаки микроангиопатии: сужение ретинальных артериол, дилатация центральной вены сетчатки.
Визуализировать очаг лакунарного инсульта можно при помощи КТ или МРТ головного мозга. Однако, если зона инсульта слишком мала, то на томограммах она не видна. В подобных случаях диагноз основывается преимущественно на клинике. В рамках поиска причины мозгового инфаркта осуществляется УЗДГ сосудов головы, исследование липидного спектра крови. У пациентов моложе 45 лет необходимо исключить системный васкулит, обменные заболевания, антифосфолипидный синдром и др. Понимание этиологии сосудистых нарушений имеет ведущее значение для построения адекватной профилактики повторных инсультов.

Лечение лакунарного инфаркта мозга
Этиопатогенетическая составляющая терапии лакунарного инсульта направлена на нормализацию и поддержание адекватных цифр артериального давления, предупреждение кардиоэмболии, коррекцию липидного обмена. Пациенты с гипертонией и сердечной патологией параллельно курируются кардиологом. Им назначается гипотензивная терапия, антитромботические препараты (варфарин, гепарин, ацетилсалициловая к-та, клопидогрел). Лечение гепарином и варфарином показано пациентам с кардиоэмболической этиологией лакунарного инсульта и высокой вероятностью его повтора (после инфаркта миокарда, при фибрилляции предсердий, наличии искусственного сердечного клапана и т. п.). Ацетилсалициловая к-та применяется при наличии микроангиопатии церебральных сосудов, принимается внутрь в индивидуальной дозе, может назначаться в комбинации с дипиридамолом. Коррекция липидного состава крови осуществляется при помощи статинов (ловастатина, симвастатина и пр.).
С целью восстановления церебральной гемодинамики и микроциркуляции в качестве церебрального спазмолитика может применяться ницерголин, рекомендованы винпоцетин, пентоксифиллин. При когнитивном дефиците для предупреждения деменции проводится нейротропная терапия, включающая нейропротекторы (ипидакрин, амантадин, холин), фармпрепараты гинкго билоба, ноотропы (мемантин, пирацетам). Отмечен положительный эффект специальных занятий для тренировки внимания, памяти и мышления. При наличии депрессивного синдрома схему лечения дополняют антидепрессантами (флуоксетином, кломипрамином, мапротилином, амитриптилином).
Прогноз
Исход перенесенного лакунарного инфаркта относительно благоприятен. На фоне своевременной и интенсивной терапии возможно полный регресс неврологического дефицита. Однако в течение нескольких лет от момента инфаркта у 30% пациентов прогрессируют когнитивные расстройства, приводящие к развитию сосудистой деменции и психических отклонений. Еще чаще возникают симптомы сосудистого паркинсонизма. Вероятность указанных осложнений значительно повышается при повторных лакунарных инсультах, частота которых достигает 12%. Исследования отдаленных последствий показали, что спустя декаду после лакунарного инсульта в живых осталась лишь треть пациентов, большинство из которых страдали деменцией.
Профилактика
Первичная профилактика лакунарного инфаркта подразумевает своевременную коррекцию артериальной гипертензии, регулярный прием аспирина нуждающимися в противоагрегантной терапии пациентами с кардиоваскулярной патологией, адекватную терапию хронической цереброваскулярной недостаточности. Для профилактики рецидива лакунарного инсульта рекомендован длительный прием аспирина, при наличии выраженной окклюзии брахиоцефальных артерий возможно оперативное лечение цереброваскулярной недостаточности - каротидная эндатерэктомия, создание экстра-интракраниального анастомоза. С целью предупреждения усугубления когнитивных расстройств пациентам, перенесшим лакунарный инсульт, необходимо проходить повторные курсы комбинированной сосудисто-нейротропной терапии.
Лакунарный ишемический инсульт головного мозга: прогноз выживаемости
Одной из разновидностей ишемического инсульта является лакунарный, локализующийся в понтомезенцефальной области или полушариях головного мозга. Это наиболее частая форма патологии, диагностируемая в Юсуповской больнице у многих больных с ишемическим инсультом. Ранняя диагностика позволит избежать осложнений, ее можно выполнить в современной клинике больницы, оснащенной высокоточным медицинским оборудованием. Юсуповская больница, по праву считающаяся ведущей клиникой лечения инсультов.
Общие сведения о лакунарном ишемическом инсульте
Лакунарный ишемический инсульт приводит к патологическим нарушениям в глубинных слоях головного мозга и образованию так называемых лакун (полостей), диаметр которых составляет от одного до пятнадцати миллиметров. Иногда лакуны сливаются, вследствие чего происходит образование крупных полостей, заполненных кровью либо плазмой и фибрином.
При данной патологии практически не нарушается сознание, зрение, речь больного, прочие функции коры головного мозга, в основном, также остаются без изменений. Кроме того, симптомы поражения ствола головного мозга также полностью отсутствуют. Благодаря этим отличительным особенностям лакунарный инсульт можно дифференцировать с другими видами этой патологии.
При отсутствии квалифицированной неврологической помощи данный вид мозговой катастрофы грозит развитием тяжелых осложнений, вплоть до летального исхода. По данным статистики, после того, как пациенты перенесли лакунарный ишемический инсульт головного мозга, прогноз выживаемости составляет: в первый месяц - 70-80%, в течение года - около 50%. Поэтому жизненно важная роль принадлежит ранней диагностике патологии.
Причины возникновения лакунарного ишемического инсульта
Основной причиной развития лакунарного инсульта считается артериальная гипертензия, которая приводит к поражению головного мозга и зависит от показателей артериального давления, степени повреждения стенок артерий и их состояния. Для того, чтобы предупредить развитие мозговой катастрофы врачи Юсуповской больницы отслеживают скачки, происходящие в течение суток, так как лакунарный инсульт возникает на фоне резких перепадов артериального авления.
Группу риска составляют лица, страдающие следующими патологиями:
- гиалиновой дистрофией АГ;
- атеросклерозом;
- инфекционным воспалением артериола, локализованных в головном мозге (перенесенное ранее);
- сахарным диабетом.
Наряду с вышеперечисленным, лакунарный ишемический инсульт головного мозга может быть обусловлен васкулитами, форма которых может быть, как специфической, так и неспецифической.
Диагностика лакунарного ишемического инсульта
Для того, чтобы определить лакунарный ишемический инсульт в Юсуповской больнице применяются такие современные диагностические методы, как компьютерная и магнитно-резонансная томография, являющиеся наиболее информативными в данной ситуации. С помощью данных исследований выявляется локализация, число и объемы сформировавшихся лакун. При лакунах малого диаметра фиксация очагов поражения затруднена. Для постановки окончательного диагноза наряду с результатами проведенных исследований врач-невролог принимает во внимание анамнез пациента, особенно если у него в диагнозе сахарный диабет, артериальная гипертензия или алкоголизм.
Лечение лакунарного ишемического инсульта
Лечение лакунарного инсульта в центре неврологии Юсуповской больницы основывается, в первую очередь, на использовании лекарственных средств, действие которых направлено на улучшение мозгового кровообращения, а также обладающих нейропротекторным эффектом. Развитию коллатерального кровотока способствуют такие препараты, как циннаризин, кавинтон.
Огромное значение в Юсуповской больнице придается терапии основного заболевания, вследствие которого возникло поражение сосудов. Проводится постоянный контроль артериального давления. При его высоких показателях пациенту назначается прием гипотензивных препаратов. Высокий уровень холестерина, определенный путем проведения лабораторных анализов, корректируется приемом гиполипидемических препаратов - статинов, действие которых направлено на блокаду ферментов, помогающих синтезу холестериновых соединений в печени.
Специалисты клиники неврологии Юсуповской больницы постоянно контролируют функцию сердечно-сосудистой и дыхательной системы больного. При необходимости пациенту назначаются препараты, корректирующие водно-электролитный баланс в организме и снижающие отек тканей головного мозга.
Для предупреждения развития рецидива пациенту назначают антиагреганты. При тромбоэмболии артерий применяется варфарин. В некоторых случаях рекомендуется проведение курса препаратов противосудорожного действия.
В качестве профилактики слабоумия больным назначается проведение курса препаратов нейромидин или глиатилин. При наличии псевдобульбарного синдрома применяется флуоксетин.
Пациентам с лакунарным ишемическим инсультом врачи Юсуповской больницы применяют индивидуальный подход, благодаря чему достигаются высокие результаты лечения.
Осложнения и последствия лакунарного ишемического инсульта
Долголетние наблюдения позволяют утверждать, что лакунарный ишемический инсульт головного мозга приводит к развитию паркинсонизма, а через годы - слабоумия, иначе называемого сосудистой деменцией. Данные патологии проявляются провалами в памяти, отсутствием способности больного к анализу ситуации, пациент может забывать дорогу домой, дезориентироваться в пространстве, перестать следить за своим внешним видом, впадает в депрессивное состояние.
Прогноз специалистов при лакунарном ишемическом инсульте
В случае, если у больного диагностирован единичный лакунарный инсульт головного мозга, прогноз благоприятен. Как правило, после реабилитации у пациента отмечается восстановление всех функций, хотя иногда могут наблюдаться присутствие чувствительных остаточных и двигательных симптомов.
При рецидиве может развиваться лакунарное состояние мозга, причем риск данного осложнения очень велик: по данным статистики после повторного поражения это происходит почти в 70% случаев.
Несмотря на восстановление всех нарушенных функций, лакунарный ишемический инсульт негативно отражается на психическом состоянии больного, в котором происходят постепенные изменения. Наблюдается появление провалов в памяти, дезориентации и затруднения при общении, плаксивости, частых истерик, ощущения собственной беспомощности и состояния аффекта.
Реабилитация после лакунарного ишемического инсульта
Реабилитация в Юсуповской больнице предполагает проведение целого комплекса мероприятий: медицинского, социального и психологического характера. Они направлены на восстановление утраченных после инсульта функций. Высококвалифицированные врачи больницы: неврологи, физиотерапевты, психотерапевты обладают большим практическим опытом в сфере восстановительной медицины, в их арсенале - ведущие мировые методики, современное медицинское оборудование и новейшие препараты для лечения последствий мозговых катастроф, благодаря чему удается добиться высоких результатов. Клиника предоставляет услуги по транспортировке больных в стационар. Позвоните по телефону и врач-координатор ответит на все, интересующие вас вопросы.
Инфаркт головного мозга (лакунарный инфаркт)

Одной из разновидностей инфаркта головного мозга (ишемического инсульта) является лакунарный инфаркт, который представляет собой небольшое по величине (до 15 мм в диаметре) повреждение мозга, возникающее при нарушении локального кровообращения и газового обмена. Причины возникновения такой ситуации разнообразны и не до конца изучены, но чаще всего это - закупорка питающих сосудов в результате изменения их стенок (атеросклероз, воспаление), попадание эмболов (тромбы, капельки жира, колонии бактерий и др). Большинство из них обнаруживаются в перивентрикулярной области, базальных ганглиях, таламусе - центральных, глубоко расположенных структурах головного мозга. На долю лакунарных инфарктов приходится 20-30% всех инсультов.
Факторы риска
Лакунарный инфаркт может возникнуть в любом возрасте человека, но вероятность его возникновения увеличивается с возрастом и достигает максимального значения после 85 лет. Чаще нарушения кровообращения мозга возникают у мужчин. Наиболее значимые факторы риска возникновения лакунарных инфарктов мозга это:
- гипертоническая болезнь,
- сахарный диабет ,
- хроническая почечная недостаточность,
- постинфарктный кардиосклероз,
- аномалии в системе кровообращения и пороки сердца,
- ревматизм,
- аритмии сердца,
- нарушения свертывающей системы крови, заболевания крови.
Клиническая картина
Клиническая симптоматика возникновения инфаркта мозга может быть незначительной или отчетливой, но кратковременной. Это зависит от локализации очага повреждения в центральной нервной системе. Чаще она представлена моно- или гемипарезами, расстройствами статики и координации движений, синдромом речевых нарушений и памяти. Общемозговые симптомы (вялость, заторможенность, спутанность сознания, головная боль , тошнота и рвота), как правило, отсутствуют.
Метод диагностики
Магнитно-резонансная томография ( МРТ ) - наиболее предпочтительный метод в определении локализации, а главное - в оценке стадии развития ишемического процесса. В острую фазу наибольшую информацию несут диффузионно-взвешенные изображения (сокращенно: ДВИ) - изображения, полученные с помощью специализированной импульсной последовательности, предусмотренной в МР-томографах экспертного класса, которую мы применяем при исследовании всех без исключения пациентов.
При использовании ДВИ можно увидеть минимальное изменение диффузии (скорости движения) жидкости в мозговой ткани на молекулярном уровне, что является первым признаком ишемического повреждения головного мозга. Кроме того, при исследовании головного мозга у пациента с подозрением на лакунарный инфаркт (как и во всех других случаях) мы применяем весь набор импульсных последовательностей, соответствующий международному стандарту, для выявления возможных сопутствующих изменений.
Клинический случай
Пациентка 32 года. После посещения невролога обратилась в кабинет МРТ для исключения системного поражения центральной нервной системы с предварительным диагнозом "транзиторная ишемическая атака".
При сканировании головного мозга в нескольких режимах в кортикальных отделах левой теменной доли был обнаружен лакунарный инфаркт диаметром 7мм. Острый инфаркт хорошо виден на ДВИ (импульсная последовательность, доступная в томографах экспертного класса), но плохо виден в режиме с подавлением сигнала от свободной жидкости.
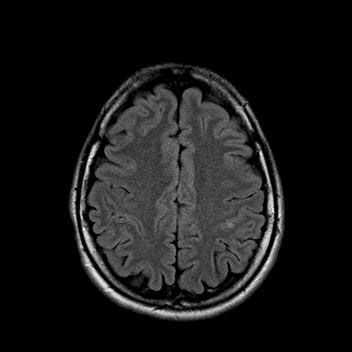
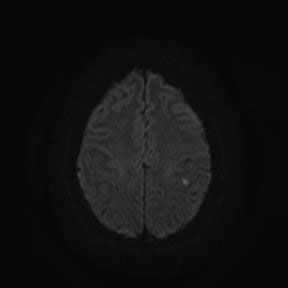
Правильно и вовремя поставленный диагноз, включающий учет причинно-следственных взаимосвязей в развитии патологического процесса, чему значительно способствует описанный выше метод МР-обследования, предопределят тактику лечебных мероприятий.
После проведенного лечения состояние пациентки улучшилось. На МР-томографии спустя 3 месяца заметна положительная динамика.
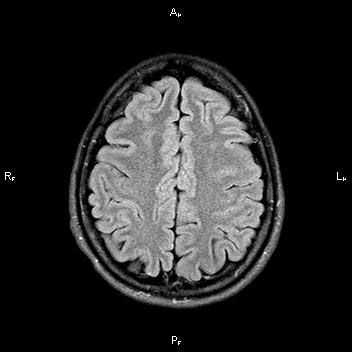
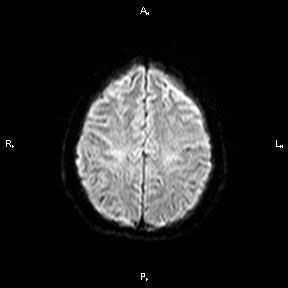
Выявление подобных изменений возможно только на высокопольных магнитных томографах 1,5Тл или 3Тл, а также требует достаточного времени исследования.
Многопрофильная клиника ЦЭЛТ обладает высокопольным томографом Philips Achieva 1,5Тл, и к каждому пациенту у нас индивидуальный подход.
Запись на МРТ-исследование проводят специалисты, а по времени исследование длится столько, сколько необходимо.
Записаться на исследование, а также узнать дополнительную информацию о МРТ можно по телефону: 8 (495) 304-304-9.
Читайте также:
