Диагностика синтелэнцефалии на МРТ, КТ
Добавил пользователь Валентин П. Обновлено: 01.02.2026
Чтобы провести полную диагностику различных органов человека не всегда достаточно сдать анализы. Иногда стоит провести комплексное обследование, включая МРТ и КТ.
МРТ и КТ - это методы диагностики, которые предоставляют полную картину состояния всего организма. Вопрос о назначении КТ либо МРТ решает врач в соответствии с задачами диагностики и в зависимости от исследуемого органа или системы.
МРТ и КТ - в чём отличия?
Что такое КТ
КТ (Компьютерная томография) - это один из современных методов диагностики различных заболеваний, при котором отсутствует контакт с поверхностью кожи пациента. В основе метода КТ лежит действие рентгеновских лучей. Аппарат вращается вокруг человека и делает несколько снимков, которые затем обрабатываются на компьютере и расшифровываются врачом.
Компьютерная томография (КТ) проводится для диагностики органов брюшной полости и почек, дыхательной и костной систем человека. Чаще всего КТ используют, чтобы определить точное расположение травм.
Что такое МРТ
МРТ (Магнитно-резонансная томография) - это диагностика внутренних органов и тканей человека с помощью ядерного магнитного резонанса. Прибор даёт возможность получить качественное изображение исследуемого участка тела, а также все изменения, которые происходили в нём.
Магнитно-резонансную томографию (МРТ) проводят с целью выявления патологий в органах малого таза, заболеваний кровеносной и пищеварительной системы человека.
Также МРТ назначают при инсультах.
Противопоказания для МРТ и КТ
- беременность - действие рентгеновских лучей негативно влияет на плод,
- область исследования находится в гипсе,
- частое проведение похожих процедур,
- период лактации,
- почечная недостаточность.
- Это различные электронные устройства и металлические имплантаты в исследуемых участках организма.
- Лишний вес. Большие размеры пациента не позволят поместиться внутри аппарата МРТ.
Какие органы и ткани лучше видны на МРТ и КТ?
- кости,
- КТ используют при исследовании больных с травмами головы, грудной клетки, брюшной полости, а также инсультов,
- КТ используется при патологии легочной ткани.
- МРТ используют для исследования мягких тканей (хрящи, мышцы, связки, головной и спинной мозг, сосуды),
- головной мозг,
- с помощью МРТ исследуют сосуды головного мозга и шеи.
Преимущества
- Полученные результаты исследования МРТ характеризуются высокой точностью,
- МРТ - самый точный метод диагностики заболеваний нервной системы,
- МРТ с высокой точностью определяет наличие грыж в позвоночнике,
- МРТ не представляет опасности для беременных женщин и детей,
- Нет ограничений в количестве проводимых МРТ процедур,
- В ходе процедуры МРТ болевые ощущения отсутствуют,
- Информация по результатам обследования МРТ предоставляется в виде трёхмерного изображения,
- Информацию можно сохранить на любой электронный носитель либо компьютер,
- Допущение ошибок в результатах МРТ исследования невозможно,
- Рентгеновское облучение отсутствует.
- Результат исследования КТ - трёхмерный снимок,
- Снимки костей получаются с высокой точностью,
- Процедура КТ абсолютно безболезненна,
- Длительность процедуры КТ составляет примерно пару минут,
- Полученная информация в результате КТ исследования проста и понятна для восприятия,
- Доза облучения гораздо меньше, чем на рентген аппарате,
- Нет ограничений в прохождении процедуры у людей, в организме которых присутствуют металлические либо электрические устройства,
- КТ предоставляет точную информацию о наличии внутренних кровотечений и опухолей у пациента,
- Стоимость процедуры компьютерной томографии (КТ) гораздо меньше, чем МРТ.
Недостатки исследований
У каждого метода диагностики есть положительные и отрицательные моменты.
- Отсутствует возможность проводить комплексное исследование полых органов. К ним относятся - желчный пузырь, мочевой пузырь, лёгкие.
- Есть ограничения на проведение процедуры МРТ пациентам с металлическими предметами в организме,
- Для получения точных снимков в ходе процедуры следует находиться в неподвижном и спокойном состоянии.
- КТ - опасное рентгеновское облучение,
- Данная процедура предоставляет информацию только о строении органов и тканей, но не об их функционировании,
- Этот вид диагностики противопоказан беременным и кормящим женщинам, детям.
Отличие МРТ от КТ
Компьютерная томография (КТ) лучше всего воспринимает костные структуры. Поэтому КТ хорошо использовать для определения костных травм и различных повреждений.
На МРТ хорошо видны мягкие ткани: мышцы, сосуды, хрящи, спинной и головной мозг. Поэтому МРТ лучше использовать для выявления опухолей и патологий в неврологии и нейрохирургии, эндокринологии.
Под воздействием рентгеновского излучения на компьютерном томографе (КТ) получается серия снимков исследуемого объекта.
Магнитно-резонансный томограф (МРТ) действует на основе магнитного поля, в которое помещают пациента.
- обнаружена ответная реакция организма на вводимое контрастное вещество при проведении компьютерной томографии,
- следует проверить состояние головного мозга, состояние мягких тканей,
- опорно-двигательные заболевания у детей,
- необходимо проверить состояние гипофиза, состояние нервных клеток в головном мозге,
- при повреждениях хрящей, суставов,
- при подозрениях на онкологические заболевания.
- любые механические повреждения, травмы головы,
- поражения костей, их деформация при различных воздействиях,
- исследование сосудов, сердца,
- подозрения на развитие гнойных заболеваний - синусит, отит,
- патологии в брюшной полости,
- проблемы с органами дыхания,
- подозрения на рак, изменения в грудной клетке и её органах.
МРТ является безвредным методом диагностики и не облучает организм, как при компьютерной томографии. Является хорошей заменой, если обнаружена непереносимость организма к контрастному веществу, которое вводится для проведения КТ.
КТ оказывает более интенсивное влияние на организм.
Сравнить две эти процедуры невозможно, так как они совершенно разные. Их основные отличия состоят в противопоказаниях, показаниях, а также методу воздействия. Поэтому врач сам принимает решение в пользу выбора того или иного метода исследования.
Как часто можно делать КТ и МРТ?
Количество проводимых процедур должно зависеть только от их действительной необходимости. МРТ абсолютно безопасна, и её разрешается проводить неограниченное число раз. Ситуация с КТ немного отличается. Если есть показания для регулярного проведения данной процедуры, следовательно, нужно ограничить дозу получаемого облучения, чтобы уменьшить вред для организма.
С какого возраста можно проводить МРТ и КТ?
Возрастные ограничения для выполнения компьютерной томографии либо магнитно-резонансной томографии отсутствуют. Эти методы диагностики можно использовать, в том числе и для грудных детей при необходимости.
Как проходит процедура КТ и МРТ?
Эти процедуры абсолютно безболезненны. Единственное условие, во время процедуры пациент должен находиться в неподвижном положении в течение получаса.
Во время процедуры пациенту разрешается разговаривать, лишь в некоторые моменты следует молчать и лежать без движения. На протяжении всей процедуры врач общается с пациентом, задаёт ему вопросы, контролирует его самочувствие.
Правила подготовки к процедурам КТ и МРТ
Для выполнения процедуры обязательным является направление от врача. Так как врач должен знать Ваш диагноз, чтобы выполнить правильную процедуру. При прохождении повторных исследований, рекомендуется взять с собой прошлые результаты.
Рекомендуется приходить в удобной, не стесняющей одежде, что во время процедуры Вам было комфортно.
Накануне прохождения данных процедур рекомендуется выпить достаточное количество жидкости. Так как при обследовании с использованием контрастного вещества, его выведение из организма будет происходить гораздо быстрее.
Лучевая диагностика энцефалитов: герпетический энцефалит
Вирусный энцефалит — это поражение паренхимы мозга вирусом, которое может сочетаться с воспалением мозговых оболочек (менингоэнцефалит) или с поражением спинного мозга (энцефаломиелит).
Лучевая диагностика критически важна в ведении пациентов с энцефалитом. Данные визуализационных методик помогают определить диагноз (и имеют особую ценность в ранней диагностике), обнаружить осложнения основного процесса (например, масс-эффект), предположить этиологию заболевания, отслеживать ответ на проведенную терапию и проводить динамическое наблюдение в случае перехода процесса в хроническую форму.
У возбудителей вирусных энцефалитов есть два основных пути «попадания» в ЦНС: гематогенное распространение и нейрональная трансмиссия (ретроаксональный путь). Первый путь более характерен для арбовирусов, второй предпочитают представители семейства герпесвирусов и возбудитель бешенства.
Вирусы-возбудители энцефалита в подавляющем большинстве случаев обладают тропностью к нервной ткани. Такая тропность может иметь несколько форм: одни вирусы поражают отдельные виды клеток (например, олигодендроциты), другие «предпочитают» определенные области головного мозга.
Энцефалит, вызванный герпесвирусами
В первую очередь подразумевается вызванный вирусом простого герпеса (ВПГ) герпетический энцефалит, однако позже мы поговорим в том числе и о цитомегаловирусном и варицелловирусном энцефалитах.
Серопревалентность (наличие антител) к вирусу простого герпеса первого и/или второго типов в разных странах мира оценивается в пределах 60-95 % у взрослых, однако энцефалит — редкий вариант инфекционного поражения ВПГ.
Попадание в ЦНС обеспечивает ретроаксональный путь передачи; данные, полученные с использованием экспериментальных моделей (кролики, мыши) показали возможность передачи по волокнам обонятельного пути. Считается также, что у взрослых ВПГ-1 энцефалиты вызываются реактивацией латентной инфекции в тройничном ганглии с распространением по ветвям V пары черепных нервов на оболочки передней и средней черепных ямок.
Герпетический энцефалит стал одним из первых инфекционных заболеваний, диагностируемых с использованием методов молекулярной биологии (ПЦР для обнаружения ДНК ВПГ в цереброспинальной жидкости) и одной из первых вирусных инфекций, в лечении которых была успешно применена противовирусная химиотерапия. В США ВПГ является наиболее распространенной причиной неэпидемического острого энцефалита.
Наиболее частые клинические признаки: высокая (более 38°С) температура, головная боль, дезориентация, афазия, угнетение сознания, судороги, нарушения поведения, тошнота и рвота.
Для данной патологии не характерна сезонность. Можно выделить два основных паттерна:
- герпетический энцефалит у детей и взрослых (чаще — ВПГ 1 типа);
- неонатальный герпетический энцефалит (в большинстве случаев обусловленный ВПГ 2 типа).
ВПГ-энцефалит у взрослых
Протекает с неспецифическими симптомами угнетения сознания, лихорадкой, головной болью и очаговой неврологической симптоматикой. Анализ ЦСЖ неспецифичен, часто удается выделить ДНК вируса методом ПЦР.
У иммунокомпетентных взрослых ВПГ обычно приводит к поражению:
- медиобазальных отделов полушарий: очаги некроза и кровоизлияний наблюдаются в височных областях, орбитальной поверхности лобных долей;
- островковых долей;
- могут поражаться также задние отделы затылочной коры;
- вовлечение теменных областей более характерно у детей, чем у взрослых;
- базальные ганглии обычно интактны (что при визуализации помогает дифференциировать энцефалит от ОНМК в бассейне средней мозговой артерии);
Иммуноскомпроментированные пациенты демонстрируют более диффузное поражение с распространением на стволовые структуры мозга.
Лучевые проявления
КТ
Ранняя диагностика при помощи КТ затруднительна, потому при наличии характерной клинической картины «нормальная» КТ не исключает вероятности энцефалита. Если же изменения присутствуют — это, как правило, участки нерезко выраженного понижения плотности паренхимы мозга в передних и медиальных отделах височной области и в островковой доле. Кровоизлияния на ранней стадии увидеть обычно не удается.
При исследовании с контрастированием в первую неделю можно не обнаружить зон контрастного усиления; они появляются позже, в виде слабо выраженного «пятнистого» контрастного усиления.
МРТ
Гораздо чувствительнее на ранней стадии как к непосредственным, так и к косвенным (отек мозга) признакам энцефалита.
Лучевые симптомы в разных МР-последовательностях:
Т1
- может демонстрировать неспецифические признаки отека в пораженном регионе в виде сглаженности извилин и признаков масс-эффекта;
- очаги острого/подострого кровоизлияния проявят себя областями повышенного сигнала.
Т2
- пораженные области демонстрируют повышение сигнала;
- области «давнего» кровоизлияния так же будут выглядеть гиперинтенсивными в Т2;
- очаги накапливают контраст в последовательности Т1, однако накопление контраста в пораженной области может отсутствовать на ранней стадии (3-5 дней после появления симптомов);
- контрастное усиление может быть гириформным (по ходу извилин), лептоменингеальным (по ходу субарахноидальных пространств), кольцевидным и диффузным.
DWI/ADC (ИКД)
- часто демонстрирует ограничение диффузии вследствие цитотоксического отека.
GRE/SWI
- кровоизлияние проявит себя областью «выпадения» МР-сигнала из-за продуктов распада гемоглобина.

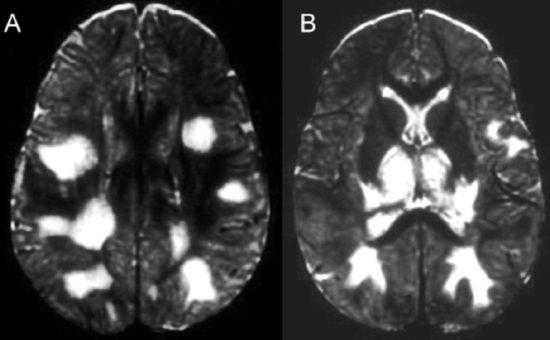
Рисунок 1 | Асимметричные области патологически повышенного МР сигнала в медиальных отделах обеих височных долей, больше выраженные в корковом веществе

Рисунок 2 | В последовательности DWI у того же пациента определяются области повышения сигнала в обоих лобно-височных областях. ИДК подтвердила ограничение диффузии

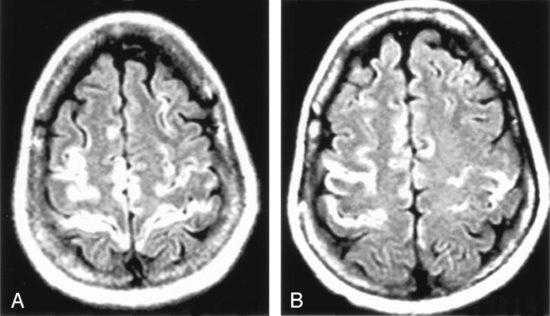
Т1-взвешенное корональное изображение после введения контраста демонстрирует асимметричное двустороннее гириформное и лептоменингальное контрастное усиление больше в области коры островка (большие стрелки) и поясной извилины (меньшая стрелка)
Неонатальный герпетический энцефалит
Как уже было сказано, чаще вызывается ВПГ 2 типа.
Развитие неонатального герпеса может происходить при контакте новорожденного с ВПГ в половых путях во время родов. Это заболевание является редким, составляя примерно 10 случаев на 100 000 деторождений в мире. Смертность при данной форме энцефалита достигает 50 %, также около 50 % выживших будут иметь тяжелые неврологические нарушения. Риск развития неонатального герпеса особенно высок, если первичное инфицирование матери ВПГ происходит на поздних сроках беременности. У женщин, перенесших генитальный герпес до беременности, риск передачи ВПГ детям крайне низок.
В клинической картине преобладают сонливость, лихорадка или гипотермия, судороги; менее частыми проявлениями являются апноэ, потеря веса, раздражительность, выпуклый передний родничок, везикулярная сыпь в области лба, фокальные клонические судороги конечностей.
Лучевые признаки
Герпетический энцефалит у младенцев характеризуется более диффузным поражением, причем эти изменения сложнее заметить на фоне незавершенной миелинизации; поражение типично затрагивает кору полушарий, глубокие слои белого вещества, включая перивентрикулярные области и таламусы. Медиальные области височных и нижние области лобных долей часто интактны. Геморрагии встречаются реже и появляются в более поздних стадиях.
- на ранней стадии изменения могут отсутствовать;
- в более поздних сроках определяются обширные зоны гиподенсивности (отвечающие отеку и/или некрозу) коры и белого вещества;
- при контрастировании чаще наблюдается гириформное контрастное усиление.
Сигнальные характеристики аналогичны энцефалиту у взрослых:
- области повышенного сигнала в Т2-взвешенных последовательностях могут быть плохо заметными на фоне незрелой миелинизации;
- кровоизлияния (редко) визуализируются как области повышения в Т1 и «выпадения» сигнала в GRE/SWI последовательностях;
- рестрикция диффузии (повышение сигнала в ДВИ последовательностях, подтвержденное при ИКД), как правило, диффузная и двусторонняя;
- гириформное накопление контрастного вещества;
- МР-картина последствий перенесенного процесса включает зоны лейкомаляции, диффузную кистозную энцефаломаляцию и кальцификаты, расположенные диффузно либо по ходу извилин.
В группе пациентов, у которых развился неонатальный герпетический энцефалит в течение 28 дней после рождения, основными признаками при использовании DWI-последовательности были кортикальные поражения. Двустороннее поражение глубоких слоев коры и белого вещества мозга, визуализируемые на 7-й день, были предикторами плохого прогноза и высокой вероятности развития двигательных и когнитивных расстройств.

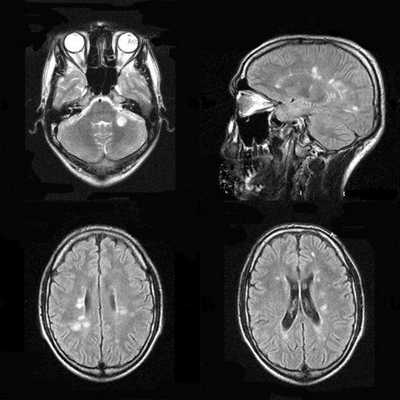
С рождения наблюдалась везикулезная сыпь в области лба. На аксиальной Т2-взвешенной томограмме определяется «missing cortex» симптом: потеря нормального изменения сигнала от коры (кора и белое вещество неразличимы) в обеих затылочных областях, больше слева.

Т1-взвешенная аксиальная томограмма: диффузная кистозная энцефаломаляция с компенсаторной вентрикуломегалией
Современные методики МРТ не ограничиваются классической томографией. Все чаще для диагностики герпетического энцефалита используется протонная МР-резонансная спектроскопия. Сообщается о снижении пика NAA (N-ацетиласпартата) по отношению к холину через 7-14 недель после первых симптомов заболевания; в некоторых случаях наблюдается повышенный пик холина. Иногда может быть повышен пик лактата. Считается, что уменьшение пика NAA отражает повреждение нейронов. Было отмечено, что восстановление нормальных значений NAA происходит одновременно с клинически значимым улучшением состояния пациента.
Энцефалит на МРТ головного мозга
МРТ играет важную роль в диагностике, контроле за эффективностью лечения многих заболеваний. В неврологии окончательный диагноз врачи ставят только после проведения этого ценного дополнительного исследования. Энцефалит на МРТ выявляют на ранних стадиях (с 3, 4 дня заболевания). В дальнейшем наблюдают за изменениями в мозге и корректируют лечение, контролируют развитие осложнений - абсцесса мозга, размягчения, атрофии.
Что такое энцефалит головного мозга?
Энцефалит головного мозга - воспалительный процесс в самом мозговом веществе. По природе бывает инфекционным - вирусным, бактериальным, а также аутоиммунным, посттравматическим, аллергическим. Возбудители попадают в вещество мозга с кровью (гематогенным путем) или по ходу нервных волокон (с тройничным и обонятельными нервами). При укусе клеща развивается первичный клещевой энцефалит.
При сочетании с поражением мозговых оболочек ставят диагноз менингоэнцефалит. Если есть симптомы со стороны спинного и головного мозга - энцефаломиелит.
В зависимости от локализации различают:
Клиническая картина энцефалита:
Высокая температура тела.
Нарушение сознания от спутанности до комы. Наблюдаются изменения поведения, дезориентация пациента в пространстве, проблемы с памятью, потеря навыков самообслуживания.
Генерализованные и парциальные судороги.
В 30 % случаев развиваются очаговые признаки - парезы, нарушения чувствительности, афазия, афония, экстрапирамидные расстройства.
Тошнота, рвота, понос, при вовлечении оболочек - менингеальные симптомы.
При клещевом энцефалите кроме неврологических нарушений появляются симптомы поражения мышц: подергивания, спазмы, ломота. Могут наблюдаться нарушение аппетита, режима сна и бодрствования, повышение температуры кожи лица. Подтверждение диагноза - наличие антител к арбовирусу в крови и спинномозговой жидкости. Также учитывают сезонность (лето и осень-зима), пребывание в эндемичных очагах и укус клеща в анамнезе (за 10 - 30 дней до начала симптомов).
Из вирусов наиболее часто энцефалит вызывают герпевирусы. Также в качестве возбудителей выступают арбовирусы, вирус гриппа, кори, краснухи, ECHO- и энтеровирусы. Герпес-вирусы 1 типа поражают взрослых и детей старшего возраста, 2 типа - новорождённых. У взрослых вирусы постоянно находятся в латентном состоянии в области тройничного ганглия, при снижении иммунитета могут провоцировать клинически выраженное заболевание.
Особенно тяжело протекает герпетический энцефалит у новорождённых. Они заражаются при прохождении по инфицированным родовым путям матери. Хуже всего прогноз, если женщина впервые заражается генитальным герпесом во время беременности. Половина детей погибает, остальные имеют впоследствии тяжелые когнитивные нарушения, проблемы со слухом, зрением, памятью, речью, возможна эпилепсия, нарушения личности. Клинические признаки воспаления: лихорадка, высыпания в виде пузырьков на лбу, снижение веса, тошнота, рвота, судороги, нарушение сознания.
Из бактериальных возбудителей энцефалита часто встречаются пневмококки, стафилококки, стрептококки. Они распространяются в мозг из очагов хронической инфекции ЛОР органов, после травмы головы.
Покажет ли МРТ головного мозга энцефалит?
МРТ выявляет симптомы воспаления в головном мозге, но не позволяет достоверно назвать причину энцефалита.
При энцефалите головного мозга на МРТ регистрируют:
Признаки отека головного мозга - сглаженность извилин, уменьшение различий между корой и белым веществом мозга (масс-эффект).
В подостром периоде очаги кровоизлияний в виде усиления сигнала на Т-2 зависимых снимках МРТ и выпадения МР-сигнала в GRE/SWI последовательностях.
На поздних этапах появляются очаги некроза в виде гипоинтенсивных участков без четких границ.
При хроническом течении обнаруживают рассеянные узелки из микроглии.
К признакам перенесенного воспаления головного мозга относят кальцификаты, зоны размягчения мозга по ходу извилин или диффузно расположенные. Они могут иметь вид кист. При этом компенсаторно может увеличиваться желудочек мозга на стороне поражения.
Для уточнения данных проводят МРТ с контрастированием. Контрастное вещество накапливается вдоль извилин, по ходу субарахноидального пространства, диффузно или кольцевидно.
Используют разные режимы МРТ диагностики энцефалита, наиболее чувствительным из которых будет импульсная последовательность FLAIR или TIRM: регистрируют сигнал повышенной интенсивности в области коры и сразу под ней.
Одним из методов исследования при энцефалите является протонная МР-резонансная спектроскопия. Она отражает поражение нейронов в головном мозге. Это проявляется в уменьшении пика N-ацетиласпартата (NAA) по сравнению с холином. По мере восстановления нервных клеток показатели NAA нормализуются.
При проведении МР ангиографии выявляют очаги кровоизлияния и тромбоза сосудов, отсутствие мозговых борозд, при поражении оболочек гидроцефалию, расширение цистерн между полушариями.
Как выглядит энцефалит головного мозга на снимке МРТ?
В первые 3 дня превалирует отек мозга, следующие 7 дней появляются участки деструкции мозговой ткани, кровоизлияния в паренхиму мозга. Если формируется капсула, отграничивающая абсцесс в мозге, ее обнаруживают по сигналам высокой интенсивности. Сам гной светится на диффузионно-взвешенных МРТ снимках. Это прогностически плохой признак. При расширенной МРТ контраст накапливается в стенках капсулы и не проникает внутрь абсцесса.
При переходе воспаления на стенки желудочков мозга, виден отек их и усиление сигнала. Такое поражение характерно для энцефалита, вызванного вирусом эпидемического паротита.
Диагностическая картина при вирусном энцефалите на МРТ зависит от вида возбудителя:
Для цитомегаловирусной этиологии присущи утолщение сетчатки, гиперэхогенные очаги в подкорковом слое с переходом на кору.
При внутриутробном заражении вирусом краснухи видна атрофия мозга и нарушение миелинизации нервных волокон.
Коревой энцефалит - поражается затылочная и лобная доли, в них выявляют участки демиелинизации волокон.
При клещевом энцефалите типичными местами поражения будут базальные ганглии, мозжечок, таламус. При болезни Лайма под корой и вблизи желудочков мозга выявляют очаги инфаркта мозга.
Сифилитическое поражение может проявляться вовлечением медиальных частей височной доли с двух сторон.
При герпетическом энцефалите на МРТ характерно поражение медиальной области височных долей, нижней поверхности лобных долей и островковой коры. Реже вовлекается корковое вещество затылочных долей, поясная извилина. Иногда поражается конвекситальная поверхность полушарий мозга. На ДВИ определяют ограничение диффузии среди элементов лимбической системы.
При герпетическом менингите у новорожденных поражаются кора полушарий, глубокие слои белого вещества, включая перивентрикулярные области и таламус. Медиальные области височных и нижние области лобных долей часто интактны. Геморрагии встречаются реже и появляются в более поздних стадиях.
Есть отличительные черты герпетической патологии, которые позволяют заподозрить конкретный этиологический фактор. Подтверждением природы энцефалита является положительная ПЦР на ДНК возбудителя в крови и ликворе, бактериологическое и серологическое исследование биологических жидкостей (ИФА на выявление антител). Изменения ДНК наблюдаются уже через одни сутки после заражения, антитела в крови и ликворе появляются позже - через 1 - 3 недели. При обследовании ликвора характерна белково-клеточная диссоциация. Положительная ПЦР с ликвором - наиболее специфический вид диагностики при герпетическом энцефалите.
Для наиболее раннего выявления энцефалита рекомендуют выполнение мультипланарной МРТ в режиме Т2-ВИ, FLAIR или ДВИ, исследование с контрастом в режиме Т1-ВИ. При этом изменения на МРТ обнаруживают раньше, чем на КТ на 1 - 2 суток. Также на МРТ изображениях больше видны последствия кровоизлияний спустя 7 дней от появления симптомов.
МРТ в 90 % случаев выявляет ранние частые признаки герпетического энцефалита - симметричное поражение медиальных областей теменной доли с преимущественным поражением серого вещества. Это помогает вовремя поставить диагноз, назначить правильное лечение, спасти жизнь больного и уменьшить риск осложнений.
Чем МРТ отличается от КТ и какое исследование более информативно?
На сегодняшний день магнитно-резонансная томография и компьютерная томография ― наиболее информативные и высокоточные методы инструментальной диагностики. Они создают послойное трехмерное изображение внутренних органов и позволяют делать достоверные заключения о процессах, протекающих в организме пациента.
Мельчайшие нарушения в тканях будут отражены на снимке и позволят быстро поставить точный диагноз. При этом МРТ и КТ принципиально различаются как в случаях применениях, так и в методах сканирования.
Основные отличия КТ от МРТ
Обе методики визуализируют патологии организма, но если МРТ дает информацию о состоянии мягких тканей, то КТ в большей степени применяется для оценки здоровья костей и других твердых тканей. Ключевые различия МРТ и КТ очевидны, когда понятны принцип действия аппаратов, природа излучения и показания к назначению.

Принцип действия: метод сканирования
Основная разница между исследованиями заключается в методе сканирования:
- В компьютерном томографе применяются рентгеновские лучи, которые проходят через мягкие ткани и отображают плотные структуры. Таким образом, создаются высокоинформативные точные трехмерные послойные изображения. Лучевая нагрузка при проведении компьютерной томографии существенно ниже, чем при выполнении рентгеновского снимка.
- При магнитно-резонансной томографии также создается точное трехмерное послойное изображение органов и тканей, но за счет резонанса атомов водорода в организме человека на магнитное поле, создаваемое томографом.
Показания к назначению МРТ и КТ
Магнитно-резонансная томография применяется для обследования сосудов, мягких тканей, внутренних органов, головного мозга, нервной системы и лимфатических узлов.
Компьютерная томография помогает обнаружить структурные изменения тканей. В таблице мы приводим список некоторых заболеваний, при которых назначаются эти методы диагностики.
- грыжа межпозвоночного диска;
- протрузия;
- остеохондроз;
- опухоли и воспалительные процессы головного мозга;
- рассеянный склероз;
- инсульт;
- аневризмы;
- панкреатит;
- холецистит;
- невриты;
- тромбоз;
- тромбоэмболия;
- атеросклероз;
- водянка головного мозга или брюшной полости;
- болезни связок и хрящей;
- застой желчи;
- абсцессы и флегмоны;
- грыжи и т.д.
- повреждения костей или позвоночника;
- гематомы и внутренние кровотечения;
- остеопороз;
- сколиоз;
- пневмония;
- хронический бронхит;
- астма;
- туберкулез;
- онкологические заболевания;
- новообразования щитовидной железы;
- аденома;
- аневризмы;
- заболевания желудка и кишечника;
- атеросклероз;
- мочекаменная болезнь.
Противопоказания к применению МРТ и КТ
Существует ряд противопоказаний к проведению диагностических обследований методами МРТ и КТ. Хотя доза облучения при КТ ничтожно мала, обследование проводят не чаще одного раза в шесть месяцев. Из этого правила могут быть исключения, при жизненной необходимости период между обследованиями может быть сокращен по решению врача.
Беременные и кормящие женщины не подлежат диагностике методом КТ из-за негативного воздействия облучения на плод. Пациентам с психическими отклонениями и клаустрофобией также не рекомендуется этот вид обследования из-за особенностей процесса проведения диагностики.
| Противопоказания к МРТ | Противопоказания к КТ |
|---|---|
| Беременность | Беременность |
| Кардиостимулятор | Период грудного вскармливания |
| Слуховой аппарат | Декомпенсированный сахарный диабет |
| Инсулиновая помпа | Тяжелые болезни сердца |
| Несъемные зубные протезы, коронки, мосты | Почечная недостаточность |
| Металлопротезы и осколки | Миелома и плазмоклеточная дискразия |
| Кава-фильтр | |
При проведении МРТ и КТ пациент должен лежать и не двигаться. Поэтому дети и люди, по состоянию здоровья неспособные лежать без движения в процессе проведения диагностики, а также боящиеся замкнутых пространств пациенты, проходят обследование под наркозом или седацией.
Ожидание диагностики МРТ и КТ по назначению врача в государственном учреждении здравоохранения в среднем длится месяц. И только экстренные показания (угроза жизни) являются основанием для выполнения обследования вне очереди. В медицинском центре «Адмиралтейские верфи» при наличии назначения врача пройти диагностику на КТ и МРТ можно в день записи.
Обследование на томографе проходит лежа. Врач помогает пациенту разместиться на столе аппарата и выходит из помещения. Исследование занимает от 15 до 20 минут на КТ и от 10 минут до часа на МРТ. Выполнив серию снимков, пациента отпускают. Через полчаса - час ему выдается протокол обследования.
При проведении диагностики с контрастом используется болюсное введение. В нужный момент автоматический инъектор внутривенно вводит контраст пациенту. Использование контраста позволяет создать более детальную картину. Это требуется, когда обычного обследования недостаточно для постановки или уточнения диагноза.
Преимущества обследования в медицинском центре «Адмиралтейские верфи»
Многие пациенты сталкиваются с тем, что на УЗИ при выявлении или подозрении на патологию дальнейшее обследование методами КТ или МРТ откладывается на несколько дней или недель.
Если вам требуется пройти обследование оперативно, обращайтесь в отделение инструментальных методов диагностики медицинского центра «Адмиралтейские верфи». Для ускорения и оптимизации алгоритма обследования пациентов мы объединили отделение функциональной и лучевой диагностики.
Для проведения дополнительных исследований нашим пациентам не нужно перезаписываться на последующие даты. Расписание специалистов клиники построено таким образом, что при необходимости мы можем провести дообследование сразу же.
В каждом конкретном случае, решение о выборе того или иного метода диагностики принимает врач: именно он решает, что лучше - МРТ или КТ. Специалисты медицинского центра «Адмиралтейские верфи» ответят на ваши вопросы и подберут адекватный метод диагностики. Для этого позвоните по номеру телефона, указанному на сайте, или оставьте заявку в форме обратной связи. Давайте заботиться о вашем здоровье вместе!
ЭЭГ или МРТ головного мозга - что выбрать?
В каких случаях врач должен назначить Вам МРТ головного мозга, а в каких ЭЭГ, и что из них лучше - обо всем этом подробнее мы поговорим в этой статье. Когда принимается решение о той или иной форме диагностики, доктор исходит из нескольких факторов:
- цель обследования и первичный диагноз;
- доступность метода обследования;
- информативная ценность;
- наличие противопоказаний у пациента по состоянию здоровья.
Если исследование проводится платно, пациент добавляет к этому списку еще и аспект сочетания цены и качества. Если сравнивать по стоимости услугу МРТ головы и ЭЭГ в медицинских центрах СПб, то по цене магнито-резонансная томография в 2-3 раза дороже, чем энцефалограмма головного мозга. Возникает вопрос, чем же это обосновано, и будет ли МРТ головного мозга лучше, чем ЭЭГ, потому что она дороже? Давайте разбираться.
Принцип работы МРТ головного мозга
Магнитно-резонансная томография головного мозга является одним из самых продуктивных методов диагностирования. При МРТ основной задачей становится детальное сканирование органов и структур головного мозга и установка точного диагноза на основе анатомических аномалий. На сегодняшний день этот метод исследования является наиболее эффективным и информативным для диагностирования состояния головного мозга из-за способности магнитного поля проникать под костную полость и вовлекать клетки мозга в процесс ядерного магнитного резонанса. Именно резонанс ядер атомов водорода от электромагнитных волн улавливает компьютер томографа и создает послойное изображение обследуемой области. Благодаря этому на МРТ снимках врачи могут во всех подробностях рассмотреть состояние коры головного мозга, борозд, извилин белого вещества, гипофиза и эпифиза и диагностировать любые новообразования, кисты, тканные изменения, воспаления мозговых оболочек, демиелинизацию, сосудистые мальформации.
Диагностику МРТ головного мозга назначают с целью обнаружения различных отклонений от нормы в анатомическом строении головного мозга. Например, для выявления врожденных патологий при заболеваниях сосудов головного мозга, для обнаружения опухолей, установки их характера и локализации, а также для оценки зоны повреждения после ЧМТ или при инсульте.
Принцип работы ЭЭГ головного мозга
Есть заболевания головного мозга, когда сами ткани головного мозга не страдают, а сострадает только функция. В такой ситуации с помощью электроэнцефалограммы врачи могут увидеть нарушения в биоэлектрической активности мозга. Это нейрофизиологическое обследование, основная задача которого оценить биоэлектрические потенциалы мозга. В ходе диагностики пациенту на голову одевают электродный шлем. На сами электроды наносят гель, который нужен для хорошего контакта с кожей головы. Затем врач начинает регистрировать разность потенциалов между двумя точками головы человека. Эта разница в норме не должна превышать 100-150 микровольт. По отклонениям в биоэлектрической активности врач может судить о сбоях в некоторых функциях головного мозга.
ЭЭГ как метод обследования головы находит свое применение при диагностике:
- отставания в развитии головного мозга ребенка;
- причин приступов потери сознания;
- причин бессонницы;
- эпилепсии.
Также энцефалограмма головного мозга применяется для контроля за результатами противосудорожного лечения.
Противопоказания
Методы МРТ и ЭЭГ не опасны для здоровья пациента, оба вида обследования происходят без проникновения внутрь организма. Эффективность проведения диагностики связана с неподвижностью головы обследуемого. Если человек двигается в ходе сканирования, то из-за артефактов движения результаты обследования могут быть неточными.
У МРТ исследования есть ряд дополнительных противопоказаний. Из-за сильного магнитного поля обследоваться на томографе не могут люди:
- с вшитыми внутренними приборами, например - кардиостимулятор, инсулиновая помпа;
- металлом в теле с магнитными свойствами, например - стальные протезы, железные скобы.



ЭЭГ или МРТ головного мозга, что лучше?
Что лучше - энцефалограмма или МРТ головного мозга? Ответ зависит от целей обследования. ЭЭГ является “золотым стандартом” в диагностике эпилепсии. Приступы, судороги, нарушения сознания у детей могут быть признаками не только эпилепсии, но возникать при патологиях сердечно-сосудистой системы, нарушении электролитного баланса, вирусной инфекции. Дифференцировать эпилептический припадок от других патологий помогает именно ЭЭГ во сне. С помощью этого вида обследования также легче обследовать маленьких детей с целью оценки зрелости активности головного мозга ребенка, так как детей при процедуре ЭЭГ не нужно погружать в медикаментозный сон. Точность и информативная ценность энцефалографии в диагностики аневризмы и опухоли мозга будет очень маленькой. В таких ситуациях безусловно лучше сделать МРТ головного мозга.
Читайте также:
- Техника заднего скользящего релиза плечевого сустава при массивном разрыве вращательной манжеты
- Лечение отравления алкоголем после кодирования дисульфирамом
- Советы по анализу рентгенограммы органов брюшной полости (ОБП)
- Флюоресцентная ангиография меланомы хориоидеи c неоваскулярной хориоидальной мембраной
- Женские вредные привычки. Как с ними бороться?
