Флюоресцентная ангиография меланомы хориоидеи c неоваскулярной хориоидальной мембраной
Добавил пользователь Владимир З. Обновлено: 28.01.2026
Цель: изучить особенности ангиоархитектоники начальной меланомы и невусов хориоидеи с помощью ОКТ-ангиографии (ОКТА).
Пациенты и методы. Обследовано 128 пациентов с начальными новообразованиями хориоидеи: 41 — с меланомой (1-я группа), 42 — с прогрессирующим (2-я группа) и 45 — со стационарным (3-я группа) невусом. Всем больным проводили общеофтальмологические обследования и с использованием специальных инструментальных методов диагностики (ультразвуковое исследование (УЗИ), флюоресцентная ангиография (ФАГ), спектральная оптическая когерентная томография (СОКТ), ОКТА)).
Результаты. ОКТА у всех больных с начальной меланомой хориоидеи выявила неоваскулярную сеть под ретинальным пигментным эпителием. Диагностировали петлевидный, коленчато-извитой с неравномерным просветом гетерогенный характер сосудистой сети с многочисленными изгибами и переплетениями, расположенный под сосудами сетчатки. Ограничивающую аваскулярную зону, соответствующую склону опухоли, определили в 19 (46,3 %) из 41 случая. По периферии опухоли нашли ободок расширенных гиперрефлективных хориокапилляров. При прогрессирующем невусе хориоидеи у 39 (92,9 %) из 42 больных определили гиперрефлективные гомогенные расширенные хориокапилляры в зоне фокуса более яркого свечения по сравнению с окружающими хориокапиллярами. Аваскулярную зону в центре невуса с окружающими расширенными гиперрефлективными хориокапиллярами выявили в 3 (7,1 %) из 42 случаев. При стационарном невусе хориоидеи у всех 45 больных диагностировали гомогенные изорефлективные хориокапилляры, сходные по яркости свечения с окружающими сосудами.
Заключение. Таким образом, комплекс клинико-инструментальных методов, включающих ОКТА, дает возможность установить диагноз злокачественной опухоли сосудистой оболочки на ранних стадиях. При этом ОКТА позволяет визуализировать сосудистую сеть на уровне хориоидеи при начальной меланоме хориоидеи в 100 % случаев; отличить новообразованные опухолевые сосуды от хориокапилляров при начальной меланоме хориоидеи; предоставляет возможность установить верный диагноз и оказать своевременную помощь больным с доброкачественными и злокачественными опухолями хориоидеи.
Ключевые слова
Об авторах
ФГБУ «Национальный медицинский исследовательский центр глазных болезней имени Гельмгольца» Министерства здравоохранения Российской Федерации
Россия
доктор медицинских наук, профессор, начальник отдела офтальмоонкологии и радиологии,
ул. Садовая-Черногрязская, 14/19, Москва, 105062
кандидат медицинских наук, научный сотрудник отдела офтальмоонкологии и радиологии, врач отдела офтальмоонкологии и радиологии,
аспирант отдела офтальмоонкологии и радиологии,
Список литературы
2. Singh P., Singh A. Choroidal melanoma. Oman J Ophthalmol. 2012;5(1):3-9. DOI: 10.4103/0974-620X.94718
3. Мякошина Е.Б. Комплексная диагностика начальной меланомы хориоидеи. REJR. 2016;6(4):19-28. DOI: 10.21569/2222-7415-2016-6-4-19-28
4. Augsburger J.J. Differential diagnosis of choroidal neoplasms. Oncology. 1991;5(2):87-96.
5. Smith L.T., Irvine R. Diagnostic significance of orange pigment accumulation over choroidal tumors. Am. J. Ophthalmol. 1973;76:212-216.
6. Sumich P., Mitchell P., Wang J.J. Choroidal nevi in a white population: the Blue Mountains Eye Study. Arch. Ophthalmol. 1998;116(5):645-650.
7. Brown G.C., Shields J.A., Augsburger J.J. Amelanotic choroidal nevi. Ophthalmology. 1981;88:1116-1121.
8. Shields C.L., Furuta M., Berman E.L., Choroidal nevus transformation into melanoma: Analysis of 2514 consecutive cases. Arch Ophthalmol. 2009;127(8):981-987. DOI: 10.1001/archophthalmol.2009.151
9. Бровкина А.Ф., Стоюхина А.С., Попова З.С. Невусы хориоидеи: особенности клинического течения. Вестник офтальмологии. 2015;131(1):5-11. DOI: 10.17116/oftalma201513115-11
10. Lassau N., Paturel-Asselin C., Guinebretiere J.M., Leclère J., Koscielny S., Roche A., Chouaib S., Peronneau P. New hemodynamic approach to angiogenesis: color and pulsed Doppler ultrasonography. Invest. Radiol. 1999;34(3):194-198.
11. Petit T.H., Barton A., Foos R.Y., Christensen R.E., Fluorescein Angiography of Choroidal Melanoma. Arch. Ophthalmol.1970;83:27-38.
12. Бровкина А.Ф., Склярова Н.В., Юровская Н.Н. Флюоресцентная ангиография в диагностике беспигментных меланом хориоидеи. Вестник офтальмологии 2004;120(6):8-11.
13. López-Sáez M.P., Ordoqui E., Tornero P., Baeza A., Sainza T., Zubeldia J.M., Baeza M.L. Fluorescein-induced allergic reaction. Ann. Allergy. Asthma. Immunol. 1998;81(5):428-430.
14. Ghassemi F., Reza Mirshahi R., Fadakar K., Sabour S. Optical coherence tomography angiography in choroidal melanoma and nevus. Clin Ophthalmol. 2018;12:207- 214. DOI: 10.2147/OPTH.S148897
15. Valverde-Megías A., Say E.A., Ferenczy S.R., Shields C.L. Differential macular features on optical coherence tomography angiography in eyes with choroidal nevus and melanoma. Retina. 2017;37(4):731-740. DOI: 10.1097/IAE.0000000000001233
16. Toledo J., Asencio M., García J.R., Morales A., Tomkinson C., Cajigal C. OCT Angiography: Imaging of choroidal and retinal Tumors. Ophthalmology Retina. 2018; 2(6):613-622. DOI: 10.1016/j.oret.2017.10.006
17. Нероев В.В., Саакян С.В., Мякошина Е.Б., Охоцимская Т.Д., Фадеева В.А. Оптическая когерентная томография — ангиография в диагностике начальной меланомы и отграниченной гемангиомы хориоидеи. Вестник офтальмологии. 2018;134(3):4- 18. DOI: 10.17116/oftalma201813434
18. Neroev V., Saakyan S., Myakoshina E. OCT Angiography in the diagnosis of small choroidal tumors. Journal of Global Pharma Technology. 2018;10(5):249-256.
19. Ghassemi F., Reza Mirshahi R., Fadakar K., Sabour S. Optical coherence tomography angiography in choroidal melanoma and nevus. Clin Ophthalmol. 2018;12:207- 214. DOI: 10.2147/OPTH.S148897
20. Sahel J.A., Pesavento R., Frederick A.R., Albert D.M. Melanoma arising de novo over a 16 month period. Arch. Ophthalmol. 1988;106(3):381-385. DOI: 10.1001/archopht.1988.01060130407031
21. Shields C.L., Furuta M., Thangappan A. Metastasis of uveal melanoma millimeterby-millimetr in 8033 consecutive eyes. Arch. Ophthalmol. 2009;127(8):989-998. DOI: 10.1001/archophthalmol.2009.208
23. Саакян С.В., Пантелеева О.Г., Ширина Т.В. Особенности метастатического поражения и выживаемости больных увеальной меланомой в зависимости от метода проведенного лечения. Российский онкологический журнал. 2012;2(2):55-59.
24. De La Hoz Polo M., Torramilans L.A., Pozuelo Segura O., Anguera Bosque A., Esmerado Appiani C., Caminal Mitjana J.M. Ocular ultrasonography focused on the posterior eye segment: what radiologists should know. Insights Imaging. 2016;7(3):351-364. DOI: 10.1007/s13244-016-0471-z
25. Нероев В.В., Саакян С.В., Мякошина Е.Б., Юровская Н.Н., Рябина М.В., Пармон Я.В. Классификация опухоле-ассоциированных ретинальных изменений при увеальных новообразованиях. Российский офтальмологический журнал. 2010;4:25-32.
26. Singh A.D., De Potter P., Fijal B.A. Lifetime prevalence of uveal melanoma in white patients with oculodermal melanocytosis. Ophthalmology. 1998;105(1):195-198.
27. Shields C.L., Kaliki S., Rojanaporn D., Enhanced depth imaging optical coherence tomography of small choroidal melanoma: comparison with choroidal nevus. Arch Ophthalmol. 2012;130(7):850-856. DOI: 10.1001/archophthalmol.2012.1135
Меланома хориоидеи
Меланома хориоидеи - это злокачественное новообразование сосудистой оболочки глаза с преимущественно гематогенным путем метастазирования. Клинически наиболее часто проявляется болевым синдромом, снижением остроты зрения, фотопсиями и метаморфопсиями. Диагностика заключается в проведении биомикроофтальмоскопии, офтальмоскопии, флуоресцентной ангиографии, ультразвукового доплеровского цветного картирования, КТ и МРТ. Распространенными методами лечения меланомы хориоидеи являются лучевая терапия и энуклеация. Также возможны проведение брахитерапии с диод-лазерной термотерапией, эндовитреальное удаление опухоли и эндорезекция меланомы хориоидеи.
Общие сведения
Меланома хориоидеи - это генетически-детерминированная опухоль, которая развивается спорадически или у лиц с отягощенным семейным анамнезом по поводу данного заболевания. Впервые меланому хориоидеи описал Г. Бартиш в 1563 году. Детальная характеристика заболевания в офтальмологии была представлена в 1819 году французским врачом Рене Лаэннеком. Согласно статистическим данным, около 70% от всех злокачественных опухолей глаз занимает увеальная меланома. Общая распространенность в популяции составляет 9:1000000. Наиболее часто патология встречается в скандинавских странах, Франции и Израиле. Неоплазия чаще развивается у людей со светлыми глазами. Меланому хориоидеи обычно диагностируют в возрасте 50-60 лет. Дети болеют очень редко, казуистическими являются случаи заболевания у младенцев. Большему риску развития онкологического новообразования подвержены лица белой расы, мужчины страдают данным заболеванием реже женщин.
Причины меланомы хориоидеи
Зачастую этиологию меланомы хориоидеи установить не удается, поскольку опухоль развивается спорадически. Прослеживается генетическая предрасположенность к развитию этой патологии. В 0,37% случаев заболевание носит семейный характер. Триггерами являются мутации гена GNAQ или GNA11. Патологические изменения в одном из генов исключают развитие изменений в другом, поскольку при обеих мутациях в процесс вовлечен кодон Q209 (5 экзон) или R183 (4 экзон). Редкая причина меланомы хориоидеи - аномалии генов BRAF, NRAS. При этом имеют место мутации 3 (моносомия), 6 или 8 (трисомия) хромосомы.
Существенные отличия молекулярно-генетического профиля меланомы хориоидеи приводят к тому, что современные методы лечения меланомы других локализаций оказываются неэффективными в отношении этой формы заболевания. Появлению патологического новообразования обычно не предшествуют изменения со стороны сосудистой оболочки, реже меланома образуется на месте невуса хориоидеи или окулодермального меланоза. Предрасполагающими факторами являются голубой цвет глаз, 1 и 2 фототипы кожных покровов по Фицпатрику. Отрицательное влияние ультрафиолетового излучения на развитие новообразований хориоидеи не доказано.
Симптомы меланомы хориоидеи
Клинические проявления меланомы хориоидеи разнообразны и зависят от размеров и типа роста новообразования. Выделяют узловой, диффузный и чашеобразный характер роста. Для опухоли более свойственна постэкваториальная локализация, реже - преэкваториальная или экваториальная. Как правило, в патологический процесс вовлечен только один глаз. Билатеральные формы встречаются только у 2% пациентов. В большинстве случаев поражаются височные отделы хориоидеи. На начальных стадиях развития меланома хориоидеи имеет вид небольшого округлого образования желто-коричневого или серого цвета с незначительным возвышением. При диаметре опухоли не более 6-7 мм ее сложно отличить от невуса. При этом для заболевания характерно латентное течение, зачастую патологию диагностируют в ходе планового осмотра.
Вместе с тем, развитие меланомы хориоидеи в центральных отделах может сопровождаться снижением остроты зрения, искаженным восприятием формы, величины или цвета предметов, появлением дефектов полей зрения в виде скотом. Эпизоды фотопсий воспринимаются пациентами как «блестящие шары света», которые склонны мигрировать с одних участков поля зрения к другим. Данные явления возникают 2-3 раза в день и появляются при сумеречном освещении. Болевой синдром при меланоме хориоидеи связан с развитием вторичной глаукомы или увеита.
Рост патологического новообразования приводит к сдавливанию собственных вен опухоли или сосудов хориоидеи, расположенных вокруг меланомы. Компрессия венозного аппарата сопровождается транссудацией жидкости с последующим присоединением экссудативного компонента на фоне некротических изменений, вызванных быстрым развитием патологического процесса. Таким образом, по мере увеличения размера новообразования развивается локальная отслойка сетчатки, которая в последующем достигает большой протяженности. В случае диффузного роста меланомы хориоидеи вторичная отслойка может сочетаться с клапанным разрывом. При этом наряду с фотопсиями и метаморфопсиями пациенты отмечают у себя появление черных точек, «мушек» или «пелены» перед глазами.
Для меланомы хориоидеи при экваториальной локализации характерно появление синдрома Ирвина-Гасса. В зоне патологического новообразования развивается клиническая картина васкулита и периваскулита. Повышенная проницаемость сосудов хориоидеи приводит к отеку макулярной области в дистальных отделах. Пациенты предъявляют жалобы на размытость, искаженность и розовый оттенок изображения перед глазами, повышенную чувствительность к свету. Кроме того, при синдроме Ирвина-Гасса может наблюдаться циклическое снижение остроты зрения в определенное время суток (чаще утром).
Наиболее распространенными симптомами меланомы хориоидеи являются «туман» или плавающие помутнения черного или красного цвета перед глазами, фотопсии и внезапное снижение остроты зрения. Возможно развитие гемофтальма. Часто данное патологическое состояние по своим клиническим проявлениям напоминает хориоретинальную макулодистрофию. В свою очередь, токсические вещества, выделяющиеся при распаде опухоли, вызывают развитие увеита. Частота возникновения воспалительных процессов напрямую зависит от клеточного состава опухоли. Изначально в большинстве случаев наблюдается хориоидит, который является почвой для возникновения заднего увеита или склерита. Как правило, воспалительные поражения структур органа зрения выявляются при диаметре меланомы хориоидеи более 15 мм и толщине более 5 мм. Некротические изменения опухоли приводят к эндофтальмиту или панофтальмиту. При этом пациенты предъявляют жалобы на сильную боль пораженного глаза с иррадиацией в одноименную половину головы, отечность и покраснение век.
Меланома хориоидеи относится к числу злокачественных новообразований со склонностью к гематогенному метастазированию. Наиболее часто метастазы определяются в печени и легких, на терминальных стадиях возможно их обнаружение во всех органах и тканях организма.
Диагностика меланомы хориоидеи
Диагностика меланомы хориоидеи основывается на анамнестических данных, результатах биомикроофтальмоскопии, офтальмоскопии, флуоресцентной ангиографии, ультразвукового доплеровского цветного картирования, компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ). Отягощенный семейный анамнез может указывать на наследственную предрасположенность к меланоме или на то, что онкологический процесс является одним из проявлений первично-множественной опухоли.
Методом офтальмоскопии определяется наличие патологического образования на поверхности хориоидеи, устанавливаются его размеры, характер роста и форма. Зачастую меланома хориоидеи покрыта друзами и «полями оранжевого пигмента», которые представлены отложением зерен липофусцина. Появление данного диагностического критерия указывает на быстрое прогрессирование заболевания. При детальном изучении поверхностной структуры меланомы хориоидеи методом биомикроофтальмоскопии удалось установить, что цвет липофусцина зависит от природы и окраски опухоли. Поэтому коричневый или розово-коричневый оттенок неоплазии не может исключить симптом «поля оранжевого пигмента».
Кроме того, офтальмоскопия позволяет выявить новообразованные сосуды при толщине опухоли 3,5 мм и более. Для их обнаружения на ранних этапах развития меланомы хориоидеи выполняется флуоресцентная ангиография. Этот метод делает доступным для визуализации первые признаки ангиогенеза при толщине новообразования в 1,3 мм. При большом размере опухоли сосуды выглядят толстыми, короткими, с выраженными деформациями структуры, отмечается склонность к образованию хаотической сети. Сосудистые аномалии предрасполагают к развитию кровоизлияний в ткань меланомы хориоидеи и прилежащие структуры глаза, что также можно установить при проведении офтальмоскопического исследования. При ультразвуковом допплеровском цветном картировании выявляются ретинотуморальные шунты. КТ и МРТ осуществляются в предоперационном периоде для точного определения размера и локализации неоплазии, а также для выявления метастазов в другие органы и ткани.
Лечение меланомы хориоидеи
Тактика лечения меланомы хориоидеи зависит от размера, локализации и распространенности патологического процесса. Применяются такие методы, как лучевая терапия (органосохраняющая методика) и оперативное вмешательство, заключающееся в энуклеации глаза. К полному удалению глазного яблока прибегают при обширном диффузном росте опухоли или большом размере узловой меланомы хориоидеи. Альтернативными вариантами являются брахитерапия глаза с диод-лазерной термотерапией, эндовитреальное удаление опухоли, эндорезекция меланомы и различные комбинированные методики. Проведение эндорезекции совместно с брахитерапией возможно даже при больших размерах новообразования. Все виды оперативного вмешательства должны выполняться в соответствии с принципами абластики.
Прогноз и профилактика меланомы хориоидеи
Специфических мер по профилактике меланомы хориоидеи не разработано. Прогноз для жизни и трудоспособности зависит от стадии онкологического процесса, размера и локализации опухоли. Смертность при диаметре новообразования до 10 мм составляет 16%, при диаметре более 15 мм - 53%. Для ранней диагностики и лечения меланомы хориоидеи необходимо проходить регулярные осмотры офтальмолога с проведением визиометрии, тонометрии, офтальмоскопии и биомикроскопии. При диффузном росте или большом диаметре узловой формы существенно снижается острота зрения вплоть до полной слепоты. При невозможности проведения органосберегающей операции, показана энуклеация глаза. Данное оперативное вмешательство влечет за собой инвалидизацию пациента.
Опухоли хориоидеи
Опухоли хориоидеи - это группа патологических образований сосудистой стенки, которая включает в себя невус, увеальную меланому и гемангиому. В течение длительного промежутка времени клинические симптомы отсутствуют. Снижение остроты зрения и страбизм возникают только при увеличении диаметра новообразования. Диагностика опухолей хориоидеи основывается на проведении офтальмоскопии, визометрии, ФАГ, биомикроскопии, ОКТ, УЗД. В зависимости от формы заболевания тактика лечения сводится к проведению лазерной коагуляции, криотерапии, брахитерапии, фотодинамической терапии, транспупиллярной термотерапии. При отсутствии эффекта или большом размере опухоли хориоидеи показана энуклеация.
Опухоли хориоидеи - это доброкачественные или злокачественные новообразования сосудистой оболочки глазного яблока. Невус - наиболее распространённое доброкачественное образование органа зрения. Частота его выявления при офтальмоскопии составляет 2%. В тоже время, при аутопсии данную патологию диагностируют у 6,5-20% пациентов. У лиц женского и мужского пола невусы определяются в равной степени. Распространенность увеальной меланомы среди всех патологий глаз составляет 5%. Риск образования этой опухоли хориоидеи существенно увеличивается с возрастом больного и после 69 лет с каждым годом возрастает на 50 случаев (из расчета на 1 млн. населения). Общая заболеваемость гемангиомой глаза среди общего числа интраорбитальных патологических новообразований составляет 0,76%. Данный вид опухоли хориоидеи встречается во всех возрастных группах, но чаще диагностируется после 10 и до 60 лет.
Причины
Зачастую опухоли хориоидеи развиваются спорадически. Однако в литературе описаны семейные случаи увеальной меланомы, что позволяет отнести ее к числу генетически детерминированных патологий. Дисфункция генов-супрессоров опухолевого роста (CDKN2A, CDK4) приводит к развитию хромосомных мутаций, локализирующихся на коротком плече 21 или длинном плече 14 хромосомы. Каскад патологических процессов включает в себя нарушение синтеза белков p16 и p14ARF. Развитию данной опухоли хориоидеи может предшествовать окулодермальный меланоз или нарушение пигментного обмена. Нередко она возникает в результате малигнизации прогрессирующего невуса, но наиболее распространенная причина появления неоплазии - мутация «de novo». С учетом морфологической картины различают веретеноклеточный, эпителиоидный и смешанный варианты увеальной меланомы. Специфическая окраска опухоли хориоидеи обусловлена отложением липофусциновых зёрен.
Гемангиома относится к числу гамартом. Причина образования - тканевая аномалия развития. Состав новообразования имеет те же компоненты, что и окружающие ткани, но степень его дифференциации и строение резко нарушены. Риск развития опухолей хориоидеи возрастает при длительном контакте с ультрафиолетовым излучением или на фоне солнечных ожогов глаз. В популяции заболевание чаще встречается среди лиц, в фенотипе которых присутствуют голубые глаза, светлая кожа и волосы, множественные невусы (более 50).
Симптомы опухолей хориоидеи
С клинической точки зрения выделяют сосудистые и пигментные опухоли хориоидеи. Также различают доброкачественные и злокачественные новообразования. К пигментным формам относят невусы (стационарные и прогрессирующие). В большинстве случаев это врожденный вид опухолей хориоидеи, но интенсивность пигментной окраски усиливается после 30-летнего возраста. Их выявляют в заднем полюсе глазного яблока, реже в экваториальной области или перед ней. Описаны случаи бинокулярного поражения органа зрения. Как правило, течение заболевания бессимптомное. Увеличение в размере прогрессирующего невуса в редких случаях приводит к снижению остроты зрения.
Клинические проявления увеальной меланомы зависят от ее диаметра и степени вовлечения в патологический процесс окружающих сосудов. Ангиогенез в области опухоли хориоидеи и изменения сосудистой стенки (утолщение и уплотнение) приводят к разрыву внутренней оболочки глазного яблока. Зачастую симптоматика отсутствует. В редких случаях пациенты предъявляют жалобы на вспышки света, снижение зрительных функций, появление «мушек» или «чёрной занавеси» перед глазами. При большой распространенности опухолевого процесса у больных прогрессивно снижается острота зрения.
Гемангиома относится к группе доброкачественных опухолей хориоидеи. Для нее характерен быстропрогрессирующий рост, который очень часто приводит к полной отслойке сетчатки. Первый симптом заболевания у взрослых - нарушение зрительных функций. В детском возрасте данная опухоль хориоидеи становится причиной страбизма. С клинической точки зрения выделяют ограниченную и диффузную формы. При ограниченном варианте формируется небольшой узел с четко очерченными краями. Клинические проявления мало выражены. При диффузном распространении опухолевого процесса, заболевание осложняется энцефалофациальным ангиоматозом (синдром Стерджа-Вебера).
Диагностика
Диагностика опухолей хориоидеи основывается на результатах офтальмоскопии, визометрии, флуоресцентной ангиографии, биомикроскопии, оптической когерентной томографии (ОКТ), ультразвукового исследования (УЗД) в В-режиме. При офтальмоскопии невусы имеют вид плоских, приподнятых над уровнем окружающих тканей образований размером до 0,1 см. В зависимости от выраженности пигментации их цвет варьирует от сероватого до серо-коричневого. Границы зачастую неровные, но с четкими очертаниями. Неровность контуров обусловлена прилежащими сосудами. Для невусов, лишенных пигмента, характерна овальная или округлая форма с ровными, но менее очерченными контурами. В отличие от прогрессирующих невусов, на поверхности стационарных присутствуют друзы. Для их дифференциальной диагностики проводится офтальмоскопия с цветными фильтрами. Красная окраска фильтра позволяет визуализировать данный тип опухоли хориоидеи, при зеленой патологическое образование не определяется.
Методом флуоресцентной ангиографии при стационарной форме выявляется снижение флуоресценции на протяжении всего обследования. При этом в окружающей сосудистой оболочке изменения не выявляются. Об изменениях хориоидеи свидетельствует пропотевание и яркое свечение красителя. При офтальмоскопии увеальной меланомы обнаруживается небольшой узелок с постэкваториальной локализацией. Опухоль хориоидеи - желто-коричневой или аспидной окраски с друзами на поверхности или в окружающих тканях. Методом ОКТ устанавливается точная локализация, размеры, степень распространения на окружающие ткани. У большинства пациентом при визометрии диагностируется снижение остроты зрения.
При проведении офтальмоскопии отграниченная гемангиома имеет вид небольшого узелка округлой формы с ровными контурами диаметром 0,3-1,5 см. Средняя толщина патологического образования составляет 0,3-0,4 см. Цвет данной формы опухоли хориоидеи - от светло-серого до темно-красного. Для дифференциальной диагностики гемангиомы от меланомы следует провести флуоресцентную ангиографию. При гемангиоме средний диаметр сосудов опухоли соответствует таковому сосудов хориоидеи, также на ее поверхности могут появляться небольшие очаги кровоизлияния. Из-за прогрессирующего ангиогенеза при меланоме новообразованные капилляры имеют меньший калибр и более извитой ход. На УЗД опухоли хориоидеи определяется ток крови и характерная пульсация сосудов, что позволяет подтвердить диагноз. Наружный осмотр проводится для выявления типичной симптоматики страбизма.
Лечение опухолей хориоидеи
Тактика лечения при опухолях хориоидеи зависит от формы заболевания. При появлении признаков, свидетельствующих о трансформации стационарного невуса в прогрессирующий, показана лазерная коагуляция. При обнаружении увеальной меланомы большого размера следует провести энуклеацию глазного яблока. Если диаметр патологического новообразования незначительный, а опухоль не распространяется за пределы первичного очага, рекомендована контактная лучевая терапия (брахитерапия глаза). Преимущество данного метода лечения опухолей хориоидеи - местное воздействие на меланому максимальной дозой лучевой терапии. При этом на окружающие ткани и критические органы излучение не влияет. Альтернативный вариант - транспупиллярная диод-лазерная термотерапия. Данный метод относится к числу малоинвазивных техник. При этом вся процедура проводится под визуальным контролем.
Выявление гемангиомы - это показание к проведению оперативного вмешательства, что обусловлено большим риском экссудативной отслойки сетчатки и снижения зрительных функций. В лечении отграниченной формы опухоли хориоидеи используется криотерапия, брахитерапия, фотодинамическая терапия и транспупиллярная диод-лазерная термотерапия. Высокой эффективностью обладает лазерокоагуляция в желтом спектре излучения. Тактика лечения сводится к облитерации кровеносных сосудов. Преимущество этой методики - ликвидация выпота экссудата из новообразованных сосудов за счет адгезии пигментного слоя и сенсорной сетчатки. Субретинальная жидкость при этом резорбируется.
Прогноз и профилактика
Специфических мер по профилактике опухолей хориоидеи в офтальмологии не разработано. Все пациенты с установленным диагнозом доброкачественного или злокачественного новообразования сосудистой оболочки должны находиться на диспансерном учете у офтальмолога. После проведения оперативного лечения периодически необходимо проходить профилактическое обследование у специалиста, ограничить пребывание на солнце, избегать работы при высокой температуре окружающей среды.
Прогноз для жизни и трудоспособности при стационарной форме невуса благоприятный. Прогрессирующий вариант следует рассматривать как предраковое состояние. Наиболее злокачественная среди опухолей хориоидеи - меланома, прогноз для жизни определяется стадией развития. Гемангиома сосудистой оболочки - прогностически благоприятное заболевание, однако у отдельных больных возможна полная потеря зрения.
Флуоресцентная ангиография сетчатки - цены в Москве
Ангиография сетчатки - это объективный метод диагностики в офтальмологии, позволяющий регистрировать циркуляцию флуоресцеина в сосудах внутренней оболочки глаза. Методика дает возможность выявить функциональные и органические изменения, определить структуру и локализацию очаговых поражений сетчатки. Применяется с целью изучения архитектоники сосудов, характера кровотока и оценки функционирования гематоретинального барьера. Исследование проводится с контрастом в условиях медикаментозной циклоплегии. Ангиография сетчатки осуществляется самостоятельно или в комплексе с другими диагностическими процедурами. Стоимость указывается за 1 или 2 глаза, с учетом флуоресцеина и мидриаза.
Стоимость ангиографии сетчатки глаза в Москве
- 1 глаз ~ 6 226р. 103 цены
- 2 глаза ~ 5 667р. 7 цен
Флюоресцентная ангиография глазного дна (1 глаз) без учета стоимости анестезиологического сопровождения
Показания
Ангиография сетчатки применяется у пациентов с ретинопатией на фоне сахарного диабета. Доказана эффективность использования методики при старческой макулярной дегенерации или окклюзии сосудов внутренней оболочки глазного яблока. Исследование показано при ювенильной ангиопатии и наружном экссудативном ретините. Проведение диагностики целесообразно при ангиоматозе или серозной этиологии отслойки сетчатки. Реже ангиография выполняется при осложнениях миопии высокой степени или патологии зрительного нерва. Методика информативна при патологических новообразованиях внутриорбитальной локализации.
Исследование рекомендовано пациентам с хориоретинитом воспалительной природы или врожденной хориоретинальной дистрофией. Ангиография сетчатки производится при синдроме Гренблад-Страндберга или симптоматике дегенеративно-дистрофических изменений внутренней оболочки глаза. Методика дает возможность выявить первичные признаки новообразований конъюнктивы, рубеоза или опухоли радужной оболочки. Абсолютное противопоказание к ангиографии сетчатки - индивидуальная непереносимость флуоресцеина, признаки кровоизлияния в стекловидное тело или переднюю камеру глаза. При отягощенном аллергологическом анамнезе необходимо перед исследованием провести прик-тест с аллергеном.
Подготовка
Процедура осуществляется в условиях медикаментозного мидриаза. Для его достижения используют инстилляции симпатомиметиков. Исследование проводят в положении сидя. Устанавливают офтальмологическое оборудование (фундус камеру с мидриатическим или немидриатическим режимом или специальный сканирующий офтальмоскоп). Аппарат для ангиографии сетчатки располагается таким образом, чтобы можно было осуществить движения во всех четырех направлениях. Во время диагностики пациенту следует фокусировать взгляд в необходимом направлении.
Методика проведения
После получения 5-6 ангиографических изображений делают снимки второго глаза. Последнюю серию снимков проводят спустя 5 минут после введения красителя. Через 10, 15 и 30 минут осуществляют отсроченные фото. Ангиографию сетчатки можно условно разделить на следующие стадии: хориоидальная, артериальная, ранняя и поздняя венозные и рециркуляции. Первая фаза наступает в среднем через 10 секунд и длится 0,5 минуты. Вначале капилляры сосудистой оболочки окрашиваются неравномерно. После визуализации ламинарного течения крови в области венозной сети по периферии диска зрительного нерва окрашивание становится равномерным. Превышение скорости введения красителя может сопровождаться диспепсическими явлениями, тошнотой, рвотой или головной болью. В течение первых 24 часов с момента окончания процедуры возможно транзиторное окрашивание мочи, кожи и слизистых оболочек.
Интерпретация результатов
В норме внутренний геморетинальный барьер непроницаем для красителя. Выход флуоресцеина в интерстиций свидетельствует о повреждении сосудистой стенки. Выделяют физиологические участки гипофлуоресценции. В связи с тем, что в центральной фовеолярной зоне отсутствуют сосуды, она не отображается на ангиографии сетчатки. При наличии преграды между источником свечения и прибором отмечается экранирование флюоресценции. К нарушению трансмиссии при выполнении ангиографии сетчатки приводит изменение прозрачности оптических сред глаза. В то же время, аномалии строения или патология сосудистой стенки обуславливают аномальную перфузию.
Патологическое усиление флуоресценции свидетельствует об окклюзии вены или эпиретинальной мембраны, образовании анастомозов или признаках ангиогенеза. Гиперфлуоресценция наблюдается у пациентов с сосудистыми аневризмами или повреждением пигментного слоя. Если на ангиографии сетчатки визуализируется распространенное усиление, это говорит о снижении интенсивности пигментации глазного дна, что может быть индивидуальной особенностью строения или признаком альбинизма.
Флюоресцентная ангиография меланомы хориоидеи c неоваскулярной хориоидальной мембраной
Частота определения сосудистой сети по ангиографии с индоцианином зеленым
Как свидетельствуют данные, представленные в табл. 3, при проведении ангиографии с индоцианином зеленым при меланоме хориоидеи собственная сосудистая сеть в ткани опухоли визуализировалась у 21 из 27 (77,8%) больных, при метастазе — у 3 из 4 пациентов и при гемангиоме — у всех больных. Результаты, представленные в табл. 3, наглядно отражают более высокую информативность данного метода в сравнении с методом УЗДГ при меланоме хориоидеи. Следует отметить, что в данной выборке больных с меланомами превалировали пациенты с меланомой малых размеров (до 3 мм высотой) — именно у данной категории больных отмечаются сложности дифференциальной диагностики с невусами, а при беспигментом характере — с метастатическим поражением хориоидеи и гемангиомами.
Невус хориоидеи при ангиографии с индоцианином зеленым характеризовался диффузной гипофлюоресценцией во всех фазах исследования с довольно четкой границей; сосуды хориоидеи, как правило, экранировались зоной невуса и были более размытыми по сравнению с окружающим свечением неизмененной собственно сосудистой оболочки. Площадь невуса, определяемая на ангиограмме, в некоторых случаях была больше, чем при офтальмоскопии. Трудности для диагностики представляют невусы, сопровождающиеся отслойкой нейроэпителия, отложениями на пигментном эпителии. Ангиография с индоцианином зеленым позволяет дифференцировать эти состояния. Для таких невусов характерно отсутствие патологических сосудов в проекции образования и постепенно появляющиеся в поздние фазы очаги гипо- и гиперфлюоресценции, соответствующие друзеноидным отложениям, отслойке нейроэпителия и деструктивным изменениям пигментного эпителия сетчатки. У всех пациентов данной группы кровоток по данным УЗДГ не выявлялся (рис. 1).
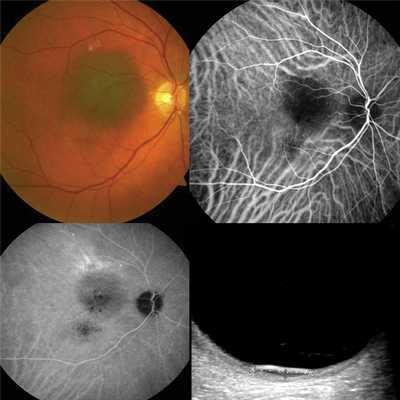
Рис. 1. Невус хориоидеи при УЗДГ и ангиографии с индоцианином зеленым: диффузная гипофлюоресценция во всех фазах исследования.
Размеры образования по данным УЗДС — 0,7×6,4 мм. Патологическая сосудистая сеть не определяется.
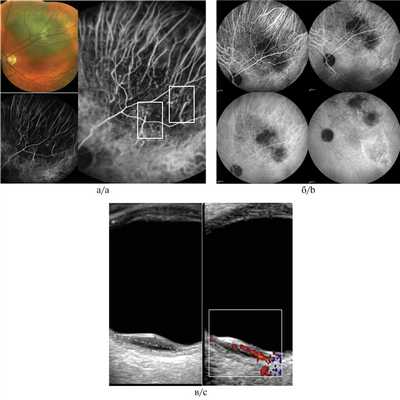
Рис. 2. Меланома хориоидеи при ангиографии с индоцианином зеленым.
а — на фоне гипофлюоресценции в опухоли в раннюю фазу исследования визуализируются собственные сосуды в виде вертикальных прямых паттернов (до 15 с); б — в поздние фазы исследования (до 30 мин от начала исследования) определяется нарастающая гиперфлюоресценция в опухоли вследствие просачивания и накопления красителя; в — УЗДГ-картина: среднескоростной, среднерезистентный кровоток в ткани опухоли (размер образования 2,1×12,0 мм).
При метастатическом поражении хориоидеи ангиографическая картина была разнообразна. Так, при метастазе кожной меланомы имело место выраженное свечение патологической неоваскулярной сети на фоне блокады фоновой флюоресценции, при проведении УЗДГ определялся низкоскоростной, среднерезистентный кровоток (рис. 3, а, б). Метастатическое поражение хориоидеи при первично не выявленном очаге, напротив, демонстрировало блок свечения сосудов хориоидеи соответственно размерам очага во всех фазах исследования при полном отсутствии идентификации признаков патологической неоваскуляризации (рис. 4, а, б).
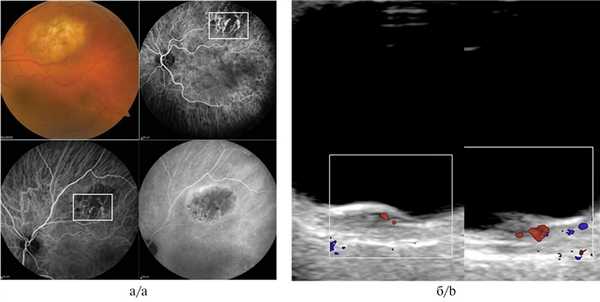
Рис. 3. Метастаз хориоидеи вследствие меланомы кожи при ангиографии с индоцианином зеленым.
а — выраженное свечение патологической неоваскулярной сети на фоне блокады фоновой флюоресценции. Визуализируются собственные сосуды в виде петлевых паттернов; б — УЗДГ-картина: низкоскоростной, среднерезистентный кровоток в ткани опухоли (размер образования 2,0×8,9 мм).
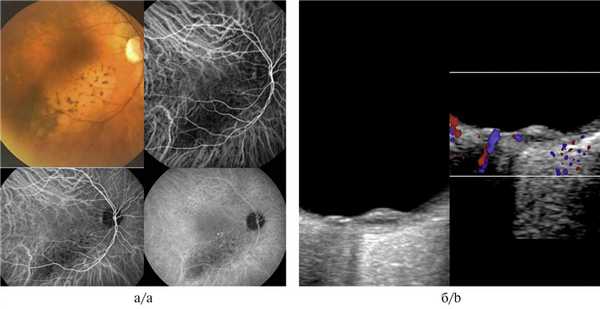
Рис. 4. Метастаз хориоидеи при первично не выявленном очаге.
а — ангиография с индоцианином зеленым: определяется блок свечения сосудов хориоидеи соответственно размерам очага во всех фазах исследования при полном отсутствии идентификации признаков патологической неоваскуляризации; б — УЗДГ-картина: отсутствие кровотока в ткани опухоли (размер образования 1,6×5,7 мм).
Гемангиома хориоидеи характеризовалась выраженными отличительными признаками как при проведении ангиографии с индоцианином зеленым, так и при УЗИ с ЦДК. Данную патологию отличали идентификация патогномоничных сосудистых паттернов в виде рисунка «рыбацкой сети», сети в виде «кружева» и гиперфлюоресценция на всех фазах исследования (рис. 5, а, б). При проведении УЗДГ выявлялся высокоскоростной и среднерезистентный кровоток (рис. 5, в).
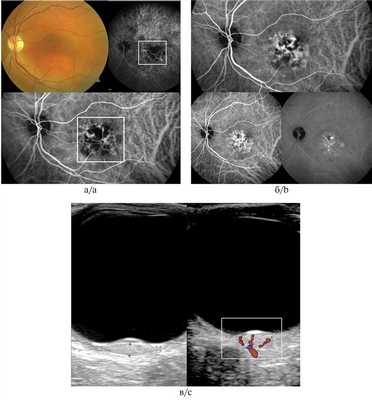
Рис. 5. Гемангиома хориоидеи при ангиографии с индоцианином зеленым.
а, б — сосудистые паттерны в виде рисунка «рыбацкой сети», сети в виде «кружева» и гиперфлюоресценция на всех фазах исследования; в — УЗДГ-картина: высокоскоростной и среднерезистентный кровоток в ткани опухоли (размер образования 1,8×9,2 мм).
Краситель индоцианин зеленый впервые синтезирован в 1950 г. компанией Eastman Kodak для производства инфракрасных фотографических материалов, в медицинской практике он нашел применение с начала 1970 г., когда K. Kogure и E. Chromokos при изучении гемодинамики мозга обезьяны обнаружили возможности визуализации сосудистой сети при его применении. Перспективность его использования в офтальмологии определяется тем, что индоцианин зеленый, являясь трикарбоцианиновым красителем, хорошо связывается с белками плазмы (98%), не диффундирует через фенестрированные капилляры, достигает своего пикового свечения при 835 нм, имеет pH 5,5—6,5, что определяет его хорошее проникновение через большинство глазных тканей, включая пигментный эпителий и ксантофилл макулярной области, а также долгую персистенцию в кровотоке. В 70-х годах прошлого века данная методика бурно развивалась в ряде стран, что обусловлено совершенствованием техники и прогрессом в области разработки современного оборудования, позволяющего проводить спектральную динамическую видеоангиографию [23].
В современных условиях для диагностики различных новообразований хориоидеи применяется мультимодальный подход с использованием таких методов, как спектральная оптическая когерентная томография, УЗИ с ЦДК, флюоресцентная ангиография, контрастная магнитно-резонансная томография, в сложных диагностических случаях — тонкоигольная аспирационная биопсия [24]. Как правило, данного арсенала диагностических средств бывает достаточно для верификации неопластического процесса, и основные сложности возникают в диагностике беспигментных первичных и вторичных опухолей хориоидеи [1, 13]. Как показывает данное исследование, применение ангиографии с индоцианином зеленым вкупе с УЗДГ является исключительно информативным при гемангиоме хориоидеи и может быть полезным в идентификации беспигментной меланомы и метастаза, что согласуется с мнением ряда авторов [5, 13, 25].
Как свидетельствуют полученные результаты, визуализация неоваскулярной сети меланом с помощью ангиографии с индоцианином зеленым возможна у 77,8% пациентов, а при применении метода УЗДГ — у 55,6%. Следует отметить, что в данном исследовании изучаемую выборку составили пациенты с малыми меланомами, что, возможно, ограничивало информативность ангиографии с индоцианином зеленым. Так, по данным A.J. Mueller и соавт. (1999), частота выявления сосудистой сети в меланомах хориоидеи высотой до 8 мм достигает 94% [26]. Следует отметить, что возможности данного метода лимитированы степенью пигментации опухоли: общеизвестно, что с увеличением степени пигментации меланомы хориоидеи снижается степень ее флюоресценции вплоть до полного блока [13].
Перспективность изучения применения ангиографии с индоцианином зеленым в настоящее время определяется возможностью идентификации васкулогенной мимикрии. Так, в исследованиях A.J. Mueller и соавт. [17] в 1998 г. у 16 (89%) из 18 пациентов при помощи ангиографии с индоцианином зеленым были идентифицированы опухолевые сосуды (петлевые структуры), которые в последующем были подтверждены исследованием гистологических срезов опухолей с помощью PAS-реакции. S. Frenkel и соавт. [21] в 2008 г. показали, что петлевые паттерны васкулогенной мимикрии, идентифицированные методом ангиографии с индоцианином зеленым, в гистологических срезах увеальной меланомы соединяются с кровеносными сосудами, выстланными эндотелиальными клетками, представляя альтернативный путь для питания опухоли. Учитывая, что выявленные ангиографические паттерны в виде петлевых структур, анастомозов и сетей определяют риски метастазирования процесса, представляется перспективным дальнейшее изучение данного метода [20, 27].
Выводы
1. Ангиография с индоцианином зеленым позволяет диагностировать сосудистую сеть у 77,8% больных с меланомами хориоидеи малых и средних размеров.
2. Ангиоархитектоника новообразований хориоидеи, визуализируемая при ангиографии с индоцианином зеленым, отличается вариабельностью паттернов, которые следует учитывать в дифференциальной диагностике различных патологических состояний.
Читайте также:
- Исход родов для матери при перенашивании беременности. Исход родов для плода при переношенной беременности.
- Психотерапия у детей и подростков с муковисцидозом
- Фенобарбитал, фенитоин, топирамат при эпилепсии у детей
- Течение и прогноз зависимости от алкоголя (алкоголизма)
- Повышенная тревожность у взрослых
