Диагностика токсоплазмоза глаз. Анализы
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Токсоплазмоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Токсоплазмоз - широко распространенное паразитарное заболевание с поражением нервной системы, глаз, селезенки, печени, сердца. По данным ВОЗ, число лиц, инвазированных токсоплазмами, составляет около 1,5 млрд человек.
У взрослых токсоплазмоз обычно протекает бессимптомно. Заболевание с клиническими проявлениями часто развивается у наиболее восприимчивой и уязвимой группы населения - детей.
Причины появления токсоплазмоза
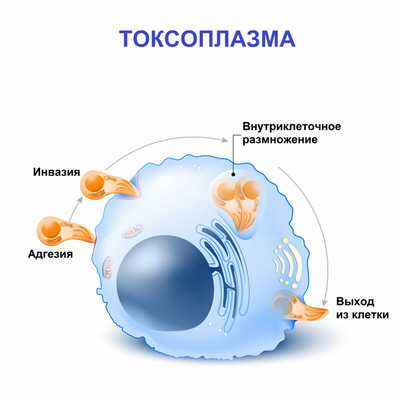
Возбудителем токсоплазмоза является Toxoplasma gondii. Токсоплазма - внутриклеточный паразит, который способен к размножению бесполым путем в клетках тканей человека. В процессе размножения образуются скопления паразитов внутри клетки с образованием псевдоцист. В случае хронизации процесса образуются истинные цисты с собственной оболочкой.
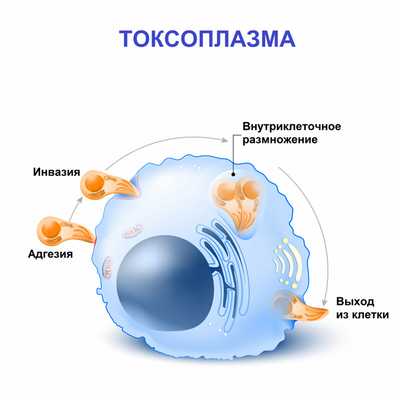
Человек является промежуточным хозяином и заражается спорозоитами - инвазивными формами токсоплазм, которые способны проникать в организм.
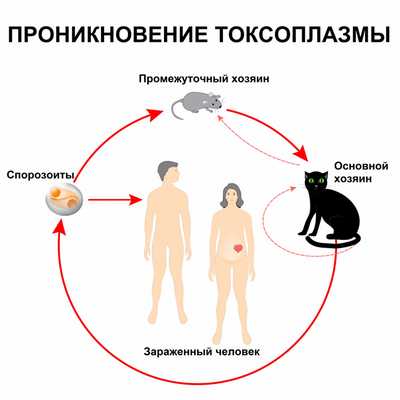
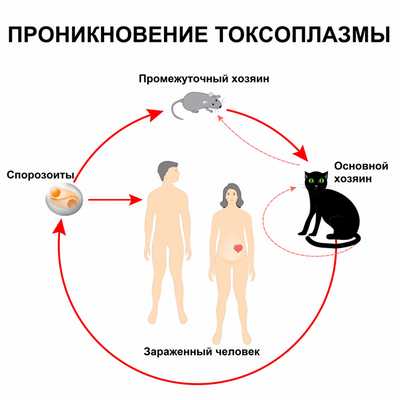
Спорозоиты выделяются с фекалиями кошек, и при нарушении правил личной гигиены происходит заражение человека (этим объясняется столь частое инфицирование токсоплазмами в раннем детском возрасте - в связи с особенностями поведения детей и не развитыми у них навыками гигиены).
Другая форма токсоплазм - цистозоиты - они проникает в организм человека при употреблении мяса больных животных, если оно было плохо термически обработано.
Токсоплазмы через желудочно-кишечный тракт попадают в лимфатическую систему и с током лимфы - в лимфатические узлы. На этом этапе на фоне интенсивного размножения токсоплазм формируются воспалительные изменения в лимфоидной ткани. Далее паразиты проникают в системный кровоток и разносятся по всему организму. В зависимости от конечной точки их миграции развивается соответствующая клиническая картина заболевания.
Размножение в клетках органов сопровождается выделением токсических продуктов жизнедеятельности токсоплазм, которые могут вызывать аллергические реакции организма.
Иммунная система со временем уничтожает все вегетативные формы, которые способны к размножению, и в организме остаются лишь цисты токсоплазм, спрятанные от иммунологического надзора благодаря толстой оболочке.
Под воздействием факторов, снижающих иммунные силы организма (например, ВИЧ, применение цитостатиков, глюкокортикостероидная терапия), возможна повторная активация токсоплазм с дальнейшим их распространением по всему организму.
Если заражение произошло во время беременности (после 2-го месяца), токсоплазмы могут проникнуть в кровоток плода и привести к развитию заболевания, а также к формированию тяжелых пороков развития.
Классификация заболевания
В зависимости от сроков заражения токсоплазмами выделяют врожденный токсоплазмоз (при внутриутробном заражении) и приобретенный (когда заражение произошло после рождения).
При развитии клинической симптоматики выделяют легкую, среднетяжелую и тяжелую формы токсоплазмоза.
Симптомы токсоплазмоза
Клиническая картина токсоплазмоза зависит от формы заболевания.
Наиболее часто встречается бессимптомная первичная токсоплазменная инфекция, которая при отсутствии факторов иммунодефицита никак себя не проявляет.
В редких случаях инвазия токсоплазм в организм ранее здоровых людей вызывает повышение температуры тела, незначительное увеличение и болезненность лимфатических узлов, пятнисто-папулезную сыпь, часто принимаемую за крапивницу (красного цвета с небольшими возвышениями - папулами), и увеличение печени. Еще реже токсоплазмы вызывают воспалительные процессы в органах зрения.
Инкубационный период токсоплазмоза составляет от 3 дней до нескольких месяцев. Обычно он протекает бессимптомно, в редких случаях больные жалуются на слабость и головную боль.
При острой форме токсоплазмоза по завершении инкубационного периода внезапно поднимается температура до 39°C градусов, появляется выраженная слабость, головная и мышечная боль, снижается аппетит, иногда бывают высыпания на коже. Сыпь распределяется равномерно по всему телу, редко встречается на волосистой части головы, ладонях и стопах. Характер высыпаний - пятнисто-папулезный со склонностью к слиянию. В это же время увеличиваются лимфатические узлы, печень и селезенка. При поражении сердца фиксируются нарушения сердечного ритма. Возможны психические расстройства, потеря сознания, парезы и параличи, повторяющаяся рвота, резкие головные боли - все эти симптомы указывают на поражение центральной нервной системы.
При легкой форме острого токсоплазмоза заболевание проявляется недомоганием, незначительным подъемом температуры, тошнотой, диареей.
При хроническом течении токсоплазмоза не наблюдается столь яркой клинической картины. Выявляются симптомы хронической интоксикации: слабость, снижение аппетита, нарушение сна, дискомфорт в мышцах и суставах, быстрая утомляемость, раздражительность, головные боли, учащенное сердцебиение. Одним из частых проявлений хронического токсоплазмоза является прогрессирующее поражение глаз. В редких случаях - судороги.
Длительное течение болезни может привести к снижению интеллектуального развития и различным психическим нарушениям.
Врожденный токсоплазмоз также подразделяется на острый и хронический. При остром врожденном токсоплазмозе состояние ребенка с первых дней тяжелое, прогноз неблагоприятный.
При хронической форме часто отмечается поражение нервной системы с задержкой умственного и физического развития ребенка.
Более легкие формы проявляются в возрасте 5-7 лет в виде повышенной утомляемости, судорог и поражения глаз.
Диагностика токсоплазмоза
Диагностика токсоплазмоза проводится на основании жалоб пациента, данных осмотра и комплекса лабораторно-инструментальных методов обследования. Объем обследования может меняться в зависимости от клинической картины, тяжести заболевания, а также наличия осложнений.
Для выявления возбудителя могут быть назначены следующие методы диагностики:
- токсоплазма, определение ДНК в сыворотке крови;
Определение ДНК токсоплазмы (Toxoplasma gondii) в сыворотке крови методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени». Токсоп.
Токсоплазмоз
Токсоплазмозный увеит
Токсоплазмозный увеит - это специфическое паразитарное поражение задних отделов увеального тракта со склонностью к генерализации процесса. Общими симптомами для всех форм являются снижение остроты зрения, появление «тумана» перед глазами. При генерализованном варианте развивается фотофобия и боль в зоне проекции орбиты. Диагностика включает в себя проведение наружного осмотра, офтальмоскопии, биомикроскопии, визометрии, биопсии, гониоскопии, цитологического исследования, ИФА. Тактика лечения сводится к приему синтетических антибактериальных средств в комплексе с сульфаниламидами и фолиевой кислотой. С целью ограничения зоны воспаления проводится лазерная коагуляция.
Общие сведения
Причины токсоплазмозного увеита
Возбудителем токсоплазмозного увеита является Toxoplasma gondii, которая относится к типу простейших, классу споровиков. Жизненный цикл состоит из двух фаз развития - половой и бесполой. Процесс размножения токсоплазм происходит только в эпителиоцитах кишечника кошачьих. Фаза бесполого развития реализуется в клетках большинства органов и тканей человека, включая глазное яблоко. Данный этап жизненного цикла характеризуется склонностью к инвазии, что обуславливает не только функциональные, но и органические изменения органа зрения при токсоплазмозном увеите.
Врожденная форма заболевания наблюдается при вертикальном (трансплацентарном) пути передачи возбудителя от матери к ребенку. Причина приобретённого токсоплазмозного увеита - инфицирование от плотоядных, сельскохозяйственных животных или птиц. Чаще переносчиками выступают кошки, голуби. Возбудители проникают в системный кровоток через небольшие повреждения кожи или интактную слизистую оболочку. Менее распространённым путём заражения является алиментарный, который реализуется при употреблении мяса больных животных, а также овощей и фруктов, не прошедших полноценную обработку. Развитие токсоплазмозного увеита может быть связано с переливанием крови или трансплантацией инфицированных органов.
Проникновение возбудителей в лимфатические узлы приводит к регионарному лимфадениту. Очаги инфекции формируются при диссеминации токсоплазмы в кровеносном русле. Возникновение токсоплазмозного увеита возможно только при проникновении инфекционного агента через гематоофтальмический барьер. Реже зрительная дисфункция наблюдается при нарушении проницаемости гематоэнцефалического барьера и поражении зрительной коры головного мозга.
Симптомы токсоплазмозного увеита
С клинической точки зрения специалисты в сфере офтальмологии различают врожденную и приобретённую формы заболевания. В большинстве случаев в патологический процесс вовлечена сосудистая оболочка, поэтому токсоплазмозный увеит проявляется симптоматикой хориоретинита. Реже развивается генерализованный увеит. При этом интактными остаются передние отделы глазного яблока. Орган зрения чаще поражается в хроническом периоде болезни. Приобретенная форма заболевания при отсутствии нарушений со стороны иммунной системы протекает латентно. При хроническом течении возбудитель может длительное время находиться в стадии персистенции и провоцировать периодическое развитие рецидивов.
Клинические проявления врожденной формы токсоплазмозного увеита зависят от того, в каком триместре беременности произошло инфицирование. Заражение в I триместре несовместимо с жизнью, при инфицировании во II и III триместрах отмечается подострое или хроническое течение токсоплазмозной инфекции. Очень редко токсоплазмозный увеит протекает латентно и является только причиной развития вторичного страбизма. Данный вариант патологии часто сочетается с олигофренией, гидроцефалией, микрофтальмом, злокачественным течением миопии.
Клинические проявления острой стадии токсоплазмозного увеита возникают при снижении резистентности и реактивности организма. Первыми симптомами являются снижение остроты зрения, искажение изображения, появление «тумана» или «мушек» перед глазами. Нарушается преимущественно функция центрального и сумеречного зрения. Гиперемия орбитальной конъюнктивы, фотофобия и болевой синдром характерны только для генерализованной формы токсоплазмозного увеита с вовлечением передних отделов глазного яблока. Острое течение заболевания может сопровождаться гипертермией.
При генерализованном увеите поражение передних отделов глазного яблока протекает в форме токсико-аллергической реакции, спровоцированной специфическим воспалением увеальной сосудистой оболочки глаза. Наиболее распространёнными сопутствующими патологиями, наблюдающимися при токсоплазмозном увеите, являются миопия, катаракта и колобома хориоидеи, птоз век. Об осложненном течении заболевания свидетельствует хориоидальная неоваскуляризация.
Диагностика токсоплазмозного увеита
Диагностика токсоплазмозного увеита основывается на проведении офтальмологом наружного осмотра, офтальмоскопии, биомикроскопии, визометрии, биопсии, гониоскопии, цитологического исследования, иммуноферментного анализа (ИФА). При наружном осмотре пациентов с врожденным токсоплазмозным увеитом выявляется гиперемия бульбарной конъюнктивы, птоз века, нистагм. Офтальмоскопически визуализируется поражение центральных отделов глазного дна. Очаг воспаления или хориоретинальная гранулема с бело-желтым или коричневым оттенком чаще всего имеют диаметр около ⅓ от диаметра диска зрительного нерва. Реже образуются крупные очаги, диаметр которых больше диаметра ДЗН.
Длительное течение токсоплазмозного увеита приводит к дегенерации зоны поражения с последующим развитием коагуляционного некроза. При проведении офтальмоскопии определяется округлый очаг белого цвета с четко очерченными фестончатыми краями. По периферии очага атрофии наблюдается скопление пигмента, интра- и субретинальное кровоизлияние. Для генерализованной формы токсоплазмозного увеита с вовлечением переднего отдела глазного яблока характерно появление преципитатов на роговой оболочке. При гониоскопии в передней камере выявляется клеточная взвесь.
При проведении биомикроскопии со щелевой лампой при остром течении токсоплазмозного увеита определяются участки кровоизлияния, скопления экссудата, помутнение стекловидного тела. Эндозоиты можно обнаружить в экссудате или внутри клеток структур увеального тракта в процессе цитологического исследования биоптата. В цистах располагаются цистозоиты. Подтвердить наличие токсоплазм можно при биопсии неповрежденных тканей по периферии зоны специфического воспаления или некроза. Биомикроскопия при приобретённом токсоплазмозном увеите позволяет выявить большое количество преципитатов в задних отделах глазного яблока, множественные задние синехии в сочетании с помутнением стекловидного тела. При проведении ИФА в острой фазе заболевания повышается титр антитоксических антител класса IgM. Изолированное выявление IgG указывает на хроническое течение токсоплазмозного увеита или фазу реактивации.
Лечение токсоплазмозного увеита
Тактика лечения токсоплазмозного увеита определяется формой и особенностями течения заболевания. Используются иммуномодуляторы, общеукрепляющие средства. Специфическая терапия показана только пациентам с риском снижения остроты зрения. Препаратами выбора являются лекарственные средства из группы синтетических антибактериальных препаратов в комплексе с сульфаниламидами. Курс лечения длится от 2 до 4 недель. В течение всего курса показано применение фолиевой кислоты и проведение общего анализа крови в динамике. Это обусловлено тем, что препараты указанных групп могут приводить к снижению уровня лейкоцитов и тромбоцитов. При изолированном развитии токсоплазмозного увеита рекомендовано парабульбарное введение глюкокортикоидов. В случае развития системных проявлений токсоплазмоза показана пульс-терапия глюкокортикоидами.
При необходимости хирургического вмешательства антитоксоплазмозную терапию необходимо проводить в пред- и послеоперационном периоде. Лазерная коагуляция выполняется с целью отграничения зоны воспаления, но не используется для удаления токсоплазмозных очагов, что связано с их глубоким расположением и высоким риском развития послеоперационных осложнений. При выявлении атрофического очага большого размера у пациента с врожденной формой токсоплазмозного увеита специфическое лечение рекомендовано только при возникновении рецидива заболевания.
Прогноз и профилактика токсоплазмозного увеита
Специфические превентивные меры не разработаны. Неспецифическая профилактика токсоплазмозного увеита направлена на укрепление иммунитета. При необходимости назначаются иммуномодуляторы. Также пациентам необходимо нормализовать режим сна и отдыха, избегать возникновения стрессовых ситуаций. Риск инфицирования снижается при соблюдении правил личной гигиены, уходе за домашними животными, правильной термической обработке продуктов питания.
Прогноз зависит от степени тяжести заболевания. При легких формах специальная терапия не требуется, поскольку для токсоплазмозного увеита характерно благоприятное течение. При увеите средней степени тяжести применение иммуномодуляторов и стимуляция защитных сил организма способствуют достижению длительной ремиссии. Инфицирование женщины в І триместре беременности ассоциировано с неблагоприятным прогнозом для плода.
Токсоплазмоз - зоонозная протозойная инфекция, имеющая длительное течение и приводящая к поражению нервной, лимфатической, зрительной, мышечной систем, миокарда, печени, селезенки. Острый токсоплазмоз протекает с лихорадочно-интоксикационным синдромом, лимфаденопатией, гепатоспленомегалией, кожными высыпаниями; в тяжелых случаях - с развитием миокардита, энцефалита, энцефаломиелита. Диагноз токсоплазмоза устанавливается с помощью бактериологического посева, ПЦР, ИФА. Лечение токсоплазмоза включает прием этиотропных антипаразитарных препаратов, десенсибилизирующих, общеукрепляющих средств, иммунотерапию токсоплазмином.
МКБ-10
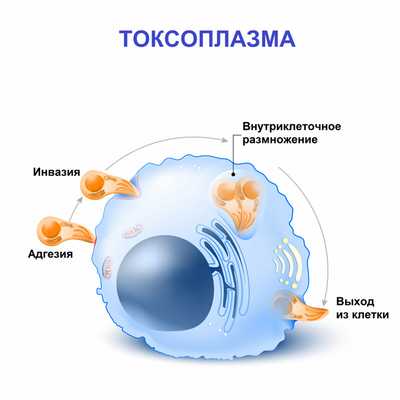
Токсоплазмоз - хроническая паразитарная инвазия, вызываемая внутриклеточными простейшими (токсоплазмами) и сопровождающаяся развитием лимфаденита, гепатита, менингоэнцефалита, пневмонии, миокардита, миозита и др. Показатель инфицированности населения токсоплазмозом чрезвычайно высок: в Европе и Северной Америке он составляет 25-50%; в странах Африки, Южной и Латинской Америки - до 90%.
Огромную опасность токсоплазмоз представляет для беременных женщин и лиц со сниженным иммунитетом. В первом случае может происходить внутриутробное инфицирование плода с самопроизвольным прерыванием беременности, мертворождением или формированием эмбрио- и фетопатий; во втором - токсоплазмоз приобретает тяжелое манифестное течение. Учитывая множественные и разнообразные клинические проявления, токсоплазмоз актуален не только для инфекционных болезней, но также для неврологии, офтальмологии, пульмонологии, кардиологии.
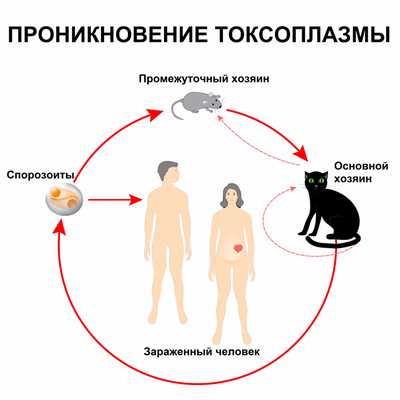
Причины токсоплазмоза
Инфекционным агентом, приводящим к заболеванию, выступает Toxoplasma gondii (токосплазма), принадлежащая к роду облигатных внутриклеточных микроорганизмов, отряду кокцидий, классу споровиков. Токсоплазма имеет изогнутую форму полумесяца, один конец которого заострен, а другой более закруглен, длину 4-7мкм и ширину 2-5 мкм. В своем развитии возбудитель токсоплазмоза проходит фазы полового и бесполого размножения и стадии трофозоитов, цист и ооцист.
Половой цикл протекает в эпителиальных клетках кишечника представителей семейства кошачьих (домашних кошек, рыси, ягуара, пумы и др.), которые выступают окончательными хозяевами токсоплазм. Здесь образуются гаметоциты, которые затем дифференцируются в мужские и женские гаметы; при их слиянии формируется зигота, а затем ооциста. С испражнениями кошек ооцисты выделяются во внешнюю среду, где превращаются в инвазивные формы - спорозоиты.
Бесполый цикл размножения токсоплазм происходит в клетках различных тканей (ЦНС, печени, миокарда, плаценты и др.) человека и теплокровных животных. В организме паразит существует в форме трофозоитов, размножающихся путем продольного деления. При хроническом течении токсоплазмоза возбудители принимают форму тканевых цист, которые десятки лет могут пребывать в «спящем» состоянии и реактивироваться при понижении иммунитета, вызывая рецидив токсоплазмоза. Цисты и ооцисты токсоплазм высокоустойчивы во внешней среде (в почве сохраняются более 1 года) и резистентны к воздействию химиопрепаратов.
Инфицирование токсоплазмозом чаще всего происходит алиментарным путем при употреблении в пищу продуктов, обсемененных ооцистами, а также сырого мяса инфицированных животных; реже - контактным путем через поврежденную кожу. При беременности возможна вертикальная передача инфекции плоду через плаценту. Реже заражение токсоплазмозом происходит парентеральным путем (при переливании крови или трансплантации органов).
Патогенез
Попав в организм человека через ЖКТ, ооцисты внедряются в энтероциты нижних отделов тонкой кишки, откуда проникают в мезентериальные лимфоузлы, вызывая их воспаление (мезаденит), некроз, кальцификацию и образование специфических гранулем. Из первичного лимфатического очага токсоплазмы попадают в кровь и гематогенным путем разносятся по организму, где фиксируются в органах-мишенях: печени, селезенке, миокарде, ЦНС, оболочках глаз, скелетной мускулатуре, вызывая формирование некрозов, гранулем, нарушение функции пораженных органов.
Жизнедеятельность токсоплазм сопровождается выделением аллергенов и токсинов, что находит выражение в развитии общеинфекционного и аллергического синдромов. По мере выработки специфических антител вегетативные формы токсоплазм инцистируются, что знаменуется переходом токсоплазмоза в хроническую форму. При снижении активности иммунной системы (у больных СПИДом, гематологических и онкологических больных) возможна реактивация инфекции с генерализованным течением.
Симптомы приобретенного токсоплазмоза
С учетом характера инфицирования различают врожденный и приобретенный токсоплазмоз. Приобретенная инфекция может протекать в острой, хронической и латентной форме; при этом латентная форма подразделяется на первичную и вторичную, развивающуюся после острого или рецидива хронического токсоплазмоза.
Латентная форма
Примерно у 95-99% людей токсоплазмоз протекает в виде латентной инфекции. При острой манифестной форме токсоплазмоза инкубационный период составляет 2-3 недели. Легкое и субклиническое течение токсоплазмоза обычно диагностируется ретроспективно по положительным результатам кожных проб с токсоплазмином, серологическим реакциям, кальцифицированным лимфоузлам и другим признакам.
Генерализованная форма
Хроническая форма
Хронический токсоплазмоз характеризуется длительным торпидным течением. Общие симптомы включают субфебрилитет, недомогание, похудание, генерализованные артралгии, лимфаденопатию. Проявлениями мезаденита служат диспепсические расстройства: тошнота, метеоризм, боли в животе, запор. Специфическими признаками хронического токсоплазмоза выступает поражение мышечной ткани, проявляющееся миозитом. Поражение сердца вызывает развитие очаговых или диффузных изменений миокарда или перикардита, проявляющихся утомляемостью, сердцебиением, одышкой, кардиалгиями.
Со стороны нервной системы отмечаются явления астении и вегето-сосудистой дистонии, неврастенические реакции и фобии. Многолетнее хроническое течение токсоплазмоза приводит к развитию эпилепсии, психических расстройств, снижению интеллекта. Эндокринные расстройства могут включать импотенцию, нарушение менструального цикла, вторичную надпочечниковую недостаточность. Поражение глаз при токсоплазмозе протекает в форме прогрессирующей близорукости, увеита, ретинита и хориоретинита с атрофией зрительного нерва.
Симптомы врожденного токсоплазмоза
Течение и исходы врожденного токсоплазмоза зависят от гестационного возраста плода. Инфицирование в I и II триместре приводит к внутриутробной гибели плода или формированию внутриутробных пороков - бластопатий, эмбрио- и фетопатий. В случае более позднего внутриутробного заражения (в III триместре) ребенок рождается с хронической, подострой или острой формой токсоплазмоза; при этом, чем позднее происходит инфицирование, тем тяжелее выражены симптомы на момент рождения.
Состояние новорожденных с острой формой токсоплазмоза тяжелое с первых дней. Отмечается фебрильная температура тела, выраженная интоксикация, обильные полиморфные высыпания на коже, генерализованная лимфоаденопатия, кровоизлияния в слизистые оболочки и склеры. Печень и селезенка обычно увеличены, часто развивается желтуха, диспепсические расстройства. Острый токсоплазмоз у новорожденных может приводить к развитию пневмонии, миокардита, энцефалита, менингоэнцефалита и летальному исходу. Подострое и хроническое течение токсоплазмоза характеризуется гидроцефалией, судорожным синдромом, длительной желтухой, субфебрилитетом, хориоретинитом.
В отдаленном периоде выявляются стойкие необратимые изменения, обусловленные внутриутробным инфицированием. Такими последствиями могут служить отставание в физическом развитии, задержка психического и речевого развития (ЗПР и ЗРР), микроцефалия, олигофрения, эпилепсия, микрофтальмия, слепота, тугоухость, глухота. Эти и другие нарушения расцениваются как резидуальный токсоплазмоз. Врожденный токсоплазмоз может иметь длительное латентное течение с клинической манифестацией на 2-7 году жизни ребенка.
Диагностика токсоплазмоза
В диагностике внутриутробного инфицирования большая роль отводится акушерскому анамнезу, результатам анализа на TORCH-инфекции у матери и серологических реакций у новорожденного, исследованию околоплодных вод и плаценты методом ПЦР. Дети нуждаются в наблюдении педиатра, детского офтальмолога, отоларинголога, невролога; проведении люмбальной пункции, КТ головного мозга, нейросонографии. Врожденный токсоплазмоз нужно дифференцировать с врожденной краснухой, герпесом, листериозом, цитомегалией, хламидийной инфекцией, внутричерепной родовой травмой.
Среди клинических проявлений наибольшее диагностическое значение при приобретенном токсоплазмозе имеет сочетание лимфаденопатии, гепатоспленомегалии, поражения глаз и ЦНС. Обязательно консультирование больного неврологом, офтальмологом, терапевтом или кардиологом. Основной перечень инструментальных исследований включает ЭЭГ, Эхо-ЭГ, рентгенографию или КТ черепа, офтальмоскопию, ЭКГ.
Для лабораторного подтверждения токсоплазмоза используются паразитологические и иммунологически методы. Первые предполагают микроскопическое выявление возбудителя в мазках-отпечатках пораженных органов, биоптате лимфоузлов, крови или спинномозговой жидкости. Возможно проведение биологической пробы с заражением лабораторных грызунов. Иммунологическая диагностика токсоплазмоза включает серологические методы (РСК, РНИФ, ИФА, РНГА), а также внутрикожную аллергическую пробу с токсоплазмином. В случае приобретенной инфекции в первую очередь исключается туберкулез, лимфогранулематоз, ревматизм, болезнь кошачьих царапин, инфекционный мононуклеоз, герпесвирусная инфекция.
Лечение токсоплазмоза
В зависимости от преимущественных органных поражений, лечение больных токсоплазмозом осуществляется в профильных отделениях: неврологических, терапевтических, кардиологических, офтальмологических и т. д. Этиотропная терапия при манифестном токсоплазмозе проводится препаратами противопаразитарного действия: чаще хлоридином в комбинации с сульфаниламидными препаратами или антибиотиками тетрациклинового ряда; при противопоказаниях - метронидазолом, хлорохином, аминохинолом. Обычно курс лечения токсоплазмоза состоит из 3-х 5-10-дневных циклов, повторяемых с интервалами 7-10 дней. Дополнительно назначаются антигистаминные и общеукрепляющие средства, поливитамины. При хроническом токсоплазмозе медикаментозный курс лечения дополняется иммунотерапией - внутрикожным введением токсоплазмина. Тактика ведения беременных с первично-хроническим или первично-латентным токсоплазмозом предполагает проведение химиопрофилактики спирамицином. При острой форме токсоплазмоза у беременной рекомендуется медицинский аборт.
Профилактика
Профилактика заражения человека токсоплазмозом включает комплекс ветеринарных (обследование и лечение домашних животных) и санитарно-гигиенических мероприятий. Последние предполагают избегание тесного контакта с кошками, тщательную термическую обработку мяса, защиту детских песочниц от испражнений безнадзорных животных, соблюдение мер личной гигиены. Обследование беременных на токсоплазмоз проводится трижды, в каждом триместре.
Читайте также:
- Внутриматочная перегородка. Причины и диагностика
- Геном человека. Выявление генных заболеваний
- Этапы и техника операции при разрыве малоберцовой связки
- Чем закусывать, чтобы не навредить здоровью? Продукты, которыми нельзя закусывать
- Случай пластической коррекции рубцовой деформации передней брюшной стенки
