Диагностика заболеваний почек - методы, физиология
Добавил пользователь Владимир З. Обновлено: 21.01.2026
Эта акция - для наших друзей в "Одноклассниках", "ВКонтакте", "Яндекс.Дзене", YouTube и Telegram! Если вы являетесь другом или подписчиком стр.
Житель района
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский предоставляется скидка 5% на ВСЕ медицински.
Мы в Telegram и "Одноклассниках"
Почки - без всякого преувеличения, жизненно важный парный орган, от состояния которого зависит здоровье всего организма.
Почки участвуют в процессе фильтрации плазмы крови, выполняют эндокринную, метаболическую и регуляционную функции. Патологические изменения в этом органе ведут к запуску цепной реакции сбоев в работе всего организма.
Болезни почек нередко становятся причиной инвалидности, а в тяжелых запущенных случаях - и смерти больного.
Патологические изменения в почках могут провоцироваться многими факторами: различными инфекциями, интоксикациями, переохлаждением, сосудистыми поражениями, опухолевыми образованиями, системными заболеваниями и т.д. Бывают и причины врожденного характера.
Специфика болезней почек такова, что о результативном лечении приходится говорить лишь в тех случаях, когда недуг выявляется на достаточно ранних стадиях. При позднем диагностировании речь может идти лишь о поддерживающей терапии и продлении жизни.
Именно поэтому так важно своевременное обследование заболеваний почек! В данной статье мы расскажем, какие анализы нужно сдать, чтобы проверить почки.
Симптомы почечной патологии
В острой стадии заболевания почек проявляются рядом характерных симптомов, поэтому затруднений с диагностикой обычно не возникает.
Заболевание же в хронической форме со слабо выраженными признаками требует специальных лабораторных и инструментальных исследований.
Поводом для немедленного обращения к врачу-нефрологу, урологу должен стать любой из следующих симптомов:
- высокая температура;
- тошнота, рвота;
- ноющие боли в спине, пояснице;
- острая боль в пояснице;
- отечность;
- учащенное/ затрудненное мочеиспускание;
- задержки мочеиспускания, его отсутствие;
- болезненное мочеиспускание;
- увеличение или сокращение объема выделяемой мочи;
- появление непривычного запаха мочи;
- кровь, слизь в моче, помутнение мочи, песок, камни и др.
Частое повышение артериального давления - также весомый повод заглянуть к специалисту: гипертония нередко ходит «рука об руку» с поражением почек.
К другим распространенным видам почечной патологии относятся:
- Пиелоцистит; ;
- Уролитиаз; ; ; ;
- Нефроз; ;
- Поликистоз;
- Новообразования в почках;
- Нефросклероз; .
Диагностика заболеваний почек
Опрос и общий осмотр пациента в стоячем и лежачем положении с пальпацией и перкуссией (постукиванием) области почек - начальный этап выявления почечной патологии. Далее поставленный доктором первичный диагноз должен быть подтвержден или опровергнут лабораторными и инструментальными методами.
В лабораторную диагностику заболеваний почек могут входить:
- общий анализ крови для определения актуального уровня кальция, креатинина, фосфата, электролитов и мочевины;
- общий анализ мочи;
- биохимический анализ крови;
- определение уровня C-реактивного белка;
- проба мочи по Нечипоренко;
- проба мочи по Зимницкому (при необходимости).
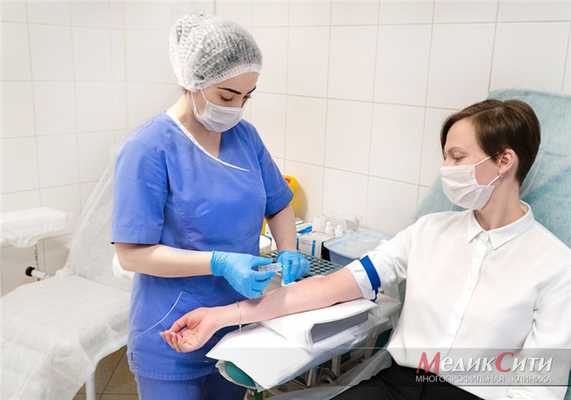
Лабораторная диагностика в МедикСити
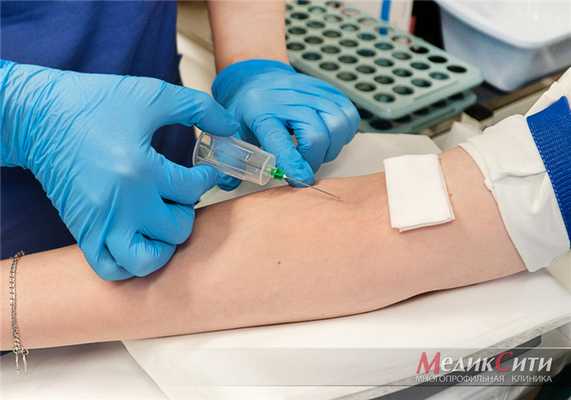
Часто назначаемые инструментальные методы:
- ангиография; ;
- КТ; ;
- сцинтиграфия;
- биопсия почки.
О чем говорят данные лабораторной диагностики заболеваний почек
Общий анализ крови - о наличии патологических изменений могут говорить повышенное значение скорости оседания эритроцитов (СОЭ), увеличенное содержание лейкоцитов, низкий уровень гемоглобина.
Биохимический анализ крови - на нарушение выделительной функции могут указывать повышенное содержание мочевой кислоты, креатинина, мочевины.
Общий анализ мочи - одно из ключевых исследований при диагностике почечной патологии. Рассматриваемые параметры: прозрачность, цвет, запах, рН-фактор, относительная плотность; наличие лейкоцитов, эпителиальных клеток, солей, эритроцитов, глюкозы, белка, бактерий. Например, повышенный белок в моче может означать указывать на наличие воспалительного процесса в мочевыделительной системе.
Проба по Нечипоренко проводится для обнаружения скрытого инфекционного процесса, если результаты общего анализа вызывают сомнения. Метод позволяет детально определить содержание и концентрацию в моче эритроцитов, лейкоцитов и цилиндров (белковые образования).
Проба по Зимницкому позволяет выявить патологические изменения в режиме мочеиспускания, определить плотность мочи, собранной в разное время суток.
Как готовиться к анализам
За 2-3 суток до сдачи любого анализа следует отказаться от приема спиртного, физических и душевных перегрузок, посещения бани, сауны.
Анализ мочи: за 2 суток необходимо исключить из рациона продукты, которые могут изменить цвет мочи (ягоды, свекла, морковь, кофе, крепкий чай, поливитамины и пр.).
Если пациент постоянно принимает лекарства, об этом следует заранее предупредить врача. Некоторые препараты (особенно мочегонные) способны исказить результаты обследования.
В день анализа: пациент собирает утреннюю мочу, накопленную в мочевом пузыре за ночь. До мочеиспускания необходимо осуществить тщательную гигиену наружных половых органов. Биоматериал собирается в одноразовый контейнер (продается в аптеках). Собрать необходимо среднюю порцию мочи, слив первую порцию. Собранную мочу нужно в течение 1-2 часов сдать в лабораторию - позднее биоматериал может стать непригодным для исследования.
При назначении пробы по Зимницкому пациент собирает биоматериал в течение суток и в конце срока измеряет общее количество выделенной мочи.
Важно! Несмотря на обилие околомедицинских сайтов и форумов в интернете, не доверяйте трактовку результатов непрофессионалам. Диагностикой почечной патологии и интерпретацией данных всех обследований должен заниматься только врач!
Диагностика заболеваний почек в «МедикСити»
В нашей клинике вы можете без очередей и в удобное для вас время пройти следующие лабораторные обследования по профилю «Диагностика заболеваний почек»:
- Биохимические исследования крови;
- Альбумин (Albumin);
- Кальций (Са2+, Calcium), Натрий (Na+, Sodium), Калий (К+, Potassium), Хлор (Cl-, Chloride);
- Креатинин (Сreatinine);
- Магний (Magnesium);
- Мочевая кислота (Uric acid);
- Мочевина (Urea);
- Общий белок (Protein total);
- Фосфор (Phosphorus);
- Общеклинические исследования мочи;
- Общий анализ мочи (Urine test) с микроскопией осадка.
В нашей клинике вы также можете получить консультацию специалиста, пройти необходимую инструментальную диагностику. Если на обследовании будет выявлена патология почек, опытный врач-нефролог составит для вас схему лечения.
Лабораторная диагностика заболеваний почек: виды анализов, расшифровка результатов

Диагностика заболеваний почек — довольно сложная задача, поскольку большая часть нефрологических болезней долгое время протекает бессимптомно. Специфические лабораторные тесты позволяют вовремя выявить нарушения работы почек и назначить эффективное лечение.
Какие анализы покажут заболевания почек? Как расшифровать результаты исследований? Читайте об этом в нашей статье!
Для чего нужно обследовать почки?
Почки — орган мочевыделительной системы, который выполняет много важных функций:
- выводит из организма избыток жидкости, органических и неорганических веществ, вредные и токсические соединения;
- секретирует фермент ренин, необходимый для поддержания нормального артериального давления;
- вырабатывает гормон эритропоэтин, контролирующий эритропоэз — процесс образования эритроцитов;
- поддерживает постоянство состава и pH крови;
- участвует в обмене веществ.
Однако при заболеваниях почек функциональность органа снижается, что приводит к изменению нормального состава крови, интоксикации организма и другим патологическим состояниям. Без своевременной диагностики многие нефрологические заболевания приводят к терминальной хронической почечной недостаточности — угрожающему жизни состоянию, при котором требуется заместительная терапия в виде гемодиализа или пересадки почки.
Для диагностики нарушения работы почек существуют специальные лабораторные тесты:
- на определенные показатели, которые отражают функциональное состояние почек;
- определение скорости клубочковой фильтрации (СКФ), проба Реберга;
- анализы мочи — общий анализ мочи, исследование на микроальбуминурию, проба Зимницкого, анализ мочи по Нечипоренко.
В каких ситуациях назначаются анализы?
Врач может назначить скрининг состояния почек при наличии у пациента симптомов, характерных для почечных патологий. Например, к таким признакам относятся отеки на лице и теле, высокое артериальное давление, тошнота, сниженный диурез. Также поводом для назначения скрининга могут стать сомнительные результаты общего анализа крови, общего анализа мочи и других базовых исследований.
Скрининг показан людям с высокой вероятностью развития заболеваний почек. К ним относятся пациенты с диабетом, системной красной волчанкой, гипертонической болезнью. Также скрининг может быть назначен после приема нефротоксичных препаратов.
Кроме этого, регулярный мониторинг необходим людям с хроническими заболеваниями почек для оценки течения болезни и эффективности лечения.
Почечные показатели биохимического исследования крови
Некоторых показатели биохимического исследования крови позволяют врачу сделать вывод о состоянии почек. Анализ проводится в утренние часы натощак. Подготовка к исследованию заключается в следующем:
- за сутки до забора биологического материала исключается прием алкоголя;
- между взятием крови и последним приемом пищи должно пройти не менее 12 часов;
- за час до сдачи анализа нужно отказаться от курения;
- перед исследованием можно употреблять только воду.
Рассмотрим основные показатели исследования, которые помогают обнаружить заболевания почек.
Креатинин
Вещество, которое образуется в мышечной ткани, далее поступает в кровь и выводится из организма почками. Первостепенной задачей креатинина является обеспечение организма энергией, необходимой для сокращения мышц. Уровень вещества в крови во многом зависит от мышечной массы. Именно поэтому его концентрация в крови у мужчин больше, чем у женщин и детей.
Креатинин относится к беспороговым веществам, которые не подвергаются процессу реабсорбции в почечных канальцах и полностью выводятся мочевыделительной системой при любой их концентрации в крови. При стабильной мышечной нагрузке и хорошей работе почек концентрация его в крови у человека достаточно постоянна. Поэтому уровень креатинина в крови напрямую отражает функциональное состояние почек.
Референсные значения показателя представлены в таблице ⇓⇓⇓
Уровень креатинина, мкмоль/л
Высокий уровень вещества в крови может указывать на следующие заболевания почек:
- острая почечная недостаточность — стремительно развивающееся нарушение функционирования почек;
- хроническая почечная недостаточность — постепенное угасание почечных функций;
- гломерулонефрит — поражение почечных клубочков, которое может быть следствием инфекции или аутоиммунного процесса;
- пиелонефрит — воспалительный процесс в почечных канальцах.
Также причиной высокого показателя может стать обструкция мочеточника, вызванная воспалительным процессом или механическим фактором. Например, обструкция может наблюдаться при мочекаменной болезни. Если камень попадает в мочеточник, то нарушается отток мочи, соответственно уровень креатинина в крови растет.
Высокий уровень показателя не всегда указывает на проблемы с почками. Концентрация вещества в крови повышается при лихорадке, травмах с разрушением тканей, обезвоживании, сильных физических нагрузках, преобладании мясных продуктов в рационе. Также повышенные значения креатинина могут наблюдаться при гипертиреозе, акромегалии, гигантизме.
Низкие значения наблюдаются на ранних сроках беременности, при длительном голодании или отсутствии в рационе мясных продуктов, избыточном содержании воды в организме.
Мочевина
Образование мочевины проходит в несколько этапов:
- При распаде белков образуется аммиак — токсичное для организма вещество.
- Аммиак нейтрализуется клетками печени, превращаясь в мочевину, которая выводится из организма почками.
Данное химическое соединение организм никак не использует, а только избавляется от него. Так как процесс образования мочевины непрерывный, небольшое количество вещества постоянно находится в крови. Референсные значения показателя представлены ниже ⇓⇓⇓

Как правило, повышение уровня мочевины в крови вызывают те же факторы, что и повышение уровня креатинина. А вот низкие показатели чаще всего указывают на патологии печени. Также показатель снижается при нефротическом синдроме, низкобелковой диете, гипергидратации, на ранних сроках беременности.
Мочевая кислота
Образуется в результате обмена пуринов — азотсодержащих веществ, входящих в состав нуклеиновых кислот. Кроме этого, мочевая кислота является результатом переваривания продуктов с высоким содержание пуринов. Большая часть вещества выводится из организма почками, меньшая — желудочно-кишечным трактом. Референсные значения содержания мочевой кислоты в крови представлены в таблице ⇓⇓⇓

Повышение показателя может быть признаком почечной недостаточности, а также:
- подагры — отложения в тканях кристаллов уратов;
- синдрома Леша-Нихена — наследственной патологии, при которой увеличен синтез мочевой кислоты;
- злокачественных заболеваний кроветворной системы;
- алкогольной интоксикации организма;
- приема мочегонных препаратов;
- преобладания в рационе продуктов, богатых пуринами — рыбы, телятины, субпродуктов, бобовых;
- избыточной физической нагрузки.
Низкий показатель наблюдается при дисфункции почечных канальцев. Например, уровень мочевой кислоты в крови снижается при синдроме Фанкони — наследственном заболевании, которое характеризуется общим нарушением проксимального канальцевого транспорта.
Другие причины низкого показателя — нарушения пуринового обмена, низкопуриновая диета.
Общий белок
Показатель отражает концентрацию всех белков в крови и служит маркером не только почечных патологий, но также заболеваний печени, щитовидной железы и других органов. Референсные значения показателя выглядят следующим образом ⇓⇓⇓
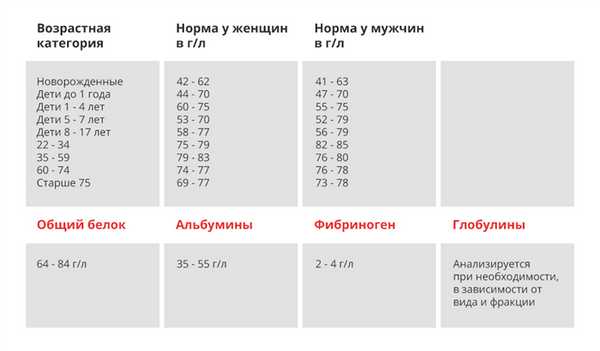
Высокое содержание общего белка в крови наблюдаются при:
- обезвоживании организма;
- острых и хронических инфекционных патологиях;
- аутоиммунных процессах;
- злокачественных образованиях.
Низкие значения показателя могут указывать на гломерулонефрит, нефротический синдром. Кроме этого, концентрация белка в крови снижается при заболеваниях печени, кровотечениях, гиперфункции щитовидной железы, голодании, во время беременности, в период грудного вскармливания.
Скорость клубочковой фильтрации (СКФ), проба Реберга
Нефроны (структурные единицы почки) состоят из почечных клубочков и канальцев. В почечных клубочках происходит первый этап мочеобразования — фильтрация практически всех составляющих плазмы, кроме высокомолекулярных белков и форменных элементов крови. В почечных канальцах происходит обратная реабсорбция некоторых веществ, т.е. канальцевая реабсорбция отражает состояние концентрационной функции почек.
При некоторых патологиях почек этот процесс нарушается.
Для оценки функционального состояния различных отделов нефрона пользуются несколькими методиками: определение СКФ и проведение пробы Реберга. СКФ рассчитывается по специальной формуле, в которой отражаются возраст, пол, масса тела, рост, раса пациента и уровень креатинина в крови конкретного человека.
Проба Реберга — тест отражает несколько показателей: СКФ, канальцевую реабсорбцию и минутный диурез. Существуют несколько вариантов проведения пробы:
- Собирается суточное количество мочи. Первая утренняя порция урины пропускается в унитаз, время мочеиспускания фиксируется. Вся суточная моча, включая утреннюю порцию следующего дня, собирается в стерилизованный контейнер емкостью 2-3 литра. Последнее мочеиспускание должно совпадать со временем, отмеченным накануне. Во время сбора биологического материала контейнер с мочой должен храниться в холодильнике, но без замораживания. После сбора последней порции урины измеряется общий объем мочи. Биологический материал перемешивается, и от него в небольшой контейнер отбирают примерно 30-50 мл, контейнер маркируют, указывая суточный объем мочи. Например: «Диурез 1100 мл». Биологический материал как можно быстрее доставляется в лабораторию, где также выполняется забор крови из вены.
- В настоящее время чаще других используется вариант, не требующий сбора суточного количества мочи. Собирают двухчасовую порцию мочи и в этот промежуток времени забирают кровь из вены пациента. В лаборатории определяется уровень креатинина в моче и крови и по специальным формулам рассчитываются показатели минутного диуреза, СКФ, канальцевой реабсорбции.
Референсные значения клиренса креатинина представлены в таблице, единицы измерения — мл/мин/1,7 м².
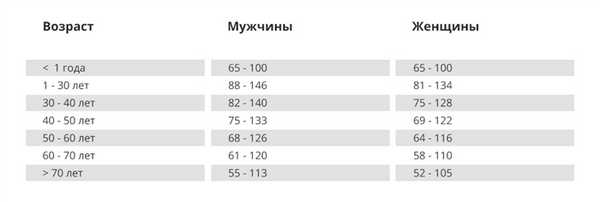
Точность результатов исследования во многом зависит от правильной подготовки. В связи с этим за несколько дней до начала сбора урины нужно исключить:
- сильные физические нагрузки;
- употребление алкогольных напитков, кофеина;
- прием диуретиков, препаратов с содержанием аскорбиновой кислоты.
Также стоит ограничить употребление мясных продуктов.
Какие заболевания позволяет выявить исследование?
- Исследование клубочковой фильтрации имеет важное практическое значение, так как при ряде почечных патологий (хронический гломерулонефрит, волчаночный нефрит, диабетический гломерулосклероз) снижение СКФ является наиболее ранним признаком начинающейся хронической почечной недостаточности.
- Высокие значения СКФ — признак нефротического синдрома, начала развития сахарного диабета, артериальной гипертензии.
- Также показатель может отклоняться от референтных значений по физиологическим причинам. Например, повышение СКФ наблюдается при избытке белков в рационе, приеме диуретиков, обильном употреблении жидкости; снижение — при обезвоживании, при бессолевой диете.
- Снижение канальцевой реабсорбции рано наступает у больных поликистозом почек, при гидронефрозе, пиелонефрите. При заболеваниях почек, сопровождающимися преимущественным поражением клубочков (гломерулонефрит и др.), канальцевая реабсорбция снижается значительно позже, чем клубочковая фильтрация.
Другие лабораторные методы обследования почек
Также для диагностики заболеваний почек применяют такие методы исследования, как анализ мочи на микроальбуминурию, проба Зимницкого, анализ мочи по Нечипоренко.
Анализ на микроальбуминурию проводится для определения наличия в моче альбуминов — простых растворимых в воде белков. При отсутствии заболеваний почек альбумин может попасть в мочу только в следовых количествах.
Повышенная концентрация вещества в моче наблюдается при диабетической, токсической, лекарственной нефропатии, гломерулонефрите, воспалительных процессах в почках. Также альбумин в моче повышается при непереносимости фруктозы, высоком артериальном давлении, некоторых аутоиммунных заболеваниях, сердечной недостаточности, тяжелой физической работе.
Микроальбуминурия может определяться как в утренней, так и в суточной моче. Референсные значения представлены ниже ⇓⇓⇓

Анализ мочи по Нечипоренко чаще всего назначается, если в общем анализе мочи обнаружены отклонения от референтных значений. Во время исследования определяется количество форменных элементов в 1 мл осадка мочи.
Проба Зимницкого позволяет оценить работу почек в динамике. Биоматериал собирается каждые три часа на протяжении суток.
Более подробную информацию об анализе мочи по Нечипоренко и пробе Зимницкого вы найдете в нашей статье.
Диагностика заболеваний почек - методы, физиология
Пальпация, перкуссия, аускультация почек до недавнего прошлого были незаменимыми, единственными методами в диагностике заболеваний почек. С момента внедрения в клиническую диагностику рентгеновского, позднее ультразвукового исследования эти методы несколько потеряли свое значение. Но в отсутствие рентгенологической, УЗИ аппаратуры при первичном осмотре врачом пациента, особенно в поликлинических условиях, физикальные методы являются незаменимыми. К сожалению, нельзя не отметить, что многие врачи не прибегают к физикальным методам обследования почек, уповают на лабораторную, инструментальную диагностику ввиду того, что не владеют в достаточной мере ими. Пальпация почек позволяет выявить поликистоз (двухстороннее увеличение почек), гидронефроз, опухоли (одностороннее увеличение почек), опущение почек. Пальпация почек затруднена, сложна для выполнения у тучных пациентов. Перкутировать почки у здоровых людей невозможно из-за особенностей их расположения и прикрытия спереди петлями кишечника. Перкуссия реберно-диафрагмального угла остается довольно информативным методом в выявлении пиелонефрита или других состояний с растяжением капсулы почек или лоханок (паранефральный абсцесс, камни почек, инфаркт почек).
Болезненность, связанную в воспалением почки, с болезненностью, вызванной - воспалением брюшной стенки, можно дифференцировать применяя тест давления большого пальца, нажимая большим пальцем руки на область реберно-диафрагмального угла. Этот метод является альтернативным методу поколачивания реберно-диафрагмального угла. Большое значение имеет метод поколачивания в зоне проекции почек. Если больной при поколачивании ощущает боль, то симптом расценивается как положительный (симптом Пастернацкого), который определяется при почечнокаменной болезни, паранефрите, воспалительном процессе в лоханках. Симптом может быть ложноположительным при миозите, радикулите, что снижает его диагностическую ценность.
Аускультация почек играет важную роль в диагностике сосудистой патологии почек, при которой приблизительно у 50 % больных выслушивается систолический шум спереди по горизонтальной линии, проходящей через пупок. Систолический шум в эпигастральной области, в области пупка в сочетании с асимметрией артериального давления на конечностях - важный признак стеноза почечной артерии.
Нами обследовано 97 больных с различными заболеваниями почек с целью оценки значимости физикальных методов в их диагностике. Чувствительность метода пальпации почки для выявления ее увеличения составил 18 %, в то время как УЗИ позволило вывить увеличение в 97%. Положительный симптом Пастернацкого и болезненность в реберно-диафрагмальном углу определялись у 83 % больных с клиническими признаками обострения хронического пиелонефрита. Систолические шумы при аускультации почечных артерий выслушивались у 65 % больных с сосудистой патологией почек.
Проведенное исследование позволило еще раз убедиться в важности таких методов обследования как определение симптома поколачивания, пальпаторной болезненности в реберно-диафрагмальном углу, достаточно высокой чувствительности и специфичности аускультации почек.
Диагностика болезней почек - это комплекс медицинских мероприятий по исследованию структуры и функции жизненно важного парного органа человека. В норме каждую минуту почки фильтруют один литр крови, удаляя отработанные продукты метаболизма. Участвуют в поддержании на постоянном уровне водно-солевого обмена, артериального давления, а также принимают участие в синтезе эритроцитов (вырабатывают эритропоэтин). Любое заболевание почек «выбивает из колеи» весь организм.
Причины
Причины заболеваний почек разнообразны:
- воздействие неблагоприятных факторов во внутриутробном периоде, приводящее к аномалиям развития;
- инфекционные агенты, которые в почечную ткань чаще всего попадают восходящим путем;
- снижение локального кровотока;
- аллергические реакции;
- нарушение метаболизма с образованием в почках конкрементов.
Уязвимость повышается при системных нарушениях, таких как:
- употребление избыточного количества соли и сахара;
- резкое похудение;
- увлечение пивом и энергетическими напитками;
- переохлаждение;
- перенесенный грипп, ОРВИ, ангина, скарлатина;
- чрезмерное употребление мяса и алкоголя;
- систематическое переедание, острая пряная пища;
- бесконтрольное длительное применение лекарств;
- некоторые производственные факторы - яды, химические соединения;
- задержка мочи вследствие мочекаменной болезни, опухолей.
Первые признаки
Первые признаки заболевания почек замечают, как правило, пациенты с хроническим течением воспаления, знакомые с симптоматикой. Это общий дискомфорт (легкая слабость, слабая головная боль, снижение трудоспособности, разбитость), а также субфебрильная (около 370С) температура тела. Поскольку проявления неспецифические, их часто путают с банальной простудой или переутомлением. Самая распространенная ошибка этого периода - пытаться лечиться самостоятельно. Возможно, самочувствие и улучшится, но ненадолго, при этом болезнь будет неуклонно продолжать свое прогрессивное течение.
Симптомы болезни
После первых неспецифических проявлений появляются характерные симптомы заболевания почек:

- учащенные позывы к мочеиспусканию, особенно в ночное время;
- болезненность при мочеиспускании;
- изменение количества мочи - уменьшение или увеличение;
- появление примесей - крови, слизи, гноя;
- присоединение неприятного запаха;
- повышение температуры тела, иногда до высоких цифр;
- повышение артериального давления, которое трудно снижается с помощью традиционных гипотензивных средств;
- отеки, особенно на лице и верхней половине туловища, позже может присоединяться отечность ног;
- поясничные боли;
- сухость во рту;
- шелушение кожи;
- сонливость и заторможенное состояние нервной системы.
Симптомы заболевания почек могут появляться одномоментно или поэтапно, что зависит от конкретной болезни. Так, при мочекаменной болезни ведущее проявление - боль в поясничной области. При пиелонефрите первым делом повышается температура тела и появляется дизурия - частое болезненное мочеиспускание, примеси в моче. При гломерулонефрите в симптоматике преобладает гематурия (моча становится грязно красного цвета), а вследствие хронического течения болезни и постепенного сморщивания почек уменьшается объем выделяемой мочи.
Врачи клиники «МедПросвет» имеют большой практический опыт и первым делом отграничивают воспалительные заболевания почек от других нозологических единиц. Для эффективного лечения необходимо с самого начала правильно определить, каким почечным заболеванием страдает пациент. Своевременно и точно установленный диагноз - залог целенаправленного и результативного лечения.
Диагностика
Диагностика заболеваний почек состоит из нескольких этапов:
- беседа с врачом для тщательного сбора анамнеза;
- объективный осмотр;
- лабораторные тесты;
- инструментальные исследования.
В первую очередь врачу необходимо дифференцировать острое заболевание от хронического процесса. Во время осмотра врач обращает внимание на цвет кожи, наличие и выраженность отеков, изменения почечной области (выпячивания, покраснения). При прощупывании определяются границы, подвижность и болезненность органа. Измерение артериального давления может дать дополнительные диагностические сведения.
Суммируя анамнестические данные и результаты осмотра, врач выставляет предварительный диагноз и назначает комплекс инструментальных и лабораторных обследований, которые направлены на его подтверждение.
Распространенные инструментальные исследования следующие:
- и мочевого пузыря;
- МРТ;
- КТ; ; - инструментальный осмотр внутренней поверхности мочевого пузыря, иногда с контрастом для исследования мочеточников;
- пункционная биопсия - выявляет ранние формы гломерулонефрита;
- осмотр глазного дна - для установления давности и тяжести артериальной гипертензии.
Анализы при заболеваниях почек имеют особое значение, поскольку по компонентам мочи и крови можно отслеживать как течение болезни, так и эффективность лечения.
Применяются следующие лабораторные методы диагностики заболеваний почек:
- - определяется лейкоцитоз, снижение количества тромбоцитов, повышенная скорость оседания эритроцитов;
- биохимический анализ крови - определяется уровень белковых фракций, креатинин, мочевина, электролиты, острофазные (воспалительные) белкии другие важные показатели;
- общий анализ мочи - оценивается цвет, запах, прозрачность, удельный вес, реакция, содержание белка, клеточных элементов, сахара, производных билирубина; - определяется количество форменных элементов в 1 мл;
- анализ по Зимницкому - определяется почечная способность к концентрации и выделению (измеряется плотность мочи);
- исследование скорости клубочковой фильтрации
- бактериальный посев мочи.
Лечение
Лечение преимущественно консервативное и всегда комплексное. Используются диетическое питание, оптимизация питьевого режима, медикаменты разных химических групп, травяные сборы и лекарства на растительной основе (как дополнение к базовой терапии).
Питание

Диета при болезнях почек - стол № 7 по Певзнеру. Основные принципы построения диеты - ограничение соли до 4 г в сутки, уменьшение количества животного белка до 100 г в сутки (протеиновая разгрузка), большое количество фруктов и овощей, отварные и запеченные блюда. Максимальное количество жидкости определяет врач.
Питьевой режим
Врач оценивает количество потребленной и выделенной жидкости, устанавливая по разнице, что происходит - жидкость накапливается (отеки) или избыточно выделяется (электролитная недостаточность). В зависимости от сохранности концентрационной способности устанавливается предельное количество суточной жидкости для потребления. Адекватный питьевой режим поддерживает постоянство внутренней среды организма.
Медикаменты
Различные методы исследования при заболеваниях почек способствуют установке правильного диагноза. На основании этого врач подбирает нужные группы лекарств:
- антибиотики различного химического состава;
- противовоспалительные средства;
- анальгетики (обезболивающие);
- жаропонижающие;
- спазмолитики;
- уросептики (обеззараживают мочевые пути);
- мочегонные (диуретики);
- литолитики (предназначены для растворения и выведения камней);
- гипотензивные (снижают артериальное давление).
Схему медикаментозного лечения, дозировку и длительность приема препаратов определяет лечащий врач.
Растительные средства
Используются в качестве дополнения к традиционным медикаментам, при этом к применению разрешены только аптечные препараты с изученной эффективностью. Это таблетки, драже, сиропы, травяные чаи, которые принимают не менее месяца. Особенность растительных средств в том, что их нужно принимать длительно, чтобы получить результат. Растительные средства проявляют антиоксидантное, противовоспалительное, уролитическое, мочегонное и другие действия. Травяные сборы доставляют в организм вещества, необходимые для поддержания длительной и полноценной ремиссии.
Профилактика

Профилактика болезней почек делится на первичную и вторичную. Первичная - это мероприятия, направленные на то, чтобы изначально предупредить развитие патологического процесса. К ним относятся правильное питание с достаточным количеством жидкости, нормализация массы тела, отказ от курения и ограничение алкоголя, защитные производственные средства, избегание переохлаждения.
Вторичная профилактика - это мероприятия, направленные на предупреждение обострения хронического процесса в почках и на предупреждение осложнений. Конкретный план индивидуальной вторичной профилактики разрабатывает врач. В различных ситуациях используются следующие меры:
- санация очага хронической инфекции - кариеса, тонзиллита;
- нормализация уровня глюкозы при сахарном диабете;
- снижение веса при ожирении;
- отказ от запрещенных продуктов - солений, копченостей, пряностей;
- ограничение алкоголя, отказ от курения, ограничение крепкого чая и кофе;
- преимущественно молочно-растительное питание;
- употребление достаточного количества чистой воды;
- исключение переохлаждений;
- посещение сауны с сухим теплом.
В клинике «МедПросвет» работают квалифицированные урологи, которые занимаются вопросами комплексной диагностики и лечения выявленных заболеваний почек. В центре имеется достаточная лабораторно-диагностическая база, помогающая врачам в установлении окончательного диагноза и контроле за эффективностью проводимой терапии. При появлении малейших подозрительных симптомов записывайтесь на консультацию к врачам клиники «МедПросвет»!
Показатели почек в биохимии

Биохимический анализ крови позволяет оценить работу почек. Специальные показатели отражают работу почечных клубочков и канальцев. На основании полученных результатов врачи устанавливают правильный диагноз и назначают лечение.
Когда определяют почечные показатели в биохимическом анализе крови?
Биохимические показатели почек рекомендуется определять в следующих случаях:
- учащенное мочеиспускание;
- 2 и более ночных мочеиспускания в условиях обычного питьевого режима;
- отеки, особенно на лице под нижними веками;
- повышенное артериальное давление;
- боли в суставах;
- судорожные подергивания мышц
Динамическая оценка показателей почек в биохимическом анализе крови проводится при следующих патологиях и состояниях:
- артериальная гипертензия;
- сахарный диабет и заболевания других эндокринных органов;
- подагра;
- патологии мочевыделительной системы;
- миастения;
- синдром сдавления мышц;
- травмы и ожоги;
- послеоперационный период;
- ожирение;
- длительное нахождение на строгой диете или голодание.
К тому же, показатели крови, отвечающие за почки, определяют при осложненном течении беременности — преэклампсия (повышенное давление в артериях, белок в моче) и плацентарная недостаточность.
Почечные показатели крови. Какие показатели указывают на заболевания почек?
Биохимические показатели работы почек включают в себя:
- креатинин;
- мочевина;
- мочевая кислота;
- креатинин в сыворотке (с определением скорости клубочковой фильтрации (СКФ)).
Нормальные показатели почек
Креатинин
Креатинин — это важный показатель крови при заболеваниях почек. Он является конечным продуктом азотистого обмена, а его концентрация напрямую зависит от объема мышечной ткани в организме. Поэтому физиологическая норма креатинина у женщин на порядок ниже, чем у мужчин. К тому же, больше, чем обычно, этого вещества содержится в плазме спортсменов.
По уровню креатинина в биохимическом анализе крови врачи могут выставить диагноз почечной недостаточности. Однако это не единственная причина, которая может привести к изменению этого параметра.
Повышенное содержание креатинина способно указывать на следующие состояния:
- длительное нахождение на диете;
- дегидратация вследствие недостаточного употребления жидкости;
- кровотечение во внутренние среды организма;
- разрушение мышц вследствие воспаления, сдавления
Дефицит креатинина часто встречается у вегетарианцев, у женщин в первой половине беременности и у пожилых людей.
Мочевина
Мочевина образуется в печени, а выводится почками. Поэтому по содержанию этого вещества можно делать выводы о состоянии этих двух органов. Повышенные показатели указывают на проблему почечного характера, которая может быть следствием:
- приема нефротоксичных препаратов;
- почечной недостаточности;
- дегидратации;
- бессолевой диеты.
Дефицит мочевины является признаком заболеваний печени. Уменьшается содержание этого вещества у беременных женщин и у людей, находящихся на безбелковой диете.
Мочевая кислота
Биохимический анализ крови для почек позволяет диагностировать подагру. В данном случае в плазме определяется повышенное содержание мочевой кислоты. Она образуется в печени вследствие распада пуринов и нуклеинов. Избыток мочевой кислоты приводит к образованию солей (уратов), которые начинают откладываться в суставах, вызывая безмикробное воспаление. У человека появляется боль, припухлость и покраснение в пораженной области.
Дефицит мочевой кислоты не имеет прогностического значения. В медицинской практике важно диагностировать избыточное содержание этого вещества в организме.
Где можно определить показатели работы почек?
В почечные пробы по биохимическому анализу крови можно провести в многопрофильном медицинском центре «МедПросвет». В нашем центре можно также проконсультироваться с квалифицированными урологами. Врачи расшифруют анализ и подберут оптимальную тактику лечения при наличии заболевания.
Сдать анализы крови можно без предварительной записи ежедневно:
Для получения результатов анализов по электронной почте необходимо оставить письменное согласие на отправку у администраторов медицинского центра.
Читайте также:
