Диастолический шум сердца при пороке. Методика выслушивания сердца - техника аускультации
Добавил пользователь Skiper Обновлено: 28.01.2026
Кардиология:
Аускультация сердца. Шумы при клапанных пороках сердца
Аускультация сердца остается наиболее широко используемым методом диагностики клапанных поражений.
Возникновение шумов происходит за счет воздействия следующих трех факторов:
1. Ускорение тока крови через нормальное или суженное отверстие клапана.
2. Ток крови через суженный или поврежденный сосуд в дилатированный сосуд или камеру сердца.
3. Регургитация крови через несостоятельный клапан.
Часто в образовании сердечных шумов принимает участие более одного из вышеперечисленных факторов. Однако в любом случае можно говорить о том, что шум — это результат возникновения турбулентного потока крови при протекании через слишком узкое для данного объема отверстие. Это положение верно и для стеноза, и для недостаточности клапана. В последнем случае неплотное смыкание створок также образует малое отверстие, через которое кровь протекает в обратном направлении в виде турбулентного потока.
Сердечные шумы не всегда имеют патологическое происхождение, но могут быть важным диагностическим признаком врожденных или приобретенных пороков сердца. Систолические шумы нередко говорят не о патологии сердца, а возникают при физиологическом токе крови через отверстие клапана. В других случаях сердечные шумы могут быть важным признаком заболевания сердца, особенно при бессимптомном течении порока (например, при аортальном стенозе). В этих случаях аускультация нередко может установить причину карди-альных симптомов.
В отличие от систолических шумов, диастолические почти всегда имеют патологическую основу и требуют дополнительного обследования больного, впрочем, как и все сердечные шумы.
Аускультация как традиционный метод оценки сердечных шумов основана на анализе цикла сердечного сокращения, анализе конфигурации, интенсивности звучания шума и его длительности. Время возникновения и прекращения шума, связанного с патологией сердца, зависит от фазы сердечных сокращений. Шум появляется тогда, когда в двух соседних камерах сердца возникает разница давления.
Важное значение имеют также другие звуковые феномены, выслушиваемые при аускультации сердца, а также локализация шума и его динамика во времени и при различных дополнительных приемах. Так, расщепление II тона во время вдоха и выдоха при выслушивании по левому краю грудины должно натолкнуть на предположение о дефекте межпредсердной перегородки. Систолический шум на аорте, возникающий во время вдоха и выдоха, может быть симптомом двухстворчатого аортального клапана.
Шум у левого края грудины на выдохе нередко является признаком стеноза клапана легочной артерии. Уменьшение интенсивности II тона до его полного исчезновения наблюдается при значительном поражении аортального клапана.
Дилатация ЛЖ, незвонкие хрипы в нижних отделах легких и голосистолический (пансистолический) шум на верхушке сердца свидетельствуют о тяжелой митральной регургитации. Медленное нарастание и снижение пульсовой волны у больного с грубым систолическим шумом в области II межреберья справа от грудины говорит о тяжелом аортальном стенозе. В то же время у пожил ых людей даже при тяжелом стенозе устья аорты типичный pulsus parvus et tardus может отсутствовать.
Положительный венный пульс, выявленный при осмотре шеи, может быть симптомом недостаточности трехстворчатого клапана, даже если отсутствует систолический шум.
При обследовании больных с сердечным шумом важную роль играет выявление специфических симптомов. Например, больные с систолическим шумом и такими симптомами, как обмороки, стенокардия, сердечная недостаточность, требуют более детального обследования, чем больные, у которых систолический шум является единственным симптомом.
Голосистолический шум возникает при токе крови в систолу из камеры сердца с высоким давлением в камеру с очень низким давлением, например, при митральной недостаточности, из левого желудочка в левое предсердие. При этом перепад давления между камерами сердца и регургитация сохраняются в течение всей систолы.
Среднесистолический шум (шум изгнания, чаще всего крещендо-декрещендо) возникает при токе крови через суженное отверстие выносящего тракта желудочков сердца при стенозе устья аорты или клапана легочной артерии. Шум возникает через короткое время после I тона, когда внутрижелудочковое давление возрастает до уровня, способного открыть измененный полулунный клапан. В дальнейшем по мере роста давления в желудочке громкость шума изгнания нарастает, а по мере снижения давления интенсивность шума уменьшается.
В норме, при неизмененных полулунных клапанах достаточно интенсивный систолический шум изгнания может возникать при значительном увеличении сердечного выброса вследствие тиреотоксикоза, анемии, беременности, наличия артериовенозной фистулы, при выбросе крови в расширенную аорту. Шумы изгнания могут возникать в результате клапанных, подклапанных и суправальвулярных стенозов.
Иногда среднесистолический шум, напоминающий шум изгнания, может возникать при митральной и трикуспидальной регургитации (ТР). В таких случаях истинный источник шума можно установить только с помощью эхокардиографии.
Ранние систолические шумы встречаются значительно реже. Они возникают немедленно после I тона и заканчиваются в середине систолы. Такая аускультативная симптоматика встречается при недостаточности трехстворчатого клапана и трикуспидальной регургитации в отсутствие легочной гипертензии (например, при инфекционном эндокардите трехстворчатого клапана) или при острой митральной регургитации (MP). Ранние систолические шумы могут также выслушиваться у больных с врожденным дефектом межжелудочковой перегородки.
Поздний систолический шум, особенно возникающий после систолического щелчка, чаще всего является аускультативным симптомом поздней систолической регургитации при пролапсе митрального клапана.
Протодиастолический шум недостаточности полулунных клапанов возникает в период ранней диастолы (сразу после протодиастолы) и начинается немедленно после II тона. Следует заметить, что при органическом пороке аортального клапана II тон значительно ослаблен вплоть до исчезновения. Этот шум выслушивается над клапаном и сопровождается падением давления в аорте или легочной артерии значительно ниже, чем диастолическое давление в норме. Шум аортальной регургитации может быть громким и занимает обычно более 2/3 диастолы. Протодиастолический шум недостаточности клапана легочной артерии, возникающей при легочной гипертензии, чаще всего носит функциональный характер и занимает менее 2/3 диастолы.
Диастолический шум стеноза атриовентрикулярного клапана (митрального или трехстворчатого) возникает в период раннего наполнения желудочка вследствие несоответствия уменьшенной площади стенозированного атриовентрикулярного отверстия объему крови, перетекающей из предсердия в желудочек. В настоящее время в литературе встречаются разные названия диастолического шума при митральном стенозе. С того времени, когда протодиастолу считали первой третью диастолы, некоторые авторы продолжают называть этот шум протодиастолическим.
В настоящее время, как сказано выше, под протодиастолой понимают время закрытия полулунных клапанов, и шум, начинающийся через некоторое время после окончания протодиастолы, не может быть протодиастолическим. В англоязычной литературе шум стеноза митрального клапана называют среднедиастолическим и ранним среднедиастолическим (middiastolic, early middiastolic). В России этот шум называют мезодиастолическим или ранним мезодиастолическим. Среднедиастолические шумы могут возникать и при относительных стенозах митрального клапана, например при очень выраженной митральной недостаточности.
Патологический шум в конце диастолы (пресистолический) возникает при митральном стенозе в последнюю фазу наполнения желудочка — в период систолы предсердий. Он непосредственно связан с сокращением предсердий и поэтому исчезает при фибрилляции предсердий. При синусовой тахикардии мезодиастолический и пресистолическии шумы сливаются в один диастолическии шум, характеризующийся пресистолическим усилением.
Во многих странах достаточно давно используют градацию интенсивности (громкости) шума по S. A. Levine.
Она удобна при написании истории болезни и в других случаях описания шума. Функциональные шумы в сердце чаще всего связаны с наличием большого объема крови в камерах сердца и хорошей сократимостью желудочков сердца. Чаще всего эти «невинные» шумы у детей и молодых людей выслушиваются в середине систолы и возникают в выносящих трактах левого и правого желудочков сердца.
59. Методика аускультации шумов сердца.
Шум с митрального клапана проводится в левую аксилярную область.
Шум аортального клапана проводится на шейные артерии(сонной артерии)
60. По каким параметрам характеризуются сердечные шумы?
При аускультации необходимо определить следующие характеристики шума:
1) отношение к фазе сердечной деятельности (к систоле или диастоле);
2) свойства (тембр, продолжительность, интенсивность);
3) локализацию, т. е.место лучшего выслушивания и направление проведения (иррадиацию).
Систолический шум появляется вместе с I тоном во время короткой паузы сердца; он совпадает с верхушечным толчком и пульсом сонной артерии.
Диастолический шум возникает после II тона во время длительной паузы сердца.
По тембру шумы могут быть мягкими, дующими или, наоборот, грубыми, скребущими, пилящими; иногда выслушиваются музыкальные шумы.
По продолжительности различают короткие и длинные шумы, по громкости — тихие и громкие.
При этом отмечают изменение громкости, или интенсивности, шума в течение определенной фазы сердечной деятельности. Интенсивность шума может постепенно уменьшаться (убывающий шум) или увеличиваться (нарастающий шум). Чаще выслушиваются убывающие шумы.
Локализация шума соответствует месту наилучшего выслушивания того клапана, в области которого этот шум образовался; лишь в некоторых случаях шумы лучше выслушиваются в отдалении от места возникновения при условии их хорошей проводимости. Шумы хорошо проводятся по направлению тока крови; они лучше выслушиваются в той области, где сердце ближе прилежит к грудной клетке и где оно не прикрыто легкими.
62. Отличие функциональных сердечных шумов от органических.
По причине возникновения шумы делят на органические (могут возникать при анатомических изменениях в строении клапанов сердца) и функциональные (появляются при нарушении функции неизмененных клапанов).
Органические встречаются нна фоне других признаков сердечно сосудистой патологии. Они могут быть как систолическими так и диастолическими, они громче и грубее функциональных, более продолжительные. Часто проводятся в другие области не исчезают при изменении положения тела, глубоком дыхании и могут усиливаться при физической нагрузке.
В отличие от органических функциональные шумы определяются обычно при отсутствии признаков поражения клапанов сердца и миокарда. Как правило они систолические, выслушиваются на верхушке сердца или на легочной артерии. Функциональные шумы обычно нежные, дующие, не громкие, короткие, не проводятся за пределы области сердца.Эти шумы могут исчезать при изменении положения тела, физической нагрузке, глубоком дыхании.
Шумы сердца. Учебное пособие для студентов
Heart murmurs. Textbook for students / V.N. Oslopov, Yu.V. Oslopova, E.V. Khazova. — N. Novgorod: Publishing House «Remedium Volga Region», 2019. — 160 p.
Authors:
V.N. Oslopov — PhD, Professor, Department of Propaedeutics of Internal Medicine named after Professor S.S. Zimnitsky Kazan State Medical University of the Ministry of Health of Russia.
Yu.V. Oslopova — PhD, Associate Professor, Departmen of the Fundamentals of Clinical Medicine, Institute of Fundamental Medicine and Biology, Kazan Federal University of Volga Federal University.
E.V. Khazova — PhD, Associate Professor, Department of Propaedeutics of Internal Medicine named after Professor S.S. Zimnitsky Kazan State Medical University of the Ministry of Health of Russia.
Reviewers:
Yu.V. Schukin — PhD, Professor, Head of the Department of Propaedeutic Therapy, Samara State Medical University, Ministry of Health of Russia, Honored Worker of Higher Education of the Russian Federation
I.I. Shaposhnik — PhD, Professor, Head of the Department of Propaedeutics of Internal Diseases South Ural State Medical University of the Ministry of Health of Russia
The manual contains new knowledge on the diagnosis of diseases of internal organs, namely the heart, from the perspective of studying one of the most difficult physical methods — auscultation of the heart, and in it — heart murmurs.
The publication fully discloses a problem called «Heart murmurs.» The manual outlines theoretical issues related to the origin of heart murmurs, gives a classic and modern interpretation with the use of the concept of «Harp Eola». All necessary characteristics of heart murmurs are analyzed in detail. By the example of heart defects (acquired and congenital), the significance of auscultation of the heart is demonstrated when a doctor, having presented an auscultatory picture and heart murmurs in it, can make a diagnosis directly at the patient’s bedside, thereby preserving the current academism of healing.
The manual «Heart murmurs» is well illustrated, contains original drawings, as well as phonocardiographic images of heart murmurs necessary for the didactic process. As an additional explanation of the pathogenesis of heart murmurs, several echocardiographic images are also presented.
Author’s drawings were made by the artist — student of KSMU A.L. Hanafieva.
The manual was compiled in accordance with the Federal state requirements for the educational program of higher education of the Federal State Educational Standard of Higher Education on 31.05.01 «General Medicine», 31.05.02 «Pediatrics», 32.05.01 «Medical and preventive care» and the work program for the discipline «Propaedeutics of internal diseases «and is intended for students.
DOI 10.21145/978−5−906125−70−5_2019
Авторы:
В.Н. Ослопов — докт. мед. наук, профессор кафедры пропедевтики внутренних болезней имени профессора С.С. Зимницкого ФГБОУ ВО Казанский ГМУ Минздрава России
Ю.В. Ослопова — канд. мед. наук, доцент кафедры фундаментальных основ клинической медицины Института фундаментальной медицины и биологии ФГАОУ ВО «Казанский (Приволжский) федеральный университет»
Е.В. Хазова — канд. мед. наук, доцент кафедры пропедевтики внутренних болезней имени профессора С.С. Зимницкого ФГБОУ ВО Казанский ГМУ Минздрава России
Рецензенты:
Ю.В. Щукин — докт. мед. наук, профессор, заведующий кафедрой пропедевтической терапии ФГБОУ ВО «Самарский государственный медицинский университет» Минздрава России, Заслуженный работник высшей школы РФ
И.И. Шапошник — докт. мед. наук, профессор, заведующий кафедрой пропедевтики внутренних болезней ФГБОУ ВО «Южно-Уральский государственный медицинский университет» Минздрава России
Учебное пособие содержит новые знания по диагностике заболеваний внутренних органов, а именно сердца, с позиции изучения одного из самых сложных физикальных приёмов — аускультации сердца, а в ней — шумов сердца.
Издание в полной мере раскрывает проблему, называемую «Шумы сердца». В пособии излагаются теоретические вопросы, связанные с происхождением шумов сердца, даётся классическая и современная трактовка с привлечением понятия «Арфа Эола». Подробно разбираются все необходимые характеристики шумов сердца. На примере пороков сердца (приобретённых и врождённых) демонстрируется значимость аускультации сердца, когда врач, представив аускультативную картину и в ней шумы сердца, может поставить диагноз непосредственно у постели пациента, сохраняя тем самым утрачиваемый в настоящее время академизм врачевания.
Пособие «Шумы сердца» хорошо иллюстрировано, содержит оригинальные рисунки, а также необходимые для дидактического процесса фонокардиографические изображения шумов сердца. В качестве дополнительного пояснения патогенеза шумов сердца представлено также несколько эхокардиографических изображений.
Авторские рисунки выполнены художником-студенткой КГМУ А.Л. Ханафиевой.
Учебное пособие составлено в соответствии с Федеральными государственными требованиями к образовательной программе высшего образования ФГОС ВО по 31.05.01 «Лечебное дело», 31.05.02 «Педиатрия», 32.05.01 «Медико-профилактическое дело» и рабочей программой по дисциплине «Пропедевтика внутренних болезней» и предназначено для студентов.
Норильская межрайонная детская больница
Краевое государственное бюджетное учреждение здравоохранения
Аускультация сердца. Общие вопросы
Инструменты для аускультации: в настоящее время жесткие стетоскопы практически не используются. Получили широкое распространение инструменты с гибкими трубками, проводящими звук. Чаще всего имеется две головки, одна с мембраной (фонендоскоп), другая без неё (стетоскоп). Недостатком большинства инструментов является отсутствие удлинённой воронки небольшого диаметра, которая позволяет проводить аускультацию у истощённых пациентов, особенно в надключичных ямках. С помощью стетоскопической головки большого диаметра лучше выслушиваются низкие звуки. С помощью головок с мембраной лучше выслушиваются более высокие звуки, которые усиливаются инструментом. Чем меньше диаметр мембраны, тем лучше выслушиваются более высокие звуки. Такие инструменты дают возможность выявлять слабые высокие шумы, например, в ранней стадии аортальной недостаточности. Чем дольше врач пользуется одним и тем же инструментом, тем легче ему удается выслушивать звуки, возникающие при работе сердца, тем меньше ему мешают побочные звуки, неизбежно сопровождающие аускультацию. Условия аускультации сердца в основном те же, что и при аускультации вообще. К ним относятся:
- тишина в помещении,
- условия комфорта (обнаженный до пояса пациент не должен дрожать от холода, т.к. дрожание создает шумовой фон, часто в виде гула, мешающий оценке тонов и шумов, обусловленных работой сердца),
- постоянный инструмент и обязательное выслушивание во всех точках стетоскопом и фонендоскопом,
- сухие теплые руки врача и теплая головка инструмента,
- четко сформулированные задачи аускультации,
- владение техникой аускультации и знаниями, позволяющими оценить аускультативную картину.
Положение пациента. Если позволяет состояние пациента, аускультацию нужно проводить как в положении стоя, так и лежа на спине. Другие положения (в пол-оборота на левом или правом боку, сидя или стоя с наклоном вперед, с поднятыми вверх руками, лёжа на животе с приподнятой грудной клеткой) используются при подозрении на определенную патологию. Дыхание пациента при аускультации сердца зависит от поставленной задачи. Для дифференцировки дыхательных и сердечных шумов следует выслушивать сердце после глубокого вдоха и следующего за ним не очень глубокого выдоха с последующей задержкой дыхания. Очень глубокий выдох может вызвать дрожание мышц грудной клетки, что создает дополнительный мешающий шум. Шумы, возникающие в лёгочной артерии и шум трикуспидальной недостаточности, наоборот, лучше оценивать во время вдоха. Задачи, которые решает врач при аускультации сердца:
- оценка регулярности сердечной деятельности,
- оценка тонов по основным параметрам; если они изменены, то как;
- имеются ли шумы, обусловленные работой сердца,
- характеристика выявленных шумов.
После этого врач делает выводы о норме или патологии с учетом всех симптомов выявленных другими методами.
Точки и зоны аускультации сердца
Точки аускультации сердца. Для оценки тонов сердца достаточно трёх точек: 1 - верхушка сердца для оценки первого тона, т.к. он образуется в левом желудочке, а верхушка его ближе всего прилежит к грудной стенке; 2 - II межреберье справа у края грудины (оценивается аортальный компонент второго тона); 3 - II межреберье слева у края грудины (оценивается пульмональный компонент второго тона или суммарный второй тон). Другие описанные «точки аускультации сердца» имеют историческое значение; они были предложены «для аускультации клапанов», когда считалось, что тоны обусловлены «хлопаньем клапанов» во время их закрытия. В настоящее время, когда механизм образования тонов уточнен, и оказалось, что они возникают при колебании кардиогемических систем, потеряла всякий смысл необходимость объяснять, почему «точки аускультации клапанов» не совпадают с их проекцией на поверхность грудной клетки. В отношении шумов сердца и раньше было ясно, что места наилучшего их выслушивания не совпадают со стандартными точками аускультации. Все это послужило основанием для создания учения о зонах аускультации сердца. А. Луизада предложил выделить на передней грудной стенке шесть зон и назвал их соответственно с полостями сердца и сосудами, в которых образуются звуки (тоны и шумы). Кроме них очерчены три зоны на спине для выслушивания шумов в аорте, легочной артерии и левом предсердии. Зоны аускультации сердца по А. Луизаде
Передние зоны.
1. Зона левого желудочка расположена вокруг и выше верхушечного толчка - до III межреберья вверх и до передней подмышечной линии латерально. Зона смещается вниз и влево при увеличении левого желудочка, латерально и иногда вверх - при увеличении правого желудочка. В этой зоне лучше всего выслушивается первый тон, нормальный и патологический третий тон, четвертый тон и тон открытия митрального клапана. Последний наиболее громок в III межреберье слева от грудины. В эту зону хорошо проводится аортальный компонент второго тона и плохо - легочный. В этой зоне хорошо слышны шумы: аортальной недостаточности и митрального стеноза, интенсивный шум аортального стеноза и шум митральной недостаточности. Последний может проводиться в зону левого предсердия на груди и спине (задняя левопредсердная зона). 2. Зона правого желудочка занимает нижнюю часть грудины и распространяется в обе стороны в IV-V межреберьях. При увеличении правого желудочка она распространяется влево до точки максимального толчка. При увеличении левого желудочка ее граница проходит у края грудины. В этой зоне хорошо выслушиваются: легочный компонент второго тона при легочной гипертензии (в норме он здесь выслушивается плохо), щелчок открытия трехстворчатого клапана, третий и четвертый тоны, возникающие в правом желудочке, систолический и диастолический шумы трикуспидальных пороков, грубый систолический шум дефекта межжелудочковой перегородки. Шумы пороков легочного ствола могут проводиться в эту область, но лучше слышны в зоне легочной артерии. 3. Зона левого предсердия - III-IV межреберья слева от грудины. Ширина зоны зависит от размеров предсердия. При митральной недостаточности она опускается в V межреберье. В этой области хорошо выслушиваются тон открытия митрального клапана и шум митральной недостаточности. 4. Зона правого предсердия - справа и выше зоны правого желудочка. В ней может хорошо выслушиваться систолический шум трикуспидальной недостаточности. 5. Аортальная зона занимает большую область от III межреберья слева до правой ключицы и выше. В ней хорошо выслушивается аортальный компонент второго тона (чаще он более интенсивен в III межреберье слева, что фиксирует ФКГ, но ухом может определяться громче во II межреберье справа), шумы аортальных пороков (стеноза и недостаточности), систолический шум при незаращении артериального протока. Здесь может выслушиваться поздний систолический шум коарктации аорты. 6. Зона легочной артерии - от I до III межреберья слева у грудины. Наружная граница может быть очень далеко от края грудины (при аневризме легочной артерии - до борозды между левым плечом и грудью). В этой области хорошо выслушивается компонент IIP, шумы пульмональных стеноза и недостаточности, шум незаращенного артериального протока. Здесь же хорошо слышны анемические шумы и различные невинные шумы у детей. При увеличении размеров отдельных камер сердца размер и локализация зон аускультации изменяются.
Задние зоны
1. Зона нисходящей грудной аорты расположена вдоль позвоночника над ним и слева от него на уровне II-Х грудных позвонков. Здесь выслушивается шум коарктации аорты. 2. Задняя зона легочной артерии - в обе стороны от позвоночника на уровне IV—VII позвонков. Хорошо выслушивается шум клапанного стеноза легочного ствола и стенотические шумы легочных артерий. 3. Задняя левопредсердная зона - слева от позвоночника на уровне VI-VII грудных позвонков. Здесь часто выслушивается шум митральной недостаточности, если он грубый, а левое предсердие резко расширено. Как видно на рисунках зон аускультации по А.Луизаде они все имеют небольшой общий участок слева от грудины.
Аускультация сердца: суть обследования, норма и патология, проведение
Аускультация - это метод обследования пациента, основанный на выслушивании звуковых колебаний, создаваемых работой того или иного органа. Услышать подобные звуки возможно с помощью специальных инструментов, прототипы которых известны еще с глубокой древности. Они называются стетоскоп и стетофонендоскоп. Принцип их работы основывается на проведении звуковой волны до органа слуха врача.
Преимущества и недостатки метода
Аускультация сердца является ценным методом обследования пациента еще на догоспитальном этапе, когда нет возможности выполнить лабораторно-инструментальные исследования. Методика не требует специальной аппаратуры и позволяет предположить предварительный диагноз, основываясь только на знаниях и клиническом опыте врача.
Однако, разумеется, основываться только лишь на данных аускультации при постановке диагноза нельзя. Каждый пациент с подозрением на кардиологическую патологию по данным аускультации должен дообследоваться с помощью лабораторно-инструментальных методов в обязательном порядке. То есть аускультация помогает только предположить, но ни в коем случае не подтвердить или исключить диагноз.
Когда проводится аускультация сердца?
Аускультация сердца проводится каждому пациенту любого возраста при первичном осмотре врача терапевта, педиатра, кардиолога, аритмолога, пульмонолога или врача иного терапевтического профиля. Кроме этого, аускультация проводится кардиохирургом, торакальным (грудным) хирургом или анестезиологом перед оперативными вмешательствами.
Также “выслушивать” сердце должны уметь врачи и фельдшеры скорой медицинской помощи при первичном осмотре больного.
Аускультация может быть информативна при таких заболеваниях, как:
- . Звуковые феномены заключаются в наличии шумов и дополнительных тонов, возникновение которых обусловлено грубыми нарушениями гемодинамики (продвижения крови) внутри сердечных камер. (воспаление околосердечной сумки). При сухом перикардите выслушивается шум трения перикарда, обусловленный трением воспаленных перикардиальных листков между собой, а при выпотном - ослабление и глухость сердечных тонов. и проводимости по сердцу характеризуются изменениями частоты сердечных сокращений в минуту. (бак. эндокардит) сопровождается шумами и тонами, характерными для пороков сердца вследствие воспалительных изменений клапанов сердца.
Как проводится исследование?
Алгоритм аускультации сердца заключается в следующем. Врач при благоприятных условиях в кабинете (хорошее освещение, относительная тишина) должен провести предварительный опрос и осмотр пациента, попросив его раздеться и освободить грудную клетку. Далее с помощью фонендоскопа или стетоскопа после аускультации легочных полей врач определяет точки выслушивания сердца. При этом он интерпретирует полученные звуковые эффекты.
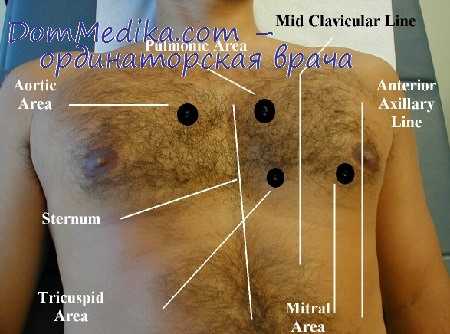
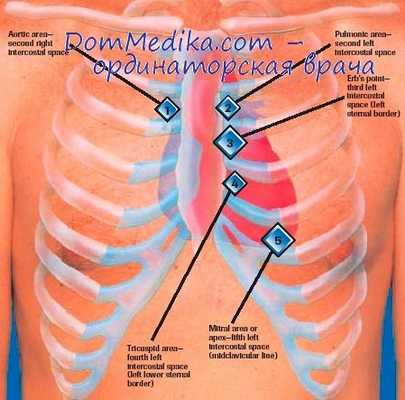
Точки аускультации сердца определяются положением клапанов в сердечных камерах и проецируются на переднюю поверхность грудной клетки и определяются по межреберьям справа и слева от грудины.
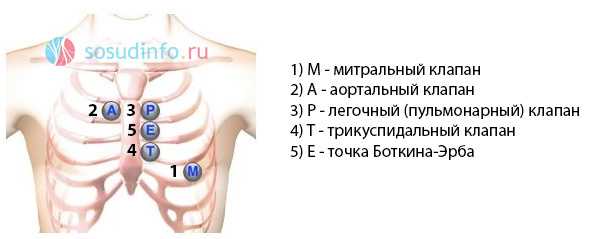
Так, проекция митрального клапана (1 точка) определяется в пятом межреберном промежутке под левым соском (Mitral valve, “М” на рисунке). Для его выслушивания у женщин необходимо попросить пациентку придержать левую молочную железу рукой.
Следующей выслушивается точка проекции аортального клапана (2 точка) , который проецируется во второй межреберный промежуток от правого края грудины (Aortic valve, “А” на рисунке). На этом этапе врач обращает внимание на двухтональность сердечных сокращений.
Затем фонендоскоп устанавливается в точку проекции клапана легочной артерии (3 точка) во втором межреберном промежутке ближе к левому краю грудины (Pulmonis valve, “Р” на рисунке).
Четвертым этапом аускультации является точка выслушивания трикуспидального, или трехстворчатого клапана (4 точка) - на уровне четвертого ребра ближе к правому краю грудины, а также у основания мечевидного отростка (Trikuspid valve, “Т” на рисунке).
Заключительным этапом аускультации является выслушивание зоны Боткина-Эрба (5 точка, “Е” на рисунке), которая дополнительно отражает звуковое проведение из аортального клапана. Данная зона располагается в третьем межреберном промежутке от левого края грудины.
Выслушивание каждой области должно осуществляться с задержкой дыхания на несколько секунд после глубокого вдоха и выдоха. Также аускультация может проводиться как в положении лежа, так сидя и стоя, с наклоном туловища вперед и без.
Расшифровка результатов
Нормальные звуковые эффекты при аускультации сердца заключаются в наличии двух тонов, которые соответствуют поочередному сокращению предсердий и желудочков. Также в норме должны отсутствовать шумы и патологические сердечные ритмы (ритм перепела, ритм галопа).
Шумы представляют собой звуки, которые появляются при патологическом поражении клапанов - грубые при стенозе (рубцовом сужении) клапана и мягкие, дующие при недостаточности (неполном смыкании створок) клапана. И в первом, и во втором случае шум обусловлен неправильным током крови через суженное или, наоборот, расширенное клапанное кольцо.
примеры типичных шумов при патологии и распределение их по тонам (1-4)
Так, например, при стенозе митрального клапана будет выслушиваться диастолический шум (между 11 и 1 тонами) под левым соском, а систолический шум (между 1 и 11 тонами) в этой же точке характерен для недостаточности митрального клапана. При стенозе аортального клапана выслушивается систолический шум во втором межреберье справа, а при недостаточности аортального клапана - диастолический шум в точке Боткина-Эрба.
Патологические ритмы в сердце заключаются в возникновении звуков между двумя основными тонами, которые в целом дают специфические созвучия. Например, при пороках сердца выслушиваются ритм галопа и ритм перепела.
Таблица: распространенные явления, регистрируемые с помощью аускультации

Аускультация сердца у детей
Выслушивание сердца у маленьких пациентов мало чем отличаются от такового у взрослых. Аускультация осуществляется в той же последовательности и по тем же точкам проекции клапанов. Различается лишь интерпретация услышанных звуковых эффектов. Так, например, для сердечных сокращений новорожденного ребенка характерно отсутствие пауз между каждым сердечным сокращением, и стук сердца выслушивается не в привычном всем ритме, а напоминает равномерные удары маятника. Для всякого взрослого пациента и для ребенка в возрасте старше двух недель такой сердечный ритм, называемый эмбриокардией, является признаком патологии - миокардита, шока, агонального состояния.
Кроме этого, у детей, особенно в возрасте старше двух лет, наблюдается акцент второго тона на легочной артерии. Это не является патологией в том случае, если при аускультации отсутствуют систолические и диастолические шумы.
Последние могут наблюдаться у детей раннего возраста (до трех лет) при врожденных пороках развития, а у детей старше трехлетнего возраста - при ревматических болезнях сердца. В подростковом периоде тоже могут выслушиваться шумы в точках проекции клапанов, но в основном они обусловлены функциональной перестройкой организма, а не органическим поражением сердца.
В заключение следует отметить, что не всегда нормальная аускультативная картина при выслушивании сердца свидетельствует о том, что у пациента все в норме. Это обусловлено отсутствием шумов в сердце при некоторых видах патологии. Поэтому при малейших жалобах со стороны сердечно-сосудистой системы у пациента желательно выполнить ЭКГ и УЗИ сердца, особенно в том случае, если речь идет о детях.
Видео: обучающий фильм по аускультации сердца
Видео: аускультации сердца и основные тоны
Читайте также:
- Механизм развития Ку-лихорадки. Клиника Ку-риккетсиоза
- Бронхит от раздражения. Бактериальный бронхит. Бронхит при эмфиземе легких.
- Веретеноклеточная онкоцитома на КТ, МРТ головного мозга
- Трансплантат-против-хозяина. Диагностика болезни трансплантат-против-хозяина
- Микроаэрофильные грамотрицательные бактерии. Микроаэрофилы. Семейство Campylobacteriaceae. Кампилобактерии. Кампилобактеры. Виды кампилобактер.
