Динамичность легочного парагонимоза. Инфильтрация легких при парагонимозе
Добавил пользователь Владимир З. Обновлено: 28.01.2026
Факультетская хирургическая клиника им. Н.Н. Бурденко Московской медицинской академии им. И.М. Сеченова
Впервые выявленные очаговые образования легких малого размера (до 2 см в диаметре). Динамическое наблюдение или операция?
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2016;(10): 57‑60
Введение. Патологические образования легких малого размера (до 2 см) в подавляющем большинстве случаев выявляются при проведении компьютерной томографии грудной клетки, выполняемой по различным причинам. Обнаруженные при таком обследовании очаговые образования в легочной ткани нередко остаются без внимания специалистов, что порой влечет за собой неутешительные результаты лечения данной категории больных. Угрожающим фактором в диагностике опухолей легких малого диаметра является их бессимптомность. Цель. Разработать алгоритм лечения у больных с выявленными образованиями легких до 2 см в диаметре. Материал и методы. Работа основана на результатах обследования и лечения 110 больных с патологическими образованиями легких малого диаметра, находившихся в Клинике факультетской хирургии им. Н.Н. Бурденко с 1997 по 2013 г. Всем пациентам были выполнены операции удаления участков легочной ткани из различных операционных доступов: 44 видеоторакоскопические резекции легкого, 43 миниторакотомии с видео сопровождением, 23 миниторакотомии. Результаты. У 25 пациентов был выявлен рак легкого, у 38 - доброкачественные опухоли (гамартомы и туберкуломы), у 10 больных - диссеминированный туберкулез, что потребовало незамедлительного лечения в специализированных стационарах. Вывод. При малых размерах образований (от 0,5 до 2 см) показано удаление их без морфологического подтверждения диагноза до операции. Оптимальный оперативный доступ для хирургического лечения пациентов с опухолями легких малого размера следует выбирать в зависимости от диаметра и количества патологических образований. При единичной опухоли легкого размером менее 0,5 см, впервые выявленной при компьютерной томографии, наиболее целесообразной тактикой будет динамическое наблюдение больного и проведение контрольной компьютерной томографии через 3-6-12 мес.
Одиночный очаг в легких (ООЛ) определяют как локальный участок уплотнения легочной ткани округлой или близкой к ней формы диаметром до 3 см [15]. Это международное определение отличается от традиционного отечественного представления о легочных очагах, источником которого является фтизиатрическая практика (в классификации туберкулеза легких размер очагов не превышает 1 см, а уплотнения большего размера определяются как инфильтраты, туберкуломы и другие виды изменений) [14, 15].
Патологические образования легких малого размера (до 2 см) в большинстве случаев выявляются при проведении компьютерной томографии грудной клетки, выполняемой по различным причинам [10, 11, 14, 16-18].
Некоторые характеристики объемных образований при КТ позволяют судить об их характере - доброкачественное или злокачественное, однако они не являются определяющими при постановке диагноза [19]. Также о характере образования можно судить по скорости его роста [20].
Между тем по результатам одного КТ-исследования часто трудно провести дифференциальную диагностику, требуются повторные исследования в динамике. При воспалительном процессе очаги исчезают через 1-2 мес. В случае атипичной железистой гиперплазии очаги не изменяются в течение нескольких лет. При аденокарциноме можно заметить увеличение размера и/или усиление плотности, а также сосудистую конвергенцию [11, 12].
Обнаруженные при таком обследовании очаговые образования в легочной ткани нередко остаются без внимания специалистов, что порой влечет за собой неутешительные результаты лечения этой категории больных.
Трудности точной диагностики очаговых образований легких хорошо известны - дифференциальную диагностику чаще всего приходится проводить между периферическим раком, доброкачественной опухолью (гамартохондрома и др.), туберкуломой, саркоидозом, метастатическими поражениями легкого [1-4, 6, 7, 10, 12].
По мнению С.В. Миллер и соавт. [8], диагностическая торакотомия является завершающим методом комплексного обследования больных с округлыми образованиями легких небольшого размера и обеспечивает действительно раннюю диагностику и своевременное хирургическое лечение. Следовательно, радикальное хирургическое вмешательство, предпринятое при округлом образовании в легком, генез которого неясен, является методом, позволяющим провести морфологическую верификацию ранней стадии злокачественной опухоли и выполнить органосохраняющую операцию.
Другие авторы считают, что в настоящее время не существует единого подхода к определению характера очаговых образований легких. Очевидно, что при высоком риске злокачественной опухоли оптимальный подход заключается в возможно более ранней морфологической верификации диагноза. В случае низкого риска злокачественного процесса более рационально проводить динамическое наблюдение [11].
Результатом этих действий может быть выделение группы пациентов с очевидно доброкачественным процессом, о чем свидетельствуют отсутствие динамики роста очага на протяжении 2 и более лет, наличие «доброкачественных» обызвествлений, включений жира (гамартома) или жидкости (киста) в очаге по данным КТ. В такой ситуации необходимо только наблюдение. Сюда же относятся случаи артериовенозных мальформаций и других сосудистых изменений, а также воспалительные процессы в легких (округлый туберкулезный инфильтрат, туберкулома, мицетома и др.), требующие специфического лечения [5, 9, 13].
Второй возможный результат - обнаружение признаков злокачественного процесса (очаг диаметром более 1 см с лучистыми неровными контурами, очаги по типу матового стекла и смешанного солидного типа, которые должны расцениваться как потенциально злокачественные), при которых необходима морфологическая верификация в условиях специализированного лечебного учреждения [12].
Ежегодно в России раком легкого заболевают свыше 63 тыс. человек, в том числе свыше 53 тыс. мужчин. У более 20 тыс. пациентов (34,2%) рак легкого выявляется в IV стадии, поэтому задача обнаружения злокачественных опухолей легких на ранних стадиях их развития чрезвычайно актуальна [2, 7, 8].
Угрожающим фактором при диагностике опухолей легких малого диаметра является их бессимптомность. Отсутствие жалоб, скудная клиническая картина заболевания, сложности с профилактикой и первичным выявлением очагов делают проблему образований легких до 2 см в диаметре актуальной для научных изысканий и практически значимой для сохранения здоровья и нередко жизни пациентов.
Материал и методы
Работа основана на результатах обследования и лечения 110 больных с патологическими образованиями легких малого диаметра, находившихся в Клинике факультетской хирургии им. Н.Н. Бурденко с 1997 по 2013 г. Мужчин было 63, женщин - 47. Возраст больных находился в пределах 19-74 лет.
У всех больных при рентгенологическом исследовании, включая компьютерную томографию, были впервые выявлены очаговые образования в легких размером от 0,5 до 2 см. Всем пациентам были выполнены операции удаления участков легочной ткани с опухолью из различных доступов: 44 видеоторакоскопические резекции легкого, 43 миниторакотомии с видеосопровождением, 23 миниторакотомии. Окончательный диагноз формулировали после планового гистологического исследования удаленного патологического образования легкого. Летальных исходов не было.
Все больные были разделены на группы в зависимости от размера очагового образования: 1-ю группу (диаметр ООЛ 0,5-1; рис. 1) составили 9 мужчин и 14 женщин, 2-ю группу (диаметр ООЛ 1-2 см; рис. 2) - 30 мужчин и 13 женщин, 3-ю группу (множественные ООЛ; рис. 3) - 27 мужчин и 17 женщин.
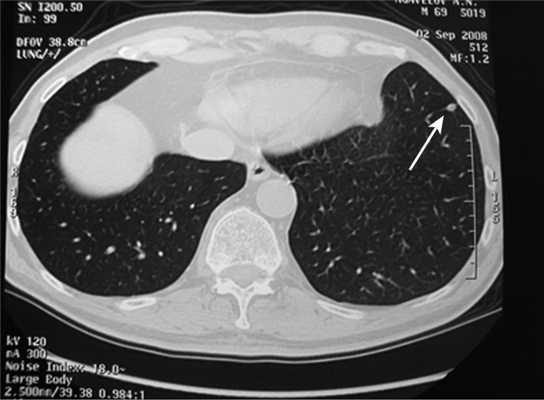
Рис. 1. Компьютерная томограмма груди пациента 1-й группы
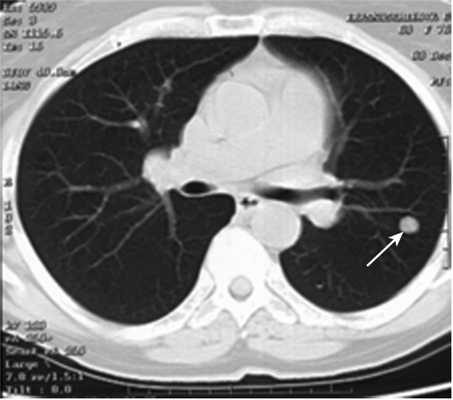
Рис. 2. Компьютерная томограмма груди пациента 2-й группы.
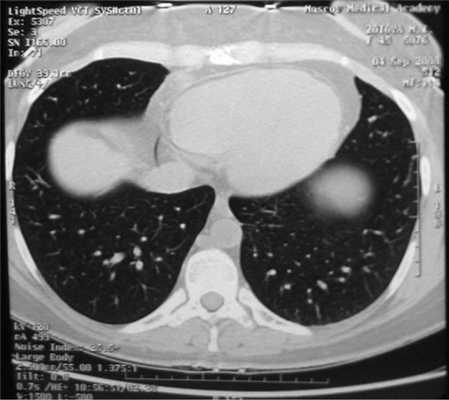
Рис. 3. Компьютерная томограмма груди пациента 3-й группы.
Результаты и обсуждение
Больные 1-й группыбыли оперированы из миниторакотомного доступа, 2-й - из миниторакотомного доступа с видеоподдержкой, 3-й - из видеоторакоскопического доступа. Результаты гистологического исследования удаленных патологических образований представлены в таблице.
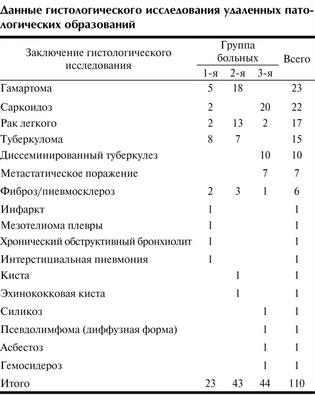
Данные гистологического исследования удаленных патологических образований
Очевидно, что в настоящее время остается нерешенным вопрос о показаниях и противопоказаниях к оперативному удалению одиночных образований легких размером от 0,5 до 1 см, диагностические алгоритмы у подобных пациентов также сформулированы нечетко. По нашим данным, злокачественное поражение легких и плевры в этой группе было диагностировано у 3 (13%) пациентов, доброкачественные опухоли - у 5 (21,7%).
Во 2-й группе у 13 пациентов был выявлен рак легкого. Доброкачественные опухоли (гамартомы) легкого имелись у 18 больных, у 7 пациентов была диагностирована туберкулома. Таким образом, в этой группе частота злокачественных и доброкачественных опухолей вместе с туберкуломами составила 88,4%.
У 9 (20,4%) пациентов 3-й группы были выявлены злокачественные поражения легких, у 10 (22,7%) - диссеминированный туберкулез, у 20 (45,5%) - саркоидоз, что потребовало незамедлительного лечения в специализированных стационарах.
Таким образом, диагностический алгоритм исследований у больных с впервые выявленными периферическими образованиями легких определяют данные мультиспиральной компьютерной томографии. При малом размере образований (от 0,5 до 2 см) показано их удаление без морфологического подтверждения диагноза до операции. Оптимальный оперативный доступ для хирургического лечения пациентов с опухолями легких малого размера следует выбирать в зависимости от диаметра и количества патологических образований. При единичной опухоли легкого размером менее 0,5 см, впервые выявленной при компьютерной томографии, наиболее целесообразной тактикой будет динамическое наблюдение больного и проведение контрольной компьютерной томографии через 3, 6, 12 мес.
Динамичность легочного парагонимоза. Инфильтрация легких при парагонимозе
ГБОУ ВПО «Волгоградский государственный медицинский университет», Павших Борцов пл., 1, Волгоград, Российская федерация, 400131
Волгоградский государственный медицинский университет, Волгоград, Россия
Кафедры патологической анатомии, судебной медицины, биологии ФГБОУ ВО «Волгоградский государственный медицинский университет» Минздрава России, Волгоград, Россия
ГБОУ ВПО «Воронежский государственный медицинский университет им. Н.Н. Бурденко», Воронеж, Россия
Легочный ларвальный парагонимоз, имитирующий рак легкого
Журнал: Архив патологии. 2018;80(2): 60‑63
Ларвальный парагонимоз — паразитарное заболевание, вызываемое личинками легочного сосальщика. В отличие от классического варианта парагонимоз ларвальный протекает с большим количеством клинических проявлений, что усложняет диагностику ларвального парагонимоза, так как обилие клинических проявлений приводит к ложной диагностике других заболеваний. Еще одной отличительной чертой данной формы парагонимоза является склонность к генерализации и имитации клинической картины злокачественных новообразований. Приведен пример ларвальной формы парагонимоза с поражением легких, плевры, сердца, печени, правой почки, селезенки, желудка и малого сальника. Диагностические мероприятия не дали точного представления о природе заболевания, поэтому была выполнена диагностическая торакоскопия и взята биопсия из субплевральных диссеминатов с последующим срочным гистологическим заключением, указавшим на наличие железистого рака. Это обстоятельство стало причиной для атипической резекции пораженной доли, однако на 2-е сутки послеоперационного периода пациент умер в результате тромбоэмболии легочной артерии. Посмертно поставлен основной диагноз: хронический, легочный генерализованный парагонимоз (кистозная и пневмосклеротические фазы) с синдромом опухоли.
Парагонимоз — паразитарное заболевание человека из группы трематодозов, вызываемое чаще всего легочным сосальщиком Paragonimus Westermani (легочная двуустка). Взрослый легочный сосальщик — гельминт буро-красного цвета, тело яйцевидной формы, выпуклое со стороны спинки и сплюснутое на брюшной стороне, с развитой мускулатурой. Имеет хорошо видимые невооруженным глазом присоски и шипики, с помощью которых крепится в организме хозяина. Яйца золотисто-коричневого цвета, овальной формы, снабжены крышечкой [1].
Эндемичными регионами парагонимоза являются Азия, Африка и Южная Америка [2, 3]. В Российской Федерации данный вид парагонимоза характерен для территории Дальнего Востока (низовье реки Амура и южное побережье Охотского моря) [4].
Заражение человека происходит чаще всего при употреблении в пищу сырых или недостаточно проваренных, слабопросоленных крабов, раков или креветок. Известно 48 видов легочного сосальщика, из них 16 способны заражать человека и вызывать парагонимоз [4, 5]. Все сосальщики поражают человека, находясь в стадии метацеркариев. С помощью стилетов они пронизывают стенку начального отдела тонкой кишки и попадают в брюшную полость. Затем личинки мигрируют через диафрагму в плевральную полость, попутно инвазируя некоторые органы брюшной полости, в частности поджелудочную железу, печень, малый сальник, селезенку и желудок. После попадания в плевральную полость личинки некоторое время проводят на париетальной плевре, затем, проникая на висцеральную, внедряются в легочную ткань, где достигают зрелости. Однако, согласно проведенным исследованиям [6, 7], не все виды парагонимов в организме человека способны достигать половой зрелости. Именно в таком случае следует говорить о ларвальном (личиночный) парагонимозе. Это обусловлено тем, что отдельные виды легочного сосальщика, такие как P. westermani ichunensis, P. miyazakii, P. huatungensis, могут использовать человека и некоторые виды животных как резервуарных хозяев, и если у животных нет никакой реакции на инвазию, то у человека формируется редкая, труднодиагностируемая патология.
В легочной паренхиме вокруг паразитов развивается гранулематозное воспаление с последующей фиброзной инкапсуляцией с формированием кист и возможным проникновением гельминтов в просвет бронхиол. Диаметр кист может достигать 2 см, их количество варьирует в зависимости от тяжести инфекционного процесса [8].
Редкость данной патологии, а также нетипичная клиническая картина затрудняют дифференциальную диагностику и приводят к ложной диагностике других патологий. В литературе описаны случаи выявления легочной формы парагонимоза, имитирующих симптомы туберкулеза легких и плевры [9—12], рецидивирующего рака легких [13] или опухолевых метастазов в легких [4, 14], церебральной формы с начальной клиникой геморрагического инсульта и лихорадочным синдромом и судорогами [15], абдоминальной формы с поражением двуусткой поджелудочной железы (рассмотренные как кистозно-солидная опухоль) [16].
Для диагностики ларвального парагонимоза большое значение имеют общий анализ крови, который выявляет эозинофилию [1—5], положительные результаты иммуноферментного анализа и полимеразной цепной реакции [3, 4, 17], рентгенография и компьютерная томография (КТ) грудной клетки, при которых выявляются очаговые уплотнения, а также результаты позитронно-эмиссионной томографии [3, 14, 17].
В качестве диагностического примера в связи со сложностями клинической и патоморфологической диагностики из-за нетипичной клинической картины приводим случай заболевания парагонимозом больного, который находился на лечении в областном онкологическом диспансере в 2016 г.
Больной Б., 66 лет, поступил в онкологический диспансер с предварительным диагнозом: диссеминированное злокачественное новообразование легких, правосторонний рецидивирующий плеврит, дыхательная недостаточность (НД) II—III степени; ишемическая болезнь сердца; кардиосклероз (Н-I); хроническая обструктивная болезнь легких (ХОБЛ); стадия опухолевого процесса IV; клиническая группа II.
При поступлении больной жаловался на одышку при минимальной физической нагрузке, ощущение тяжести и тянущую боль в правой половине грудной клетки. Состояние больного средней степени тяжести. Отставаний грудной клетки в акте дыхания нет, дыхание ритмичное, перкуторный легочный звук тимпанический, притуплен в нижних отделах справа. Аускультативно: дыхание везикулярное, ослабленное, в нижних отделах слева не прослушивается. Общий анализ крови: Нb 122 г/л, эр. 4,28·10 12 /л, тр. 203·10 9 /л, л. 8,3·10 9 /л; СОЭ 41 мм/ч. Биохимический анализ крови: мочевина 9,1 ммоль/л, креатинин 132,3 мкмоль/л, общий билирубин 20 мкмоль/л, общий белок крови 62,8 г/л, АЛТ 183,4 ед/л. Для уточнения диагноза и определения тактики лечения проведена КТ грудной клетки, при которой обнаружены осумкованный плеврит левого легкого, правосторонний пневмоторакс с явлением компрессии нижней доли правого легкого, а также выраженный пневмосклероз. Сравнительный анализ с предыдущим результатом КТ подтвердил отсутствие динамики изменений в легких. На основании общего осмотра, лабораторных анализов и данных КТ грудной клетки выставлен основной диагноз: подозрение на рак легкого. Сопутствующие заболевания: специфический плеврит слева; ХОБЛ; пневмосклероз; ДН II—III степени; ишемическая болезнь сердца; кардиосклероз Н-I.
Назначена плановая операция в объеме диагностической торакоскопии справа и плевродеза. В ходе операции при осмотре плевральной полости: плевра покрыта фибрином, контактно кровоточит. Нижняя доля правого легкого в спавшемся состоянии, в дыхании практически не участвует, отмечаются множественные субплевральные диссеминаты. В проекции слияния верхней полой и непарной вены визуализируется лимфатический узел диаметром до 1 см. Произведено вскрытие плевры, взята биопсия лимфатического узла и при срочном гистологическом исследовании поставлен диагноз: лимфаденит. Принято решение выполнить атипичную резекцию нижней доли правого легкого. В ходе операции дополнительно установлен торакопорт в пятом межреберье, атипически удален участок нижней доли с отсевами, при срочном гистологическом исследовании биоптата обнаружены единичные железистые структуры, идентифицированные как железистый рак. Под аэростатическим контролем введено 10 г мелкодисперсного талька (плевродез). Плевральная полость дренирована в третьем и седьмом межреберье по Бюлау. Рана ушита послойно. На следующие сутки после операции пациент жаловался лишь на общую слабость и на боль в послеоперационной ране. По дренажам из плевральной полости отделялась светлая жидкость. Больной переведен из отделения реанимации в хирургическое отделение. В 5 ч утра на 2-е сутки после операции пациент внезапно потерял сознание. Для проведения реанимационных мероприятий он в срочном порядке был переведен в отделение реанимации, где была констатирована смерть.
При патолого-анатомическом исследовании в плевре, легочной паренхиме, миокарде, печени, селезенке, почке, стенке желудка и малом сальнике обнаружены множественные кисты различных размеров. Макроскопические признаки тромбоэмболии правой ветви легочной артерии с геморрагическим инфарктом в правой нижней доле. Резкое полнокровие головного мозга и внутренних органов. Изменения, характерные для ХОБЛ. Утолщение стенок бронхов разного калибра со слизистым содержимым, множественные очаги пониженной воздушности в паренхиме легких. Толщина стенки правого желудочка 1,3 см, левого 2 см. Масса сердца 600 г (легочное сердце).
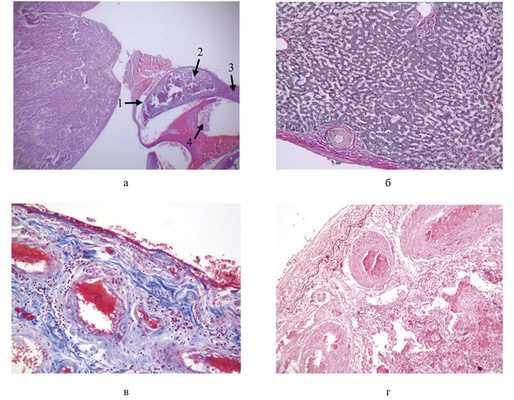
При гистологическом исследовании материала в головном мозге определяется выраженный периваскулярный и перицеллюлярный отек, в миокарде — выраженный интерстициальный отек с воспалительными инфильтратами, содержавшими лимфоциты, плазматические клетки, эозинофилы. Гипертрофированные мышечные волокна с множественными кистами и наличием в них личиночных форм паразита со сформировавшимися соединительнотканными капсулами. В области перикарда определяются прилегающие к нему фрагменты метацеркарии легочной двуустки со скоплениями эритроцитов (см. рисунок, Кистозно-пневмосклеротическая фаза генерализованного ларвального парагонимоза. а — погибшая метацеркария легочной двуустки у перикарда: 1 — кутикула личинки, 2 — тело личинки, 3 — хвост личинки, 4 — cкопление эритроцитов. ШИК-реакция, ×100; б — паразитарная киста в капсуле печени с выраженным фиброзом. Окраска по ван Гизону, ×200; в— соединительнотканные кисты легочной двуустки, располагающиеся под плеврой. Окраска по Маллори, ×400; г— соединительнотканные кисты легочной двуустки, располагающиеся под плеврой. Окраска орсеином, ×400. а). В печени (см. рисунок, б) непосредственно под капсулой и в паренхиме множественные паразитарные кисты с наличием погибших паразитов. В паренхиме правой почки паразитарные кисты, дистрофические изменения эпителия канальцев, очаговая лимфоидно-клеточная инфильтрация по периферии кист и в интерстиции. В ткани легкого (см. рисунок, в, г) множество паразитарных кист, часть из которых замещена фиброзной тканью. Межальвеолярные перегородки утолщены, с очаговой лимфоидно-плазмоцитарной инфильтрацией преимущественно вокруг кист. В селезенке умеренная гиперплазия белой пульпы, паразитарные кисты с наличием эритроцитов в центральной части. В желудке слизистая оболочка с диффузной воспалительной инфильтрацией и тенденцией к формированию эрозии, с участками фиброзирования и дискомплексации желез, обнаружены паразитарные кисты на серозной оболочке и в ней. В жировой ткани малого сальника множественные паразитарные кисты.
Данное наблюдение демонстрирует сложности диагностики кистозно-пневмосклеротической фазы генерализованного ларвального парагонимоза, протекавшего с опухолевым синдромом. Особенность наблюдения заключается в том, что у больного диссеминированный парагонимоз был с полиорганным поражением и образованием множественных фиброзирующихся кист в пораженных органах. Парагонимоз не диагностирован своевременно, специфическая терапия не проводилась, что способствовало прогрессированию воспалительного процесса в легких с вовлечением многих органов, развитием легочного сердца, тромбоэмболии легочной артерии, послужившей непосредственной причиной смерти. Расхождение диагнозов обусловлено редкой патологией с нетипичной клинической картиной (категория II).
Эозинофильная пневмония ( Легочная эозинофилия , Пневмония Лёффлера , Синдром Лера-Киндберга , Эозинофильный летучий инфильтрат легкого )
Эозинофильная пневмония - это аллерго-воспалительное поражение легочной ткани, сопровождающееся образованием неустойчивых мигрирующих инфильтратов эозинофильной природы и развитием гиперэозинофилии. Заболевание обычно протекает с недомоганием, субфебрилитетом, небольшим сухим кашлем, иногда со скудной мокротой; при острой форме - с болью в груди, миалгией, развитием острой дыхательной недостаточности. Установить эозинофильную пневмонию позволяют данные рентгенографии и КТ легких, общего анализа крови, бронхоальвеолярного лаважа, аллергопроб, серодиагностики. Основу лечения составляют специфическая гипосенсибилизация и гормональная терапия.
МКБ-10
Общие сведения
Эозинофильная пневмония (эозинофильный «летучий» инфильтрат легкого) - респираторное заболевание, связанное с патологическим накоплением эозинофилов в альвеолах и повышением их уровня в крови и мокроте. Эозинофильная пневмония чаще диагностируется у населения и туристов в странах с тропическим климатом (Индонезии, Индии, Малайзии, тропической Африке, Ю. Америке).
Эозинофильная пневмония протекает по типу долевой пневмонии или бронхопневмонии, затрагивает обычно верхние отделы легких. Отмечается очаговое или диффузное воспаление альвеол, интерстициальной ткани, сосудов, бронхиол с их обильной инфильтрацией эозинофилами. Типичен преходящий характер инфильтратов с полным регрессом без вторичных рубцовых и склеротических изменений тканей.
Выделяют 3 формы легочной эозинофилии - простую (пневмония Лёффлера), острую и хроническую (синдром Лера-Киндберга). На хронизацию процесса указывают длительное (>4 недель) сохранение и рецидивирование эозинофильных инфильтратов. Эозинофильной пневмонией одинаково часто болеют лица обоего пола, преимущественно в 16-40-летнем возрасте; хроническая форма чаще развивается у женщин, страдающих бронхиальной астмой.
Причины
Эозинофильное поражение легочной ткани инициируют патогены инфекционно-аллергической и аллергической природы, вызывающие сенсибилизацию организма пациента. В качестве них могут выступать:
- Паразитарная (глистная) инвазия. В 1932 г Лёффлер впервые определил роль гельминтов в этиологии эозинофильной пневмонии, возникающей при транзиторном повреждении легочной ткани в процессе миграции личинок паразитов через легкие. К появлению пневмонии Лёффлера может привести практически любой гельминтоз - аскаридоз, стронгилоидоз, шистосомоз, анкилостоматоз, парагонимоз, токсокароз, трихинеллез и др. Довольно часто при легочной эозинофилии выявляются нематоды Toxocara cati и T. canis, аскариды собак и кошек. Личинки и яйца глистов могут попадать в ткань легких с током крови, взрослые паразиты (Paragonimus westermani) - через кишечную стенку, диафрагму и плевру, вызывая эозинофильное воспаление с образованием инфильтратов.
- Ингаляционные и лекарственные аллергены. Эозинофильная пневмония может быть результатом аллергической реакции на прием медикаментов (пенициллина, ацетилсалициловой кислоты, сульфаниламидов, нитрофуранов, изониазида, гормональных и рентгенконтрастных препаратов, соединений золота), на контакт с химическими агентами на производстве (солями никеля), цветочной пыльцой (ландыша, лилии, липы). Пневмония Леффлера может быть проявлением сывороточной болезни, иметь связь с аллергией на туберкулин.
- Грибковая инфекция. Атопическая сенсибилизация дыхательного тракта к спорам грибов (особенно, рода Aspergillus) также способствует развитию эозинофильных легочных инфильтратов.
Патогенез
Развитие эозинофильной пневмонии опосредовано реакциями гиперчувствительности немедленного типа. Помимо гиперэозинофилии в крови пациентов часто выявляется повышенный уровень IgE (гипериммуноглобулинемия). За образование аллерго-воспалительных очагов в легочной ткани ответственны тучные клетки, активированные иммунными (IgE) и неиммунными (гистамином, системой комплемента) механизмами и продуцирующие медиаторы аллергии (главным образом, эозинофильный хемотаксический фактор анафилаксии). В ряде случаев эозинофильная пневмония развивается за счет выработки преципитирующих антител к антигенам (реакции по типу феномена Артюса).
Симптомы эозинофильной пневмонии
Клиническая картина бывает весьма вариабельной. Аллергическое воспаление легких может иметь бессимптомное течение с отсутствием или очень скудной выраженностью жалоб и определяться только рентгенологическим и клинико-лабораторным методом. Часто пневмония Лёффлера протекает с минимальными проявлениями, манифестируя симптомами катарального ринофарингита. Больные ощущают легкое недомогание, слабость, повышение температуры до субфебрильной, небольшой кашель, чаще сухой, иногда с незначительной вязкой или кровянистой мокротой, болезненность в области трахеи.
При массивном гематогенном распространении яиц и личинок глистов в организме присоединяется сыпь на коже, зуд, одышка с астматическим компонентом. Эозинофильная инфильтрация других органов сопровождается легкими, быстро исчезающими признаками их поражения - гепатомегалией, симптомами гастрита, панкреатита, энцефалита, моно- и полиневропатией.
Острая эозинофильная пневмония протекает тяжело, с интоксикацией, фебрилитетом, болью в груди, миалгией, быстрым (в течение 1-5 суток) развитием острой дыхательной недостаточности, респираторного дистресc-синдрома. Для хронической формы типично подострое течение с потливостью, потерей массы тела, нарастанием одышки, развитием плеврального выпота.
Эозинофильная пневмония обычно длится от нескольких дней до 2-4 недель. Выздоровление может наступать спонтанно. При хронической форме продолжительное существование инфильтратов и рецидивы способствуют постепенному прогрессированию заболевания, развитию легочного фиброза и дыхательной недостаточности.
Диагностика
Диагностика эозинофильной пневмонии включает проведение рентгенографии и КТ легких, общего анализа крови, анализа кала на яйца глист, бронхоальвеолярного лаважа, аллергопроб, серологических (РП, РСК, ИФА) и клеточных тестов (реакции дегрануляции базофилов и тучных клеток). Пациенты с эозинофильной пневмонией, как правило, имеют предшествующий аллергологический анамнез. Аускультация определяет небольшое количество влажных мелкопузырчатых хрипов или крепитацию. При обширных инфильтратах заметно укорочение легочного звука при перкуссии. Инструментально-лабораторный комплекс:
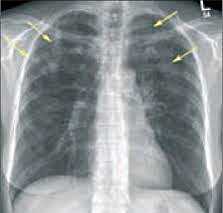
- Рентгенография легких. На снимках видны субплеврально расположенные одиночные (реже множественные, двусторонние) нечеткие затемнения средней интенсивности неправильной формы размером до 3-4 см. В окружении инфильтрата легочный рисунок усилен, тень корня легкого слегка расширена. Характерна быстрая динамика инфильтратов с миграцией по легочным полям и исчезновением не позднее 1-2 недель после обнаружения (чаще через 1-3 дня) без остаточной рубцовой деформации. При длительно поддерживающемся инфильтративном воспалении в ткани легких могут образоваться фиброзные очаги и кистозные полости.
- Лабораторные данные. В периферической крови на начальной стадии заболевания регистрируется лейкоцитоз, гиперэозинофилия (10-25%), при хронизации процесса уровень эозинофилов близок к норме. Часто выявляется высокое содержание в крови IgE (до 1000 МЕ/мл). В анализе лаважной жидкости также появляются эозинофилы (при острой форме - до 40% и более) и кристаллы Шарко-Лейдена. Анализ кала, проводимый с учетом цикла развития паразитов, при некоторых гельминтозах позволяет обнаружить яйца глист. По данным биопсии в альвеолах и интерстиции определяются эозинофилы, лимфоциты и макрофаги, гранулемы, поражение мелких сосудов.
- Аллергопробы. Этиологическая диагностика эозинофильной пневмонии включает провокационные назальные и ингаляционные тесты, кожные пробы с аллергенами пыльцы, гельминтов, спор грибов, серологические анализы. «Никелевая» эозинофильная пневмония обычно сочетается с аллергическим контактным дерматитом и подтверждается положительным компрессным (аппликационным) тестом с никелем.
- ФВД. Бронхиальную проходимость оценивают при проведении спирометрии, бронхомоторных тестов.
Дифференцировать эозинофильную пневмонию необходимо с пневмониями бактериального и вирусного генеза, туберкулезом, синдромом Вайнгартена, альвеолитом, десквамативным интерстициальным фиброзом. При атопической отягощенности показана консультация аллерголога, при респираторном рините - отоларинголога.
Лечение эозинофильной пневмонии
Основным в лечении является устранение действия этиологически значимого фактора: контакта с аллергенами (аэроаллергенами, лекарствами), проведение дегельминтизации. Назначаются антигистаминные препараты, противопаразитарные средства. Имеются случаи спонтанного выздоровления без фармакотерапии. В случае тяжелой глистной инвазии с обезвоживанием организма или невозможности полного изъятия аллергена из окружающей среды лечение проводится стационарно, в отделении пульмонологии.
При острой форме эозинофильной пневмонии применяются глюкокортикоиды, на фоне которых происходит быстрая (в течение 48 часов) регрессия воспаления. Дозу ГК подбирают индивидуально и снижают постепенно во избежание обострения. В тяжелых случаях требуются ИВЛ, длительная гормональная терапия. При бронхообструкции показаны ингаляционные ГК, бета-адреномиметики. Для лучшего отхождения мокроты используются отхаркивающие средства, дыхательная гимнастика. Проводится лечение сопутствующей бронхиальной астмы.
Прогноз и профилактика
Прогноз эозинофильной пневмонии в целом благоприятный, возможно самопроизвольное разрешение инфильтратов. Правильное лечение и наблюдение пульмонолога позволяет избежать хронизации процесса и рецидивов. Профилактика эозинофильной пневмонии сводится к мерам гигиены, предотвращающим заражение организма гельминтами, контролю за приемом медикаментов, ограничению контакта с аэроаллергенами, проведению специфической гипосенсибилизации. При необходимости рекомендуется смена места работы.
2. Легочные эозинофилии: диагностика, подходы к терапии/ Э.Х.Анаев, А.Г.Чучалин// Пульмонология. - 2012 -№ 4.
3. Эозинофильная пневмония в практике врача-терапевта: трудности диагностики/ Болдырева Л.Н., Пантелеева Е.Н.//Справочник поликлинического врача. - 2011 - №9.
4. Трудности этиологической диагностики легочной эозинофилии/ Николаева С.С., Растомпахова Т.А.// Сибирский медицинский журнал. - 2011.
Парагонимоз
Парагонимоз - зооантропонозное заболевание из группы биогельминтозов, вызываемое легочным сосальщиком, обычно паразитирующим в легких, реже - мозге и других органах. Парагонимоз может проявляться абдоминальным синдромом, кожным зудом, бронхопневмонией, кровохарканьем, легочным кровотечением, симптомами менингита, судорожными припадками, снижением остроты зрения. Диагноз парагонимоза устанавливают на основании клинической картины, результатов микроскопии мокроты, копроовоскопии, рентгенографии, КТ и МРТ легких и черепа, биопсии, лапароскопии. Лечение парагонимоза проводится противогельминтными средствами; при неэффективности - показано оперативное удаление кист, резекция легкого.
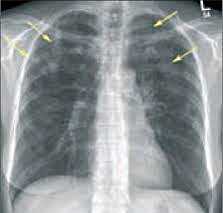
Парагонимоз - хроническая паразитарная инвазия, развивающаяся при заражении трематодами рода Paragonimus и протекающая с преимущественным поражением легких. Парагонимоз является природно-очаговым заболеванием с охватом стран Юго-Восточной Азии (Китая, Японии, Кореи, Индонезии, Филиппин, полуострова Индокитай), Центральной и Южной Америки (Перу, Эквадора, Венесуэлы, Колумбии), Западной Африки и Дальнего Востока России (Приамурья и Приморского края). Формированию очагов парагонимоза способствует традиционное употребление населением в пищу термически необработанного мяса пресноводных ракообразных. Вне этих регионов заболеваемость парагонимозом носит спорадический характер.
Причины парагонимоза
Парагонимоз вызывается легочными сосальщиками, включающими несколько близких видов трематод рода Paragonimus. Наиболее часто возбудителем выступает P. westermani, представляющий собой плоского гельминта красно-коричневого оттенка, имеющего форму апельсинового семени. Тело гельминта длиной 7-12 мм имеет кутикулу, покрытую шипиками, а также ротовую и брюшную присоски. Паразит является гермафродитом, после перекрестного оплодотворения откладывает незрелые яйца длиной до 0,12 мм.
Сложный цикл развития трематод проходит со сменой хозяев: основными являются человек и животные (свиньи, собаки, кошки, ондатры, выдры, крысы), первыми промежуточными служат пресноводные моллюски; дополнительными - пресноводные крабы, раки и креветки. Парагонимоз имеет фекально-оральный механизм передачи. Яйца трематод выделяются из организма основного хозяина в окружающую среду с испражнениями, реже с мокротой и дозревают в воде. Вылупившиеся личинки (мирацидии) активно внедряются в ткани моллюсков и последовательно проходят через стадии спороцисты, редии и церкарии. Церкарии способны активно или пассивно проникать в тела крабов и раков, инцистироваться в мышцах и внутренних органах, развиваясь там до инвазионных метацеркарий.
Имеется высокая естественная восприимчивость людей к парагонимозу. Инвазия происходит при поедании сырого мяса зараженных ракообразных (пищевой путь) или при употреблении загрязненной воды (водный путь). В тонкой кишке личинки освобождаются от оболочек, перфорируют кишечную стенку и осуществляют сложную миграцию в легкие через брюшную полость, диафрагму, листки плевры. В легочной паренхиме они формируют вокруг себя фиброзные кисты размером до 10 см, локализующиеся по периферии и у корней легких. Каждая парагонимозная киста заполнена воспалительным экссудатом с примесью крови и слизи, обычно содержит пару паразитов и их яйца, сообщается с бронхиолой. Половая зрелость легочного сосальщика наступает через 5-6 недель после заражения, кладка яиц происходит через 65-90 дней, продолжительность жизни - достигает 5 и более лет.
Трематоды, их яйца и личинки оказывают механическое воздействие на ткани хозяина, провоцируют развитие воспалительных и токсико-аллергических реакций. Миграция личинок через органы брюшной полости и диафрагму вызывает в них кровоизлияния и некроз. Вскрытие парагонимозных кист сопровождается гематогенной диссеминацией трематод и их яиц в ЦНС, мезентеральные лимфоузлы, печень, предстательную железу, кожу и другие органы. Яйца вместе с мокротой откашливаются или проглатываются, попадая в ЖКТ. Полость кисты после выхода или гибели гельминта зарубцовывается, в очагах поражения постепенно развиваются склеротические процессы, наблюдается обызвествление.
Симптомы парагонимоза
Инкубационный период парагонимоза - от нескольких дней до 2-3 недель, клинические проявления зависят от стадии заболевания. Во время миграции метацеркарий из кишечника в брюшную полость отмечается абдоминальный синдром с явлениями энтерита, острого гепатита, доброкачественного асептического перитонита, симптомами острого живота. Возможно появление кожного зуда. Внедрение личинок трематод в легочную ткань проявляется развитием острого бронхита, бронхопневмонии, геморрагического плеврита.
Острый легочный парагонимоз характеризуется лихорадкой (39-40˚С), одышкой, болью в грудной клетке, кашлем с выделением мокроты с примесью крови (кровохарканьем), в половине случаев - легочным кровотечением. У больных отмечается утомляемость, раздражительность, тахикардия. При остром поражении мозга наблюдаются симптомы менингита, менингоэнцефалита: повышение внутричерепного давления, головокружения, сильная головная боль, судорожные припадки с потерей сознания, сужение полей и снижение остроты зрения. В подкожной жировой клетчатке шеи, грудной клетки и живота могут появляться плотные малоболезненные узлы, содержащие гельминтов и яйца. При внелегочной локализации парагонимоза высока частота осложнений и летальность.
Через 2-3 месяца парагонимоз переходит в хроническое течение со сменой периодов обострения и стихания симптомов. Хроническая стадия продолжается до 2-4 лет и сопровождается постепенным угасанием симптомов, появлением изолированных очагов фиброза и кальцификации в легких, развитием пневмосклероза, синдрома «легочного сердца».
Осложнениями легочного парагонимоза является пневмоторакс, легочное кровотечение, плевральные шварты с ограничением подвижности легкого и диафрагмы, в случае присоединения бактериальной инфекции - формирование абсцесса или эмпиемы легкого. Следствием тяжелого поражения головного мозга могут стать эпилепсия, атрофия зрительного нерва, парезы, параличи.
Диагностика парагонимоза
В диагностике парагонимоза используются данные эпидемиологического анамнеза, клинической картины, лабораторных (общего анализа крови, микроскопии мокроты, копроовоскопии) и инструментальных исследований (рентгенографии, КТ и МРТ легких, КТ черепа, биопсии кисты, лапароскопии), результаты аллергопробы с антигенами пангонимусов. В острой стадии парагонимоз диагностируется редко, характерным признаком может служить сочетание изменений в легких с неврологической симптоматикой.
Диагноз парагонимоза подтверждается обнаружением овальных золотисто-коричневых яиц паразита в мокроте и кале больного. В первые 2-3 месяца после заражения более информативны серологические методы (ИФА), выявляющие специфические антитела к антигенам гельминта. В крови при парагонимозе определяется эозинофилия, лимфоцитоз, гипохромная анемия. На рентгенограмме легких парагонимозные кисты представлены в виде размытых кольцевидных затемнений с ровными гладкими границами в одном или нескольких легочных сегментах. При рентгенографии черепа видны кальцификаты в форме «мыльных пузырей». При лапароскопии в брюшной полости обнаруживается выпот геморрагического, фибринозного или фибринозно-гнойного характера, в котором можно выявить незрелых гельминтов. Дифференциальная диагностика осуществляется в отношении туберкулеза, пневмонии, эхинококкоза и новообразований легких, при поражении мозга - опухолей мозга, менингита.
Лечение и прогноз парагонимоза
В ранней стадии парагонимоза проводится десенсибилизирующая терапия антигистаминными препаратами, при тяжелых органных поражениях - короткий курс кортикостероидов. Специфическое лечение парагонимоза включает прием противогельминтных средств (празиквантел, битионол), принимаемых после стихания острых аллергических реакций. При поражении ЦНС лечение парагонимоза проводится только в стационаре. Применяются противосудорожные, мочегонные препараты. При хроническом парагонимозе показаны общеукрепляющие и сердечно-сосудистые средства. В случае неэффективности консервативной тактики проводится резекция легкого, удаление кист легких и мозга.
При своевременном лечении неосложненных случаев легочного парагонимоза наступает выздоровление; при распространенном поражении, развитии пневмосклероза - прогноз серьезный; при множественных кистах головного мозга - крайне неблагоприятный. Профилактика парагонимоза в очагах сводится к исключению из пищи сырого мяса ракообразных, кипячению питьевой воды, охране водоемов от фекального загрязнения.
Читайте также:
