Доступ и ход операции дренирования псевдокисты поджелудочной железы в желудок
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
Операции при раке поджелудочной железы могут выполняться с целью радикального удаления опухоли, либо паллиативно, для уменьшения объема опухолевой ткани и/или устранения жизнеугрожающих осложнений.
В большинстве случаев злокачественные опухоли поджелудочной железы диагностируются на поздних стадиях, поэтому радикальная операция возможна приблизительно у 15% пациентов. Стоит отметить, что такие операции - длительные, объемные, травматичные и сопряжены с высоким риском осложнений как в интраоперационном, так и послеоперационном периодах. Вместе с тем это единственный метод радикального лечения, который позволяет продлить жизнь пациента на несколько лет.
При выборе тактики лечения врачи опираются на критерии операбельности рака поджелудочной железы, разработанные NCCN, с помощью которых определяются резектабельные, нерезектабельные и пограничные опухоли.
Состояние резектабельности опухоли поджелудочной железы:
- опухоль не затрагивает верхнюю брыжеечную артерию;
- чревный ствол и печеночная артерия интактны;
- верхняя брыжеечная вена и воротная вена проходимы.
Состояние пограничной операбельности опухоли:
- верхняя брыжеечная вена инфильтрирована опухолью менее, чем на половину своей окружности, либо имеется контакт опухолевых очагов со стенкой сосуда;
- инфильтрирован футляр печеночной артерии на небольшом протяжении. В этом случае оперирующий врач должен быть готов к резекции сосуда с последующим проведением пластики;
- возможно вовлечение в опухолевый процесс короткого сегмента верхней брыжеечной вены или воротной вены, при этом стенка сосуда выше и ниже места инфильтрации должна быть абсолютно неизмененной.
Признаки нерезектабельности опухоли:
- окружность верхней брыжеечной артерии инфильтрирована более чем наполовину;
- опухолевая инфильтрация чревного ствола, при которой нет возможностей выполнения реконструктивной пластики после удаления пораженного сегмента сосуда;
- полная окклюзия верхней брыжеечной вены и/или воротной вены.
Следует учитывать, что погранично-операбельные опухоли — это весьма условный термин. Раньше считалось, что вовлечение в процесс сосудистых образований является препятствием для оперативного лечения. Современные возможности хирургии позволяют удалить опухоль и восстановить целостность сосудистых коллекторов с использованием аллогенных трансплантатов. Возможность проведения таких операций зависит от навыков оперирующего хирурга и технической оснащенности клиники, поэтому пациентов с признаками пограничной резектабельности рекомендуется направлять в лечебные учреждения более высокого уровня для получения второго экспертного мнения и повторной оценки резектабельности.
Боль при злокачественных опухолях ПЖ
Боль при раке поджелудочной железы носит сильный, мучительный характер и локализуется в верхней части живота. Она может отдавать в позвоночник, грудину, сердце, лопатки и руки. В ряде случаев именно боль является первым признаком заболевания, в других ситуациях она присоединяется позже — при прогрессировании злокачественного процесса.
При установленном диагнозе для облегчения симптома пациент должен принимать анальгетики, в том числе наркотического ряда. Как правило, используется морфин. Предпочтение отдается препаратам для перорального применения. Но при развитии обструкции пищеварительного тракта или нарушении акта глотания возможно применение пластыря или инъекций.

Для пациентов, которые не переносят анальгетики или при снижении их эффективности можно применять блокаду солнечного сплетения (сеть нервных окончаний, располагающихся позади поджелудочной железы). Анальгезирующие препараты вводятся либо чрескожно под контролем КТ, либо под контролем эндоскопического УЗИ через стенку желудка. Эффект достигается у 50-90% больных и держится от 1 месяца до года.
Виды оперативного вмешательства при злокачественных опухолях поджелудочной железы
К радикальным операциям при раке поджелудочной железы относят:
- Гастропанкреатодуоденальная резекция — частичное удаление желудка, поджелудочной железы и двенадцатиперстной кишки с сохранением пилоруса или без него. Такие вмешательства применяются при локализации опухоли в головке ПЖ.
- Панкреатэктомия — полное удаление поджелудочной железы. Такие вмешательства используются при локализации опухоли в теле и хвосте железы. Для хирурга технически полное удаление железы несколько проще, чем частичное, но после таких вмешательств пациент должен будет пожизненно принимать гормональнозаместительную и ферментозаместительную терапию.
- Дистальная панкреатэктомия — производится резекция тела и хвоста поджелудочной железы, а также удаление селезенки. Такие операции выполняются крайне редко ввиду особенностей распространения опухолевого процесса.
Радикальные операции могут выполняться как открытым лапаротомическим доступом, так и с помощью эндоскопического оборудования через несколько маленьких проколов. Но и в том и другом случае необходимо удаление лимфатических узлов в стандартном объеме.
Следует отметить, что решение о возможности проведения радикального вмешательства может приниматься непосредственно во время операции, после ревизии тканей, куда чаще всего распространяется опухоль. Не исключены случаи, когда при обнаружении признаков нерезектабельности врач прекращает первоначально запланированную операцию и приступает к паллиативным вмешательствам.
К паллиативным операциям относят:
- операции внутреннего желчеотведения — эндоскопическое стентирование желчных протоков, наложение билиодигестивных анастомозов и др.;
- операции, направленные на организацию наружного дренирования желчных путей — чрезкожное чреспеченочное дренирование.
Такие операции не избавляют пациента от опухоли, но устраняют или предотвращают развитие таких жизнеугрожающих состояний, как механическая желтуха или непроходимость органов ЖКТ. Дело в том, что опухоли поджелудочной железы могут врастать или сдавливать желчные протоки, приводя к застою желчи и, как следствие, к критическому повышению уровня билирубина. Если вовремя не купировать такое состояние, оно может привести к гибели пациента. После паллиативных операций продолжительность жизни пациентов в среднем составляет около 8 месяцев.
Радикальные операции при опухолях головки поджелудочной железы
При раке, локализующемся в головке поджелудочной железы, проводят гастропанкреатодуоденальную резекцию. Во время операции удаляют 2/3 желудка, желчный пузырь, головку ПЖ, двенадцатиперстную кишку и лимфатические узлы. Только таким образом можно резецировать все поврежденные раком ткани и пути его метастазирования.
В ряде случаев желудок не трогают. Этот вариант хирургического вмешательства называется операцией по Лонгмире/Траверсо. При ней также возможно сохранение пилоруса — сфинктера привратника желудка. Такая техника позволяет предотвратить развитие ряда проблем с пищеварением. Заключительным этапом выполняют восстановление непрерывности пищеварительного тракта и выведение протоков пищеварительных желез в желудок или кишечник с помощью анастомозов.
Возможными проблемами после таких вмешательств могут быть:
- несостоятельность анастомозов из-за их разрушения едким соком поджелудочной железы;
- нехватка пищеварительных ферментов;
- резекция желудка может привести к миграции кишечных бактерий в вышележащие отделы ЖКТ и развитию инфекционных осложнений;
- развитие демпинг-синдрома — поступление в тонкий кишечник необработанной пищи. При этом возникают приступы учащенного сердцебиения, скачок артериального давления, диарея, снижение массы тела вплоть до кахексии. В тяжелых случаях приступы тахикардии могут длиться несколько часов.
Тотальная панкреатэктомия
Полное удаление поджелудочной железы производится при злокачественном поражении всех тканей органа в случаях, когда опухоль не выходит за его пределы. Во время операции удаляется вся железа, селезенка, часть желудка, желчный пузырь, и часть тонкой кишки.
После операции пациента ожидают глубокие нарушения в области углеводного обмена и пищеварения. Чтобы скорректировать эти состояния необходимо пожизненно принимать инсулин и пищеварительные ферменты.
Последствия операций на поджелудочной железе
Еще несколько десятков лет назад хирурги предпочитали не связываться с поджелудочной железой вообще, поскольку ее повреждение во время операции могло стать фатальным для больного. Сегодня, с развитием хирургических технологий и фармацевтики возможна жизнь даже после тотальной панкреатэктомии.
В целом последствия после онкологических операций на поджелудочной железе наблюдаются всегда, так как происходит полная или частичная утрата органа, ответственного как за углеводный обмен, так и за секрецию пищеварительных ферментов. Чем больший объем железистой ткани удален, тем сильнее будут выражены нарушения. Чтобы компенсировать эти последствия, необходимо придерживаться ряда правил:
- строгая диета;
- соблюдение режима питания;
- прием ферментозамещающих препаратов;
- коррекция углеводного обмена с помощью инъекций инсулина.
Диета и режим питания
Первые несколько дней после операции пероральное питание невозможно, поэтому пациент должен получать поддерживающие растворы внутривенно. Затем все же следует отдавать предпочтение кормлению через рот.
Пищу следует принимать маленькими порциями 5-6 раз в день. Она должна быть приготовлена на пару или протушена. В целом рекомендуется отдавать предпочтение блюдам, богатым белками и, по возможности, отказаться от «легких» углеводов и жиров.
Необходимо исключить ряд продуктов, например, свежий хлеб и выпечку, все виды приправ, острых блюд, копчености, маринады, шоколад, сладости, молочные продукты. Более подробные рекомендации даст лечащий врач с учетом особенностей конкретного клинического случая.
Во время каждого приема пищи необходимо принимать ферментные добавки. Это могут быть альфа-амилаза, фестал, креон, микразим и др. Они нормализуют переваривание пищи и устраняют чувство тяжести, тошноту и явления диспепсии.
Терапия инсулином
При полном удалении поджелудочной железы для нормализации углеводного обмена необходима терапия синтетическим инсулином, аналогично тому, как это делают больные с сахарным диабетом. Подбор дозы и режим введения препарата определяется врачом-эндокринологом индивидуально для каждого пациента.

Восстановление
Операции при злокачественных опухолях поджелудочной железы обширны и травматичны, поэтому пациент будет нуждаться в уходе. В первые 2-3 дня он будет находиться в условиях реанимации. Если все в порядке, пациента переводят в профильное отделение.
Для того чтобы избежать таких осложнений как тромбозы, спайки и пневмонии, рекомендуется ранняя мобилизация, если нет противопоказаний. В первое время пациенту достаточно просто переворачиваться в постели и выполнять специальные упражнения и дыхательную гимнастику. Чтобы снизить нагрузку на область швов, их можно придерживать подушкой. После того как больной окрепнет, ему разрешается сидеть и вставать с постели для коротких прогулок. На этом этапе уже можно использовать послеоперационный бандаж. В среднем, сроки госпитализации варьируют в пределах 2-4 недель, в зависимости от способа проведения операции (лапароскопически и лапаротомически).
После резекции поджелудочной железы все пациенты теряют вес. Чтобы пищеварительная система приспособилась к новым условиям работы, необходимо 1,5-3 месяца. Весь этот период нужно строго следовать рекомендациям касательно диеты. При полном удалении железы этих ограничений придется придерживаться пожизненно, также, как и принимать гормонозаместительные и ферментные препараты.
Прогноз
Радикальная операция при злокачественной опухоли поджелудочной железы - это единственный способ полностью устранить рак. Если возникают рецидивы, принимается решение о выборе дальнейшей тактики лечения. Это может быть химиотерапия, радиотерапия, гормональное лечение и другие методы.
У врачей «Евроонко» имеется большой опыт лечения пациентов, страдающих раком поджелудочной железы. Несмотря на достаточно агрессивную форму заболевания, пациентам с диагнозом «рак поджелудочной железы» помочь можно всегда. В одних случаях удается достичь увеличения продолжительности жизни, в других — снятия болевого синдрома и улучшения качества жизни.
Доступ и ход операции дренирования псевдокисты поджелудочной железы в желудок
ГБУЗ «Городская клиническая больница им. С.П. Боткина», Москва, Россия;
ФГБОУ ДПО «Российская медицинская академия непрерывного профессионального образования» Минздрава России, Москва, Россия
ГБОУ ДПО "Российская медицинская академия последипломного образования" Минздрава России
ГБУЗ «Городская клиническая больница им. С.П. Боткина», Москва, Россия
Этапное комбинированное эндоскопическое лечение пациента с гигантскими инфицированными псевдокистами поджелудочной железы с секвестрами
Журнал: Доказательная гастроэнтерология. 2017;6(2): 72‑77
Хронический панкреатит (ХП) — часто встречающаяся болезнь органов желудочно-кишечного тракта. В России заболеваемость ХП составляет 27—50 случаев на 100 тыс. населения в год, причем в 80% наблюдений причиной его развития служит алкоголь. Чаще всего ХП страдают мужчины в возрасте от 25 до 50 лет [1, 2]. В 20—40% случаев хронический панкреатит осложняется псевдокистами ПЖ [3]. В 70—80% наблюдений причиной развития псевдокист является перенесенный деструктивный панкреатит [4]. В 15—40% случаев псевдокисты ПЖ осложняются [3, 4]: 1) инфицированием; 2) нарушением проходимости внепеченочных желчевыводящих протоков и двенадцатиперстной кишки на фоне их экстраорганной компрессии; 3) прорывом содержимого в свободную брюшную полость; 4) тромбозом селезеночной или портальной вен; 5) образованием псевдоаневризмы селезеночной артерии; 6) кровоизлиянием в просвет псевдокист.
В настоящее время для лечении пациентов с псевдокистами ПЖ применяют различные виды оперативного вмешательства: лапаротомные, лапароскопические (резекционные или дренирующие способы) и мини-инвазивные, в частности пункционно-дренирующий способ (ПДС) с наведением при ультрасонографии или компьютерной томографии (КТ) и эндоскопическое формирование цистогастро-/цистодуоденоанастомоза (ЦГА/ЦДА) под контролем эндосонографии [5, 6].
Тем не менее, несмотря на разнообразие современных методик, остается нерешенным и спорным вопрос о виде и объеме хирургического вмешательства в лечении псевдокист ПЖ, осложненных инфицированием и наличием секвестров в полости кисты [7—9].
Материал и методы
Пациент В., 29 лет, в феврале 2017 г. перенес тотальный острый деструктивный панкреатит с формированием единичных жидкостных скоплений без признаков инфицирования. На фоне проведенной консервативной терапии в хирургическом отделении одной из клиник отмечена положительная динамика. Больной был выписан в удовлетворительном состоянии.
В начале июня 2017 г. (через 14 нед после выписки) обратился в ГКБ им. С.П. Боткина с жалобами на выраженный болевой синдром в верхних отделах живота. За 2 нед до госпитализации в течение 5 дней отмечалась гипертермия до 38 °C. На фоне назначенных терапевтом антибиотиков (ципрофлоксацин 500 мг 2 раза в сутки в течение 8 дней) температура нормализовалась, но болевой синдром сохранялся. На амбулаторном этапе, по данным КТ, диагностированы гигантские жидкостные скопления брюшной полости.
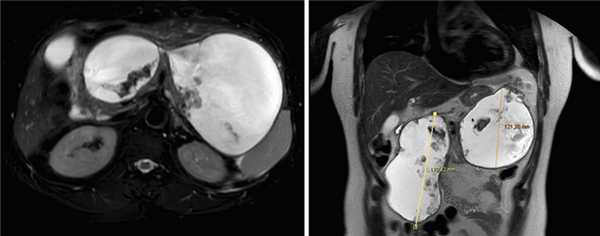
Рис. 1. Псевдокисты поджелудочной железы с секвестрами (магнитно-резонансная томограмма брюшной полости).
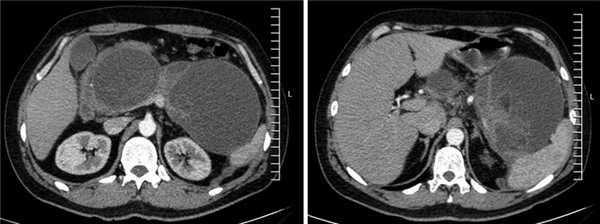
Рис. 2. Псевдокисты поджелудочной железы с секвестрами (компьютерная томограмма органов брюшной полости с внутривенным контрастированием).
В лабораторных показателях отмечен незначительный лейкоцитоз (лейкоциты 10,65∙10 9 /л без сдвига формулы). Существенных отклонений от нормы других анализов не отмечалось: эритроциты 4,59∙10 9 /л, гемоглобин 119 г/л, тромбоциты 234∙10 12 /л, альфа-амилаза крови 77 Ед/л. Значимой сопутствующей патологии со стороны других органов и систем у больного не выявлено.
Для определения возможности эндоскопического дренирования гигантской псевдокисты пациенту была выполнена эндоскопическая ультрасонография, по данным которой в проекции головки-хвоста ПЖ определись два крупных жидкостных коллектора с ровными четкими контурами размерами 170×130 и 120×180 мм. Оба жидкостных скопления имели четкие границы, были правильной овальной и округлой формы с гиперэхогенной капсулой толщиной до 3 мм и содержали значительное количество гиперэхогенного содержимого с неровными контурами — секвестры. ПЖ просматривалась фрагментарно, контуры ее четкие и неровные, структура диффузно неоднородная, сниженной эхогенности, панкреатический проток в доступных участках не визуализировался (рис. 3).
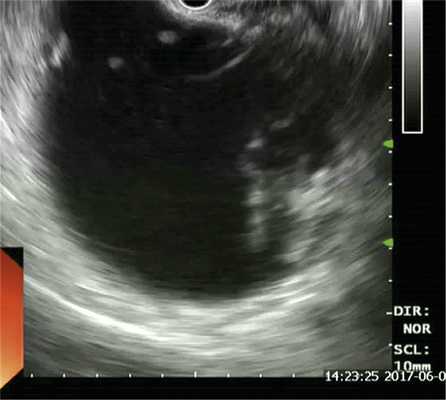
Рис. 3. Эндоскопическая ультрасонограмма (псевдокиста с секвестром).
Расширенным хирургическим консилиумом было принято решение о комбинированном эндоскопическом лечении в объеме двухэтапного последовательного внутреннего дренирования гигантской псевдокисты ПЖ самораскрывающимся нитиноловым эндопротезом с широким диаметром (14 мм), дополненного цистоназальным дренированием с транслюминальной некрсеквестрэктомией.
02.06.2017 выполнена эндоскопическая ультрасонография (ЭУС)-рентгенассистированная цистогастростомия (ЦГС) в области головки ПЖ покрытым нитиноловым эндопротезом.
По каналу цистотома в полость кисты введен нитиноловый проводник, по которому под рентгеноскопическим и ЭУС-контролем установлен нитиноловый покрытый эндопротез MITech Hanarostent 1,4×3 см. После раскрытия стента в просвет желудка одномоментно эвакуировано до 1000 мл гнойного содержимого (рис. 4).
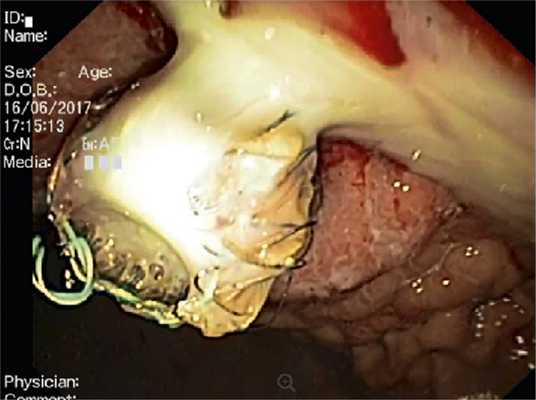
Рис. 4. Вид со стороны желудка установленного в инфицированную кисту нитинолового эндопротеза.
При контрольной рентгеноскопии отмечено некоторое уменьшение полости кисты, затеки контрастного вещества не визуализировались; раскрытие стента удовлетворительное (до 70%), талия расположена по центру эндопротеза. Под эндоскопическим и рентгенологическим контролем через стент в просвет кисты по нитиноловому проводнику установлен в области дистального полюса жидкостного скопления дренаж типа «Pig-tail» 14 Fr. Дренаж выведен трансназально.
При лабораторном исследовании содержимого кисты получены следующие результаты: уровень α-амилазы составил 12 680 Ед/л. При цитологическом исследовании: клеточный материал скудный, определено небольшое количество бесструктурных масс, единичные эритроциты, клетки плоского эпителия. Основными клеточными элементами являлись нейтрофилы. При бактериологическом анализе полученного отделяемого отмечалось преобладание Escherichia coli в количестве 10 8 КОЕ/мл.
Послеоперационный период протекал без осложнений. В динамике в течение 2 нед больному выполнены четыре программированных этапных транслюминальных ревизии полости дренированного жидкостного скопления через установленные нитиноловые стенты с этапной некрсеквестрэктомией. В промежутках между ревизиями проводились промывания цистоназального дренажа антисептиками ежедневно 4 раза в сутки (рис. 5) на фоне антибактериальной (IV поколение цефалоспоринов), антисекреторной и заместительной ферментной терапии. По результатам транслюминальных ревизий удалось достичь полной санации полости кисты и значительного уменьшения полости кисты до внутреннего края нитинолового стента.
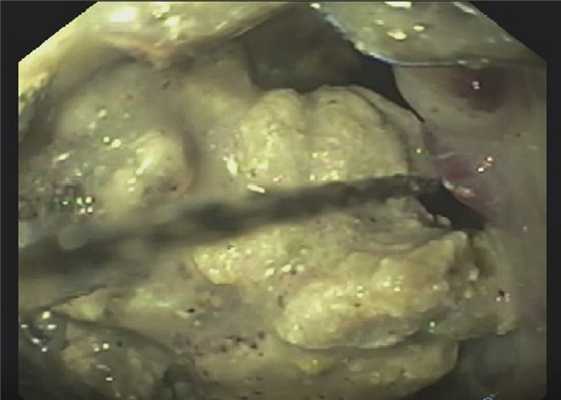
Рис. 5. Эндоскопическая транслюминальная некрсеквестрэктомия из полости псевдокисты.
По данным контрольных обследований (УЗИ, КТ), дренированная часть гигантской псевдокисты в головке ПЖ значительно уменьшилась в размерах, но сохранялась вторая недренируемая полость в хвосте П.Ж. Клиническая ситуация была повторно обсуждена на консилиуме, было принято решение заменить установленный ранее саморасширяющийся металлический стент на два пластиковых типа «Double Pigtail» 12 Fr, одномоментно эндоскопическим нитиноловым эндопротезом MITech Hanarostent 1,4×3 см дренировать вторую полость псевдокисты, локализованную в хвосте ПЖ, с установкой для санации в дренированную полость цистоназального зонда. Операция была выполнена 16.06.2017. Послеоперационный период протекал гладко. В течение 10 дней больному трижды проводились этапные программированные ревизии с некрсеквестрэктомиями и промыванием полости кисты между ревизиями через трансназальный дренаж до полного удаления секвестров и санации псевдокисты. Болевой и интоксикационный синдромы купировались полностью. Пациент выписан в удовлетворительном состоянии под амбулаторное динамическое наблюдение.
По данным контрольной КТ органов брюшной полости через 4 нед, в области головки ПЖ полость кисты отсутствует, в области хвоста псевдокиста ПЖ значительно «спалась» до внутреннего края нитинолового стента (рис. 6).
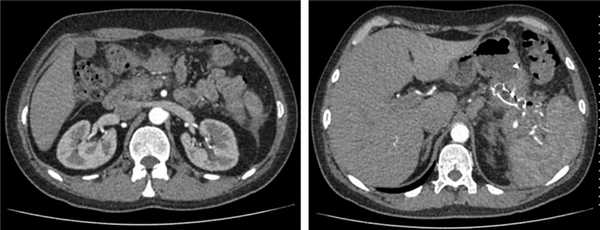
Рис. 6. Компьютерная томограмма органов брюшной полости с внутривенным усилением (после лечения).
После контрольной КТ через 5 нед после повторного дренирования кисты нитиноловый и пластиковые стенты кист удалены эндоскопически в амбулаторных условиях.
В настоящее время пациент находится под динамическим наблюдением на заместительной пероральной полиферментной и противоязвенной терапии (ингибиторы протонной помпы). Планируются контрольные КТ органов брюшной полости и магнитно-резонансная холецисто-холангио-панкреатография через 3 мес.
Наиболее актуальным методом лечения больных с псевдокистами ПЖ на сегодняшний день является хирургический, который заключается в формировании цистопанкреатоеюноанастомоза, цистоеюноанастомоза на выключенной петле тонкой кишки по Ру. Показатель смертности при хирургическом лечении составляет от 1—5%, частота осложнений — 10—30% [5, 6].
При хирургическом лечении гигантских инфицированных псевдокист главная цель — санация и дренирование потенциального абсцесса. Традиционный хирургический подход сопряжен со значительными рисками послеоперационных осложнений, требует интенсивной терапии и длительного пребывания в стационаре. Другим хирургическим подходом к лечению данной категории пациентов является наружное дренирование под УЗ- или КТ-наведением [9, 10]. Однако использование наружного дренирования также сопряжено с риском ряда тяжелых осложнений, таких как развитие наружных панкреатических свищей, кровотечение, вторичное инфицирование полости кисты, перитонит, что всегда требует дополнительных методов коррекции (эндоскопической ретроградной холангиопанкреатографии, стентирования панкреатического протока, лапаротомии и т. д.).
Оптимальным, на наш взгляд, является внутреннее дренирование, цель которого — формирование соустья между псевдокистой и просветом желудка/двенадцатиперстной кишки для обеспечения оттока патологического содержимого и, возможно, формирования внутреннего свища при связи кисты с главным панкретатическим протоком. При этом наличие или отсутствие связи дренированной псевдокисты с панкреатическим протоком не имеет принципиального значения, так как формируется дополнительный физиологический путь оттока панкреатического секрета напрямую в желудочно-кишечный тракт [9].
Данный вид вмешательства достаточно широко используют в нашей стране и за рубежом для дренирования неосложненных псевдокист ПЖ эндоскопическим доступом под ультрасонографическим контролем. Ограничением для эндоскопического метода создания внутреннего соустья между полостью псевдокисты и желудком/двенадцатиперстной кишкой являются наличие секвестров, отсутствие доступа для эндоскопического дренирования, наличие сосудистых структур по ходу предполагаемого канала соустья, а также большие размеры псевдокист [10, 11].
В современной отечественной и мировой литературе по методикам лечения больных с гигантскими инфицированными псевдокистами ПЖ имеются лишь единичные работы, в которых рекомендовано оперативное лечение в объеме лапаротомии, вскрытия псевдокист, секвестрэктомии и дренирования. При этом отдается предпочтение наружному способу дренирования кист из-за высокого риска несостоятельности соустья вследствие наличия воспалительных изменений стенки кисты. При формировании в последующем наружных панкреатических свищей требуется повторное оперативное лечение в объеме дренирующей операции или в сочетании с резекционной дуоденумсохраняющей операцией Фрея [12, 13].
По эндоскопическим методикам дренирова-ния инфицированных псевдокист под ультрасонографическим контролем опубликованы клинические материалы М. Antillon и соавт. [12], где описано лечение 33 больных, у 14 из которых выявлены инфицированные псевдокисты. Всем пациентам проведено формирование цистогастро-/цитодуоденоанастомоза пластиковым стентом под эндосонографическим контролем. Успешным или частично успешным дренирование было в 94% (частичное разрешение псевдокисты у 12% пациентов, у 82% полное спадение псевдокисты). В одном случае автор описывает рецидив псевдокисты через 46 нед после удаления стентов.
Что касается размеров, то мы не нашли ни одной ссылки на лечение больных эндоскопичес-ким способом дренирования псевдокист с гигантскими размерами (больше 10 см) под ультрасонографическим контролем, а также в сочетании с инфицированием и секвестрами в полости кисты [14].
Выводы
1. Благодаря развитию малоинвазивных методов хирургического лечения, таких как эндоскопические внутрипросветные дренирующие операции под ультрасонографическим контролем, появилась возможность радикального лечения больных псевдокистами ПЖ современными методами с минимизацией риска развития послеоперационных осложнений и сохранением высокого качества жизни.
2. В представленном клиническом наблюдении показана возможность этапного комбинированного мини-инвазивного лечения двух гигантских инфицированных псевдокист ПЖ у пациента с применением современных возможностей гибкой эндоскопии (эндосонография, транслюминальные ревизии и некрсеквестрэктомии), что позволило избежать традиционного хирургического вмешательства.
Эндоскопическое лечение псевдокист поджелудочной железы
Примерно 75% патологических кистозных образований, которые обнаруживают в поджелудочной железе — это псевдокисты. Они представляют собой полости, которые возникают после приступа острого панкреатита. Обычно это происходит через 6 недель после его манифестации.
Приставку «псевдо» используют, чтобы отличать эти образования от истинных кист и кистозных неоплазий. Однако разница между ними невелика. Основное отличие в том, что стенка истинной кисты выстлана эпителиальной тканью.
В клинике «Евроонко» в Москве для лечения псевдокист при хроническом панкреатите применяются современные эндоскопические методики. По сравнению с классическими вмешательствами, они менее травматичны и более эффективны. Также они сопровождаются меньшим риском осложнений. После таких вмешательств пациенты быстрее возвращаются к привычной жизни и надолго избавляются от причин, приведших к возникновению симптомов, вызванных псевдокистой.
Почему в поджелудочной железе возникают псевдокисты?
Чаще всего причиной становится воспалительный процесс и нарушение проходимости протоков поджелудочной железы.
В 75-85% случаев псевдокистам предшествует панкреатит, связанный с чрезмерным употреблением алкоголя, желчнокаменной болезнью или другими причинами. Значительно реже к патологии приводят тупые и проникающие травмы живота. Иногда причины возникновения псевдокист неизвестны, поэтому они называются идиопатическими.
Немного цифр и фактов:
- Псевдокисты поджелудочной железы бывают единичными и множественными. Множественные встречаются в 15% случаев — чаще всего у людей, страдающих алкоголизмом.
- Размер псевдокист может составлять от 2 до 30 см.
- В 2/3 случаев эти образования появляются в хвосте поджелудочной железы, в 1/3 случаев — в головке.
- В целом причины развития псевдокист те же, что и для панкреатита.
Симптомы и возможные осложнения
Заболевание может проявляться по-разному. Чаще всего — в виде болей и вздутии живота. Другие возможные симптомы: тошнота и рвота, беспричинное снижение веса, потеря аппетита, диарея, повышение температуры.
Если ничего не предпринимать и не лечиться, могут развиться серьёзные осложнения:
- Наиболее опасно внутреннее кровотечение из-за повреждения кровеносного сосуда или разрыва кисты. Оно проявляется в виде сильных болей в животе, бледности и слабости. В таких случаях нужна экстренная операция — лапаротомия или эмболизация кровоточащего сосуда.
- Разрыв псевдокисты способен привести к перитониту (воспалению брюшины — оболочки, которая покрывает внутренние органы и выстилает брюшную полость) и гибели больного.
- Инфицирование псевдокисты сопровождаются высокой температурой и ухудшением общего состояния. Это служит показанием к немедленному дренированию и курсу антибиотиков.
- Сильная тошнота и рвота указывают на нарушение проходимости пищеварительного тракта, связанной со сдавлением ЖКТ за счёт больших размеров кисты.
- Также воспаление поджелудочной железы и давление кисты на желчные протоки зачастую приводят к нарушению оттока желчи и являются причиной механической желтухи.
- У некоторых пациентов развивается асцит — состояние, при котором в брюшной полости скапливается жидкость.
Если у пациента есть что-либо из этого списка, прогноз для него ухудшается. Имейте в виду: чем больше размеры псевдокисты, тем выше вероятность появления этих симптомов и возникновения осложнений.
Диагностика псевдокист поджелудочной железы
Псевдокисту поджелудочной железы можно обнаружить с помощью ультразвукового исследования. Это самый простой, быстрый и недорогой метод диагностики. Дополнительную важную информацию покажет компьютерная томография.
Затем проводят биохимический анализ крови и оценивают показатели, которые отражают состояние поджелудочной железы. Например, определение уровней ферментов амилазы и липазы помогает диагностировать панкреатит.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) — эндоскопическое вмешательство, которое выполняют при возникновении признаков желтухи и помогает пациентам при помощи малоинвазивного способа.
Магнитно-резонансная томография не обязательна, но в некоторых случаях к ней прибегают, чтобы лучше изучить анатомию поджелудочной железы и изучить структуру псевдокисты, провести дифференциальную диагностику с опухолевой патологией.
Преимущества эндоскопического дренирования
В течение 6 недель после возникновения приступа панкреатита, кисты имеют свойства самостоятельно исчезать. Многие пациенты ограничиваются периодическими наблюдением у врача, проведением компьютерной томографии и соблюдением диеты с низким содержанием жиров. Показания к хирургическому лечению возникают лишь в определенных случаях:
- Если киста увеличивается в размерах.
- Если у пациента имеются симптомы.
- Если развиваются осложнения.
Задача операции — удалить содержимое псевдокисты. Это можно сделать разными способами:
- Наружное дренирование — псевдокисту прокалывают через переднюю брюшную стенку специальной иглой прямо через кожу, помещают в нее катетер, а его второй конец выводят наружу. К этому способу обычно прибегают при отсутствии эндоскопических методик дренирования, а также в диагностических целях или в качестве временной меры. В 54% случаев наружное дренирование неэффективно, в 63% случаев происходят рецидивы. Высок риск инфицирования. Однако если в псевдокисте обнаружен инфекционный процесс, такой вид дренирования подойдёт в качестве экстренной меры.
- Хирургическое дренирование. Во время операции (обычно лапароскопической — без разрезов, через проколы), полость псевдокисты соединяют с желудком или тонкой кишкой. Этот способ эффективен в 85-90% случаев, но высок и риск осложнений — 24%.
Современный метод лечения псевдокист поджелудочной железы — эндоскопическое дренирование. Оно проводится без разрезов и проколов на теле.

Эндоскопическое дренирование под контролем эндосонографии — это современный способ дренирования псевдокист поджелудочной железы. Он считается мировым стандартом лечения данной категории пациентов. Развитие каких-либо осложнений, связанных с операцией минимальны, так как дренирование выполняется под рентгеновским, эндоскопическим и эндосонографическим контролем. Сочетание этих методик обеспечивают для пациентов минимальные риски и максимальную информативность выполнения операции. Также применение современного инструментария и инновационных систем обеспечивает оптимальное дренирование и течение послеоперационного периода.
В «Евроонко» есть всё необходимое, чтобы выполнить эндоскопическое дренирование псевдокисты поджелудочной железы максимально успешно:
- Аппаратура для эндоскопии экспертного класса от ведущих производителей.
- Возможность выполнения вмешательства в специализированной операционной, где есть все необходимое рентгенологическое, эндоскопическое и ультразвуковое оборудование
- Большой опыт: наши врачи установили более 1500 стентов в разных органах.
- Отделением эндоскопии заведует Михаил Сергеевич Бурдюков, д.м.н., врач-эндоскопист экспертного уровня с 16-летним опытом работы.
- Инновационные дренирующие системы Стенты Hot AXIOS от американской компании Boston Scientific Corporation. На данный момент — это наилучшее решение для дренирования псевдокист поджелудочной железы. Стент Hot AXIOS имеет гантелевидную форму. За счёт этого он крепко держится на нужном месте. Широкий просвет сводит к минимуму риск непроходимости.
«Евроонко» — это место, где можно получить профессиональную консультацию и медицинскую помощь на уровне ведущих мировых медицинских центров. Свяжитесь с нами, чтобы узнать подробнее об эндоскопическом лечении псевдокист поджелудочной железы и записаться на предварительную консультацию к врачу:
Ложная киста поджелудочной железы
Ложная киста поджелудочной железы (псевдокиста) - полость в паренхиме поджелудочной железы, лишенная эпителиальной выстилки и содержащая панкреатический секрет и тканевой детрит. Причиной развития патологии наиболее часто являются панкреатиты (острые и хронические), реже - травмы брюшной полости. Основной признак заболевания - боль, интенсивность которой максимально выражена на первом этапе формирования полости. Также характерны диспепсические жалобы. Диагностическая программа включает рентгенографию органов брюшной полости, УЗИ и КТ поджелудочной железы, РХПГ. Лечение комплексное: фармакотерапия, эндоскопические и хирургические вмешательства (дренирующие или удаление кисты).
МКБ-10


Общие сведения
Ложная киста поджелудочной железы относится к опухолеподобным процессам. Данная патология представляет серьезную проблему в гастроэнтерологии, тесно связанную с увеличением заболеваемости населения острыми и хроническими панкреатитами, которые являются основной причиной формирования псевдокист. При алкогольном панкреатите ложные кисты поджелудочной железы образуются у 34-50% пациентов.
Псевдокисты склонны к нагноению, перфорации, малигнизации, образованию плохо поддающихся лечению внутренних и наружных свищей, чем обусловлена высокая летальность при данной патологии - до 53%. Клиническая картина псевдокисты часто маскируется под обострение основного заболевания, в ряде случаев ложные кисты являются интраоперационными находками. Несмотря на постоянное совершенствование методик лечения, в том числе микрохирургических, на сегодняшний день отсутствует единый лечебно-диагностический алгоритм и «золотой стандарт» лечения пациентов.

Причины ложной кисты поджелудочной железы
Наиболее часто формированию панкреатических псевдокист предшествует острый и хронический панкреатит, при этом острая форма сопровождается формированием полости в паренхиме железы в половине, а хроническая - в 80% случаев. В зоне повреждения паренхимы органа происходят деструктивные изменения, отграничение воспалительной массы с ее уплотнением и последующим разрастанием в строме соединительной ткани. Тканевой детрит постепенно уничтожается иммунными клетками, и на его месте остается полость без эпителиальной выстилки.
Реже причиной образования ложных кист поджелудочной железы выступает травма органа. Посттравматические псевдокисты - это гематомы с большим количеством панкреатических ферментов. Они обладают склонностью к быстрому нагноению, в связи с чем требуют неотложного хирургического вмешательства. Отдельным вариантом посттравматических псевдокист являются ятрогенные ложные кисты, которые формируются после оперативных вмешательств. Такие псевдокисты представляют собой затеки желчи (это осложнение характерно для лапароскопической холецистэктомии) или панкреатического сока (развиваются после резекции поджелудочной железы). После обширных хирургических вмешательств в поджелудочной железе может скапливаться осумкованная перитонеальная жидкость.
Иногда псевдокисты образуются при ограничении воспалительного процесса вследствие применения высоких дозировок ингибиторов панкреатических ферментов. Такие ложные кисты протекают на фоне хронического панкреатита. Редкой причиной формирования ложных кист поджелудочной железы является атеросклероз сосудов данного органа.
Классификация ложных кист поджелудочной железы
Панкреатические псевдокисты классифицируют по этиологии: возникающие после деструктивного панкреатита, посттравматические и другие. В зависимости от локализации различают псевдокисты головки, тела и хвоста панкреас.
Отдельно выделяют 4 стадии псевдокист, образующихся на месте очага деструкции паренхимы органа:
- Первая стадия характеризуется образованием начальной полости в зоне инфильтрации и аутолитических процессов, длится около шести недель.
- На второй стадии полость ограничивается рыхлой соединительнотканной капсулой, при этом продолжается разрушение инфильтрата иммунными клетками. Этот период может длиться 2-3 месяца.
- На третьей стадии псевдокиста «созревает» - образуется капсула из фиброзной ткани. Данный процесс происходит примерно через полгода от начала заболевания.
- Четвертая стадия характеризуется окончательным формированием плотной капсулы, которая легко отделяется от окружающих тканей.
В практической гастроэнтерологии чаще используется следующая классификация псевдокист:
- острые (до 2-3 месяцев)
- подострые (до полугода)
- хронические (более полугода).
Симптомы ложной кисты поджелудочной железы
Ведущим симптомом панкреатической псевдокисты является боль. Ее характеристики зависят от размера, локализации, а также стадии формирования полости. Наиболее интенсивную боль испытывают пациенты в первом периоде «созревания» псевдокисты, когда происходят деструктивные процессы в паренхиме органа. Через некоторое время боль стихает, становится тупой. У некоторых пациентов остается только ощущение дискомфорта. В дальнейшем возможны повторные болевые приступы, которые связаны с гипертензией в протоках поджелудочной железы. Значительное усиление боли может свидетельствовать о развитии таких осложнений, как разрыв, нагноение, кровоизлияние в полость псевдокисты.
Локализация болевых ощущений зависит от расположения псевдокисты: при образовании в области головки панкреас боли возникают в правом подреберье, тела и хвоста - в эпигастрии и левом подреберье. Некоторых пациентов беспокоят постоянные боли, что может быть связано с давлением псевдокисты на солнечное сплетение. В таких случаях ощущения усиливаются при смене положения тела, физических нагрузках, давлении поясом одежды. Характерны также диспепсические жалобы: тошнота, рвота, ухудшение аппетита.
Диагностика ложной кисты поджелудочной железы
Важную роль в диагностике панкреатических псевдокист играет оценка анамнеза и объективное обследование пациента. Консультация гастроэнтеролога позволяет выявить в анамнезе указания на недавно перенесенный острый панкреатит или обострение хронического, травму живота, а также наличие после них «светлого промежутка». При пальпации живота определяется боль, в некоторых случаях (при крупных псевдокистах) - асимметрия, прощупывание округлого образования.
Результаты лабораторных исследований обычно малоинформативны, поскольку выявляют изменения, причиной которых является первичное заболевание - панкреатит (лейкоцитоз, повышение СОЭ, возможно повышение билирубина и активности щелочной фосфатазы). Характерно изменение уровня панкреатических ферментов: на первой стадии формирования псевдокисты после купирования болевого синдрома определяется гиперферментемия, на более поздних стадиях - гипоферментемия.
При проведении рентгенографии органов брюшной полости возможно обнаружение тени псевдокисты, а также смещения двенадцатиперстной кишки или желудка. Более информативна ультразвуковая диагностика. УЗИ поджелудочной железы позволяет визуализировать ложную кисту, оценить ее локализацию и размеры, в некоторой степени - связь с протоковой системой, а также наличие или отсутствие осложнений (нагноения, кровоизлияния в полость). В случае сдавления холедоха выявляется расширение желчных протоков, при портальной гипертензии - селезеночной и воротной вен. При малигнизации псевдокисты визуализируются неровные контуры ее стенки.
Эзофагогастродуоденоскопия проводится с целью выявления косвенных признаков воспалительного процесса в поджелудочной железе, сдавления желудка и двенадцатиперстной кишки: над участками сдавления определяются эрозии слизистой оболочки, может быть обнаружено варикозное расширение вен пищевода.
Важным методом диагностики панкреатических псевдокист является эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Данный метод исследования позволяет оценить связь полости псевдокисты с протоковой системой, что играет определяющую роль в выборе лечебной тактики. Однако в связи с тем, что существует высокий риск инфицирования полости в ходе исследования, ЭРХПГ проводится исключительно перед хирургическим вмешательством для выбора метода лечения.
Для окончательной верификации диагноза, детальной оценки состояния ложной кисты поджелудочной железы и ее содержимого выполняются такие диагностические исследования, как МРТ поджелудочной железы, цитологическое исследование содержимого кисты. Дифференциальная диагностика проводится с ретенционными кистами, доброкачественными кистомами, злокачественными опухолями поджелудочной железы.

КТ органов брюшной полости. Псевдокиста поджелудочной железы у пациента после приступа острого панкреатита
Лечение ложной кисты поджелудочной железы
На данном этапе фармакотерапия комбинируется с ранним чрескожным пунктированием с установкой катетера. Катетер может находиться в полости псевдокисты до нескольких месяцев, что дает возможность выполнять промывание антисептическими растворами, аспирацию содержимого, а также пломбирование полости силиконовыми быстротвердеющими композициями. До формирования фиброзной капсулы псевдокисты применяется выжидательная тактика, которая обоснована и при бессимптомных ложных кистах поджелудочной железы. При этом активные методы применяются только при появлении клинических симптомов (сдавление соседних органов, боль).
Во втором и последующих периодах формирования псевдокисты ведущим методом лечения является дренирование. В настоящее время в клинической практике более часто применяются эндоскопические малоинвазивные методы, включающие цистогастростомию и цистодуоденостомию. В ходе данных вмешательств выполняется пункция стенки желудка или двенадцатиперстной кишки в области сдавления псевдокистой и установка стента, который может находиться в анастомозе несколько недель. Однако данные методы лечения имеют определенные недостатки: существует риск инфицирования псевдокисты с попаданием химуса в ее полость, раздражения слизистой пищеварительной трубки, кровотечения, а также рубцевания соустья, что приводит к рецидивам.
Хирургическое лечение показано при больших размерах ложных кист поджелудочной железы (более 6-7 сантиметров в диаметре), быстром их увеличении, длительно существующих полостях, большом количестве детрита в полости, а также при травматической этиологии. Также операция проводится при нагноении, перфорации, кровотечении, формировании свищей, неэффективности других методов лечения. Для лечения панкреатических псевдокист выполняется наружное дренирование (вскрытие псевдокисты с вшиванием в рану передней брюшной стенки), внутреннее дренирование (вскрытие кисты, ее ушивание и наложение анастомоза с желудком, двенадцатиперстной или тощей кишкой), удаление кисты (цистэктомия или резекция части панкреас с псевдокистой).
Прогноз и профилактика
Прогноз при ложных кистах поджелудочной железы зависит от причины их развития и выбора оптимального метода лечения в каждом конкретном случае. Послеоперационная летальность при данной патологии очень высокая - около 50%. В то же время рецидивы после различных видов лечения, в том числе эндоскопических, развиваются в 30% случаев. Существует высокий риск таких осложнений, как кровотечение, нагноение, перфорация псевдокисты, формирование свищей, малигнизация. Профилактика панкреатических псевдокист сводится к предупреждению панкреатитов (отказу от употребления алкоголя, рациональному питанию), травм брюшной полости.
Абсцесс поджелудочной железы
Абсцесс поджелудочной железы - это полость, заполненная гноем и некротическими массами в ткани железы. В подавляющем большинстве случаев развивается после острого алкогольного панкреатита. Характеризуется появлением лихорадки, опоясывающих болей, лейкоцитоза, опухолевидного образования в брюшной полости примерно через две недели после приступа панкреатита. Диагноз устанавливается после проведения УЗИ, МРТ или КТ брюшной полости, анализа биохимических и общеклинических параметров крови. Единственный эффективный метод лечения - хирургическая санация абсцесса с последующей антибактериальной терапией.




Абсцесс поджелудочной железы - тяжелейшее заболевание, которое развивается у пациентов, перенесших панкреатит (остро или повторное обострение) или панкреонекроз с формированием в железе отграниченной гнойной полости. Заболевание опасно для жизни пациента, а коварство его кроется в стёртости клиники на фоне антибиотикотерапии. Именно поэтому в современной гастроэнтерологии принято назначать антибиотики при панкреатите только при сопутствующем поражении желчных путей или доказанных бактериальных осложнениях. Все случаи повышения температуры и появления болей в животе в течение двух недель после панкреатита должны рассматриваться как вероятный панкреатический абсцесс. Единственный метод лечения, приводящий к выздоровлению - хирургическая операция по дренированию гнойника. Без операции летальность при данной патологии достигает 100%.

Причины
Абсцесс поджелудочной железы развивается на фоне острого панкреатита, может образовываться при любой форме патологии, кроме отёчной; 3-4% случаев этого заболевания заканчиваются образованием абсцесса. Наиболее часто выявляется на фоне алкогольного панкреатита. Причины формирования гнойной полости в поджелудочной железе до конца не ясны. Предполагается, что инфекция может быть занесена током крови, при проколе псевдокист (если не соблюдается асептика), при формировании свища кисты с кишечником. Развитию абсцесса способствуют:
- тяжёлый панкреатит с более чем тремя факторами риска;
- послеоперационный панкреатит;
- ранняя лапаротомия;
- раннее начало энтерального питания;
- нерациональная антибиотикотерапия.
В подавляющем большинстве случаев при аспирации и посеве содержимого гнойника выделяется кишечная палочка либо энтеробактерии. Согласно исследованиям в области гастроэнтерологии, присоединение вторичной инфекции наблюдается практически в 60% случаев панкреонекроза, поэтому при лечении этого заболевания следует учитывать вероятность образования полости с гнойным содержимым.
Патогенез
При возникновении острого панкреатита ткань железы повреждается, из-за чего ферменты попадают и на саму железу, и на окружающие ткани, разрушая их. Из-за этого может начаться панкреонекроз, образуются псевдокисты - полости, заполненные жидким содержимым и некротизированными тканями. При попадании в область патологического процесса инфекции развивается либо флегмона поджелудочной железы - тотальное гнойное расплавление, либо формируется абсцесс. Следует отметить, что флегмона является более тяжёлым и прогностически неблагоприятным состоянием, по клинике практически не отличающимся от единичного абсцесса. Кроме того, при флегмоне в тканях могут формироваться множественные абсцессы.
Симптомы абсцесса
Абсцесс поджелудочной железы формируется длительно - обычно не менее 10-15 дней. Таким образом, в течение двух-четырёх недель от начала панкреатита повышается температура до фебрильных цифр, появляются озноб, тахикардия, усиливаются боли в верхней половине живота. Боли носят опоясывающий характер, достаточно сильные. Больной обращает внимание на слабость, утомляемость, отсутствие аппетита, повышенное потоотделение. Беспокоит тошнота, рвота, после которой во рту долго ощущается горечь. Налицо все признаки интоксикации. При пальпации живота обращает на себя внимание наличие опухолевидного образования, напряжение мышц передней брюшной стенки.
Осложнения
Абсцесс поджелудочной железы часто осложняется дальнейшим распространением инфекции, образованием множественных гнойников в самой железе и окружающих органах. Гной может затекать забрюшинно, прорываться в полые органы (кишечник, желудок), поддиафрагмально и в околокишечную клетчатку, плевральную и перикардиальную полости, в связи с чем могут сформироваться абсцесс кишечника, поддиафрагмальный абсцесс, гнойный плеврит и перикардит. Также гнойник изредка может прорываться наружу через кожу с образованием свища. При разрушении ферментами стенки сосуда может возникнуть сильное кровотечение, иногда с летальным исходом.
Диагностика
Диагноз абсцесс поджелудочной железы устанавливается специалистом в сфере общей хирургии после тщательного обследования больного. Дифференциальный диагноз проводится с псевдокистой поджелудочной железы, панкреонекрозом. Применяются следующие методы:
- Лабораторные исследования. В общем анализе крови отмечается высокий лейкоцитоз, сдвиг формулы лейкоцитов влево, повышение СОЭ, анемия. В биохимическом анализе крови обращает на себя внимание повышение уровня панкреатических ферментов, гипергликемия. Повышен уровень амилазы мочи, хотя при формировании абсцесса её количество может постепенно снижаться.
- Визуализирующие методики. УЗИ поджелудочной железы, КТ органов брюшной полости позволит определиться с локализацией и размерами очага, количеством абсцессов. При необходимости возможно одновременное проведение чрескожной пункции с аспирацией, исследованием и посевом содержимого.

УЗИ поджелудочной железы. На фоне резкого увеличения размеров железы (обведена пунктиром) в ее головке определяется крупный (до 3 см в диаметре) абсцесс (показан стрелками).
Рентгенологическое исследование панкреатического абсцесса имеет некоторые особенности. Так как железа расположена за желудком, то тень полости гнойника может накладываться на газовый пузырь желудка. Поэтому экспозиция должна быть дольше, а при подозрении на абсцесс в полость желудка вводят контрастное вещество и делают вертикальный снимок в боковой проекции - при этом округлая тень с границей жидкости (абсцесс) будет находиться за желудком. При попадании контраста в полость абсцесса можно говорить о наличии свища. Также на снимках можно увидеть признаки сдавления кишечника, смещения органов. Левый диафрагмальный купол высокий, подвижность его ограничена, может быть выпот в плевральную полость.

КТ органов брюшной полости. Диффузно увеличенная поджелудочная железа. Большая стрелка указывает на тело поджелудочной железы, маленькие стрелки - на абсцесс, расположенный в хвосте поджелудочной железы.
Лечение абсцесса поджелудочной железы
Лечение осуществляет абдоминальный хирург. Абсцесс является абсолютным показанием к санации и дренированию. Практика показывает, что чрескожное дренирование гнойников приводит к излечению только в 40% случаев, к тому же при такой тактике можно пропустить флегмону, множественные абсцессы, распространение инфекции на окружающие панкреас ткани. Именно поэтому эндоскопическое или классическое лапаротомное иссечение и дренирование абсцесса будет наилучшим выходом.
Во время операции производится внимательный осмотр окружающих органов, забрюшинной клетчатки на предмет вторичных абсцессов. Параллельно пациенту назначается антибиотикотерапия согласно полученным посевам, обезболивающие препараты, спазмолитики, ингибиторы ферментов. Проводится инфузионная терапия с целью дезинтоксикации.

Поскольку причины образования абсцессов поджелудочной железы до конца не выяснены, на сегодняшний день не существует и мер профилактики развития этой патологии после панкреатита и панкреонекроза. Таким образом, профилактикой абсцедирования является предупреждение панкреатита - ведь абсцесс может сформироваться только на его фоне.
Прогноз при формировании абсцессов серьёзный: без хирургического лечения смертность составляет 100%, после проведения операции выживаемость достигает 40-60%. Исход заболевания зависит от своевременности обращения, быстрой диагностики и оперативного лечения. Чем раньше поставлен диагноз и проведена операция, тем лучше отдалённые результаты.
Читайте также:
