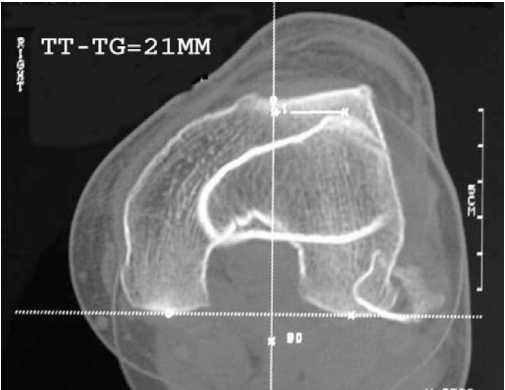
Доступ, техника углубляющей трохлеопластики коленного сустава
Добавил пользователь Валентин П. Обновлено: 28.01.2026
Какие пациенты нуждаются в пластике коленного сустава? Какую роль в исправлении внутрисуставных повреждений играет артроскопия? Какова роль ультразвукового и МРТ-сканирования в визуализации костномышечной системы? Колено выдерживает значительно
Какие пациенты нуждаются в пластике коленного сустава?
Какую роль в исправлении внутрисуставных повреждений играет артроскопия?
Какова роль ультразвукового и МРТ-сканирования в визуализации костномышечной системы?
Колено выдерживает значительное механическое напряжение, но избыточная или непривычная нагрузка может привести как к острой, так и к хронической дисфункции и способствовать развитию таких состояний, как остеоартрит.
Именно с этими проблемами чаще всего сталкиваются в операционных хирурги-ортопеды и травматологи. Судя по всему, следует ожидать, что эта патология будет получать все большее распространение за счет вовлечения широких слоев населения в занятия спортом и старения общества — доля людей старше 65 лет, по прогнозам, возрастет с 15 до 20% к 2030 году [1]. Весьма вероятно, что в связи с этим потребуется усовершенствование оперативных методик.
В данной статье речь пойдет о современной оперативной хирургии колена, артроскопии, экспериментальных подходах и методах визуализации.
- Артропластика (замена коленного сустава)
- артропластика является первичной процедурой;
- у пациента ревматоидный артрит;
- возраст пациента старше 60 лет;
- пациенту поставлен мыщелковый протез с металлической подкладкой для тибиального компонента [2].
Анализ сохранности 9200 протезов после тотальных артропластик колена в клинике Мэйо показал большую эффективность первичной артропластики по сравнению с ревизионными мероприятиями, лучшую сохранность протезов у пациентов старше 60 лет. В целом исход более благоприятен у женщин, чем у мужчин.
Предшествующие хирургические операции осложняют ситуацию. Пациенты с ревматоидным артритом имеют преимущества по сравнению с пациентами с остеоартритом, у которых, в свою очередь, прогноз более благоприятен, чем у больных посттравматическим артритом.
Покрывающий поверхность малой берцовой кости мыщелковый протез с металлической подкладкой для тибиального компонента лучше, чем тугой протез с неметаллической подкладкой; цементированные имплантаты, в свою очередь, сохраняются лучше нецементированных.
Лучшая сохранность протезов при ревматоидном артрите у пациентов старше 60 лет, вероятно, объясняется относительно малоактивным образом жизни последних, хотя можно было бы ожидать, что этот эффект будет нивелироваться имеющимся остеопорозом. Ранняя послеоперационная активность и воздержание от излишней стероидной нагрузки до и после операции [3] уменьшает остеопороз. Применение метотрексата не приводит к росту числа осложнений [4, 5]. Однако перед операцией обязательно оценивают нестабильность шейного отдела позвоночника и неврологические расстройства, которые обнаруживаются у 61% пациентов, причем у половины из них никак не проявляются клинически [6].
| |
| Рисунок 1. По данным широкомасштабных исследований, тотальную пластику коленного сустава можно считать достаточно эффективной операцией |
Необходимо обсудить возможность отмены нестероидных противовоспалительных препаратов (НПВП) в предоперационный период во избежание гастроинтестинальных осложнений и кровотечений [7].
опреки ожиданиям, проблемы с надколенником остаются самой распространенной причиной неудачной тотальной артропластики колена [8]. Сепсис — редкое, но серьезное осложнение. Риск развития сепсиса усиливают ряд факторов, таких как диабет, псориаз, ожирение, прием кортикостероидов и наличие язв [4, 9].
У полных пациентов наиболее высока вероятность послеоперационных осложнений.
В будущем разработка новых типов имплантатов, вероятно, позволит сократить количество осложнений. Хотя новое — не всегда лучшее, подтверждением этому может служить случай с бедренными имплантатами. Методы фиксации, улучшающие соотношение поверхностей кость — имплантат, усовершенствованные оперативные методики и имплантационные материалы — все это может способствовать сохранности коленных имплантатов.
Особое внимание следует уделить сохранению собственных суставов больного, поэтому нужно продумать альтернативные хирургические мероприятия, удлиняющие период до проведения артропластики.
Метод включает удаление разрушенной суставной поверхности вместе с участком подлежащей кости, который затем восполняется грануляционной тканью.
Под действием движений и нагрузки на сустав грануляционная ткань заменяется плотной фиброзной тканью. Келлеровская артропластика первого плюснофалангиевого сустава зарекомендовала себя как достаточно надежный метод, но в случае, если она применяется на надколенно-бедренном участке, только 60% пациентов в среднем через 31 месяц после операции не испытывают боли. Вероятно, лучше иметь эту процедуру в запасе для пациентов с неудавшейся тотальной артропластикой колена или с инфекционными заболеваниями, не поддающимися терапии [10].
- Артроскопия и внутри- суставные процедуры
Введение в практику артроскопии привело к тому, что нагрузка на ортопедов, особенно в дневных стационарах, увеличилась.
В большинстве случаев требуется внутрисуставное лечение механических повреждений. Ревматологи также взяли на вооружение эту технику, в особенности в целях диагностики и оценки состояния суставов.
Усовершенствование оптики позволило разработать артроскопы меньшего диаметра, но, к сожалению, они не всегда подходят для оперативных процедур.
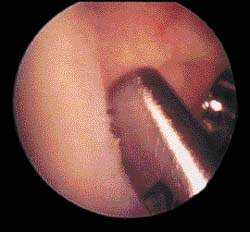 |
| Рисунок 2. Сегодня интраоперационная артроскопия выполняется повсеместно |
Артроскопия наиболее эффективна в случаях внутрисуставных травматических повреждений. Можно подрезать обломки менисков и хрящей, соединить разорванные передние крестообразные связки (ПКС) и провести пересадку мягких тканей и хряща (см. рис. 2).
Очищение коленного сустава при остеоартрите (как правило, путем промывания сустава большими объемами жидкости) проводится уже много лет, но исследований, устанавливающих эффективность этого метода, не проводилось.
Однако при наличии механических повреждений, например истинного блока, обусловленного кусочками менисков, таким способом удается успешно удалять фрагменты. С помощью артроскопии удаляют синовиальные хондроматозные фрагменты.
Может развиться постартроскопический синовит, требующий лечения в течение двух-трех месяцев. Однако особенно важна артроскопия в установлении диагноза пигментного виллезонодулярного синовита, а артроскопическая синовэктомия в сочетании с радиоактивной (иттрий-90) синовэктомией улучшает исход в случае этой локализованной опухоли [8].
- Остеохондральные трансплантаты, трансплантаты мягких тканей и хрящей
Для восстановления дефектов хрящей, костей и мягких тканей, таких как ПКС, используют различные трансплантаты. Из-за нехватки аутохрящей и менисков применяют остеохондральные аллотрансплантаты. Хорошие результаты получены при восстановлении посттравматических дефектов свежими трансплантатами, но использование свежезамороженных или свежевысушенных трансплантатов дает вполне сравнимые результаты и практически более удобно.
Такие трансплантаты используются для замены иссеченных участков при остеохондрите и аваскулярном некрозе бедренного мыщелка.
Аллотрансплантатов мягких тканей и костей, в отличие от других органов, достаточно, но и здесь требуется тщательный тканевой подбор и контроль инфицирования.
Ксенотрансплантаты (полученные от похожих на нас видов животных, как правило, от свиней) и синтетические материалы используются для восстановления ПКС (см. рис. 3), но предпочтительнее все же трансплантаты, взятые из мягких тканей, таких как широкая фасция бедра и связка надколенника.
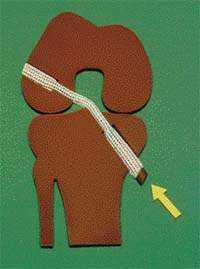 |
| Рисунок 3. Искусственная связка Лидса — Кейо для замены разорванной передней крестообразной связки колена |
Многообещающим альтернативным методом, который пока еще проходит лабораторные испытания, является культивирование аутологичных хондроцитов in vivo с использованием факторов роста и искусственных матриц и последующее их использование в качестве трансплантатов.
Метод дает хорошие результаты при тщательном отборе пациентов — ими должны быть молодые люди, ведущие активный образ жизни, с невоспалительным артритом и сохранившимся надколеннобедренным участком.
Большую часть таких операций составляет вальгусная остеотомия проксимальной части большеберцовой кости. До некоторой степени остается неясным, что способствует успеху операции, но повреждающая нагрузка может стимулировать развитие волокнистой хрящевой ткани на ненагруженной стороне.
Недавно были достигнуты немалые успехи в получении изображений костно-мышечной системы. Главным образом они связаны с ультразвуковой и МРТ-визуализацией.
 |
| Рисунок 4. Ультразвуковое изображение подвздошнобольшеберцовой связки в месте прикрепления к латеральному большеберцовому мыщелку Артропластика — эффективная современная операция |
Ультразвук. Усовершенствование ультразвуковых методик привело к появлению датчиков с высокой разрешающей способностью. Стало возможным получать изображения в реальном времени, проводить четкую визуализацию поверхностных мягких тканей, таких как сухожилия, связки и области имплантации (см. рис. 4).
Более глубокие мягкие ткани, хрящи и даже кости также поддаются визуализации, но с меньшим разрешением. Особенно полезен ультразвук для визуализации скопления жидкости позади коленного сустава.
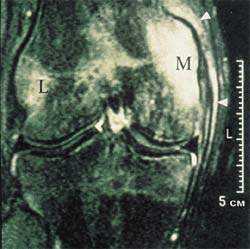 |
| Рисунок 5. МРТ-изображение колена. Видно последовательное "жировое сдавление". Яркий сигнал в бедренном мыщелке ниже места прикрепления медиальной коллатеральной связки указывает на отек костной ткани вследствие воспаления в области имплантации |
Главными преимуществами ультразвука являются низкая стоимость исследования, безопасность и возможность использования портативных аппаратов дома или в клинике. На самом деле многие ревматологи и ортопеды-хирурги Европы и Америки используют диагностическое ультразвуковое сканирование в дополнение к физикальному обследованию во время обычного приема пациента.
Магнитно-резонансная томография. Около трети всех МРТ-исследований относится к исследованиям костномышечной системы, что доказывает информативность и целесообразность использования нового метода для визуализации этих тканей.
Главным преимуществом МРТ является получение анатомически подробных трехмерных изображений большинства тканей, а также данных об их функционировании на основании использования различных последовательностей сканирования (см. рис. 5).
При использовании различных последовательностей необходим разный подход к анализу информации: Т1-изображение дает яркий сигнал от жировой ткани, а Т2 — от воды.
Другие методики позволяют получать одновременно анатомические и функциональные данные.
1. Badley E. M. Population projections and the effect on heumatology // Ann. Rheum. Dis. 1991; 50: 3 - 6.
2. Rand J. A., Ilstrup D. M. Survivorship analysis of total knee arthroplasty // J. Bone Joint Surg. 1991; 73A: 397-409.
3. Friedman R. J., Schiff C. F., Bromberg J. S. Use of supplemental steroids in patients having orthopaedic procedutes // J. Bone Joint Surg. 1995; 77A: 1801-1816.
4. Perhilla R. S., Wifes W. S,. Clough J. D., Segal A. M. Local infectious complications following large joint replacements in rheumatoid arthritis patients treated with methotrexate versus those not treated with methotrexate// Atthntis Rheumatol. 1991; 34: 146-152.
5. Sany J., Anaya J. M., Canovas F. et al. Influence of methotrexate on the frequency of postoperative infectious complications in patients with rheumatoid atthriris // J. Rheumatol. 1993; 20: 1129-1132.
6. Collins O. N., Bonnes C. L., Fitz-Randholph R. L. Cervical spine instability in rheumatoid patients having total hip or knee arthroplasty // Clin. Orthop. 1991; 272: 127-135.
7. Bellamy N., Kirwan J., Boers M. et al. Recommendations for a core set of outcome measures for future phase III clinical trials in hip, knee and hand ostcoarthritis -- consensus development at Omeract III // J. Rheumatol. 1997; 24: 799-802.
8. Buckwalter J. A., Bollard W. T., Brooks P. M. Principals of arthritis surgery //In: Rheumatology (Eds Klippel J. H , Dieppe P. A.), Chap 3.12. Mosby London 1998// P. 1-12.
9. Wymenga A. B., Hom J. R., Thecuwes A., Muytjens H. L., Slooff T. J. Perioperative factors associated with septic arthritis after arthroplasty. Prospective multicentre study of 362 knee and 2651 hip operations // Acta Orthop. Scand. 1992; 63: 665-671.
10. Buckwalter J. A., Lohmander S. Operative treatment of osteoarthrosis // J. Bone Joint Surg. 1994; 76A: l405-1418.
Доступ, техника углубляющей трохлеопластики коленного сустава
1 Федеральное государственное бюджетное учреждение «Национальный медицинский исследовательский центр травматологии и ортопедии им. Р.Р. Вредена»
В статье описана методика одномоментной пластики задней крестообразной связки и сухожилия подколенной мышцы у пациентов с хронической заднелатеральной ротационной нестабильностью коленного сустава. Все этапы предложенной методики выполняются артроскопически, а сама методика является минимально травматичной. Разработанная техника основана на анатомических и экспериментальных исследованиях. По описанному методу прооперированы 10 пациентов в возрасте от 25 до 38 лет. Результаты оперативного лечения оценивались при помощи опросников Lisholm-Guillqist, IKDC 2000 и шкалы боли VAS. До операции балльная оценка по IKDC 2000 - 38,6±15,1 балла, по шкале Lisholm-Gillqist - 40,9±11,7 балла. Болевой синдром по шкале VAS - от 2 до 6 баллов, в среднем 2,8±0,5 балла. Через 12 месяцев после оперативного лечения результаты субъективной оценки функции сустава пациентами статистически значимо улучшились (р
Реабилитация после операции на коленном суставе
Реабилитация после операции на коленном суставе
Операцию коленного сустава проводят для избавления от болей, вызванных такими болезнями, как ревматоидный или посттравматический артрит, остеоартрит, при повреждении хряща, разрыве связок. Вне зависимости от сложности проведенного хирургического вмешательства, для полного восстановления больные нуждаются в послеоперационной реабилитации.
Ошибки в реабилитационном периоде
Время, которое потребуется пациенту для возвращения подвижности ноги, зависит от того, какую операцию проводили, и может занимать от нескольких недель после артроскопии до полугода при эндопротезировании.
Некоторые пациенты после операции жалуются на недостаточную подвижность в коленном суставе, обвиняя врачей в плохо проведенном вмешательстве. В ряде случаев проблему вызывают индивидуальные особенности оперируемых, когда даже тщательно спланированная реабилитация затягивается и осложняется отрицательным патогенезом.
Но чаще всего причиной становится несоблюдение сроков и условий восстановительной терапии, пренебрежение рекомендациями специалистов, проводивших операцию. Точное следование назначениям реабилитологов в течение всего времени, когда надо придерживаться особого режима, назначенных упражнений и процедур, повышает шансы на успешное восстановление.
Общие рекомендации
Чтобы процесс реабилитации прошел успешно, необходимо следовать следующим правилам:
- выполнять все указания ортопеда или реабилитолога;
- соблюдать показанную продолжительность и частоту проведения всех процедур;
- регулярно проходить назначенные специалистом осмотры и диагностику;
- стараться чаще придавать коленному суставу приподнятое положение;
- обязательно носить ортез, наколенник, повязку или другое вспомогательное приспособление, рекомендованное ортопедом;
- принимать назначенные препараты;
- при необходимости проходить лимфодренажный массаж.
В первые дни после возвращения домой важно ограничить двигательную активность, пользоваться костылями для перемещения. Реабилитация проходит в домашних условиях, но может потребовать обращения к специалистам для уточнения назначений.
Рекомендации по восстановлению после операции
Процедуры и упражнения, входящие в реабилитацию после хирургического вмешательства, отличаются в зависимости от вида проведенной операции.
Артроскопия
Малоинвазивная процедура, в ходе которой через небольшой разрез хирург вводит в коленную область специальный инструмент. Операцию назначают для удаления или восстановления участков хрящевых тканей, восстановления разорванных крестообразных связок, зачистки поврежденных частей суставного хряща.
- введение антибактериальных препаратов;
- прием антикоагулянтов;
- иммобилизация прооперированного коленного сустава;
- аппаратный или ручной лимфодренаж;
- изометрический комплекс упражнений для бедренных мышц и движения голеностопным суставом.
В течение первых двух-трех дней может потребоваться прием обезболивающих. В этом периоде врачи рекомендуют чаще поддерживать колено в приподнятом состоянии.
С целью уменьшения отечности, купирования воспаления, снятия болевого синдрома во время реабилитации после операции пациентам назначаются нестероидные противовоспалительные составы. Для восстановления структуры хрящевой, костной ткани для длительного приема выписываются препараты - хондропротекторы.
Ежедневное меню в период восстановления коленного сустава должно быть насыщено продуктами, богатыми белком, серой, селеном, полиненасыщенными жирными кислотами омега-3. Рекомендовано большое потребление постного мяса, рыбы, морепродуктов, фруктов, сухофруктов, овощей, яиц. Важно следить за потребляемыми калориями, чтобы в условиях пониженной физической активности не набрать лишний вес. Очень полезно включить в рацион холодец, желе и другие продукты, содержащие коллаген.
Лечебная гимнастика в первые недели после операции коленного сустава включает только упражнения в положении лежа:
- маятник;
- подъем ноги с натянутым на себя носком;
- ягодичный мостик (подъем таза с прижатыми к полу ступнями).
Далее при разрешении врача можно начинать курс тренировок на велотренажере.
После того, как состояние пациента нормализуется, можно включать занятия из положения сидя или стоя. Их основная задача - разработка сустава, параллельно укрепить мышцы ног и ягодиц.
В программу реабилитации может входить физиотерапия: магнитная, лазерная, электростимуляция, электрофорез, иглорефлексотерапия. Эти процедуры помогают нормализовать обменные процессы, восстановить кровоток в прооперированной конечности.
После того, как исчезнет болевой синдром, полезно посещать баню. Для укрепления мышечно-связочного аппарата и улучшения кровотока может быть назначен мануальный массаж.
Остеотомия
В процессе вмешательства хирург меняет форму костей или их местоположение. Операцию назначают, например, при неправильно срастающемся переломе, врожденных или приобретенных патологиях костей. После операции больной остается в медучреждении в течение нескольких дней, получая обезболивающие. Первые упражнения начинаются еще в этот период, чтобы не допустить образования тромбов. Если самостоятельно разрабатывать сустав не получается, можно воспользоваться специальными тренажерами.
Первые несколько недель рекомендовано ношение гипсовой повязки, чтобы обеспечить покой суставу. Для перемещения надо использовать костыли либо инвалидную коляску, так как переносить вес на прооперированную ногу запрещено. После снятия гипса подвижность возвращается медленно, но это служит одним из признаков удачной реабилитации.
Комплекс упражнений, способных вернуть суставу подвижность, обычно включает:
- сгибания ног из положения лежа;
- подъем прямой ноги с натянутым на себя носком из положения лежа или сидя;
- подъем ягодиц из положения лежа с согнутыми в коленях ногами;
- приподнимание на носках у опоры.

Помимо упражнений суставу будут полезны плавание, занятие на велотренажере, физиопроцедуры.
Период реабилитации обычно длится один-три месяца, но может продлиться в силу индивидуальных особенностей человека.
Полная замена коленного сустава
Проведение эндопротезирования считается крайней мерой, назначаемой при невозможности восстановления коленного сустава другими способами. Операцию выполняют чаще всего при артрите, артрозе, серьезных травмах.
После замены пациент остается в больнице под наблюдением врачей в течение нескольких дней. В это время вводятся препараты, предотвращающие образование тромбов, обезболивающие. Чтобы снизить отечность и улучшить циркуляцию крови, может быть назначено использование аппаратов для продолжительной пассивной разработки суставов. Они поддерживают сустав и помогают медленно перемещать ногу, не вставая с кровати.
Послеоперационная реабилитация преследует следующие цели:
- ощутимое увеличение силы мышц;
- усиление активности прооперированного коленного сустава;
- максимальная защита протеза;
- возвращение к полноценной жизни.
В первые два дня пациенту разрешается сидеть, но опускать ноги с кровати и вставать нельзя. Далее подъем с кровати должен осуществляться только на здоровую ногу, при этом прооперированную надо держать выпрямленной. Все перевязки после операции проводит только медперсонал. Мочить колено без разрешения врача запрещено. Для перемещения в последующем периоде необходимо использовать костыли.
Программа восстановления после операции эндопротезирования включает:
- восстановление навыков ходьбы, сначала в пределах квартиры, потом - на улице;
- разработка дополнительных навыков, таких как подъем и присаживание, перемещение по лестнице;
- выполнение упражнений, назначенных врачом.
Для первых дней рекомендованы следующие упражнения:
- сгибание и разгибание пальцев от 12-15 в день с постепенным увеличением их числа;
- подтягивание пальцев ног на себя по четыре-пять раз без болевых ощущений;
- подъем ноги с подложенным под колено валиком по четыре-пять раз.
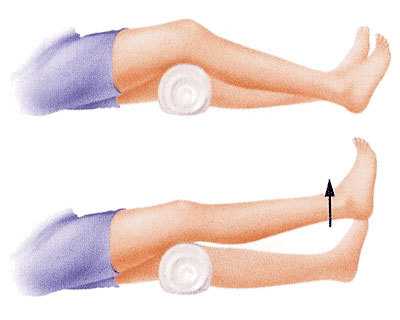
Сначала все манипуляции проводятся в лежачем положении, затем - сидя.
Дома можно расширить круг упражнений:
- сгибающие и разгибающие движения из положения полусидя;
- вращения ступнями по и против часовой стрелки;
- подъем прямой ноги под углом 45 градусов;
- покачивания ногой в воздухе;
- планка на спине с опорой на лопатки и здоровую ногу;
- «сползание» по стене;
- перекат с ноги на ногу.
В число рекомендаций входит выполнение «ножниц», ходьба на согнутых ногах, «велосипед». Заканчивать занятия надо при появлении болевых ощущений. Можно заниматься греблей, плаванием, велоспортом, ходьбой.
В среднем срок восстановления занимает от шести недель, но сказать, что сустав полностью восстановлен, можно только через год. Примерно с четвертой-седьмой недели допустимо вождение автомобиля при условии, что нахождение за рулем не вызывает боли, а мышечный контроль восстановлен настолько, что позволяет свободно пользоваться педалями. Но в течение следующих нескольких лет рекомендовано наблюдение у врача, который будет уделять особое внимание коленному суставу, подвергшемуся замене.
Особенности реабилитации пожилых людей
В пожилом возрасте любые хирургические вмешательства связаны с большими рисками, чем в молодости. Период восстановления после операции артроскопии или замены коленного сустава в преклонном возрасте существенно затягивается, зачастую осложняясь сопутствующими заболеваниями, психологическими блоками.
В этом случае, чтобы восстановление проходило максимально эффективно, пациенту требуется не только помощь в проведении восстановительных манипуляций, массажей, физиопроцедур. Важно оказать психологическую поддержку, правильно разъяснить необходимость следовать предписаниям врача, чтобы не навредить суставу.
Подобные условия невозможно обеспечить дома. А в пансионате «Тульский дедушка» вашему пожилому родственнику будет предоставлен полноценный уход за пациентом, нуждающимся в разработке коленного сустава, с учетом всех назначенных лекарств, процедур, особенностей психологического и общего физического состояния больного.
Дисплазия мыщелков бедренной кости, подвывих и наклон надколенника
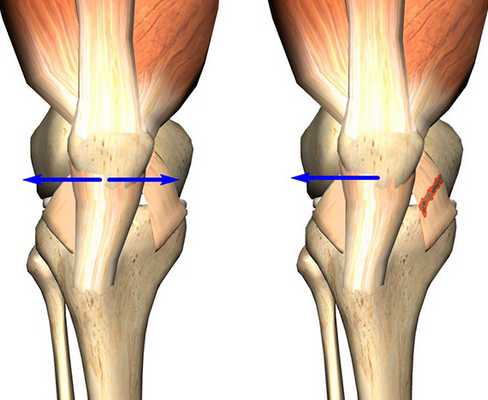
Коленная чашечка, именуемая в медицине надколенником и представляющая собой самую крупную из сесамовидных костей, располагается во фронтальной части колена внутри сухожилия, разгибающего голень. Работая по принципу блока, надколенник обеспечивает мышечную тягу, повышая ее рабочий потенциал.
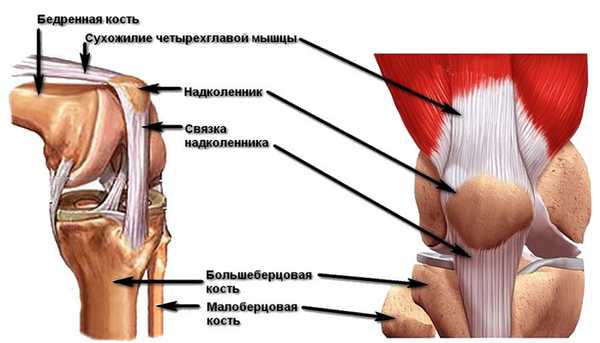
Анатомия надколенника и коленной чашечки
Сухожилие, в котором расположен надколенник, образовано 4-мя мышцами передней бедренной поверхности. В нижней части коленной чашечки расположена собственная связка надколенника, присоединенная (прикрепляемая) к большеберцовой кости. Когда нога находится в разогнутом положении, коленная чашечка, как бы, плавает в суставной щели над коленным суставом. При этом, при сгибании нижней конечности, надколенник ложится в суставную борозду, расположенную на концах (мыщелках) бедренной кости.
С внутренней части коленная чашечка имеет достаточно толстый (до 5 мм) хрящевой слой, обеспечивающий нормальное скольжение по мыщелку бедра.
На рис. 1 изображено колено в согнутом положении. При этом, коленная чашечка, расположенная в бороздке, работает, как блок, повышая силу тяги сухожилия.
Нормальная работа коленной чашечки возможна при условии центрированного (правильного) его расположения в бороздке бедренной кости. В противном случае может наблюдаться наклон коленной чашечки.
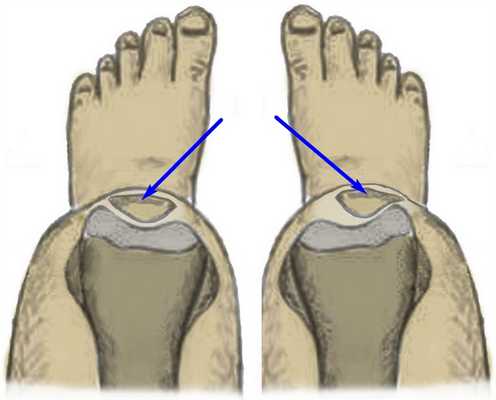
На рисунке слева показано нормальное (центрированное) положение надколенника. Справа - положение надколенника смещено.
В подавляющем большинстве ситуаций, при наличии тех или иных проблем в бедренно-надколенниковом суставе, коленная чашечка смещается в наружную сторону, и лишь изредка - во внутреннюю. Незначительные наклоны во фронтальном направлении могут говорить о наличии высокого давления надколенника на мыщелок, или, как называют данную патологию в медицине, латеральной гиперпрессии. В свою очередь, если коленная чашечка смещается во внутреннюю часть, пациенту диагностируется медиальная гиперпрессия.
Как показывает медицинская практика, даже незначительное смещение надколенника может спровоцировать его подвывих. В то время, как полный выход коленной чашечки за пределы бороздки - ее вывих.
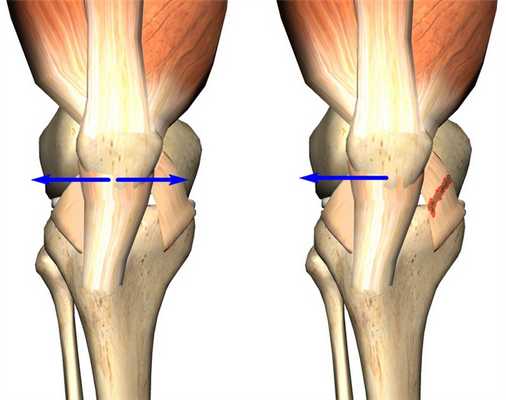
На рис. 3 в направлении слева на право отображено нормальное состояние коленного сустава с одинаковой шириной наружной и внутренней частей. Далее, показана латеральная гиперпрессия, при которой внутренний просвет шире, нежели наружный. На следующем изображении можно наблюдать выход части коленной чашечки за пределы бороздки при подвывихе. И, затем, можно наблюдать полное смещение надколенника за пределы сустава при вывихе.
Наклон, а также подвывих коленной чашечки являются одним из примеров его нестабильности, при которой может наблюдаться полный вывих.
Причины
Возникновение и патологическое развитие наклона надколенника, а также его подвывих провоцируются множеством факторов и, в большинстве случаев, сразу несколькими.
Наиболее значимыми причинами данного недуга являются:
- аномалии развития нижних конечностей;
- ослабление внутренней связки, либо чрезмерное натяжение поддерживающей коленную чашечку наружной связки;
- слабость внутренней широкой мышцы бедра;
- аномальная форма ног:
- Х-образное или вальгусное искривление голеней;
- высокое стояние надколенника
- внутренняя ротация голени и многое другое.
Анатомически, коленная чашечка имеет 2-е расположенные по бокам связки, удерживающие ее и не дающие ей смещаться внутрь и наружу. При этом, чрезмерное натяжение наружной, либо ослабление внутренней связки могут провоцировать существенное смещение надколенника кнаружи.
При нормальном, строго центрированном положении коленной чашечки в бороздке (мыщелке), тяга внутренней и наружной связок строго сбалансирована. В случае возникновения дисбаланса (например, при серьезных повреждениях и разрывах связки) надколенник будет смещаться кнаружи вследствие отсутствия компенсации тяги наружной связки.
Помимо связок, стабильность коленной чашечки обеспечивают и мышцы, в том числе и внутренняя (медиальная). Являющаяся составным элементом четырехглавой мышцы бедра, данное мышечное образование отвечает, в том числе, и за стабильность коленной чашечки, исключая ее смещение кнаружи.
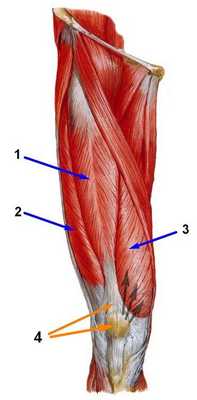
На рис. 5 отображены бедренные мышцы (вид спереди): 1 - прямая, 2 - латеральная, 3 - медиальная, 4 - промежуточная. Черными стрелками отмечена тяга медиальной мышцы.
Вальгусное или Х-образное искривление голеней кнаружи
Голень соединяется с бедренной костью под так называемым Q-углом (углом квадрицепса), определяемым шириной таза. Как правило, у женщин данный угол больше, нежели у мужчин. Как показывает медицинская практика, большая величина угла квадрицепса является дополнительным фактором, провоцирующим повреждение (включая полный разрыв) передней связки.
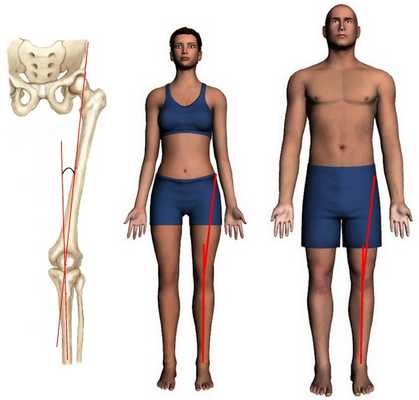
Q-угол у женщин составляет 20°, у мужчин - 15°. При наличии больших показателей может наблюдаться боль в колене или подвывих коленной чашечки.
Дисплазия мыщелков бедра
Для стабильного и надежного удержания надколенника, бороздка, расположенная между мыщелками бедра, должна быть глубокой. В случае наличия так называемой дисплазии и вызванной данной патологией малой глубиной бороздки, коленная чашечка может смещаться кнаружи. Вывить дисплазию позволяют различные лучевые методики - МРТ и рентгенограммы.
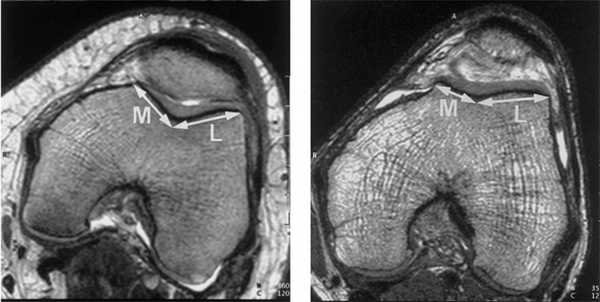
На рис. 7 показаны данные МРТ коленного сустава, отображающие размещение коленной чашечки в бороздке. Слева показана бороздка в нормальном состоянии, справа - при наличии дисплазии мыщелков.
Переразгибание в колене, а также повышенное стояние надколенника провоцируют смещение последнего кнаружи вследствие выскальзывания из бороздки.
Наружное положение бугристости большеберцовой кости, к которой присоединяется связка коленной чашечки
У некоторого количества пациентов бугристость смещена кнаружи (расположена латерально), что провоцирует попутное смещение надколенника.
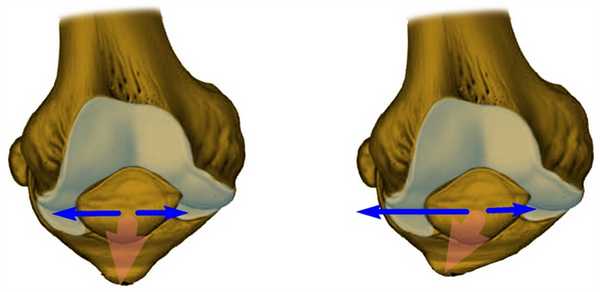
Подобная ситуация имеет место быть и в случае значительного закручивания голени во внутреннюю сторону (ротации голени внутреннего типа). Этому способствуют врожденные анатомические нюансы строения нижних конечностей, например - плоскостопие.
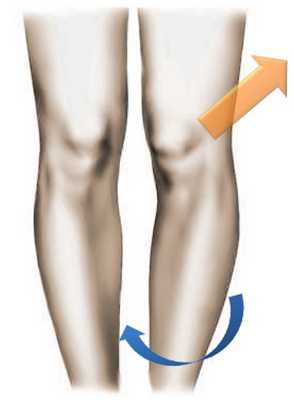
Закручивание голени во внутреннюю часть провоцирует попутное смещение коленной чашечки
Симптоматика подвывиха и наклона коленной чашечки
В случае патологически неправильного скольжения коленной чашечки в бороздке, зачастую, наблюдается нестабильность первой, а также различной интенсивности болевые ощущения в области коленного сустава.
При этом, чувство нестабильности, хотя и достаточно распространенный, но не основной показатель наличия подвывиха, либо наклона коленной чашечки.
Помимо болевых ощущений, при совершении разгибательно-сгибательных движений колена не редко можно услышать хруст (щелчок), вызванные патологически неправильным скольжением коленной чашечки в мыщелковой бороздке.
Стоит, также, обратить внимание, что подвывиху/наклону надколенника, зачастую, предшествует повреждение тех или иных участков сустава, вызванное, например, осложнениями после хирургического вмешательства, а также полученными ранее вывихами и пр.
В случае патологического подвывиха и/или наклона, скольжение коленной чашечки в мыщелковой бороздке осуществляется с отклонениями. Это, в свою очередь, вызывает существенные повреждения покрывающего данный коленный участок хряща, провоцируя развитие различного рода травм и, в частности, артроза сустава.
Также, в случае продолжительного наклона и/или подвывиха коленной чашечки, в суставной части может наблюдаться скопление жидкости, провоцирующей возникновение отечностей.
Диагностика
Осмотр лечащим специалистом
Согласно распространенной медицинской практике, наиболее частыми симптомами подвывиха и наклона коленной чашечки, является наличие в коленной области болевых ощущений различной интенсивности. В процессе осмотра, специалист уточняет локализацию боли, а также выясняет при совершении каких движений она обычно проявляется. Зачастую, дискомфортные ощущения возникают при совершении сгибательных движений свыше 30° и при определенных нагрузках, например, спуске и подъеме по лестнице.
Также, врач акцентирует внимание на неравномерном развитии отвечающих за разгибание коленно-суставных мышц. Как правило, при наличии подвывиха, а также наклоне надколенника могут наблюдаться атрофические изменения медиальной мышцы.
Однако и это еще не все. В процессе осмотра лечащим специалистом могут проверяться:
- осанка;
- степень искривления нижних конечностей;
- наличие дисплазии бедра;
- наличие плоскостопия;
- Q-угол и многое другое.
Поскольку в нормальном состоянии коленная чашечка перемещается по прямой траектории, ориентировочную оценку состояния надколенника можно выполнить путем разгибания нижней конечности в положении сидя. В случае наличия подвывиха, наблюдается его смещение кнутри. Если же J-признак отмечен при разгибании свисающей конечности - речь может идти о слабости медиальной бедренной мышцы.
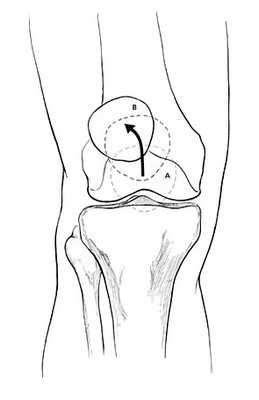
На рисунке показана траектория движения коленной чашечки из точки А в точку В при совершении разгибания нижней конечности. При этом, при наличии подвывиха/наклона, надколенник движется по траектории, напоминающей букву J.
Для наиболее точного диагностирования подвывиха и/или наклона коленной чашечки, лечащий специалист проводит пальпацию пораженного участка. Наличие болевого синдрома, а также не типичная подвижность надколенника могут практически со 100%-й гарантией указывать на наличие недуга.
Кроме того, наличие болезненных ощущений в районе медиального надмыщелка свидетельствует о развитии так называемого признака Бассетта, возникающего, зачастую, при травмировании медиальной связки.
С целью выявления чрезмерной тяги наружной связки проводятся измерения наклона коленной чашечки при разогнутом, находящемся в свободном положении колене. В момент приподнятия ее наружного края, внутренний край фиксируется. Полученный угол, в норме, составляет порядка 15°. Если болевые ощущения начинают возникать в случае меньших показателей - речь может идти о чрезмерном натяжении латеральной связки.
Наличия смещений коленной чашечки по коленно-суставной поверхности могут указывать на ограничивающей ее движения целости структур - суставной капсулы, а также поддерживающей наружной связки и медиальной бедренной мышцы. Для диагностирования недуга, специалист смещает надколенник кнаружи, замеряя полученную разницу смещения, относительно нормы. Смещения менее, чем на ¼ указывают на чрезмерное натяжение медиальной связки, более, чем на ¾ - о гипермобильности.
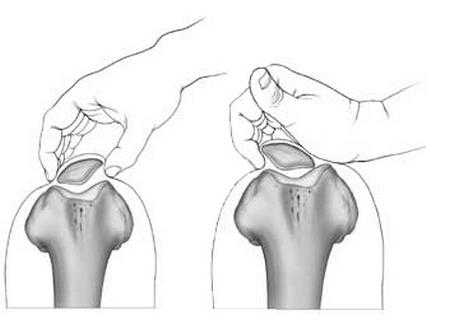
На изображении показан процесс пальпации коленной чашечки (проба Бассета).
Страх, вызванный предчувствием вывиха коленной чашечки
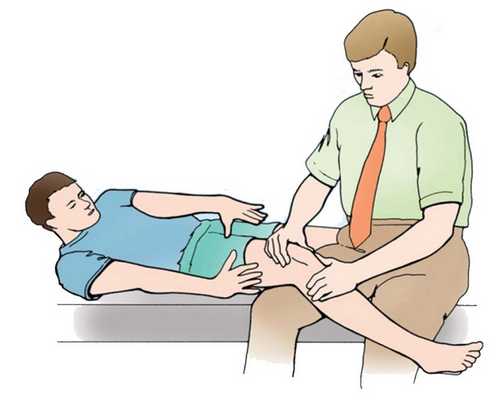
В процессе взятия проб, когда специалист смещает коленную чашечку, пациент может почувствовать дискомфортные ощущения, боль, а также страх вывиха.
Обследование пациента осуществляется в положении лежа, как на спине (чаще всего), так и на животе. При этом, во втором случае, фиксация таза и отсутствие возможности сгибания бедра обеспечивают более точную оценку имеющейся ситуации.
Для того, чтобы подтвердить установленный диагноз, а также разработать оптимально подходящий для конкретной ситуации план лечения, специалист проводит дополнительное обследование посредством лучевых методик - КТ и МРТ.
Первый этап обследования предполагает получение рентгенограммы в боковой и фронтальной проекциях при положении пациента стоя. Данная методика позволяет оценить особенности рельефа и глубину борозды, а также определить высоту стояния коленной чашечки. В этом случае, при получении такой развернутой информации, специалист может выявить деформацию, существенный подвывих или полный перелом коленной чашечки. Дополнительные сведения о размещении надколенника, а также наличии его вывиха или наклона, предоставляет рентгенограмма, выполненная в осевой проекции.
Особенности положения пациента при рентгенограммах по Мерчанту
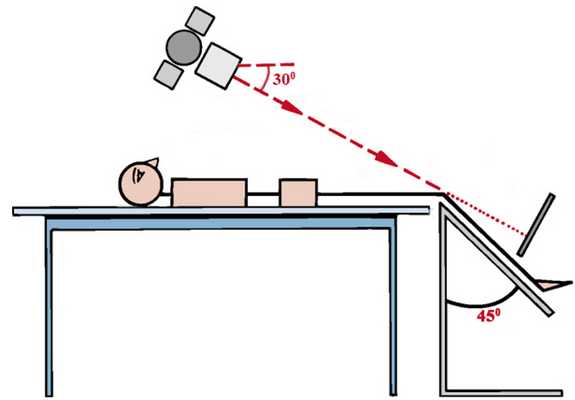
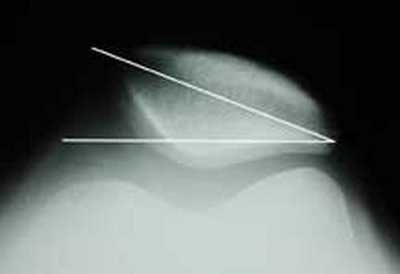
Рентгенограмма по Мерчанту (осевая проекция) демонстрирует наклон надколенника. В этом случае наружная ширина суставной щели меньше, нежели внутренняя.
В отличие от рентгенограммы, компьютерная томография позволяет определить наличие недуга с большей точностью, что объясняется отсутствием искажений и наложений друг на друга структур при получении снимка. Более того, КТ предоставляет возможность получить необходимые данные при любых вариациях согнутой конечности.
Как уже было сказано выше, наиболее значимой причиной возникновения и прогрессирования наклона/подвывиха считается патологическое положение бугристости большой берцовой кости. Как правило, КТ, также, позволяет максимально точно установить особенности пространственного положения борозды, бугристости, и коленной чашечки.
На изображении показано наложение срезов позволяющих вымерять промежуток между бороздой и бугристостью.
МРТ допускается применять для уточнения данных, полученных при проведении КТ и рентгенографических исследований. Однако, наиболее актуальным такой метод является при:
- изучении состояния хрящевой и окружающих ее мягких тканей;
- выявлении повреждений, сопряженных с вывихом коленной чашечки;
- обнаружении суставного выпота;
- определения наличия гематом и др.
Учитывая, что наличие болевых ощущений в колене, зачастую, может быть сопряжено с наличием иного вида проблем, МРТ, как наиболее точная методика, применяется гораздо чаще.
Особенности лечения
Консервативные методики
Как правило, устранение проблем, вызванных наклоном/подвывихом коленной чашечки, проводится по консервативным методикам, основанным, преимущественно, на выполнении специально разработанных физупражнений, позволяющих эффективно восстановить баланс разгибающих мышц.
Эффективным считается и применение так называемого тейпирования, обеспечивающего снижение болевых ощущений в области колена и компенсацию коленной чашечки кнаружи.
Важно, все же, отметить, что в ряде случаев, несмотря на результативность консервативных методик, без хирургического вмешательства на обойтись.
Хирургические методики
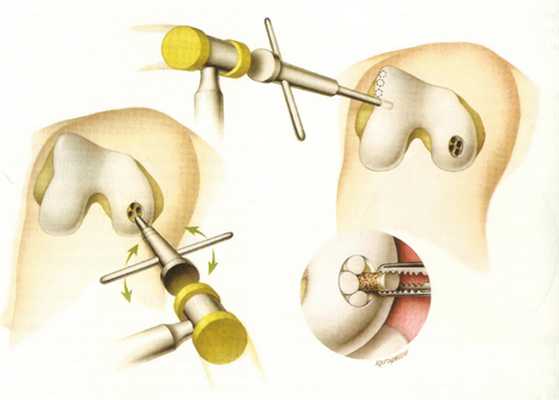
Методики хирургического вмешательства основаны на артроскопическом введении через предварительно сделанный прокол видеокамеры, позволяющей детально наблюдать и оценивать надколенник, а также все другие элементы коленного сустава изнутри.
В случае, когда наблюдается только наклон надколенника, выполняют рассечение косой части широкой мышцы, а также всей наружной связки.
Схематическое отображении артроскопического рассечения наружного края коленной чашечки.
Выше было дано элементарное описание основной и наиболее часто применяемой хирургической процедуры, используемой для устранения подвывиха и/или наклона коленной чашечки. Однако, как правило, существует масса вариаций одной и той же клинической ситуации, что требует индивидуального подхода к ее устранению.
Прогноз
В подавляющем большинстве клинических ситуаций, лечение подвывиха/наклона, имеет благоприятный исход. При грамотном подходе, а также адекватной консервативной и/или хирургической стратегии лечения, с высокой степенью вероятности допускается полное излечение и восстановление пациента, с возможностью достаточно быстрого возврата к активному образу жизни и занятиям спортом.
Разумеется, что при восстановлении интенсивность физических реабилитационных нагрузок следует повышать постепенно, во избежание повторного травмирования некогда поврежденной области колена.
Артроскопия при повреждении хряща (хондропластика)
Как известно, движение - это жизнь. В опорно-двигательном аппарате человека за движения отвечают суставы, а гиалиновые и фиброзно-волокнистые хрящи служат для смягчения ударов и обеспечения стабильности суставов. Их клетки регулируют естественный синтез и распад коллагена. Травмы, повышенные нагрузки на сустав и естественные процессы старения могут привести к повреждению и истиранию хрящей. В этом случае сустав не может правильно работать.
Причины и симптомы повреждения хряща
Повреждения и заболевания хрящевых покровов сустава весьма распространены в наши дни. Причина болезни - спортивные или другие виды травм, а также возрастные недуги, повлекшие за собой постепенную дегенерацию ткани, которая в свою очередь приводит к повреждению хрящей. Симптомы заболевания:
- резкая боль;
- отечность;
- ригидность;
- тугоподвижность;
- блокада сустава.
Недостаточное внимание к этим симптомам может привести к контрактурам и деформации опорно-двигательного аппарата.
Артроскопия - современная методика по восстановлению поверхности хряща сустава. Уникальность заключается в том, что она позволяет поставить пациента на ноги в считанные недели. При нереконструктивных хирургических операциях больной уже на следующий день может не только двигать, но и нагружать прооперированную конечность. После них показана пассивная тренировка мышц, двигающих сустав.
Этот малоинвазивный метод вмешательства также проводится с целью диагностики внутрисуставной патологии. С его помощью можно оценить состояние коленного сустава, выявить повреждения и точную причину болевого синдрома, чтобы определиться с дальнейшей тактикой лечения. Операция проводится без значительных разрезов и травматизации здоровых тканей.
Технология была разработана и впервые применена в Швейцарии. Сейчас такие операции выполняются во многих странах Европы и в России. С ее помощью можно лечить практически каждый крупный сустав. Наиболее распространены артроскопические вмешательства на плечевом, локтевом, коленном, тазобедренном и голеностопном суставах.
Эффективность артроскопического лечения очень высока и составляет 90-95%. Большинство пациентов выписываются из клиники через 1-2 дня после проведения хондропластики.
Показания к применению артроскопии
Показаниями к проведению артроскопии сустава являются:
- повреждения хрящевой поверхности травматического генеза;
- дегенеративные изменения суставного хряща;
- начальные стадии артрозов.
Данный вид вмешательства назначается пациентам моложе 55 лет с повреждением хряща в нагружаемой зоне до 1.5-2 см.
Диагностика с помощью артроскопии
Диагностическая ценность артроскопии при внутрисуставной патологии достаточно велика. Хирург может осмотреть каждый участок и структуру сустава, оценить его состояние и выявить патологию.
Во время артроскопии делается несколько проколов, в один из которых вводится небольшой инструмент с набором линз и осветительных систем. Свет проводится через оптическое волокно. Изображение сустава с миниатюрной цифровой камеры передается на монитор. Во второй прокол необходим для хирургического инструмента, с помощью которого врач проводит необходимые манипуляции.
Операция по восстановлению поврежденного хряща
Порядок проведения артроскопии при повреждении хряща:
- поврежденная поверхность хряща зачищается;
- делаются отверстия в костной ткани;
- выполняется хондропластика;
- промывается сустав.
- накладывается повязка.
При проведении операции с использованием артроскопического метода снижается кровопотеря и риск возникновения послеоперационной инфекции. Благодаря минимальной инвазивности пациенты практически не испытывают послеоперационных болей и быстро встают на ноги.
Перевязки проводятся до 10 дней после операции.
Артроскопия обеспечивает высокую точность манипуляций в суставе и исключительную аккуратность действий хирурга.
Виды хондропластики
При артроскопии восстановление поврежденного хряща осуществляется методом остеоперфорации или пересадки хряща.
- Амбразивная хондропластика. В этом случае в рамках артроскопической операции удаляются патологические участки хрящевой ткани, стабилизируются ее края, что позволяет предотвратить дальнейшее разрушение хряща.
- Коллагеновая мембрана . Поврежденная поверхность хряща зачищается, в костной ткани делаются микроотверстия и затем накладывается коллагеновая мембрана, которая обеспечивает идеальные условия для создания стволовых клеток и последующего восстановления хряща.
- Мозаичная хондропластика . Трансплантация собственного хрящевого конгломерата является наиболее прогрессивным методом лечения поврежденного хряща. При этом хирург вынимает через минимально инвазивный разрез небольшой участок здоровой хрящевой ткани из ненагружаемой области сустава и пересаживает его в проблемную зону. В лаборатории проводится стимуляция клеток хрящевого биоптата, который потом наносится на подготовленную основу. Полученная ткань в виде мозаики пересаживается в поврежденную область. В результате восстанавливаются суставные поверхности, пациент избавляется от болевого синдрома.
Качественные услуги по приемлемым ценам
Новейшие методы оперативного лечения через артротомический доступ - приоритетное направление в работе нашего центра. Воспользоваться данным видом услуг могут не только жители Москвы, но и любого региона России. Качество медицинских услуг и цены на артропластику поврежденного хрящевого сустава в нашем центре еще никого не заставили жалеть о своем выборе.
Мы восстановим поврежденный суставной хрящ и поможем вернуть свободу движений с помощью артроскопии - щадящей хирургической процедуры. В большинстве случаев своевременно выполненная артропластика поврежденного хряща позволяет восстановить функцию сустава до прежнего уровня. Не откладывайте диагностику и лечение суставов, запишитесь на прием в наш центр.
Читайте также:
- Хронический отит с краевым прободением перепонки. Опасность перфорации барабанной перепонки с краю
- Болезни органа слуха при дисплазиях кожи. Hidroa vacciniformia и Epidermolysis bullosa hereditaria dystrophica
- Лечение рака яичника у беременной
- Антитиреоидные вещества. Угнетение функции щитовидной железы
- Физические проблемы подростков
