Эозинофильный пустулезный фолликулит (ЭПФ, болезнь Офуджи)
Добавил пользователь Валентин П. Обновлено: 01.02.2026
Диагноз ставится на основании клинической картины, анамнеза, лабораторных данных и гистологического исследования
- Анализ крови: эозинофилия, лимфопения, CD4 менее 200 / мм3 (при иммуносупрессивном фолликулите)
- Проба Тцанка с очагов поражения - большое количество эозинофилов В препаратах материала из пустул, окрашенных по Райту, наблюдается большое количество эозинофилов, отсутствие бактерий, грибов и паразитов.
- При культуральном посеве из пустул роста микрофлоры не наблюдается
- ИФА и иммуноблоттинг крови выявляют антитела к ВИЧ (при иммуносупрессивном фолликулите)
- При гистологическом исследовании выявляются перифолликулярные и периваскулярные инфильтраты из эозинофилов. В эпителии воронки волосяного фолликула и сальной железы спонгиоз в сочетании с инфильтратами из различных клеток, пустулы, заполненные эозинофилами.
Эозинофильный пустулезный фолликулит и иммуносупрессивный эозинофильный фолликулит
Эозинофильный пустулезный фолликулит (ЭПФ, болезнь Офуджи)
Грамотрицательный фолликулит встречается у 4-5 % пациентов, получающих длительную антибиотиктерапию по поводу угревой болезни и розацеа, реже при других заболеваниях (стафилококковой пиодермии) и длительном применении местных антибактериальных препаратов.Однако считается, что частота его занижена из-за ошибок диагностики.Чаще наблюдается у мужчин.
Характеризуется заменой нормальной грамположительной микрофлоры кожи и слизистой носа грамотрицательными микробами, чаще всего Enterobacteriaceae, реже Escherichia coli, Pseudomonas aeruginosa, Serratia marcescens, Klebsiella и Proteus mirabilis. Обычно грамотрицательные бактерии составляют менее 1% от общего количества бактерий в слизистых оболочках носа, однако у пациентов с грамотрицательным фолликулитом, энтеробактерии составляют примерно 4% .Грамотрицательным организмам для роста и размножения требуется условия влажной среды, поэтому они колонизируют участки кожи с повышенным салоотделениям (себорейные зоны).
Вначале поражаются сальные фолликулы в основном вокруг носа и рта, далее процесс распространяется на другие участки кожи лица.Тетрациклины нарушают синтез белка и функциональность лимфоцитов человека, а также хемотаксис нейтрофилов, увеличивая таким образом риск бактериальной суперинфекции.
В ряде исследований были выявлены изменения в механизмах иммунной защиты пациентов с акне с грамотрицательным фолликулитом. В одном исследовании у пациентов был обнаружен подавленный клеточно-опосредованный иммунитет, слабый или отсутствующий ответ гиперчувствительности замедленного типа, а также снижение концентрации IgM. Низкая концентрация IgM может привести к ослаблению или отсутствию ответа на O-антигены энтеробактерий, увеличивая, таким образом, вероятность грамотрицательной инфекции. Дефицит альфа-1-антитрипсина также является кофактором в развитии грамотрицательного фолликулита инактивируя нейтральную гранулоцитарную протеазу.
Типичный пациент с грамотрицательным фолликулитом - это мужчина старше 18 лет с жирной себореей, периоральными и периназальными папулами и пустулами, часто с рецидивирующим фолликулитом волосистой части головы, получающий длительную антибактериальную терапию и с ростом грамотрицательных культур при посеве из пустул и слизистых оболочек носа.Выделяют 2 типа грамотрицательных фолликулитов:
Папуло-пустулезный тип
Характеризуется обильными папулезными и пустулезными высыпаниями в себорейных областях, преимущественно периоральной и периназальной, однако возможна и другая локализация. Встречается у 80% пациентов.Чаще связан с Enterobacteriaceae, реже Escherichia coli, Pseudomonas aeruginosa, Serratia marcescens, Klebsiella, Citrobacter.
Нодулярно-кистозный тип
Встречается у 20% пациентов.Характеризуется глубоко расположенными узлами, абсцессами и флуктуирующими кистами из которых высеваются организмы вида Proteus.Клиническая картина напоминает конглобатные угри, что ведет к диагностическим ошибкам и назначению высоких доз антибиотиков, которые только утяжеляют процесс.
Диагноз ставится на основании клинической картины, анамнеза и микробиологического исследования материала из пустул и слизистых оболочек носа
Оральный изотретиноин считается первой терапией грамотрицательного фолликулита.Эффективность изотретиноина объясняется его способностью уменьшать секрецию сальных желез на 90% , что ведет к высушиванию кожи и слизистых оболочек, создавая при этом неблагоприятную среду для роста и размножения грамотрицательных бактерий.Изотретиноин назначается в дозе 0, 5-1 мг / кг ежедневно в течение 4-5 месяцев, более высокие дозы, превышающие 2, 0 мг/кг, не имеют преимуществ перед менее низкими.Оптимальная эффективная доза с наименьшим количеством рецедивов составляет 1 мг/кг.
Исследования показали, что эффективность антибиотикотерапии по результатам культурального исследования в большинстве случаев низкая, однако, в некоторых тяжелых случаях возможно одновременное назначение изотретиноина и антибиотиков, таких как ампициллин (250 мг внутрь 4 раза в сутки) или триметоприм/сульфаметоксазол (80/400 мг внутрь 4 раза в сутки).
- Выделяют три клинических формы, которые характеризуются фолликулярными папулами и пустулами, возникающими на голове, туловище и конечностях:
1. Классический эозинофильный пустулезный фолликулит (болезнь Офуджи).
2. Обычно встречается у японцев с хроническими рецидивирующими фолликулярными пустулами и тенденцией к образованию кольцевидных бляшек, которые распределены по типу себорейного дерматита.
3. Эозинофильный пустулезный фолликулит, в сочетании с иммуносупрессией.
4. Обычно развивается у пациентов с инфекцией вируса иммунодефицита человека, у которых формируются сильно зудящие папулы на лице и верхней части туловища.
5. Эозинофильный пустулезный фолликулит детского возраста/неонатального периода.
6. Фолликулярные пустулы на волосистой части кожи головы.
- Тенденция к рецидивам и хронизации (кроме эозинофильного пустулезного фолликулита детского возраста).
- Характеризуется фолликулярной и перифолликулярной эозинофильной инфильтрацией.
- Ассоциирован с эозинофилией периферической крови.
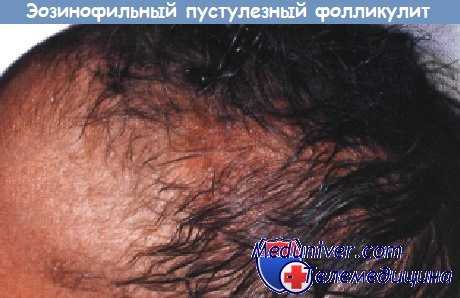
а) Клиника эозинофильного пустулезного фолликулита (ЭПФ). Классический эозинофильный пустуллезный фолликулит (ЭПФ) проявляется рецидивирующими высыпаниями в форме скоплений или групп фолликулярных папул и пустул, которые могут формировать кольцевидный рисунок, и обычно разрешаются в течение 7-10 дней. Очаги возникают преимущественно на лице и туловище, но примерно у 20% пациентов могут появляться и на конечностях, захватывая ладони и подошвы.
При ЭПФ у грудных детей очаги поражения, как правило, локализуются на волосистой части кожи головы, но могут обнаруживаться также на лице и конечностях. У некоторых новорожденных с пустулезным поражением, клинически сходным с ЭПФ и наличием эозинофилии для описания болезни более точным является термин «эозинофильный пустулез», поскольку кожные инфильтраты не являются фолликулоцентрическими. В отличие от этого, ВИЧ-ассоциированный ЭПФ проявляется в форме разрозненных, сильно зудящих фолликулярных папул, которые обычно развиваются на голове и шее и часто на верхних конечностях.
Rosenthal и соавт. обратили внимание на уртикарный характер таких очагов. ЭПФ детского возраста имеет хороший прогноз, в то время как для классического ЭПФ и ВИЧ-ассоциированного ЭПФ характерны рецидивы. По мере разрешения очагов наблюдается поствоспалительная пигментация, но рубцевания не происходит.
б) Анализы и биопсия при эозинофильном пустуллезном фолликулите (ЭПФ). Пациентов с подозрением на ЭПФ необходимо обследовать на наличие скрытого иммунодефицита, в частности ВИЧ-инфекции. Эозинофилия периферической крови является компонентом всех трех типов ЭПФ. Если пациенты с классическим ЭПФ обычно имеют эозинофилию с лейкоцитозом, у ВИЧ-положительных пациентов эозинофилия сочетается с лимфопенией.
Для ВИЧ-ассоциированного ЭПФ типичны малые количества клеток субпопуляции CD4 и высокие уровни IgE. Наиболее выразительным гистологическим признаком является инфильтрация эозинофилов в волосяные фолликулы и перифолликулярные области, иногда с повреждением фолликула. Инфильтраты могут также содержать лимфоциты и нейтрофилы и быть как периваскулярными, так и фолликулярными. В ассоциации с ЭПФ наблюдался фолликулярный муциноз, но при ЭПФ-ассоциированном фолликулярном муцинозе не наблюдается Т-клеточная клональность.
в) Дифференциальная диагностика. Следует учитывать фолликулит, вторичный к бактериальной или грибковой инфекции, особенно у пациентов с иммуносупрессией. При постановке диагноза учитывают локализацию высыпаний, при вовлечении головы и шеи следует исключать себорейный дерматит, а при поражении кистей и стоп — ладонно-подошвенный пустулезный псориаз. Акнеформные высыпания также могут напоминать ЭПФ. В дифференциальный диагноз ЭПФ детского возраста должны входить токсическая эритема новорожденных, акропустулез и акне новорожденных.
Дифференциальный диагноз при эозинофильном пустулезном фолликулите:
- Фолликулярный или грибковый фолликулит
- Себорейный дерматит
- Ладонно-подошвенный пустулезный псориаз
- Акне, включая акне новорожденных
- Токсическая эритема новорожденных
- Акропустулез
- Фолликулярный муциноз
г) Лечение эозинофильного пустулезного фолликулита (ЭПФ). Первыми в лечении всех типов ЭПФ обычно применяются глюкокортикоиды. При очагах поражения на лице эффективны местные формы такролимуса. В качестве терапии первой линии предлагаются также нестероидные противовоспалительные препараты, в частности индометацин, при этом клиническое улучшение наблюдается в течение двух недель и сочетается с уменьшением числа эозинофилов в периферической крови.
Предполагают, что это связано с тем, что индометацин не только ингибирует циклооксигеназы, и как следствие, синтез простагландина D2, но и снижает число рецепторов последнего (молекулы, гомологичные экспрессируемым на Th2-клетках, CRTH2) на эозинофилах и лимфоцитах.
Фототерапия (УФ-В или псорален + УФА) также может оказаться успешной. С успехом применялось местное лечение перметрином, системные ретиноиды, системные глюкокортикоиды, циклоспорин, итраконазол, метронидазол, цетитризин, миноциклин, дапсон и интерфероны. Антиретровирусная терапия, которая приводит к увеличению клеточной субпопуляции CD4, часто сопутствует улучшению ВИЧ-ассоциированного ЭПФ.

- Рекомендуем далее ознакомиться со статьей "Отек и зуд кожи с участием эозинофилов"
Фолликулит
Фолликулит — инфекционное поражение средних и глубоких отделов волосяного фолликула, приводящее к его гнойному воспалению. Фолликулит может иметь бактериальную, грибковую, вирусную, паразитарную этиологию. Проявляется он появлением в местах роста волос единичных или множественных пустул, по центру которых проходит волос. Вскрывшиеся пустулы образуют язвочки, их заживление при глубоком поражении волосяного фолликула сопровождается рубцеванием. Диагностика фолликулита проводится путем дерматоскопии, микроскопии мазков и исследования отделяемого пустул. Лечение осуществляется растворами анилиновых красителей, антисептическими средствами, местным и системным применением этиотропных препаратов: антибиотиков, антимикотиков, ацикловира.
Общие сведения
Наряду с гидраденитом, сикозом, стрептодермией и стрептококковым импетиго фолликулит относится к гнойным заболеваниям кожи (пиодермиям), распространенность которых среди населения достигает 40%. В жарких странах заболеваемость фолликулитом выше, поскольку сам климат способствует развитию инфекции. Высокий уровень заболеваемости отмечается также среди социально неблагополучных слоев населения, проживающих в антисанитарных условиях.
В ряде случаев фолликулит начинается с остиофолликулита — поверхностного воспаления волосяного фолликула, захватывающее только его устье. Дальнейшее распространение инфекции в глубину фолликула приводит к трансформации остиофолликулита в фолликулит.
Причины возникновения фолликулита
Инфекционными агентами, вызывающими фолликулит, в большинстве случаев являются бактерии, преимущественно стафилококки. Встречается фолликулиты, обусловленные псевдомонадами, возбудителем сифилиса, гонореи и др. бактериями. Причиной заболевания могут быть грибковые поражения кожи (грибы рода Candida и Pityrosporum, дерматофиты), вирусы (контагиозный моллюск, простой и опоясывающий герпес) и паразиты (например, клещ, вызывающий демодекоз). В соответствии с этиологией инфекционного процесса клиническая дерматология выделяет бактериальные, грибковые, вирусные, сифилитические и паразитарные фолликулиты.
Проникновение инфекции внутрь волосяного фолликула происходит через мелкие повреждения кожи: царапины, экскориации, ссадины, мокнутия. Вероятность инфицирования повышена у людей, страдающих зудящими дерматозами (экзема, почесуха, атопический дерматит, аллергический контактный дерматит, дерматит Дюринга) и в связи с этим постоянно расчесывающими свою кожу, а также у лиц, страдающих повышенной потливостью.
Ослабление защитных сил организма и барьерной функции кожи облегчает проникновение инфекции внутрь волосяного фолликула и развитие фолликулита. Поэтому к факторам, способствующим инфицированию, относят сахарный диабет и различные иммунодефициты: ВИЧ-инфекция, состояния, связанные с длительным заболеванием или иммуносупрессорной терапией. Длительное накожное применение глюкокортикостероидов приводит к снижению местного иммунитета и также может благоприятствовать развитию фолликулита. Снижение защитных свойств кожи происходит и при длительном воздействии на нее различных химических веществ: керосина, смазок, технических масел. С эти связано возникновение профессионального фолликулита у слесарей, трактористов, нефтяников.
Симптомы фолликулита
Фолликулит начинается с покраснения и инфильтрации в области волосяного фолликула. Затем формируется пронизанная пушковым волосом коническая пустула с гнойным содержимым в центре. После ее вскрытия и освобождения от гноя образуется небольшая язвочка, покрытая кровянисто-гнойной коркой. При поражении всего фолликула после отхождения корки на коже остается гиперпигментация или рубец. Более поверхностные фолликулиты могут разрешаться, не оставляя после себя никаких следов. Процесс развития и разрешения воспаления одного фолликула занимает до 1 недели.
Чаще всего фолликулит носит множественных характер. Его элементы обычно располагаются на волосистых участках кожи: на лице, голове, в подмышечных впадинах, в паху, на ногах (в основном у женщин, депилирующих голени и бедра). Высыпания сопровождаются болезненностью и зудом различной степени выраженности. При отсутствии корректного лечения и гигиенических мероприятий фолликулит осложняется развитием фурункула, карбункула, гидраденита, абсцесса, флегмоны.
Стафилококковый фолликулит обычно локализуется в областях роста щетинистых волос, чаще всего это подбородок и кожа вокруг рта. Встречается в основном у мужчин, которые бреют бороду и усы. Может осложниться развитием сикоза.
Псевдомонадный фолликулит носит в народе название «фолликулит горячей ванны», поскольку в большинстве случаев возникает после принятия горячей ванны при недостаточной хлорированности воды. Часто развивается у пациентов, проходящих антибиотикотерапию по поводу угревой болезни. Клинически выражается в резком усилении угревой сыпи, возникновении на лице и верхней части туловища пронизанных волосом пустул.
Сифилитический фолликулит (угревидный сифилид) развивается при вторичном сифилисе, сопровождается нерубцовой алопецией в зоне роста бороды и усов, а также волосистой части головы.
Гонорейный фолликулит является осложнением при нелеченной и длительно протекающей гонореи. Излюбленная локализация — кожа промежности у женщин и крайняя плоть у мужчин.
Кандидозный фолликулит наблюдается в основном при наложении окклюзионных повязок, у лежачих больных и при длительной лихорадке.
Дерматофитный фолликулит характеризуется началом воспалительных изменений с поверхностного рогового слоя эпидермиса. Затем процесс постепенно захватывает фолликул и волосяной стержень. Может возникать на фоне трихофитии и фавуса, оставляя после себя рубцовые изменения.
Герпетический фолликулит отличается образованием везикул в устьях волосяных фолликулов. Наблюдается на коже подбородка и носогубного треугольника, чаще у мужчин.
Фолликулит, вызванный демодекозом, проявляется покраснением кожи с образованием в устьях волосяных фолликулов характерных пустул, вокруг которых отмечается отрубевидное шелушение.
Импетиго Бокхарта — еще один вариант фолликулита. Он развивается при мацерации кожи. Наиболее часто встречается при гипергидрозе или вследствие терапии согревающими компрессами.
Диагностика фолликулита
Диагностические мероприятия при подозрении на фолликулит направлены на исследование состояния волосяного фолликула; определение возбудителя, вызвавшего воспаление; исключение специфической этиологии заболевания (сифилис, гонорея); выявление сопутствующих заболеваний, благоприятствующих развитию инфекционного процесса.
На консультации дерматолога проводится осмотр высыпаний и дерматоскопия, которая помогает врачу определить глубину поражения фолликула. Производится забор отделяемого пустул для микроскопии и бактериологического посева, исследования на грибы и бледную трепонему. Для исключения гонореи и сифилиса проводится ПЦР-диагностика и RPR-тест. При необходимости пациенту назначается иммунограмма, анализ крови на сахар и другие обследования.
Лечение фолликулита
Терапия фолликулита должна соответствовать его этиологии. При бактериальном генезе фолликулита назначают мази с антибиотиками, при грибковом — противогрибковые препараты, лечение герпетического фолликулита проводят ацикловиром.
В начале заболевания достаточно местной терапии и обработки очагов поражения растворами анилиновых красителей (фукарцин, зеленка, метиленовый синий). Для предупреждения распространения инфекции на здоровые участки кожи производят их обработку салициловым или борным спиртом. Дополнительно применяется УФО.
Случаи тяжелого рецидивирующего течения фолликулита требуют системной терапии. При стафилококковом фолликулите внутрь назначают цефалексин, диклоксациллин, эритромицин. Лечение тяжелых форм псевдомонадного фолликулита проводят ципрофлоксацином. При кандидозном фолликулите применяют флуконазол и итраконазол, при дерматофитном — тербинафин. Одновременно проводят терапию сопутствующего сахарного диабета или иммунодефицитных состояний.
Читайте также:
- Распознавание слогов при нормальном слухе. Чтение с губ при отсутствии тугоухости
- Варианты фиксаторов мостовидных протезов. Особенности
- Причины нарушения ходьбы. Клиника нарушения ходьбы.
- Влияние тимидинкиназы и лактатдегидрогеназы (ЛДГ) на течение и прогноз хронического лимфолейкоза (ХЛЛ)
- Механизмы образования сократимого кольца
