Эпилептический статус на МРТ головного мозга
Добавил пользователь Владимир З. Обновлено: 10.01.2026
МРТ представляет собой неинвазивный, безопасный и информативный метод диагностики патологий внутренних органов, мягких тканей. Способ позволяет выявить структурные, анатомические аномалии, в некоторых случаях еще и функциональные расстройства. Проводится ли МРТ головного мозга при эпилепсии зависит от предполагаемой формы патологического процесса, его тяжести и происхождения. Магнитно-резонансная томография показывает вероятные причины неврологического расстройства, отклонения со стороны головного мозга. Но ответ на вопрос показывает ли МРТ эпилепсию не однозначен. Способ не дает стопроцентных данных. Необходимы дополнительные исследования, методы диагностики.
Какое МРТ при эпилепсии делать?
МРТ мозга при эпилепсии проводится несколькими методами.
Стандартная обзорная томография головного мозга. Показывает анатомическое состояние тканей церебральных структур, ЦНС. Определяет патологии воспалительного, дегенеративного, объемного характера, которые могут стать причиной эпилептического синдрома с присущими им симптомами.
Диффузионная МРТ. Последовательность, которая основана на регистрации движения молекул воды в тканях головного мозга. Показывает нарушения обменных процессов в ЦНС. Поскольку движение воды в здоровых и измененных тканях различно.
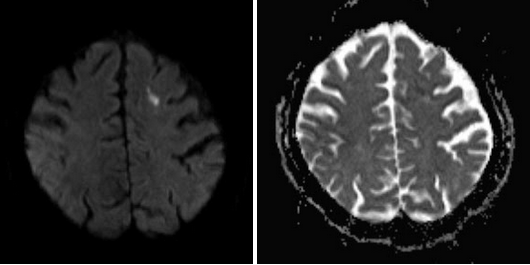
Рисунки 1,2. Диффузионно-взвешенное изображение.
МРТ головного мозга. Определяется очаг ОНМК по ишемическому типу в левой лобной доле (яркий сигнал).
Функциональная томография головы. Метод диагностики, который выявляет функциональные нарушения со стороны церебральных структур: кровотока и прочих. Используется для определения участков патологического возбуждения ЦНС.
МР-спектроскопия. Дает возможность определить, в каких участках головы происходят биохимические изменения. Чтобы распознать области, ответственные за начало эпилептических судорожных припадков.
Компьютерная томография для выявления заболевания не годится. К ней прибегают при явных опухолевых процессах, чтобы оценить структуру, строение неоплазии, наличие в ней участков кальцификации.
При выборе аппарата, предпочтение отдают высокопольным томографам с напряжением магнитного поля от 1.5 Тл. Для более точной диагностики, в сложных клинических случаях процедуру делают на томографах в 3 Тл.
МРТ головного мозга показывает эпилепсию?
Диагностика эпилепсии — это сложная, комплексная задача. В деле выявления нарушений участвуют специалисты эпилептологи, неврологи, сосудистые хирурги. Чтобы поставить диагноз, требуется группа мероприятий. МРТ позволяет определить области наибольшего возбуждения по косвенным признакам. Но основная задача МРТ при эпилепсии — это выявить первичную причину патологического процесса.
Среди показаний, когда нужно сделать томографию:
Нарушения ориентации в пространстве. Ощущение оглушенности.
Изменения со стороны слуха.
Самопроизвольные мышечные сокращения. Судороги разных типов.
Гиперкинезы. Чрезмерные самостоятельные движения: головой, конечностями.
Перенесенные травмы головы. Могут спровоцировать развитие вторичного эпилептического синдрома.
МРТ при эпилепсии дает возможность определить первичную причину патологического процесса. В числе вероятных причин расстройства:
Склероз гиппокампа. Встречается при истинной первичной эпилепсии и при вторичных эпилептических состояниях. Встречается у детей после острых инфекционных состояний, перенесенных травм.
Опухоли. Как доброкачественные, так и злокачественные. Томография головы выявляет любые новообразования. Для повышения информативности исследования пациенту показано контрастное исследование. Красящее вещество копится в измененных тканях, дает возможность изучить размеры, структуру и вероятное происхождение неоплазии. Но последнее слово остается за гистологической методикой. На нейровизуализации видны лишь основные черты образования.
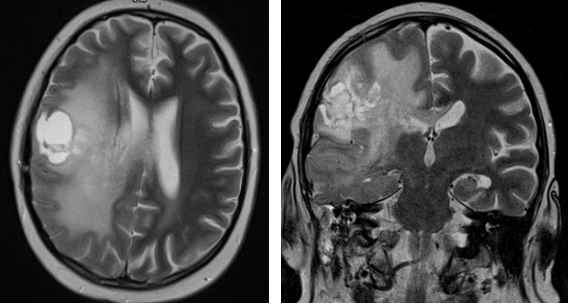
Рисунки 3,4. МРТ головного мозга
Опухоль (глиобластома) правой лобно-теменной области, окруженная выраженной зоной перифокального отека.
Гамартома гипоталамуса или иные его поражения. Часто оказываются врожденными расстройствами.
Аневризмы. Сосудистые образования.
В случаях, когда исследование обнаружило признаки расстройства, могут назначаться дополнительные диагностические мероприятия. Электроэнцефалография, КТ, чтобы уточнить данные о новообразовании.
МРТ с контрастом при эпилепсии
МРТ при эпилепсии проводится сначала обзорным, а затем прицельным способом. Контрастирование требуется в случаях, когда вероятной причиной проблемы выступает опухоль.
Для целей проведения диагностики используются препараты на основе гадолиния. Вещество вводится внутривенно. Струйно или капельно, зависит от формы исследования. Методика покажет размеры, структуру неоплазии, ее точное расположение, влияние на окружающие ткани. А также позволит сделать предположения о характере патологического процесса.
Томография выявляет саму опухоль. Видна ее структура. Но точно сказать, доброкачественная она или нет таким способом невозможно. Оценка тканей проводится в лаборатории. После стереотаксической биопсии или удаление неоплазии. Врачи узнают строение опухоли, а также делают вывод о ее характере, степени злокачественности.
Точно так же делать выводы о природе эпилепсии по МРТ рано. Это гипотезы, которые требуют проверки. Распознанные новообразования могут быть причиной патологического процесса.
Контрастное исследование проводится по потребности. Если у пациента имеются противопоказания к диагностике, делать томографию нельзя. В числе оснований для отказа от томографии с усилением гадолинием:
Непереносимость самого препарата. Аллергическая реакция.
Перекрестные аллергические реакции на множество препаратов.
Проведенное менее суток назад исследование с контрастом. Поскольку возможны интоксикации организма. Нужно выждать ровно сутки.
Почечная недостаточность в стадии декомпенсации.
Дыхательные расстройства. бронхиальная астма в обострении.
И это не считая общих противопоказаний:
Вес тела более 130 кг.
Наличие в организме металлических компонентов. Пластин, клипс. Особенно, учитывая мощность аппарат, необходимого для диагностики эпилепсии.
Наличие в теле электронных компонентов. Кардиостимулятора.
Выраженные гиперкинезы. Поскольку пациент не сможет лежать неподвижно.
Полученные данные проверяют с помощью других данных. После чего ставят диагноз.
Чем эпилепсия отличается от эписиндрома?
Данные МРТ при эпилепсии разнятся от случая к случаю. Патологический процесс может быть первичным или вторичным.
Эпилепсия — это истинная форма неврологического расстройства. Она отвечает определенным критериям. Присутствуют повторяющиеся судорожные приступы, эпизоды потери сознания, оглушения. Также патологический процесс имеет идиопатический характер. То есть точная причина начала расстройства неизвестна. Но объективные данные за нарушение видны.
Эписиндром или вторичная эпилепсия — это вторичный патологический процесс. Он обусловлен заболеваниями ЦНС. От опухолей до воспалительных процессов, инфекций, последствий перенесенных травм. Причину можно четко определить и выявить.
Есть отличия и в характере терапии. В первом случае остается бороться с симптомами. Во втором — есть шанс полностью устранить расстройство.
Как осуществляется подготовка к диагностике при эпилепсии?
Специальная подготовка к томографии при эпилепсии не требуется. Изменения видны в любой ситуации. Перед проведением исследования пациент оставляет все запрещенные предметы в специальном хранилище. После чего проходит в комнату, ложится на кушетку аппарата.
Все данные, особенности и находки, которые были выявлены, вносят в специальный протокол. После обследования пациент получает сам протокол, снимки, а также заключение специалиста.
Выявляет ли МРТ эпилепсию зависит от формы патологического процесса. В общем случае, врачи получают возможность определить причину расстройства или установить диагноз по косвенным признакам. С протоколом диагностики нужно обращаться к своему врачу. По потребности специалист направит человека на дополнительные исследования.
МРТ головного мозга при эпилепсии: как называется, что показывает?
Многочисленные исследования, регулярно проводимые с появления процедуры МРТ (магнитно-резонансной томографии) доказали, что этот вид исследования может быть проведен даже в тех случаях, когда другие методы представляются бессмысленными или даже опасными. Так, на современных аппаратах для МРТ можно обследовать состояние головного мозга и других органов тела даже при эпилепсии.
МРТ головного мозга при эпилепсии
Эпилепсия — это патологическое состояние, которое может проявиться как у совсем маленьких детей, так и у взрослых. Болезнь имеет неврологическую природу, в большинстве случаев диагностируется врачом-неврологом. Проявлением заболевания становится эпиприступ, или эпилептический припадок. Сначала у больного развиваются судороги, затем он резко теряет сознание. В некоторых случаях обмороков не происходит, вместо них наступает временное помрачение сознания и амнезия (потеря памяти).
МРТ при эпилепсии называется многими врачами настоящей «палочкой-выручалочкой», ведь обследование позволяет выявить, что спровоцировало болезнь, спрогнозировать, как она будет развиваться, назначить наиболее подходящее лечение. Диагностика гарантированно поможет и в тех случаях, когда эпиприступов еще не было, но тревожные симптомы уже проявляют себя (начальная стадия заболевания).
Причины возникновения эпилепсии
Во многих случаях очаг эпилептической активности в коре головного мозга возникает не на пустом месте. Причиной его появления могут стать различные патологические процессы. Данный вид болезни называется симптоматическим. Спровоцировать его могут:
- черепно-мозговые травмы;
- инсульт;
- доброкачественные и злокачественные опухоли;
- неудачные хирургические вмешательства;
- инфекционные заболевания головного мозга;
- хронический алкоголизм и наркомания.
Что лучше, КТ или МРТ?
Стоит ли проводить МРТ головного мозга при эпилепсии или будет лучше ограничиться компьютерной томографией либо ЭЭГ? Все методы представляют собой точную аппаратную диагностику, однако имеют некоторые различия. КТ, основанная на ионизирующем излучении, не сможет детально отобразить деформацию мягких тканей, она больше подходит для исследования костей и суставов. ЭЭГ признана морально устаревшей. Назначают данные виды исследования только в том случае, если провести МРТ не представляется возможным, например в силу технических особенностей томографа.
Можно ли по МРТ определить эпилепсию?
Как уже было отмечено, МРТ покажет эпилепсию, вне зависимости от того, начальная ли это стадия или заболевание уже проявило себя либо приобрело хронический характер. Особенно эффективно обследование на ранних стадиях, когда эпиприступы случаются крайне редко.
Как проходит обследование?
Сначала врач, проводящий обследование, должен собрать анамнез. Это делается для того, чтобы узнать, показано ли пациенту магнитно-резонансное исследование головы или есть особенности, в силу которых это невозможно. Затем пациент ложится на исследовательский стол, который въезжает в тоннель томографа. Процедура длится чуть более получаса. Перед проведением диагностики требуется снять все металлические предметы: крестик, серьги, часы и т.д.
МРТ с контрастом при эпилепсии
Для получения более достоверного результата при эпилепсии может быть назначена МРТ с контрастом. Специальный препарат вводится внутривенно и позволяет узнать, какие ткани функционируют нормально, а где развивается патологический процесс. Контраст абсолютно безвреден, но при этом диагнозе врач должен уделить повышенное внимание состоянию пациента.
Показания
- Новообразования головного мозга (кисты, опухоли).
- Аномальные процессы в сосудах — врожденные и приобретенные.
- Воспаления коры головного мозга.
- Аневризмы.
- Рассеянный склероз.
Противопоказания
К запретам на проведение МРТ при эпилепсии относится наличие в теле пациента кардиостимуляторов и иных ферромагнитных электрических приборов, а также клаустрофобия. В последнем случае хорошую службу может сослужить аппарат открытого типа, не предусматривающий погружения исследовательского стола в тоннель.
МРТ при эпилепсии у детей
Проведение процедуры возможно, вне зависимости от возраста пациента. Ее назначают даже детям до года. Абсолютному большинству специалистов видится целесообразным предварительно ввести ребенка в бессознательное состояние, дабы случайно не спровоцировать эпилептический припадок. Для наркоза используются инновационные средства — после них у маленьких пациентов не возникает побочных эффектов. Уже через 20-30 минут дети возвращаются к нормальной жизни.
Расшифровка МРТ при эпилепсии
Что показывает МРТ головного мозга при эпилепсии и видны ли на снимках патологические процессы? На расшифрованных снимках видны эпилептогенные поражения коры головного мозга. Определяются отклонения от нормы, степень развития патологических процессов.
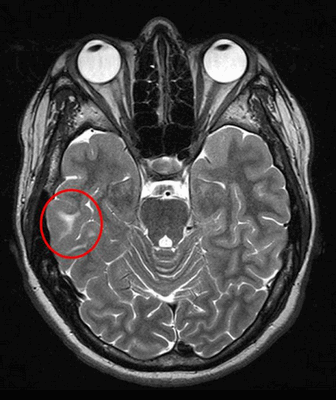
Красным кругом на МРТ головного мозга выделена область туберозного склероза, провоцирующего припадки
Эпилепсия - неврологическое заболевание с приступообразным течением. Причины его различны, ими могут стать как врожденные патологии, так и приобретенные. Наиболее важным для врача является определение этиологического фактора. МРТ головного мозга при эпилепсии поможет отличить ее от вторичных припадков, при которых достоверно показывает измененные участки нервной ткани, вызывающие приступы. Метод помогает доктору определить лечебную тактику.
Человек, у которого заподозрили обсуждаемую патологию, нередко обращается в эпилептологические центры. Однако заболевание могут выявить невролог и психиатр непрофильных учреждений. Для диагностики эпилепсии доктор проведет опрос, осмотр и инструментальные исследования.
МРТ головы не является первым этапом подтверждения диагноза. Сначала выполняют электроэнцефалографию (ЭЭГ). Метод выявляет очаги измененной возбудимости, которые провоцируют эпиприступ. После процедуры, чтобы уточнить наличие патологических зон мозга, их природу и локализацию, назначают магнитно-резонансную томографию.
Развитие эпилептических приступов может быть спровоцировано перенесенными заболеваниями, абнормальными перестройками (под)корковых и стволовых структур (опухолью, гематомой и т.п.). Приводим состояния, которые впоследствии способны вызвать эпилептический синдром:
- воспаление оболочек мозга и/или его вещества;
- инсульт (геморрагический или ишемический);
- алкоголизм и наркомания;
- изменения сосудов мозга (артериовенозная мальформация, аневризма и др.);
- опухоли;
- гематомы;
- токсические энцефалопатии;
- некоторые пороки развития и пр.
Перечисленные патологии изменяют активность нейронов, из-за чего образуются очаги аномального возбуждения и развивается эпилептический припадок. Симптомы, которые появляются во время приступа, зависят от того, какая зона мозга имеет поврежденные клетки. В процессе диагностики могут быть выявлены двигательные, чувствительные, психические и вегетативные изменения.
Можно ли делать МРТ при эпилепсии?

На МР-скане головного мозга выделен участок височного склероза, вызывающего эпилептические приступы
МРТ головного мозга при эпилепсии является методом выбора, для дифференциальной диагностики с синдромом, сопровождающимся индуцированными припадками. Процедура безопасна и безболезненна для человека, она определит морфологические изменения нервной ткани. Учитывая высокую точность данных, получаемых при томографии, врач отдаст предпочтение этому методу, если стоит задача различить между собой провоцированные припадки и истинную эпилепсию.
Выполнение МРТ требует соблюдения протокола исследования. Пациенту необходимо снять все металлические предметы (заколки, украшения и т.п.), чтобы снимок не получил искажений. Проводится инструктаж о том, как будет проходить процедура. Затем пациента укладывают на специальный передвижной стол. Во время сканирования необходимо соблюдать полную неподвижность. В соответствии с протоколом исследования, человека пристегивают специальными ремнями и помещают в кольцо томографа.
Пациенты с эпилепсией опасаются возникновения приступа во время томографии, поэтому нужно постараться исключить стресс и не волноваться.
Если пребывание в замкнутых пространствах вызывает у Вас тревогу и большой дискомфорт, сообщите об этом врачу до исследования. Доктор может подобрать препарат с седативным эффектом.
Во время сканирования персонал находится в специальном помещении, но наблюдает за пациентом. В течение всей процедуры можно поддерживать связь с медработниками с помощью радиоустройства.
Ответить на вопрос, выявляет ли МРТ эпилепсию, нельзя односложно. Метод показывает органические причины, вызывающие припадки. В то время как истинная эпилепсия является диагнозом исключения. Более информативной магнитно-резонансная томография будет при использовании контрастного вещества. Сначала пациенту выполняют обычное сканирование, затем внутривенно вводят препарат и повторяют снимок. Контраст быстро распределяется между клетками, уходя из сосудистой сети, и помогает точно выявить опухоли, становятся видны их связи с окружающими тканями и особенности расположения.
Существуют определенные виды противопоказаний для диагностики с помощью МРТ:
- аллергия на вводимый препарат;
- наличие металлических имплантов (пластины, стенты и др.);
- кардиостимулятор и прочие электромагнитные конструкции.
Резкое снижение фильтрационной функцией почек является противопоказанием к усиленному сканированию.
Нередко эпилепсией страдают пациенты в детском возрасте. В центре «Магнит» МРТ можно сделать ребенку старше 5 лет, при необходимости введения контрастного вещества - с 12.
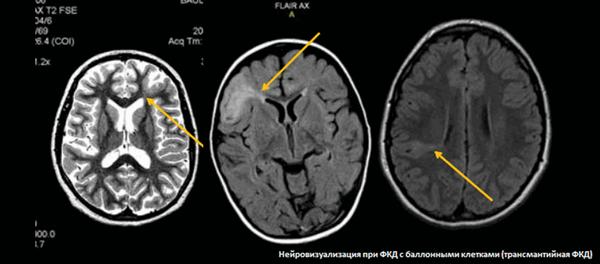
На снимках МРТ стрелками указаны участки кортикальной дисплазии - врожденного нарушения распределения клеток серого и белого веществ мозга
Человека перед исследованием беспокоит: “Показывает ли МРТ эпилепсию?” Обсуждаемый метод диагностики определит причины возникновения провоцированных приступов вне зависимости от того, как давно они появились, или продемонстрирует отсутствие морфологических перестроек внутричерепных структур. Томограф производит снимки мозга с толщиной от 1 мм. Благодаря такой точности видно минимальные изменения, что дает шанс приступить к лечению органической патологии на ранних стадиях.
Структурные нарушения нервной ткани могут стать причиной эпилептического синдрома. На МР-снимке будут видны все патологические участки. Изображения получают благодаря влиянию магнитного излучения на диполи воды. От того, насколько ткани насыщены жидкостью, зависит сила отраженного сигнала. Компьютерная программа обрабатывает данные, и доктор получает подробную картину структур мозга.
- временная утрата сознания;
- неконтролируемые сокращения мышц разных групп;
- изменения слухового, зрительного восприятия или работы других органов чувств;
- потеря ориентации во времени, пространстве или личности;
- насильственные эмоциональные гримасы и пр.
Диагностика эпилепсии с помощью МРТ имеет ряд плюсов:
- отсутствие боли и опасности во время процедуры;
- практически нет возрастных ограничений при выполнении сканирования в больницах (снимки не проводят детям до 4 недель, беременным в первом триместре);
- метод показывает все очаги, которые могли вызвать изменения на ЭЭГ (опухоли и другие изменения).
Также в нашем центре возможно присутствие одного из родителей с ребенком во время сканирования в помещении томографа.
Признаки эпилепсии на МРТ головного мозга
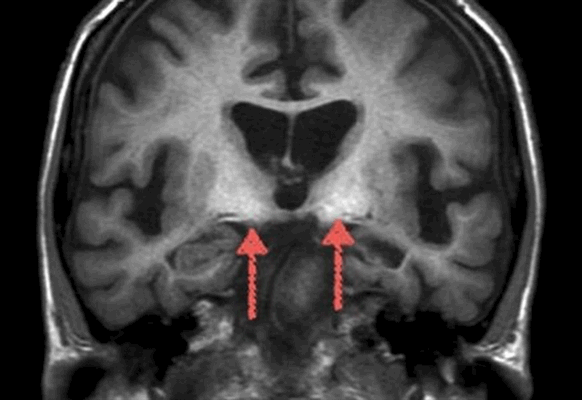
На магнитно-резонансном скане стрелками указаны области склероза гиппокампа
МР-снимки могут показать причины эпилептического синдрома. В случае последнего приступы судорог или иные варианты пароксизмов вызваны конкретной патологией мозга, которую видно на томограмме. Заболевание часто может быть устранено медикаментозно или хирургически, после чего существует вероятность самостоятельного исчезновения припадков.
При истинной эпилепсии МРТ может не показать изменений вовсе. Еще один вероятный сценарий - метод выявит находки, о которых до настоящего момента ученые эпилептологических центров не способны сказать с уверенностью, что именно данные перестройки вызывают аномальную возбудимость. Так, например, остается неизвестным, является ли склероз гиппокампа следствием заболевания или его причиной.
Как выглядит эпилепсия на фото снимке МРТ головы?

На МРТ-снимке выделена область посттравматических рубцово-атрофических изменений
Кроме описанных выше изменений при эпилепсии МРТ выявляет признаки ранее перенесенных заболеваний, которые могут привести к судорогам. Среди этих патологий есть:
- травмы головы (средней и тяжелой степени) и последствия их оперативного лечения;
- воспалительные процессы (менингит, энцефалит и пр.);
- дегенеративные и демиелинизирующие изменения и др.
По МРТ можно определить провоцирующие эписиндром измененные участки мозга. Но перечисленные патологии не всегда вызывают приступы. Узнать, является ли очаг причиной припадков, помогут клиническая картина и ЭЭГ.
Кроме того, необходимо, чтобы томограф обладал определенными техническими характеристиками для надежного выявления незначительных изменений. Требуется мощность не менее 1,5 Тесла с минимальной толщиной срезов. Такие аппараты находятся не только в эпилептологических центрах, аналогичный установлен и в диагностической клинике «Магнит».
Существует возможность выполнения различных протоколов МРТ, например диффузно-тензорной и др. Какое именно обследование делать пациенту, решает доктор. Имея данные заключения сканирования, врач определяет причины и назначает грамотное медикаментозное или хирургическое лечение.
Что покажет МРТ при эпилепсии?
«. Затем вдруг как бы что-то разверзлось пред ним: необычайный внутренний свет озарил его душу. Это мгновение продолжалось, может быть, полсекунды; но он, однако же, ясно и сознательно помнил начало, самый первый звук своего страшного вопля, который вырвался из груди его сам собой и который никакою силой он не мог бы остановить. Затем сознание его угасло мгновенно, и наступил полный мрак. », - Ф.М. Достоевский.
Сегодня мы поговорим о заболевании, которым, по мнению ряда докторов, страдал князь Мышкин из романа Достоевского «Идиот». Как сегодня осуществляется его выявление? Какой вклад вносит в диагностический процесс магнитно-резонансная томография? Об этом и многом другом нам рассказала врач-рентгенолог ООО «МРТ Эксперт Сочи» Цеева Зарема Бардудиновна.
- Зарема Бардудиновна, давайте для начала объясним нашим читателям, что это за болезнь - эпилепсия?
Это хроническое заболевание головного мозга, ведущим проявлением которого являются самопроизвольные эпилептические приступы. Отмечается оно примерно у 1% людей.
- В каком возрасте может проявиться эпилепсия?
В любом. Чаще заболевание имеет врожденный характер, в силу чего приступы бывают уже в детском возрасте (5-10 лет), а также в подростковом (12-18 лет). Однако эпилепсия может быть и приобретённой, то есть возникать вследствие ряда патологий головного мозга.
- Насколько распространённым является диагноз «эпилепсия» в нашей стране?
В России точных данных по этой болезни нет, однако по статистике заболеваемость сравнительно высока и, что немаловажно, имеет тенденцию к увеличению. Так, за последние 5 лет количество больных выросло почти на 40%. Средняя заболеваемость по стране - 95 случаев на 100 000 населения.
- Что является причинами возникновения эпилепсии и кто входит в группу риска?
Это различные виды патологических изменений головного мозга: врожденные аномалии развития, генетические изменения, его повреждения в пре- и перинатальном периоде, черепно-мозговые травмы, патология кровообращения, последствия инфекционных болезней (менингиты, энцефалиты), новообразования.
Факторами, которые провоцируют развитие приступа эпилепсии, могут быть психоэмоциональное перенапряжение, стрессовые воздействия, смена климата, переутомление, недостаточный или избыточный сон, яркий свет.
В группу риска у детей входят перенесшие гипоксию в родах, инфекционные заболевания с вовлечением нервной ткани, неоднократные случаи судорог при высокой температуре тела, травмы головного мозга. Имеет значение наследственная отягощенность со стороны любого из родителей.
- Как проявляется эпилепсия и лечится ли она?
Ведущее проявление как у взрослых, так и у детей - самопроизвольные эпилептические приступы. Предшествующие симптомы - возможная «аура»: головокружение, слуховые или зрительные галлюцинации. Отмечаются потеря сознания, судороги, выделение «пены» изо рта.
Эпилепсия, безусловно, лечится. В 70% случаев лечение медикаментозное, в 15% используются хирургические вмешательства. Оставшиеся случаи более тяжело поддаются лечению, тем не менее их купирование также возможно.
При этом заболевании в ряде случаев возможна стойкая ремиссия, в остальных проводится противорецидивное лечение.
- Спорить с тем, что любое лечение начинается с диагностики, никто не будет. Как проводится диагностика эпилепсии?
Она осуществляется на основании свидетельства очевидца приступа, результатов полного осмотра, оценки неврологического статуса, данных электроэнцефалографии и магнитно-резонансной томографии. При невозможности проведения МРТ может выполняться компьютерная томография, однако ее диагностические возможности в плане эпилепсии ощутимо уступают МРТ.
- Зарема Бардудиновна, какую роль играет МРТ при диагностике эпилепсии?
Самую непосредственную. Магнитно-резонансная томография является одним из наиболее информативных методов нейровизуализации. Она позволяет выявить причины, которые вызывают развитие эпилептических приступов, а также может помочь при определении локализации патологического очага, когда решается вопрос о хирургическом лечении.
- Что такое МРТ по программе «Эпилепсия»? Чем эта диагностика отличается от обычной магнитно-резонансной томографии головного мозга?
Это исследование, представляющее собой МРТ высокого разрешения, выполняется обычно после традиционной процедуры для уточнения моментов, характерных для эпилепсии и нечетко выявляемых при проведении стандартной томографии. Также оно выполняется при устойчивости к противосудорожной терапии и для ее коррекции, перед операцией по поводу эпилепсии. Данные, полученные с помощью этой разновидности исследования, сопоставляются с ЭЭГ для получения более полной и точной картины патологического процесса.
- А что представляет собой МРТ головного мозга по программе эпилептологического сканирования?
Это то же самое, что и МРТ по программе «Эпилепсия».
- Как проводится магнитно-резонансная томография у больных эпилепсией и требует ли она подготовки?
Пациент подробно опрашивается, в том числе и для выяснения вопроса о противопоказаниях. Сама процедура в целом идентична стандартному МРТ-исследованию. Специальной подготовки не требуется.
- От чего зависит прогноз заболевания? Этот диагноз - всегда приговор?
Для прогнозирования имеет значение причина заболевания и возможность ее устранения, возраст. Эпилепсия - это не приговор. Есть случаи стойкого избавления от приступов. В любом случае, состояние пациента возможно скорректировать медикаментозно или хирургически.
- У какого специалиста должен наблюдаться больной с эпилепсией?
Врачей, лечащих эпилепсию, несколько. Прежде всего и главным образом, это невролог, а также узкий специалист - невролог-эпилептолог. Если есть необходимость в операции - нейрохирург. При возникновении психических нарушений - психиатр.
Для справки:
Цеева Зарема Бардудиновна
Выпускница Кубанского государственного медицинского университета 2008 года, факультет «Лечебное дело».
В 2009 году окончила интернатуру по специальности «Терапия», а в 2010 - по специальности «Рентгенология».
С 2010 года и по настоящее время работает врачом-рентгенологом в ООО «МРТ Эксперт Сочи».
Другие статьи по теме
Что может послужить поводом для МРТ простаты и как подготовиться к этой. О чём расскажет МРТ простаты?
За что в организме человека отвечает поджелудочная железа? Как в диагностике её. МРТ поджелудочной железы: когда она необходима?
Надпочечники — это «фабрика» по производству гормонов. Нарушения в работе надпочечников могут. МРТ надпочечников: кому может понадобиться такая диагностика?
Эпилептический статус
Эпилептический статус — это один эпиприступ, длительностью свыше 30 мин, или серия приступов такой же продолжительности, между которыми не наблюдается полное или почти полное восстановление сознания и нормализация состояния. Эпистатус может иметь судорожную и бессудорожную форму, возникать на фоне эпилепсии или носить симптоматический характер. Диагностика осуществляется на основании анамнеза и клиники состояния, дополняется данными ЭЭГ, лабораторных анализов, МРТ, СКТ или КТ головного мозга. Эпилептический статус любой этиологии требует неотложной медицинской помощи. Проводится седативная, антиконвульсантная, дегидратационная, симптоматическая терапия.
МКБ-10
Общие сведения
Эпилептический статус — это состояние, которое может возникнуть не только у пациентов с эпилепсией, но и при других поражениях головного мозга (черепно-мозговых травмах, интоксикациях, внутричерепных объемных образованиях, ОНМК, инфекциях, гидроцефалии и др.). Случаи возникновения статуса без наличия в анамнезе указаний на эпилептические пароксизмы составляют примерно 50%. Частота встречаемости эпистатуса не превышает 20 случаев на 100 тыс. населения. Дети раннего возраста более склонны к его развитию, на них приходится половина всех случаев.
Среди пациентов с эпилепсией эпилептический статус чаще наблюдается у детей (10-25%), в то время как среди взрослых эпилептиков статус отмечается лишь у 5%. Эпилептический статус является ургентным состояниям, столкнуться с которым могут специалисты, работающие в различных областях медицины: неврологии, травматологии, онкологии, реаниматологии, наркологии, психиатрии, инфектологии.
Причины
В половине случаев эпилептический статус возникает на фоне уже имеющейся эпилепсии. В таких ситуациях причиной статуса, как правило, является резкая отмена или нерегулярность антиконвульсантной (противоэпилептической) терапии. Причиной может выступать относительное снижение дозы применяемого антиконвульсанта при резком наборе веса или возникновении заболеваний с нарушением кишечного всасывания (мальабсорбцией). Предрасполагающими факторами бывают: нарушение режима, соматические заболевания, инфекции, беременность. Эпилептический статус может возникать как манифестация впервые возникшей эпилепсии.
Среди причин не связанного с эпилепсией симптоматического эпистатуса можно выделить:
- ЧМТ;
- расстройства ликвородинамики (например, окклюзионную гидроцефалию);
- опухоли головного мозга, церебральные кисты;
- инсульты;
- энцефалиты, менингоэнцефалиты;
- инфекционные заболевания, протекающие с выраженной гипертермией и интоксикацией;
- ОПН и уремия;
- алкогольный абстинентный синдром;
- дисметаболические нарушения: декомпенсированный сахарный диабет, гипотиреоз, гипогликемия, порфирия, гипонатриемия, эклампсия, липоидоз, ганглиозидоз.
Инициировать статус способна резкая отмена наркотических или седативных фармпрепаратов, которые длительно принимались пациентом. У детей раннего возраста эпистатус возможен как следствие пороков развития головного мозга.
Патогенез
Патогенетический субстрат эпилептического статуса составляет беспрерывная или быстро следующая друг за другом пароксизмальная биоэлектрическая активность церебральных нейронов. Она может охватывать различные участки мозга и иметь вариабельную степень генерализации. Эпистатус, особенно при его большой продолжительности, является крайне опасным состоянием, поскольку обуславливает целый ряд патологических процессов в организме:
- церебральных (гипоксия головного мозга и гибель нейронов, отек мозга);
- респираторных (гипоксия, аспирационная пневмония, обструкция дыхательных путей, отек легких);
- дисциркуляторных (артериальная гипертензия или гипотония, аритмия, коллапс);
- метаболических (ацидоз, гипогликемия, гиперкапния, гипоглюкокортикемия);
- гемостатических (тромбозы, облигатный ДВС-синдром).
Чем больше длительность статуса, тем выше вероятность развития необратимых церебральных изменений (гибели части нейронов) с формированием стойкого неврологического дефицита.
Классификация
Вариативность видов эпилептических пароксизмов обуславливает существование различных клинических форм эпистатуса. Все они классифицируются на 2 большие группы: судорожные и бессудорожные.
- Статус генерализованных судорожных пароксизмов характеризуется развернутыми тонико-клоническими судорогами (grand mal) с полным отключением сознания.
- Статус неполностью генерализованных пароксизмов проявляется атипичными мышечными сокращениями (изолированно тоническими или изолированно клоническими, судорогами отдельных групп мышц) с полной утратой сознания. Тонический статус более характерен для детей с синдромом Леннокса-Гасто; может наблюдаться в различном возрасте, как проявление эпилептогенного очага префронтальной коры мозга. Клонический статус отмечается при эпилепсии младенческого возраста (в том числе при синдроме Веста), фебрильных судорогах у детей младшего возраста.
- Статус фокальных пароксизмов протекает по типу джексоновской эпилепсии с сокращениями мышц определенной локализации (только мимические, только 1 руки или половины туловища), может не сопровождаться отключением сознания. Сюда же можно отнести миоклонический эпилептический статус, для которого типичны постоянные или серийные миоклонии — мышечные подергивания.
- Статус абсансов (petit mal) и статус сложных парциальных пароксизмов относятся к бессудорожным. Первый характеризуется полной утратой сознания без мышечных сокращений, второй — неосознанными действиями или автоматизмами при полном или частичном отключении сознания. Бессудорожные статусы имеют наиболее легкое течение, однако, в связи с отсутствием судорог, существуют определенные трудности в их диагностике.
Симптомы эпилептического статуса
Об эпилептическом статусе говорят, когда эпиприступ длится более 30 мин. или дольше этого периода наблюдается несколько пароксизмов, в промежутках между которыми не происходит полного восстановления сознания. Следует отличать статус от серийных пароксизмов, в паузах между которыми отмечается полное или почти полное восстановление сознания и относительная нормализация общего состояния пациента.
В клиническом течении судорожного эпилептического статуса можно выделить 2 фазы. В первой происходят компенсаторные изменения, направленные на поддержание кровообращения и метаболизма, в виде усиления кровотока, повышения артериального давления, тахикардии. Наряду с судорогами наблюдается рвота, недержание мочи и кала. Вторая фаза наступает спустя 30-60 мин и знаменуется срывом компенсации. Отмечается артериальная гипотония, брадикардия, нарушения со стороны соматических органов: дыхательная недостаточность, ТЭЛА, сердечная недостаточность, аритмия, ОПН, острая печеночная недостаточность и пр. На фоне нарастающих дыхательных и сосудистых расстройств наступает эпилептическая прострация: судороги прекращаются, зрачки расширены, рот полуоткрыт, взгляд безучастен. В таком состоянии возможен летальный исход.
Бессудорожный эпилептический статус характеризуется различной глубины расстройством сознания. При статусе абсансов пациент отрешен и обездвижен, что напоминает состояние транса. При статусе сложных парциальных пароксизмов наблюдается изменение поведения, спутанность сознания, возможны признаки психоза. Подобные симптомы бессудорожного эпистатуса зачастую обуславливают ошибочную диагностику состояния как психиатрической патологии.
Осложнения
Судорожный эпилептический статус может привести к ушибам и переломам конечностей. Его осложнениями могут быть внутричерепная гипертензия, отек мозга, ишемический и геморрагический инсульт, тромбоз внутричерепных вен, аспирационная пневмония, ТЭЛА, отек легких, кардиогенный шок, почечная и печеночная недостаточность, интеркуррентные инфекции, тромбофлебит и др.
Диагностика
Поскольку эпилептический статус является ургентным состоянием, то на его диагностику должно быть потрачено минимум времени. Важное значение имеет выяснение эпилептического анамнеза с определением вида и доз ранее принимаемых пациентом антиконвульсантов. В основном диагноз устанавливается с учетом анамнеза (травма, интоксикация, эпилепсия и т. д.) и по клинической картине.
Дополнительные обследования необходимы для выяснения этиологии и оценки состояния соматических систем организма. Возможно срочное проведение биохимического анализа крови, анализа мочи, исследования газового состава крови; осуществление мониторинга ЭЭГ и артериального давления. Диагностике бессудорожных форм статуса производится по данным электроэнцефалографии. Точная диагностика причины симптоматического эпистатуса может быть осуществлена при помощи МРТ, МСКТ или КТ головного мозга.
Лечение эпилептического статуса
Терапия эпилептического статуса является неотложной и может проводиться эпилептологом, неврологом, травматологом, реаниматологом, нейрохирургом и др. специалистами. По возможности пациента следует разместить в реанимационном отделении. Чтобы обезопасить его, необходимо фиксировать конечности. Первоочередной задачей является восстановление проходимости дыхательных путей и купирование гипоксии вплоть до использования ИВЛ. Практически одновременно необходимо внутривенное введение диазепама. В большинстве случаев 1-2-х кратное введение позволяет, если не полностью купировать, то хотя бы прервать течение эпистатуса.
В случаях, когда эпилептический статус не удалось купировать, переходят к постоянному введению диазепама при помощи автоматического дозатора или капельницы. Параллельно проводят борьбу с отеком головного мозга (капельно вводят маннит, внутрь или через зонд - ацетазоламид) и симптоматическую терапию (введение кортикостероидов, сердечно-сосудистых средств, никетамида, гепарина при ДВС-синдроме). Если эпилептический статус возник на фоне эпилепсии, продолжают антиконвульсантную терапию применяемым ранее препаратом с увеличением его дозы в 1,5 раза.
Отсутствие эффекта проводимого лечения является показанием к применению резервных методов: тиопенталового наркоза, краниоцеребральной гипотермии, внутривенного болюсного введения глюкокортикостероидов и др. Если эпилептический статус обусловлен объемным внутричерепным образованием, необходимо ургентное нейрохирургическое вмешательство: декомпрессивная трепанация черепа, удаление внутримозговой гематомы, остановка внутричерепного кровотечения и т. п.
Прогноз и профилактика
Исход и последствия эпистатуса во многом определяются его этиологией, длительностью и видом. Так, летальные исходы при развитии статуса у эпилептиков составляют менее 5%, а смертность при симптоматическом эпистатусе доходит до 30-50%. Смерть наступает вследствие необратимых сердечно-сосудистых, дыхательных, метаболических, церебральных нарушений. У выживших пациентов при длительности статуса свыше 30 мин отмечаются стойкие неврологические и нейропсихические расстройства. В детском возрасте возможна задержка психического развития и олигофрения. Бессудорожный эпилептический статус не столь опасен как генерализованный судорожный статус, однако он может повлечь за собой когнитивные нарушения.
Предупредить эпилептический статус у пациентов, страдающих эпилепсией, возможно путем адекватного подбора и соблюдения правил антиконвульсантной терапии. Профилактика симптоматического эпистатуса заключается в корректном и своевременном лечении ЧМТ, нейроинфекций и общих инфекционных заболеваний; проведении правильной антипиретической терапии (особенно у детей младшего возраста); коррекции дисметаболических расстройств; предупреждении интоксикаций; борьбе с алкоголизмом и наркоманией.
Читайте также:
- Функция атриовентрикулярных клапанов. Вихревые или тканевые шумы сердца
- Торакоскопические спинальные операции. Виды торакоскопических спинальных операций.
- Органическое астеническое расстройство: причины, симптомы и лечение
- Терминальные состояния. Начало изучения терминальных состояний
- Синдром Бриссо (Brissaud)
