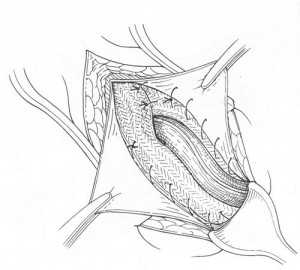
Этапы и техника герниопластики паховой грыжи по Бассини
Добавил пользователь Владимир З. Обновлено: 21.01.2026
Натяжная методика (Tension) или пластика собственными тканями (Tissue-based)
Старый, классический метод лечения, как косых, так и прямых паховых грыж. Принципиально существует 2 вида пластики (закрытия дефекта паховой области в месте выхождения грыжи): задняя пластика и передняя пластика пахового канала. Из сотен модификаций данной операции, наибольшее распространение в мире получили пластика задней стенки пахового канала по Шоулдайсу ( E. Shouldice), операция Бассини, Холстеда (Holsted ), Купера (Cooper). В России наиболее часто выполняемая операция — пластика по Постемски. Передние пластики практически не использовались из-за их крайней ненадежности и большого процента рецидива. Исключение составлял СССР и в дальнейшем Россия и постсоветское пространство, где и по настоящее время для лечения паховых грыж активно используются передние пластики. На сегодняшний день в мире натяжные операции выполняются примерно в 20% случаев.
Ненатяжная пластика (Tension-free)
![]()
Операция Лихтенштейна
Несмотря на уже почти тридцатилетний разрозненный опыт использования полипропиленовых протезов в хирургии грыж, в мире не существовало единого взгляда на данную проблему. Не было единого мнения ни по показаниям ни по техники исполнения данных операций. Лишь в 1986 году Irving Lichtenstein впервые систематизировал и четко описал все этапы ненатяжной пластики при паховых грыжах. А в 1986 году он вместе со своими коллегами опубликовал данные по 1000 проведенным по данной методике операциям с нулевым количеством рецидива грыжи. При этом в данном отчете он отметил, что эта техника операции имеется неоспоримые преимущества: почти полное отсутствие боли после операции, минимальные сроки госпитализации, незамедлительный возврат к активной трудовой деятельности сразу после операции, отсутствие риска повреждения мочевыводящих путей, осложнений со стороны легких и сердечно — сосудистой системы, экономический эффект лечения. Все заявленное на тот момент противоречило действительности. И даже было опубликовано официальное письмо группы известнейших хирургов, прямо обвинявших Лихтенштейна в обмане и манипуляции цифрами. Но к 1992 году был опубликован отчет по 3019 пациентам, оперированным по поводу паховых грыж в других специализированных грыжевых центрах. Процент рецидива составил всего 0.2%. В 1995 году миру был предоставлен отчет уже по 16 000 операций по данной методике, проведенной 72 хирургами неспециализированных клиник. Процент рецидива составил менее 0.5%. С этого момента операция Лихтенштейна считается «Золотым стандартом» в лечении паховых грыж. И в истории герниологии (наука о грыжах) Ирвин Лихтенштейн навсегда остался хирургом, который полностью поменял взгляд на данную проблему и перевел операцию по поводу паховых грыж в разряд амбулаторных вмешательств. Особенности операции:
- разрез кожи 10 см
- укрепление задней стенки пахового канала сетчатой пластиной позади семенного канатика
- сетка фиксируется по всему периметру непрерывным швом см. рисунок
Преимущества:
- низкий процент рецидива — 0.5 — 1%
- невыраженный болевой синдром
- возможность выполнения в амбулаторных условиях
- возможность выполнения под любым видом анестезии, включая местную
- короткий срок реабилитации (полная трудовая и спортивная реабилитация max 20 дней — 1 месяц)
Обтурационный метод ( Mesh Plug Operative Technique)*
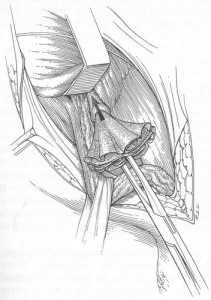
рис. 1
Этапы и техника герниопластики паховой грыжи по Бассини
Петрушко С.И. 1 Назарьянц Ю.А. 1 Винник Ю.С. 1 Кочетова Л.В. 1 Пахомова Р.А. 1 Василеня Е.С. 1 Карапетян Г.Э. 1
1 ФГБОУ ВПО «Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого» Министерства здравоохранения РФ
Одной из нерешенных проблем современной хирургии является лечение паховых грыж. Лечение грыж передней брюшной стенки остается одной из наиболее актуальных проблем современной хирургии. На долю грыж приходится до 20% всех операций. Операции по поводу паховых грыж занимают первое место по частоте среди плановых хирургических вмешательств. В статье представлен новый способ лечения паховых грыж - патогенетически обоснованный метод пластики задней стенки пахового канала перемещенным лоскутом поперечной фасции живота. Авторы установили, что данная пластика является малотравматичной и патогенетически обоснованной, позволяет снизить количество осложнений в раннем послеоперационном периоде на 25% и может быть рекомендована для лечения больных с малыми и большими паховыми грыжами.

3. Янов В.Н. Способ аутодермальной пластики при «трудных формах» паховых грыж // Вестник хирургии. − 2001. − № 3. − С. 49-51.
4. Lichtenstein I.L. The cause, prevention, and treatment of recurrent groin hernia / I.L. Lichtenstein, A.G. Shulman, P.K. Amid // Surg. Clin. North Am. − 1993. − Vol. 73, № 3. − P. 529-544.
5. Repair of giant incisional abdominal wall hernias using open intraperitoneal mesh / C. Bernard, C. Polliand, L. Mutelica et al. // Hernia. - 2007. - Vol. 11, № 4. - P. 315-320.
Паховые грыжи входят в число самых распространенных хирургических заболеваний. Операции по поводу паховых грыж занимают первое место по частоте среди плановых хирургических вмешательств [1].
Еще в конце XIX века были определены основные принципы хирургического лечения паховых грыж. Классический способ паховой герниопластики по Bassini послужил основой для различных вариантов паховых аутогерниопластик. Некоторые из них получили широкое распространение в хирургической практике. Однако выполняемая с использованием собственных тканей пациента аутогерниопластика не приводит к достаточной прочности восстанавливаемых структур паховой области и часто сопровождается рецидивам (10% при первичных и до 30% при повторных герниопластиках) [1; 2].
Хирургическое лечение паховых грыж традиционными методами подразумевает проведение пластики, направленной на укрепление передней либо задней стенки пахового канала. Операция производится без применения инородных материалов.
Пластика по Marcy была разработана в 1892 г. и используется только при косых паховых грыжах. Данная методика подразумевает вправление грыжевого мешка и закрытие внутреннего пахового канала путем наложения от одного до трех швов. Это приводит к натяжению тканей внутреннего пахового кольца, что в свою очередь вызывает формирование рецидивных косых паховых грыж, и к изменению направления усилий в области дна пахового канала, что может привести к формированию прямых рецидивных паховых грыж.
Способ Боброва-Жирара обеспечивает укрепление передней стенки пахового канала. Над семенным канатиком к паховой связке пришивают сначала края внутренней косой и поперечной мышц живота, а затем отдельными швами - верхний лоскут апоневроза наружной косой мышцы живота. Нижний лоскут апоневроза фиксируют швами на верхнем лоскуте апоневроза, образуя, таким образом, дубликатуру.
Способ С.И. Спасокукоцкого заключается в том, что внутренний лоскут апоневроза наружной косой мышцы живота вместе с краями внутренней косой и поперечной мышц живота подшивают к паховой связке одним рядом узловых шелковых швов. Затем наружный лоскут апоневроза подшивают поверх внутреннего.
При пластике связки Купера или пластике по McVay дно пахового канала подтягивается в латеральном направлении и фиксируется к связке Купера под паховой связкой. Это приводит к натяжению тканей в области дна пахового канала. Для ослабления натяжения тканей дна пахового канала, являющегося результатом применения данного метода, часто делаются разрезы передней прямой мышцы живота.
Способ М.А. Кимбаровского. После обработки и отсечения грыжевого мешка внутренний лоскут рассеченного апоневроза и подлежащие мышцы прошивают снаружи внутрь, отступя на 1 см от края разреза. Иглу проводят вторично только через край внутреннего лоскута апоневроза, идя изнутри кнаружи, затем той же нитью прошивают край паховой связки. Наложив четыре-пять таких швов, их поочередно завязывают; при этом край внутреннего лоскута апоневроза подворачивается под край мышц и приводится в плотное соприкосновение с паховой связкой.
Пластика по Shouldice является модификацией пластики по Bassini, подразумевает четырехслойное закрытие дна пахового канала. После диссекции косого грыжевого мешка (если он есть) дно пахового канала вскрывается от внутреннего пахового кольца до лобка. Затем дно пахового канала закрывается с использованием четырех слоев непрерывных швов, чтобы медиальный край дна пахового канала перекрывал его латеральный край. Два последующих слоя перекрывают два первых слоя, при этом край прямой мышцы живота подтягивается ближе к паховой связке. При использовании данной методики основное натяжение тканей происходит в области дна пахового канала.
Способ Бассини направлен на укрепление задней стенки пахового канала. После удаления грыжевого мешка семенной канатик отодвигают в сторону и под ним подшивают нижний край внутренней косой и поперечной мышцы вместе с поперечной фасцией живота к паховой связке. Семенной канатик укладывают на образованную мышечную стенку. Наложение глубоких швов способствует восстановлению ослабленной задней стенки пахового канала. Края апоневроза наружной косой мышцы сшивают край в край над семенным канатиком.
Способ Кукуджанова предложен для прямых и сложных форм паховых грыж. Заключается в наложении швов между наружным краем влагалища прямой мышцы живота и верхней лобковой связкой (Купера) от лонного бугорка до фасциальных футляров подвздошных сосудов. Затем соединенное сухожилие внутренней косой и поперечной мышц вместе с верхним и нижним краями рассеченной поперечной фасции подшивают к паховой связке [2; 4; 6].
I. Lichtenstein и соавт. в поисках путей уменьшения количества рецидивов (1987, 1991) создали концепцию безнатяжной методики. По мнению авторов, сшивание с натяжением разнородных тканей - это основная причина рецидивов грыж, так как не соответствует биологическим закономерностям заживления ран. Использование для герниопластики различных имплантатов привело к значительному уменьшению числа рецидивов. Результаты использования пластики по Лихтенштейну в неспециализированных хирургических центрах близки к результатам лечения в специализированных клиниках, что доказывает простоту, безопасность и эффективность методики. За последние десятилетия во всем мире пластика Лихтенштейна получила широкое распространение [4].
Для радикального лечения применяются только хирургические методы лечения, так как дефекты в брюшной стенке не способны к восстановлению и регенерации. Хирургические методы лечения многочисленны, а отдаленные результаты не всегда успешны, так как длительное время не уделялось должного внимания задней стенке пахового канала как основной опорной анатомической структуры [2; 3].
Современные герниологи L. Nyhus, R.E. Condon и др. утверждают, что любая паховая грыжа является следствием растяжения или возникновения дефекта поперечной фасции. По литературным данным, в России за 1 год выполняется более 200 000 герниопластик при паховых грыжах, из них более 70% традиционными способами. В США из 700 000 грыжесечений в 10-15% отмечается возникновение рецидивов, расходы на повторное лечение составляют более 28 млн долларов [4].
Проблема выбора безрецидивного способа хирургического лечения больных с паховыми грыжами была и остается актуальной, что обусловлено широким распространением заболевания и преимущественным поражением лиц трудоспособного возраста (3-7% мужского трудоспособного населения) [2].
К настоящему времени накоплен большой материал по изучению патогенеза и этиологии паховых грыж, описаны многочисленные способы оперативного лечения, а результаты полностью не удовлетворяют ни больных, ни хирургов. Согласно литературным данным, рецидивы грыж возникают в 10% случаев при простых формах, и в 30% - при сложных (рецидивные, гигантские, ущемленные, скользящие). Рецидивы после традиционных способов герниопластики у 20%, а повторные - у 35-40% пациентов.
За последние 40 лет предложено около 50 новых способов грыжесечения, а общее число методов и модификаций устранения паховых грыж приблизилось к 300 [2]. Это свидетельствует о продолжающемся поиске новых, более эффективных способов операций и лечения.
На сегодняшний день многообразие способов устранения паховых грыж можно сгруппировать в два принципиально различных метода: пластика местными тканями и «ненатяжная» с использованием сетчатых эндопротезов. Каждый метод имеет свои преимущества и недостатки.
На современном этапе происходит широкое внедрение в практику эндолапароскопической герниопластики. Недостатками этого метода являются сложность методики, дороговизна оборудования и расходных материалов, большое число противопоказаний, возможность возникновения редких, но весьма опасных осложнений [2]. Количество рецидивов после эндоскопии достигает 15-20%. Несмотря на увлеченность эндовидеохирургией, основная часть вмешательств еще долгое время будет выполняться внебрюшинно, соответственно вопрос о широком использовании лапароскопической герниопластики при паховых грыжах требует дальнейшего анализа эффективности и жизнеспособности данной методики.
Christian Helblinq в 2003 году написал, что пластика по Лихтенштейну является популярной ввиду ее минимальной инвазивности, легкой и удобной техники исполнения, низкого количества рецидива. Однако отмечают повышенное количество хронических болей в паху, возникающих, вероятно, из-за натяжения или ущемления пахового нерва швами при герниопластике по Лихтенштейну [5].
Возросшие претензии к оценке послеоперационной реабилитации пациентов с позиции качества жизни вынуждают пересмотреть требования к предлагаемым способам. Успех хирургического лечения пациентов с паховыми грыжами, особенно при рецидивных и сложных формах с измененными соотношениями слоев брюшной стенки и пахового канала, может быть обеспечен надежным укреплением задней стенки. Разработка и внедрение в хирургическую практику более эффективных методов лечения и предупреждения развития рецидивных форм паховых грыж определяет актуальность избранной темы.
Цель исследования: повысить эффективность хирургического лечения паховых грыж за счет усовершенствования технологии укрепления задней стенки пахового канала.
Задачи исследования:
- Разработать патогенетически обоснованную методику пластики задней стенки пахового канала перемещенным лоскутом поперечной фасции живота; и комбинированным способом - в сочетании с эндопротезированием - при сложных и рецидивных грыжах.
- Изучить ближайшие результаты предлагаемого метода герниопластики.
Материалы и методы
Работа выполнена на клинических базах кафедры общей хирургии - в I и II хирургических отделениях МБУЗ «ГКБ № 7», с 2003 по 2007 г. Всего прооперировано 73 больных.
Все больные поступали как в плановом, так и в экстренном порядке. Следует отметить, что преобладали пациенты, которым были выполнены плановые вмешательства - 65 человек (89%), у 8 человек (11%) операции были произведены по экстренным показаниям.
Средний возраст для мужчин составил 51±14,5 года, для женщин 50±12,2 года.
Приведенные данные свидетельствуют о том, что у женщин и мужчин, страдающих паховыми грыжами, средние возрастные параметры приблизительно равны.
С увеличением возраста выявляется тенденция к повышению числа больных паховыми грыжами - количество пациентов с грыжами среди пенсионного возраста было равно 32,2%.
Прямые паховые грыжи были выявлены у 21 человека (29%): из них левосторонних - 4 (6%), правосторонних - 17 (23%).
Косые паховые грыжи с выпрямленным каналом имели место у 52 больных (71%): из них левосторонних - у 12 (15%), правосторонних - у 39 (52%); двухсторонние паховые грыжи наблюдались у 3 (4%).
Нами разработан принцип выбора пластики пахового канала в зависимости от анатомо-топографических характеристик пахового канала (высота пахового промежутка, степень разрушения поперечной фасции, выраженность объединенного сухожилия) (табл. 1)
Выбор вида герниопластики в зависимости от анатомических особенностей пахового канала
Степень разрушения поперечной фасции
Выбор герниопластики
Шолдайс, «Перемещенный лоскут поперечно фасции», Лихтенштейн
Лихтенштейн, «Комбинированный способ»
Нами разработан и применен в клинике способ пластики задней стенки пахового канала «перемещенным лоскутом поперечной фасции».
Способ осуществляют следующим образом: после вскрытия пахового канала семенной канатик берут на держалки, затем выделяют и вскрывают на зажимах грыжевой мешок, содержимое которого вправляют в брюшную полость, при ущемленных грыжах оценивают жизнеспособность, прошиванием у шейки грыжевого мешка, иссечением грыжевых оболочек.
Поперечную фасцию рассекают в продольном направлении ближе к подзвдошно-лонному тяжу от глубокого пахового кольца до лонного бугорка. Медиальный листок поперечной фасции острым и тупым путем отделяют от предбрюшинной жировой клетчатки и мышечно-апоневротической части объединенного сухожилия и прямой мышцы живота. Затем в поперечном направлении от лонного бугорка на 4-5 см в медиальную сторону рассекают поперечную фасцию, а у края прямой мышцы живота ее рассекают в продольном направлении на протяжении 4-6 см, формируют лоскут, который затем перемещают в паховый канал.
Затем латеральный край перемещенного лоскута подшивают к подзвдошно-лонному тяжу мононитью 5/00 от лонного бугорка до глубокого пахового кольца с формированием последнего диаметром 2 см. Медиальный край перемещенного лоскута, так же, начиная от лонного бугорка и до глубокого пахового кольца на всем протяжении, подшивают без натяжения к объединенному сухожилию. На перемещенный лоскут поперечной фасции укладывают семенной канатик, поверх которого ушивают апоневроз наружной косой мышцы живота «край в край» и послойно ушивают послеоперационную рану.
Таким образом, с помощью микрохирургической технологии мобилизованный медиальный лоскут поперечной фасции перемещают и фиксируют в паховом канале взамен разрушенной поперечной фасции пахового промежутка, укрепляя заднюю стенку пахового канала.
Послеоперационный период проводился активно. Основное внимание в первые сутки после операции уделялось профилактике отека мошонки, с этой целью сразу после окончания операции больному накладывался суспензорий для фиксации мошонки. Сущность его заключается в том, что адекватная и правильная иммобилизация мошонки после хирургической коррекции пахового канала создает оптимальные условия для венозного и лимфатического оттока. Правильное применение суспензория улучшает течение раневого процесса и сокращает риск послеоперационных осложнений, таких как: отек мошонки, инфильтраты и др., а также позволяет больному без страха и боли осуществлять активные движения в постели.
Назначались дыхательная гимнастика, массаж грудной клетки и комплекс упражнений лечебной физкультуры, т.к. частота послеоперационных легочных осложнений снижается на фоне ранней двигательной активности больного. К исходу первых суток после операции мы разрешали больным садиться, вставать.
Энтеральное питание начинали на следующий день после операции при наличии удовлетворительной перистальтики, стула; назначался общий стол или лечебное питание с учетом наличия хронических фоновых заболеваний органов брюшной полости и эндокринной системы.
С целью профилактики тромбоэмболических осложнений пожилым пациентам (старше 50 лет), а также больным с варикозным расширением вен нижних конечностей, хроническим тромбофлебитом и с ожирением назначали введение антикоагулянтов. Гепарина по 1500-2500 ед. через каждые три часа или клексана 20-40 тыс. ед. под контролем свертывающей системы крови (коагулограммы и агрегатограммы) на протяжении 3-4 суток. Кроме того, бинтовались нижние конечности эластическими бинтами, активизировать больных начинали с первых суток после операции.
Полученные результаты
В ближайшем послеоперационном периоде осложнения отмечены у 2 больных: у двух инфильтрат в области послеоперационного рубца (2,2%) и отек мошонки у одного пациента. В одном случае атония мочевого пузыря (1,4%) и послеоперационный парез кишечника (1,4%). Проведенная противовоспалительная и антибактериальная терапия была эффективна у всех пациентов.
В раннем послеоперационном периоде у пациентов отмечены следующие осложнения (табл. 2).
Характер послеоперационных осложнений у больных исследуемой группы
Краткая история грыж

Сложно рассказать что-то новое о грыжах. Тактика, методики лечения, осложнения болезни и послеоперационного периода — все прочитано по несколько раз еще во времена учебы в медицинском ВУЗе. Но мы попробуем удивить вас, рассказав историю противостояния человека с грыжей. Так можно наиболее полно понять значимость болезни и значительность открытий, совершенных врачами.
Грыжа до нашей эры
Эта болезнь сопровождала человечество с момента его появления. Тяжелый физический труд, патология мышц брюшной стенки или увеличение внутрибрюшного давления по различным причинам — все это приводило (и приводит сейчас) к появлению грыж.
Первые записи и наблюдения были сделаны тысячи лет назад египтянами. Грыжи в то время не наблюдались должным образом, со временем становились очень большими и бросались в глаза наблюдателям и исследователям. К тому же, если известный человек страдал грыжей, он изображался вместе с ней.
Справа | финикийская терракотовая фигура приблизительно V-IV вв. до нашей эры, показывающая пупочную грыжу.
Слева сверху | рабочие в поле с пупочными грыжами. Египет, XXV-XXIV вв. до н. э.
Слева снизу | фрагмент гробницы Анхмахора в Саккаре в 2500 г. до н. э. На нем изображено облегчение после уменьшения паховой грыжи.
Первые попытки вылечить болезнь предпринимались уже тогда. Помимо фрагмента, показанного выше, есть сведения, что у мумии фараона Менепты (1215 год до н. э.) отсутствовала мошонка, но не пенис. Предполагается, что египетский хирург пытался вылечить возникшую паховую грыжу.
Самое раннее письменное упоминание грыж также принадлежит египтянам: в папирусе Эберса около 1500 года до нашей эры.
Следующая сохранившаяся запись была сделана больше чем через тысячу лет — в 300 году до н. э. Гиппократ упоминал грыжи и выявил закономерность между разновидностью грыж и определенными профессиями. Примерно в то же время Герофил из Халкидона и Эразистрат, как полагают историки, провели успешную операцию по устранению грыжи.
На этом заканчивается исторический период до нашей эры. Больший по длительности, но не по значимости.
Новое время
История грыжи в новой эре начинается в Риме, и связана она с именем Цельса.
Древнеримский ученый происходил родом из богатой семьи и увлекался многим: философией, военной стратегией и, в том числе, медициной. Будучи хорошим наблюдателем, он разглядел симптомы грыж и описал клинические признаки ущемления.
Помимо этого Цельс уделял много внимания хирургическому лечению. Так, при пупочной грыже он предлагал перевязывать грыжевой мешок и указывал на необходимость готовить больного к операции, например, «воздерживаться от пищи накануне операции или очистить клизмой желудок».
При операциях по поводу паховой грыжи Цельс писал: «Как только разрез, сделанный в паху, достигнет средней оболочки, необходимо рану прихватить двумя крючками за самые края, пока врач, раздвинув все мельчайшие перепонки, не освободит ее от них. Вырезаемая средняя оболочка иссекается без опасности. ».
Примерно в то же время, что и Цельс (конец первого, начало второго веков) в Каппадокии трудился медик по имени Аретей. Он написал множество трудов-наблюдений, в том числе и по грыжам — в нем Аретей дал подробное описание осложнений при ущемлении.
Чуть позже во 2 веке н. э. немалую роль в понимании болезни сыграл Клавдий Гален. Он был наблюдателем не хуже Цельса, потому смог заметить, что в основе грыжи лежит несостоятельность двух внешних мышц брюшной полости.
Старт новой эры был многообещающим, но на этом все и закончилось. Страх и запрет на операции и вскрытие трупов затормозили развитие, как лечения грыж, так и медицины в целом.
Из-за этого, например, врач Аэций, живший в 5 веке, описал подробную хирургическую технику ущемленной грыжи, но предлагал вместо операции молитвы.
Последним открытием в первом тысячелетии в области лечения грыж стал текст, написанный Павлом Эгинским. В своей работе он описывает мошонку и предлагает в качестве лечения паховой грыжи орхиэктомию.
Краткий экскурс в (почти) тысячелетнюю историю
Познания человека в медицине и хирургии оставляли желать лучшего: до 15 века у ученых и врачей не было возможности вскрывать трупы и изучать анатомию. А без последнего нет хирургии в принципе.
До начала 20-го века познания в этой области хирургии были отрывочными и несовершенными. Потому будет разумнее сделать небольшой блиц из достижений в хирургии грыжи за 1000 лет. Посмотрим, сколько пунктов получится. Поехали:
- Авиценна, живший приблизительно в начале 11 века, предложил использовать аускультацию, чтобы различать грыжу и гидроцеле.
- Уильям Саличет, который жил в 1250 году, выступал за сохранение яичка при хирургических вмешательствах по поводу устранения паховой грыжи.
- Роланд из Пармы в 1383 году предложил вправлять ущемленные грыжи больным в положении лежа на спине с приподнятым тазом. Ничего не напоминает? (Даем подсказку — положение Тренделенбурга).
- Гай де Шауляк, живший в 14 веке — автор книги «Chirugia Magna». В ней он заметил разницу между паховой и бедренной грыжей. Он также, как и Роланд, верил в ручное вправление в положении Тренделенбурга.
- Габриель Фаллопий — известный анатом, изучивший женскую половую систему и описавший фаллопиевы трубы, в результате наблюдений отметил высокую распространенность грыж у певцов и монахов.
- Лоренц Гейстер, живший в Амстердаме в 18 веке, дал первое описание прямой паховой грыжи.
- Петрус Кампер из Лейдена примерно в то же время, что и Гейстер, расписал подробную хирургическую анатомию паховой грыжи и описал поверхностный листок поверхностной фасции живота, который с передней стенки непосредственно переходит в соответствующие фасции бедра, промежности и в мясистую оболочку мошонки — фасцию Кампера.
- Франц Гессельбах описал одноименную связку, а также треугольник — место возникновения прямых паховых мышц.
- В середине 19 века братья Мейо предложили способ операции при пупочных грыжах, при котором края апоневроза при сшивании накладывают один поверх другого, образуя дупликатуру (способ Мейо).
- В одно время с Мейо, украинский хирург Кирилл Михайлович Сапежко предложил свой метод создания дубликатуры, укладывая свободный левый край апоневроза поверх правого и подшивая слои одиночными швами.
И это все. 10 важных открытий на тысячу лет в области диагностики и лечения грыж. Кажется, что этого мало, но на самом деле, к началу 20-го века в медицине сложилась сравнительно обширная база знаний.
Сейчас знания, которыми располагали врачи того времени, могут показаться дикостью и варварством, но это необходимый путь медицины, через который пришлось пройти человечеству ради того, что есть сейчас.
Правда, история ещё не закончилась.
Грыжи на пути к третьему тысячелетию.
Это время дало множество новых знаний и навыков. Расширение спектра хирургических техник, появление сетчатых имплантов, лапароскопических методов лечения, и многое другое.
Обо всем, как принято, по порядку.
Появились успехи в лечении грыж у детей. В начале 20-го века немецкий хирург Эрих Лексер предложил способ герниопластики у детей с пупочной грыжей. В то же время американский хирург Генри О Мэрси предложил высокое лигирование грыжевого мешка, а также закрытие внутреннего пахового кольца для устранения косвенных грыж. Пластика по Лексеру и закрытие внутреннего пахового кольца до сих пор используется в педиатрии.
Чем дальше, тем интереснее. Появляются одни из самых известных личностей в хирургии.
Во «взрослой» хирургии грыж появляется первый «отец» — Эдоардо Бассини. Пластика грыжевых ворот по Бассини и сейчас широко используется во всем мире.
Ещё одним из «известных» хирургов как в этой области, так и в хирургии в целом, был хирург госпиталя Джона Хопкинса — Уильям Стюарт Холстед. Он изменил методику Бассини, проповедовал асептику в хирургии и продвигал необходимость хирургического образования для врачей.
Ближе к середине века Честер Маквей популяризировал использование связки Купера для укрепления задней стенки пахового канала. Приблизительно в то же время появился метод герниопластики по Кукуджанову, который до сих пор пользуется популярностью, по-крайней мере, на территории бывших советских республик.
Революция в лечении произошла в 1950-х годах. Французский хирург и анатом Анри Фрухо уточнил предперитонеальную анатомию. На основе его работы были подготовлены подперитонеальные лапароскопические доступы.
Куда же без сетки?
Самое важное нововведение в герниопластике — использование сетчатого имплантата, который позволил проводить пластику грыж ненатяжными методами.
Даже у этой «сетки» есть своя история.
Одним из первых компонентов синтетических сеток было Marlex — полипропиленовое вещество, которое произвело революцию в пластике грыжи. В 1965 году доктор Ривс разработал технику для лечения грыжи, при которой сетка размещалась в предбрюшинном пространстве. Он чувствовал, что не все пациенты нуждаются в этом типе «ремонта», и потому этот способ очень селективен в использовании.
В 1984 году доктор Рене Стоппа использовал большой протез дакрона, чтобы усилить поперечную фасцию для сложных грыж у пациентов, которых относили к высокому риску рецидивов.
В 1970-х годах Ллойд Нюс из Университета штата Иллинойс и больницы округа Кук в Чикаго и Роберт Кондон из Университета Висконсина в Мэдисоне популяризировали предперитонеальный подход для лечения всех паховых и бедренных грыж.
В 1986 году доктор Лихтенштейн представил свой метод свободной пластики. Он помещал сетку поверх пахового канала, а не под паховым каналом, как это делается при предперитонеальном восстановлении.
А как же лапароскопия?
Использование сетчатых имплантов сделало использование лапароскопического доступа вопросом времени.
Первая успешная лапароскопическая герниорафия была сделана доктором Ральфом Гером в начале 80-х годов прошлого столетия. Делалась операция без использования «сетки», а потому проведение такого лечения было тяжелым технически и физически.
Лишь через пару лет доктор Фитцгиббонс предложил добавить сетку к лапароскопическому подходу.
Что было после?
Если говорить об открытиях в области лечения грыж в 90-х, то наиболее важным и, можно сказать, революционным стала работа доктора Рамиреза. Он предложил разделять мышечно-фасциальные компоненты для увеличения объема брюшной полости, что позволило производить ушивание больших грыжевых дефектов брюшной стенки без натяжения.
Открытие доктора Рамиреза позволило излечить больных с большими послеоперационными грыжами.
Это все. Или нет?
Мы осветили лишь наиболее значимые моменты в истории. Для того чтобы обсудить тонкости техник, новейшие разработки, европейские и российские стандарты и все сопутствующее моменты по грыжам, не хватит и десяти статей.
Что такое «сложные» паховые грыжи?
Читая современную зарубежную литературу, которая связана с грыжевыми дефектами паховой области, можно встретить выражение «Complex Inguinal Hernias», или «сложные» паховые грыжи. В отечественном информационном пространстве такое словосочетание режет слух, т.к. непонятно, что конкретно к ним относится. Да и что дает эта новая мера градации, какой подход за собой несет внесение того или иного дефекта паховой области в перечень сложных грыж.
Зарубежные статьи ясности в этом вопросе тоже не вносят, лишь постулируют о том, что «Complex Inguinal Hernias» — собирательный термин, в который включаются все дефекты паховой области, которые не являются впервые возникшей односторонней косой или прямой грыжей.
Вместе разберемся с терминологией и методами разрешения этих сложных паховых грыж.
Вопросы терминологии
Попробуем дать какое-то более-менее стройное определение.
Сложные грыжи — собирательное понятие в иностранной литературе, к которым относят часто оперированные и рецидивные, «редкие» и ущемленные грыжи, гигантские, двусторонние грыжи, а также случаи послеоперационного инфицирования сетчатого имплантата. К «редким» грыжевым дефектам относятся пахово-мошоночные, бедренные грыжи, грыжи запирательного канала и дефекты паховой области у женщин.
Вряд ли такое определение можно назвать стройным, но некоторую ясность оно все же вносит. Этим термином можно изначально обозначить трудность всего периода госпитализации подобных больных.
Подход к таким грыжам предполагает большую предоперационную подготовку и принятие определенных решений, которые осуществляются в течение интра- и послеоперационного периодов. Лапароскопическое пособие в этих случаях успешно лишь при условии, что хирург придерживается трех правил: высокое знание анатомии, тщательная диссекция и индивидуальный подход к каждому случаю.
Особенности предоперационной подготовки при «сложных» паховых грыжах
Для «сложных» паховых грыж существуют некоторые особенности предоперационной подготовки.
- В случаях, когда в грыжевом мешке находится часть кишечника, необходима его механическая подготовка.
- Желателен отказ больного от курения за 2 недели до операции. Этот фактор позволит снизить послеоперационный кашель и легочные осложнения. Ну, и рана будет лучше заживать.
- Помимо отказа от курения, физические упражнения и диета также оказывают положительное влияние на исход, в особенности у больных с ожирением.
- Необходима оценка кожных покровов на наличие панникулита (воспаления подкожной клетчатки), мацерации, гнойных заболеваний кожи. При их наличии — соответствующее лечение.
- Стоит обратить внимание на наличие у больного сопутствующих констипации (запора) и простатита. Они могут свести на нет эффективность хирургического лечения и привести к рецидиву.
- Необходимо предупредить больного о возможных осложнениях: рецидив, образование серомы, повреждение семявыносящего протока и мочевого пузыря, ишемический орхит.
- Размещение катетера Фолея может помочь минимизировать риск повреждения мочевого пузыря.
В целом, эти пункты легко соблюдать на практике.
Технические особенности хирургического пособия при разновидностях «сложных» грыж
Во всех случаях рекомендуется лапароскопическая герниопластика. Существует два лапароскопических способа — TEP (total extraperitoneal hernia repair) и TAPP (transabdominal preperitoneal repair). Об особенностях их использования при сложных грыжах рассказываем ниже.
1. У пациентов с пахово-мошоночной грыжей
При пахово-мошоночных грыжах рекомендуется выполнение TEP пластики, в связи с отграниченностью от брюшной стенки, малой травматизации брюшины и меньшей частоты рецидивов по сравнению с той же ТАРР.
При TEP расстояние от пупка до лобковой кости и толщина подкожной жировой клетчатки являются важными факторами при размещении троакара. У пациентов с ожирением при выраженной подкожной клетчатке и низком расположении пупка неадекватное размещение троакаров может привести к уменьшению рабочего пространства (рис. 1). В таком случае, для облегчения оперативного вмешательства может потребоваться установка еще одного четвертого 5-мм троакара (рис. 2).
.
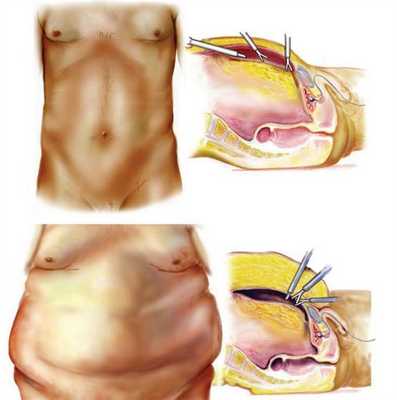
Рисунок 1 | Как выраженность жировой клетчатки и малое расстояние от пупка до лобковой кости уменьшает рабочее пространство внутри брюшной полости
.
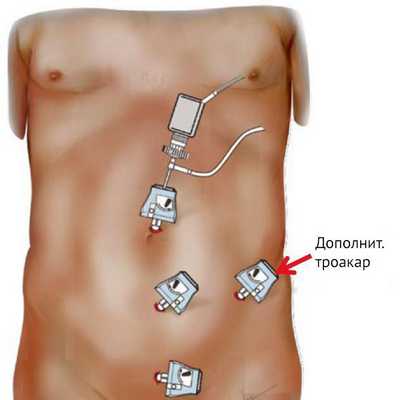
Рисунок 2 | Расположение основных и дополнительного троакаров
Рассечение в экстраперитонеальном пространстве начинается по срединной линии с выделением лобкового симфиза и связки Купера. Пространство Ретциуса (предпузырное пространство) расширяется в пространство Богроса (позадипаховое пространство). В этот момент необходимо идентифицировать эпигастральные сосуды (рис. 3). После этого устраняются липомы семенного канатика, если они присутствуют — это поможет определить действительный размер грыжевого мешка и создаст больше возможностей для безопасной работы (рис. 4).
.
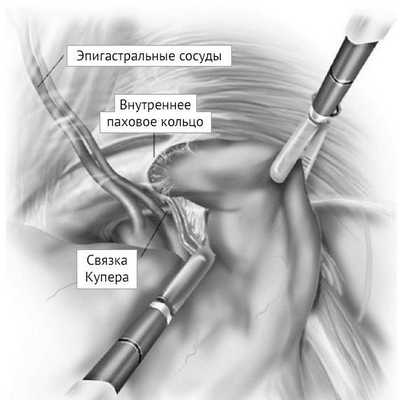
Рисунок 3 | Анатомическое расположение эпигастральных сосудов относительно грыжевого мешка
.
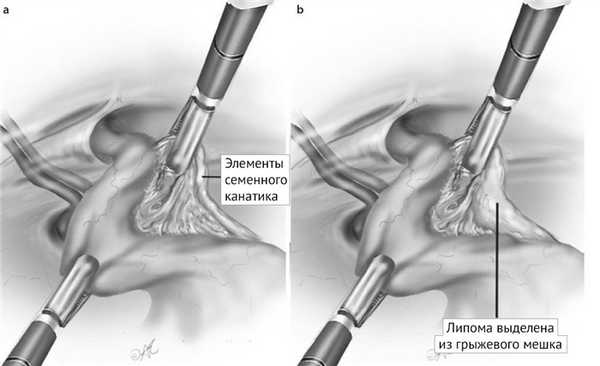
Рисунок 4 | Выделение из грыжевого мешка элементов семенного канатика (а) и липомы (b)
В случае гигантских и ущемленных грыж делается «расслабляющий» разрез грыжевого кольца на при помощи крючка в положении на 10 часов (при необходимости может быть выполнено пересечение эпигастральных сосудов), чтобы обеспечить свободное устранение содержимого из грыжевого мешка (рис. 5). Если яичко присутствует в грыжевом мешке, предпочтительно выделять содержимое мешка тупым способом, чтобы минимизировать деваскуляризацию (рис. 6). Затем размещается сетка и либо прикрепляется к связке Купера, либо не прикрепляется вовсе. Операция заканчивается установкой дренажа, чтобы предотвратить появление послеоперационной серомы.
.
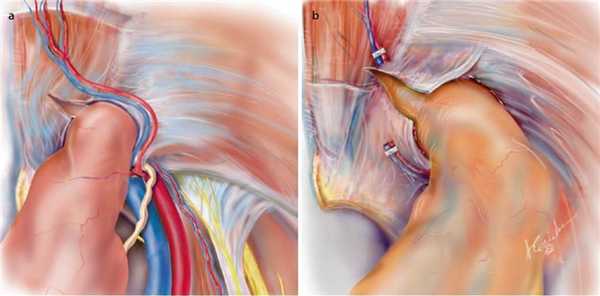
Рисунок 5 | Послабляющие разрезы в поперечном положении «10 часов» при ущемленной прямой (а) и непрямой (b) грыжах
.
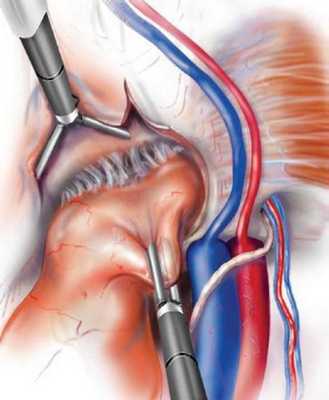
Рисунок 6 | Выделение грыжевого содержимого при подозрении на наличие в грыжевом мешке яичка
При больших грыжевых дефектах рекомендуется использовать соответствующие сетки, т.к. стандартный сетчатый имплантат 10х15 см может быть слишком мал. Важно помнить, что имплантат должен перекрывать грыжевой дефект не менее, чем на 5 см с каждой стороны.
При больших грыжевых дефектах может использоваться сетка с повышенной жесткостью (при большой массе тела больного) или хорошо закрепленная легкая сетка с достаточным перекрытием. Тщательный гемостаз необходим для снижения частоты гематом и сером.
2. У пациентов с ущемленными паховыми и бедренными грыжами
Такие грыжи могут быть устранены либо с помощью TAPP, либо TEP, но TAPP имеет одно весомое преимущество. Метод позволяет хирургу осматривать кишечник для оценки его жизнеспособности. Если изначально выполняется ТЕР, пупочный порт может быть перемещен из предбрюшинного в перитонеальное пространство для оценки содержимого брюшной полости. Ключевым этапом операции является уменьшение мешка и его содержимого. Грыжевое кольцо может быть устранено (избегая повреждения бедренных и эпигастральных сосудов) через вентромедиальный разрез в случае прямых грыж и через вентролатеральный разрез в случае косых. Если требуется резекция нежизнеспособной ткани, она может быть сделана внутрибрюшинно (для сальника или червеобразного отростка) или экстраперитонеально (для тонкой кишки) после завершения пластики. Использование TAPP было описано для лечения заключенных бедренных грыж 7. Расслабляющий разрез на медиальной границе подвздошно-лобкового тракта, когда он изгибается, чтобы образовать медиальную границу бедренного канала, может быть сделан для устранения грыжевого мешка.
Ущемленная бедренная грыжа также может быть безопасно устранена с помощью TAPP или TEP; однако при TEP, опять же, необходима дополнительная лапароскопия для обследования грыжевого содержимого.
3. У больных с рецидивными паховыми грыжи
Восстановление рецидивирующих паховых грыж после предшествующей лапароскопической процедуры может быть достигнуто либо открытым, либо с помощью повторного TEP или TAPP. В ряде исследований рассматривается восстановление ТАРР на предмет рецидивов после ТАРР в качестве основного метода восстановления (ТАРР после ТАРР). В большой выборке TAPP после TAPP (n = 135) общая частота рецидивов составила 0,74 %. Это исследование подчеркнуло кривую обучения и опыт, необходимые для достижения хороших результатов. TEP после TEP — сложная процедура, требующая глубоких знаний анатомии и тщательного анализа. Проблемы возникают из-за спаек, что приводит к затенению нормальных анатомических ориентиров и потере рабочего пространства, что затрудняет выявление пространств Ретциуса и Богроса. Потому TAPP для герниопластики рецидивной паховой грыжи является предпочтительным способом. Однако TAPP при рецидивирующей грыже должен выполняться только хирургом с большим опытом в данной технике.
4. У больных с не ущемленной бедренной грыжей
Бедренные грыжи чаще встречаются у женщин и составляют 2-4 % грыж паховой области. При постановке диагноза бедренные грыжи должны быть устранены, даже если они протекают бессимптомно из-за высокого риска их ущемления. Информация о лапароскопическом лечении изолированных бедренных грыж ограничена небольшими сериями случаев. Однако лапароскопическое восстановление имеет то преимущество, что при его проведении сетчатый имплантат покрывает все миопектинеальное отверстие.
5. У больных с грыжей запирательного канала
Такие грыжи редки и составляют менее 0,1 % из всех дефектов паховой области, так что существуют ограниченные данные о лапароскопическом восстановлении. Обычно они встречаются у пожилых астеничных женщин.
Симптомы грыжи запирательного канала:
- Отсутствие какой-либо выпуклости при физикальном осмотре;
- Боль в средней части бедра при разгибании, отведении и медиальном вращении бедра;
- Синдром запирательного нерва (синдром Хаушипа — Ромберга).
Для постановки диагноза необходима визуализация с помощью компьютерной томографии. Всем больным с такой грыжей необходимо оперативное хирургическое лечение, чтобы избежать ущемления грыжевого содержимого. Учитывая, что до 20 % запирательных грыж являются двусторонними, обязательно необходимо исследовать другую сторону. И опять TAPP в данном случае более предпочтительна, т.к. необходимо оценивать жизнеспособность кишечника.
6. Грыжи у женщин
Грыжи у женщин заслуживают особого внимания, поскольку они следуют другому образцу, чем у мужчин. У женщин чаще бывают небольшие бедренные грыжи, и очень редко бывают крупные прямые грыжи. Это различие в представлении связано с анатомическими различиями паховой области у женщин и у мужчин. Диагноз грыжи у женщин может быть сложным в зависимости от местоположения грыжи и симптомов. Однако, если есть визуально отмечаемая выпуклость в паховой области, постановка диагноза не вызывает затруднений. В случаях, когда подозревается грыжа у женщин и не определяется (визуально и пальпаторно) дефекта передней брюшной стенки, необходимы лучевые методы визуализации (МРТ).
7. У больных с грыжевым дефектом паховой области после предшествующих операций на нижних отделах брюшной полости и радикальной простатэктомии
TAPP и TEP являются возможными вариантами лечения. Сами операции длятся дольше, но время восстановления и частота рецидивов схожи.
8. У больных с двусторонними паховыми грыжами
Двусторонние паховые грыжи относятся к «сложным» в связи с тем, что далеко не всегда факт дефекта передней брюшной стенки с обеих сторон легко установить. К тому же, большинство хирургов, выслушивая жалобы больного на боли в конкретной области, не обращают внимания на противоположную сторону, что может привести к недостаточной диагностической оценке больного. Чтобы предотвратить подобные ситуации, рекомендуется всегда тщательно оценивать обе стороны клинически и дополнять обследование таких больных УЗИ органов брюшной полости.
В проспективном исследовании из 1010 операций по устранению паховых грыж, последовательно выполненных с длительным наблюдением, частота двусторонних грыж составила 28 %, но у 13,8 % пациентов, оперированных по поводу односторонней грыжи, развилась контралатеральная грыжа через 5 лет. Потому при любой лапароскопической герниопластике рекомендуется получить информированное согласие на пластику обеих сторон в случае, если во время операции (особенно при TAPP) будет обнаружена грыжа на противоположной стороне.
Сравнение видов герниопластики паховой грыжи
Паховая грыжа является одним из самых распространенных хирургических заболеваний. Среди всех наружных брюшных грыж она составляет до 70-80 %. От 4 до 6 % и более всех операций в хирургических отделениях проводятся по поводу паховых грыж.
С незапамятных времен это столь частое заболевание интересовало хирургов всего мира, так как оно приводит к значительному снижению работоспособности человека, а иногда и к тяжелым осложнениям. Паховые грыжи многообразны, и знание их особенностей для оперирующего хирурга обязательно для выбора методики операции.
Сегодня привычно смотреть на оперативное лечение всех форм паховых грыж как на простую, давно разрешенную главу хирургии, однако проблема во многом еще не решена, а потому заслуживает более серьезного внимания. Об актуальности данной проблемы говорят частота производимых герниопластик (в мире ежегодно 20 миллионов), количество методик оперативного лечения паховых грыж (более 400), высокий процент рецидивов и осложнений.
Ключевые слова: паховая грыжа, методы герниопластики, отдаленные результаты.
Целью работы являлся сравнительный анализ методов традиционной и лапароскопической герниопластики, изучение результатов проведенных операций.
Изучено 200 случаев оперативного вмешательства пациентов, находившихся на лечении в УЗ «5-я городская клиническая больница» по поводупаховой грыжи в 2017 году. При изучении результатов оперативного лечения пациентов выявлено, что93 % составили мужчины, что можно объяснить особенностями строения у них пахового канала, а также большими физическими нагрузками. Средний возраст мужчин составил 59 лет. Женщины составили 7 % оперативных вмешательств (средний возраст — 53 года). Из 200 пациентов с паховой грыжи, косая грыжа была диагностирована в 113 случаях, прямая — 87. Существует несколько способов герниопластики: традиционные и лапароскопические. Также выделяют «натяжные» методы, при которых используются местные ткани, окружающие паховые промежуток (Бассини, Жирара, Жирара-Спасокукоцкого), и «ненатяжные» — с использованием синтетических заплат или эндопротезов (Лихтенштейн). В зависимости от того, какая стенка пахового канала укрепляется, выделяют пластику передней стенки (Мартынова, Жирара, Жирара-Спасокукоцкого) и пластику задней стенки (Бассини).
Выявлено, что из традиционных методов (92,2 %) в 59 % был использован метод по Бассини, в 20,6 % — по Постемскому, в 6,7 % — по Лихтенштейну. Также использовались методы по Жирару — Спасокукоцкому, Шолдайсу, аутогерниопластика Десарта (5,9 %). Лапароскопическая герниопластика использовалась только в 7,8 % случаев.
Основными достоинствами «традиционных» методов герниопластики являются: относительная простота выполнения, выполнение под местной или спинальной анестезией, меньшая стоимость операции. Недостатками являются высокий риск рецидивов (так как большинство методов являются натяжными), высокий риск осложнений, длительные послеоперационные боли.
Лапароскопические операции при паховых грыжах являются одним из наиболее бурно развивающимся направлением герниопластики. В наше время все больше организаций здравоохранения внедряют данный метод в лечение патологии пахового канала. При лапароскопической герниопластики имеется возможность обзорной лапароскопии органов брюшной полости до оперативного вмешательства для выявления сочетанной патологии, определения оптимального объема и методики герниопластики. Также к достоинствам следует отнести малоинвазивность, безнатяжную технологию операцию, малую частоту рецидивов и осложнений. В послеоперационном периоде отмечается меньшая вероятность возникновения хронической боли. При лапароскопическом методе возможно выполнение герниопластики с обеих сторон одномоментно без дополнительного доступа, что является наилучшим вариантом для пациентов с двусторонними паховыми грыжами. Также следует отметить высокоэстетичность метода, сокращение времени госпитализации и общих сроков нетрудоспособности пациентов.
Для оценки ближайших и отдаленных результатов оперативного лечения пациенты группы наблюдения были опрошены по поводу своего состояния в послеоперационный период. Выяснилось, что у пациентов, которым проводилась герниопластика открытым методом, наблюдались длительные послеоперационные боли, которые продолжались от 2-х недель до 6 месяцев (одна из пациенток чувствует дискомфорт спустя 1,5 года после операции). Рецидивов не наблюдалось.
Пациенты, которым был применен лапароскопический метод, отмечали незначительное присутствие боли в послеоперационном периоде. Рецидивов также не наблюдалось.
По вербальной описательной шкале боли (Verbal Descriptor Scale) у пациентов, перенесших открытые операции, наблюдалась боль от слабой до сильной, что соответствует 2-6 баллам. После выполненных лапароскопических операций прооперированные пациенты либо вообще не ощущали боль, либо характер ее был умеренный.
Читайте также: