Этапы и техника удаления лимфоузла на шее
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
Почему возникают лимфомы и у кого они чаще всего встречаются? По каким симптомам их можно заподозрить и какие диагностические обследования необходимо провести? В чем особенности лимфомы Ходжкина и неходжкинских лимфом? Как сегодня лечат лимфомы и почему прогноз больше зависит не от стадии, а от диагноза?
На эти и многие другие вопросы отвечает онколог, гематолог и эксперт онлайн-справочной «Просто спросить» Михаил Фоминых в книге «Пять литров красного. Что необходимо знать о крови, ее болезнях и лечении». С разрешения издательства «Альпина Паблишер» публикуем главу о заболеваниях лимфатической системы.
Заболевания лимфатической системы. Кто такой Томас Ходжкин?
Лимфомами называют опухоли из клеток иммунной системы. Это не одна болезнь, а большая группа, включающая более 40 разных заболеваний. Лимфома — наиболее часто встречающееся заболевание кроветворной и лимфоидной тканей.
Лимфомы отличаются друг от друга клиническими проявлениями, течением, ответом на терапию, тем, как опухолевые клетки выглядят под микроскопом, молекулярными признаками. Самое главное, что разные лимфомы лечатся совершенно по-разному.
Клетки иммунной системы постоянно циркулируют по организму, поэтому возникающие из этих клеток лимфомы обычно уже на момент установления диагноза распространены — «метастазировали» по телу.
Однако не столь важно, где именно находится опухоль. Важна ее суть: из каких клеток лимфоидной ткани она возникла и какие онкогенные события в ней произошли.
Исторически лимфомы подразделялись на два главных типа — лимфома Ходжкина и неходжкинские лимфомы.
Лимфома Ходжкина (лимфогранулематоз, болезнь Ходжкина) — один из распространенных вариантов лимфом. Она носит имя английского врача Томаса Ходжкина (1798‒1866), о котором чуть подробнее я расскажу дальше, первым в 1832 году описавшего эту болезнь.
Позже, в конце XIX и начале ХХ века, два исследователя — Дороти Рид Менденхолл (1874‒1964) и Карл Штернберг (1872‒1935) — обнаружили специфические клетки, характерные для лимфогранулематоза и являющиеся диагностическим маркером.
Ранее эти клетки были обнаружены ординатором госпитальной хирургической клиники Московского университета Сергеем Елеазаровичем Березовским (1864-?), поэтому в России они называются клетками Березовского-Рид-Штернберга.
Название неходжкинские лимфомы может показаться странным, однако оно возникло исторически и означает только то, что данный тип лимфомы не является болезнью Ходжкина.
Позволю себе на сей счет бородатый анекдот:
— Ну-с, с лимфомой Ходжкина все ясно. Как назовем остальные? Как фамилия его ассистента?
— Оттовордемгентшенфельд.
— Ну что ж, пусть будут неходжкинские.
Лимфома Ходжкина
Этот вид лимфомы возникает при мутации ДНК в В-лимфоцитах. Нарушение в ДНК приводит к неконтролируемому делению и росту этих клеток, за счет чего они теряют способность бороться с инфекцией. Избыток В-лимфоцитов накапливается в лимфатических узлах, которые увеличиваются в размерах. Наиболее частый симптом заболевания — безболезненное увеличение лимфатического узла, чаще всего на шее, в подмышечной области, редко — в паху.
Лимфома Ходжкина встречается реже, чем неходжкинские лимфомы, приблизительно 2‒3 случая на 100 тысяч населения в год. Ею болеют и взрослые, и дети, но чаще всего молодые люди в возрасте между 20 и 30 годами. Заболевание несколько реже встречается у женщин.
Что именно приводит к мутации В-лимфоцитов, достоверно неизвестно. Однако существует несколько факторов риска, среди которых:
- аутоиммунные заболевания (например, болезнь Крона, системная красная волчанка, ВИЧ-инфекция);
Чаще всего пациенты с подозрением на лимфому замечают у себя увеличенный лимфатический узел (лимфаденопатию), и именно с этого начинается постановка диагноза.
В отличие от инфекции, которая провоцирует резкое и болезненное увеличение лимфоузлов, при лимфоме лимфатические узлы увеличиваются постепенно, обычно в течение нескольких месяцев, прежде чем на них обращают внимание. Чаще увеличенные узлы локализуются на шее или в подмышках. Хотя это увеличение не сопровождается никакими неприятными ощущениями, иногда болезненность возникает после употребления алкоголя.
Также среди общих симптомов весь тот же стандартный «гематологический набор»: слабость, температура, потеря веса, ночная потливость, кожный зуд.
Все эти симптомы не специфичны именно для лимфомы Ходжкина. Но, если они появились и не проходят в течение некоторого времени, это серьезный повод обратиться к врачу. Чем раньше будет установлен правильный диагноз, тем выше шанс на полное излечение.
Правильно установленный диагноз с уточнением гистологического варианта и стадии заболевания — залог успешного лечения.
При подозрении на лимфому Ходжкина в первую очередь необходимо выполнить общеклинический анализ крови, в результатах которого важно обратить внимание на лейкоцитарную формулу, уровень гемоглобина и тромбоцитов и, что немаловажно для этого заболевания, СОЭ.
Снижение гемоглобина и ускорение СОЭ говорят о косвенном поражении костного мозга и учитываются при определении прогноза.
Другие тесты проводятся по показаниям.
Для подтверждения диагноза лимфомы Ходжкина обязательно обнаружение клеток Березовского‒Рид‒Штернберга. Для этого проводят биопсию увеличенного лимфоузла — такое исследование является обязательным для диагностики этого заболевания. Подробно про такую процедуру написано в главе 9. Полученную при биопсии ткань готовят специальным образом и делают тонкие срезы, которые затем изучают под микроскопом. Очень часто требуется дополнительное исследование — иммуногистохимия.
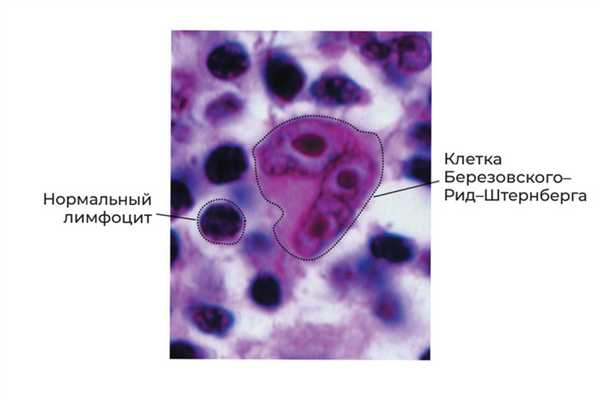
Клетки Березовского-Рид-Штенберга в лимфатическом узле
Иммуногистохимия — диагностический метод, использующий моноклональные антитела (о них мы поговорим в следующей части). Окрашивание среза ткани моноклональными антителами позволяет определить тип опухоли и подобрать необходимое лечение. После окрашивания срез помещают под микроскоп, и, зная, какие опухоли окрашиваются теми или иными антителами, можно определить происхождение опухоли. Сегодня такой анализ является обязательным для подтверждения первичного диагноза, особенно если лечение требует использования дорогих лекарств.
Другие методы исследований используются для определения распространенности заболевания и стадирования.
На начальных этапах обследования делают рентгенографию грудной клетки и УЗИ всех доступных лимфатических узлов, в том числе внутри живота. Этот простой метод позволяет выявить увеличенные лимфоузлы.
Как правило, УЗИ делается в рамках скрининга — это более дешевое исследование, и аппараты УЗИ есть практически в каждой поликлинике. Если же заболевание выявлено, необходимо определиться с лечением и следить за его прогрессом (отслеживать эффективность терапии), то назначаются более современные методы исследования, такие как КТ и ПЭТ-КТ. Врачи сразу получают необходимую информацию об увеличенных лимфоузлах во всех областях, а также о возможных изменениях формы и размеров всех внутренних органов.
Для исключения поражения костного мозга необходимо проведение трепанобиопсии (подробно мы говорили об этом методе исследования в главе 8).
В некоторых случаях используют эндоскопические методы исследования: бронхоскопию и гастроскопию, а также другие хирургические методы диагностики, например лапароскопию или торакоскопию, при сложном доступе или расположении опухолевых узлов в грудной клетке или брюшной полости.
Я не буду подробно останавливаться на разнообразии гистологических вариантов лимфом, а перейду к более важной теме — стадированию.
Четыре стадии лимфомы
«Стадия» — термин, который используется для того, чтобы описать распространенность болезни в организме. Развитие лимфомы обычно протекает в четыре стадии: на первой и второй отмечается локальное поражение лимфатических узлов, в то время как третья и четвертая считаются распространенными.
Эта система стадирования получила название Ann Arbor, по имени американского университетского города, где и была разработана в 1971 году. С тех пор она немного видоизменилась, но основные принципы остались прежними.
Во многих случаях определение стадии предоставляет важную информацию, позволяющую сделать прогноз и выбирать вариант лечения. В то же время сам по себе морфологический вариант лимфомы может оказаться важнее, чем стадия.
При лимфомах прогноз гораздо больше зависит от диагноза, чем от стадии. Например, при четвертой (самой «плохой») стадии индолентной вялотекущей лимфомы прогноз будет значительно более оптимистичным, чем при первой стадии лимфомы Беркитта.
- I стадия: опухоль обнаруживается только в одной группе лимфоузлов, например в шейной. Если поражен только один нелимфоидный орган, например желудок, то это считается первой стадией и обозначается буквой E. Стадия обозначается как I E.
- III стадия: вовлечены группы лимфоузлов по обе стороны от диафрагмы. Если в процесс вовлечена селезенка, то к обозначению стадии добавляется буква S.
- IVстадия: поражены не только лимфатические узлы, но и нелимфоидные органы — кости, костный мозг, кожа, печень.
Очень часто к обозначению стадии римской цифрой (I, II, III, IV) добавляются буквы А, В или E.
- Символами А или В обозначают отсутствие или наличие симптомов интоксикации, к которым относятся лихорадка, ночной пот и потеря веса. Если у пациента есть эти симптомы, пишут В, если нет — то А. Буквами а и b обозначают лабораторные признаки болезни: повышение ЛДГ* и СОЭ (а — признаков нет, b — признаки есть).
* ЛДГ (лактатдегидрогеназа) — фермент, локализующийся внутри клеток, при повреждениях которых активно высвобождается в кровеносное русло. Уровень ЛДГ в крови, в частности, служит показателем активности опухоли.
Неходжкинские лимфомы диагностируются и стадируются так же, как и лимфома Ходжкина, и прежде, чем перейти к описанию лечения, разберемся, какие бывают типы этой большой группы заболеваний.
Неходжкинские лимфомы
Они подразделяются на две главные категории: В-клеточные лимфомы, которые развиваются из В-лимфоцитов, и Т-клеточные лимфомы, которые развиваются из Т-лимфоцитов. Как вы помните, В- и Т-лимфоциты — два основных типа клеток иммунной системы.
Неходжкинские лимфомы называются или классифицируются в зависимости от клинических проявлений, от того, как клетки лимфомы выглядят под микроскопом, и от того, какие молекулы имеются в опухолевых клетках.
И вот, по последним пересмотренным данным ВОЗ, благодаря новым методам диагностики различных форм лимфом насчитывается уже более 50, не считая подтипов и форм.
Вы только послушайте эти названия!
- Лимфома Беркитта — почти Беккет.
По течению лимфомы можно разделить на две большие группы — агрессивные и вялотекущие. Подобная классификация имеет принципиальное значение.
- Вялотекущие(индолентные) лимфомы пока неизлечимы: они вводятся в ремиссию, но со временем, как правило, рецидивируют. Хорошая же новость в том, что развиваются они очень медленно, иногда десятилетиями. Во многих случаях лечение индолентной лимфомы не начинается сразу после установления диагноза: оно проводится, только когда болезнь начинает прогрессировать и создавать проблемы.
Агрессивные лимфомы. Клетки агрессивных лимфом делятся очень быстро. Лимфоузлы и органы, в которых растут агрессивные лимфомы, быстро увеличиваются в размерах, симптомы болезни появляются относительно рано.
Некоторые агрессивные лимфомы характеризуются особенно быстрым ростом — счет идет на дни и недели. К ним относятся лимфома Беркитта, Т- и В-лимфобластные лимфомы. Они встречаются преимущественно у детей и молодых людей. У пожилых людей агрессивные лимфомы растут медленнее. Пик заболеваемости приходится на 50 лет. Мужчины заболевают чаще женщин.
Термин «агрессивная лимфома» носит пугающий характер. Однако именно благодаря тому, что клетки этих лимфом быстро делятся, они высокочувствительны к химиотерапии. Многие варианты агрессивных лимфом излечиваются, то есть вводятся в ремиссию и больше не рецидивируют.
Вялотекущие лимфомы характеризуются длительным спокойным течением, но существенно менее чувствительны к химиотерапии. Большинство вялотекущих лимфом неизлечимо. Заболевают в основном пожилые люди, чаще мужчины.
Лимфоузлы и органы увеличиваются очень медленно, симптомы болезни появляются не скоро, иногда через несколько лет от начала болезни. Поэтому многие специалисты сравнивают вялотекущие лимфомы с такими болезнями, как диабет или гипертония. Это сравнение уместно, поскольку и тут цель лечения состоит в контроле над болезнью, а не в полном излечении.
Вот пример, как может протекать развитие заболевания у пациента с такой лимфомой. Ко мне как-то пришел джентльмен, достигший мудрого возраста, глубоко за 60. У него в анализах повышенное количество лейкоцитов — и, в принципе, никаких проблем больше. Ни тромбоцитопении, ни анемии, ни радикально увеличенных лимфатических узлов или других проблем, которые может вызывать опухоль. Но диагноз «злокачественная лимфома» поставлен, поэтому я отправляю пациента на контроль: необходимо появляться каждые три месяца, сдавать анализы и проходить осмотр.
Так и встречались мы с ним — раз в три месяца — в течение четырех лет. У него постепенно снижался гемоглобин, так как клетки костного мозга замещались опухолевыми. Но на качество жизни это особо не влияло: организм адаптировался, и пациент чувствовал себя вполне здоровым. Принять решение о лечении его заставил тот факт, что лимфатические узлы стали давить на слюнные железы. А если нет слюны, сложно прожевать пищу, еда становится невкусной. Не сказать, что это большая беда, но налицо постоянный дискомфорт, и пациент решился на химиотерапию, чтобы от него избавиться.
Проблема была устранена, и мы продолжили встречаться в штатном режиме.
Из-за большого количества типов лимфом статистика их выявления гораздо выше, чем у лимфомы Ходжкина, и составляет 19‒20 случаев на 100 тысяч населения в год. Наиболее распространенные из них:
- диффузная В-крупноклеточная лимфома — 5,6случая на 100 тысяч населения в год,
Неходжкинские лимфомы чаще выявляются в пожилом возрасте, и чем человек старше, тем выше риск развития заболевания.
Лечение лимфом
Такое многообразие форм подразумевает множество вариантов терапии каждого типа в отдельности.
В лечении лимфом применяются практически все доступные на сегодняшний день лечебные подходы: от выжидательного наблюдения (тоже, между прочим, методика!) до химиотерапии, трансплантации костного мозга и хирургического удаления опухолей.
Большинство типов лимфом хорошо поддаются лечению и нечасто рецидивируют. Важно провести полноценное обследование и вовремя начать лечение, а после его завершения периодически проходить осмотр.
За последние 30 лет отбор наиболее оптимальных режимов лечения осуществляется с использованием методов доказательной медицины на основании клинических исследований. Существенный прорыв в эффективности был достигнут не через наращивание интенсивности дозовых режимов, а в результате подключения к ХТ биологических агентов — моноклональных антител, прежде всего анти-CD20 — ритуксимаба, и других таргетных препаратов.
Однако лечение каждого отдельного больного с лимфомой — это всегда целая история поиска наиболее эффективной индивидуальной комбинации различных препаратов, а не назначение одной «волшебной» таблетки.
Читая книгу, вы можете подумать, что есть болезнь — есть лечение, а значит, есть точный прогноз развития событий. К сожалению, это далеко не всегда так.
Классический пример развития событий: приходит больной с лимфомой, мы проводим скрининг и назначаем ему химиотерапию. Провели четыре курса, сделали КТ и поняли — не работает! У пациента выявлена резистентность к терапии, а пока ее не проведешь, узнать это, к сожалению, невозможно. Поменяли препараты, провели еще четыре курса — и достигаем полного ответа. Вроде бы отлично! Но в рамках исследования костного мозга выясняется, что там еще остались опухолевые клетки. Продолжаем проводить поддерживающую терапию иммунными препаратами и окончательно вводим болезнь в ремиссию. Можно праздновать!
В качестве примера победы над лимфомой приведу американского актера Майкла Холла, исполнившего главную роль в сериале «Декстер» и вышедшего на вручение премии «Золотой глобус» в 2010 году сразу после завершения лечения и подтверждения ремиссии.
Как и в случае с острыми лейкозами, выбор тактики лечения лимфомы зависит от многих факторов и определяется в каждом случае индивидуально.
Лимфаденэктомия
Лимфаденэктомия - это операция, во время которой удаляются лимфатические узлы. Данный вид хирургического вмешательства не является самостоятельной операцией и проводится в рамках хирургического противоопухолевого лечения. Собственно лимфаденэктомия является одним из главных критериев, который отличает обычную хирургическую операцию от онкологической.
Показания к лимфаденэктомии
Особенностью злокачественной опухоли является способность к метастазированию - распространению за пределы очага первичной локализации. Большинство злокачественных опухолей эпителиального происхождения распространяются с током лимфы, перемещаясь по лимфатическим сосудам. Сначала поражаются близлежащие узлы, их называют лимфоузлами первого порядка. Затем процесс распространяется дальше, захватывая более отдаленные коллекторы.
Удаление лимфатических узлов позволяет сдержать или даже предотвратить метастатическое распространение рака, поэтому такие вмешательства проводятся в рамках радикальных хирургических операций. Это очень кропотливая и скурпулезная работа, которая может занять больше времени, чем непосредственное удаление первичного опухолевого очага.
Все удаленные лимфоузлы направляются в лабораторию, где подвергаются морфологическому исследованию на предмет наличия метастазов. Эти данные необходимы для окончательного определения стадии заболевания, поскольку от этого может зависеть план дальнейшего лечения.
Противопоказания к лимфаденэктомии
Лимфаденэктомия - это обширная травматичная операция, которая может привести к тяжелым осложнениям. Поэтому ведутся исследования, которые позволят более избирательно подходить к отбору пациентов, которым она показана в обязательном порядке.
Одной из таких разработок является биопсия сторожевого лимфатического узла. Сторожевой узел - это лимфатический узел, который первым оказывается на пути распространения опухоли. Его определяют с помощью процедуры картирования, например, вводя пораженные ткани красящее вещество или меченные изотопы. Выявленный сторожевой узел удаляют и отправляют на морфологическое исследование. Если данных о его злокачественном поражении не обнаружено,
то вероятность наличия метастазов минимальна, и лимфодисекция не показана. В противном случае проводят операцию в полном объеме.
Виды операции
Лимфаденэктомии классифицируются в зависимости от локализации первичного опухолевого очага:
- При раке молочной железы проводится подмышечная лимфодиссекция.
- При раке половых органов удаляют тазовые лимфоузлы.
- При раке наружных половых органов удаляют паховые.
- Медиастинальные ЛУ удаляются при раке легких или раке пищевода.
- Парааортальные лимфоузлы удаляются при раке кишечника и половых органов.
Подготовка к операции
Лимфаденэктомии редко проводятся как самостоятельное хирургическое вмешательство, традиционно она является этапом радикального хирургического удаления опухоли. В рамках подготовки к операции пациент проходит обследование, направленное на определение стадии заболевания. Как правило, для этого используются лучевые методы визуализации — УЗИ, КТ, МРТ, ПЭТ КТ. Также может применяться биопсия сторожевого лимфоузла. Кроме того, необходимо стандартное обследование, как перед любой операцией — анализы, ЭКГ, консультации узких специалистов.

Методика проведения лимфаденэктомии
Лимфаденэктомии могут выполняться открытым и эндоскопическим доступом. При открытом способе рассекаются ткани, удаляются лимфоузлы с окружающей их жировой клетчаткой, и полученный материал отправляется для морфологического исследования. Рану послойно ушивают. При эндоскопической технике все манипуляции производятся через небольшие проколы, в которые вставляются видеокамера и манипуляционные инструменты.
При удалении лимфоузлов используются следующие принципы:
- Принцип зональности — лимфатические узлы удаляются в пределах одной анатомической зоны.
- Принцип футлярности — узлы удаляются в пределах анатомических футляров. Это предотвращает метастазирование.
- Принцип моноблочности — лимфоузлы удаляются совместно с окружающими тканями. Это предотвращает интраоперационное метастазирование.
Реабилитация после лимфаденэктомии
Главными функциями лимфатической системы является борьба с чужеродными для организма агентами и выведение лишней жидкости. При удалении лимфатических узлов могут возникнуть проблемы с удалением жидкости, что приводит к развитию лимфедемы — лимфатическому отеку или лимфостазу.
Чтобы этого избежать, пациентам дается ряд рекомендаций, которых следует неукоснительно придерживаться:
- Выполнять лечебную гимнастику в соответствии с полученными инструкциями.
- Приподнимать конечность со стороны которой была выполнена лимфаденэктомия во время сна.
- Избегать повреждения кожи.
- Возвращаться к повседневной активности постепенно, по мере восстановления работоспособности.
После лимфаденэктомии
Главным осложнением после удаления лимфатических узлов является лимфедема — лимфатический отек. Он может образоваться на конечностях или туловище с той стороны, где выполнялось удаление лимфатических узлов.
К сожалению, не существует правил, которые могли бы полностью предотвратить развитие лимфедемы, но есть рекомендации, которые уменьшают такую вероятность:
- Предотвращение развития инфекций. При инфекционных процессах происходит активация иммунной системы и увеличение продуцирования лейкоцитов и лимфатической жидкости, соответственно важно не допускать развития таких событий. Нужно следить за состоянием кожи, избегать порезов, проколов, ожогов, не использовать обрезной маникюр, травматичные методы эпиляции.
- Регулярное выполнение физических упражнений.
- Поддержание здорового веса тела.
- Отказ от использования ювелирных украшений на стороне поражения, часов и других предметов, которые могут повредить кожу.
При развитии отечности, покраснения и локальном повышении температуры необходимо обратиться к врачу.
Прогноз
Удаление лимфатических узлов проводится по жизненным показаниям. Это позволяет снизить вероятность распространения злокачественной опухоли и провести радикальное хирургическое вмешательство. Для многих пациентов это единственный способ избавиться от рака.
Врачи «Евроонко» проводят лимфаденэктомию в соответствии с современными стандартами лечения с учетом особенностей конкретного клинического случая.
Эксцизионная биопсия лимфоузла
Биопсия является важнейшим методом диагностики в онкологии. Для того чтобы получить образец ткани, могут применяться различные методики и способы забора. В частности, при необходимости исследовать лимфоузлы, достаточно часто назначается эксцизионная биопсия. Она подразумевает удаление лимфоузла целиком.
Показания и противопоказания
Как правило, исследование назначают с целью диагностики злокачественных новообразований разной локализации. При меланоме кожи проводится биопсия сторожевых лимфоузлов, которые расположены в непосредственной близости к первичной опухоли. Исследование помогает установить стадию заболевания и определить тактику лечения пациента.
Еще одно частое показание к биопсии лимфоузлов — подозрение на лимфому. Только после удаления лимфоузла и его последующего изучения можно определить точную разновидность заболевания, а от этого во многом будет зависеть процесс лечения.
Также биопсию назначают с целью диагностики неонкологических заболеваний — туберкулеза, лимфаденопатии, саркоидоза и др.
Биопсия является очень важным методом диагностики и характеризуется минимальной травматизацией тканей. Поэтому список противопоказаний к ее проведению небольшой. В него входят такие состояния, как нарушение свертываемости крови, воспалительные и инфекционные заболевания в области биопсии.

Как проводят биопсию лимфоузла
Перед исследованием пациенты должны пройти небольшую подготовку. Она подразумевает простое обследование, которое поможет определить состояние здоровья пациента и избежать осложнений после биопсии. Для этого назначается стандартное обследование — общий анализ крови, коагулограмма, общий анализ мочи. Если будет выполняться забор шейных лимфоузлов, то с целью исключения кифоза позвоночника врач может назначить рентгенологическое обследование.
Эксцизионную биопсию также называют открытой, так как она подразумевает формирование доступа к лимфоузлу. Процедуру проводят в условиях операционной. Предварительно область вмешательства обрабатывается и обезболивается. В большинстве случаев применяется местная анестезия, но иногда показан и внутривенный наркоз.
Биопсию начинают с разреза кожи в проекции лимфоузла. Затем хирург расслаивает ткани, выделяет лимфоузел и удаляет его. На завершающем этапе разрез ушивают косметическим швом. В зависимости от сложности, продолжительность биопсии может составлять от 10 до 30 минут.
Что делать после процедуры
После проведения эксцизионной биопсии врач даст пациенту все необходимые рекомендации касательно периода восстановления. Как правило, он протекает легко, быстро и не требует серьезных ограничений. Пациенту остается лишь ждать результатов исследования. В отличие от других лабораторных и инструментальных методов диагностики, результаты биопсии готовятся немного дольше — около 7-10 дней. Объясняется это достаточно трудоемким процессом приготовления срезов. Сначала удаленный лимфоузел необходимо зафиксировать в формалине, затем провести в спиртах, залить в парафиновый блок, нарезать на предметное стекло и изучить под микроскопом. Для уточнения диагноза могут назначаться дополнительные исследования, например, иммуногистохимия. На все эти этапы требуется достаточно много времени, поэтому и результат готовится относительно долго.
После того, как лечащий врач получит заключение из гистологической лаборатории, он сможет поставить точный диагноз и назначить необходимое лечение.
Биопсия лимфоузла на шее при онкологических заболеваниях
Лимфатическая система, которая состоит из лимфатических сосудов и лимфоузлов, выполняет в организме человека важные функции. В первую очередь это, конечно же, защита от разных патогенов, например, болезнетворных бактерий. В лимфатических узлах находятся иммунные клетки — T- и B-лимфоциты, макрофаги («клетки-пожиратели»).
Когда кровь проходит через мельчайшие кровеносные сосуды — капилляры — происходит фильтрация плазмы. Некоторое количество жидкой части крови поступает в окружающие ткани. Часть ее всасывается обратно в кровеносное русло, а часть поступает в сосуды.
Так формируется лимфа — прозрачная водянистая жидкость, в которой находятся иммунные клетки и некоторые вещества.
Лимфатические сосуды собираются во все более крупные и, наконец, сливаются в правый и левый грудные лимфатические протоки, которые впадают в вены. Таким образом, жидкость из лимфатической системы возвращается в кровеносное русло.
В разных частях тела на пути лимфатических сосудов находятся лимфоузлы — небольшие (0,5-20 мм) округлые или бобовидные образования. Лимфатические узлы — это часть иммунной системы организма, они играют роль механических и биологических фильтров, являются барьером для инфекционных агентов и раковых клеток.
Лимфатические узлы располагаются группами в определенных частях тела. Одни из них находятся глубоко внутри организма, например, в грудной клетке, другие — под кожей.
Где на шее находятся лимфатические узлы?
В области шеи выделяют несколько групп лимфатических узлов:
- подбородочные;
- поднижнечелюстные;
- предгортанные;
- яремные;
- околоушные;
- заушные;
- затылочные;
- задние шейные;
- надключичные.
Во время осмотра врач может их прощупать. Если лимфоузел увеличен — значит, в нем происходят патологические процессы. Чаще всего увеличение лимфатических узлов говорит о воспалении, гнойном процессе, инфекции, иногда — об онкологическом заболевании.
При каких видах рака увеличиваются шейные лимфатические узлы?
Некоторые злокачественные опухоли изначально развиваются в лимфатических узлах — они называются лимфомами. Выделяют лимфомы Ходжкина и неходжкинские лимфомы. Намного чаще в лимфоузлах встречаются метастазы — очаги, которые развиваются из опухолевых клеток, проникших из других органов.
Способность к метастазированию — общее свойство злокачественных опухолей, которое отличает их от доброкачественных новообразований. Некоторые раковые клетки отрываются от первичной опухоли и проникают в кровеносные или лимфатические сосуды. Они мигрируют с током лимфы и крови, затем оседают в разных частях тела и дают начало вторичным очагам. Если опухолевая клетка мигрирует по лимфатическим сосудам, в первую очередь она проникает в близлежащие (регионарные) лимфоузлы.
Какие злокачественные опухоли могут метастазировать в шейные лимфатические узлы?
В шейные лимфоузлы часто метастазируют злокачественные опухоли головы и шеи: плоскоклеточный рак верхних дыхательных путей, рак щитовидной, слюнных желез, кожи. В некоторых случаях первичная опухоль находится в другой части тела:
- рак молочной железы метастазирует в область шеи в 2,3-4,3% случаев, но это одна из самых частых причин метастазов в шейных лимфоузлах;
- рак легкого — в 1,5-32% случаев;
- рак пищевода — в 20-30% случаев;
- при раке желудка часто обнаруживается метастаз Вирхова — в лимфатических узлах левой надключичной области;
- в редких случаях имеются метастазы в шейных лимфоузлах при раке печени — гепатоцеллюлярной карциноме;
- рак почек — в 8% случаев;
- метастазы в шейных лимфоузлах при раке мочевого пузыря и яичников говорят о запущенном процессе и неблагоприятном прогнозе;
- рак шейки матки — 0,1-1,5% случаев;
- рак тела матки — 0,15% случаев;
- рак предстательной железы — примерно в 0,5% случаев;
- рак яичка — 2,6-4,5%;
- злокачественные опухоли центральной нервной системы.
Легко ли обнаружить метастазы в лимфатических узлах?
Зачастую это сложная задача. Если в лимфоузлах пока еще мало раковых клеток, то они обычно не увеличены, и больной не испытывает каких-либо симптомов. При этом для врача очень важно правильно разобраться в ситуации и установить верный диагноз, потому что, если удалена первичная опухоль, но не удалены лимфатические узлы, в которые распространились раковые клетки, в будущем произойдет рецидив.
Один из самых надежных и достоверных способов разобраться в ситуации — провести биопсию лимфоузлов. Это можно сделать разными способами:
- К тонкоигольной биопсии обычно прибегают, когда под кожей обнаружены увеличенные лимфатические узлы. Процедуру проводят под местной анестезией, она продолжается в среднем 15-30 минут. Врач вводит в увеличенный узел иглу и получает некоторое количество ткани.
- Открытая биопсия представляет собой небольшое хирургическое вмешательство, продолжается 30-54 минут, ее можно проводить под местной или общей анестезией. На коже делают разрез, и пораженный лимфатический узел удаляют целиком, либо его часть.
- В некоторых случаях показана биопсия сторожевого лимфатического узла. Если врач не знает, распространился ли рак в лимфоузлы, во время операции он вводит в опухоль радиофармпрепарат или флуоресцентный краситель. Препарат проникает в лимфатические сосуды и начинает распространяться по ним. Смотрят, в какой лимфатический узел краситель попадает в первую очередь. Этот лимфатический узел и называется сторожевым: его удаляют и отправляют на исследование в лабораторию. Если в сторожевом лимфатическом узле обнаружены раковые клетки, это означает, что, с высокой вероятностью поражены и другие регионарные лимфоузлы, и их тоже нужно удалить.
Как исследуют ткань лимфатического узла в лаборатории?
Проводят цитологическое и гистологическое исследование, смотрят, как ткань и клетки выглядят под микроскопом. Если в образце обнаружены опухолевые клетки, диагноз не оставляет сомнений.
Важно определить, из какого органа происходят опухолевые клетки, какие мутации, способствующие прогрессированию рака, в них произошли. В этом помогают молекулярно-генетические исследования. Знания о молекулярно-генетических характеристиках опухоли помогают врачу назначить оптимальное лечение.
Оценка регионарных лимфатических узлов
Для оценки прогноза и возможной пользы от послеоперационной терапии необходимо диагностировать поражение лимфоузлов и определить стадию.
Регионарные лимфатические узлы — это узлы, которые собирают лимфу для данной области тела. Например, для кожи передней поверхности бедра регионарными лимфоузлами будут паховые.
Чтобы получить точную информацию о том, есть ли метастазы в регионарных узлах, используют:
- тонкоигольную биопсию подозрительных лимфатических узлов под УЗИ контролем; .
Кому показано хирургическое удаление лимфатических узлов?
Согласно как российским, так и зарубежным рекомендациям не следует рутинно (то есть всем подряд) удалять регионарные лимфатические узлы у пациентов без признаков поражения лимфоузлов с профилактической целью.
Если после биопсии сигнального лимфатического узла обнаружены микрометастазы, то вопрос о выполнении лимфодиссекции всегда обсуждается с врачом.
Удаление микрометастатически пораженных лимфатических узлов, обнаруженных при биопсии сигнального лимфатического узла, согласно современным представлениям, не увеличивает продолжительность жизни пациента, поэтому удаление лимфатических узлов в таком случае не рекомендуется. Однако мнения различных сообществ по этому вопросу расходятся. Ассоциация клинических онкологов РФ ссылается на упомянутое выше исследование и предлагает тщательно обсудить этот вопрос, взвесив потенциальные риски такой операции и ожидаемую пользу. Однако Российское общество клинических онкологов считает, что биопсия сигнального лимфоузла с последующим удалением лимфатических узлов (если обнаруживаются микрометастазы) это необходимая процедура.
Хирургическое удаление лимфоузлов является предпочтительным методом для пациентов с изначально пораженным лимфатическими узлами. Даже если у пациента впоследствии развиваются отдаленные метастазы, лимфаденоэктомия может предотвратить стремительное течение болезни, связанное с массовым вовлечением узлов или разрушением кожи.
Как проходит операция?
Удаляется та группа лимфатических узлов, которая собирают лимфу от зоны кожи, пораженной меланомой. Такое удаление называется лимфодиссекцией, или сокращенно диссекцией. Основными, то есть наиболее часто выполняемыми, являются подмышечная, паховая и шейная лимфодиссекции. Реже выполняются подколенная и локтевая лимфодиссекции. Например, при локализации меланомы на голени метастазы могут попасть в ближайшие лимфоузлы под коленом, а могут и уйти дальше в бедренные. Лимфодиссекции может подвергнуться любая группа пораженных лимфоузлов.
Подмышечная лимфодиссекция
При подмышечной диссекции удаляются все лимфатические узлы и возможные опухолесодержащие ткани из подмышечной области. В подмышечной впадине проходят важные артерии, вены и нервы. Операция планируется и проводится таким образом, чтобы удалить все лимфатические узлы и злокачественную ткань, не повредив эти важные структуры. В ходе операции удаляются мелкие подмышечные нервы. Это вызывает онемение в подмышечной впадине и по внутренней стороне руки, которое часто остается навсегда.
Операция проводится под общей анестезией, то есть в этот момент пациент ничего не ощущает, и обычно занимает от 60 до 90 минут. В рану устанавливается дренаж для сбора жидкости. Большая часть жидкости, которая собирается в ране, представляет собой стекающую лимфу: лимфоузлы, которые ее собирали, удалены, и оставшиеся сосуды какое-то время после операции продолжают подтекать. Дренаж представляет собой мягкую, гибкую силиконовую трубку, которая соединена с бутылочкой для отсасывания, и медперсонал будет часто проверять ее состояние. При прекращении активного отделения жидкости из раны (сокращение объема жидкости в дренаже до 5 — 20 мл за сутки) дренаж удаляется. Дренаж может находиться в ране от нескольких дней до нескольких недель.
Паховая лимфодиссекция
При поражении меланомой лимфоузлов паховой области требуется удаление пахово-бедренных лимфатических узлов или подвздошно-паховых лимфатических узлов (удаление узлов из паха и таза). Это достаточно травматичные и объемные операции, которые проводятся только под общей анестезией. В рану также устанавливается дренаж. По протоколам быстрого восстановления после хирургических вмешательств, пациентам предлагается садиться и даже вставать уже в первый день после операции. В течение нескольких дней после операции могут быть болевые ощущения в области хирургического вмешательства, что контролируется при помощи обезболивающих. Боль после операции терпеть не нужно, врач подберет необходимую дозу обезболивающих и сделает назначение.
Подвздошно-паховая диссекция является более глубокой и травматичной операцией. Вопрос о ее необходимости в определенных ситуациях остается спорным, так как до сих пор неясно, увеличивает ли такое обширное иссечение продолжительность жизни пациента. Объем операций на лимфатических узлах определяется индивидуально с учетом потенциальной пользы и вреда.
Шейная лимфодиссекция
Лимфатические узлы на шее расположены от уха по обеим сторонам шеи до ключицы, а также под челюстью. Шея — сложная анатомическая часть тела. Чтобы хирург мог получить доступ к лимфатическим узлам, необходимо удалить несколько мелких кожных нервов. Это приводит к онемению оперируемой стороны шеи, ушей, верхней части груди и спины, которое иногда остается навсегда. Операция также проводится под общим наркозом.
В течение нескольких дней после операции могут быть болевые ощущения в области хирургического вмешательства, это можно контролировать при помощи обезболивающих. При закрытии раны устанавливается дренаж, который можно убрать, когда прекратится отделяемое из раны. К сожалению, не всегда удается сохранить желаемый внешний вид шеи после таких операций
Осложнения
При операциях на лимфоузлах, как и при любом хирургическом вмешательстве, есть общехирургические осложнения, например:
- скопление крови под раной, на которую наложены швы;
- инфицирование раны;
- расхождение послеоперационного шва;
- чрезмерное образование новой ткани при заживлении;
- образование подкожной серомы — скопления жидкости в месте вмешательства. Серомы могут образовываться, даже если в рану был установлен дренаж. Маленькие серомы могут рассасываться самостоятельно, большие (беспокоит, выпуклая, краснет, есть ощущение растяжения кожи) необходимо пунктировать, то есть откачивать жидкость.
Более специфические осложнения после лимфодиссекции зависят от того, на какой группе лимфатических узлов работал хирург, то есть откуда эти лимфоузлы собирали лимфу.
Например, при меланоме кожи на верхних конечностях операция проводится на подмышечных лимфатических узлах. Уже в раннем послеоперационном периоде может происходить дисфункция (нарушение нормального объема движений) плеча. Почти всегда это осложнение можно свести на нет при помощи занятий лечебной физкультурой.
Осложнения, которые случаются уже позже, включают лимфедему (лимфатический отек конечности) и парестезии. Парестезии — это нарушение неврологической чувствительности, которые напрямую связаны с отеком конечности и сдавлением нервных окончаний.
Осложнения чаще встречаются после иссечения паховых лимфатических узлов. Паховая лимфодиссекция выполняется при меланоме кожи нижних конечностей или меланоме кожи туловища с оттоком лимфы в паховые лимфоузлы.
Пациентам, перенесшим иссечение паховых узлов, полезно носить компрессионные поддерживающие чулки в течение как минимум шести месяцев после операции. Профилактика лимфедемы (увеличения объема конечности из-за нарушения оттока лимфы) очень важна, так как сформировавшаяся лимфедема требует пожизненного лечения. Для верхней конечности при ношении компрессионного рукава необходимо не забывать и про перчатку — для предотвращения отека кисти. Аналогично, в нижней конечности стопа является неотъемлемой частью компрессионных чулочно-носочных изделий.
При правильном подборе и ношении компрессионная одежда может уменьшить уже развившийся отек. Если компрессионное белье неправильно подобрано, то это может привести к возникновению или прогрессированию лимфедемы. Если готовая одежда не обеспечивает правильную посадку, можно изготовить ее на заказ.
Читайте также:
- Ранения почки
- Анатомия: Некоторые закономерности разветвления внутриорганных артерий. Внутрикостные артерии. Артерии связок. Артерии головного мозга.
- Клиническое обследование пациента в гематологии: сбор анамнеза, объективный осмотр
- Монофиксационная экзотропия
- Результаты лечения травматической катаракты. Особенности
