Фонокардиография при стенозе правого предсердно-желудочкового отверстия. Недостаточность клапана аорты
Добавил пользователь Morpheus Обновлено: 22.01.2026
Сочетание недостаточности аортального клапана и стеноза устья аорты почти всегда имеет ревматическую этиологию.
Этиология и патогенез
Комбинированное поражение аортального клапана обычно является следствием рецидивирующего ревмокардита Ревмокардит - воспаление всех или отдельных слоев стенки сердца при ревматизме
.
Регургитация при комбинированном пороке не настолько выражена, чтобы вызывать объемную перегрузку левого желудочка, однако вследствие увеличения ударного объема градиент давления на клапане возрастает непропорционально больше степени сужения его отверстия. Происходит повышение давления в левом предсердии, легочных венах и капиллярах, что обусловливает ряд клинических особенностей комбинированного аортального порока:
- большая выраженность одышки и признаков венозного застоя в легких;
- относительно меньшая выраженность периферических признаков аортальной регургитации Регургитация - перемещение содержимого полого органа в направлении, противоположном физиологическому в результате сокращения его мышц.
, даже при ее существенной величине;
- характерный признак - pulsus bisferiens Двойной пульс (pulsus bisferiens) - пульс имеет два систолических пика, он характерен для аортальной недостаточности (изолированной или в сочетании со стенозом ) и гипертрофической кардиомиопатии. В последнем случае пульсовая волна вначале быстро и высоко поднимается, формируя первый пик, затем в середине систолы наступает спад, вызванный динамической обструкцией выносящего тракта левого желудочка, и затем следует вторая систолическая волна меньшей амплитуды, обусловленная, с одной стороны, продолжением изгнания крови из сердца, с другой - наложением отраженной (от участков артериального русла с повышенным сопротивлением) волны
.
Эпидемиология
Сочетание недостаточности аортального клапана с сужением устья аорты встречается значительно чаще, чем изолированное сужение или недостаточность клапанного аппарата.
Клиническая картина
Cимптомы, течение
Клиника комбинированного аортального порока в значительной степени зависит от степени выраженности сужения устья аорты или недостаточности клапана.
Преобладание недостаточности аортального клапана
Жалобы:
- сердцебиение;
- головокружение при быстрой перемене положения, иногда обмороки;
При пальпации области сердца над его основанием во втором межреберье справа от грудины нередко выявляется систолическое дрожание. Последнее лучше определяется после форсированного выдоха с задержкой дыхания.
Перкуторные границы сердца указывают на увеличение левого желудочка и аортальную конфигурацию, что подтверждается рентгенологическим исследованием.
При аускультации в области верхушки определяется ослабление I тона и систолический шум аортального происхождения. Над областью аорты во втором межреберье справа у грудины выслушиваются грубый систолический и мягкий диастолический шумы. При этом сила шумов значительно возрастает, если выслушивание проводить в положении больного на правом боку после форсированного выдоха с задержкой дыхания. В этих случаях сочетание систолического и диастолического шумов напоминает звук пилы, терки. Эти шумы обычно выслушиваются и в точке Боткина Боткина точка - участок поверхности передней грудной стенки в IV межреберье между левыми стернальной и парастернальной линиями, в котором наиболее отчетливо выслушивается ряд аускультативных проявлений митральных пороков сердца (например, тон открытия митрального клапана), недостаточности аортального клапана (протодиастолический шум) и регистрируются функциональные систолические шумы
.
Преобладание стеноза
Диастолический шум лучше выявляется у левого края грудины в точке Боткина Боткина точка - участок поверхности передней грудной стенки в IV межреберье между левыми стернальной и парастернальной линиями, в котором наиболее отчетливо выслушивается ряд аускультативных проявлений митральных пороков сердца (например, тон открытия митрального клапана), недостаточности аортального клапана (протодиастолический шум) и регистрируются функциональные систолические шумы
при аускультации больного в положении сидя с наклоном туловища вперед или в коленно-локтевом положении после форсированного выдоха с задержкой дыхания.
Важное значение при определении степени сужения и недостаточности аортального клапана имеют исследования пульса, артериального давления, электрокардиографические и поликардиографические исследования.
При выраженной аортальной недостаточности выявляются характерные признаки пульса: быстрый, высокий, частый и скачущий.
Для аортального стеноза свойствен редкий, малый и медленный пульс.
При комбинации аортального стеноза с недостаточностью клапана происходит сочетание этих признаков, что не позволяет с уверенностью определить преобладание одного из пороков.
Диагностика
1. Зондирование левых отделов сердца (измерение давления в левом желудочке и аорте) позволяет получить более точные сведения о преобладании сужения устья аорты над недостаточностью или, наоборот, о выраженной аортальной недостаточности.
2. Фонокардиограмма. Регистрируются типичные для аортального стеноза и недостаточности клапана ромбовидный систолический и высокочастотный низкоамплитудный диастолический шумы, уменьшение амплитуды I тона.
На ФКГ в пользу аортального стеноза свидетельствует ромбовидный по форме систолический шум, в пользу недостаточности полулунных клапанов - убывающий характер диастолического шума.
При преобладании аортального стеноза недостаточность полулунных клапанов будет умеренной. Поэтому вершина ромба систолического шума сдвигается к началу II тона, а диастолический шум становится коротким и занимает начальную часть диастолы.
При преобладании недостаточности стеноз может быть только умеренно выраженным. Поэтому на ФКГ регистрируются длинный диастолический шум и короткий систолический.
3. Поликардиография - позволяет получить более полную информацию о степени выраженности одного из пороков аортального клапана при изучении фазовой структуры систолы левого желудочка.
При преобладании аортального стеноза выявляется значительное удлинение периода изгнания.
При выраженной недостаточности клапана регистрируется укорочение периода изгнания по сравнению с должной величиной.
5. На ЭКГ при комбинированном поражении аортального клапана часто выявляются признаки преобладания электрической активности, "систолической перегрузки" левого желудочка и ишемии миокарда.
Дифференциальный диагноз
Затруднения в установлении диагноза аортальной недостаточности возникают в следующих случаях:
- при комбинации аортальной недостаточности с митральным пороком (особенно - выраженным митральным стенозом), когда признаки ее часто затушеваны и она может быть не распознана;
- при минимальной степени аортальной недостаточности.
Если аортальная недостаточность сочетается с нерезким сужением устья аорты, то систолический шум на основании сердца часто принимается за "сопровождающий" шум при изолированной недостаточности клапана аорты (в этом случае диагностическое значение имеют данные фонокардиографии, фоноартериографии и сфигмографии ).
Сочетание аортальной недостаточности с митральным или аортальным стенозом свидетельствует о ревматической этиологии порока.
Дифференциальный диагноз аортального стеноза проводят с пороками и другими заболеваниями сердца, при которых определяются систолический шум и гипертрофия левого желудочка сердца.
В случае неясной этиологии порока (особенно у детей) в первую очередь исключают врожденный аортальный стеноз. Его характерные проявления: выявление признаков порока в раннем детском возрасте, нередко - сочетание с другими врожденными аномалиями развития сердечно-сосудистой системы (незаращение артериального протока, коарктация аорты). Подобные проявления отмечаются и при дефекте межжелудочковой перегородки. Для его дифференциации с аортальным стенозом в некоторых случаях возникает необходимость в зондировании сердца и вентрикулографии , которые требуются также для определения показаний к оперативному вмешательству.
У взрослых дифференциальный диагноз более часто проводят с идиопатическим гипертрофическим субаортальным стенозом, стенозом устья легочного ствола, реже - с митральной недостаточностью. Для постановки правильного диагноза существенное значение имеет эхокардиографическое исследование.
Осложнения
Лечение
Единственный эффективный способ лечения ревматического аортального стеноза с недостаточностью - протезирование аортального клапана.
Показания к протезированию аортального клапана (схожи с таковыми при аортальном стенозе)
| Показание | Класс |
| Тяжелый аортальный стеноз при любых симптомах | IB |
| Тяжелый аортальный стеноз при показаниях для аортокоронарного шунтирования, операции на восходящем отделе аорты или другом клапане | IC |
| Тяжелый аортальный стеноз с систолической дисфункцией левого желудочка (фракция выброса левого желудочка < 50%), не связанной с другими причинами, если нет симптомов | IC |
| Тяжелый аортальный стеноз с появлением симптомов во время пробы с физической нагрузкой | IC |
| Тяжелый аортальный стеноз со снижением артериального давления во время пробы с физической нагрузкой, по сравнению с его исходным уровнем, если нет симптомов | IIaC |
| Умеренный аортальный стеноз* при показаниях для аортокоронарного шунтирования, операции на восходящем отделе аорты или другом клапане | IIaC |
| Тяжелый аортальный стеноз с умеренно выраженным кальцинозом аортального клапана и увеличением пиковой скорости S 0,3 м/с в год, если нет симптомов | IIaC |
| Аортальный стеноз с низким градиентом давления на аортальном клапане ( < 40 мм рт. ст.) и дисфункцией левого желудочка при сохранении инотропного резерва | IIaC |
| Тяжелый аортальный стеноз с резко выраженной гипертрофией левого желудочка (> 15 мм), не связанной с артериальной гипертензией, если нет симптомов | IIbC |
Раннее протезирование аортального клапана строго рекомендуется всем пациентам с симптомами и тяжелым аортальным стенозом, являющимся тем не менее кандидатами для хирургического вмешательства. При наличии среднего градиента давления на аортальном клапане > 40 мм рт. ст. теоретически нет нижнего предела фракции выброса для хирургического вмешательства.
Лечение больных с низким кровотоком и низким градиентом аортального стеноза (значительно сниженной фракцией выброса и средним градиентом менее 40 мм рт. ст.) более противоречиво. Хирургическое вмешательство проводится у больных с доказанным резервом сократимости.
Баллонная вальвулопластика может рассматриваться как переходный этап к хирургической операции у гемодинамически нестабильных пациентов с высоким риском оперативного вмешательства или у пациентов с симптомным тяжелым аортальным стенозом, которым требуется неотложное некардиальное хирургическое вмешательство.
Прогноз
Прогноз при комбинированном аортальном пороке в основном определяется степенью стеноза. Порок достаточно долгое время остается компенсированным.
Госпитализация
Госпитализация показана больным с признаками декомпенсации, не поддающимися адекватному контролю в амбулаторных условиях. Также на госпитализацию следует направлять пациентов, которым показано оперативное лечение.
Профилактика
В соответствии с данными экспертов Американской кардиологической ассоциации все пациенты с ревматическим пороком сердца входят в группу умеренного риска по развитию инфекционного эндокардита. Этим пациентам при выполнении различных медицинских манипуляций, связанных с риском развития бактериемии (экстракция зуба, тонзиллэктомия Тонзиллэктомия - хирургическая операция по полному удалению небных миндалин
, операции на желчных путях или кишечнике и т.д.) необходимо профилактическое назначение антибиотиков.
При манипуляциях в полости рта, пищеводе, дыхательных путях:
- взрослым внутрь за 1 час до процедуры - амоксициллин 2 г однократно, детям до 12 лет - амоксициллин из расчета 50 мг/кг.
- при аллергии к пенициллину за 1 час до процедуры взрослым - внутрь клиндамицин 600 мг или азитромицин 500 мг, или кларитромицин 500 мг, или цефалексин 2 г; детям до 12 лет - клиндамицин 20 мг/кг, цефалексин 50 мг/кг, азитромицин 15 мг/кг, кларитромицин 15 мг/кг.
При манипуляциях на желудочно-кишечном и урогенитальном трактах:
- взрослым - амоксициллин 2 г внутрь за 1 час до процедуры или ампициллин 2 г в/в или в/м, введение закончить за 30 минут до процедуры; детям до 12 лет - амоксициллин 50 мг/кг или ампициллин 50 мг/кг в/в или в/м за 30 минут до процедуры;
- при аллергии к пенициллину взрослым - ванкомицин 1 г в/в в течение 1-2 часов, введение закончить за 30 минут до процедуры; детям до 12 лет - ванкомицин 20 мг/кг в/в в течение 1-2 часов, введение закончить за 30 минут до процедуры.
Бициллин-1 вводят в/м:
- взрослым и подросткам - 2,4 млн Ед;
- детям при массе тела менее 25 кг - 600 000 Ед;
- детям с массой тела более 25 кг -1,2 млн Ед.
Бициллинопрофилактика проводится круглогодично. Для больных с ревматическим пороком сердца проводится пожизненно.
Трикуспидальный стеноз
Трикуспидальный стеноз - уменьшение площади отверстия трехстворчатого клапана, приводящее к затруднению поступления крови из полости правого предсердия в правый желудочек. При трикуспидальном стенозе развивается одышка, общая слабость, акроцианоз, венозный застой в большом круге кровообращения (отеки, асцит, набухание вен шеи, тяжесть в эпигастрии и правом подреберье). Методами диагностики трикуспидального стеноза служат фонокардиография, электрокардиография, рентгенография, УЗИ сердца, зондирование правых отделов сердца. Коррекция трикуспидального стеноза производится путем вальвулотомии, баллонной вальвулопластики, реже - протезирования трехстворчатого клапана.
МКБ-10

Общие сведения
Трикуспидальный стеноз характеризуется сужением правого атриовентрикулярного отверстия, что создает препятствие для физиологического тока крови из правого предсердия в правый желудочек. Изолированный трикуспидальный стеноз составляет 6-8% всех приобретенных пороков сердца. Чаще в кардиологии встречается комбинированный трикуспидальный порок сердца или сочетание стеноза трикуспидального клапана с митральным стенозом или стенозом устья аорты (митрально-трикуспидальный порок, митрально-аортально-трикуспидальный порок).

Причины
Среди причин, приводящих к формированию трикуспидального стеноза, выделяют факторы, обусловливающие органическое поражение клапанного аппарата, функциональный стеноз предсердно-желудочкового отверстия и механическое препятствие току крови.
В этиологии органического трикуспидального стеноза ведущая роль отводится ревматизму и инфекционному эндокардиту. Ревматическое поражение трехстворчатого клапана всегда сочетается с повреждением аортального и митрального клапанов; при этом отмечается склерозирование створок клапанов, фиброзного кольца, сухожильных хорд и паппиллярных мышц, сращение комиссур. Реже трикуспидальный стеноз бывает обусловлен субэндокардиальным фиброэластозом, болезнью Уиппла, болезнью Андерсона-Фабри, карциноидным синдромом, системной красной волчанкой.
Развитие функционального трикуспидального стеноза обычно связано с миокардитами, легочной и сердечной недостаточностью. Причинами механической обструкции правого атриовентрикулярного отверстия могут выступать метастатические опухоли (нефробластома, меланома, семинома, рак печени и рак щитовидной железы), миксома или тромб правого предсердия.
Патогенез
Стеноз правого предсердно-желудочкового отверстия вызывает затруднение физиологического поступления крови из правого предсердия в правый желудочек. При этом в диастолу создается повышенный транстрикуспидальный градиент давления, обусловленный увеличением давления в полости правого предсердия. В течение короткого времени компенсация нарушенной гемодинамики обеспечивается гиперфункцией и гипертрофией правого предсердия. Однако компенсаторные механизмы при трикуспидальном стенозе неустойчивы и ограничены, поскольку мощность миокарда правого предсердия оказывается недостаточной.
Прогрессирующий рост давления в правом предсердии приводит к застою во всей венозной системе. В портальной системе и печени депонируется большое количество крови, поэтому рост портальной гипертензии способствует развитию асцита, фиброза и цирроза печени.
Классификация
Площадь отверстия трехстворчатого клапана в норме равняется 3,5-4 см2. В зависимости от уменьшения площади правого атриовентрикулярного отверстия различают три степени трикуспидального стеноза:
- I (легкий стеноз) - размеры отверстия уменьшаются до 3 см2;
- II (умеренный стеноз) - размеры отверстия составляют 1,6-3 см2;
- III (тяжелый стеноз) - размеры отверстия составляют менее 1,5 см2.
По этиологии трикуспидальный стеноз может быть врожденным и приобретенным, органическим и функциональным.
Симптомы трикуспидального стеноза
Так как изолированный трикуспидальный стеноз встречается нечасто, а обычно сочетается с митральным или митрально-аортальным пороком, на первый план выступают симптомы других пороков (одышка, кровохарканье, головокружение, склонность к обморокам). При опухолях сердца преобладают проявления злокачественного процесса, обусловленные локализацией первичной опухоли или ее метастазов.
Собственными признаками трикуспидальной недостаточности являются общая слабость и быстрая утомляемость, тахикардия, тяжесть или боли в эпигастрии и правом подреберье. Беспокоят диспепсические расстройства: тошнота, отрыжка, метеоризм. При осмотре больных с трикуспидальным стенозом обнаруживается цианоз в сочетании с желтушностью кожных покровов, отеки нижних конечностей, асцит, застойное набухание и пульсация шейных вен и печени. На фоне повышенного венозного давления отмечается артериальная гипотония. При тяжелом трикуспидальном стенозе развивается цирроз печени, истощение, анасарка, спленомегалия. В стадии декомпенсации трикуспидального стеноза нередко возникают флеботромбозы и тромбоэмболия легочных артерий.
Как и в случае трикуспидальной недостаточности, беременность у женщины с трикуспидальным стенозом может осложниться развитием гестоза, фетоплацентарной недостаточности и преждевременными родами.
В анамнезе пациентов с трикуспидальным стенозом нередко имеются указания на перенесенный ревматический процесс или системные заболевания. Характерными физикальными признаками служат расширение вен шеи и наличие гепато-югулярного рефлюкса - усиление кровенаполнения вен при надавливании на область печени. При пальпаторном и перкуторном обследовании области сердца определяется разлитая и усиленная пульсация сердца, смещение границ относительной тупости сердца вправо. Типичная аускультативная картина трикуспидального стеноза характеризуется громким I тоном на вдохе, диастолическим шумом, также усиливающимся на вдохе и уменьшающимся при проведении пробы Вальсальвы.
На ЭКГ выявляются признаки гипертрофии правого предсердия, наряду с умеренной гипертрофией правого желудочка, замедление предсердно-желудочковой проводимости, мерцательная аритмия (при сочетанных пороках). Интерпретация фонокардиографии при трикуспидальном стенозе затрудняется в связи с наличием одновременного поражения митрального и аортального клапанов.
При рентгенографии грудной клетки констатируется выраженное увеличение правого предсердия, расширение ствола и ветвей ЛА и ВПВ. С помощью эхокардиографии получаются доказательные признаки трикуспидального стеноза: уменьшение размеров атриовентрикулярного отверстия, утолщение и неполное раскрытие створок, дилатация правого предсердия, изменение скорости кровотока через правое предсердно-желудочковое отверстие.
Во время зондирования правых отделов сердца обнаруживает повышение градиента давления между правыми камерами сердца в диастолу, что служит основным гемодинамическим признаком трикуспидального стеноза.
Лечение трикуспидального стеноза
Для снижения хирургических рисков в предоперационном периоде проводится терапия сердечной недостаточности с назначением бессолевой диеты, диуретиков, венозных вазодилататоров, сердечных гликозидов, блокаторов бета-адренорецепторов, антикоагулянтов, метаболических препаратов.
Выбор операции зависит от структуры и причин порока. Больным с митральным и трикуспидальным стенозом показано проведение двойной митрально-трикуспидальной комиссуротомии. При комбинированном трикуспидальном пороке выполняется открытая комиссуротомия в условиях ИК (при этом спайки между передней и задней створками не рассекают во избежание недостаточности), пластика или протезирование трикуспидального клапана биопротезом. Протезирование проводится в случае грубых изменений створок клапана и подклапанных структур. При изолированном трикуспидальном стенозе может быть предпринята баллонная вальвулопластика.
При миксомах сердца производится радикальное удаление внутриполостной опухоли, при метастатической обструкции выполняются паллиативные операции. К числу возможных послеоперационных осложнений следует отнести протезный эндокардит, тромбоз и кальциноз протеза, ТЭЛА, паравальвулярные фистулы, АВ-блокаду.
Прогноз и профилактика
Естественное течение трикуспидального стеноза крайне неблагоприятно: средняя продолжительность жизни пациентов составляет 23 года. На исход течения порока влияет состояние митрального и аортального клапанов, сократительная функция миокарда, активность ревматического процесса. Послеоперационные отдаленные результаты весьма обнадеживающие: 5-летняя выживаемость после протезирования клапана составляет 65%, после аннулопластики - 70,4%.
Для предупреждения трикуспидального стеноза наиболее эффективным является целенаправленная профилактика ревматизма и инфекционного эндокардита, которая должна осуществляться под руководством ревматолога и кардиолога. Важное значение придается лечению очагов хронической инфекции (хронического тонзиллита, кариеса зубов), закаливанию.
Аортальный стеноз ( Стеноз устья аорты )
Аортальный стеноз - это сужение отверстия аорты в области клапана, затрудняющее отток крови из левого желудочка. Аортальный стеноз в стадии декомпенсации проявляется головокружением, обмороками, быстрой утомляемостью, одышкой, приступами стенокардии и удушья. В процессе диагностики аортального стеноза учитываются данные ЭКГ, эхокардиографии, рентгенографии, вентрикулографии, аортографии, катетеризации сердца. При аортальном стенозе прибегают к баллонной вальвулопластике, протезированию аортального клапана; возможности консервативного лечения при данном пороке весьма ограничены.



Аортальный стеноз или стеноз устья аорты характеризуется сужением выносящего тракта в области полулунного клапана аорты, в связи с чем затрудняется систолическое опорожнение левого желудочка и резко возрастает градиент давления между его камерой и аортой. На долю аортального стеноза в структуре других пороков сердца приходится 20-25%. Стеноз устья аорты в 3-4 раза чаще выявляется у мужчин, чем у женщин. Изолированный аортальный стеноз в кардиохирургии встречается редко - в 1,5-2% наблюдений; в большинстве случаев данный порок сочетается с другими клапанными дефектами - митральным стенозом, аортальной недостаточностью и др.

Приобретенный аортальный стеноз чаще всего обусловлен ревматическим поражением створок клапанов. При этом заслонки клапана деформируются, сращиваются между собой, становятся плотными и ригидными, приводя к сужению клапанного кольца. Причинами приобретенного стеноза устья аорты также могут служить:
- атеросклероз аорты;
- кальциноз (обызвествление) аортального клапана;
- инфекционный эндокардит;
- болезнь Педжета;
- системная красная волчанка;
- ревматоидный артрит;
- терминальная почечная недостаточность.
Врожденный аортальный стеноз наблюдается при врожденном сужении устья аорты или аномалии развития - двустворчатом аортальном клапане. Врожденный порок аортального клапана обычно проявляется в возрасте до 30 лет; приобретенный - в более старшем возрасте (обычно после 60 лет). Ускоряют процесс формирования аортального стеноза курение, гиперхолестеринемия, артериальная гипертензия.
При аортальном стенозе развиваются грубые нарушения внутрисердечной, а затем и общей гемодинамики. Это связано с затрудненным опорожнением полости левого желудочка, ввиду чего происходит значительное увеличение градиента систолического давления между левым желудочком и аортой, который может достигать от 20 до 100 и более мм рт. ст.
Функционирование левого желудочка в условиях повышенной нагрузки сопровождается его гипертрофией, степень которой, в свою очередь, зависит от выраженности сужения аортального отверстия и времени существования порока. Компенсаторная гипертрофия обеспечивает длительное сохранение нормального сердечного выброса, сдерживающего развитие сердечной декомпенсации.
Однако при аортальном стенозе достаточно рано наступает нарушение коронарной перфузии, связанное с повышением конечного диастолического давления в левом желудочке и сдавлением гипертрофированным миокардом субэндокардиальных сосудов. Именно поэтому у пациентов с аортальным стенозом признаки коронарной недостаточности появляются задолго до наступления сердечной декомпенсации.
По мере снижения сократительной способности гипертрофированного левого желудочка, уменьшается величина ударного объема и фракции выброса, что сопровождается миогенной левожелудочковой дилатацией, повышением конечного диастолического давления и развитием систолической дисфункции левого желудочка. На этом фоне повышается давление в левом предсердии и малом круге кровообращения, т. е. развивается артериальная легочная гипертензия.
При этом клиническая картина аортального стеноза может усугубляться относительной недостаточностью митрального клапана («митрализацией» аортального порока). Высокое давление в системе легочной артерии закономерно приводит к компенсаторной гипертрофии правого желудочка, а затем и к тотальной сердечной недостаточности.

По происхождению различают врожденный (3-5,5%) и приобретенный стеноз устья аорты. С учетом локализации патологического сужения аортальный стеноз может быть подклапанным (25-30%), надклапанным (6-10%) и клапанным (около 60%).
Степень выраженности аортального стеноза определяется по градиенту систолического давления между аортой и левым желудочком, а также площади клапанного отверстия.
- При незначительном аортальном стенозе I степени площадь отверстия составляет от 1,6 до 1,2 см² (при норме 2,5—3,5 см²); градиент систолического давления находится в пределах 10-35 мм рт. ст.
- Об умеренном аортальном стенозе II степени говорят при площади клапанного отверстия от 1,2 до 0,75 см² и градиенте давления 36-65 мм рт. ст.
- Тяжелый аортальный стеноз III степени отмечается при сужении площади клапанного отверстия менее 0,74 см² и увеличении градиента давления свыше 65 мм рт. ст.
В зависимости от степени гемодинамических нарушений аортальный стеноз может протекать по компенсированному или декомпенсированному (критическому) клиническому варианту, в связи с чем выделяется 5 стадий.
- I стадия (полная компенсация). Аортальный стеноз может быть выявлен только аускультативно, степень сужения устья аорты незначительна. Больным необходимо динамическое наблюдение кардиолога; хирургическое лечение не показано.
- II стадия (скрытая сердечная недостаточность). Предъявляются жалобы на быструю утомляемость, одышку при умеренной физической нагрузке, головокружение. Признаки аортального стеноза определяются по данным ЭКГ и рентгенографии, градиент давления в диапазоне 36-65 мм рт. ст., что служит показанием к хирургической коррекции порока.
- III стадия (относительная коронарная недостаточность). Типично усиление одышки, возникновение стенокардии, обмороков. Градиент систолического давления превышает 65 мм рт. ст. Хирургическое лечение аортального стеноза на данной стадии возможно и необходимо.
- IV стадия (выраженная сердечная недостаточность). Беспокоит одышка в покое, ночные приступы сердечной астмы. Хирургическая коррекция порока в большинстве случаев уже исключена; у некоторых больных кардиохирургическое лечение потенциально возможно, но с меньшим эффектом.
- V стадия (терминальная). Неуклонно прогрессирует сердечная недостаточность, выражены одышка и отечный синдром. Медикаментозное лечение позволяет добиться лишь кратковременного улучшения; хирургическая коррекция аортального стеноза противопоказана.
Симптомы аортального стеноза
На стадии полной компенсации аортального стеноза больные длительное время не ощущают заметного дискомфорта. Первые проявления связаны с сужением устья аорты приблизительно до 50% ее просвета и характеризуются одышкой при физической нагрузке, быстрой утомляемостью, мышечной слабостью, ощущением сердцебиений.
На этапе коронарной недостаточности присоединяются головокружение, обмороки при быстрой смене положения тела, приступы стенокардии, пароксизмальная (ночная) одышка, в тяжелых случаях - приступы сердечной астмы и отек легких. Прогностически неблагоприятно сочетание стенокардии с синкопальными состояниями и особенно - присоединение сердечной астмы. При развитии правожелудочковой недостаточности отмечаются отеки, ощущение тяжести в правом подреберье.
Внезапная сердечная смерть при аортальном стенозе наступает в 5-10% случаев, главным образом, у лиц пожилого возраста с выраженным сужением клапанного отверстия. Осложнениями аортального стеноза могут являться инфекционный эндокардит, ишемические нарушения мозгового кровообращения, аритмии, АВ-блокады, инфаркт миокарда, желудочно-кишечные кровотечения из нижних отделов пищеварительного тракта.
Внешний вид больного с аортальным стенозом характеризуется бледностью кожных покровов («аортальной бледностью»), обусловленной склонностью к периферическим вазоконстрикторным реакциям; в поздних стадиях может отмечаться акроцианоз. Периферические отеки выявляются при аортальном стенозе тяжелой степени. При перкуссии определяется расширение границ сердца влево и вниз; пальпаторно ощущается смещение верхушечного толчка, систолическое дрожание в яремной ямке. Аускультативными признаками аортального стеноза служит грубый систолический шум над аортой и над митральным клапаном, приглушение I и II тонов на аорте. Инструментальное обследование включает:
- ЭФИ сердца. Изменение тона и патологические шумы также регистрируются при фонокардиографии. По данным ЭКГ определяются признаки гипертрофии левого желудочка, аритмии, иногда - блокады.
- Рентген. В период декомпенсации на рентгенограммах выявляется расширение тени левого желудочка в виде удлинения дуги левого контура сердца, характерная аортальная конфигурация сердца, постстенотическая дилатация аорты, признаки легочной гипертензии. Вентрикулография необходима для выявления сопутствующей митральной недостаточности. Аортография и коронарография применяются для дифференциальной диагностики аортального стеноза с аневризмой восходящего отдела аорты и ИБС.
- УЗИ сердца. На эхокардиографии определяется утолщение заслонок аортального клапана, ограничение амплитуды движения створок клапана в систолу, гипертрофия стенок левого желудочка.
- Катетеризация сердца. С целью измерения градиента давления между левым желудочком и аортой выполняется зондирование полостей сердца, которое позволяет косвенно судить о степени аортального стеноза.

Лечение аортального стеноза
Консервативная тактика
Все пациенты, в т.ч. с бессимптомным, полностью компенсированным аортальным стенозом, должны находиться под тщательным наблюдением кардиолога. Им рекомендуются проведение ЭхоКГ каждые 6-12 месяцев. Данному контингенту больных с целью профилактики инфекционного эндокардита необходим превентивный прием антибиотиков перед стоматологическими (лечение кариеса, удаление зубов и т. д.) и другими инвазивными процедурами.
Ведение беременности у женщин с аортальным стенозом требует тщательного контроля показателей гемодинамики. Показанием к прерыванию беременности служит тяжелая степень аортального стеноза или нарастание признаков сердечной недостаточности. Медикаментозная терапия при аортальном стенозе направлена на устранение аритмий, профилактику ИБС, нормализацию АД, замедление прогрессирования сердечной недостаточности.
Хирургическое лечение
Радикальная хирургическая коррекция аортального стеноза показана при первых клинических проявлениях порока - появлении одышки, ангинозных болей, синкопальных состояний. С этой целью может применяться баллонная вальвулопластика - эндоваскулярная балонная дилатация аортального стеноза. Однако зачастую данная процедура бывает малоэффективна и сопровождается последующим рецидивом стеноза. При негрубых изменениях створок аортального клапана (чаще у детей с врожденным пороком) используется открытая хирургическая пластика аортального клапана (вальвулопластика). В детской кардиохирургии нередко выполняется операция Росса, предполагающая пересадку клапана легочной артерии в аортальную позицию.
При соответствующих показаниях прибегают к проведению пластики надклапанного или подклапанного аортального стеноза. Основным методом лечения аортального стеноза на сегодняшний день остается протезирование аортального клапана, при котором пораженный клапан полностью удаляется и заменяется на механический аналог или ксеногенный биопротез. Пациентам с искусственным клапаном требуется пожизненный прием антикоагулянтов. В последние годы практикуется перкутанная замена аортального клапана.
Аортальный стеноз может протекать бессимптомно в течение многих лет. Появление клинических симптомов существенно увеличивает риск осложнений и летальности. Основными, прогностически значимыми симптомами служат стенокардия, обмороки, левожелудочковая недостаточность - в этом случае средняя продолжительность жизни не превышает 2-5 лет. При своевременном оперативном лечении аортального стеноза 5-летняя выживаемость составляет около 85%, 10-летняя — порядка 70%.
Меры профилактики аортального стеноза сводятся к предупреждению ревматизма, атеросклероза, инфекционного эндокардита и др. способствующих факторов. Больные с аортальным стенозом подлежат диспансеризации и наблюдению кардиолога и ревматолога.
3. Современные подходы к диагностике аортального стеноза/ Синькво А.В.// Сибирский медицинский журнал (Иркутск). - 2017.
Недостаточность митрального клапана - симптомы и лечение
Что такое недостаточность митрального клапана? Причины возникновения, диагностику и методы лечения разберем в статье доктора Верещагиной Натальи Валентиновны, терапевта со стажем в 29 лет.
Над статьей доктора Верещагиной Натальи Валентиновны работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Недостаточность митрального клапана — порок, при котором из-за неполного смыкания створок клапана возникает обратный ток крови (регургитация) из левого желудочка в левое предсердие [8] .
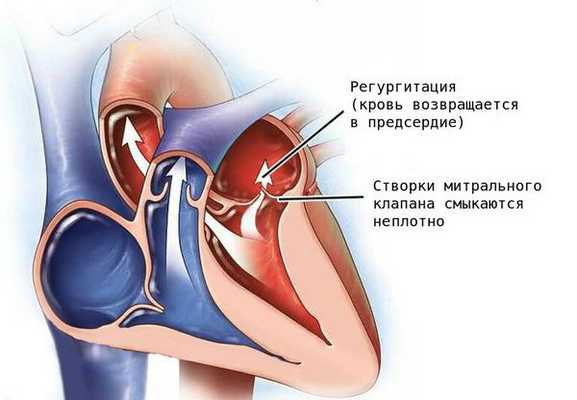
Патология проявляется слабостью, головокружением, ощущением нехватки кислорода и утомлением, так как при заболевании нарушается кровоснабжение головного мозга. Без лечения тяжёлая регургитация митрального клапана может стать причиной сердечной недостаточности и нарушений сердечного ритма (аритмии).
Причины митральной недостаточности:
- ;
- бактериальный эндокардит;
- отложение солей кальция в тканях клапана;
- заболевания соединительной ткани — ревматоидный артрит, системная красная волчанка, склеродермия, синдромы Марфана и Элерса-Данло;
- травматический отрыв створок клапана при тяжёлой физической нагрузке;
- травмы при хирургических операциях на клапане;
- утолщение створок клапана;
- опухоли предсердия;
- лучевая терапия [8] .
Митральная недостаточность находится на первом месте среди всех приобретённых клапанных пороков сердца. Патология редко встречается изолированно, зачастую она сочетается с митральным стенозом и с пороками аортального клапана. Распространённость недостаточности митрального клапана в сочетании с пролапсом митрального клапана среди населения составляет 2-6 % [15] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы недостаточности митрального клапана
Симптомы заболевания:
- общая слабость и головокружение;
- учащённое сердцебиение;
- одышка, возникающая даже при незначительных нагрузках;
- ноющие, давящие и колющие боли в сердце, которые могут отдавать в левое плечо и руку;
- "неудовлетворённость вдохом" — больной делает один вдох за другим, но ощущает нехватку воздуха и впадает в панику;
- частые простудные заболевания;
- кровотечения из носа и дёсен, длительные менструации у женщин;
- ухудшение памяти, панические атаки, тревога, мнительность (это связано с нехваткой снабжения головного мозга кислорода, нарушением обменных процессов и замедлением передачи импульсов между нейронами);
- дрожь в теле;
- частое появление синяков;
- дискомфорт при нахождении в закрытом и душном помещении, возможны обмороки;
Постоянная тревога часто приводит пациента на консультацию к психиатру или неврологу. Очень важно не допустить таких больных в профессиональный спорт, так как чрезмерные нагрузки могут вызвать смерть на тренировках и соревнованиях.
У пациенток с митральной недостаточностью во время беременности возможны перебои в работе сердца, особенно нежелательные при родах, но в основном беременность протекает без осложнений [3] [4] .
Патогенез недостаточности митрального клапана
Сердце человека состоит из четырёх камер: правое и левое предсердия, правый и левый желудочки. Между предсердиями и желудочками расположены входные клапаны — трикуспидальный и митральный. На выходе из желудочков находятся похожие по строению выходные клапаны — лёгочный и аортальный.
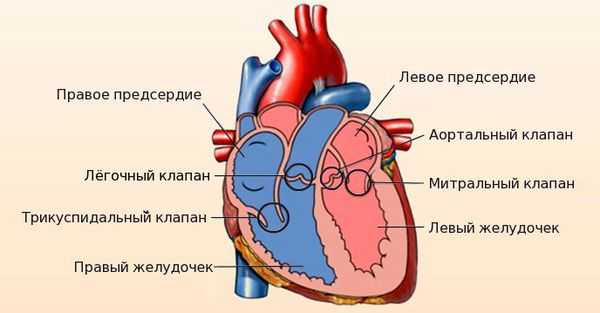
Клапаны имеют створки, которые открываются и закрываются во время сердечных сокращений. Иногда клапаны не открываются или не закрываются должным образом, при этом нарушается ток крови.
Митральный клапан состоит из двух створок и открывается, позволяя крови течь в левый желудочек. Затем клапан закрывается, чтобы кровь не текла обратно в левое предсердие. При митральной недостаточности этот клапан закрывается неплотно, в результате чего кровь попадает обратно в левое предсердие.
В патогенезе первичной или врождённой недостаточности митрального клапана важную роль играет хронический дефицит ионов магния. Нехватка магния приводит к тому, что фибробласты вырабатывают неполноценные эластин, коллаген и фибронектин, а также к нарушению свойств ферментов, регулирующих обмен коллагена. В результате нарушается строение и функции соединительных тканей сердца [14] .
Вторичная форма митральной недостаточности возникает в результате перенесённых заболеваний и травм. При патологии происходит расширение полости левого желудочка, прогибание створок митрального клапана, дисфункция сосочков мышц и разрыв сухожильных хорд, соединяющих клапаны с сосочковыми мышцами. Иногда причиной развития вторичной недостаточности митрального клапана становится кальциноз клапанного фиброзного кольца. Кальциноз митрального кольца — это хронический дегенеративный процесс, при котором происходит отложение кальция в кольце клапана. Митральное кольцо при кальцификации становится утолщённым и менее гибким. Хотя изначально кальциноз митрального клапана считался возрастным дегенеративным процессом, накапливаются данные о том, что его развитию способствуют атеросклероз и генетически обусловленные нарушения кальций-фосфорного обмена [16] .
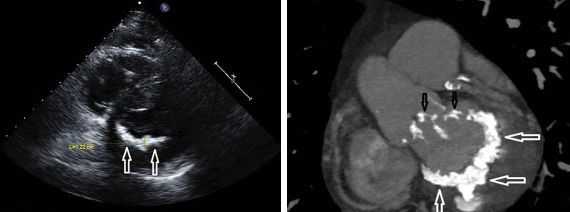
Классификация и стадии развития недостаточности митрального клапана
В течении заболевания выделяют три периода:
- Компенсация дефекта клапана усиленной работой левого предсердия и левого желудочка. Это продолжительный период хорошего самочувствия, но уже на этой стадии начинают появляться первые характерные симптомы: слабость, головокружение, частые простудные заболевания, чувство нехватки воздуха, перебои в работе сердца, одышка.
- Развитие венозной митральной недостаточности. Больные жалуются на одышку и учащённое сердцебиение. При интенсивной физической нагрузке наблюдаются приступы сильной одышки и кровохарканье.
- Одышка уменьшается, но пациент ощущает тяжесть в правом подреберье. Появляются отёки, уменьшается количество мочи, набухают шейные вены. Кровохарканье усиливается, развивается отёк лёгких, возникают нарушения сердечного ритма (мерцательная аритмия и наджелудочковая экстрасистолия) и тромбоэмболические осложнения.
С учётом выраженности обратного тока крови выделяют четыре степени митральной недостаточности: с незначительной митральной регургитацией, с умеренной, выраженной и тяжёлой.
Стадии митральной недостаточности:
- Митральный возврат крови составляет 20-25 %. На этой стадии пациент здоров.
- Митральный возврат крови в пределах 25-50 % от систолического объёма крови. Развивается застой крови в лёгких второй степени. Появляются кашель, одышка, перебои в работе сердца.
- Выраженная недостаточность митрального клапана. Возврат крови в левое предсердие составляет 50-90 %. Возникают кашель, кровохарканье, приступы удушья, увеличивается печень, появляются отёки [8] .
Осложнения недостаточности митрального клапана
Осложнения порока:
- Кровохарканье и отёк лёгких. Проявляется одышкой, затруднённым вдохом, влажным кашлем. В мокроте появляется кровь. Температура тела повышается до субфебрильных ( 37-38 °C ) и фебрильных ( 38-39 °C ) значений. Необходима срочная госпитализация в отделение реанимации.
- Нарушения сердечного ритма в виде мерцательной аритмии и наджелудочковой экстрасистолии. Проявляются перебоями в работе сердца, головокружением, слабостью, обмороками. Требуется госпитализация в отделение кардиологии.
- Тромбоэмболические осложнения (тромбоз левого предсердия, сосудов кишечника, почек, головного мозга). Последствия будут зависеть от локализации тромба. При тромбозе сосудов головного мозга возможен инсульт. Если тромб находится в почках и сосудах кишечника, то пациент испытывает острые боли в животе. Необходима госпитализация в отделение реанимации [8][9] .
Диагностика недостаточности митрального клапана
При сборе анамнеза кардиолог уточняет:
- ощущает ли пациент нехватку воздуха при вдохе;
- беспокоят ли перебои в работе сердца;
- возникает ли одышка при незначительных физических нагрузках;
- мучает ли тревога, страх смерти, панические атаки.
При аускультации ("выслушивании" сердца) выявляется систолический шум у верхушки и над основанием сердца. Важное значение для диагностики митральной недостаточности имеет фонокардиография (ФКГ). ФКГ - это метод исследования работы сердечной мышцы, который основан на регистрации и последующем анализе звуков, возникающих во время работы сердца .
Другой важный инструментальный метод диагностики — эхокардиография (Эхо-КГ) . Эхо-КГ — это безболезненное ультразвуковое исследование, которое позволяет исследовать работу сердца в реальном времени. Эхокардиография покажет уменьшение эластичности клапана, его повреждение, размер отверстия митрального клапана и расстояние между его створками. Также при исследовании можно увидеть разрыв папиллярной мышцы и провисание клапанных створок в полость левого предсердия [4] [8] [9] .
Лечение недостаточности митрального клапана
При обострении заболевания необходим постельный режим. Также следует принимать препараты, содержащие магний и B6 по две таблетки три раза в день (например, "Магнелис").
Обязательно следует проводить лечение и профилактику осложнений. Для предупреждения тромбоэмболии пациентам старше 30-40 лет назначают препарат "Тромбо АСС", препятствующий тромбообразованию .
Если беспокоит частый пульс (более 80 ударов в минуту), то назначаются бета-адреноблокаторы, диуретики, антикоагулянты, нитроглицерин.
Если пациент страдает от приступов тревоги, то в качестве симптоматической терапии можно рекомендовать короткий курс феназепама на ночь.
Если развивается сердечная недостаточность и нарушается сердечный ритм, то проводят лечение бета-адреноблокаторами, диуретиками, ингибиторами ангиотензинпревращающего фермента, антикоагулянтами, блокаторами кальциевых каналов.
При значительной недостаточности митрального клапана показано оперативное лечение.
Основные хирургические методы коррекции митральной недостаточности:
- пластика митрального клапана;
- протезирование с частичным или полным сохранением хордального аппарата;
- протезирование без сохранения хордального аппарата.
Своевременное хирургическое вмешательство позволяет достичь хороших результатов и не допустить развитие осложнений.
Прогноз. Профилактика
При соблюдении рекомендаций врача прогноз благоприятный.
Для профилактики осложнений следует:
- ежегодно проходить осмотр у терапевта и кардиолога и проводить эхокардиографию сердца (Эхо-КГ);
- принимать препараты магния, а для предупреждения тромбоэмболии — антикоагулянты;
- исключить тяжёлые физические нагрузки, переохлаждение и перегрев;
- снизить эмоциональные перегрузки;
- отдыхать в дневные часы;
- при тревожных расстройствах принимать успокоительные препараты, освоить методы аутотренинга и расслабления мышц;
- проходить санаторно-курортное лечение [4] .
При ревматизме и после перенесённой ангины для профилактики недостаточности митрального клапана назначают антибиотик "Бициллин-3". Препарат подавляет развитие стрептококковой и стафилококковой инфекций.
После 40 лет всем пациентам, страдающим недостаточностью митрального клапана, необходимо контролировать уровни фибриногена, РФМК (растворимых фибринмономерных комплексов), D-димера (продукта распада фибрина). Эти анализы нужны для предотвращения тромбоэмболии лёгочной артерии и артерий внутренних органов. При повышении вышеуказанных показателей назначают антикоагулянты.
Если недостаточность митрального клапана обнаружена у ребёнка и его беспокоит слабость, головокружение, расстройство внимания, то рекомендуется временно перейти на домашнее обучение. Таким детям следует избегать чрезмерных физических нагрузок, им разрешена только лечебная физкультура.
Если при проведении Эхо-КГ обнаружено сильное прогибание створок клапана, то необходима консультация у кардиохирурга. Восстановление клапана или его замена могут потребоваться при эндокардите, сердечной недостаточности, нарушениях ритма, сильных болях в грудной клетке, признаках застоя в лёгочной системе (одышке, уменьшении объёма вдоха и ощущении нехватки воздуха).
Аортальный стеноз
Изолированный аортальный стеноз встречается весьма редко, однако в сочетании с другими клапанными поражениями он наблюдается довольно часто (например, приблизительно у половины больных с аортальной недостаточностью). У мужчин он обнаруживается чаще, чем у женщин.
В отличие от врожденного аортального стеноза, который может быть подклапанным, клапанным или надклапанным, приобретенный аортальный стеноз всегда клапанный.
Наиболее частой причиной приобретенного аортального стеноза является ревматизм. Редко стеноз аортального клапана обусловлен образованием сращений между клапанными заслонками после излечения бактериального эндокардита. Не вполне ясна этиология идиопатического аортального стеноза, для которого характерны изолированное поражение аортального клапана и кальциноз его заслонок (порок Менкеберга). Предполагают, что в генезе этого порока у молодых людей этиологическую роль играет ревматизм, а у пожилых атеросклероз, хотя есть данные о кальцинозе аортального клапана преимущественно при врожденном сужении устья аорты или при другой врожденной аномалии — двустворчатом аортальном клапане.
Так называемый относительный стеноз аорты характеризуется возникновением систолического шума в проекции аортального клапана обычно вследствие расширения полости аорты над клапаном и полости левого желудочка под клапаном, сужения клапанного отверстия при этом нет.
Нарушения внутрисердечной и системной гемодинамики определяются высоким сопротивлением кровотоку в суженном устье аорты, преодоление которого достигается созданием более высокого, чем в норме, систолического градиента давления между камерой левого желудочка и аортой за счет повышенного систолического напряжения стенок желудочка, ведущего к ранней его гипертрофии. Значительное повышение градиента давления необходимо при уменьшении площади аортального отверстия до 1 /3— 1 /4нормальной величины. При выраженном аортальном стенозе градиент давления может превышать 100 и даже 150 мм рт. ст., однако и он не обеспечивает должной объемной скорости изгнания крови, которая замедляется, а фаза изгнания удлиняется. При этом линейная скорость кровотока в зоне суженного и деформированного устья аорты возрастает, что порождает турбулентные потоки, с которыми связано возникновение характерных для аортального стеноза систолического шума изгнания и систолического дрожания. Удлинение фазы изгнания крови из левого желудочка приводит к тому, что эта фаза становится более продолжительной, чем фаза изгнания из правого желудочка (в физиологических условиях это соотношение носит обратный характер). В результате аортальный компонент II тона не предшествует легочному, а следует за ним, причем интервал между ними не увеличивается при задержке дыхания на высоте вдоха, как обычно, а уменьшается (парадоксальное расщепление II тона).
Степень гипертрофии миокарда зависит от тяжести стеноза и длительности его существования. Выраженная гипертрофия левого желудочка сопровождается уменьшением диастолической растяжимости его стенок и повышением диастолического давления в его полости, что требует увеличения силы сокращения левого предсердия для заполнения левого желудочка.
Тем не менее в связи с небольшой продолжительностью систолы левого предсердия среднее давление в его полости и соответственно венозное давление в легких практически не повышаются до момента декомпенсации порока. Начало декомпенсации порока характеризуется некоторой дилатацией полости левого желудочка, дополнительным повышением диастолического давления в ней и снижением сердечного выброса. В дальнейшем возникает относительная митральная недостаточность, повышается давление в полости левого предсердия и легочных венах, что в итоге ведет к развитию артериальной легочной гипертензии, перегрузке правого желудочка и правожелудочковой недостаточности. Возможности увеличения сердечного выброса в ответ на нагрузку при выраженном сужении устья аорты ограничены. Учащение сердечных сокращений при нагрузке скорее препятствует этому увеличению, т.к. может привести к снижению фракции выброса из-за укорочения при тахикардии фазы изгнания. Поэтому перераспределение крови в скелетные мышцы при физической нагрузке сопряжено при выраженном стенозе с недостаточным кровоснабжением миокарда и головного мозга, что проявляется стенокардией и обморочными состояниями.
Симптомы Аортального стеноза:
При небольшом сужении устья аорты, приобретенном в молодом возрасте, субъективные признаки порока отсутствуют иногда в течение десятилетий, причем отдельные больные выполняют тяжелую физическую работу и даже способны заниматься спортом. При более выраженном аортальном стенозе относительно рано возникает ощущение сердцебиений (как сильных ударов, а не как возрастания их частоты), связанное с мощными сокращениями гипертрофированного левого желудочка сердца. По мере снижения сердечного выброса появляются жалобы, указывающие на формирование централизации кровообращения: повышенная утомляемость, мышечная слабость, бледность кожи. Недостаточность этого компенсаторного механизма проявляется характерными для аортального стеноза жалобами на боли в области сердца (стенокардия отмечается у 40—50% больных), головокружения и обмороки. Впоследствии больные жалуются на одышку при физической нагрузке, переносимость которой постепенно снижается. В ряде случаев появившаяся стенокардия быстро прогрессирует, наблюдается как при физической нагрузке, так и в покое, иногда ангинозные приступы протекают в виде многочасового ангинозного статуса, рефракторного к терапии нитратами. Возникновение предобморочных состояний также связано с физической нагрузкой, которая может провоцировать иногда глубокий обморок с медленным восстановлением сознания. При декомпенсации порока одышка постепенно нарастает, затем появляются приступы сердечной астмы, эпизоды отека легких.
Объективные признаки порока выявляются преимущественно при исследовании сердца (внешний вид больных чаще не изменяется). Смещение верхушечного толчка сердца влево и вниз (в шестом межреберье) при аортальном стенозе, в отличие от аортальной недостаточности, отмечается лишь в стадии декомпенсации порока в связи с дилатацией в этот период левого желудочка. Однако пальпаторно рано обнаруживаются усиление верхушечного толчка (признак гипертрофии желудочка) и важный симптом стеноза устья аорты — систолическое дрожание. Последнее лучше определяется в области абсолютной сердечной тупости и во втором межреберье справа от грудины, а при резко выраженном стенозе нередко также в яремной ямке и по ходу сонных артерий, II тон над аортой ослаблен, иногда расщеплен (парадоксальное расщепление). Основной аускультативный признак порока — систолический шум (как правило, грубого тембра) во втором межреберье справа от грудины (иногда лучше слышен слева от нее или в точке Боткина — Эрба), он проводится в тех же направлениях, что и систолическое дрожание (особенно хорошо на сонные артерии).
Систолическое и пульсовое АД при аортальном стенозе чаще снижены. Пульс малый и медленный. Выраженность этих симптомов прямо пропорциональна степени сужения устья аорты.
Трудоспособность больных, особенно выполняющих ограниченную физическую нагрузку, сохраняется многие годы, а при умеренном и маловыраженном стенозе — десятилетия. Она рано нарушается при резко выраженном стенозе устья аорты. Сочетание частых приступов стенокардии с синкопальными состояниями и особенно появление сердечной астмы прогностически неблагоприятны, т.к. консервативное лечение в этой фазе течения порока мало эффективно, а развитие сердечной недостаточности и других осложнений носит прогрессирующий характер.
К осложнениям, угрожающим жизни больных с выраженным аортальным стенозом, относятся отек легких и инфаркт миокарда . Последний иногда развивается при еще достаточно компенсированной общей гемодинамике, но в этих случаях его развитие обычно ведет к возникновению и быстрому прогрессированию левожелудочковой сердечной недостаточности.
По некоторым данным, от 14 до 18% больных с тяжелым аортальным стенозом погибают внезапно, причем иногда внезапная смерть — первое проявление болезни. Среди возможных причин внезапной смерти предполагают фибрилляцию желудочков сердца . Однако нарушение ритма сердца у больных с аортальным стенозом наблюдается сравнительно редко и обычно протекает в форме желудочковой экстрасистолии . Иногда при аортальном стенозе глубокий обморок завершается смертью.
Диагностика Аортального стеноза:
Диагноз аортального стеноза предполагают по характерным жалобам и (или) наличию типичной аускультативной симптоматики и подтверждают данными различных инструментальных исследований. В условиях поликлиники ценную диагностическую информацию дают рентгенологическое исследование, электро- и фонокардиография, каротидная сфигмография. Рентгенологически определяются характерные для аортального стеноза «аортальная конфигурация» сердца и постстенотическое расширение аорты. На ЭКГ в большинстве случаев имеются признаки выраженной гипертрофии левого желудочка (см. Электрокардиография ). Систолический шум изгнания, характерный для аортального стеноза, хорошо отражается на ФКГ (ромбовидный или веретенообразный), на каротидной сфигмограмме регистрируются специфические для этого порока изменения формы волны центрального пульса.
Этиологическая диагностика затруднена в случаях, когда отсутствуют указания на ревматизм в анамнезе. Ревматическая природа порока несомненна при сочетании аортального стеноза с пороком митрального клапана. Об атеросклеротической этиологии следует думать при первом выявлении незначительного изолированного аортального стеноза у пожилых больных.
Дифференциальный диагноз проводят с пороками и другими заболеваниями сердца, при которых определяются систолический шум и гипертрофия левого желудочка сердца. При неясной этиологии порока, особенно у детей, прежде всего исключают врожденный аортальный стеноз, для которого характерны выявление признаков порока в раннем детском возрасте и нередко сочетание с другими врожденными аномалиями развития сердечно-сосудистой системы (незаращение артериального протока, коарктация аорты). Это же относится и к дефекту межжелудочковой перегородки, для различения которого с аортальным стенозом иногда приходится прибегать к зондированию сердца и вентрикулографии, что необходимо также для определения показаний к оперативному вмешательству. У взрослых дифференциальный диагноз чаще проводят с идиопатическим гипертрофическим субаортальным стенозом (см. Кардиомиопатии ), стенозом устья легочного ствола, реже с митральной недостаточностью. Во всех этих случаях существенное значение для правильного диагноза имеет эхокардиографическое исследование.
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Аортального стеноза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:
- Интракоронковые временные шины. Особенности интракоронковых шин при парадонтите
- План кодекса деонтологии. Кодекс деонтологии и медицинская этика
- Значение фтизиатров в хирургии туберкулеза. Скелет грудной клетки
- Показатели корреляции рангов артикуляции у различных дикторов. Различия артикуляции речи
- Хлористый кальция при деструктивной пневмонии. Внутрилегочная антибактериальная терапия при раке легкого
