Генетика лимфомы Беркитта. Механизмы развития
Добавил пользователь Валентин П. Обновлено: 28.01.2026
Лимфома Беркитта - опухоль высокой степени злокачественности, относящаяся к группе неходжкинских лимфом. Первичный очаг может локализоваться не только в лимфоузлах, но и в различных органах и тканях: в костях лицевого скелета, желудке, кишечнике, молочных железах и т. д. Характерен агрессивный местный рост и быстрое метастазирование. Лимфома Беркитта проявляется деформацией лица и костей скелета, лихорадкой, желтухой, диспепсией и неврологическими расстройствами. Диагноз выставляют на основании осмотра, данных биопсии и других исследований. Лечение - химиотерапия, лучевая терапия, хирургические операции.

Общие сведения
Лимфома Беркитта - крайне агрессивное злокачественное новообразование, преимущественно экстранодальной локализации; разновидность В-клеточных лимфом. Быстро распространяется за пределы лимфатической системы, после чего в процесс вовлекаются внутренние органы, ЦНС и костный мозг. Эндемическая форма лимфомы Беркитта составляет около 80% от общего количества случаев заболевания, спорадическая - около 20%. Эндемической формой преимущественно страдают дети, проживающие в Южной Африке и Новой Гвинее. Пик заболеваемости приходится на возраст 4-7 лет, болезнь вдвое чаще обнаруживается у мальчиков.
Спорадическая форма лимфомы Беркитта выявляется в разных странах мира, составляет чуть больше 1% от общего количества лимфом, диагностируемых в США и странах Западной Европы. Средний возраст пациентов около 30 лет, соотношение мужчин и женщин - 2,5:1. Обе формы лимфомы Беркитта нередко возникают на фоне СПИДа. Большинство пациентов инфицированы вирусом Эпштейна-Барр. В России данное заболевание практически не встречается. Лечение лимфомы Беркитта осуществляют специалисты в сфере онкологии, гематологии, отоларингологии, стоматологии, челюстно-лицевой хирургии, офтальмологии, ортопедии, гастроэнтерологии и т. д.

Этиология и патогенез
Причины развития лимфомы Беркитта точно не выяснены. Несмотря на частое сочетание данной патологии с инфицированием вирусом Эпштейна-Барр, большинство исследователей считают, что лимфома Беркитта возникает под влиянием нескольких факторов, в числе которых - низкий уровень иммунитета, контакт с канцерогенами и ионизирующая радиация. Специалисты отмечают корреляцию между уровнем социального неблагополучия региона и количеством ВЭБ-положительных лимфом Беркитта, указывая на возможную связь между неблагоприятными условиями жизни и ролью вируса Эпштейна-Барр в развитии этого заболевания.
Вирус Эпштейна-Барр относится к семейству герпесвирусов. Согласно современным представлениям, наряду с другими вирусами, входящими в это семейство, принимает участие в возникновении опухолевых клеток. Широко распространен, выявляется у половины детей и у 90-95% взрослых жителей Северной Америки. В большинстве случаев никак не проявляется. В список заболеваний, ассоциированных с этим вирусом, включают не только лимфому Беркитта, но и другие неходжскинские лимфомы, лимфогранулематоз, инфекционный мононуклеоз, герпес, рассеянный склероз, синдром хронической усталости и некоторые другие заболевания.
Вирус Эпштейна-Барр связывается с определенными рецепторами на поверхности В-лимфоцитов, выступая в роли активатора мутации. Кроме того, этот вирус изменяет В-клетки, стимулируя их постоянную пролиферацию. Ученые предполагают, что именно такие измененные клетки в последующем становятся основой для формирования первичного очага лимфомы Беркитта. Отмечено также, что мужчины, страдающие данным заболеванием, часто имеют наследственную аномалию Х-хромосомы, что обуславливает неадекватный иммунный ответ при попадании в организм вируса Эпштейна-Барр.
При эндемической форме лимфомы Беркитта очаги чаще всего выявляются в области челюсти, при спорадической - в желудке, кишечнике, поджелудочной железе, почках, яичках, яичниках, веществе мозга, мозговых оболочках, других органах и тканях. При проведении гистологического исследования лимфомы Беркитта обнаруживаются незрелые лимфоидные клетки, в ядрах которых видны мелкие зерна хроматина. Из-за большого количества липидов такие клетки слабо окрашиваются, что придает материалу характерный вид «звездного неба».
Симптомы лимфомы Беркитта
Для классического варианта лимфомы Беркитта характерно появление одного или нескольких узлов в области челюсти. Узлы быстро увеличиваются в размере, прорастают близлежащие органы и ткани, вызывая видимую деформацию лица. Лимфома Беркитта разрушает кости лицевого скелета, поражает щитовидную железу и слюнные железы, вызывает выпадение зубов, затрудняет дыхание и глотание. Появление узла сопровождается гипертермией и явлениями общей интоксикации. В последующем лимфома Беркитта метастазирует, поражая кости и центральную нервную систему, становясь причиной развития патологических переломов, деформаций конечностей и неврологических расстройств. Возможны парезы, параличи и нарушения функции тазовых органов.
При абдоминальной форме лимфомы Беркитта первично поражаются внутренние органы: желудок, поджелудочная железа, кишечник, почки и пр. Эта форма болезни отличается быстрым прогрессирующим течением и представляет значительные трудности в процессе диагностики. Клетки лимфомы Беркитта быстро распространяются по различным органам, вызывая боли в животе, диспепсию, желтуху и лихорадку. При поражении кишечника может развиваться кишечная непроходимость.
При лимфоме Беркитта также могут наблюдаться массивные кровотечения, перфорация полых органов, сдавление мочеточников с последующим нарушением функции почек и сдавление вен с тромбэмболией. При образовании крупных конгломератов в забрюшинном пространстве лимфома Беркитта может осложняться поражением позвоночника и спинного мозга с развитием нижней параплегии. Со временем опухоль метастазирует в отдаленные лимфоузлы. При этом лимфатические узлы средостения и глоточного кольца при обеих формах болезни обычно остаются интактными.
В 2% случаев первым проявлением лимфомы Беркитта становится лейкемия. При прогрессировании заболевания лейкемическая фаза возникает у каждого третьего пациента (чаще - при новообразованиях больших размеров). Вовлечение в процесс центральной нервной системы считается прогностически неблагоприятным признаком. Обычно проявляется в виде менингеальных симптомов. Поражение мозговых оболочек при лимфоме Беркитта нередко сочетается с нарушением работы черепно-мозговых нервов. Чаще всего страдают лицевой и зрительный нерв. При отсутствии лечения лимфома Беркитта быстро прогрессирует. Летальный исход наступает в течение нескольких недель или месяцев.
С учетом распространенности процесса выделяют следующие стадии лимфомы Беркитта:
- I стадия - поражается одна анатомическая область.
- IIа стадия - поражаются две смежных области.
- IIб стадия - поражается более двух областей, расположенных с одной стороны диафрагмы.
- III стадия - поражения выявляются с обеих сторон диафрагмы.
- IV стадия - в процесс вовлекается ЦНС.
Диагностика
Диагноз выставляется на основании жалоб, анамнеза, результатов внешнего осмотра и данных объективных исследований. Пациентам с подозрением на лимфому Беркитта выполняют биопсию лимфатического узла с последующим гистологическим исследованием. Назначают ИФА, РТ-ПЦР и ПЦР. Проводят рентгенографию черепа, КТ, МРТ, УЗИ внутренних органов и другие исследования для оценки поражения ЛОР-органов, органов брюшной полости, других органов и систем. По показаниям осуществляют стернальную пункцию. Дифференциальную диагностику проводят с другими злокачественными лимфомами.
Лечение лимфомы Беркитта
Основным методом лечения лимфомы Беркитта является полиохимиотерапия. Поскольку данным заболеванием чаще страдают дети, химиотерапию обычно проводят короткими курсами, чтобы уменьшить риск возникновения отсроченных токсических эффектов (нарушений роста, бесплодия, развития других злокачественных новообразований). Во всех случаях, кроме лимфомы Беркитта I стадии и состояния после радикального удаления опухоли, расположенной в брюшной полости, осуществляют профилактику поражений ЦНС с использованием метотрексата, преднизолона и цитарабина.
Химиотерапию дополняют приемом иммуномодуляторов и противовирусных средств. Назначают большие дозы интерферонов, фоскарнет и ганцикловир. Возможность применения других противовирусных препаратов для лечения лимфомы Беркитта пока находится в стадии изучения. В некоторых источниках сообщают об использовании комбинации химиотерапии и лучевой терапии, однако, исследования показывают, что облучение не повышает эффективность терапии с использованием лекарственных препаратов.
Радикальное хирургическое удаление опухоли, расположенной в брюшной полости или забрюшинном пространстве, рассматривается как вспомогательный метод лечения лимфомы Беркитта, улучшающий качество жизни пациентов, но не оказывающий влияния на прогноз. Операции при опухолях челюстей (даже сопровождающихся выраженной деформацией) не показаны из-за обильной васкуляризации лимфомы Беркитта и высокого риска развития массивного кровотечения. Иногда хороший эффект дает своевременная пересадка костного мозга.
Прогноз и профилактика
Неходжкинские лимфомы ( Лимфосаркома )
Неходжкинские лимфомы - опухолевые заболевания лимфатической системы, представленные злокачественными B- и T-клеточными лимфомами. Первичный очаг может возникать в лимфатических узлах либо других органах и в дальнейшем метастазировать лимфогенным или гематогенным путем. Клиника лимфом характеризуется лимфаденопатией, симптомами поражения того или иного органа, лихорадочно-интоксикационным синдромом. Диагностика основывается на клинико-рентгенологических данных, результатах исследования гемограммы, биоптата лимфоузлов и костного мозга. Противоопухолевое лечение включает курсы полихимиотерапии и лучевой терапии.
МКБ-10



Неходжкинские лимфомы (НХЛ, лимфосаркомы) - различные по морфологии, клиническим признакам и течению злокачественные лимфопролиферативные опухоли, отличные по своим характеристикам от лимфомы Ходжкина (лимфогранулематоза). В зависимости от места возникновения первичного очага гемобластозы делятся на лейкозы (опухолевые поражения костного мозга) и лимфомы (опухоли лимфоидной ткани с первичной внекостномозговой локализацией). На основании отличительных морфологических признаков лимфомы, в свою очередь, подразделяются на ходжкинские и неходжкинские; к числу последних в гематологии относят В- и Т-клеточные лимфомы. Неходжкинские лимфомы встречаются во всех возрастных группах, однако более половины случаев лимфосарком диагностируется у лиц старше 60 лет. Средний показатель заболеваемости среди мужчин составляет 2-7 случая, среди женщин - 1-5 случаев на 100 000 населения. В течение последних лет прослеживается тенденция к прогрессирующему увеличению заболеваемости.

Причины
Этиология лимфосарком достоверно неизвестна. Более того, причины лимфом различных гистологических типов и локализаций существенно варьируются. В настоящее время правильнее говорить о факторах риска, повышающих вероятность развития лимфомы, которые на данный момент хорошо изучены. Влияние одних этиофакторов выражено значительно, вклад других в этиологию лимфом весьма несущественен. К такого рода неблагоприятным предпосылкам относятся:
- Инфекции. Наибольшим цитопатогенным эффектом на лимфоидные клетки обладает вирус иммунодефицита человека (ВИЧ), гепатита С, Т-лимфотропный вирус 1 типа. Доказана связь инфицирования вирусом Эпштейна-Барр с развитием лимфомы Беркитта. Известно, что инфекция Helicobacter pylori, ассоциированная с язвенной болезнью желудка, может вызывать развитие лимфомы той же локализации.
- Дефекты иммунитета. Риск возникновения лимфом повышается при врожденных и приобретенных иммунодефицитах (СПИДе, синдроме Вискотта-Олдрича, Луи-Бар, Х-сцепленном лимфопролиферативном синдроме и др.). У пациентов, получающих иммуносупрессивную терапию по поводу трансплантации костного мозга или органов, вероятность развития НХЛ увеличивается в 30-50 раз.
- Сопутствующие заболевания. Повышенный риск заболеваемости НХЛ отмечается среди пациентов с ревматоидным артритом, красной волчанкой, что может быть объяснено как иммунными нарушениями, так и использованием иммуносупрессивных препаратов для лечения данных состояний. Лимфома щитовидной железы обычно развивается на фоне аутоиммунного тиреоидита.
- Токсическое воздействие. Прослеживается причинно-следственная связь между лимфосаркомами и предшествующим контактом с химическими канцерогенами (бензолом, инсектицидами, гербицидами), УФ-излучением, проведением лучевой терапии по поводу онкологического заболевания. Прямое цитопатическое действие оказывают цитостатические препараты, применяемые для химиотерапии.
Патогенез
Патологический лимфогенез инициируется тем или иным онкогенным событием, вызывающим нарушение нормального клеточного цикла. В этом могут быть задействованы два механизма - активация онкогенов либо подавление опухолевых супрессоров (антионкогенов). Опухолевый клон при НХЛ в 90% случаев формируется из В-лимфоцитов, крайне редко - из Т-лимфоцитов, NK- клеток или недифференцированных клеток.
Для различных типов лимфом характерны определенные хромосомные транслокации, которые приводят к подавлению апоптоза, утрате контроля над пролиферацией и дифференцировкой лимфоцитов на любом этапе. Это сопровождается появлением клона бластных клеток в лимфатических органах. Лимфоузлы (периферические, медиастинальные, мезентериальные и др.) увеличиваются в размерах и могут нарушать функцию близлежащих органов. При инфильтрации костного мозга развивается цитопения. Разрастание и метастазирование опухолевой массы сопровождается кахексией.
Классификация
Лимфосаркомы, первично развивающиеся в лимфоузлах называются нодальными, в других органах (небной и глоточных миндалинах, слюнных железах, желудке, селезенке, кишечнике, головном мозге, легких, коже, щитовидной железе и др.) - экстранодальными. По структуре опухолевой ткани НХЛ делятся на фолликулярные (нодулярные) и диффузные. По темпам прогрессирования лимфомы классифицируются на индолентные (с медленным, относительно благоприятным течением), агрессивные и высоко агрессивные (с бурным развитием и генерализацией). При отсутствии лечения больные с индолентными лимфомами живут в среднем 7 - 10 лет, с агрессивными - от нескольких месяцев до 1,5-2 лет.
Современная классификация насчитывает свыше 30 различных видов лимфосарком. Большая часть опухолей (85%) происходит из В-лимфоцитов (В-клеточные лимфомы), остальные из Т-лимфоцитов (Т-клеточные лимфомы). Внутри этих групп существуют различные подтипы неходжкинских лимфом. Группа В-клеточных опухолей включает:
- диффузную В-крупноклеточную лимфому - самый распространенный гистологический тип лимфосарком (31%). Характеризуется агрессивным ростом, несмотря на это почти в половине случаев поддается полному излечению.
- фолликулярную лимфому - ее частота составляет 22% от числа НХЛ. Течение индолентное, однако возможна трансформация в агрессивную диффузную лимфому. Прогноз 5-летней выживаемости - 60-70%.
- мелкоклеточную лимфоцитарную лимфомуи хронический лимфоцитарный лейкоз - близкие типы НХЛ, на долю которых приходится 7% от их числа. Течение медленное, но плохо поддающееся терапии. Прогноз вариабелен: в одних случаях лимфосаркома развивается в течение 10 лет, в других - на определенном этапе превращается в быстрорастущую лимфому.
- лимфому из мантийных клеток- в структуре НХЛ составляет 6%. Пятилетний рубеж выживаемости преодолевает лишь 20% больных.
- В-клеточные лимфомы из клеток маргинальной зоны - делятся на экстранодальные (могут развиваться в желудке, щитовидной, слюнных, молочных железах), нодальные (развиваются в лимфоузлах), селезеночную (с локализацией в селезенке). Отличаются медленным локальным ростом; на ранних стадиях хорошо поддаются излечению.
- В-клеточную медиастинальную лимфому - встречается редко (в 2% случаев), однако в отличие от других типов поражает преимущественно молодых женщин 30-40 лет. В связи с быстрым ростом вызывает компрессию органов средостения; излечивается в 50% случаев.
- макроглобулинемию Вальденстрема (лимфоплазмоцитарную лимфому) - диагностируется у 1% больных с НХЛ. Характеризуется гиперпродукцией IgM опухолевыми клетками, что приводит к повышению вязкости крови, сосудистым тромбозам, разрывам капилляров. Может иметь как относительно доброкачественное (с выживаемостью до 20 лет), так и скоротечное развитие (с гибелью пациента в течение 1-2 лет).
- волосатоклеточный лейкоз- очень редкий тип лимфомы, встречающийся у лиц пожилого возраста. Течение опухоли медленное, не всегда требующее лечения.
- лимфому Беркитта - на ее долю приходится около 2% НХЛ. В 90% случаев опухоль поражает молодых мужчин до 30 лет. Рост лимфомы Беркитта агрессивный; интенсивная химиотерапия позволяет добиться излечение половины больных.
- лимфому центральной нервной системы - первичное поражение ЦНС может затрагивать головной или спинной мозг. Чаще ассоциируется с ВИЧ-инфекцией. Пятилетняя выживаемость составляет 30%.
Неходжкинские лимфомы Т-клеточного происхождения представлены:
- Т-лимфобластной лимфомой или лейкозом из клеток-предшественников - встречается с частотой 2%. Различаются между собой количеством бластных клеток в костном мозге: при 25% - как лейкоз. Диагностируется преимущественно у молодых людей, средний возраст заболевших - 25 лет. Худший прогноз имеет Т-лимфобластный лейкоз, показатель излечения при котором не превышает 20%.
- периферическими Т-клеточными лимфомами, включающими кожную лимфому (синдром Сезари, грибовидный микоз), ангиоиммунобластную лимфому, экстранодальную лимфому из естественных киллеров, лимфому с энтеропатией, панникулитоподобную лимфому подкожной клетчатки, крупноклеточную анапластическую лимфому. Течение большей части Т-клеточных лимфом быстрое, а исход неблагоприятный.

Симптомы
Варианты клинических проявлений НХЛ сильно варьируются в зависимости от локализации первичного очага, распространенности опухолевого процесса, гистологического типа опухоли и пр. Все проявления лимфосарком укладываются в три синдрома: лимфаденопатии, лихорадки и интоксикации, экстранодального поражения. В большинстве случаев первым признаком НХЛ служит увеличение периферических лимфоузлов. Вначале они остаются эластичными и подвижными, позднее сливаются в обширные конгломераты. Одновременно могут поражаться лимфоузлы одной или многих областей. При образовании свищевых ходов необходимо исключить актиномикоз и туберкулез.
Такие неспецифические симптомы лимфосарком, как лихорадка без очевидных причин, ночная потливость, потеря веса, астения в большинстве случаев указывают на генерализованный характер заболевания. Среди экстранодальных поражений доминируют неходжкинские лимфомы кольца Пирогова-Вальдейера, ЖКТ, головного мозга, реже поражаются молочная железа, кости, паренхима легких и др. органы. Лимфома носоглотки при эндоскопическом исследовании имеет вид опухоли бледно-розового цвета с бугристыми контурами. Часто прорастает верхнечелюстную и решетчатую пазуху, орбиту, вызывая затруднение носового дыхания, ринофонию, снижение слуха, экзофтальм.
Первичная лимфосаркома яичка может иметь гладкую или бугристую поверхность, эластическую или каменистую плотность. В некоторых случаях развивается отек мошонки, изъязвление кожи над опухолью, увеличение пахово-подвздошных лимфоузлов. Лимфомы яичка предрасположены к ранней диссеминации с поражением второго яичка, ЦНС и др.
Лимфома молочной железы при пальпации определяется как четкий опухолевый узел или диффузное уплотнение груди; втяжение соска нехарактерно. При поражении желудка клиническая картина напоминает рак желудка, сопровождаясь болями, тошнотой, потерей аппетита, снижением веса. Абдоминальные лимфосаркомы могут проявлять себя частичной или полной кишечной непроходимостью, перитонитом, синдромом мальабсорбции, болями в животе, асцитом. Лимфома кожи проявляется зудом, узелками и уплотнением красновато-багрового цвета. Первичное поражение ЦНС более характерно для больных СПИДом - течение лимфомы данной локализации сопровождаются очаговой или менингеальной симптоматикой.
Осложнения
Наличие значительной опухолевой массы может вызывать сдавление органов с развитием жизнеугрожащих состояний. При поражении медиастинальных лимфоузлов развивается компрессия пищевода и трахеи, синдром сдавления ВПВ. Увеличенные внутрибрюшные и забрюшинные лимфатические узлы могут вызвать явления кишечной непроходимости, лимфостаза в нижней половине туловища, механической желтухи, компрессии мочеточника. Прорастание стенок желудка или кишечника опасно возникновением кровотечения (в случае аррозии сосудов) или перитонита (при выходе содержимого в брюшную полость). Иммуносупрессия обусловливает подверженность пациентов инфекционным заболеваниям, представляющим угрозу для жизни. Для лимфом высокой степени злокачественности характерно раннее лимфогенное и гематогенное метастазирование в головной и спинной мозг, печень, кости.
Вопросы диагностики неходжкинских лимфом находятся в компетенции онкогематологов. Клиническими критериями лимфосаркомы служат увеличение одной или нескольких групп лимфоузлов, явления интоксикации, экстранодальные поражения. Для подтверждения предполагаемого диагноза необходимо проведение морфологической верификации опухоли и инструментальной диагностики:
- Исследование клеточного субстрата опухоли. Выполняются диагностические операции: пункционная или эксцизионная биопсия лимфоузлов, лапароскопия, торакоскопия, аспирационная пункция костного мозга с последующими иммуногистохимическими, цитологическими, цитогенетическими и другими исследованиями диагностического материала. Кроме диагностики, установление структуры НХЛ важно для выбора тактики лечения и определения прогноза.
- Методы визуализации. Увеличение медиастинальных и внутрибрюшных лимфоузлов обнаруживается с помощью УЗИ средостения, рентгенографии и КТ грудной клетки, брюшной полости. В алгоритм обследования по показаниям входят УЗИ лимфатических узлов, печени, селезенки, молочных желез, щитовидной железы, органов мошонки, гастроскопия. С целью стадирования опухоли проводится МРТ внутренних органов; в выявлении метастазов информативны лимфосцинтиграфия, сцинтиграфия костей.
- Лабораторная диагностика. Направлена на оценку факторов риска и функции внутренних органов при лимфомах различных локализаций. В группе риска производится определение ВИЧ-антигена, анти-HCV. Изменение периферической крови (лимфоцитоз) характерно для лейкемизации. Во всех случаях исследуется биохимический комплекс, включающий печеночные ферменты, ЛДГ, мочевую кислоту, креатинин и др. показатели. Своеобразным онкомаркером НХЛ может служить b2-микроглобулин.
Дифференцировать неходжкинские лимфомы приходится с лимфогранулематозом, метастатическим раком, лимфаденитами, возникающими при туляремии, бруцеллезе, сифилисе, туберкулезе, токсоплазмозе, инфекционном мононуклеозе, гриппе, СКВ и др. При лимфомах конкретных локализаций проводятся консультации профильных специалистов: оториноларинголога, гастроэнтеролога, маммолога и т.д.

Лечение
Варианты лечения неходжкинских лимфом включают оперативный метод, лучевую терапию и химиотерапию. Выбор методики определяется морфологическим типом, распространенностью, локализацией опухоли, сохранностью и возрастом больного. В современной онкогематологии приняты протоколы лечения лимфосарком, базирующиеся на использовании:
- Химиотерапии. Наиболее часто лечение лимфом начинают с курса полихимиотерапии. Этот метод может являться самостоятельным или сочетаться с лучевой терапией. Комбинированная химиолучевая терапия позволяет достичь более длительных ремиссий. Лечение продолжается до достижения полной ремиссии, после чего необходимо проведение еще 2-3 консолидирующих курсов. Возможно включение в циклы лечения гормонотерапии.
- Хирургических вмешательств. Обычно применяется при изолированном поражении какого-либо органа, чаще - ЖКТ. По возможности операции носят радикальный характер - выполняются расширенные и комбинированные резекции. В запущенных случаях, при угрозе перфорации полых органов, кровотечения, непроходимости кишечника могут выполняться циторедуктивные вмешательства. Хирургическое лечение обязательно дополняется химиотерапией.
- Лучевой терапии. В качестве монотерапии лимфом применяется только при локализованных формах и низкой степени злокачественности опухоли. Кроме этого, облучение может быть использовано и в качестве паллиативного метода при невозможности проведения других вариантов лечения.
- Дополнительных схем лечения. Из альтернативных методов хорошо себя зарекомендовала иммунохимиотерапия с применением интерферона, моноклональных антител. С целью консолидации ремиссии применяется трансплантация аутологичного или аллогенного костного мозга и введение периферических стволовых клеток.
Прогноз при неходжкинских лимфомах различен, зависит, главным образом, от гистологического типа опухоли и стадии выявления. При местнораспространенных формах долгосрочная выживаемость в среднем составляет 50-60%, при генерализованных - всего 10-15%. Неблагоприятными прогностическими факторами служат возраст старше 60 лет, III-IV стадии онкопроцесса, вовлечение костного мозга, наличие нескольких экстранодальных очагов. Вместе с тем, современные протоколы ПХТ во многих случаях позволяют добиться долгосрочной ремиссии. Профилактика лимфом коррелирует с известными причинами: рекомендуется избегать инфицирования цитопатогенными вирусами, токсических воздействий, чрезмерной инсоляции. При наличии факторов риска необходимо проходить регулярное обследование.
2. Эпидемиология и биология неходжкинских лимфом/ Хансон К.П., Имянитов Е.Н.// Практическая онкология. - 2004 - Т.5, №3.
4. Современные подходы к терапии неходжкинских лимфом/ Поддубная И. В.// Русский медицинский журнал. - 2011. - №22.
Мантийноклеточная лимфома ( Лимфомой из клеток мантийной зоны )
Мантийноклеточная лимфома - это зрелая В-клеточная неходжкинская лимфома, которая возникает из мелких и средних клеток с неправильными контурами ядер. Основной причиной заболевания называют генную транслокацию CCND1. Клинические проявления включают малоболезненное увеличение лимфоузлов, гепатоспленомегалию, неспецифический интоксикационный синдром. Диагностика мантийноклеточной опухоли основана на результатах цитологического и иммуногистохимического анализа биоптатов. Лечение болезни предполагает интенсивные схемы химио- и иммунотерапии, трансплантацию костного мозга, симптоматическую терапию.



Диагноз «мантийноклеточная лимфома» (МКЛ), которую также называют лимфомой из клеток мантии, впервые появился в 1994 г. в «Пересмотренной Европейско-Американской классификации лимфоидных опухолей». Она составляет 3-10% от всех неходжкинских лимфом. Частота встречаемости заболевания варьирует от 0,5-0,7 случаев на 100 тыс. населения младше 65 лет до 3,9 случая в старшей возрастной группе. В России такой диагноз ежегодно обнаруживают примерно у 2500 пациентов. Чаще всего патологию выявляют у мужчин после 60 лет.

В 95% случаев развитие МКЛ связывают с транслокацией гена CCND1 в область конституционально гиперэкспресированных на В-лимфоцитах генов IgVH. Молекулярно-генетическое описание классического переноса - (11;14) (q13;q32), реже встречаются варианты t(2;11)(p11;q13) и t(11;22)(q13;q11). Оставшиеся 5% случаев заболевания вызваны перестройкой протоонкогена в гены легких цепей иммуноглобулинов.
Факторы риска
Значимую роль в развитии лимфопролиферативных процессов играют провоцирующие факторы. К наиболее известным из них относятся вирусные агенты: возбудитель гепатита С, вирус иммунодефицита человека, вирус Эпштейна-Барр. Вероятность мантийноклеточной лимфомы повышается среди пациентов с первичными иммунодефицитами и больных, которые длительное время получают иммуносупрессивную терапию в отделениях трансплантологии. Вклад экзогенных канцерогенов пока недостаточно изучен.
Основу заболевания составляет злокачественная трансформация нормальных В-лимфоцитов, которая возникает на фоне транслокации генов и гиперэкспрессии отдельных вариантов циклинов. Современные данные показывают, что повреждение гена CCND1 - не единственное онкогенное событие при МКЛ. В 80% случаев наблюдаются дополнительные цитогенетические поломки и усиление активности комплекса Cyclin D1-CDK4, который стимулирует переход клеток в фазу деления.
Вторым звеном патогенеза при мантийноклеточной лимфоме является усиление синтеза транскрипционного фактора SOX11. Он регулирует деление и рост злокачественных клеток, стимулирует ангиогенез, является прогностически неблагоприятным маркером. Экспрессия SOX11 важна для дифференциальной диагностики различных вариантов неходжкинских лимфом, когда не удается определить типичную для МКЛ транслокацию генов.

Изучение молекулярной структуры опухолей позволяет разделить МКЛ на классический и индолентный варианты. Классическая лимфома составляет 80-90% случаев, происходит из В-клеток прегерминального этапа дифференцировки. Индолентный тип имеет мутации генов IGHV и является SOX11-негативным, в отличие от предыдущего варианта. В практической онкогематологии широко применяется модифицированная классификация Ann Arbor, в которой выделяют 4 стадии:
- СтадияI. Характеризуется вовлечением лимфатических узлов одной зоны или единичным поражением экстралимфатической ткани.
- СтадияII. Диагностируется при патологии более двух групп лимфоузлов с одной стороны от диафрагмы, либо при сочетанном поражении одного экстралимфатического органа и соседних лимфатических узлов.
- СтадияIII. Проявляется вовлечением лимфоидной ткани по обе стороны от диафрагмы, в том числе с единичным или множественным поражением экстранодулярных образований.
- СтадияIV. Устанавливается при диссеминированных поражениях экстралимфатических органов, независимо от вовлечения в процесс лимфоузлов.
Большое значение для врача-онколога имеет оценка прогностического индекса мантийноклеточной лимфомы. Для расчета этого показателя учитывают возраст пациента, уровень лактатдегидрогеназы крови, число лейкоцитов и обще состояние здоровья. Низкий риск прогрессирования устанавливается при сумме 0-3 балла, промежуточный - 4-5 баллов, высокий - 6-11 баллов.
Симптомы мантийноклеточной лимфомы
Основным проявлением заболевания является увеличение лимфатических узлов в одной или нескольких зонах тела. Периферическая лимфаденопатия на начальных этапах болезни протекает бессимптомно. Узлы имеют плотноэластическую консистенцию и остаются подвижными, по мере прогрессирования мантийноклеточной лимфомы они сливаются в обширные конгломераты. Кожа над увеличенными лимфоузлами не изменена, болевой синдром встречается редко.
Вторым типичным симптомом МКЛ является интоксикация. Больные жалуются на повышение температуры тела, обильное потоотделение вечером и ночью, слабость и снижение работоспособности. Беспокоит кожный зуд, из-за чего на теле остаются множественные следы расчесов. Опухолевый процесс сопровождается резким снижением массы тела: многие пациенты худеют на 10 кг за 2-3 месяца. Вследствие увеличения печени возможна тяжесть и дискомфорт в правом подреберье.
Основной проблемой мантийноклеточной лимфомы считается ее рецидивирование, которое не всегда удается предупредить даже интенсивными схемами фармакотерапии. Увеличение глубоких лимфоузлов чревато компрессией трахеи, пищевода, кишечника и мочеточников. Сдавление органов вызывает дыхательную недостаточность, кишечную непроходимость, задержку мочи. Иммуносупрессия повышает риск бактериальных, вирусных и грибковых инфекций.
Пациенты с симптомами лимфопролиферативных заболеваний проходят обследование у врача-онкогематолога. При первичном осмотре обращают внимание на количество и размеры увеличенных лимфоузлов, наличие гепатоспленомегалии, антропометрические показатели и внешние признаки белково-энергетической недостаточности. Для постановки диагноза назначаются следующие методы исследования:
- УЗИ лимфатических узлов. С помощью сонографии обнаруживают увеличение периферических и внутрибрюшных лимфоузлов, изменение их структуры. Дополнительно проводится ультразвуковая визуализация печени и селезенки, чтобы определить линейные размеры и структуру паренхимы органов.
- Биопсия лимфоузлов. Инвазивная диагностика показана всем пациентам с подозрением на МКЛ перед назначением противоопухолевого лечения. Для исследования необходим образец ткани увеличенного лимфоидного образования или пораженного экстралимфатического органа.
- Компьютерная томография. Исследование шеи, грудной и брюшной полости рекомендовано для оценки размеров и степени распространения лимфаденопатии. По показаниям выполняется МРТ, ПЭТ-КТ, радиоизотопное сканирование с галлием.
- Гистологическое исследование. При мантийноклеточном типе лимфомы определяется зрелоклеточная опухоль с нодулярным, диффузным или смешанным характером роста. При осмотре под микроскопом клетки имеют ядра неправильной формы и ободок бледной цитоплазмы.
- Иммуногистохимический анализ. Для клеток МКЛ характерна фиксация поверхностных иммуноглобулинов M и D, которые позитивны по CD20, CD79a, CD5, CD43. Наблюдается положительное окрашивание на ядерный циклин D1. По результатам иммуногистохимии верифицируется морфологическая форма опухоли.
- Анализы крови. В гемограмме определяют повышение СОЭ, снижение числа эритроцитов и гемоглобина, умеренный тромбоцитоз. В биохимическом анализе крови особое внимание обращают на показатели ЛДГ, общего белка, электролитов, чтобы выявить синдром опухолевого лизиса и сопутствующие поражения внутренних органов. В коагулограмме наблюдается рост Д-димера.
Дифференциальная диагностика
Мантийноклеточную лимфому дифференцируют с более распространенными причинами лимфаденопатии:
- лимфогранулематозом;
- инфекционным мононуклеозом;
- специфическими инфекционными лимфаденитами при бруцеллезе, сифилисе, туберкулезе.
При локализации опухоли в области средостения необходимо исключить тимому. В рамках иммуногистохимического исследования проводится дифференциальная диагностика разных типов неходжкинских лимфом.

Лечение мантийноклеточной лимфомы
Консервативная терапия
Основу лечения заболевания составляет интенсивная схема иммунохимиотерапии с последующей консолидацией. Выбор терапевтической программы зависит от молекулярно-генетических особенностей опухоли, возраста и соматического статуса пациента, тяжести сопутствующих заболеваний. Учитывая агрессивное течение классической МКЛ, терапию рекомендовано начинать в максимально ранние сроки. При индолентной форме возможна выжидательная тактика.
Оптимальным вариантом признана высокодозная химиотерапия, которая проводится по общепринятым протоколам. Она включает один или несколько противоопухолевых препаратов с разными механизмами действия. У пациентов до 65 лет без значимых коморбидных состояний фармакотерапию дополняют трансплантацией аутологичных гемопоэтических стволовых клеток. ТГСК предшествует кондиционирование, которое требует сочетания лучевой терапии и химиотерапии.
Для облегчения состояния больных во время курса иммунохимиотерапии назначается симптоматическое лечение. Обязательно используют обезболивающую терапию, в том числе с применением опиоидных анальгетиков. Важную роль имеет профилактика тошноты и рвоты препаратами центрального действия. Проводится коррекция уровня форменных элементов крови, устраняются проявления нутритивного дефицита.
Экспериментальное лечение
Особое внимание уделяется терапии пациентов старше 65 лет, когда необходимо найти баланс между противоопухолевым действием препаратов и допустимыми побочными эффектами. Большой интерес представляют режимы «chemo-free», которые включают индукционный этап и поддерживающую терапию. Длительность протоколов не превышает 3 года. В клинических исследованиях схема «chemo-free» показывает общую 5-летнюю выживаемость на уровне 77%.
Стандартные схемы химиотерапии дополняются новыми иммунотерапевтическими препаратами. Хорошие перспективы имеют ингибиторы протеасомы 26S, которая взаимодействует с комплексом Cyclin D1-CDK4. В комплексном лечении применяются ингибиторы В-клеточного рецептора, которые угнетают пролиферацию опухолевых клеток. Для терапии рецидивирующей МКЛ используются препараты из группы ингибиторов mTOR-киназы.
Появление новых лекарственных средств позволяет снять «печать фатальности» с мантийноклеточной лимфомы. Однако общая 5-летняя выживаемость составляет не более 71%, выживаемость без прогрессирования - 45%. Более благоприятный прогноз для больных с индолентным вариантом патологии, который отличается невысокой опухолевой нагрузкой и низкой пролиферативной активностью (уровень ядерного белка Ki67 менее 10%). Меры профилактики МКЛ пока не разработаны.
2. Мантийноклеточная лимфома: история, современные принципы диагностики, лечение (обзор литературы)/ Г.С. Тумин// Клиническая онкогематология. - 2020. - №13.
3. Мантийноклеточная лимфома: программное лечение первичных больных в возрасте до 65 лет/ В.И. Воробьев, С.К. Кравченко, Э.Г. Гемджян, Ю.Ю. Лорие// Клиническая онкогематология. - 2013. - №3.
Лимфома Беркитта. Виды, симптомы, диагностика и лечение лимфомы Беркитта.

Лимфома Беркитта - это одна из форм неходжкинской лимфомы, при которой рак начинается в иммунных клетках. Лимфома Беркитта признана самой быстрорастущей опухолью у человека, и если вовремя не начать лечение, она быстро приводит к смертельному исходу. Но интенсивная химиотерапия более чем в половине случаев помогает существенно продлить жизнь пациентам с лимфомой Беркитта.
Лимфома Беркитта названа в честь британского хирурга Дениса Беркитта, который впервые диагностировал это заболевание в 1956 году среди африканских детей. В Африке лимфомой болеют дети, у которых также есть малярия и вирус Эпштейна-Барра, вызывающий инфекционный мононуклеоз. Вероятно, что малярия ослабляет реакцию иммунной системы на вирус Эпштейна-Барра, и это позволяет ему влиять на зараженные клетки, превращая их в раковые.
За пределами Африки лимфома Беркитта встречается редко. К появлению этого заболевания более склонны люди, инфицированные ВИЧ - вирусом иммунодефицита человека. По статистике, заболеваемость лимфомой Беркитта у ВИЧ-положительных людей в 1000 раз выше, чем у тех, кто не инфицирован.
Типы лимфомы Беркитта
В классификации Всемирной организации здравоохранения выделены три типа лимфомы Беркитта:
- Эндемическая (африканская лимфома), о которой мы рассказали выше;
- Спорадическая лимфома Беркитта. Эта форма лимфомы встречается во всем мире. По статистике, на долю спорадической лимфомы Беркитта приходится от 1 до 2% всех случаев лимфомы у взрослого населения.
- Лимфома, связанная с иммунодефицитом. Этот тип лимфомы Беркитта чаще всего встречается у людей с ВИЧ/СПИДом. Но может развиться и у людей с врожденными условиями, вызывающими иммунодефицит, а также у пациентов, перенесших пересадку органов и принимающих иммуносупрессивные препараты (подавляющие иммунную систему).
2. Симптомы лимфомы Беркитта
Симптомы лимфомы Беркитта зависят от ее типа. Эндемическая (африканская) лимфома обычно начинается с опухоли челюсти или других лицевых костей. Кроме того, она может влиять на желудочно-кишечный тракт, грудь и яичники, а также распространяться на центральную нервную систему, вызывая повреждение нервов, слабость и паралич.
Спорадическая и иммунодефицитная лимфомы Беркитта обычно начинаются в кишечнике и образуют большие опухоли в брюшной полости. Позже зачастую поражается печень, селезенка и костный мозг. Рост раковых клеток при лимфоме Беркитта может начаться и в яичниках, яичках или других органах, распространяясь на мозг и спинномозговую жидкость.
Помимо роста опухоли симптомами лимфомы Беркитта могут быть:
- Потеря аппетита;
- Потеря веса;
- Усталость;
- Потоотделение по ночам;
- Необъяснимое повышение температуры.
3. Диагностика лимфомы Беркитта
Поскольку лимфома Беркитта распространяется очень быстро, ранняя диагностика имеет решающее значение для выздоровления пациента.
При подозрении на лимфому Беркитта проводится биопсия увеличенных лимфатических узлов или других предполгагаемых очагов заболевания. Взятие образца ткани и его дальнейшее исследование под микроскопом помогут подтвердить или исключить диагноз лимофма Беркитта.
Дополнительными методами диагностики лимфомы могут быть:
- Компьютерная томография грудной клетки, живота и таза;
- Рентгенограмма грудной клетки;
- ПЭТ, или позитронно-эмиссионная томография;
- Биопсия костного мозга;
- Исследование спинномозговой жидкости;
- Анализы крови для оценки работы почек и печени;
- Тестирование на ВИЧ-инфекцию.
4. Лечение лимфомы Беркитта
Интенсивная внутривенная химиотерапия, которая обычно проводится в стационаре - самый эффективный метод лечения лимфомы Беркитта. Поскольку лимфома Беркитта может распространяться на жидкости, окружающие головной и спинной мозг, химиотерапевтические препараты могут вводиться непосредственно в спинномозговую жидкость. Этот метод лечения называется интратекальная химиотерапия.
Для лечения лимфомы Беркитта могут использоваться различные препараты. Например, циклофосфамид, цитарабин, доксорубицин, этопозид, метотрексат, винкристин и другие.
Интенсивная химиотерапия может быть как самостоятельным методом лечения лимфомы Беркитта, так и составной частью сложного лечения. Наравне с химиотерапией используются:
- Ритуксимаб - моноклональное антитело, которое прилипает к белкам раковых клеток и стимулирует иммунную систему атаковать раковые клетки;
- Трансплантация аутологичных стволовых клеток. Это стволовые клетки, которые ранее были взяты у пациента и сохранены в банке стволовых клеток;
- Лучевая терапия;
- Терапия стероидами.
Лимфома Беркитта - смертельное опасное заболевание, если его не лечить. У детей своевременная интенсивная химиотерапия обычно помогает вылечить лимфому и спрогнозировать долгосрочную выживаемость в 60-90% случаев. У взрослых пациентов результаты бывают очень разными, но в среднем своевременное лечение - это долгосрочная выживаемость в 70-80% случаев, что тоже немало.
Заболевания Первичное обследование- Анализы крови на онкомаркеры
- МРТ головы, позвоночника, органов малого таза, органов брюшной полости
- МСКТ органов грудной клетки
- МСКТ органов брюшной полости (виртуальная колоноскопия)
- Гастроскопия (возможность проведения под наркозом, биопсия)
- Колоноскопия (возможность проведения под наркозом, биопсия)
- Бронхоскопия (с биопсией)
- Сцинтиграфия (костей скелета, легких)
Если вы обнаружили у себя подобные симптомы, возможно, это сигнал заболевания, поэтому рекомендуем проконсультироваться с нашим специалистом.
Диагностика Наши цены- Консультация врача онколога, профессор - 10000 р.
- Онкомаркеры:
- ПСА (простатический специфический антиген) общий - 575 р.
- ПСА общий/ПСА своб.(отношение) - 1040 р.
- РЭА (раковый эмбриональный антиген) - 730 р.
- СА 15-3 - 780 р.
- СА 19-9 - 770 р.
- СА 125 - 740 р.
- UBC (антиген рака мочевого пузыря) - 1775 р.
- СА 72-4 - 1170 р.
- Cyfra 21-1 - 1220 р.
- NSE (нейрон-специфическая енолаза) - 1550 р.
- SCC (антиген плоскоклеточной карциномы) - 1550 р.
- НЕ 4 (секреторный белок эпидидимиса 4) - 1150 р.
- СА 242 - 900 р.
- Белок S 100 - 2475 р.
- CgA (хромогранин А) - 2490 р.
- МРТ (головы, позвоночника, органов малого таза. органов брюшной полости) один отдел на базе ЛПУ-партнера - от 6000 р.
- МСКТ органов грудной клетки на базе ЛПУ-партнера - от 6000 р.
- Гастроскопия (ЭГДС, эзофаго-гастро-дуоденоскопия) на базе ЛПУ-партнера без наркоза/с наркозом (во сне) - от 6000/10000 р.
- Колоноскопия на базе ЛПУ-партнера без наркоза/с наркозом (во сне) - от 12000/20000 р.
- ПЭТ-КТ на базе ЛПУ-партнера - от 35000 р.
- Сцинтиграфия костей скелета на базе ЛПУ-партнера - от 8000 р.
Мы стараемся оперативно обновлять данные по ценам, но, во избежание недоразумений, просьба уточнять цены в клинике.
Данный прайс-лист не является офертой. Медицинские услуги предоставляются на основании договора.
Лимфома Беркитта - новые методы диагностики и лечения
Лимфома Беркитта — принадлежит к группе неходжкинских лимфом. Заболевание характеризуется высокой степенью злокачественности, быстро прогрессирует. Если больному вовремя не оказать качественную медицинскую помощь, то летальный исход неизбежен.
Лимфома Беркитта: коротко о главном
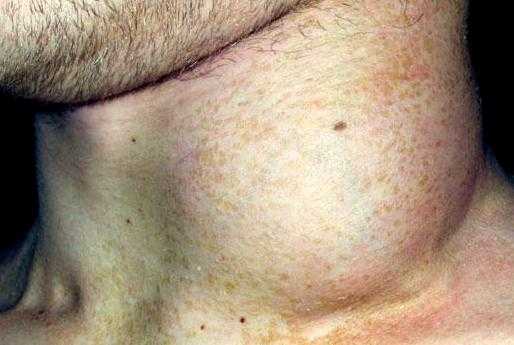
Среди злокачественных заболеваний крови особую группу составляют лимфомы - поражение лимфатической ткани. Их существует множество различных видов, среди которых лимфома Беркитта относится к наиболее злокачественным. Впервые это заболевание досконально изучено английским врачом Дэнисом Беркиттом, в честь которого и получило своё название.
Лимфома Беркитта встречается в любом возрасте, протекает очень тяжело, с образованием опухолевых очагов в органах, костях и полостях тела, имеет очень высокий процент летальности в странах с невысоким уровнем медицины. Более оптимистична ситуация в цивилизованных странах, где лечение лимфомы даёт хорошие результаты, в частности, лечение в Израиле , где специалисты применяют новейшие достижения в области онкогематологии.
Почему развивается лимфома Беркитта?
Как и при всех злокачественных заболеваниях, в основе развития лимфомы Беркитта лежат мутации в генах, отвечающих за рост и созревание лимфатических клеток Т-лимфоцитов. Начинается их бесконтрольное образование, деление, а процесс вызревания клеток отстаёт. В итоге образуется множество незрелых (бластных) форм лимфоцитов, которые не только не выполняют свою функцию, но и являются токсичными, злокачественными для организма.
Такие мутирующие гены могут передаваться по наследству, а также активизироваться под воздействием вирусных инфекций (вирус Эпштейна-Барр), тяжёлых интоксикаций. Лимфома часто развивается у ВИЧ-инфицированных и больных СПИДом, может возникнуть после проведенной интенсивной химиотерапии из-за резкого снижения иммунитета.
Вирус Эпштейн-Барр — что это?

Для начала отметим, что эндемическая африканская лимфома Беркитта вызывается вирусом Эпшейна-Барр в 95% случаев.
Вирус этот весьма популярен во всем мире и входит в «семейство» вирусов герпеса. Его практически невозможно уничтожить. Заразившись однажды, человек становится переносчиком вируса на все жизнь и может заразить других людей.
По статистике, во всем мире примерно 90% населения «носят» вирус Эпштейна-Барр. Заражаются им обычно в детском возрасте. Примерно в 50% случаев дети получают его от матери в период грудного вскармливания.
Чаще всего вирус передается через поцелуи. Связано это с тем, что в области слюнных желез сосредоточена большая часть вирусных частиц. Выделяются они вместе со слюной и вызывают распространенное заболевание — инфекционный мононуклеоз (болезнь поцелуев).
Вирус Эпштейна-Барр также может передаваться следующим образом:
- переливание крови,
- воздушно-капельный путь,
- пересадка костного мозга.
Формы лимфомы Беркитта
Различают 3 формы лимфомы Беркитта:

- Эндемическая - ее вспышки возникают в определённых регионах, чаще в африканских странах, где низкий уровень жизни, недостаток питания, ослабление организма, чаще болеют дети.
- Спорадическая - может возникнуть также как очаг в любом регионе, среди малообеспеченных слоёв населения.
- Иммунодефицитная - развивается у больных СПИДом, после тяжёлых инфекций, интоксикаций, облучения, принимающих иммуносупрессоры (больных волчанкой, язвенным колитом, ревматоидным полиартритом, а также у лиц с пересаженными донорскими органами).
Стадии лимфомы Беркитта
Выделяют 4 стадии развития лимфомы Беркитта.
Стадия 1. Онкологический процесс локализован в одной области лимфатических узлов. Данная стадия заболевания длится недолго. Оно быстро переходит на следующий этап своего развития.
Стадия 2. Опухоль распространяется на близлежащие лимфоузлы, которые расположены по одну сторону с уже пораженными лимфомой лимфатическими узлами относительно диафрагмы.
Стадия 3. Поражаются лимфатические узлы по другую сторону диафрагмы.
Стадия 4. Опухолевый процесс выходит за границы лимфатической системы и распространяется на внутренние органы.
Кроме того, в ходе диагностики заболевания принято разделять патологию на категорию А или В.
- Категория А — бессимптомное течение заболевания.
- Категория В — на фоне развития лимфоопухолевого процесса возникает истощение, усиливается потоотделение, повышается температура тела.
Симптомы лимфомы Беркитта
Лимфома Беркитта отличается тяжёлым клиническим течением, которое проявляется:
- высокой температурой тела,
- интоксикацией,
- тяжёлым общим состоянием,
- отёками,
- геморрагическим синдромом (множество кровоподтёков на теле, носовые кровотечения, кровоточивость дёсен),
- быстрой потерей веса,
- нарастанием общей слабости.

Местные симптомы проявляются:
- болями в суставах,
- позвоночнике,
- в грудной клетке,
- животе,
- кашлем,
- одышкой,
- тошнотой и рвотой,
- вздутием живота,
- могут развиться параличи конечностей,
- потеря зрения при развитии очага лимфомы в области глаза.
Как проводится диагностика лимфомы Беркитта
Главным критерием в диагностике лимфомы Беркитта является исследование лимфатических узлов, крови, костного мозга и выявление специфических изменённых лимфомных клеток. Обязательным является полное томографическое исследование организма — лимфатической и костной системы, внутренних органов с помощью современных методов. Для этого выполняют:
Современное лечение лимфомы Беркитта
Программа лечения лимфомы Беркитта в Израиле включает интенсивную противоопухолевую терапию, очистку организма от токсинов, патологических опухолевых клеток, нормализацию иммунитета, свёртывающей системы и функции всех органов. Назначают интенсивный курс полихимиотерапии из нескольких препаратов, иммунотерапию, радиотерапию - облучение опухолевых очагов. Из биопрепаратов хорошо зарекомендовали себя моноклональные антитела (ритуксимаб), применяются новые целевые таргетные препараты.
Для очистки крови в специализированных отделениях проводят процедуру экстракорпоральной гемосорбции (ЭГ) по специальной программе, при которой кровь перекачивается через специальные фильтры, и очищается от злокачественных лимфоцитарных клеток. Очень эффективной является трансплантация костного мозга или стволовых клеток плацентарной (пуповинной) крови.
Химиотерапия
В основе химиотерапии — цитостатические препараты. Дополнительно назначаются иммуномодуляторы. Их сочетание подбирается в индивидуальном порядке. Учитывается форма лимфомы и ее стадия. Чтобы получить максимальный результат, лекарства вводят внутривенно или в спинной мозг (интратекальное введение). Предпочтение отдается второму способу, так как лекарственные препараты сразу попадают в спинномозговую жидкость и обеспечивают больший терапевтический эффект. Химиотерапия включает несколько курсов и может занять от двух месяцев до двух лет.
Биологическая терапия, иммунотерапия

Современная программа лечения лимфом включает применение инновационных лекарств, в основе которых заложены моноклональные антитела. Под их воздействием злокачественные клетки приобретают чувствительность к влиянию иммунитета. При иммунотерапии активизируются защитные функции иммунной системы, и опухоль уничтожается естественным образом.
Лучевая терапия
Радиотерапия дает хорошие результаты в сочетании с химиотерапией. На новообразование воздействуют высокоэнергетическими лучами. При этом здоровые клетки не затрагиваются, а злокачественные разрушаются. Использование точной аппаратуры (новейших линейных ускорителей) позволяет с идеальной точностью направлять лучи на пораженные лимфомой области — лимфатические узлы и ткани, которые их коружают.
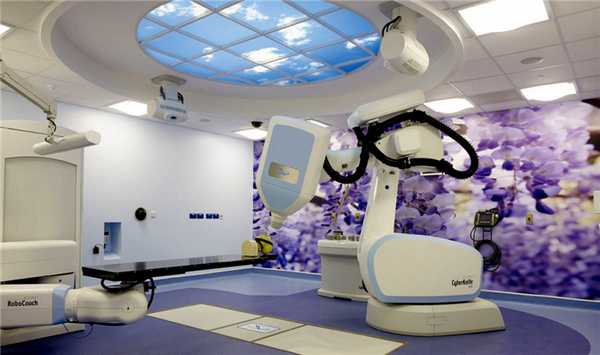
Трансплантация костного мозга
Если заболевание перешло на поздние стадии развития, нарушены процессы образования крови и образуются метастазы в отдаленные органы, врачи прибегают к радикальному методу лечения — пересадке костного мозга или стволовых клеток. После трансплантации восстанавливаются процессы кроветворения.
Хирургическая операция
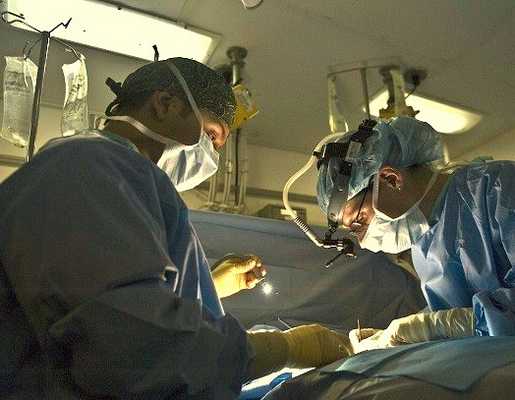
Оперативное лечение проводится лишь в случаях, когда опухолевый лимфоматозный очаг нарушает функцию органа и становится опасным. Обычно так происходит на поздней стадии лимфомы. В процессе операции хирург удаляет очаг поражения и небольшой участок прилегающей здоровой ткани.
Большой выбор современных препаратов в сочетании с другими методами, возможность индивидуального выбора оптимальной программы лечения лимфомы Беркитта в Израиле для каждого пациента даёт хорошие результаты. Длительных ремиссий заболевания израильским специалистам удаётся достичь у 80-90% пациентов.
Лимфома Беркитта у детей
Заболевание встречается как у детей, так и у взрослых. Но чаще всего от этого вида лимфомы страдают дети в возрасте от 3 до 7 лет. Нередки случаи диагностики болезни в подростковом возрасте. В 30% случаев выявляются локализации лимфомы в области, где тонкий кишечник переходит в толстый. При развитии болезни часто страдают яички, яичники , надпочечники, желудок, поджелудочная железа, челюсти, почки. Реже болезнь поражает слюнные, щитовидные и молочные железы .
Первичный очаг образуется в лимфоузлах, а затем переходит на орган, который они окружают.
Прогноз при лимфоме Беркитта

Если лечение правильно подобрано и вовремя начато, то врачи говорят о полном излечении с ремиссией больше пяти лет. Благоприятные прогнозы даются и в случае удачной трансплантации костного мозга.
На поздних стадиях прогнозы неблагоприятные, так как происходит поражение внутренних органов. В таком случае исход лечения будет зависеть от результатов сопроводительной терапии и восстановления иммунных функций пациента, особенно у детей. Основная задача врачей — не допустить возникновения вторичной инфекции, так как именно она чаще всего приводит к летальному исходу.
Стоимость лечения лимфомы Беркитта
Современные средства, применяемые при лечении лимфомы Беркитта за границей, являются дорогостоящими, да и сам курс лечения довольно продолжительный, и подбирается индивидуально в каждом конкретном случае. От этого и будет зависеть цена лечения лимфомы Беркитта. Но при аналогичных технологиях она будет различной в зависимости от страны и клиники. Лечение в Израиле всегда будет более доступным по цене, чем в западных странах.
Лимфома Беркитта — болезнь, лечение которой должно быть начато как можно скорее. Обращайтесь в нашу клинику и мы быстро подберем для Вас персональную программу эффективного лечения на основе передовых методик.
Читайте также:
- Семейный полипоз у детей. Аденокарциномы кишечника у ребенка
- От чего зимой слезятся глаза? Лечение слезотечения глаз
- Профилактика преренальной формы острой почечной недостаточности. Принципы профилактики преренальной формы опн.
- Бактериальный менингит: причины, диагностика, лечение, профилактика
- Влияние андрогенов на женский организм
