Hallux valgus - причины, симптомы, диагностика и лечение
Добавил пользователь Евгений Кузнецов Обновлено: 22.01.2026
Деформация большого пальца стопы наблюдается при Hallux valgus, подагре, артрозе I плюснефалангового сустава, ригидном первом пальце, прогрессирующей оссифицирующей дисплазии. В последнем случае имеет врожденный характер, в остальных вызывается изменением угла между плюсневой костью и основной фалангой, костными разрастаниями, отеком и воспалением. Причину патологии устанавливают по данным опроса, физикального обследования, рентгенографии, плантографии, лабораторных анализов. До уточнения диагноза иногда возможно применение анальгетиков и НПВС.
Почему возникает деформация большого пальца стопы
Hallux valgus
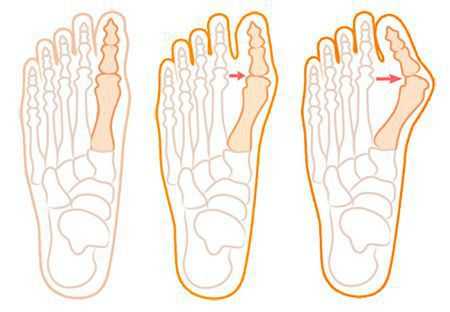
Вальгусное искривление - самая известная и самая широко распространенная причина деформации I пальца стопы. Обусловлена слабостью связок стопы, сочетается с поперечным плоскостопием. Чаще встречается у женщин среднего и старшего возраста. Большой палец отклоняется кнаружи, в результате между ним и I плюсневой костью образуется угол.
Со временем деформация нередко прогрессирует. Нарушения эстетики стопы усугубляются фиброзными разрастаниями, омозолелостями и сопутствующим артрозоартритом. Второй палец изгибается, становится молоткообразным, накладывается на первый. После длительного пребывания на ногах и в фазе обострения артрозоартрита деформация несколько усугубляется из-за отека мягких тканей.
Артроз 1 плюснефалангового сустава
Остеоартроз развивается после травм, на фоне других заболеваний или из-за анатомических особенностей стопы. Посттравматические артрозы могут диагностироваться в любом возрасте, другие разновидности заболевания чаще выявляются во второй половине жизни. Заметная деформация появляется при продолжительном течении, объясняется образованием остеофитов, сопутствующими фиброзными изменениями мягких тканей.
Ригидный большой палец
Возникает на фоне остеоартроза. Сопровождается нарастающим уменьшением подвижности в 1 плюснефаланговом суставе. На поздних стадиях движения качательные, пациенты испытывают затруднение при ходьбе в любой обуви. Причиной деформации большого пальца являются крупные костные разрастания и воспаление мягких тканей.

Подагра
Поражение сустава большого пальца характерно для подагры. На начальных стадиях деформация возникает в период подагрической атаки. В суставе неожиданно появляются острые, резкие, нестерпимые боли. Пораженная область опухает, кожа над ней становится горячей, ярко-красной. Через несколько дней все проявления исчезают, форма стопы восстанавливается.
В последующем приступы периодически повторяются. В межприступный период под кожей в основании большого пальца выявляются тофусы - безболезненные узелки размером до 2 см. Со временем у пациентов может развиваться вторичный деформирующий артроз, деформация в таких случаях становится постоянной.
Прогрессирующая оссифицирующая фибродисплазия
Отличительным признаком этого генетического заболевания является клинодактилия первых пальцев стопы. Пальцы укорочены, из-за вальгусного либо варусного искривления их ось не сов падает с осью стопы. Это редкая разновидность клинодактилии - обычно данная врожденная аномалия поражает мизинцы, а не большие пальцы. Выявление признака позволяет заподозрить фибродисплазию еще до появления других симптомов болезни.
Травмы
Временная деформация возникает при ушибах и переломах. Ушибы характеризуются умеренным отеком, быстро стихающими болями, сохранением функции конечности. Для переломов пальца типична выраженная отечность, синюшность, образование кровоподтеков. При переломах ногтевой фаланги возникают подногтевые гематомы. При повреждениях основной фаланги из-за значительного опухания большой палец напоминает сардельку.
При поражениях пястной кости зона максимального отека и боли локализуются в дистальной части стопы, опухание переходит на палец. Все переломы сопровождаются существенным нарушением функций стопы. Опора на внутреннюю часть ступни и перекат становятся невозможными. При смещении отломков деформация усугубляется укорочением или нарушением оси пальца.
Диагностика
Диагностические мероприятия при деформациях больших пальцев стоп проводят травматологи-ортопеды. При наличии показаний больных направляют на консультацию к ревматологам. План обследования состоит из следующих процедур:
- Опрос. Врач выясняет, когда появилась деформация, были ли другие симптомы, как развивалось заболевание. Изучает семейный и личный анамнез. Определяет факторы, которые могли способствовать развитию патологических изменений.
- Физикальное обследование. Специалист изучает внешний вид стопы, оценивает локальную температуру, подвижность суставов, состояние кожи и мягких тканей, выявляет отек и воспаление, проверяет пульсацию на артериях.
- Рентгенография. На снимках пальца и стопы видны переломы, вальгусное или варусное отклонение пальца. Визуализируются признаки артроза: сужение суставной щели, остеофиты, костные деформации, остеосклероз. При длительном течении подагры просматриваются проявления артрита: остеопороз, разрушение эпифизов.
- Плантография. Рекомендована для выявления и оценки тяжести плоскостопия, особенно - при наличии Hallux valgus. Дополнительно могут проводиться подография и подометрия.
- Лабораторные анализы. У больных подагрой в синовиальной жидкости определяются микрокристаллы уратов натрия, в биоптатах тофусов - кристаллы мочевой кислоты. При подозрении на прогрессирующую оссифицирующую фибродисплазию показан генетический анализ для обнаружения мутаций в гене ACVR1.

Лечение
Первая помощь
Пострадавшим с переломами необходимо обеспечить возвышенное положение стопы. Ногу следует зафиксировать с помощью шины, при переломе без смещения допускается наложение иммобилизующей мягкой повязки. Для уменьшения отека к стопе нужно приложить холод. Для снижения интенсивности болевого синдрома пациентам с травмами и приступом подагры можно дать анальгетик либо НПВС.
Консервативная терапия
При переломах производят репозицию, накладывают гипс. При подагре назначают специальную диету. Терапевтическая тактика при большинстве патологий включает следующие мероприятия:
- Охранительный режим. Пациентам рекомендуют ограничить стояние и ходьбу, использовать удобную обувь. При длительном пребывании на ногах нужно регулярно делать перерывы для разгрузки стоп.
- Ортопедические приспособления. Возможно применение ортопедических стелек, межпальцевых вкладышей, корригирующих шин и других изделий. Некоторым больным показано ношение ортопедической обуви.
- Медикаментозная терапия. Пациентам с интенсивными болями, признаками воспаления назначают НПВС общего и местного действия. Иногда в схему лечения добавляют хондропротекторы. Упорный болевой синдром, резистентный к другим методам лечения, устраняют путем внутрисуставных блокад с глюкокортикоидами.
- Немедикаментозные методики. Эффективны лечебная физкультура, массаж и самомассаж. В ряде случаев состояние больных улучшается после тейпирования.
- Физиотерапия. В число физиотерапевтических методов при деформациях стоп входят лекарственный электрофорез, УФО, лазеротерапия, ультразвук, магнитотерапия, ударно-волновая терапия.
Хирургическое лечение
Для лечения Hallux valgus разработано большое количество оперативных техник: Шеде, Мак-Брайда, шевронная остеотомия, Scarf-остеотомия и другие. Метод выбирается с учетом тяжести патологии, возраста пациента и других факторов. Кроме того, при деформациях первого пальца стопы выполняют следующие вмешательства:
- удаление остеофитов;
- артропластика;
- артродез;
- эндопротезирование.
В послеоперационном периоде назначают анальгетики и антибиотики, рекомендуют ношение обуви Барука. Восстановительные мероприятия осуществляют с первых дней после операции. В последующем советуют носить удобную обувь, использовать ортопедические стельки.
1. Поперечное плоскостопие, вальгусная деформация первого пальца стопы, молоткообразная деформация пальцев стопы/ Калашников С.А., Магомедов Х.М. - 2013.
2. Деформирующий остеоартроз или ригидный 1 палец стопы: клиника, диагностика и лечение (обзор литературы)/ Бобров Д.С. и др.// Кафедра травматологии и ортопедии - 2014 - №3.
Вальгусная деформация стопы
Вальгусная деформация стопы - это патология, сопровождающаяся уплощением стоп и их «заваливанием» кнутри. В области голеностопных суставов и стоп образуется вальгусное (Х-образное) искривление, пятка опирается на поверхность своим внутренним краем. В положении стоя при сведенных вместе выпрямленных ногах пятки располагаются на расстоянии 4 и более сантиметров друг от друга. Диагноз выставляется на основании осмотра, плантографии, рентгенографии и подометрии. Лечение на начальных стадиях консервативное, включает в себя физиотерапию и ношение ортопедической обуви. При выраженном искривлении выполняется хирургическая коррекция.
МКБ-10

Общие сведения
Вальгусная деформация стопы - искривление оси стопы, при котором средний отдел стопы опускается, пятка разворачивается кнаружи, ее внутренний край также опускается. При положении больного стоя со сведенными ногами видна Х-образная деформация в области голеностопных суставов и задних отделов стопы - при соприкасающихся внутренних лодыжках пятки расположены на значительном расстоянии друг от друга. Патология обычно возникает в раннем детском возрасте. У взрослых может развиваться вследствие усугубления плоскостопия, а также под воздействием различных травматических и нетравматических факторов.

Причины
Основной причиной формирования вальгусной деформации стопы, как правило, становится врожденная дисплазия соединительной ткани. В числе факторов риска - травмы (переломы костей стопы, разрывы и надрывы связок), остеопороз, эндокринные заболевания (диабет, болезни щитовидной железы) и избыточная нагрузка на стопы из-за лишнего веса. Вальгусные стопы также могут являться одним из проявлений нарушенной осанки.
В отдельных случаях (при врожденных аномалиях) деформация стопы выявляется сразу после рождения, но чаще возникает, когда ребенок начинает ходить и усугубляется из-за ношения неправильной обуви, недостаточной физической активности или неграмотно подобранных физических нагрузок. Развитие вальгусных стоп в старшем возрасте, как правило, происходит в период беременности или резкого набора веса на фоне уже существующего плоскостопия. При параличах и скелетной травме стопы вальгусная деформация может формироваться без ранее существовавшего плоскостопия.
Патанатомия
Эволюционно обусловленная форма стопы обеспечивает ее максимальную эффективность при опоре и движениях. Кости предплюсны, плюсны и пальцев удерживаются прочными связками, а вся «конструкция» в целом представляет собой подвижное, устойчивое к нагрузкам образование, обеспечивающее амортизацию при ходьбе и беге. Амортизация становится возможной, благодаря выпуклым сводам стопы: продольному и поперечному. Из-за наличия этих сводов вся основная нагрузка при опоре в норме распределяется между тремя точками: пятой плюсневой костью, пяточной костью и головкой первой плюсневой кости.
Врожденное или приобретенное нарушение формы, размера или функциональных способностей отдельных элементов (костей, мышц, связок) оказывает влияние все на остальные отделы стопы. Соотношение между анатомическими образованиями нарушается, происходит перераспределение нагрузки. В ряде случаев свод стопы уплощается, что ведет к дальнейшему усугублению патологических изменений. По мере прогрессирования плоскостопия кости плюсны, предплюсны и голени все больше смещаются по отношению друг к другу, формируется вальгусная деформация стопы.
Классификация
В зависимости от причины развития специалисты в области ортопедии и травматологии выделяют следующие виды вальгусных стоп:
- Статическая. Является одним из проявлений нарушений осанки.
- Структурная. Возникает при врожденной патологии - вертикальном расположении таранной кости.
- Компенсаторная. Формируется при укороченном ахилловом сухожилии, «скручивании» большеберцовой кости кнутри и косом расположении голеностопного сустава.
- Паралитическая. Является последствием перенесенного энцефалита или полиомиелита.
- Спастическая. Возникает при малоберцово-экстензорных мышечных спазмах.
- Гиперкоррекционная. Формируется при неправильном лечении косолапости.
- Рахитическая. Наблюдается при рахите.
- Травматическая. Развивается после переломов костей стопы, надрывов и разрывов связок. При перераспределении нагрузки и нарушении оси конечности может компенсаторно возникать после тяжелых травм вышележащих отделов (переломов голени, переломов бедра и повреждений коленного сустава).
С учетом тяжести выделяют три степени вальгусных стоп:
Симптомы вальгусной стопы
Пациента беспокоят боли после ходьбы или статической нагрузки, особенно выраженные при использовании неправильной обуви. Возможны также напряжение, боли в мышцах голени и нарушения походки. В тяжелых случаях болевой синдром становится практически постоянным. При внешнем осмотре выявляется ряд типичных изменений: больной опирается на пол не наружным краем стопы, а всей поверхностью, обнаруживается тыльное сгибание переднего отдела по отношению к заднему.
Ниже внутренней лодыжки определяется выпячивание, образовавшееся вследствие смещения головки таранной кости. В отдельных случаях под этим выпячиванием появляется еще одно - выстоящий рог ладьевидной кости. Передний отдел отведен по отношению к заднему. Продольная ось стопы искривлена. Пятка отклонена кнаружи и опирается на пол не срединной частью, а внутренним краем. Наружная лодыжка сглажена, внутренняя выступает.
В положении пациента стоя со сведенными вместе ногами пятки расположены на расстоянии друг от друга. Отвес, опущенный от средней части икроножной мышцы, располагается кнутри от пятки. При пальпации выявляются болезненные точки по внутреннему краю подошвенного апоневроза, под ладьевидной костью и чуть выше верхушки наружной лодыжки. Нередко также отмечается диффузная болезненность мышц голени, особенно выраженная по задней поверхности голени над пяткой (в нижней части икроножной мышцы), по внутренней поверхности голени и в области переднего гребня большеберцовой кости. Боли в мышцах обусловлены повышенной нагрузкой и постоянным напряжением из-за нарушения нормальной функции стопы.
Обычно патология возникает в детском возрасте. При отсутствии лечения или недостаточном лечении деформация сохраняется в течение всей жизни, однако, до возникновения функциональных нарушений больные не обращаются к врачам. Рецидив может развиться в любом возрасте. У подростков и молодых людей, наряду с появлением болей, возможно усугубление вальгусной деформации.
У пациентов зрелого и пожилого возраста морфологические изменения, как правило, не усугубляются, отмечается преобладание функциональных расстройств. Болевой синдром при вальгусной деформации стопы во взрослом возрасте чаще появляется на фоне повышенных нагрузок и изменения общего состояния организма: на последних месяцах беременности, при быстром наборе веса, в климактерическом периоде, а также после длительной гиподинамии, обусловленной изменениями условий жизни или приковывающими к постели тяжелыми заболеваниями.
Диагноз вальгусная деформация стопы выставляется на основании внешних признаков и данных инструментальных исследований. При внешнем осмотре врач обращает внимание на уплощение сводов стопы, выпячивание внутренней и сглаживание наружной лодыжки, а также отклонение пятки кнаружи. Для подтверждения диагноза и определения степени деформации выполняется плантография, рентгенография стоп и подометрия.
На рентгенограммах выявляется уменьшение высоты свода стопы, нарушение взаиморасположения переднего, среднего и заднего отделов стопы, а также отдельных костей в суставах предплюсны. Подометрия используется для оценки распределения нагрузки на стопу. Компьютерная плантография применяется для расчета углов, параметров и индексов, позволяющих определить наличие и тип плоскостопия.
Больных со спастической и паралитической деформацией направляют на консультацию к неврологу или нейрохирургу. При подозрении на болезни эндокринной системы назначают консультацию эндокринолога. При подозрении на остеопороз необходима денситометрия, двойная рентгенографическая абсорбциометрия или фотонная абсорбциометрия. Если причиной остеопороза является климактерический синдром, пациентке показана консультация гинеколога.
Лечение вальгусной деформации стопы
Лечение осуществляется травматологами-ортопедами. При вальгусной деформации стопы у детей эффективна консервативная терапия, включающая в себя ношение ортопедической обуви, массаж, озокерит, парафин, лечебные грязи, магнитотерапию, диадинамотерапию, электрофорез и ЛФК. Хирургические вмешательства требуются редко и, как правило, проводятся при врожденном вертикальном расположении таранной кости или укорочении ахиллова сухожилия.
Кроме того, при вертикальном таране применяется комбинированная методика Доббса: вначале стопу выводят в правильное положение, используя этапные гипсовые повязки, а затем фиксируют таранно-ладьевидный сустав при помощи спицы Киршнера и выполняют полную чрезкожную ахиллотомию. Потом накладывают гипс на 8 недель, в последующем назначают ношение брейсов, а затем - ортопедической обуви.
Возможности консервативного лечения взрослых пациентов ограничены, при выраженной вальгусной стопе требуется оперативное вмешательство. В зависимости от типа и степени плоскостопия могут быть проведены резекция таранно-пяточного сустава, артродез таранно-пяточного сустава, пересадка сухожилия длинной малоберцовой мышцы и другие артропластические операции.
1. Врожденные и приобретенные деформации у детей и подростков/ Кононов М.П., Лапшин Ю.А., Клычкова И.Ю., Дрожжина Л.А.
2. Современные подходы к лечению плоско-вальгусной деформации стоп у детей и подростков/ Кожевников О.В., Косов И.С., Иванов А.В., Болотов А.В.// Кубанский научный медицинский вестник - 2010 - №6
3. Особенности диагностики и лечения статических, паралитических и ятрогенных деформаций суставов стопы/ Ежов М. Ю., Баталов О.А., Ежов Ю.И.// Казанский медицинский журнал - 2012 - Т.93, №5
Hallux valgus ( Вальгусная деформация первого пальца стопы )
Hallux valgus - это заболевание, при котором первый палец стопы деформируется на уровне плюснефалангового сустава и отклоняется кнаружи. Патология сопровождается прогрессирующим артрозоартритом первого плюснефалангового сустава. Болезнь развивается постепенно и обычно усугубляется с возрастом. Проявляется болями при ходьбе, возможны ночные боли. При выраженной деформации возникает ограничение движений в I плюснефаланговом суставе. Диагноз выставляется на основании клинических признаков и данных рентгенографии. Лечение на ранних стадиях консервативное, симптоматическое. При значительной деформации выполняется хирургическая коррекция.


Hallux valgus - вальгусная деформация первого пальца стопы в плюснефаланговом суставе. Вследствие деформации палец отклоняется кнаружи под углом к остальным. Заболевание широко распространено в травматологии и ортопедии, выявляется у женщин в 10 раз чаще, чем у мужчин. Предполагается, что причиной такой разницы является слабость связочного аппарата у представительниц слабого пола, а также ношение неудобной узкой обуви на высоких каблуках. Патология широко распространена, диагностируется у лиц всех возрастов.

Основной причиной развития Hallux valgus обычно является недостаточность соединительной ткани, которая может проявляться поперечным плоскостопием, чрезмерной подвижностью суставов, варикозной болезнью, повышенной растяжимостью связок, фасций и кожи. Выявляется наследственная предрасположенность - как правило, у ближайших родственников больных (мам или бабушек) также есть данная деформация.
Остальные факторы: высокие каблуки, хождение в неудобной узкой, тесной или короткой обуви - вторичны и лишь способствуют формированию Hallux valgus. Вторая группа причин развития патологии - врожденные деформации стоп, травмы и некоторые другие патологии. В частности, в эту группу входит ряд заболеваний, при которых наблюдается нарушение нервной регуляции мышц голени и стопы (например, полиомиелит).
Патогенез
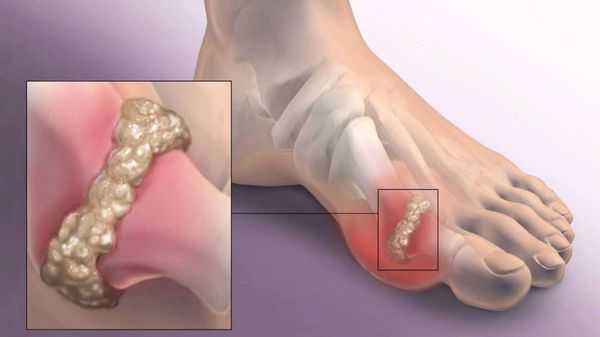
Наряду со слабостью связок определенную роль в развитии Hallux valgus играет неравномерное натяжение мышц, приводящих и отводящих I палец, а также генетическая склонность к образованию экзостоза по внутренней поверхности головки I плюсневой кости. При формировании деформации неравновесие в натяжении мышц еще больше усугубляется, плюснефаланговый сустав становится нестабильным.
Внутренняя поверхность сустава постоянно раздражается при контакте с обувью, в результате чего смещение головки I плюсневой кости дополняется образованием костного нароста, что еще больше усугубляет деформацию. Из-за изменения формы стопы происходит перераспределение нагрузки - область головок III и II плюсневых костей постоянно перенагружается во время ходьбы. Это приводит к возникновению болей и формированию артроза не только в области I, но и в области II и III плюснефаланговых суставов.
Степень выраженности патологии определяют с учетом двух величин: угла между II и I плюсневыми костями (Intermetatarsal angle) и угла, под которым I палец отклонен по отношению к I плюсневой кости (Hallux valgus angle). Степени Hallux valgus:
- 1 степень - угол между плюсневыми костями менее 12 градусов, угол отклонения I пальца менее 25 градусов.
- 2 степень - величина угла колеблется от 12 до 18 градусов, I палец отклоняется более чем на 25 градусов.
- 3 степень - угол между костями плюсны составляет более 18 градусов, угол отклонения первого пальца достигает более 35 градусов.
Симптомы Hallux valgus
Пациенты жалуются на боль в области I плюснефалангового сустава. Боль усиливается после продолжительной ходьбы или длительного пребывания на ногах и уменьшается в покое. Возможны ночные боли, особенно после значительной нагрузки на стопу. Болевой синдром может значительно различаться как по характеру, так и по силе - от ощущения дискомфорта (обычно на ранних стадиях) до резкой жгучей или постоянной ноющей боли.
Выраженность болей не всегда четко коррелирует с тяжестью артроза и величиной деформации, хотя при значительном смещении головки I плюсневой кости симптоматика обычно более яркая. По мере развития деформации стопа все больше теряет нормальную форму, расширяется и уплощается, I палец «ложится» на II, нередко возникают сопутствующие деформации II пальца (молоткообразный палец).
Все перечисленное в сочетании с «шишкой» в проекции I плюснефалангового сустава существенно влияет на внешний вид стопы. Поэтому, наряду с болью, причиной обращения пациентов с Hallux valgus к ортопедам зачастую становится косметический дефект и проблемы при подборе обуви. Особенно часто подобные жалобы предъявляют молодые женщины.
Диагноз Hallux valgus выставляется травматологом-ортопедом. При установлении диагноза и определении степени выраженности патологии специалист ориентируется на данные внешнего осмотра и результаты визуализационных методик. Применяются следующие методы исследования:
- Внешний осмотр. Стопа распластана. Выявляется видимая деформация и незначительная или умеренная гиперемия в проекции I плюснефалангового сустава. Первый палец отклонен кнаружи под углом к остальным. Пальпация безболезненна или нерезко болезненна, по внутренней поверхности I плюснефалангового сустава определяется костный экзостоз и уплотнение кожи. Движения обычно ограничены, при максимальном разгибании I пальца может возникать боль.
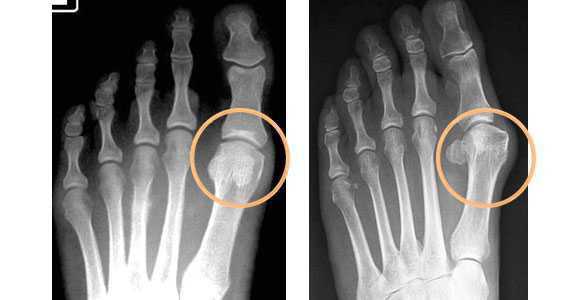
- Рентгенография стопы. Является основным диагностическим методом при Hallux valgus. Рентгенолог производит специальные измерения, на основании которых определяет степень патологии. Наряду со степенью деформации при изучении рентгеновских снимков оценивают выраженность артрозных изменений. О наличии артроза свидетельствует сужение суставной щели, деформация суставной площадки, краевые разрастания и остеосклероз субхондральной зоны.
- Томография. Применяется в отдельных случаях. При необходимости детализировать перечисленные изменения пациента направляют на КТ стопы. По показаниям назначают МРТ стопы для исследования мягких тканей.

Рентгенография стопы. Вальгусная девиация первого пальца стопы, с увеличением угла отклонения 1-го пальца и угла между осями 1-й и 2-й плюсневых костей.
Лечение Hallux valgus
Заболевание невозможно устранить без операции. Тем не менее, на ранних стадиях болезни у молодых пациентов, а также при любых степенях деформации в старческом или пожилом возрасте рекомендуется консервативное лечение. Основными целями являются устранение болевого синдрома и предотвращение прогрессирования болезни. Лечение осуществляется в условиях амбулаторного приема. При болях используют противоспалительные и согревающие мази. В период ремиссии применяют:
- индуктотермию;
- озокерит;
- фонофорез с гидрокортизоном;
- электрофорез с новокаином или тримекаином.
При наличии признаков воспаления больного направляют на УВЧ или магнитотерапию. Пациентам советуют снизить вес (при излишней массе тела). Следует оптимизировать нагрузку: выполнять комплекс упражнений для укрепления связок и мышц стопы, по возможности исключить длительное стояние и ходьбу. Необходимо использовать специальную ортопедическую обувь применять вкладыши, чтобы устранить чрезмерное давление на область I плюснефалангового сустава и предотвратить дальнейшее вальгусное отклонение I пальца.
Хирургическое лечение Hallux valgus
При неэффективности консервативной терапии показано оперативное лечение, проводимое в условиях стационара. Существует около 300 вариантов операций при Hallux valgus. Все методики можно разделить на 3 группы:
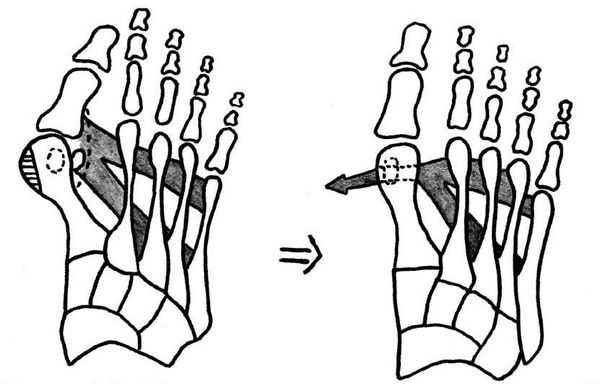
- На мягких тканях. Эффективны только при I степени деформации. Возможно использование методики Сильвера, при которой отсекается сухожилие приводящей мышцы I пальца, или операции Мак-Брайда, при которой это сухожилие перемещается. Цель лечения - восстановить равномерность тяги приводящей и отводящей мышц.
- На костных и мягкотканных структурах. Нередко перечисленные хирургические операции выполняются в сочетании с иссечением костного нароста и подкожной слизистой сумки в области I плюснефалангового сустава (операция Шеде).
- На костях. При лечении II и III степени Hallux valgus выбор делается между двумя методами: шевронной и Scarf остеотомией. При шевронной остеотомии удаляют небольшой V-образный фрагмент в дистальной части I плюсневой кости. При Scarf остеотомии выполняют Z-образный разрез (распил) практически на всем протяжении I плюсневой кости, а затем «сдвигают» фрагменты с тем, чтобы устранить угол между I и остальными плюсневыми костями. Отломки фиксируют винтами.
Реабилитация
В послеоперационном периоде больному сразу разрешают дозированно нагружать ногу в специальном ортезе, который обязателен для ношения в течение 6 недель. В этот период рекомендуют чаще держать ногу в возвышенном положении и избегать перегрузок. В последующем следует носить широкую обувь, выполнять специальный комплекс ЛФК и проводить самомассаж свода стопы с использованием теннисного мяча.
Прогноз
Прогноз определяется стадией заболевания. При незначительной деформации и отсутствии выраженных артрозных изменений консервативная терапия и соблюдение врачебных рекомендаций позволяют устранить болевой синдром, существенно замедлить развитие болезни. На поздних стадиях перечисленные меры неэффективны, однако операция обеспечивает хороший функциональный и косметический результат. При несоблюдении рекомендаций врача в отдаленном периоде после вмешательства возможны рецидивы.
Профилактика
Профилактические меры включают подбор удобной обуви, сокращение периодов стояния и длительной ходьбы. Людям, имеющим предрасположенность к данному заболеванию (выявленное поперечное плоскостопие, наличие Hallux valgus у ближайших родствеников) следует использовать ортопедические стельки, отказаться от обуви на высоком каблуке, выполнять специальные комплексы упражнений.
Вальгусная деформация стопы - симптомы и лечение
Что такое вальгусная деформация стопы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Саковича Никиты Валерьевича, ортопеда со стажем в 9 лет.
Над статьей доктора Саковича Никиты Валерьевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Вальгусная деформация стопы — комплексное заболевание, которое проявляется поперечным и продольным плоскостопием, искривлением первого пальца, образованием костной «шишки» и нарушением собственного мышечно-связочного баланса. [2] [6] [13]
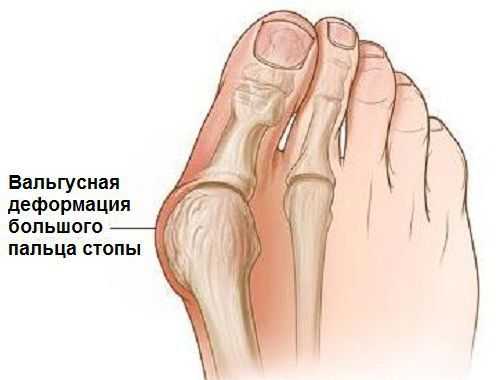
Заболевание сопровождается уплощением стоп и их «заваливанием» на внутреннюю часть.
Согласно статистическим данным, среди многочисленных ортопедических заболеваний стоп ведущее место занимает поперечно-распластанная деформация ее переднего отдела, сопровождающаяся вальгусным (наружным) отклонением І пальца. Впервые патология была описана более 200 лет назад и по сей день составляет около 80% всех вариантов деформаций стоп. В большей степени данная патология касается женщин — около 98%. [3] [8]
В повседневной жизни люди называют это заболевание по разному — галюкс, халюкс, шишка на пальце, искривление первого пальца и т. д. Как ни назови, а суть не меняется: первый палец отклоняется в сторону второго, и происходит деформация в плюснефаланговом суставе (та самая «шишка»). Помимо эстетической составляющей, заболевание причиняет человеку неприятные ощущения и неудобства при ходьбе.
Выделяют множество причин, приводящих к искривлению стопы, но они редко встречаются изолированно:
- плоскостопие: поперечное, продольное, комбинированное; врожденное и приобретенное;
- остеопороз: низкое содержание кальция в костях, что приводит к потере жесткости и изменению формы. Причиной могут быть гормональные сбои и наследственная предрасположенность; [10]
- лишний вес: у стопы есть предельный потенциал давления, который она может выдержать, не деформируясь. При снижении сопротивляемости или увеличении веса связки и мышцы не выдерживают и перерастягиваются;
- генетическая предрасположенность: гиперэластичность стопы может быть врожденной. [15] При этом мышечно-связочный аппарат слабый, и вероятность развития плоскостопия увеличивается;
- ходьба в неправильной обуви. Нежелательно постоянно носить узкую обувь и на высоких каблуках, так как нагрузка на стопу распределяется неправильно - почти весь вес приходится на передний отдел, а именно на плюснефаланговый сустав первого пальца; [13][17]
- эндокринные нарушения: резкие изменения гормонального фона во время беременности, при климаксе и даже просто ежемесячные его колебания, обусловленные менструальным циклом, могут стать причиной ослабления связок; [9]
- травмы стопы: удар или падение тяжелого предмета на ногу могут быть причиной перелома или ушиба, которые провоцируют начало деформации.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вальгусной деформации стопы
На начальных стадиях появляется утомляемость во время ходьбы, «натоптыши» на стопе и «омозолелость» с внутренней стороны первого плюснефалангового сустава. [13] Появляется боль в суставах, большой палец отклоняется в сторону, появляется «шишка» с внутренней стороны. Вместе с первым пальцем деформируются и остальные, становятся молоткообразными.
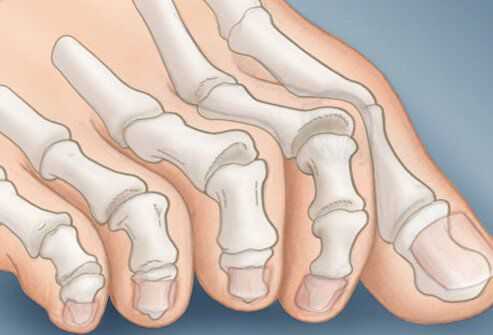
Боль усиливается, прежняя обувь становится узкой, и подобрать удобные туфли практически невозможно. Мозоль и утолщенные мягкие ткани становятся болезненными и воспаляются. Формируется бурсит, который может стать хроническим.

Задний отдел стопы тоже искривляется, что выглядит, как необычная косолапость. [11] [15] Боль усиливается и начинает появляться в подтаранном и голеностопном суставе. При отсутствии лечения перегружаются колени, тазобедренные суставы и позвоночник. [2] [7] Иногда происходит врастание ногтя первого пальца, что создает дискомфорт при ходьбе.
Вначале больных обычно беспокоит лишь косметический дефект — отклонение первого пальца и костный нарост с внутренней стороны сустава. Это особенно заметно при ношении открытой обуви, посещении пляжа или бассейна. Именно это заставляет многих женщин прийти к травматологу-ортопеду.
Патогенез вальгусной деформации стопы
В результате ослабления мышечно-связочного аппарата стопы и неправильной нагрузки происходит изменение точек опоры и уплощение поперечного и продольного сводов.
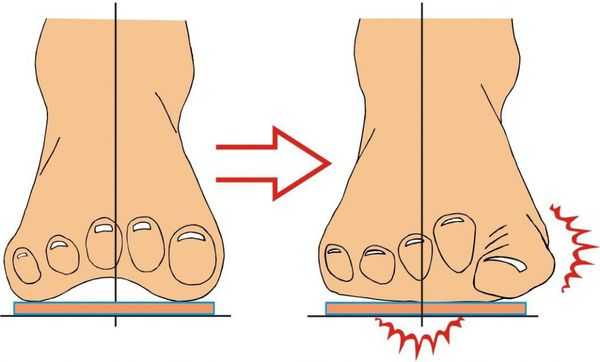
Нагрузка и опора переходит на все плюснефаланговые суставы, что приводит к веерообразному расхождению костей переднего отдела стопы. [4] [15] Происходит дисбаланс мышечной силы, которая держит первый палец ровно, в результате он отклоняется, и искривление прогрессирует.
Значимым смещением костей первого пальца кнаружи считается смещение более чем на 10 градусов. Параллельно изменения происходят в капсульно-связочном аппарате — растяжение наружных отделов, смещение сесамовидного гамака. [6] [13]
Еще поперечное распластывание способствует развитию метатарзалгии — болей в области II-IV плюсневых костей из-за избыточной нагрузки, так как в норме в переднем отделе основная опора приходится на головки I и V. [5] [8]
Помимо метатарзалгии формируются молоткообразные второй, третий и даже четвертый пальцы из-за повышенного натяжения сухожилий сгибателей и разгибателей. Это приводит к вывихам и контрактурам в соответствующих суставах. [12]
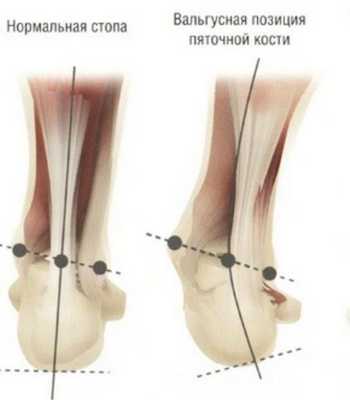
Деформация (опускание) среднего отдела стопы происходит при ослаблении связочного аппарата Шопарова сустава. [10] Данная патология встречается нечасто и обычно является следствием травм.
Задний отдел также подвергается изменению: он искривляется в области пяточной кости — происходит ее пронация (внутреннее вращение), при увеличении которой диагностируется подвывих в подтаранном суставе.
Классификация и стадии развития вальгусной деформации стопы
В зависимости от отдела деформации стопы — переднего или заднего, выделяют разные стадии заболеваний. Для определения стадии необходима рентгенограмма в двух проекциях и осмотр травматолога-ортопеда.
В деформации первого пальца выделяют три стадии на основании углов отклонения:
При уплощении продольного свода стопа соприкасается с полом всей поверхностью подошвы. [16] Немного увеличивается длина ступни, так как свод исчезает. В этом процессе выделяют три стадии:
- При первой степени человек, как правило, не чувствует дискомфорта или болей. Однако ноги быстрее устают, длительные нагрузки переносятся уже не так легко. Рентгенографически угол свода 130-140 градусов, а высота 25 мм. [2][14]
- Вторая степень диагностируется увеличением угла до 141-155 градусов и опущением свода от 17 до 25 мм. Появляются боли, усиливающиеся при нагрузке. Прежняя обувь становится тесной.
- Третья степень — стопа совсем уплощается, ее угол свода возрастает более 155 градусов, а высота опускается ниже 17 мм. Постоянные боли в мышцах ног, суставах, спине. [7] Развиваются различные осложнения, привычную обувь невозможно носить, а передвигаться на дальние расстояния невозможно.
При уплощении поперечного свода распластывание характеризуется расхождением пальцев и увеличением ширины стопы. [13] Поэтому определение степени тяжести плоскостопия происходит путем измерения угла между 1 и 2 плюсневыми костями:
- первая стадия: расхождение не более 10-12 градусов;
- при второй степени этот угол увеличивается до 15 градусов;
- третья степень характеризуется расхождением до 19 градусов.
Осложнения вальгусной деформации стопы
Наиболее частым осложнением является воспаление синовиальных сумок (бурс). [12] Проявляется гиперемией, отечностью, болями, которые усиливаются при механическом воздействии.
Другим частым осложнением является формирование артроза первого плюснефалангового сустава — разрушение хряща, появление костных экзостозов (разрастаний), уменьшение подвижности и начало болей.
Если обобщить остальные нарушения, то это поражение суставов стопы, и в целом нарушение походки. При запущенных случаях страдают коленные, тазобедренные суставы и позвоночник, что проявляется артрозом и их деформацией. [9] [12]
Распространенным осложнением является «пяточная шпора», которая возникает из-за перерастяжения плантарной фасции. [10] Пациенты страдают при этом резкой болью при ходьбе в области пятки. Иногда возникает ахилобурсит - воспаление в области ахилового сухожилия. Итак, несвоевременное лечение приводит комплекс осложнений, которые требуют дополнительного лечения.
Диагностика вальгусной деформации стопы
Для назначения адекватного лечения и в целях предотвращения прогрессирования болезни необходимо проведение полного обследование пациента, чтобы выявить причины возникновения деформации и определить стадии процесса.
Основные методы диагностики:
- очная консультация ортопеда-травматолога;
- рентгенография стоп в 3-х проекциях — в целях определения стадии заболевания, а также выявления сопутствующих патологий, к которым относятся артроз, подвывих и вывих суставов. Исследование необходимо делать под нагрузкой, так как результат искривления углов может отличаться на 20%. По рентгеновскому снимку проводят все расчеты, необходимые для определения тактики лечения.
- плантография — для определения плоскостопия (отпечатки стоп);
- подоскопия — осмотр подошвенной части стопы в положении стоя;
- при необходимости исключения других заболеваний может быть назначено КТ или МРТ;
- УЗИ необходимо для исследования сосудов при подозрении на нарушение кровообращения.
После обследования необходима дифференциальная диагностика для исключения заболеваний с похожими симптомами (артрит, подагра, деформирующий остеоартроз). Для этого назначаются лабораторные исследования: факторы воспаления, специфические маркеры и общеклинические исследования. [13]
За последние сто лет хирургия стопы не только не утратила своей актуальности, но и делает постоянные шаги вперед, с появлением более совершенных инструментов и фиксаторов. На данный момент разработано более 400 видов операций и их модификаций с целью коррекции деформации различных отделов стопы. [5] [16]
При начальных изменениях можно обойтись малотравматичной операцией — МакБрайда, метод Сильвера, метод Р.Р. Вредена. [13] При этом кость не распиливается, а меняется место прикрепления сухожилия приводящей мышцы большого пальца. Период восстановления минимальный и составляет 2-3 недели.
Если диагностируется II и III степень, то выполняется более травматичная операция — остеотомия (перепиливание кости) с выставлением правильного угла и фиксацией винтами либо спицами. [12] [15] Существует множество методик коррекции первого пальца:
• Дистальные (применяются, если угол между 1 и 2 плюсневыми костями не более 14°): операция Шеде — удаление экзостоза («шишки»), подголовчатая клиновидная остеотомия по J. Reverdin, операция T.R. Allen, операция D.W. Austin (шевронная остеотомия);
• Диафизарные (применяется, если угол между 1 и 2 плюсневыми костями от 15° до 22°): Z-образная остеотомия M. Meyer (scarf), операция K. Ludloff, остеотомия C.L. Mitchell;
• Проксимальные (угол между I и II плюсневыми костями более 22°): двойная остеотомия по Logroscino, клиновидная остеотомия M. Loison, E. Juvara, остеотомия по G.W. Patton и J.E. Zelichowski;
Иногда при наличии деформации основной фаланги первого пальца требуется дополнительная остеотомия O.F. Akin (Моберга). [13]
Выбор делает травматолог-ортопед, учитывая локализацию основных изменений, конгруэнтность первого плюснефалангового сустава (сохранение суставных поверхностей) и тяжесть патологии.
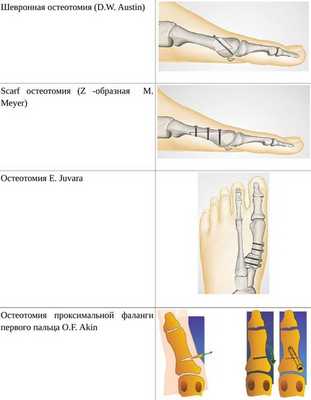
Если первый плюснефаланговый или плюснеклиновидный сустав разрушен деформирующим артрозом либо другой патологией, то выполняется артродез (заклинивание, обездвиживание сустава) либо, в редких случаях, — эндопротезирование. [16]
После операции пациент ходит в течение 4 недель в специальной обуви (Барука), которая нужна для разгрузки переднего отдела стопы. После контрольных рентгеновских снимков врач разрешает ходить, нагружая всю стопу, но ограничивая тяжелые и спортивные нагрузки. Как правило, через 2 месяца пациент возвращается к обычному образу жизни. Фиксирующие винты не удаляются и не приносят никакого дискомфорта.
С целью коррекции «малых» лучей стопы (II-IV плюсневые) применяются методики Weil, субкапитальные шарнирные остеотомии, DMMO. [9] [15] Для коррекции деформации Тейлора (V плюсневая) — методики Willson, Bosh и DMMO.
Для коррекции плосковальгусных деформаций применяются следующие методики:
- транспозиция сухожилий;
- медиализирующая остеотомия пяточной кости; операция Коттона;
- удлинение латеральной колонны;
- артродез сустава Лисфранка;
- артроэрез;
- трехсуставной артродез. [1][6]
Основной задачей современных методик лечения является максимально возможное приближение всех анатомо-функциональных параметров к норме. Игнорирование индивидуальных особенностей стопы, выбор неправильной методики лечения ведут не только к рецидиву деформации, но и к ее усугублению. [18] Отказ от хорошо известных и зарекомендовавших себя операций и массовое увлечение новыми, равно как и слепое использование одних и тех же операций на протяжении десятилетий, без учета индивидуальных особенностей каждой стопы, категорически не приемлемы. [13]
Лечение вальгусной деформации большого пальца стопы почти всегда начинают с подбора удобной обуви, не вызывающей трения или нагрузки. Нестероидные противовоспалительные препараты и физиотерапия могут быть назначены, чтобы уменьшить воспалительный процесс и снять боли. [6] Кроме того, возможны инъекции кортикостероидов. [11]
Используются различные ортопедические изделия (супинаторы, корректоры пальцев стопы, межпальцевые валики). Применение ортопедических приспособлений незначительно помогает на ранних стадиях остановить дальнейшую деформацию. [10] При выраженной деформации применение ортопедических изделий может только несколько уменьшить болевые ощущения.
Ортопедические стельки являются неотъемлемой частью лечения деформации стоп. [17] В большинстве случаев стандартные стельки не эффективны, поэтому лучше использовать индивидуальные, изготовленные именно для вашей стопы. [12] Обязательное условие: если вы носили ортопедические стельки до операции, после их нужно менять на новые, так как исправленная стопа меняет свои характеристики.
Прогноз. Профилактика
При правильно выбранном лечении прогноз положительный. Боли прекращаются, достигается удовлетворительный косметический результат, и ходьба становится комфортной. Важным моментом является соблюдение всех рекомендаций врача, что обеспечит гладкий послеоперационный период и снизит риск рецидива. [13] И, конечно, чем раньше обратиться к травматологу-ортопеду, тем меньше будет объем оперативного вмешательства и короче сроки реабилитации.
Метатарзалгия
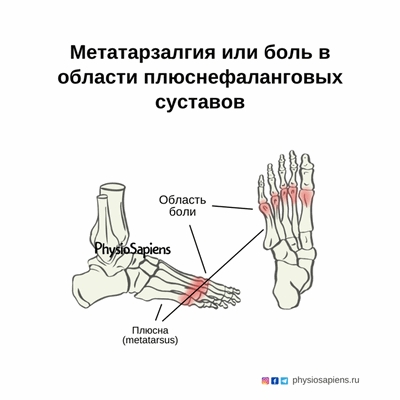
Метатарзалгия — это собирательный термин для обозначения боли в области плюснефаланговых суставов. Данное состояние достаточно часто наблюдается в клинической практике. В тяжелых случаях деформация и боль могут существенно ухудшать функцию ходьбы и снижать качество жизни.
Наиболее распространенные симптомы включают:
- Боль в межпальцевых промежутках (неврома Мортона).
- Боль в плюснефаланговых суставах.
- Сезамоидит.
- Атрофия подкожной жировой подушки в области головок плюсневых костей, что обычно связанно со старением.
Метатарзалгия часто сопровождается образованием мозолей над костными выступами, с повышенной чувствительностью и болью к давлению вокруг мозоли.
Клинически значимая анатомия

Анатомия стопы
Если рассматривать клиническую анатомию метатарзалгии, то наибольшего внимания заслуживают передняя часть стопы и плюсневые кости.
- Состоят из проксимального расположенного основания, шейки и головки.
- Проксимально соединяются с предплюсневыми костями, а дистально — с фалангами пальцев.
- Нумеруются от I до V, начиная с медиальной стороны.
- Выпуклые на дорсальной поверхности стопы, а на подошвенной поверхности вогнутые.
- Наряду с другими костями образуют своды стопы, которые необходимы как при ходьбе, так и при переноске тяжестей.
Друзья, совсем скоро в Москве состоится семинар Ольги Гламаздиной «Стопы PRO». Узнать подробнее…
Суставы между головками плюсневых костей и соответствующими проксимальными фалангами называются плюснефаланговыми суставами.
- Эти суставы образуют переднюю опору стопы, и способность двигаться на этих суставах очень важна для нормальной ходьбы.
- Кроме того, основания плюсневых костей сочленяются друг с другом, образуя межплюсневые суставы.
Этиология
Наиболее распространенные причины включают:
- Перетренировка.
- Межпальцевая неврома Мортона.
- Болезнь Келлера-Фрайберга.
- Стрессовые переломы костей стопы.
- Интерметарзальный бурсит.
- Адвентициальный бурсит.
- Воспалительный и дегенеративный артрит.
- Синовит/капсулит плюснефалангового сустава.
- Тендиноз/теносиновит.
- Повреждение подошвенной фасции.
- Шваннома.
- Pes cavus или полая стопа.
- Чрезмерная пронация стопы.
- Когтистые или молоткообразные пальцы.
- Тугие сухожилия разгибателей пальцев стопы.
- Выступающие головки плюсневых костей.
- Стопа Мортона — укорочение первой плюсневой кости приводит к аномальному функционированию подтаранного сустава и увеличению веса, приходящегося на второй плюснефаланговый сустав.
Причины
Причинных факторов может быть несколько. Патологический процесс часто локализуется в области первой плюсневой головки. Следующее наиболее частое место находится в области второй плюсневой кости.
Факторами, которые могут вызвать чрезмерное давление, являются:
- Участие в спортивных мероприятиях с высокой отдачей без надлежащей обуви и/или ортопедических средств.
- Пожилой возраст, т.к. подошвенная жировая подушечка имеет тенденцию истончаться, что делает ее гораздо более восприимчивой к давлению и боли.
- Дисбаланс в длине плюсневых костей.
- Большинство случаев, по-видимому, связано с деформацией стопы и голеностопного сустава. .
- Морфология стопы (например, увеличенная длина плюсневой кости).
- Укороченное ахиллово сухожилие.
Подтипы метатарзалгии
- Первичная метатарзалгия относится к случаям, возникающим в результате врожденных аномалий анатомии стопы пациента, приводящих к перегрузке пораженной плюсневой кости.
- Во-вторых, метатарсалгия может быть вызвана системными заболеваниями, такими как артрит плюснефалангового сустава.
- Ятрогенная метатарзалгия может возникнуть после (неудачной) реконструктивной операции.
Клиническая картина
Метатарсалгия чаще всего возникает в результате несоосности суставных поверхностей и, следовательно, измененной биомеханики стопы.
- Подвывихи суставов.
- Разрывы пластин сгибателей (фиброзно-хрящевая структура, которая лежит непосредственно под головками плюсневых костей и действует как сезамовидный механизм для каждого плюснефалангового сустава.
- Усиление боли при ходьбе, когда вес тела смещается вперед (на переднюю часть стопы) и во время середины опоры в цикле ходьбы.
- Капсулярный импинджмент.
- Разрушение суставного хряща (остеоартроз).
- Смещение синовиальной оболочки суставов с минимальным, если таковое имеется, нагревом и отеком (остеоартритный синовит).
- Подвывих плюснефалангового сустава. Может возникнуть в результате хронической воспалительной артропатии, особенно ревматоидного артрита.
- Боль в плюснефаланговом суставе — ощущение тяжести и скованности по утрам.
- Потеря плюсневой жировой подушки (обычно смягчает напряжение между плюсневыми костями и межпальцевыми нервами во время ходьбы), что вызывает межпальцевую невралгию/неврому Мортона.
- Чтобы компенсировать потерю амортизации, могут развиться адвентициальные мозоли и бурсы.
- Сосуществующие ревматоидные узелки под или вблизи головок плюсневых костей могут усиливать боль. Чаще всего поражается 2-й плюснефаланговый сустав.
- Как правило, неадекватная функция 1-го луча (1-я клиновидная и 1-я плюсневая кости) возникает в результате чрезмерной пронации (нога поворачивается вовнутрь, а задняя часть стопы поворачивается наружу или уходит в эверсию), что часто приводит к капсулиту и молоткообразной деформации пальцев стопы.
- Гиперактивность передних мышц голени у пациентов с деформациями по типу полой стопы и эквинусом голеностопного сустава (укороченное ахиллово сухожилие, ограничивающее сгибание голеностопного сустава), как правило, вызывает подвывихи в дорсальных суставах с образованием когтистых пальцев и повышением давления на головку плюсневой кости.
Боль в плюснефаланговом суставе также может быть результатом функционального hallux limitus (см. рентгенограмму).
- Ограничивает пассивное и активное движение сустава в 1-м плюснефаланговом суставе.
- У пациентов обычно наблюдаются нарушения пронации стопы, которые приводят к подъему 1-го луча.
- В результате подъема 1-го луча проксимальная фаланга большого пальца ноги не может свободно разгибаться на головке 1-й плюсневой кости, что приводит к остеоартрозным изменениям и потере подвижности сустава (со временем может развиться боль).
Другой причиной боли в 1-м плюснефаланговом суставе из-за ограничения подвижности является прямая травма со стенозом короткого сгибателя большого пальца стопы, что обычно возникает в тарзальном канале. Если боль носит хронический характер, сустав может стать менее подвижным с развитием артроза (hallux rigidus).
Острый артрит может возникать вторично при системных артритах, таких как подагра, ревматоидный артрит и спондилоартропатия.
Дифференциальная диагностика
- .
- Палец Мортона.
- Системный артрит.
Диагностические процедуры
- Сбор анамнеза и клиническая оценка.
- Также могут быть выполнены рентгенограмма стопы, внутрисуставные инъекции и дополнительные лабораторные исследования (электромиография, артериограммы, венограммы и т.д.)
Итоговая оценка
- Индекс функции стопы (FFI) — бразильско-португальская версия опросника FFI была признана валидным и надежным инструментом для оценки функции стопы и может использоваться как в научных условиях, так и в клинической практике.
- Индекс постуры стопы (FP1-6) — научных доказательств корреляции с метарсалгией не найдено.
Ортезирование
- Ортезы для стопы с метатарзальными подушечками могут помочь перераспределить нагрузку и снять давление с невоспаленных суставов.
- При избыточной эверсии в подтаранном суставе или при высоком своде стопы следует назначить ортез, корректирующий эти аномалии.
- При функциональном hallux limitus модификации ортеза могут дополнительно способствовать плантарному сгибанию 1-го луча, что необходимо для улучшения движения в плюснефаланговом суставе и уменьшения боли.
- Если подъем 1-го луча не удается уменьшить с помощью этих средств, может помочь расширенная подушечка для подъема 1-го луча.
- При более сильном ограничении подвижности 1-го плюснефалангового сустава или сильной боли может потребоваться использование жестких ортезов, пластин из углеродного волокна или «подошв-качалок» для уменьшения подвижности в суставе.
- При неэффективности консервативных методов лечения может потребоваться хирургическое вмешательство. При наличии воспаления (синовита) может быть полезно местное введение смеси кортикостероидов и анестетиков.
- НПВС чаще всего используются для облегчения слабой и умеренной боли.
Физическая терапия
Консервативное лечение должно предшествовать хирургическому вмешательству.
Физиотерапевтические процедуры включают — обучение, использование ортезов и корректирующей обуви, растяжку определенных мышц нижних конечностей, а также упражнения для укрепления стопы.
Обучение
- Прежде всего сократите или прекратите физические нагрузки, замените их упражнениями, не связанными с подъемом тяжестей, например, бегом в бассейне, ездой на велосипеде.
- Приостановите тренировки, пока боль не начнет стихать.
- Обезболивание и прикладывание пакетов со льдом к пораженному участку (обезболивающие средства, содержащие противовоспалительные вещества, помогают уменьшить отек). Отек также можно уменьшить, если приподнять ноги.
Ортезирование
- Для облегчения симптомов можно применить метатарзальную прокладку из резины, полиуретана или силикона.
- Это позволит уменьшить давление под болезненными головками плюсневых костей, распределяя его на большую площадь, и, тем самым, улучшая функциональные возможности.
- Оптимальным методом является расположение метатарзальной подушечки чуть проксимальнее головок плюсневых костей. Это также позволяет приподнять горизонтальный свод передней части стопы, что может расширить пространство между головками плюсневых костей, уменьшая компрессию и раздражение межпальцевых нервов.
- В ходе двойного слепого исследования полиуретановые метатарзальные подушечки в форме капли были наложены в общей сложности на 18 стоп. В результате значительно снизилось максимальное пиковое давление и временные интервалы давления во время выполнения физических упражнений, что коррелировало с улучшением болевых и функциональных показателей.
- Аккомодационные стельки могут перераспределять давление под стопой, а функциональные ортезы предназначены для контроля аномального межсегментного движения.
Растяжки
- Растяжки являются основополагающим элементом восстановления, поскольку помогают облегчить боль.
- Gajdosic и соавт. продемонстрировали, что 6-недельная программа растяжек увеличила максимальный угол дорсифлексии голеностопного сустава и его подвижность. Наиболее важными зонами, на которые следует обратить внимание, являются икроножные мышцы, ахиллово сухожилие, голеностопный сустав и пальцы стопы. Ниже приведены пять рекомендуемых растяжек.
- Растяжка для икроножных мышц. Встаньте на расстоянии вытянутой руки от стены, положив на нее ладони. Сделайте шаг вперед одной ногой, удерживая пятку «задней» ноги на полу, колено при этом должно быть прямым. Задержитесь в таком положении на 30-60 секунд, затем поменяйте ноги
- Растяжка ахиллова сухожилия. Встаньте на ступеньку, пятки свисают с края. Медленно опустите пятки, пока не почувствуете растяжение, задержитесь в этом положении на несколько секунд. Поднимите пятки вверх так, чтобы они оказались на одном уровне со ступенькой.
- Разгибание голеностопного сустава. Сядьте на стул и разместите травмированную ногу над коленом другой ноги. Обхватите голеностопный сустав одной (с этой же стороны) рукой, а пальцы стопы другой (противоположной) рукой. Потяните пальцы стопы к себе до ощущения дискомфорта (но не боли). Удерживайте данное положение в течение 5-10 секунд.
- Сгибание голеностопного сустава. Снова сядьте на стул, расположив травмированную ногу над коленом другой ноги. На этот раз держите голеностопный сустав противоположной рукой, а пальцы ног — одноименной рукой. Потяните пальцы стопы вниз до появления дискомфорта. Удерживайте это положение в течение 5-10 секунд.
Укрепление
Yoo и соавт. обнаружили, что после выполнения упражнений для маленьких мышц стопы в течение 2 недель, болевой порог давления увеличился с 1 до 1.5 кг, пиковое контактное давление уменьшилось с 0.63 до 0.50 кг/см2, а падение ладьевидной улучшилось с 5 до 8 мм.
- Скручивание полотенца в трубочку. Встаньте босиком, поставив стопу на полотенце. Скручивайте полотенце пальцами, следя за тем, чтобы остальная часть стопы не отрывалась от пола. Выполните 3 подхода по 15 скрещиваний на каждую стопу.
Физиотерапевтическое воздействие
Такие методы воздействия, как криотерапия, ультразвук или интерференционная терапия, могут быть полезны для уменьшения боли и воспаления и на начальных этапах лечения.
Иногда, в очень специфических случаях, инфильтрация с последующим тейпированием на несколько недель приносит определенное облегчение.
Читайте также:
- Бисфосфонаты в лечении остеопороза. Алендроновая кислота и ризедронат
- Техника восстановления общего желчного протока. Операции по восстановлению общего желчного протока.
- Органические нитраты в лечении стенокардии. Механизмы действия нитратов при стенокардии.
- Энтеропатии
- Хроническая ежедневная головная боль. Признаки хронической ежедневной головной боли.
