Хирургический доступ к желчным путям при повторных операциях. Доступ к желчным путям при релапаротомии.
Добавил пользователь Morpheus Обновлено: 28.01.2026
Видеоэндоскопическая хирургия желчнокаменной болезни сохраняет несомненную актуальность, лапароскопическая холецистэктомия в течение многих лет считается «золотым стандартом». На сегодняшний день конкременты в желчном пузыре выявляются примерно у 10% взрослого населения, чаще у женщин в возрасте старше 40 лет, при этом число осложненных форм калькулезного холецистита остается стабильно высоким. Тем не менее у больных старших возрастных групп возможность лапароскопической операции подвергается сомнению, в то время как эти больные составляют 25-46,1% всех больных, поступающих в стационары с острым холециститом [1, 2]. На сегодняшний день показания к применению лапароскопических методик у этих больных продолжают обсуждаться.
Цель настоящего исследования - оценка возможности выполнения лапароскопической холецистэктомии больным старшего возраста.
Материал и методы
Работа основана на оценке результатов лечения больных старшей возрастной группы в ГБ №17 Москвы (клиническая база кафедры госпитальной хирургии с курсом детской хирургии Российского университета дружбы народов) за период с 2007 по 2011 г. Основную (1-ю) группу составили больные старшего возраста, которым была выполнена лапароскопическая холецистэктомия. В группы сравнения были объединены больные старшего возраста, которым была выполнена традиционная холецистэктомия (2-я), и больные младшего возраста, с желчнокаменной болезнью, хроническим калькулезным холециститом, перенесшие лапароскопическое вмешательство (3-я).
В качестве пограничного был принят возраст 60 лет, т.е. к старшей возрастной группе были отнесены больные 60 лет и старше (пожилого и старческого возраста), к младшей возрастной группе - больные до 59 лет включительно.
В исследование вошли 142 больных в возрасте от 23 до 84 лет, в том числе 12 мужчин и 130 женщин (табл. 1). Среди этих больных 53 были в возрасте 60 лет и старше (1-я и 2-я группы), остальные 89 больных в возрасте до 59 лет включительно вошли в группу младшего возраста (3-ю).
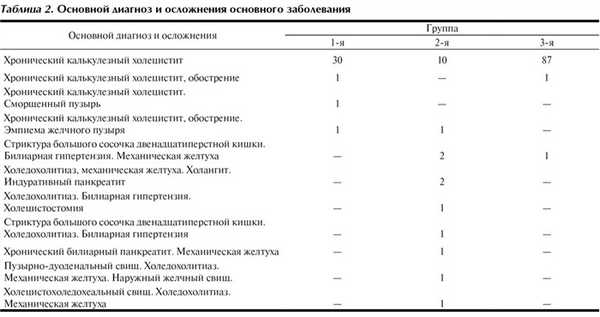
Основными заболеваниями желчного пузыря и желчевыводящих путей, послужившими показанием к операции, были желчнокаменная болезнь, хронический калькулезный холецистит. Острый воспалительный процесс, осложнения желчнокаменной болезни при поступлении были выявлены у существенного числа больных, однако их соотношение в группах было различным. Так, в 1-й группе хронический калькулезный холецистит вне обострения и осложнений был отмечен у 90,1% больных, во 2-й - у 35,7% и в 3-й группе - у 97,8% больных. Распределение больных по группам с учетом соотношения основного диагноза и выявленных осложнений показано в табл. 2.
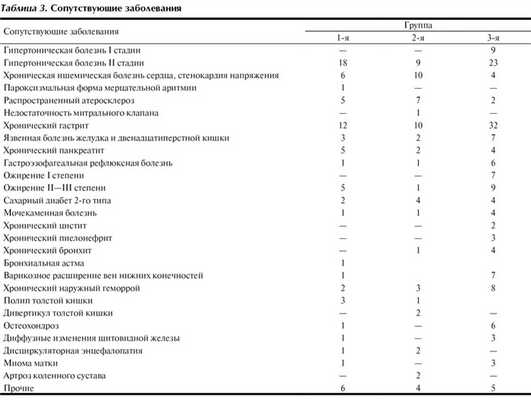
Сопутствующие заболевания были у 20 (60,6%) больных в 1-й группе, у 13 (65,0%) больных 2-й группы и у 53 (59,6%) больных 3-й группы. Характер основных сопутствующих заболеваний отражен в табл. 3, причем у большинства больных во всех группах эти заболевания имели сочетанный характер. Из приведенной таблицы можно видеть, что преобладали больные с заболеваниями сердца и желудочно-кишечного тракта. У ряда больных в процессе предоперационного обследования были выявлены сопутствующие заболевания, требующие хирургического лечения. Некоторым из них были выполнены сочетанные вмешательства.

Клиническая симптоматика отмечалась у большинства больных во всех представленных в настоящем исследовании группах (табл. 4).
Болевые приступы в анамнезе или при поступлении отмечало практически одинаковое число больных во всех группах. В 1-й группе было 66,7%, во 2-й - 64,3% и в 3-й группе - 61,8% больных с приступообразным течением заболевания. Желтуху ранее отмечали 50,0% больных во 2-й группе и 1 (1,1%) больной в 3-й группе. В 1-й группе пациентов, ранее перенесших желтуху или поступивших с признаками желтухи, не было.
Средняя продолжительность заболевания больных 1-й группы составила 7,0±1,2 года (от 1 года до 25 лет), во 2-й группе - 5,8±1,7 года (от 1 года до 20 лет) и в 3-й группе - 3,3±0,3 года (от 1 года до 15 лет).
Результаты и обсуждение
Лапароскопическую холецистэктомию больным 1-й и 3-й групп выполняли по стандартной методике и завершали дренированием брюшной полости. В этих группах переходов на лапаротомию не было. Интраоперационных осложнений у больных 1-й группы не наблюдали, в 3-й группе в 1 (1,1%) наблюдении во время операции отметили развитие кровотечения из ложа желчного пузыря, что потребовало лапаротомии для его остановки.
Холецистэктомия из традиционного доступа явилась основным вмешательством у больных 2-й группы. Двум больным, кроме того, из-за выраженного инфильтративно-спаечного процесса в ложе желчного пузыря потребовалась мукоплазия слизистой желчного пузыря по Прибраму. Операции на желчевыводящих путях были выполнены больным с холедохолитиазом, в том числе дренирование общего желчного протока 3, наложение холедоходуоденоанастомоза по Юрашу 2. Одной больной 2-й группы, помимо дренирования общего желчного протока, потребовалось тампонирование подпеченочного пространства из-за диффузной кровоточивости ложа желчного пузыря (общая кровопотеря составила 400 мл). Таким образом, интраоперационное осложнение было зафиксировано в 1 (5,0%) наблюдении.
В 1-й группе послеоперационных осложнений не было. У 2 (10,0%) больных 2-й группы отмечены осложнения в послеоперационном периоде, в том числе у 1 подтекание желчи по дренажу из брюшной полости до 1200 мл в сутки (дренаж общего желчного протока не функционировал), этой больной были выполнены релапаротомия, санация и дренирование брюшной полости. Через 10 сут после повторной операции у больной развилось внутрибрюшное кровотечение, потребовалась ревизия подпеченочного пространства, остановка кровотечения, дренирование, тампонирование подпеченочного пространства. Дальнейший послеоперационный период осложнился развитием метаболических и водно-электролитных нарушений, анемии, эндогенной интоксикации, проводилась их длительная коррекция. Инфицирование послеоперационной раны отмечалось у 2 больных. Летальных исходов не было.
В 3-й группе послеоперационные осложнения развились у 2 (2,2%) больных. У 1 больной развился острый панкреатит, успешно леченный консервативно. Диффузный желчный перитонит осложнил течение послеоперационного периода вследствие миграции дренажа из общего печеночного протока у 1 больного. Были выполнены лапаротомия, дренирование общего желчного протока по Пиковскому, санация и дренирование подпеченочного пространства. Дальнейшее течение без особенностей.
Продолжительность лечения, в том числе время послеоперационного периода, существенно различалась в описываемых группах, составив 7,5 сут в 1-й группе, 16,9 сут во 2-й и 7,4 сут в 3-й группе больных (р<0,05).
Лапароскопическая холецистэктомия была выполнена большинству больных, вошедших в настоящее исследование, треть из них были старше 60 лет. Анализ результатов продемонстрировал, что для успеха лапароскопической операции в старшем возрасте требуется тщательный отбор больных по двум основным направлениям. В первую очередь хороших результатов удалось добиться у больных без серьезных сопутствующих заболеваний, а также с неосложненным течением желчнокаменной болезни. Не случайно, и средний возраст больных 1-й группы был меньше, чем больных 2-й группы.
Таким образом, лапароскопическая холецистэктомия оказалась выполнима, причем с хорошими непосредственными результатами, у большинства больных старшего возраста с желчнокаменной болезнью, поступивших для лечения в хирургический стационар. Это обстоятельство представляется нам значимым, так как в последние годы отмечается тенденция к росту числа больных пожилого и старческого возраста, поступающих в хирургические стационары с клинической картиной холецистита, в том числе острого. По данным Б.В. Харламова [5], от 80 до 100% больных этой возрастной категории страдают тяжелыми сопутствующими заболеваниями сердечно-сосудистой и дыхательной систем, операционно-анестезиологический риск и частота послеоперационных осложнений у них высоки [3, 4] и оценка возможностей лапароскопического доступа очень важна. Разумеется, важны дальнейшие исследования для уточнения показаний и противопоказаний к лапароскопическому доступу у этих больных, разработка безопасных режимов вмешательства, а также схем предоперационной подготовки и послеоперационного ведения.
Наша точка зрения находит поддержку у других авторов. В частности, C. Chau и соавт. [7] считают, что лапароскопическая холецистэктомия является безопасной процедурой у пожилых больных с острым холециститом, J. Bingener и соавт. [6] показали, что результаты лапароскопической холецистэктомии у больных от 65 до 70 лет сравнимы с таковыми у молодых пациентов. Эти авторы подтверждают важность ранней диагностики и предоперационной подготовки для получения хороших результатов лапароскопического лечения больных старших возрастных категорий. A. Tambyraja и соавт. [8] получили низкий процент осложнений, выполняя лапароскопическую холецистэктомию больным 80 лет и старше с желчнокаменной болезнью.
Таким образом, лапароскопическая холецистэктомия может быть выполнена большинству больных пожилого и старческого возраста с желчнокаменной болезнью. Тем не менее возможности лапароскопических вмешательств у этих больных ограничены осложненным характером основного заболевания и наличием тяжелых сопутствующих заболеваний.
Какие методики холецистэктомии бывают?
В настоящее время существует несколько технологий выполнения холецистэктомии.
Лапароскопическая технология выполнения холецистэктомии
Является «золотым стандартом» в лечении хронического холецистита и опцией выбора при лечении острого холецистита. Ее выполняют с помощью специального инструментария через 3-4 прокола в брюшной стенке диаметром 5-10 мм. В эти проколы вводят специальные трубки (троакары), в брюшную полость с помощью инсуффлятора (насоса) вводят углекислый газ — накладывают пневмоперитонеум. Введенный газ создает пространство для работы инструментов.
Через троакары с помощью видеокамеры и специальных зажимов и электродов выделяют анатомические элементы желчного пузыря — пузырную артерию и пузырный проток, накладывают на них специальные металлические скобки (клипсы) и пересекают. Современные видеосистемы предоставляют отличное качество изображения и визуализации структур, намного превосходящие таковые при открытых операциях. Желчный пузырь отделяют от печени и удаляют через один из проколов брюшной стенки.
Преимущества лапароскопической холецистэктомии
- минимальная травма брюшной стенки;
- практически отсутствующий болевой синдром;
- быстрый период восстановления после операции;
- краткое пребывание в стационаре (1-2 дня);
- быстрое восстановление сил и возвращение к повседневной деятельности и работе.
Миниинвазивная открытая технология выполнения холецистэктомии
К сожалению, в 1-5% случаев выполнить холецистэктомию из лапароскопического доступа невозможно. Чаще всего это обусловлено анатомическими аномалиями желчных путей, выраженным воспалительным или спаечным процессом, развитием интраоперационных осложнений. В таких случаях выполняют переход на открытую операцию (конверсия), чаще всего на малоинвазивную, или, реже на традиционную открытую операцию.
Миниинвазивную открытую холецистэктомию используют с 70-х годов прошлого века с целью минимизации травмы брюшной стенки. Желчный пузырь удаляют из разреза в правом подреберье длиной 3-7 см.
Преимуществами ее являются: значительно меньшая травма передней брюшной стенки, чем при открытой холецистэктомии; возможность выполнения вмешательства у пациентов, перенесших ранее операции на брюшной полости; прямой визуальный контроль и применение традиционных приемов хирургической диссекции тканей, что позволяют относительно безопасно манипулировать в условиях выраженного инфильтрата.
Малоинвазивная открытая холецистэктомия показана в тех случаях, когда в связи с сопутствующими заболеваниями наложение пневмоперитонеума и, следовательно, лапароскопическая операция, противопоказаны.
В настоящий момент наиболее распространенными технологиями малоинвазивной открытой холецистэктомии является операция с использованием набора инструментов «Лига-7» (Россия) и операция из подреберного мннидоступа.
При любом варианте холецистэктомии из минидоступа сроки пребывания больных в стационаре как правило длиннее, чем при лапароскопии, и составляют 3-5 дней. Срок послеоперационной реабилитации тоже более длительный.
Традиционная открытая технология выполнения холецистэктомии
Традиционную открытую холецистэктомию выполняют из верхней срединной лапаротомии или косых подреберных разрезов типа доступов Кохера и Федорова, которые обеспечивают широкий доступ к желчному пузырю, внепеченочным желчным протокам, печени, поджелудочной железе, двенадцатиперстной кишке. При таких доступах выполнимы все методы интраоперационной ревизии внепеченочных желчных протоков, включая измерение их ширины, зондирование протоков, интраоперационную холангиографию, интраоперационное ультразвуковое исследование, холедохотомию с интраоперационной холедохоскопией и пр.
В настоящее время холецистэктомию из широкого лапаротомного доступа чаще всего выполняют у больных с острым холециститом, который осложнен распространенным перитонитом, либо при сложных формах патологии желчных протоков.
Недостатками ее являются: значительная травма структур передней брюшной стенки, значительное число ранних и поздних раневых осложнений (в частности, послеоперационных вентральных грыж); операционная травма средней тяжести, ведущая к развитию послеоперационного пареза кишечника, нарушениям функции внешнего дыхания, ограничению физической активности больного; существенный косметический дефект; длительный период посленаркозной и послеоперационной реабилитации и нетрудоспособности.
Трансвагинальная (или трансгастральная) NOTES холецистэктомия
Наиболее новой и малоизученной является трансвагинальная/трансгастральная холецистэктомия по технологии NOTES (Natural Orifice Transluminal Endoscopic Surgery, или эндоскопическая хирургия через естественные отверстия). Преимуществами ее является то, что на брюшной стенке не остается рубцов, все доступы осуществляются с помощью гибких эндоскопов через естественные отверстия (влагалище или рот). Первая в мире такая операция выполнена в апреле 2007 года в Европейском институте телехирургии в Страсбурге под руководством профессора J. Marescaux. В данный момент такая технология лишь происходит клиническую апробацию эффективности и безопасности, и поэтому не рекомендована для широкого клинического применения.
Какой метод оперативного вмешательства выбрать?
Принципиально во всех технологиях отличным является только доступ. При любом способе холецистэктомии хирургическим путем выделяют, пересекают и перевязывают или клиппируют пузырный проток и пузырную артерию, отделяют желчный пузырь от печени, обрабатывают ложе желчного пузыря, извлекают желчный пузырь из брюшной полости, при необходимости дренируют брюшную полость.
Однозначного ответа на него не существует, необходим выбор оптимальной технологии для каждого индивидуального пациента в зависимости от особенностей его заболевания, сопутствующей патологии, общего состояния здоровья.
Наиболее общими рекомендациями являются: при хроническом холецистите и полипах желчного пузыря методом выбора является лапароскопическая холецистэктомия, при остром процессе — лапароскопическая или малоинвазивная открытая, при развитии перитонита (гнойного воспаления брюшины) — открытая. У больных, которым лапароскопия противопоказана из-за сопутствующей патологии или перенесенных операций на брюшной полости — методом выбора является холецистэктомия из минидоступа. При патологии желчевыводящих путей возможно использование разных технологий холецистэктомии в комбинации с эндоскопической санацией желчных протоков.
Выбор технологии оперативного вмешательства осуществляется совместно хирургом, анестезиологом и пациентом.
Показания и противопоказания к лапароскопической холецистэктомии
Основными показаниями к удалению желчного пузыря являются осложненные формы желчнокаменной болезни, а также некоторые другие заболевания желчного пузыря.
Острый холецистит
Летальность при остром холецистите достигает 1-6%, при прогрессировании заболевания без адекватного лечения возможно развитие серьезных осложнений: некроза и перфорации стенки желчного пузыря; гнойное воспаление брюшины (перитонит); формирование внутрибрюшных абсцессов; сепсис. Наличие острого холецистита на фоне желчнокаменной болезни чаще всего требует срочной операции.
Холедохолитиаз
встречается у 5-15% пациентов с желчнокаменной болезнью, он приводит к развитию тяжелых осложнений: механической желтухи (закупорки желчных протоков с нарушением оттока желчи); холангита (воспаления желчных протоков); билиарного панкреатита. Сопутствующий холедохолитиаз при желчнокаменной болезни требует расширения объема оперативного вмешательства: выполнения санации желчных протоков (либо эндоскопическим путем, либо интраоперационно), с возможным оставлением на длительное время дренажей желчных протоков.
Симптомная желчнокаменная болезнь
Наличие болевых приступов желчной колики на фоне желчнокаменной болезни является абсолютным показанием к оперативному лечению. Это обусловлено тем, что у 69% пациентов имеют повторный приступ желчной колики в течении 2 лет, а у 6,5% пациентов развиваются тяжелые осложнения в течение 10 лет после первого приступа.
Желчнокаменная болезнь с «малыми» симптомами
чувством тяжести в подреберье после еды, горечью во рту, периодическими ноющими болями в правом подреберье. Состояния, требующие неотложной операции развиваются у 6-8% таких пациентов в год, а серьезные осложнения возникают у 1-3% пациентов в год.
Бессимптомная желчнокаменная болезнь
Камненосительство или бессимптомная желчнокаменная болезнь встречается гораздо чаще, чем думали 30-40 лет назад, что, прежде всего обусловлено улучшением диагностики, а также особенностями питания и жизни современного человека. Некоторое время назад показанием к холецистэктомии при бессимптомной желчнокаменной болезни считали риск развития рака желчного пузыря, однако в большинстве стран (за исключением Чили) он невысок, и не считается значимым фактором. У 1-2% пациентов в год появляется симптомное течение и у 1-2% в год возникают серьезные осложнения. Большинство пациентов с бессимптомными камнями живут без оперативного лечения 15-20 лет. В настоящее время показаниями к оперативному лечению пациентов с бессимптомной желчнокаменной болезнью являются: гемолитическая анемия; камни размером более 2,5-3 см (из-за риска возникновения пролежней стенки желчного пузыря), сочетанная операция при хирургических вмешательствах по поводу ожирения (из-за риска ухудшения течения заболевания при быстрой потере веса); ожидаемая продолжительность жизни пациента более 20 лет (из-за кумулятивно высокого уровня осложнений).
При асимптомых камнях холецистэктомия противопоказана у больных сахарным диабетом, циррозом печени; у пациентов во время и после трансплантации органов (из-за повышенного риска осложнений).
Холестероз желчного пузыря
Холестероз желчного пузыря — это отложение холестерина в стенке органа. Холестероз на фоне желчнокаменной болезни является показанием к хирургическому лечению, некалькулезный холестероз без нарушения функции желчного пузыря подлежит консервативному медикаментозному лечению, с нарушением функции — холецистэктомии.
Кальциноз (объизвествление) стенки желчного пузыря, или «фарфоровый желчный пузырь»
Является абсолютным показанием к операции, это обусловлено высоким риском развития рака (25%).
Полипы желчного пузыря
Полипы желчного пузыря размером до 10 мм, обнаруженные при ультразвуковом исследовании подлежат динамическому наблюдению, с УЗИ контролем 1 раз в 6 месяцев. Показаниями к операции являются полипы на фоне желчнокаменной болезни, полипы размером более 10 мм или имеющие сосудистую ножку (частота их малигнизации составляет 10-33%).
Функциональное расстройство желчного пузыря
Частым показанием к холецистэктомии (около 25% всех операций) за рубежом является функциональное расстройство желчного пузыря, которое заключается в наличии болевых симптомов при отсутствии желчных камней, билиарного сладжа или микролитиаза. При этом, согласно международным стандартам (Римский ІІІ консенсус) должно быть выявлено изменение фракции выброса желчного пузыря менее 40% при использовании постоянной внутривенной инфузии октапептида холецистокинина в течение 30 минутного периода и положительный терапевтический ответ с отсутствием рецидива более чем 12 месяцев после холецистэктомии.
В нашей стране большинство гастроэнтерологов и хирургов придерживаются мнения о нецелесообразности выполнения операций у таких больных.
Противопоказания к лапароскопической холецистэктомии
Если открытая холецистэктомия может быть выполнена по жизненным показаниям у подавляющего большинства больных, то лапароскопическая холецистэктомия имеет как абсолютные, так и относительные показания.
Абсолютные противопоказания
Терминальные состояния пациента, декомпенсация функций жизненно важных органов и систем, некорригированные нарушения свертываемости крови.
Относительные противопоказания
Обычно обусловлены опытом хирурга, оснащенностью клиники и индивидуальными особенностями пациентов. Это острый холецистит с давностью заболевания более 72 часов, распространенный перитонит, беременность в 1 и 3 триместре, синдром Мириззи, склероатрофический желчный пузырь, предыдущие операции на верхнем этаже брюшной полости, инфекционные заболевания, грыжи передней брюшной стенки больших размеров.
Вопрос о противопоказаниях к выполнению лапароскопической холецистэктомии решают совместно хирург и анестезиолог.
Операции, выполняемые при заболеваниях желчного пузыря, желчевыводящих путей
Желчнокаменная болезнь (ЖКБ, холелитиаз) - это образование камней (конкрементов) в жёлчном пузыре, жёлчных протоках. Формирование конкрементов в неизменённых жёлчных путях является началом патологического процесса, который прогрессирует с течением времени, и обусловливает нарушения проходимости различных отделов желчевыводящей системы и присоединение хронического, склонного к обострениям инфекционного процесса, а, следовательно, и клинику ЖКБ и её осложнений, которые часто являются жизнеугрожающими. Удаление жёлчного пузыря (холецистэктомия) в 99 % случаев снимает проблему холецистита. В настоящее время в хирургической практике выделяются три способа проведения данного оперативного лечения.
Традиционная холецистэктомия
Показания: любые формы ЖКБ, требующие оперативного лечения.
Достоинства: позволяет хирургу визуализировать всю анатомию желчевыводящих путей и
- операционная травма средней тяжести, ведущая к развитию катаболической фазы послеоперационного периода, парезу кишечника, нарушениям функции внешнего дыхания, ограничению физической активности больного;
- значительная травма структур передней брюшной стенки (при некоторых вариантах доступа нарушение кровоснабжения и иннервации мышц передней брюшной стенки), значительное число ранних и поздних раневых осложнений, в частности послеоперационных вентральных грыж;
- существенный косметический дефект;
- длительный период посленаркозной и послеоперационной реабилитации и нетрудоспособности.
Видеолапароскопическая холецистэктомия
Принципиально показания к выполнению лапароскопической холецистэктомии не должны отличаться от показаний к традиционной холецистэктомии, ибо задача этих операций одна; удаление желчного пузыря. Однако применение лапароскопической холецистэктомии имеет ряд некоторых ограничений.
- хронический калькулезный холецистит;
- холестаз (длительный застой желчи) желчного пузыря, полипоз желчного пузыря;
- бессимптомный холецистолитиаз (камни в желчном пузыре);
- острый холецистит- острое воспаление желчного пузыря (до 48 ч от начала заболевания);
- хронический безкаменный холецистит.
- выраженные сердечно-легочные нарушения;
- беременность
- острый холецистит после 48 ч от начала заболевания;
- выраженные рубцово-воспалительные изменения в области шейки желчнго пузыря и печеночно-дуоденальной связки;
- механическая желтуха;
- острый панкреатит;
- рак желчного пузыря;
- перенесенные операции на верхнем этаже брюшной полости.
Открытая лапароскопическая холецистэктомия (МАС холецистэктомия)
Операция выполняемая доступом в проекции желчного пузыря, размером всего 3-4 см, что позволяет достаточно визуализировать операционное поле, имеет более расширенные показания, чем видеоэндоскопическая холецистэктомия, сопровождается быстрым заживленнием послеоперационной раны и малозаментным послеоперационным рубцом.
Хирургический доступ к желчным путям при повторных операциях. Доступ к желчным путям при релапаротомии.
Традиционную холецистэктомию (ТХЭ) в крупных стационарах все больше заменяют лапароскопическая холецистэктомия (ЛХЭ) и холецистэктомия из минилапаротомного доступа (открытая лапароскопическая операция из минидоступа).
1. Горский В.А., Кригер А.Г., Врублевский О.П. Препарат «Тахокомб» в лапароскопической хирургии. В кн.: «Лапароскопические операции в неотложной хирургии». A.Г. Кригер. - М., 1997:146-152: (152 с.)
2. Шуркалин Б.К. Кригер А.Г., Фаллер А.П. и др. Осложнения при лапароскопической холецистэктомии. Эндоскоп, хирургия. 199S; 4: 2: 12-16.
3. Andrews S.M., Dотingиеs С.J., Jones P.A. Unusual complications of laparoscopie cholecystectomy.Min. Invas.Ther&All Technol. 1998:7:2:171-173.
4. Duhvts E. Laparoscopic cholecystectoiny: The French technique. In «Operative Strategies in laparoscopic surgery». Ed. Т.H. Phillips, R.J. Rosenthal. Springer. 1995: 30-33; (261 p.)
5. McMahon A.J., Fullarton G., Buxter J.N., Odwyer P.J. Bile duct injury and bile leakage in laparoscopic cholecystectomy. Br. J. Surg., 1995:82:307-313.
6. Millat В, Deleuze A., de Saxe et al. Routine intraoperative cholangiography is feasible and efficientduring laparoscopic cholecystectomy. Hepatogastroenterology. 1997:44; 13:22-27.
7. Super N.J., Strasberg S.M. Avoiding and classifying common bile duct injuries during laparoscopic cholecystectomy. In «Operative Strategies in laparoscopic surgery». Hd. Т.Н. Phillips, RJ. Rosenthal.Sprinter, 1995: 65-72; (261 p.).
8. Башилов В.П., Брехов В.И., Малов Ю.Я. и др. Сравнительная оценка различных методов в лечении больных острым калькулезным холециститом, осложненным холедохолитиазом // Хирургия. - 2005. - № 10.
9. Ефименко Н.А., Чурсин В.В., Степанов А.А. и др. Лапароскопическая хирургия аппендицита. В сб. IX Всероссийский съезд по эндоскопической хирургии, Москва, 15-17 февраля 2006 г. // Эндоскопическая хирургия. 2006. - № 2.
10. Карпов О.Э., Кривцов Г.А., Шиловская А.В. и др. Клинико-экономические аспекты эффективности применения лапароскопической холецистэктомии в лечении больных желчно-каменной болезнью // Эндоскопическая хирургия. - 2006.- № 1.
11. Качалов С.Н., Коновалов В.А., Чичкань С.И. Обеспечение безопасности холецистэктомии при остром холецистите. В сб. IX Всероссийский съезд по эндоскопической хирургии, Москва, 15-17 февраля 2006 г. // Эндоскопическая хирургия. - 2006. - № 2.
Известно, что практически при любом медицинском вмешательстве могут возникать осложнения. Те, кто говорят, что у них не бывает осложнений, вероятно их скрывают.
Литературные источники, посвященные ранним осложнениям после применения лапароскопической (ЛХЭ) и традиционной холецистэктомией (ТХЭ), свидетельствуют о том, что проблема, несмотря на повсеместно накапливающийся опыт при ЛХЭ (20 лет) и ТХЭ, сохраняет актуальность. Это побудило к более подробному изучению данного вопроса.
Целью настоящего исследования явилось улучшение результатов хирургического лечения искать меры, которые могут существенно снизить частоту послеоперационных осложнений.
Настоящая публикация преследует цель обратить внимание хирургов, в первую очередь тех, кто только начинает оперировать лапароскопическим способом, на факторы, которые увеличивают вероятность возникновения осложнений.
Внедрение в широкую клиническую практику лапароскопического способа выполнения холецистэктомии привело к увеличению числа осложнений [6, 8, 12]. Но по мере накопления опыта оперирования лапароскопическим методом количество осложнений заметно уменьшается, однако, к сожалению, полностью их избежать не удается.
Надо обратить внимание, что этим осложнениям способствуют некоторые факторы риска: возраст более 60 лет; сердечно - сосудистая патология; злокачественные опухоли; обследование на свертываемость крови и т.д. Возможными причинами осложнений могут служить так же неполные обследования больных до операции, особенно в ночное время в связи с экстренным показанием к проведению операции ЛХЭ или ТХЭ.
Осложнения разделяют на две группы: специфические осложнения (троакарные ранения забрюшинных сосудов или венозный стаз вследствие пневмоперитонеума), которые присуще только при ЛХЭ на ранних этапах операций и не встречается при открытой хирургии ТХЭ. Среди неспецифических осложнений после лапароскопической холецистэктомии наблюдаются: сердечно-сосудистая недостаточность (0,4 %)[5,8,11]., пневмония (0,4 %), обострение хронического пиелонефрита (0,3 %), тромбоэмболия ветвей легочной артерии (0,3 %)[4,]., инфаркт миокарда (0,4 %) [2, 8, 9]., тромбофлебит (0,3 %)[7, 8, 10].
Во время ЛХЭ встречаются осложнения: кровотечения из ложа желчного пузыря, истечение желчи из дополнительных аномальных желчных ходов, повреждение необычно расположенных желчевыводящих путей, ранение органов брюшной полости и др. В этой статье мы не обсуждаем специфические осложнения лапароскопии, связанные с введением иглы, троакаров и инсуффляцией газа; а также повреждения отдельных органов.
По всеобщему признанию хирургия желчекаменной болезни является наиболее благоприятной сферой применения эндовидеохирургических методов. Лапароскопическая холецистэктомия (ЛХЭ) часто выполняемая операция, поэтому имеется большое количество публикаций, посвященных проблемам ее осложнений. По данным литературных источников, число осложнений в среднем составляет 1-5,1 %, достигая в некоторых сложных случаях до 24,5 %. Послеоперационная летальность колеблется от 0 до 0,1 % [1, 2, 4, 11].
Анализ зарубежной литературы показал отсутствие единых подходов в определении понятия осложнений, их квалификаций, что затрудняет сравнительную оценку. При операции лапароскопической холецистэктомии могут возникнуть определенные затруднения, связанные с особенностями анатомии данной зоны и течением в ней воспалительного процесса.
Воспаление вокруг желчного пузыря ведет к формированию перивезикального инфильтрата, нарушению нормальных топографо-анатомических отношений элементов печеночно-двенадцатиперстной связки и треугольника Кало. При проведении лапароскопической холецистэктомии это может привести к повреждению общего желчного протока и других окружающих тканей, при этом разделение отечных и воспалительных тканей инструментом чревато интенсивным кровотечением. Анализ ближайших результатов лапароскопической холецистэктомии может проводиться по классификации Iannet 2, в которой выделяется 5 классов:
- операции без технических сложностей и послеоперационных осложнений;
- операции с техническими сложностями, которые отразились на течении послеоперационного периода;
- операции, после которых возникли осложнения, удлинившие послеоперационный период;
- операции, после которых возникли осложнения, требующие применения инвазивных методов лечения;
Частота конверсий (перехода на традиционную лапаротомию) в ходе лапароскопической холецистэктомии составляет, по данным разных авторов, от 0,85 до 12 % случаев [5, 7, 12]. Причины конверсии: трудная анатомия в зоне треугольника Кало, рубцово-склеротические изменения в воротах печени, плотный инфильтрат в области шейки желчного пузыря или спайки, кровотечение, повреждение общего желчного протока, а также те осложнения во время операции, которые невозможно устранить лапароскопическим способом.
По сравнению с традиционной холецистэктомией отмечается низкий процент осложнений при лапароскопической холецистэктомии и операциях из мини-лапаротомного доступа (соответственно 3,7-15 % против 0,5-5 % случаев) [3, 8, 10].
Осложнения лапароскопической холецистэктомии классифицируются как:
- осложнения во время операции (перфорация желчного пузыря, кровотечения различного генеза и наиболее частое осложнение - пересечение общего желчного протока); послеоперационные осложнения (наружный желчный свищ, нагноение брюшной стенки, гематомы послеоперационных ран, инфильтраты, абсцесс брюшной полости, правосторонний экссудативный плеврит, ранняя спаечная непроходимость, перитонит, острый панкреатит, несостоятельность культи пузырного протока).
Существует ряд квалификаций осложнений при ЛХЭ. Основными принципами большинства из них является период возникновения во время или непосредственно после операции, анатомические характеристики (повреждение сосуда, желчного протока, полого органа). Механизм повреждений травмы во время коагуляции [4, 11]. Все эти квалификации представляют зачастую для ретроспективного анализа и, как правило, не содержит четких определений по осложнениям при некоторых ситуациях. Для клинической практики представляются интересными на наш взгляд предложения Г.П. Шорох, Н.В. Завада [3, 5, 9]выделить в каждой группе возможных осложнений по 3 класса.
1-ый класс - осложнения представляют непосредственную угрозу для жизни больного при несвоевременной диагностике и повторной операции;
2-ой класс - осложнения оказывают существенное влияние на ход операции, ближайшие и отдаленные результаты;
3-ий класс осложнения не представляют серьезной опасности и легко устранимы.
Мы проанализировали 517 историй болезни пациентов, которым было выполнено оперативные вмешательства способами ЛХЭ и ТХЭ по поводу заболевания желчного пузыря. За последние 5 лет на базе хирургического и многопрофильных (платных) отделений железнодорожной больницы города Актобе среди оперированных 517 выписанных больных составило 429 (83 %) женщин, 88 (16 %) мужчин, умерла одна больная после операции, летальность составила 0,1 %.
Проведен анализ результатов лечения экстренных хирургических больных по поводу острого холецистита, которые составили - 20,3 %, среди которых обращает внимание 24 больных с острым холециститом, осложненным механической желтухой и холангитом. Причиной желтухи послужили холедохолитиаз у 14 больных. Осложненные холециститы панкреатитом у 5, стриктуры терминального отдела холедоха у 3 и доброкачественные образования области Фатерова сосочка - 2 больных.
Тщательный анализ клинико-анатомических данных, как правило, позволило хирургам нашей клиники предположительно ставить диагноз механической желтухи в сочетании с холангитом. В историях 17 пациентов наблюдается описание классической триады Шарко: в виде озноба, желтухи и болей в правом подреберье и другие общеизвестные симптомы при остром холецистите. При поступлении всем 17 больным проводился комплекс диагностических и лечебных мероприятий выполняемых одновременно, особенно с фоновыми терапевтическими заболеваниями совместно с терапевтами и эндокринологами. Для выяснения причины механической желтухи широко применялись такие методы, как УЗИ гепатобиллииарной зоны, ФГДС для уточнения состояния области Фатерова соска и установления факта поступления желчи в двенадцатиперстную кишку и КТ исследование органов брюшной полости. Рациональная комбинация этих методов позволило получить объективную информацию о причине холангита. Эти больные в предоперационном периоде получали комплексное лечение гепатопротекторной терапии и с целью профилактики холемического кровотечения.
После обследования и установления причины холангита, на 2-ые сутки проводилось срочные операции: холедохолитотомия - у 14 больных, холецистэктомия, дуоденостомия с папилосфинктеропластикой - у 3 больных, холецистэктомия, холедохоеюнооанастомоз с анастомозом по Брауну у 2-х больных традиционным методом. У 5 больных с острым холецистопанкреатитом оперативное пособие заключалось в ТХЭ с наружным дренированием холедоха через пузырный проток. Больные оперированы в сроки до 2-х суток - 6 больных. Во всех случаях операцию завершали наружным дренированием холедоха через пузырный проток. Так как известно наружное дренирование желчных путей при холангите является общепризнанным методом оперативного лечения. Оно было применено и в нашей клинике для обеспечения адекватного оттока желчи и возможности промывания желчных путей антибиотиками, что послужило эффективным способом лечения холангита. В послеоперационном периоде продолжали промывание общего желчного протока растворами антисептиков, что значительно сократило послеоперационную летальность. Умерла одна больная из названных 17 больных, причиной летальности которой была нарастание печеночной и полиорганной недостаточности на основе развития холангиогенного сепсиса и холангиогенных абсцессов печени на фоне сопутствующего сахарного диабета. Основная причина: поздняя обращаемость больных с осложненными холециститами.
Изучая истории болезней с острым холециститом, осложненным механической желтухой, особенно при наличии сопутствующего острого холангита успех наших хирургов пришли к выводу. Он достигался с помощью своевременных хирургических вмешательств, при котором ликвидировали источник холангита, устраняя застой желчи и обеспечивая беспрепятственный отток ее из желчных протоков. По данным некоторых авторов летальность при сочетании острого холецистита и холангита остается высокой и достигает 40-60 % (С.А. Шалимов, 1981, В.В. Виноградов, 1986). Традиционные холецистэктомии применялись при осложненных формах холециститов, не пытались применять лапароскопический метод.
Большинство операций ЛХЭ выполнено в плановом порядке по поводу хронического калькулезного холецистита - 80,4 %, экстренных по поводу острого холецистита - 20,3 %.
Наиболее частым осложнением в раннем послеоперационном периоде после экстренных лапароскопических холецистэктомии было желчеистечение - 5 случаев (0,5 %) случаев. По литературным данным частота желчеистечения после ЛХЭ составляет 0,5-1,0 %[5]. При этом осложнений возможными источниками могут быть инфильтративно-воспалительные изменения в области связки при остром холецистите. Другая версия подсказывает о неполном сжатии клипсом части пузырного протока при воспалении стенки пузырного протока, то есть происходит несостоятельность его культи.
Общие принципы профилактики осложнений в аспекте эндохирургии:
1. Тщательный отбор больных для проведения лапароскопических операций с учётом абсолютных и относительных противопоказаний.
2. Опыт хирурга - лапароскописта должен соответствовать сложности хирургического вмешательства.
3. Оперирующий врач должен критически оценивать возможности лапароскопического доступа, понимая пределы разрешающей способности, ограничения метода и во времени (течение 30-40 минут от начала ЛХЭ перейти на конверсию ТХЭ).
4. Необходимо добиться создания полноценной визуализации оперируемых объектов и достаточного пространства в брюшной полости.
5. Следует проверить перед ЛХЭ исправность эндохирургических инструментов и оборудования
Читайте также:
- Ценность бронхоскопии при раке легкого. Исследование мокроты при раке легкого
- Дифференцированное лечение бесплодия. Подбор эффективной терапии
- Сексуальные фантазии мужчин. О чем мечтают мужчины?
- Случай трудной диагностики атрезии пищевода с нижним трахеопищеводным свищом
- Определение срока беременности. Точность выявления срока беременности
