Хроническая недостаточность околощитовидных желез. Желудочная форма тетании
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
Гиперпаратиреоз - эндокринопатия, в основе которой лежит избыточная продукция паратгормона паращитовидными железами. Гиперпаратиреоз ведет к повышению уровня кальция в крови и патологическим изменениям, происходящим, в первую очередь, в костной ткани и почках. Заболеваемость гиперпаратиреозом среди женщин отмечается в 2 - 3 раза чаще, чем у мужчин. Гиперпаратиреозу подвержены в большей степени женщины от 25 до 50 лет. Гиперпаратиреоз может иметь субклиническое течение, костную, висцеропатическую, смешанную форму, а также острое течение в виде гиперкальциемического криза. Диагностика включает определение Ca, P и паратгормона в крови, рентгенологическое исследование и денситометрию.
Общие сведения
Гиперпаратиреоз - эндокринопатия, в основе которой лежит избыточная продукция паратгормона паращитовидными железами. Гиперпаратиреоз ведет к повышению уровня кальция в крови и патологическим изменениям, происходящим, в первую очередь, в костной ткани и почках. Заболеваемость гиперпаратиреозом среди женщин отмечается в 2 - 3 раза чаще, чем у мужчин. Гиперпаратиреозу подвержены в большей степени женщины от 25 до 50 лет.
Классификация и причины гиперпаратиреоза
Гиперпаратиреоз бывает первичным, вторичным и третичным. Клинические формы первичного гиперпаратиреоза могут быть разнообразными.
Первичный гиперпаратиреоз
Первичный гиперпаратиреоз подразделяют на три вида:
I. Субклинический первичный гиперпаратиреоз.
- биохимическая стадия;
- бессимптомная стадия ("немая" форма).
II. Клинический первичный гиперпаратиреоз. В зависимости от характера наиболее выраженных симптомов выделяют:
- костную форму (паратиреоидная остеодистрофия, или болезнь Рекглингхаузена). Проявляется деформацией конечностей, приводящей к последующей инвалидности. Переломы появляются «сами по себе», без травмы, заживают долго и трудно, уменьшение плотности костной ткани ведет к развитию остеопороза.
- висцеропатическую форму:
- почечную - с преобладанием мочекаменной болезни тяжелого течения, с частыми приступами почечной колики, развитием почечной недостаточности;
- желудочно-кишечную форму - с проявлениями язвы желудка и двенадцатиперстной кишки, холецистита, панкреатита;
- смешанную форму.
III. Острый первичный гиперпаратиреоз (или гиперкальциемический криз).
Первичный гиперпаратиреоз развивается при наличии в паращитовидных железах:
- одной или нескольких аденом (доброкачественных опухолевидных образований);
- диффузной гиперплазии (увеличения размеров железы);
- гормонально - активной раковой опухоли (редко, в 1-1,5% случаев).
У 10% пациентов гиперпаратиреоз сочетается с различными гормональными опухолями (опухоли гипофиза, рак щитовидной железы, феохромоцитома). К первичному гиперпаратиреозу также относят наследственный гиперпаратиреоз, который сопровождается другими наследственными эндокринопатиями.
Вторичный гиперпаратиреоз
Вторичный гиперпаратиреоз служит компенсаторной реакцией на длительно имеющийся в крови низкий уровень Ca. В этом случае усиленный синтез паратгормона связан с нарушением кальциево-фосфорного обмена при хронической почечной недостаточности, дефиците витамина D, синдроме мальабсорбции (нарушением всасывания Ca в тонком кишечнике). Третичный гиперпаратиреоз развивется в случае нелеченого длительно протекающего вторичного гиперапартиреоза и связан с развитием автономно функционирующей паратиреоаденомы.
Псевдогиперпаратиреоз (или эктопированный гиперпаратиреоз) возникает при различных по локализации злокачественных опухолях (раке молочной железы, бронхогенном раке), способных продуцировать паратгормоноподобное вещество, при множественных эндокринных аденоматозах I и II типа.
Гиперпаратиреоз проявляется избытком паратгормона, который способствует выведению из костной ткани кальция и фосфора. Кости становятся непрочными, размягчаются, могут искривляться, повышается риск возникновения переломов. Гиперкальциемия (избыточный уровень Ca в крови) приводит к развитию мышечной слабости, выделению избытка Ca с мочой. Усиливается мочеиспускание, появляется постоянная жажда, развивается почечнокаменная болезнь (нефролитиаз), отложение солей кальция в паренхиме почек (нефрокальциноз). Артериальная гипертензия при гиперпаратиреозе обусловлена действием избытка Ca на тонус кровеносных сосудов.
Симптомы гиперпаратиреоза
Гиперпаратиреоз может протекать бессимптомно и диагностироваться случайно, при обследовании. При гиперпаратиреозе у пациента одновременно развиваются симптомы поражения различных органов и систем - язва желудка, остеопороз, мочекаменная, желчнокаменная болезни и др.
К ранним проявлениям гиперпаратиреоза относятся быстрая утомляемость при нагрузке, мышечная слабость, головная боль, возникновение трудностей при ходьбе (особенно при подъеме, преодолении больших расстояний), характерна переваливающаяся походка. Большинство пациентов отмечают ухудшение памяти, эмоциональную неуравновешенность, тревожность, депрессию. У пожилых людей могут проявляться тяжелые психические расстройства. При длительном гиперпаратиреозе кожа становится землисто-серого цвета.
На поздней стадии костного гиперпаратиреоза происходит размягчение, искривления, патологические переломы (при обычных движениях, в постели) костей, возникают рассеянные боли в костях рук и ног, позвоночнике. В результате остеопороза челюстей расшатываются и выпадают здоровые зубы. Из-за деформации скелета больной может стать ниже ростом. Патологические переломы малоболезненны, но заживают очень медленно, часто с деформациями конечностей и образованием ложных суставов. На руках и ногах обнаруживаются периартикулярные кальцинаты. На шее в области паращитовидных желез можно пальпировать большую аденому.
Висцеропатический гиперпаратиреоз характеризуется неспецифической симптоматикой и постепенным началом. При развитии гиперпаратиреоза возникает тошнота, желудочные боли, рвота, метеоризм, нарушается аппетит, резко снижается вес. У пациентов обнаруживаются пептические язвы с кровотечениями различной локализации, склонные к частым обострениям, рецидивам, а также признаки поражения желчного пузыря и поджелудочной железы. Развивается полиурия, плотность мочи уменьшается, появляется неутолимая жажда. На поздних стадиях выявляется нефрокальциноз, разиваются симптомы почечной недостаточности, прогрессирующей со временем, уремия.
Гиперкальциурия и гиперкальциемия, развитие кальциноза и склероза сосудов, приводит к нарушению питания тканей и органов. Высокая концентрация Ca в крови способствует поражению сосудов сердца и повышению артериального давления, возникновению приступов стенокардии. При кальцификации конъюнктивы и роговицы глаз наблюдается синдром красного глаза.
Осложнения
Гиперкальциемический криз относится к тяжелым осложнениям гиперпаратиреоза, угрожающим жизни пациента. Факторами риска являются длительный постельный режим, бесконтрольный прием препаратов Ca и витамина D, тиазидных диуретиков (снижают экскрецию Ca с мочой). Криз возникает внезапно при острой гиперкальциемии (Ca в крови 3,5 - 5 ммоль/л, при норме 2,15 - 2,50 ммоль/л) и проявляется резким обострением всех клинических симптомов. Для этого состояния характерны: высокая (до 39 - 40°С) температура тела, острые боли в эпигастрии, рвота, сонливость, нарушение сознания, коматозное состояние. Резко усиливается слабость, возникает обезвоживание организма, особо тяжелое осложнение - развитие миопатии (атрофии мышц) межреберных мышц и диафрагмы, проксимальных отделов туловища. Также могут возникнуть отек легких, тромбозы, кровотечения, перфорации пептических язв.
Диагностика
Первичный гиперпаратиреоз не обладает специфическими проявлениями, поэтому поставить диагноз по клинической картине довольно сложно. Необходима консультация эндокринолога, обследование пациента и трактовка полученных результатов:
Моча приобретает щелочную реакцию, определяется экскреция кальция с мочой (гиперкальциурия) и повышение содержания в ней P (гиперфосфатурия). Относительная плотность понижается до 1000, часто бывает белок в моче (протеинурия). В осадке обнаруживаются зернистые и гиалиновые цилиндры.
- биохимического анализа крови (кальций, фосфор, паратгормон)
Повышается концентрация общего и ионизированного Ca в плазме крови, содержание P ниже нормы, активность щелочной фосфатазы повышена. Более показательным при гиперпаратиреозе является определение концентрации паратгормона в крови (5—8 нг/мл и выше при норме 0,15—1 нг/мл).
УЗИ щитовидной железы информативно только при расположении паратиреоаденом в типичных местах - в области щитовидной железы.
Рентгенография позволяет обнаружить остеопороз, кистозные изменения костей, патологические переломы. Для оценки плотности костной ткани проводится денситометрия. При помощи рентгенологического исследования с контрастным веществом диагностируют возникающие при гиперпаратиреозе пептические язвы в желудочно-кишечном тракте. КТ почек и мочевыводящих путей выявляет камни. Рентгенотомография загрудинного пространства с пищеводным контрастированием бариевой взвесью позволяет выявить паратиреоаденому и ее местоположнение. Магнитно-резонансная томография по информативности превосходит КТ и УЗИ, визуализирует любую локализацию околощитовидных желез.
Позволяет выявить локализацию обычно и аномально расположенных желез. В случае вторичного гиперпаратиреоза проводят диагностику определяющего заболевания.
Лечение гиперпаратиреоза
Комплексное лечение гиперпаратиреоза сочетает операционную хирургию и консервативную терапию медикаментозными препаратами. Основным способом лечения первичного гиперпаратиреоза служит хирургическая операция, заключающаяся в удалении паратиреоаденомы или гиперплазированных паращитовидных желез. На сегодняшний день хирургическая эндокринология располагает малоинвазивными методиками хирургических вмешательств, проводимых при гиперпаратиреозе, в том числе и с применением эндоскопического оборудования.
Если у пациента был диагностирован гиперкальциемический криз, необходимо проведение операции по экстренным показаниям. До операции обязательно назначение консервативного лечения, направленного на снижение Ca в крови: обильное питье, внутривенно - изотонический раствор NaCl, при отсутствии почечной недостаточности - фуросемид с KCl и 5% глюкозой, экстракт щитовидных желез скота (под контролем уровня Ca в крови), бифосфонаты (памидроновая к-та и этидронат натрия), глюкокортикоиды.
После оперативного вмешательства по поводу злокачественных опухолей паращитовидных желез проводится лучевая терапия, также применяют противоопухолевый антибиотик - пликамицин. После хирургического лечения у большинства пациентов снижается количеств Ca в крови, поэтому им назначают препараты витамина D (в более тяжелых случаях - соли Ca внутривенно).
Прогноз и профилактика гиперпаратиреоза
Прогноз гиперпаратиреоза благоприятен только в случае раннего диагностирования и своевременного проведения хирургического лечения. Восстановление нормальной трудоспособности пациента после оперативного лечения костного гиперпаратиреоза зависит от степени поражения костной ткани. При легком течении заболевания работоспособность восстанавливается после хирургического лечения примерно в течение 3 - 4 месяцев, в тяжелых случаях - в течение первых 2 лет. В запущенных случаях могут остаться ограничивающие трудоспособность деформации костей.
При почечной форме гиперпаратиреоза прогноз на выздоровление менее благоприятный и зависит от выраженности поражения почек на дооперационном этапе. Без хирургического вмешательства пациенты, обычно, становятся инвалидами и умирают от прогрессирующей кахексии и хронической почечной недостаточности. При развитии гиперкальциемического криза прогноз определяется своевременностью и адекватностью проводимого лечения, летальность при этом осложнении гиперпаратиреоза составляет 32 %.
При имеющейся хронической почечной недостаточности имеет значение медикаментозная профилактика вторичного гиперпаратиреоза.
Гипопаратиреоз
Гипопаратиреоз - заболевание, развивающееся вследствие недостатка паратгормона, секретируемого паращитовидными железами, или нарушения рецепторной тканевой чувствительности к нему. Снижение функциональной активности паращитовидных желез различного генеза наблюдается у 0,3—0,4% населения и может возникнуть в любом возрасте, приводя к нарушению обмена кальция и фосфора. Различают врожденный, послеоперационный, посттравматический, аутоиммунный и идиопатический гипопаратиреоз. В ходе диагностики гипопаратиреоза важное значение имеет определение содержания паратгормона, Са и Р в крови, выявление остеосклероза при рентгенологическом исследовании и денситометрии.
МКБ-10
- заболевание, развивающееся вследствие недостатка паратгормона, секретируемого паращитовидными железами, или нарушения рецепторной тканевой чувствительности к нему. Снижение функциональной активности паращитовидных желез различного генеза наблюдается у 0,3—0,4% населения и может возникнуть в любом возрасте, приводя к нарушению обмена кальция и фосфора.
Причины гипопаратиреоза
Паратгормон совместно с гормоном щитовидной железы кальцитонином и витамином D отвечает за регуляцию в организме фосфорно-кальциевого обмена. Его недостаток вызывает снижение в крови уровня кальция и повышенное содержание фосфатов. В результате нарушается минеральный баланс (равновесие между ионами К, Na, Mg), проницаемость клеточных мембран, что проявляется усилением нервно-мышечной возбудимости и судорогами. Гипокальциемия и гиперфосфатемия способствуют отложению солей кальция во внутренних органах и на стенках кровеносных сосудов.
Развитие гипопаратиреоза нередко бывает связано с заболеваниями щитовидной железы, что объясняется их близким анатомическим расположением и тесной функциональной взаимосвязью. Гипопаратиреоз может развиваться в результате:
- хирургического вмешательства на щитовидной железе или других органах шеи с повреждением паращитовидных желез. Так называемый, послеоперационный гипопаратиреоз обычно возникает после полного удаления щитовидной железы (тиреоидэктомия) при онкологическом диагнозе;
- кровоизлияний в паращитовидные железы при травмах шеи;
- воспалительных процессов в паращитовидных железах;
- опухолевых метастазов в паращитовидные железы и области шеи;
- врожденной патологии (внутриутробного недоразвития паращитовидных желез) - встречается при синдроме Ди Джорджи, характеризующимся нарушением развития паращитовидных желез, аплазией тимуса и врожденными пороками сердца;
- воздействия радиации (при лечении токсического зоба радиоактивным йодом);
- эндокринных нарушений (первичный гипотиреоз, хроническая надпочечниковая недостаточность);
- аутоиммунного синдрома, системных заболеваний (гемохроматоз и амилоидоз).
Классификация гипопаратиреоза
Современная эндокринология выделяет следующие формы гипопаратиреоза, обусловленные характером течения заболевания:
- острая - состояние трудно компенсируется, часто возникают тяжелые приступы судорог;
- хроническая - нечастые приступы провоцируются инфекциями, физической нагрузкой, нервным перенапряжением, менструацией, психологической травмой). Обострения гипопаратиреоза обычно возникают весной и осенью. Адекватное лечение позволяет добиться длительной ремиссии.
- латентная (скрытая) - внешние проявления отсутствуют, обнаруживается только при проведении специального обследования.
С учетом причины выделяют гипопаратиреоз:
- послеоперационный (после хирургических вмешательств на щитовидной и околощитовидных железах);
- посттравматический (после лучевого и инфекционного воздействия, кровоизлияний и т. д.);
- идиопатический, аутоиммунный;
- врожденный (в результате отсутствия или недоразвития паращитовидных желез).
Симптомы гипопаратиреоза
Основное клиническое проявление гипопаратиреоза - судорожный (тетанический) синдром. Усиление нервно-мышечной возбудимости при недостаточной секреции паратгормона приводит к судорогам - сильным мышечным сокращениям, сопровождающимся болью.
Приступу судорог может предшествовать чувство онемения, скованности мышц, «ползания мурашек» над верхней губой, по пальцам рук и ног, покалывание, похолодание конечностей. После предвестников появляются судороги отдельных групп мышц, симметрично расположенных с обеих сторон (обычно мышц рук, затем - мышц ног). Иногда затрагиваются мышцы лица, реже мышцы тела и внутренних органов.
В зависимости от сведенных судорогой мышц развиваются характерные проявления со стороны соответствующих органов.
Судорожный синдром при гипопаратиреозе проявляется спазмом мышц:
- верхних и нижних конечностей (преимущественно поражаются мышцы - сгибатели). При судорогах в руках - верхняя конечность согнута в локтевом и запястном суставах и прижата к туловищу;
- лица (характерны сжатые челюсти, опущенные уголки рта, сдвинутые брови, полуопущенные веки);
- сосудов сердца (чувствуется резкая боль);
- туловища (происходит разгибание туловища назад);
- шеи, межреберных мышц, диафрагмы и мышц живота (приводит к затруднению дыхания, одышке, спазму бронхов);
- пищевода, желудка, кишечника (наблюдаются нарушение глотания, запоры, кишечная колика);
- мочевого пузыря с проявлением анурии (отсутствием мочевыделения).
При гипопаратиреозе судороги отличаются болезненностью, при легкой форме заболевания возникают 1-2 раза в неделю, могут длиться минуты; при тяжелой форме возникают неоднократно за сутки и продолжаются несколько часов. Могут появляться спонтанно, а могут провоцироваться какими либо внешними раздражителями (механическими, болевыми, термическими, электрическими). Спазм мускулатуры может сопровождаться бледностью кожи, перепадами давления, сердцебиением, расстройством пищеварения (рвотой, поносом). В тяжелых случаях гипопаратиреоза пациенты могут терять сознание.
Вегетативные нарушения при гипопаратиреозе проявляются симптомами повышенной потливости, головокружения, обмороков; звона, ощущения «закладывания» в ушах, снижения слуха; нарушения зрительной концентрации и сумеречного зрения; болями и нарушением сердечных сокращений; нарушением чувствительности рецепторов (слуховых - повышение чувствительности к резким звукам, шуму, громкой музыке; вкусовых - снижение восприимчивости к кислому и повышение к сладкому и горькому, нарушение адекватного восприятия окружающей температуры - ощущение холода или жара).
При длительном низком уровне Ca в крови у пациентов с гипопаратиреозом отмечаются изменения психики: снижение интеллекта, памяти, неврозы, эмоциональная лабильность (депрессия, тоска), расстройство сна.
Хроническое течение гипопаратиреоза приводит к трофическим нарушениям. Характерны шелушение, сухость и изменение пигментации кожи, ломкость ногтей, появление на коже везикул с серозным содержимым, экзема, грибковые заболевания. Отмечается нарушение роста волос, частичное или полное облысение, раннее поседение. Повреждается ткань зубов: у детей нарушается формирование зубов, обнаруживаются участки гипоплазии эмали; у пациентов всех возрастных групп - повреждение эмали зубов, развитие кариеса. У детей также наблюдается отставание в росте.
При длительном гипопаратиреозе возможно развитие катаракты (помутнения хрусталика со снижением остроты зрения и развитием слепоты). При латентном течении заболевания спазмы мышц могут возникать при острых инфекциях, интоксикации, беременности, недостаточности витаминов.
При резком снижении уровня Ca в крови развивается гипокальциемический криз (тетания). Судорожный приступ возникает самопроизвольно или в результате внешнего раздражения (механического, акустического, гипервентиляции). Обычно, он начинается внезапно, реже с симптомов - предвестников (появления общей слабости, парестезии в области лица и в кончиках пальцев), при этом отмечаются быстрые подергивания отдельных мышц, затем - тонические или клонические судороги.
При спазме мускулатуры рук усиливается тонус сгибательных мышц, (рука принимает позицию «руки акушера»). При мышечных судорогах в ногах сильнее напряжены разгибательные мышцы (сгибание подошвы - «конская стопа»). Отмечается болезненность судорог во время приступов тетании, но пациент находится в сознании. Спазм гладкой мускулатуры может проявиться печеночной или почечной коликой.
Развитие бронхоспазма и ларингоспазма резко нарушает дыхание и представляет опасность для жизни больных гипопаратиреозом, особенно детей. Необратимый характер при гипопаратиреозе носят осложнения, обусловленные длительной недостаточностью кальция, - катаракта, кальцификация тканей мозга и других органов.
Диагностика явных клинических форм гипопаратиреоза основана на результатах внешнего осмотра больного, присутствия типичного анамнеза (перенесенные операции на щитовидной или паращитовидных железах, лучевая терапия радиоактивным йодом), симптомов повышенной нервно-мышечной возбудимости (судорожная готовность или приступы тонических судорог).
Лабораторная диагностика гипопаратиреоза подразумевает исследование уровня кальция и фосфора, паратгормона в крови и моче. При гипопаратиреозе отмечается гиперфосфатемия, гипокальциемия, снижение концентрации паратгормона в сыворотке крови, гипокальциурия, гипофосфатурия.
На рентгенограммах определяется остеосклероз, обызвествление реберных хрящей, по результатам денситометрии - повышенная плотность костей. МРТ выявляет отложение Ca во внутренних органах, подкожной клетчатке, ганглиях головного мозга. Для выявления скрытых форм гипопаратиреоза проводят пробы на определение повышенной судорожной готовности, пробу с гипервентиляцией.
Лечение гипопаратиреоза
Терапия гипопаратиреоза и предупреждение судорожных приступов проводится под постоянным контролем эндокринолога. Назначается диета, богатая кальцием, магнием и бедная фосфором (молочная продукция, овощи, фрукты). Резкое ограничение или отказ от мясных продуктов необходим в период обострения гипопаратиреоза. Важен прием с пищей витамина D2 (эргокальциферола), который содержится в желтке яиц, печени, рыбьем жире.
При гипопаратиреозе назначаются препараты кальция (кальций карбонат, глюконат кальция). Для повышения всасывания в кишечнике кальция обязателен его одновременный прием с хлоридом аммония, желудочным соком или разведенной хлористоводородной кислотой. Компенсация состояния при гипопаратиреозе монотерапией кальция не позволяет полностью нормализовать его уровень в крови, поэтому дополнительно применяют препараты витамина D (эргокальциферол, альфакальцидол, колекальциферол). Для активации выработки витамина D в собственном организме пациентам с хроническим гипопаратиреозом рекомендовано умеренное физиотерапевтическое ультрафиолетовое облучение или принятие солнечных ванн.
Для профилактики судорожного синдрома назначают противосудорожные и успокаивающие препараты (люминал, бромиды); в случае гипокальциемического криза внутривенно вводят раствор глюконата кальция.
Прогноз при гипопаратиреозе
Прогностические данные при гипопаратиреозе - благоприятные. Лечение гипопаратиреоза и предупреждение судорожных приступов требуют постоянного контроля врача-эндокринолога. Контроль осуществляют с целью оценки компенсации заболевания и коррекции курса лечения 1 раз в 3 месяца, один раз в полгода необходим осмотр врача - окулиста по поводу возможного развития катаракты.
Профилактика гипопаратиреоза
С целью предупреждения гипопаратиреоза при проведении хирургического вмешательства на щитовидной железе применяются щадящие оперативные техники по отношению к паращитовидным железам. Пациентам с рецидивирующим токсическим зобом во избежание развития гипопаратиреоза рекомендуется проводить лучевую терапию радиоактивным йодом вместо хирургической операции. Важное значение имеет профилактика послеоперационных осложнений (спаек, инфильтратов), которые могут нарушить кровоснабжение околощитовидных желез, а также раннее обнаружение у пациентов после хирургического вмешательства на щитовидной железе симптомов повышенной нервно-мышечной возбудимости и своевременное принятие мер.
Для предупреждения судорожного синдрома и развития острого гипокальциемического криза при гипопаратиреозе необходимо исключение провоцирующих факторов, профилактика интоксикаций и инфекций. Пациентам с гипопаратиреозом необходимо придерживаться диеты: она должна быть обогащена кальцием и ограничена фосфором, обязательно необходимо полностью отказаться от мясных продуктов, так как они вызывают развитие тетании. При гипопаратиреозе осуществляется диспансерный контроль за содержанием Ca и P в крови.
Гиперпаратиреоз - симптомы и лечение
Что такое гиперпаратиреоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Курашова О. Н., эндокринолога со стажем в 28 лет.
Над статьей доктора Курашова О. Н. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
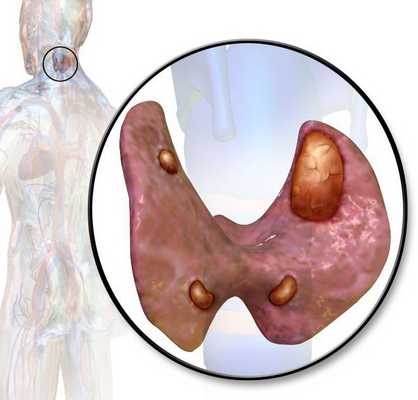
Определение болезни. Причины заболевания
Гиперпаратиреоз — это эндокринное заболевание, развивающееся при чрезмерном количестве паратиреоидного гормона (паратгормона) в организме, который выделяется околощитовидными железами.
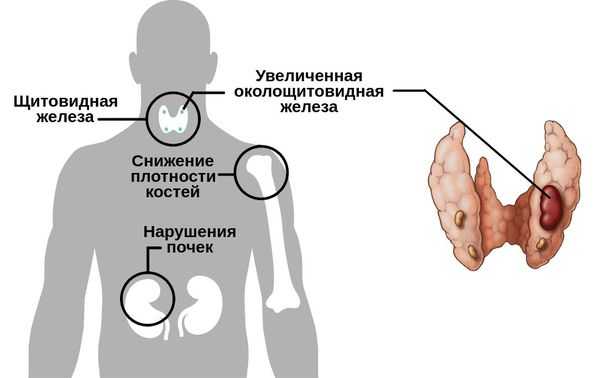
Существуют разные формы данного нарушения.
Первичный гиперпаратиреоз помимо нарушения околощитовидных желёз и избыточного выделения паратиреоидного гормона сопровождается верхне-нормальным или повышенным содержанием кальция в крови. Среди эндокринных заболеваний он встречается довольно часто: по распространённости эта форма гиперпаратиреоза находится на третьем месте после сахарного диабета и патологий щитовидной железы.
Ежегодная заболеваемость первичной формой составляет около 0,4-18,8% случаев на 10000 человек, а после 55 лет — до 2% случаев. [6] [12] У женщин эта патология возникает чаще, чем у мужчин — примерно 3:1. Преобладающее число случаев первичного гиперпаратиреоза у женщин приходится на первое десятилетия после менопаузы.
Первичный гиперпаратиреоз может быть как самостоятельным заболеванием, так и сочетаться с другими наследственными болезнями эндокринной системы. [1] [12] Он проявляется многосимптомным поражением различных органов и систем, что приводит к значительному снижению качества жизни с последующей инвалидизацией, а также к риску преждевременной смерти.
Причины возникновения связаны с развитием в одной или нескольких околощитовидных железах таких патологий, как:
- солитарная аденома — до 80-85% случаев;
- гиперплазия (диффузное увеличение желёз) — до 10-15 % случаев;
- рак — до 1-5% случаев;
- спорадические заболевания — до 90-95% случаев.
В 5% случаев на возникновение первичного гиперпаратиреоза влияет наследственность.
При вторичном гиперпаратиреозе кроме общих клинических признаков заболевания отличается снижением кальция и повышением фосфора в крови. Эта форма болезни обычно развивается как реакция компенсации и сочетает в себе усиленный синтез паратгормона и изменения в паращитовидных железах. Как правило, обнаруживается при синдроме недостаточного всасывания кальция в тонком кишечнике, дефиците витамина D и хронической почечной недостаточности.
Третичный гиперпаратиреоз развивается в случае аденомы околощитовидной железы и повышенном выделении паратгормона в условиях длительного вторичного гиперпаратиреоза.
Псевдогиперпаратиреоз развиваться п ри других злокачественных опухолях, которые способны продуцировать вещество, похожее на паратгормон.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Гиперпаратиреоз протекает длительно и бессимптомно и может быть выявлен случайно во время обследования по поводу другого заболевания.
У пациентов с гиперпарат иреозом одновременно возникают симптомы поражения различных органов и систем: язва желудка, остеопорозные проявления, мочекаменная и желчнокаменная болезни и другие. При пальпации шеи в зоне паращитовидных желёз можно нащупать достаточно большую "аденому".
Развивается быстрая утомляемость при физической повседневной нагрузке, мышечная слабость, ноющая головная боль, затруднение при ходьбе (особенно во время подъёма по лестнице или при преодолении больших расстояний), формируется как бы переваливающаяся походка.
У большинства людей с гиперпаратиреозом нарушено восприятие и память, они эмоционально неуравновешенны, тревожны, депрессивны.
При опросе пациенты с подозрением на нарушение функции околощитовидных желёз обычно жалуются на:
- длительно существующие боли в костях рук и ног, неровности и деформирующие изменения, возникающие при надавливании, частые судороги в ногах;
- эмоциональную неустойчивость, беспокойство и нарушение концентрации внимания, возникающее при нахождении в обществе;
- частое желание пить жидкость — вплоть до жажды с учащённым мочеиспусканием (не связанное с сахарным или несахарным диабетом);
- прерывистое нарушение сна и значительную утомляемость при выполнении любой работы;
- неуверенность и шаткость при ходьбе;
- повышенную потливость всего тела и конечностей;
- периодические сердцебиения днём и ночью;
- искривления и переломы (в основном трубчатых костей) при непредсказуемых обстоятельствах (даже при движениях лёжа в постели) — возникает в позднем периоде заболевания, сопровождается ноющими болями в позвоночнике.
Если патологический процесс в костях продолжает развиваться, это может стать причиной расшатывания и выпадения здоровых зубов, а также деформации костей скелета, в связи с которой пациенты становятся ниже ростом. Возникающие переломы очень медленно восстанавливаются, часто с деформациями р ук и ног и образованием непрочных суставов. На конечностях появляются кальцинаты — результат отложения солей.
У женщин с повышенной функцией щитовидной железы в менопаузе риск костных осложнений возрастает.
В большинстве случаев первые проявления гиперпаратиреоза сопровождаются:
- давно диагностированными нарушениями опорно-двигательного аппарата;
- хроническими заболеваниями почек (мочекаменная болезнь, отложение солей кальция в почках);
- нарушениями желудочно-кишечного тракта (панкреатит и кальцинат поджелудочной железы);
- выраженными, ранее нелеченными нейрокогнитивными и психическими расстройствами; в сочетании с гипертрофией миокарда левого желудочка (утолщением стенок сердца), а также нарушением проводимости и ритма сердца — зависят от уровня паратгормона.
При развитии поражения сосудов в виде кальциноза и склероза нарушается питание тканей и органов, а повышенный уровень кальция в крови способствует развитию и ухудшению ишемической болезни сердца.
Гиперпаратиреоз с нехарактерными симптомами и постепенным началом часто сопровождается:
- тошнотой, периодическими желудочными болями, рвотой, метеоризмом, снижением аппетита, резким падением веса;
- возникновением пептических язв с кровотечениями;
- поражением поджелудочной железы и желчного пузыря;
- на поздних стадиях — нефрокальцинозом, признаками прогрессирующей почечной недостаточности с последующей уремией (крайне опасным отравлением организма).
Патогенез гиперпаратиреоза
Кальций является важным компонентом, который влияет на прочность костей и обменные процессы в организме. В норме уровень кальция, а также фосфора поддерживает паратгормон, выделяемый околощитовидными железами.
При аденоме или ином нарушении этих желёз взаимосвязь кальция и паратгормона нарушается: если раньше повышенное содержания кальция сдерживало уровень паратгормона, то теперь развивается дефект рецепторов, чувствительных к кальцию, которые расположены на поверхности главных клеток паращитовидных желёз.
В связи с этим в организме происходит ряд нарушений:
- активируются остеобласты (молодые клетки костей) и увеличивается количество остеокластов (клеток, уничтожающих старые костные ткани), что приводит к ускорению естественного разрушения (растворения) костей и костеобразования — если уровень паратгормона повышен довольно длительно, то процессы разрушения начинают преобладать;
- снижается почечный порог обратного всасывания фосфатов (проявляется гипофосфатемией и гиперфосфатурией);
- в кишечнике всасывается дополнительное количество кальция; [2][7][9]
- в случае гиперплазии (увеличения количества клеток паращитовидных желёз) происходит нерегулируемая гиперпродукция паратгормона. [17]
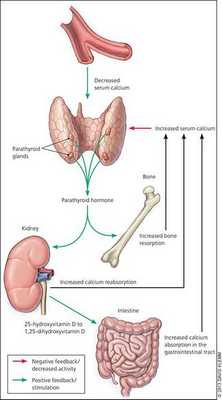
При избытке паратгормона усиливается выведение из костной ткани кальция и фосфора. Клинически это проявляется изменениями в костях: их искривлением и размягчением, возникновением переломов. При этом уровень кальция в костях снижается, а его уровень в крови заметно увеличивается, т. е. возникает гиперкальциемия. Она проявляется мышечной слабостью, избыточным выделением минералов с мочой при усиленном мочеиспускании и постоянной жаждой, что приводит к почечнокаменной болезни и нефрокальцинозу — накоплению и отложению солей кальция в главной ткани почек. Также избыток кальция в крови становится причиной нарушения тонуса сосудов и возникновения артериальной гипертензии. [1] [12]
У пациентов с первичным гиперпаратиреозом часто наблюдается острая нехватка витамина D, а после оперативного лечения заболевания повышается вероятность развития синдрома голодных костей — последствия гиперкальциемии. [15]
Классификация и стадии развития гиперпаратиреоза
Как уже говорилось, бывает первичный, вторичный и третичный гиперпаратиреоз. При этом первичную форму заболевания разделяют на три вида:
- субклинический — заболевание развивается без явных проявлений, можно заподозрить только по результатам биохимии крови;
- клинический — возникают выраженные симптомы болезни (нарушения опорно-двигательного аппарата, почек и ЖКТ);
- острый первичный — возникновение гиперкальциемического криза.
Согласно МКБ 10, выделяют четыре формы заболевания:
- первичный гиперпаратиреоз;
- вторичный гиперпаратиреоз;
- иные формы гиперпаратиреоза;
- неуточнённый гиперпаратиреоз.
Другая классификация гиперпаратиреоза, опубликованная в 2014 году, по степени выраженности симптомов разделяет заболевание на три формы:
- нормокальциемическую — определяется неизменными показателями общего и ионизированного кальция (с поправкой на альбумин), а также паратгормона за весь период наблюдения (двукратное определение этих показателей с интервалом в 3-6 месяцев);
- мягкую — можно установить при появлении жалоб (низкотравматичных переломов) и лабораторном подтверждении умеренно повышенного уровня кальция и паратгормона в крови;
- манифестную — возникает впервые, причём остро, сопровождается нарушениями костной ткани или внутренних органов, возникает риск развития гиперкальциемического криза.
В зависимости от того, какие именно органы или системы поражены, выделяют:
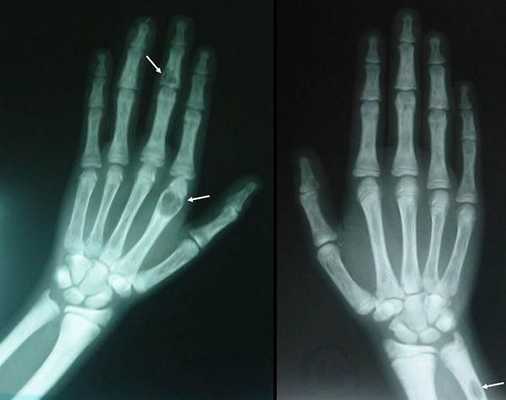
- костный гиперпаратиреоз — де формация конечностей, внезапные переломы, возникающие как бы сами по себе, остеопороз с возможными кистозными образованиями, болезнь Реклингхаузена;
- висцеральный гиперпаратиреоз — поражением внутренних органов:
- почечный — отличается тяжёлым течением, возникают частые приступы почечной колики, возможно развитие почечной недостаточности;
- желудочно-кишечный — холецистит, панкреатит, язвенная болезнь желудка и двенадцатиперстной кишки;
- смешанный гиперпаратиреоз — одновременное возникновение костных и висцеральных нарушений.
Осложнения гиперпаратиреоза
Длительное течение заболевания сказывается на формировании костей. Так, н а поздних стадиях вовремя не диагностированного гиперпаратиреоза наблюдаются:
- разрушение дистальных или концевых фаланг конечностей;
- сужение дистального отдела ключиц;
- очаги разрушения костей черепа;
- бурые опухоли длинных костей.
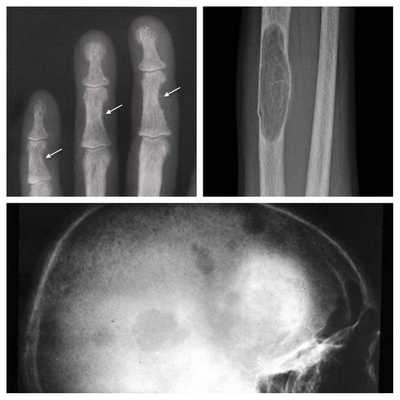
Самое тяжёлое осложнение гиперпаратиреоза — гиперкальциемический криз. Он возникает внезапно после резкого повышения уровня кальция в крови до 3,5-5 ммоль/л (в норме этот показатель составляет 2,15-2,50 ммоль/л). [17] Проявляется резким обострением всех симптомов гиперпаратиреоза.
Пусковые механизмы осложнения — острые инфекционные заболевания (чаще всего ОРВИ), внезапный перелом, длительный постельный режим, беременность, бесконтрольный приём препаратов, содержащих кальций и витамин D, а также тиазидных мочегонных средств.
Риск возникновения криза зависит от того, насколько повышен уровень кальция в крови. [17]
Гипопаратиреоз - симптомы и лечение
Что такое гипопаратиреоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ананьева А. Ш., эндокринолога со стажем в 5 лет.
Над статьей доктора Ананьева А. Ш. работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
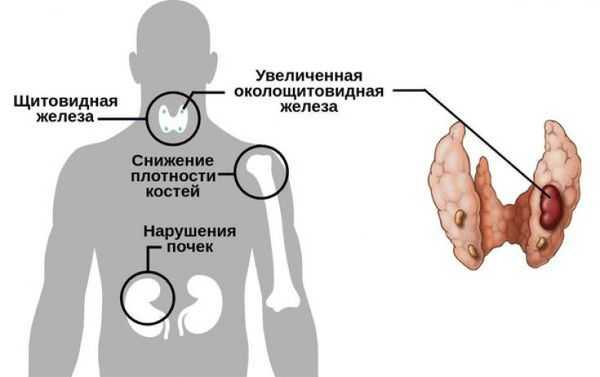
Гипопаратиреоз — это заболевание, возникающее из-за недостаточной секреции паращитовидными железами паратиреоидного гормона или нечувствительностью тканей организма к его действию. Патология сопровождается снижением содержания кальция в крови, что проявляется судорогами, болями в костях, мышцах и нарушениями сердечного ритма.
Снижение активности паращитовидных желёз приводит к нарушению фосфорно-кальциевого обмена в организме, а именно к низкому содержанию кальция в крови (гипокальциемии), которая часто сопровождается высокой концентрацией фосфора (гиперфосфатемией) [9] .
Паращитовидные железы — эндокринные органы, определяющие состояние фосфорно-кальциевого обмена организма и секретирующие паратиреоидный гормон. Они представляют собой округлой или овальной формы образования, расположенные около верхнего и нижнего полюсов щитовидной железы по задней поверхности вне её капсулы [8] . Их количество может быть от 2 до 8 [5] , в среднем у человека 4-5 паращитовидных желёз. Нередко встречается нестандартное расположение паращитовидных желёз, чаще всего в других частях шеи или в средостении (части грудной полости, ограниченной спереди грудиной, сзади позвоночником) [9] .
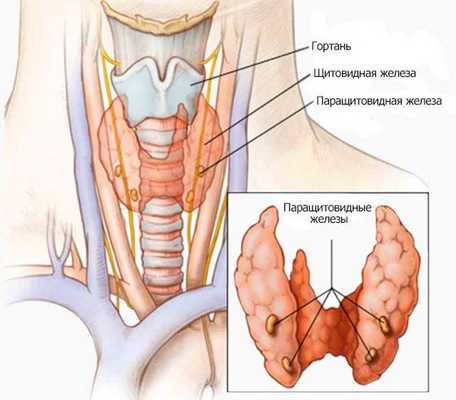
Паратиреоидный гормон (ПТГ, паратгормон) — главный регулятор обмена кальция и фосфора [1] . Он осуществляет мобилизацию фосфора и кальция из костной ткани и увеличивает захват кальция в тонком кишечнике, а также выведение фосфора почками. Основные органы, на которые направлено действие паратгормона: костная ткань, тонкий кишечник и почки [9] .
Примерно 50 % кальция в сыворотке крови связано с альбумином, другими белками и анионами (цитратом, лактатом, сульфатом). Остальной кальций находится в свободном (ионизированном) состоянии [7] .
Значения в норме [3] [6] :
- ПТГ — 15-65 пг/мл или 1,5-7,6 пмоль/л;
- общий кальций — 2,2-2,6 ммоль/л;
- ионизированный кальций — 1,1-1,3 ммоль/л;
- фосфор неорганический — 0,74-1,65 ммоль/л.
Гипокальциемия — стойкое снижение содержания общего кальция в крови ниже 2,2 ммоль/л, ионизированного кальция ниже 1,1 ммоль/л.
Наиболее частые причины гипопаратиреоза:
- операции на органах шеи (чаще всего из-за заболеваний щитовидной железы), при которых возможно повреждение паращитовидных желёз или нарушение их кровоснабжения;
- аутоиммунный процесс (например, аутоиммунный гипопаратиреоз и аутоиммунный сахарный диабет), вызывающий агрессию организма против клеток паращитовидных желёз и приводящий к снижению или потере их функции;
- редкие генетические нарушения развития паращитовидных желёз или выработки паратгормона, которые могут встречаться изолированно или входить в состав синдромов с недостаточностью нескольких эндокринных желёз (аутоиммунный полигландулярный синдром первого или второго типа).
Гипопаратиреоз встречается примерно у 0,2-0,3 % населения, в большинстве случаев им страдают женщины [5] . У женщин чаще возникает послеоперационный гипопаратиреоз, что связано с более частым развитием заболеваний щитовидной железы, требующих проведения тиреоидэктомии (операции по удалению щитовидной железы) [11] [12] . Наследственные формы гипопаратиреоза одинаково распространены как среди мужчин, так и среди и женщин [13] .
К основным симптомам гипопаратиреоза относятся:
- Нервно-мышечные проявления:
- судороги в руках и ногах, часто болезненные, подёргивание лицевой мускулатуры;
- распространённые мышечные боли ноющего характера;
- парестезии (ползание "мурашек" по коже) губ, языка, пальцев рук и ног;
- чувство онемения кожи, особенно вокруг рта, жжение и покалывание пальцев ног и рук, чувство скованности в мышцах рук и ног;
- бронхоспазм, ларингоспазм.
- Трофические проявления:
- ломкость ногтей;
- выпадение волос;
- дефекты эмали зубов;
- ранняя седина.
- Желудочно-кишечные проявления:
- трудности при глотании пищи;
- рвота;
- поносы или запоры.
- Психологические нарушения:
- тревожность;
- повышенная нервно-мышечная возбудимость;
- депрессия;
- снижение памяти [3] .
Кроме того, при заболевании отмечаются боли в костях, головные боли, снижение зрения и двоение в глазах.
Патогенез гипопаратиреоза
Концентрация внеклеточного кальция регулируется в узких пределах основными факторами:
- паратгормоном;
- Д-гормоном (витамином Д);
- фактором роста фибробластов-23 (FGF-23), который также участвует в контроле метаболизма фосфора [3] ;
- кальцитонином — гормоном, вырабатываемым клетками щитовидной железы [6] .
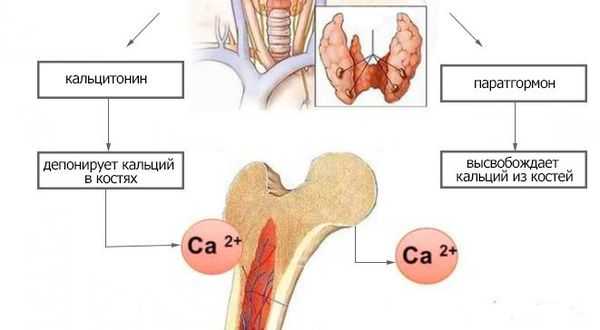
Паращитовидные железы в зависимости от концентрации ионизированного кальция крови выделяют определённое количество паратиреоидного гормона. При низкой концентрации ионов кальция в крови секреция паратиреоидного гормона увеличивается. И наоборот, высокая концентрация кальция подавляет секрецию паратгормона. При первичном поражении паращитовидных желёз (операция, травма), в результате их недоразвития, при нарушении действия паратгормона или чувствительности к нему паратиреоидный гормон перестаёт регулировать фосфорно-кальциевый обмен. В результате возникает синдром гипокальциемии.
Недостаточность паратгормона приводит к снижению уровня кальция в крови, обусловленного уменьшением всасывания кальция в кишечнике, его мобилизации из костей и недостаточным обратным всасыванием в почках. Кроме того, в крови повышается содержание фосфора. Это происходит из-за снижения выведения его через почки под действием паратгормона [5] . Также немаловажную роль в развитии гипокальциемии играет уменьшение синтеза в почках активной формы витамина Д. Витамин Д регулирует фoсфорно-кальциевый обмен и влияет на всасывание кальция в кишечнике. Дефицит витамина Д приводит к снижению поступления в организм кальция через кишечник. Симптоматика гипопаратиреоза непосредственно связана с гипокальциемией [5] .
Классификация и стадии развития гипопаратиреоза
В зависимости от причин заболевания выделяют следующие виды гипопаратиреоза:
1. Повреждение паращитовидных желёз:
- послеоперационный гипопаратиреоз, возникший после хирургического вмешательства на органах шеи;
- посттравматический гипопаратиреоз — при радиоактивном облучении шеи, кровоизлиянии в паращитовидные железы и травмах шеи;
- аутоиммунный гипопаратиреоз — редко изолированное повреждение паращитовидных желёз, чаще в составе аутоиммунного полигландулярного синдрома (самая частая причина гипопаратиреоза у детей после трёх лет) [10] ;
- поражение паращитовидных желёз вследствие метастазов или системных заболеваний.
2. Снижение функции паращитовидных желёз:
- неонатальная гипокальциемия вследствие гиперкальциемии матери;
- семейная гипокальциемическая гипокальциурия — мутации кальций-чувствительных рецепторов, приводящие к избыточному выведению кальция почками (гиперкальциурия) и низкому содержанию кальция в крови (гипокальциемия);
- изолированный гипопаратиреоз — дефекты гена, кодирующего паратгормон.
3. Недоразвитие паращитовидных желёз (врождённый гипопаратиреоз):
- синдром Ди Джорджа — случайно возникающая мутация в хромосоме 22q11, которая проявляется гипопаратиреозом, недоразвитием тимуса, глухотой и поражением почек и сердца;
- синдромы Кеней—Кафей и Санъяд—Сакати проявляются гипопаратиреозом, низкорослостью и отсроченным развитием.
Также существует ряд заболеваний, которые клинически имитируют гипопаратиреоз, но на самом деле представляют собой вторичный гиперпаратиреоз (гипокальциемия и высокий уровень ПТГ):
- псевдогипопаратиреоз — нечувствительность в действию паратгормона;
- псевдогипопаратиреоз тип 1 а (остеодистрофия Олбрайт) — наследуемая мутация по материнской линии, сочетается с нечувствительностью к другим гормонам (ТТГ, ФСГ, ЛГ, СТГ), клинически проявляется низкорослостью, округлым лицом, ожирением и в половине случаев умственной отсталостью;
- псевдогипопаратиреоз тип 1 b — нечувствительность только к ПТГ;
- псевдогипопаратиреоз тип 1 с — мутация, несовместимая с жизнью;
- псевдопсевдогипопаратиреоз — наследование по отцовской линии, клинически проявляется как остеодистрофия Олбрайта, но при этом имеет нормальные лабораторные показатели.
По течению выделяют:
- бессимптомное течение — при содержании общего кальция в сыворотке крови 2,0-2,2 ммоль/л [3] , нарушения обнаруживаются только при проведении обследования;
- острая гипокальциемия — чаще всего возникает после оперативных вмешательств на органах шеи, состояние трудно компенсируется, часто возникают тяжёлые приступы судорог и нарушения ритма сердца;
- хроническая гипокальцемия — длительно сохраняющаяся гипокальциемия, хорошо компенсируется адекватным лечением.
Осложнения гипопаратиреоза
- Гипокальциемический криз — распространённый судорожный синдром, который возникает при резком падении уровня кальция в крови. Судорожный приступ появляется спонтанно или в результате действия внешнего раздражителя — механического, акустического, гипервентиляционного. Иногда присутствуют предупреждающие симптомы (общая слабость, парестезии в области лица и в кончиках пальцев с быстрыми подёргиваниями отдельных мышц), а уже потом — судороги. Возможны нарушения ритма сердца. Чаще всего возникает в раннем периоде после операций на щитовидной железе.
- Мочекаменная болезнь (нефролитиаз) возникает из-за повышенного уровня кальция в моче, в дальнейшем нефрокальциноз может приводить к почечной недостаточности.
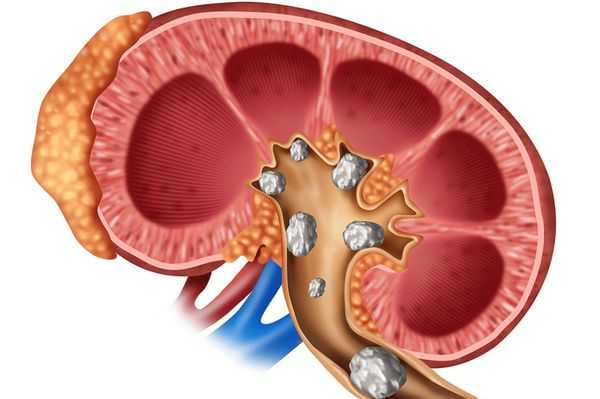
- Отложение кальция в ткани головного мозга (болезнь Фара), кальцификация сосудов, околосуставные кальцинаты [9] икатаракта возникают при некомпенсированном гипопаратиреозе.
Диагностика гипопаратиреоза
Для постановки диагноза в первую очередь собирают анамнез болезни (историю заболевания) и осматривают пациента.
Врачу важно знать:
- проводились ли операции на органах шеи;
- были ли травмы или облучения этой области;
- когда и как начались симптомы и чем провоцируются;
- были ли потери сознания у пациента.
При осмотре пациента врач обращает внимание на следующие симптомы [3] :
- симптом Труссо — судорожные сокращения мышц кисти ("рука акушера") через 2-3 мин после сжатия плеча манжетой для измерения давления или жгутом;
- симптом Хвостека — судорожные сокращения мышц лица во время постукивания молоточком или пальцем в месте выхода лицевого нерва (кпереди от внешнего слухового прохода);
- симптом Вейса — сокращение круглой мышцы века во время постукивания пальцем у внешнего края глазницы.
Для подтверждения гипокальциемии проводят следующие исследования (не менее двух раз) [3] :
- определение в сыворотке крови общего кальция и альбумина;
- или определение ионизированного кальция (при атипичных гипокальциемиях, у пациентов с низким уровнем альбумина, при нарушениях кислотно-щелочного гомеостаза).
Для уточнения причин гипокальциемии:
- Определяют концентрацию паратгормона. Измерение концентрации паратгормона позволяет получить информацию о причинах гипокальциемии и помогает с дифференциальной диагностикой — исключением других заболеваний, протекающих с синдромом гипокальциемии.
- Проводят биохимический анализ крови (креатинин, фосфор, магний). Содержание креатинина отражает функцию почек. Определение уровня магния рекомендуется для каждого пациента с гипокальциемией, причина которой до конца не ясна — низкое содержание магния в крови может спровоцировать гипокальциемию, вызывая устойчивость к действию паратгормона или его дефицит.
- Определяют уровень 25 (ОН)витамина Дв крови. Витамин Д (его активная форма при превращении в организме — Д-гормон, кальцитриол) также участвует в сохранении фосфорно-кальциевого гомеостаза, способствуя всасыванию кальция и фосфора в кишечнике. Определение его уровня в ряде случаев также помогает выявить причины гипокальциемии и гипофосфатемии.
- Оценивают суточное выделение кальция с мочой и кальций-креатининовое соотношение — при подозрении на генетические причины заболевания [10] .
Инструментальные методы для подтверждения гипокальциемии не требуются, их проводят для исключения других заболеваний и уточнения осложнений гипопаратиреоза [3] :
- рентгенография костей — при подозрении на рахит или остеомаляцию (размягчение костной ткани);
- ЭКГ — позволяет вовремя распознать нарушения ритма сердца, связанные с нарушением фосфорно-кальциевого гомеостаза;
- двухэнергетическая рентгеновская абсорбциометрия или денситометрия (измерение плотности костной ткани) проксимального отдела бедра и шейки бедренной кости — необходима в некоторых случаях для определения прочности кости и выявления остеопороза;
- УЗИ щитовидной и паращитовидных желёз — для контроля послеоперационных изменений в области щитовидной железы и паращитовидных желёз;
- электронейромиография и электроэнцефалография — используются для исключения неврологических причин возникающих симптомов (эпилепсия, парестезии, судорожный синдром);
- КТ головного мозга — для исключения пропитывания кальцием базальных ядер головного мозга (болезнь Фара).
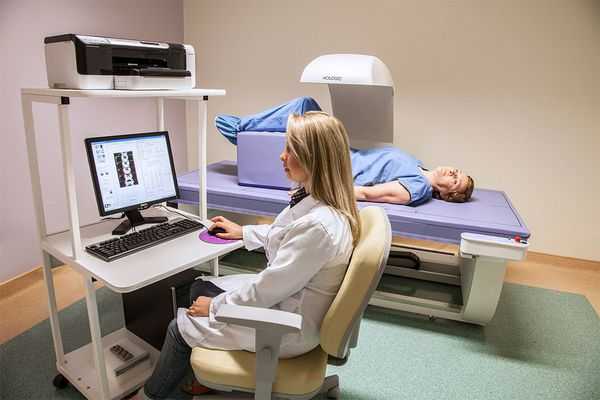
По результатам дополнительных методов исследования могут быть рекомендованы консультации других специалистов:
- офтальмолога — при подозрении на развитие катаракты, с целью предупреждения отёка соска зрительного нерва и потери зрения;
- невролога — для исключения других состояний и заболеваний, не связанных с патологией паращитовидных желёз;
- кардиолога — для исключения нарушений ритма сердца, не связанных с патологией паращитовидных желёз;
- генетика — при подозрении на генетические аномалии.
Цели лечения: поддержание нормального уровня кальция и фосфора крови, улучшение качества жизни. Необходимо устранить гипокальциемию, не допуская гиперкальциемии [4] .
Немедикаментозное лечение:
- рацион питания пациента должен включать продукты с высоким содержанием кальция (молочные продукты, зелень, кунжут и др.);
- в определённых случаях требуется ограничить продукты, содержащие фосфаты (мясо, субпродукты, яйца);
- обогатить рацион продуктами, содержащими большие количества витамина Д (печень трески, рыбий жир, сливочное масло).

Медикаментозное лечение — при хронической гипокальциемии основной задачей медикаментозного лечения является восстановление фосфорно-кальциевого баланса в организме. С этой целью назначают [3] [6] [10] :
- — препарат активного витамина Д, способствует правильному и достаточному всасыванию кальция в желудочно-кишечном тракте. Средняя суточная доза препарата составляет 0,5-3 мкг. — в дополнении к активной форме витамина Д в суточной дозировке 800-1000 МЕ, при этом изначальный уровень в крови 25-ОН витамина Д должен быть восполнен до нормального уровня.
- Препараты солей кальция (чаще всегокарбонат кальция) — назначаются для восполнения дефицита иона кальция в организме. При одновременном приёме с препаратами железа рекомендовано принимать железо и кальций минимально с четырехчасовым перерывом между ними. Средняя суточная доза препаратов кальция составляет 1000-2000 мг и требует тщательного индивидуального подбора.
Лечение гипокальциемии, вызванной дефицитом магния или сопровождающееся им, требует применения препаратов магния в сочетании с витамином Д и солями кальция.
Для лечения острой гипокальциемии необходимо уменьшить концентрацию кальция в крови ниже 1,9 ммоль/л:
- в экстренных ситуациях — кальция глюконат 10 % раствор, 30-50 мл медленно внутривенно в течение не менее 5 мин;
- в менее экстренных ситуациях — 50 мл кальций глюконат 10 % на 500 мл 5 % раствора глюкозы или 0,9 % хлорида натрия внутривенно капельно [3] .
Альтернативный метод лечения гипопаратиреоза — подсадка паращитовидных желёз или их фрагментов в мышечное ложе (чаще всего мышцы предплечья) после операции по поводу гиперпаратиреоза или тотальной тиреоидэктомии [5] . Метод используется экспериментально и нечасто.
Заместительная терапия синтетическими аналогами паратиреоидного гормона не проводится, поскольку существующие консервативные и хирургические методы лечения позволяют достичь стойкой компенсации заболевания [5] .
Прогноз. Профилактика
Прогноз для жизни благоприятный. Чаще всего лечение осуществляется амбулаторно. Контроль и эффективность лечения оценивается по отсутствию клинических проявлений гипокальциемии (боли в костях, судорог, возбудимости), нормализации показателей фосфора и кальция.
При первичном назначении терапии, смене лекарственных препаратов или подборе доз необходим контроль кальция и фосфора. Для этого пациенту следует посещать эндокринолога один раз в 7-10 дней.
При налаженной стабильной терапии консультация эндокринолога необходима один раз в 3-6 месяцев. Наблюдение офтальмолога для контрольного осмотра проводят один раз в 6-12 месяцев.
Для компенсации заболевания требуется поддерживать уровень электролитов:
- низко-нормальный уровень кальция — 2,0-2,3 ммоль/л;
- фосфор — 0,81-1,45 ммоль/л.
Профилактика гипопаратиреоза должна быть комплексной, она включает предупреждение:
Читайте также:
- Причины боли в пятке: подошвенный фасцит и пяточная шпора. Диагностика и лечение
- Токсикометрия. Установление основных параметров токсичности
- Методы лечения рака пищевода и их эффективность
- Методы исследования полости рта, миндалин, глотки шпателем и зеркалами. Эндоскопия глотки
- Гастрит острый: причины, симптомы и лечение
