Инфекции кишечных вирусов - энтеровирусов: диагностика, лечение, профилактика
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
Синонимы: Определение РНК энтеровирусов в соскобе эпителиальных клеток ротоглотки и слизистой носа; Исследование соскоба эпителиальных клеток ротоглотки и слизистой носа на РНК энтеровирусов.
Enteroviruses, determination of RNA in scraping of epithelial cells of oropharynx and nasal mucosa (mixed smear); Еnteroviruses, RNA, mixed smear (epithelial cells of oropharynx and nasal mucosa).
Краткое описание исследования «Энтеровирусы, определение РНК в соскобе эпителиальных клеток ротоглотки и слизистой носа»
Энтеровирусы - род РНК-содержащих вирусов, который относится к семейству пикорнавирусов (Picornaviridae). Энтеровирусной инфекции подвержены лица всех возрастов, но наиболее восприимчивы к ней дети. Эта инфекция часто может оставаться нераспознанной, поскольку в большинстве случаев протекает бессимптомно (у 85% инфицированных лиц) либо в легкой или среднетяжелой форме, напоминающей обычную простуду (в 12-14% случаев). Тяжелое течение заболевания (спектр клинических форм см. ниже) отмечают у 1-3% инфицированных. Потребность в лабораторном подтверждении энтеровирусной инфекции для отличия от других видов патологии возникает при тяжелых формах заболевания (в том числе менингитах, энцефалитах) или при эпидемических вспышках инфекции.
Среди энтеровирусов выделяют различные виды и серотипы. Заболеваемость, связанная с полиомиелитными энтеровирусами (полиовирусами), во многих странах, включая Россию, практически ликвидирована благодаря эффективной вакцинации. Среди неполиомиелитных энтеровирусов потенциальную опасность для человека представляют семьдесят серотипов.
Пик заболеваемости, связанной с энтеровирусами, приходится на лето и осень. Основные механизмы передачи энтеровирусов фекально-оральный (посредством загрязненных рук и предметов) и воздушно-капельный. Возможно заражение водным и пищевым путем, а также транс¬плацентарная передача инфекции.
Инкубационный период при энтеровирусной инфекции продолжается от 2 до 14 (в среднем 7) суток. После заражения вирусы обнаруживаются в верхних дыхательных путях до трех недель, в желудочно-кишечном тракте до восьми недель. На протяжении этого периода инфицированные могут выделять их в окружающую среду. Пациенты наиболее заразны в конце инкубационного периода и в начале заболевания.
Вирусы первоначально реплицируются в клетках верхних дыхательных путей и дистальном отделе тонкой кишки, в подслизистой и лимфатической ткани. Затем они с кровотоком (первичная виремия) распространяются по тканям и органам. Энтеровирусы можно обнаружить в секретах дыхательных путей и фекалиях инфицированных лиц, иногда - в крови и спинномозговой жидкости. Поражение органов-мишеней происходит после вторичной виремии.
Особенности энтеровирусной инфекции и формы заболевания
Особенностью энтеровирусной инфекции является то, что различные клинические формы заболевания могут быть обусловлены представителями одного серотипа, а сходные клинические проявления могут вызывать разные серотипы вирусов. Лишь для некоторых серотипов энтеровирусов характерен определенный комплекс симптомов, который не наблюдается при инфицировании другими разновидностями. Многие из возможных клинических проявлений не являются специфичными для энтеровирусной инфекции и встречаются при других инфекционных заболеваниях.
Менее опасные формы заболевания: трехдневная лихорадка с сыпью или без, герпангина, плевродиния, везикулярный фарингит, конъюнктивит, увеит, гастроэнтерит.
Потенциально тяжелые формы заболевания: менингит, энцефалит, острый паралич, септикоподобные состояния у новорожденных, миокардит, перикардит, гепатит, хронические инфекции у лиц с иммунодефицитами.
Методы лабораторной диагностики и виды биоматериала
Основные методы лабораторной диагностики энтеровирусной инфекции - обнаружение РНК энтеровирусов методом ПЦР и выделение энтеровирусов в культуре клеток. По сравнению с методом выделения и идентификации вируса с применением культуры клеток, ПЦР-исследование обладает большей чувствительностью и требует меньших временных затрат.
Согласно СанПиН 3.3686-21 «Санитарно-эпидемиологические требования по профилактике инфекционных болезней», больные ЭВИ и лица с подозрением на это заболевание подлежат лабораторному обследованию. Взятие клинического материала от больного организуется при установлении диагноза ЭВИ или при подозрении на это заболевание в день его обращения.
Взятие определенного вида материала для лабораторных исследований от больных ЭВИ и лиц с подозрением на это заболевание осуществляется с учетом клинической картины заболевания.
Вирусный энтерит
Вирусный энтерит - острое инфекционное заболевание, вызываемое энтеротропными вирусами, которое может протекать в виде изолированного поражения тонкого кишечника или с вовлечением других органов и систем. Чаще всего возбудителями вирусного энтерита являются ротавирусы, энтеровирусы, вирусы Коксаки и ЕСНО. Источник заражения - больной человек или носитель. Характерны симптомы интоксикации, диарейный синдром, рвота. Диагноз подтверждается при выявлении генетического материала микроорганизма и четырехкратного роста титра специфических антител. Лечение вирусного энтерита основано на дезинтоксикационных и симптоматических мероприятиях. Специфической противовирусной терапии нет.
МКБ-10
Общие сведения
Вирусный энтерит - острое вирусное поражение тонкого кишечника, характеризующееся признаками интоксикации и нарушения пищеварения. Может протекать в форме энтерита, гастроэнтерита, гастроэнтероколита. В последние годы отмечается тенденция к активизации вирусных кишечных инфекций в мире. В развитых странах постоянно регистрируется рост заболеваемости, главным образом, среди детей и подростков.
Особенностью патологии является длительное здоровое вирусоносительство, при котором человек не имеет симптомов, но служит источником заражения. Возбудители могут находиться в кишечнике в течение нескольких месяцев, а также обладают высокой устойчивостью во внешней среде. Они способны длительно сохраняться в воде, чем обусловлены массовые вспышки вирусного энтерита. Все эти факторы в совокупности с многообразием энтеротропных вирусов определяют высокую распространенность патологии.
Причины
Возбудителями вирусного энтерита являются вирусы, обладающие тропностью к эпителиальной и лимфоидной ткани тонкого кишечника. Наиболее значимы в структуре заболеваемости ротавирусы и представители рода Enterovirus (вирусы Коксаки, ЕСНО, полиовирусы, энтеровирусы 69, 71, 73, 77, 78 типов). Также вирусный энтерит могут вызывать более ста неклассифицированных микроорганизмов, с чем связана сложность диагностики и отсутствие специфического лечения. Все возбудители обладают устойчивостью к физико-химическим факторам, в том числе ко многим дезинфицирующим средствам.
Источник заражения вирусным энтеритом - человек с клиническими проявлениями или вирусоносительством. Особую опасность представляют больные с бессимптомной формой. Распространение инфекции происходит контактно-бытовым (при несоблюдении личной гигиены, некачественном мытье рук после посещения санузлов), водным (при питье зараженной воды, особенно из открытых источников) и алиментарным путем (при употреблении зараженных продуктов). Возможна вертикальная передача энтеротропных вирусов (от матери плоду), при этом важная роль отводится скрытому течению вирусного энтерита у беременной женщины.
Для вспышек вирусного энтерита характерна летне-осенняя сезонность. После выздоровления сохраняется длительный иммунитет, однако многообразие возбудителей обуславливает возможность многократного повторного инфицирования.
Патогенез
Проникая в желудочно-кишечный тракт, микроорганизмы внедряются в слизистую оболочку тонкого кишечника, где интенсивно размножаются и накапливаются. Жизнедеятельность вирусов приводит к гибели эпителиальных клеток, отторжению ворсинок. В процессе восстановления отмерших ворсинок при вирусном энтерите клетки слизистой оболочки ЖКТ не могут нормально функционировать, поэтому простые углеводы не усваиваются. Накопление этих компонентов в просвете кишечника повышает осмотическое давление и приводит к нарушению всасывания электролитов, воды и развитию диарейного синдрома.
Симптомы вирусного энтерита
Проявления кишечных инфекций отличаются в зависимости от возбудителя, но имеются и характерные общие признаки. Обычно вирусный энтерит начинается с повышения температуры тела до субфебрильных цифр (37-38° С). Пациента беспокоит слабость, снижение аппетита и головная боль. Многократная рвота (до десяти и более раз в сутки) обычно предшествует диарее. Стул жидкий, водянистый, пенистый, без примесей слизи и крови. При тяжелом течении вирусного энтерита частота стула может достигать двадцати раз в сутки.
Уменьшается объем выделяемой мочи. Возможны умеренные постоянные боли в животе. Эти симптомы в большинстве случаев сопровождаются катаральными явлениями: насморком, заложенностью носа, болью в горле и гиперемией зева. Часто с первых дней на теле появляется сыпь, которая затем бесследно исчезает. При стертой форме вирусного энтерита симптомы менее выражены и достаточно быстро проходят. Вирусоносительство не имеет клинических признаков и может быть выявлено только лабораторным путем.
Кишечные вирусы обладают сродством ко многим тканям организма человека, поэтому чаще всего проявления заболевания не ограничиваются энтеритом. В процесс может вовлекаться центральная нервная система, слизистая оболочка респираторных путей, конъюнктива глаз, печень, сердце и мышцы.
В случае поражения ротоглотки заболевание сопровождается гиперемией ее слизистой, пузырьковыми высыпаниями на дужках миндалин. Вирусный конъюнктивит характеризуется покраснением глаз, светобоязнью, слезотечением и мелкими кровоизлияниями. Поражение мышечного аппарата протекает по типу полимиозита с болезненностью разных групп мышц.
Со стороны сердечно-сосудистой системы при вирусном энтерите возможны признаки миокардита и эндокардита (повышенная утомляемость, учащенное сердцебиение, аритмии и снижение артериального давления). Лимфотропные вирусы (например, аденовирус) приводят к увеличению лимфатических узлов. Энтеровирусный менингит, энцефалит сопровождаются головной болью, тошнотой, рвотой, судорогами, потерей сознания.
Диагностика
Предположительный диагноз вирусного энтерита гастроэнтеролог и врач-инфекционист выставляют, учитывая особенности клинического течения заболевания и эпидемиологической обстановки в регионе. При осмотре пациента определяется бледность кожных покровов, снижение тургора кожи, сухость языка. Энтерит, вызванный аденовирусом, характеризуется увеличением разных групп лимфатических узлов. В клиническом анализе крови при вирусном энтерите повышено количество лейкоцитов и СОЭ. В копрограмме определяется непереваренная клетчатка, зерна крахмала и нейтральные жиры; исследование на дисбактериоз выявляет малое содержание бифидобактерий, лактобактерий.
С целью обнаружения специфических иммуноглобулинов и непосредственно возбудителя вирусного энтерита проводятся серологические и вирусологические исследования, однако они занимают несколько дней, к тому не позволяют отличить вирусоносительство от острой манифестной формы. Более важный диагностический критерий острой фазы вирусного энтерита - четырехкратное нарастание титра антител в парных сыворотках и обнаружение РНК или ДНК вируса методом полимеразной цепной реакции (ПЦР). Дифференциальная диагностика вирусного энтерита проводится с кишечными токсикоинфекциями, гриппом, острыми респираторными инфекциями не энтеровирусной этиологии, менингококковым и туберкулезным менингитом, краснухой, корью и другими заболеваниями в зависимости от преобладающего синдрома.
Лечение вирусного энтерита
Специфическая этиотропная терапия не разработана. Основными направлениями лечения энтерита в клинической гастроэнтерологии считаются дезинтоксикация и симптоматические мероприятия. При легких формах лечение проводится амбулаторно, в тяжелых случаях с выраженным обезвоживанием - в условиях инфекционного стационара. Диетотерапия при вирусном энтерите предполагает исключение молочных продуктов, углеводов (фруктов и овощей); рекомендуется жидкая пища, богатая белком, витаминами и микроэлементами. Показано обильное питье (регидрон), при сильной потере жидкости в результате диареи и многократной рвоты проводится инфузионная регидратация (внутривенно вводятся растворы, возмещающие потерю воды и электролитов).
Назначаются иммуномодулирующие препараты, интерфероны, энтеросорбенты. В случае гипертермии, выраженной мышечной и головной боли при вирусном энтерите применяются анальгетики и жаропонижающие лекарственные средства. Для нормализации микрофлоры используются пробиотики (препараты, содержащие полезные для кишечника бактерии) и пребиотики (вещества, создающие благоприятные условия для заселения флоры).
Прогноз и профилактика
При проведении своевременного лечения прогноз вирусного энтерита благоприятный. При сильном обезвоживании возможно развитие таких осложнений, как почечная и сердечно-сосудистая недостаточность. В случае выраженного снижения иммунитета, наличия сопутствующей патологии вирусный энтерит приобретает тяжелое течение, особенно если возбудитель обладает тропностью к центральной нервной системе.
Профилактика вирусного энтерита заключается в соблюдении мер личной гигиены, тщательном мытье фруктов и овощей, употребляемых в сыром виде, питье только очищенной воды, ограничении посещения людных мест в период эпидемий и регулярном проведении общеукрепляющих процедур. Заболевший вирусным энтеритом член семьи должен быть изолирован в отдельной комнате и использовать индивидуальную посуду и полотенца. Специфическая профилактика вирусных кишечных инфекций (вакцинация) не разработана.
Энтеровирусные инфекции
Энтеровирусные инфекции - это группа инфекционных заболеваний, развивающихся при поражении человека вирусами рода Enterovirus, характеризующаяся многообразием клинических проявлений. Заражение энтеровирусами может произойти пищевым путем, реже - аэрозольным. Характерны высокая температура, недомогание, диарея, полиморфные кожные высыпания. Энтеровирусные инфекции могут протекать в виде герпангины, миалгии, вирусного менингита. К редким формам относятся энтеровирусный панкреатит, нефрит, энцефалит, перикардит и поражение глаз. Диагностика основана на выявлении возбудителя в биологических средах. Лечение в основном симптоматическое.
Термином "энтеровирусные инфекции" обозначают различные заболевания, вызываемые энтеровирусами Коксаки и ECHO и протекающие с поражение слизистых оболочек, кожи, мышц, нервной системы. Восприимчивость всеобщая, однако массовые вспышки обычно регистрируются в детских коллективах. Большинство детей переносит хотя бы один эпизод энтеровирусной инфекции в возрасте до 5 лет. В разных регионах процентное соотношение здоровых носителей колеблется в пределах 17-46%.
Инактивация энтеровирусов происходит при нагревании до 50°С, при высушивании, действии ультрафиолета, дезинфекции раствором формальдегида (0,3%), хлорсодержащими средствами. Резервуаром и источником энтеровирусных инфекций является больной человек или носитель. Заразность отмечается на протяжении недель и месяцев, пик выделения возбудителя приходится на первые дни клинических проявлений. Энтеровирусы передаются с помощью фекально-орального механизма пищевым путем.
Чаще всего заражение происходит при употреблении в пищу загрязненных вирусами овощей. Вирусы попадают на овощи и фрукты при удобрении необеззараженными сточными водами. Некоторые энтеровирусы выделяются с секретом слизистых оболочек дыхательных путей, что может способствовать реализации аэрозольного механизма передачи. Отмечаются случаи заражения контактно-бытовым путем (загрязненные руки, предметы быта, личной гигиены). В случае заражения энтеровирусной инфекцией беременной женщины возможна вертикальная передача возбудителя ребенку. Естественная восприимчивость человека к энтеровирусам высокая, иммунитет обычно типоспецифический, в редких случаях может отмечаться перекрестный.
Классификация
В связи с полиморфизмом клинической симптоматики единая классификация энтеровирусов отсутствует. В нашей стране применяют классифицирование по формам заболевания: типичным и атипичным. К типичным формам течения энтеровирусной инфекции относят герпангину, эпидемическую миалгию, экзантему, асептический серозный менингит.
Кроме того, заболевание может протекать в катаральной, энцефалической, спинальной (полиомиелитоподобной) форме. К атипичным формам также относится энтеровирусный увеит, нефрит, панкреатит, энцефаломиокардит новорожденных, инаппарантную и малую формы, микст-инфекции.
Симптомы энтеровирусных инфекций
Инкубационный период энтеровирусных инфекций может продолжаться 2-7 дней. Клиника заболевания настолько разнообразна, что можно предположить присутствие нескольких различных патологий. Самые распространенные признаки: интоксикация, повышение температуры, катаральная и абдоминальная симптоматика, полиморфная экзантема.
При остром начале лихорадка может быстро нарастать и достигать 39-40 градусов, после чего сохраняться на протяжении нескольких дней, сопровождается симптомами общей интоксикации (слабость, головная боль, миалгии, возможна рвота и тошнота центрального генеза). Может отмечаться энтеритная диарея. Лихорадка может протекать волнообразно, в особенности при рецидивирующем течении инфекции. При внешнем осмотре отмечают гиперемию лица, инъекции склер, на слизистой ротоглотки отмечают умеренное покраснение, на задней стенке глотки - зернистость. Могут отмечаться разнообразные высыпания.
Энтеровирусная ангина
Для энтеровирусной герпангины характерна гиперемированность миндалин и небных дужек, возникающая на фоне общей лихорадочной реакции. Вскоре на пораженной слизистой зева образуются герпетоподобные пузырьки, которые лопаются и образуют участки эрозий, покрытые сероватым налетом и имеющие гиперемированный ободок по краю. Пузырьки и эрозии склонны к распространению и слиянию. В течение последующих дней элементы энантемы постепенно заживают. Герпангина нередко сочетается с серозным менингитом.
Эпидемическая миалгия
Эпидемическая миалгия, которую так же называют плевродинией, болезнью Сюльвеста-Финсена и борнхольской болезнью, проявляется, помимо общих признаков инфекции, приступами мышечных болей (являющихся симптомом миозита). Болезненность отмечается в мышцах груди, живота и конечностей. Болевой симптом при энтеровирусном поражении довольно разнообразен по течению. При развитии миозита грудной мускулатуры возможны затруднения дыхания, боль в мышцах брюшной стенки иногда имитирует клинику «острого живота». Как правило, боли длятся около 2-3 дней, после чего стихают. Могут отмечаться случаи рецидива миалгий.
Энтеровирусный менингит
Вирусный менингит представляет собой наиболее распространенную и тяжелую форму энтеровирусной инфекции. Как и всякое воспаление мозговой оболочки, характеризуется положительными менингеальными симптомами: ригидность затылочных мышц, симптомы Брудзинского и Кернига. Пациенты обычно апатичны, вялы, может отмечаться повышенная чувствительность к свету, звукам. Иногда отмечают судороги, психоэмоциональное возбуждение, сознание, как правило, сохранено. Менингеальная симптоматика и повышенная температура тела сохраняется обычно не более 4-7 дней.
Энтеровирусная экзантема
Может как проявляться самостоятельным преимущественным симптомокомплексом, так и сопровождать другие формы энтеровирусных инфекций (серозный менингит, герпангину). Сыпь появляется на 2-3 день лихорадки и интоксикации, локализуется преимущественно на лице, туловище, конечностях, стопах. Сыпь полиморфна, может напоминать экзантему при кори, скарлатине или краснухе, быть розеолезной, пятнисто-папулезной, петехиальной. Часто экзантема сопровождается энантемой в ротовой полости. Могут отмечаться симптомы конъюнктивита, менингизм.
Энтеровирусная лихорадка
Энтеровирусная инфекция может протекать без каких-либо местных проявлений, единственным симптомом при этом является лихорадка и общая интоксикация. Такую форму еще называют малой болезнью, либо летним гриппом. По типу гриппозного поражения также протекает катаральная (респираторная) форма энтеровирусной инфекции. Лихорадка сопровождается сухим кашлем, саднением в горле и умеренной гиперемией зева, ринитом с серозно-слизистым отделяемым.
Энцефаломиокардит новорожденных
Наиболее тяжело протекает энцефаломиокардит новорожденных. Лихорадка может как присутствовать (обычно имеет двухволновый характер), так и отсутствовать. Отмечается общая выраженная слабость, вялость, сонливость, анорексия, рвота. Кожные покровы цианотичны, одышка, тахикардия. При перкуссии сердца отмечается расширение его границ, при аускультации слышны глухие аритмичные тоны, систолический шум. Печень увеличена, отмечаются отеки. При энцефаломиокардите высока вероятность развития судорожного синдрома, комы. Довольно сложно поддается дифференциальной диагностике с паралитической формой полиомиелита энтеровирусный миелит. Основное отличие - более легкое и кратковременное течение, нередко последующее восстановление двигательной функции.
Энтеровирусная диарея
Вирусный гастроэнтерит характеризуется многократной энтеритной диареей на фоне субфебрилитета, реже - лихорадки. Отмечается боль в животе (преимущественно в правой подвздошной области) со вздутием, может отмечаться рвота. Нередко энтеритная симптоматика сочетается с катаральными явлениями. Может обнаруживаться гепатолиенальный синдром. Заболевание обычно продолжается от нескольких дней до двух недель.
Вирусный конъюнктивит
Для энтеровирусного геморрагического конъюнктивита характерное острое, внезапное начало, отмечается боль в глазах, слезоточивость, светобоязнь. При осмотре конъюнктива гиперемирована, отмечаются многочисленные кровоизлияния, серозные или серозно-гнойные обильные выделения, веки выражено отечны. Первоначально поражается один глаз, позднее заболевание распространяется на второй.
Помимо вышеназванных форм, энтеровирусная инфекция может проявляться в виде энцефалита, безжелтушного гепатита, лимфаденитов различных групп лимфоузлов, поражать сердечную сумку (перикардит), брыжейку кишечника, провоцировать развитие других заболеваний.
Осложнения
Энтеровирусная инфекция, протекающая в форме менингита, менингоэнцефалита, энцефаломиокардита новорожденных, может осложниться отеком мозга, эпилептоидными припадками, психическими расстройствами. Тяжело протекающая инфекция может способствовать развитию пневмонии, острой дыхательной недостаточности.
Выделение возбудителя из крови, секрета слизистой носоглотки, ликвора или испражнений и вирусологическое исследование возможно, но в широкой клинической практике применяется редко ввиду сложности, длительности и малой диагностической ценности, поскольку выявление и идентификация энтеровируса не всегда является доказательством того, что именно этот возбудитель является этиологической причиной заболевания (в связи с высокой частотой бессимптомного носительства энтеровирусов среди населения).
Основной методикой специфической диагностики энтеровирусов является выявление 4-кратного и большего нарастания титра антител к возбудителю в парных сыворотках. Антитела выявляют с помощью РСК и РТГА.
Лечение энтеровирусных инфекций
Этиотропное лечение для энтеровирусных инфекций не разработано, терапия включает применение дезинтоксикационной терапии и симптоматических средств по показаниям. Тяжелая форма инфекции с поражением нервной системы является показанием к назначению кортикостероидных препаратов и мочегонных средств для коррекции водно-электролитного и кислотно-щелочного баланса. При развитии угрожающих жизни состояний может потребоваться интенсивная терапия и реанимационные меры.
Для стабилизации сосудистого тонуса и улучшения реологических характеристик крови назначают винпоцетин, пентоксифиллин активно применяют витаминотерапию. В зависимости от симптоматики назначают анальгетики, седативные препараты. Развитие вторичной бактериальной инфекции является показанием к назначению курса антибиотикотерапии в соответствии с чувствительностью бактерий к препаратам.
Энтеровирусные инфекции преимущественно протекают легко, либо в среднетяжелой форме, выздоровление наступает в сроки от нескольких дней, до 2-3 недель. Прогноз ухудшается в случае тяжелого течения, развития осложнений. Некоторые осложнения энтеровирусной инфекции (в основном со стороны нервной системы) могут закончиться летальным исходом, либо оставить после себя неустранимые функциональные нарушения.
Общая профилактика энтеровирусных инфекций включает мероприятия по контролю над загрязненностью объектов окружающей среды канализационными отходами, соблюдением санитарно-гигиенических требований при обезвреживании сточных вод, предоставлением населению пищевых продуктов должной степени эпидемической безопасности.
Индивидуальная профилактика заключается в строгом следовании правилам личной гигиены, необходимой обработке пищевых продуктов. Специфических мер профилактики энтеровирусных инфекций не разработано. Детям до 3 лет, имевшим контакт с больным, назначается интерферон и иммуноглобулин интраназально на 7 дней. В очаге инфекции производится комплекс дезинфицирующих мероприятий.
Энтеровирусная инфекция у детей
Энтеровирусные инфекции у детей - это острые инфекционные заболевания, возбудителями которых служат кишечные вирусы (энтеровирусы) из семейства пикорнавирусов. Клинические проявления энтеровирусной инфекции у детей полиморфны; заболевание может протекать в следующих формах: катаральной, гастроэнтеритической, энтеровирусной лихорадки, энтеровирусной экзантемы, герпангины, серозного менингита, миокардита, энцефаломиокардита новорожденных, конъюнктивита, увеита и др. Для обнаружения вирусов в биологических жидкостях используются методы ПЦР, ИФА, РПГА. Этиопатогенетическое лечение энтеровирусной инфекции у детей проводится интерферонами, иммуноглобулинами и другими препаратами.
Энтеровирусные инфекции у детей - обширная группа заболеваний, вызываемых РНК-содержащими неполиомиелитными вирусами (Коксаки, ECHO, неклассифицированными энтеровирусами человека) и полиовирусом. В силу специфичности вызываемых поражений, полиомиелит стоит несколько обособленно в ряду энтеровирусных инфекций у детей, поэтому рассматривается отдельно. В рамках данного обзора остановимся на энтеровирусных инфекциях неполиомиелитной этиологии, распространенных среди детей.
Наряду с ОРВИ, энтеровирусные инфекции встречаются в клинической педиатрии довольно часто. Ежегодно среди общего количества больных энтеровирусной инфекцией удельный вес детей составляет 80-90%; из них половина случаев заболевания приходится на детей младшего возраста. Учитывая полиморфизм клинических проявлений, энтеровирусные инфекции у детей представляют интерес не только для специалистов в области инфекционных болезней, но и неврологии, гастроэнтерологии, кардиологии, офтальмологии, отоларингологии.
Источниками энтеровирусной инфекции могут служить дети и взрослые, являющиеся вирусоносителями или больными манифестной формой заболевания. Передача инфекции от человека к человеку осуществляется воздушно-капельным или фекально-оральным путями; реже отмечается трансплацентарная передача. Сезонные подъемы заболеваемости энтеровирусными инфекциями среди детей отмечаются в конце лета - начале осени.
Наибольшая заболеваемость регистрируется среди детей в возрасте от 3 до 10 лет. Взрослые и дети старшего возраста заболевают реже, что объясняется наличием у них иммунитета, сформировавшегося вследствие бессимптомной инфекции. Наряду со спорадическими случаями и эпидемическими вспышками энтеровирусной инфекции в детских коллективах, встречаются крупные эпидемии, поражающие целые регионы.
Проникновение энтеровирусов в организм происходит через слизистые оболочки пищеварительного и респираторного тракта. Репликация вирусов происходит в лимфоидной ткани, эпителии ротоглотки и ЖКТ, поэтому ранними клиническими проявлениями энтеровирусной инфекции у ребенка могут быть герпетическая ангина, фарингит, диарея и пр. Дальнейшее распространение вирусов по организму происходит гематогенным путем. Обладая органотропностью, энтеровирусы могут поражать нервную ткань, мышцы, покровные ткани, сосуды глаз и т. д. После перенесенной энтеровирусной инфекции у детей формируется типоспецифический иммунитет к тому серологическому типу вируса, которым было вызвано заболевание.
В зависимости ведущего клинического синдрома, различают типичные и атипичные энтеровирусные инфекции у детей.
1. Типичные формы могут проявляться в виде изолированных или комбинированных поражений:
- верхних дыхательны путей: герпетической ангины, катара ВДП;
- поражение ЖКТ: гастроэнтерита, гепатита;
- эпидемической миалгии, энтеровирусной лихорадки, энтеровирусной экзантемы;
- поражение нервной системы: энцефалита, серозного менингита, энцефаломиокардита новорожденных, параличей;
- поражения сердца: миокардита и перикардита;
- поражения глаз: геморрагического конъюнктивита и увеита;
- поражения мочеполовой системы: геморрагического цистита, орхита, эпидидимита.
2. К атипичным формам энтеровирусной инфекции у детей относятся случаи стертого и бессимптомного течения.
С учетом выраженности клинических признаков энтеровирусная инфекция у детей может иметь легкое, среднетяжелое и тяжелое течение. Критериями степени тяжести выступают выраженность местных изменений и интоксикационного синдрома. По характеру течения энтеровирусные инфекции у детей подразделяются на неосложненные и осложненные.
Симптомы
Несмотря на полиморфизм клинических проявлений, течению различных энтеровирусных инфекций у детей свойственны некоторые общие черты. Длительность инкубационного периода составляет от 2 до 10 дней (в среднем 2-4 дня). Манифестация заболевания происходит остро, с высокой лихорадки (39-40 °С), озноба, головной боли, слабости, нарушения сна, отсутствия аппетита, повторной рвоты.
При любой форме энтеровирусной инфекции у детей отмечается гиперемия кожи лица, шеи и верхней половины туловища, инъекция сосудов конъюнктивы и склеры. Возможно появление полиморфной пятнисто-папулезной сыпи, гиперемии слизистой миндалин дужек и задней стенки глотки, шейного лимфаденита. Считается, что внутриутробное инфицирование энетровирусами может послужить причиной синдрома внезапной детской смерти. Также доказана связь между энтеровирусной инфекцией у детей и развитием сахарного диабета 1 типа.
Кроме общей симптоматики, в клинике различных форм энтеровирусной инфекции у детей присутствуют свои специфические проявления.
Энтеровирусная лихорадка (малая болезнь, летний грипп, трехдневная лихорадка) вызывается разными серотипами вирусов Коксаки и ECHO. Для инфекции характерна острая манифестация с лихорадки, миалгии, умеренных катаральных явлений. У ребенка выражены общие признаки энтеровирусной инфекции: инъекция сосудов склер, гиперемия лица, увеличение лимфоузлов и др.; может отмечаться увеличение печени и селезенки. Данная форма энтеровирусной инфекции у детей протекает легко, обычно не более 2-4 дней. В редких случаях энтеровирусная лихорадка продолжается 1-1,5 недели или имеет волнообразное течение.
Гастроэнтеритическая форма
Кишечная форма энтеровирусной инфекции чаще встречается у детей до 3-х лет. Заболевание протекает с незначительными катаральными явлениями (ринитом, заложенностью носа, гиперемией слизистых ротоглотки, кашлем) и диспепсическим синдромом (диареей, рвотой, метеоризмом). Тяжелая интоксикация, дегидратация и явления колита не свойственны. Продолжительность кишечной формы энтеровирусной инфекции у детей составляет 1-2 недели.
Респираторная форма
Катаральная форма энтеровирусной инфекции у детей протекает по типу ОРЗ. Отмечается кратковременная лихорадка, ринофарингит, ларингит. Возможно развитие синдрома ложного крупа.
Экзантема
Энтеровирусная экзантема, ассоциированная с ECHO и Коксаки-вирусами, характеризуется появлением на высоте лихорадки кожной сыпи. По характеру сыпь может напоминать таковую при скарлатине, кори или краснухе; элементы располагаются преимущественно на коже лица и туловища. Реже встречаются пузырьковые высыпания в полости рта, напоминающие герпес (пузырчатка полости рта). Течение энтеровирусной инфекции у детей благоприятное; сыпь и лихорадка исчезают в течение 1-2 дней.
Эпидемическая миалгия (болезнь Борнхольма, плевродиния) - энтеровирусная инфекция у детей, вызываемая Коксаки и ECHO-вирусами. Ведущим проявлением заболевания служат интенсивные мышечные боли, сопровождающие высокую лихорадку. Чаще дети жалуются на боли в грудной клетке и верхней половине живота, реже - в спине и конечностях. При движении боли усиливаются, вызывая побледнение кожных покровов, обильное потоотделение, тахипноэ.
Эпидемическая миалгия требует проведения дифференциальной диагностики с плевритом, острым аппендицитом или перитонитом. Вне болевого приступа дети чувствуют себя значительно лучше. Данная форма энтеровирусной инфекции у детей нередко протекает совместно с герпангиной и серозным менингитом.
Серозный менингит
Серозный менингит является типичной формой энтеровирусной инфекции у детей. Клиническая картина характеризуется высокой температурой тела, сильной головной болью, повторной рвотой, беспокойством и возбуждением ребенка, бредом и судорогами. Со стороны респираторного тракта отмечаются явления фарингита. С первых дней выражены менингеальные симптомы: положительные симптомы Брудзинского и Кернига, ригидность мышц затылка. Обычно через 3-5 дней симптоматика регрессирует, однако постинфекционная астения и остаточные явления могут сохраняться в течение 2-3 месяцев.
Паралитическая форма
Полиомиелитоподобная форма энтеровирусной инфекции у детей является одной из наиболее тяжелых. Как и при полиомиелите, повреждение передних рогов спинного мозга может приводить к развитию вялых параличей и парезов нижних конечностей. В легких случаях прихрамывающая походка, слабость в ногах, снижение мышечного тонуса являются обратимыми и постепенно исчезают через 4-8 недель. При тяжелых формах энтеровирусной инфекции у детей возможен летальный исход вследствие нарушением функции дыхательного и сосудодвигательного центров.
Вызывается вирусами Коксаки типа В и характерен для недоношенных и детей первых месяцев жизни. На фоне общей симптоматики (вялости, отказа от груди, субфебрилитета) нарастают явления сердечной недостаточности (тахикардия, одышка, цианоз, аритмия, расширение границ сердца и печени). При энцефалите развивается выбухание родничков и судороги. Летальность при данной форме энтеровирусной инфекции среди детей достигает 60-80%.
Поражение глаз
Геморрагический конъюнктивит вызывается энтеровирусом типа 70. Проявляется светобоязнью, слезотечением, ощущением инородного тела в глазах. Объективно определяются отек и гиперемия конъюнктивы, точечные кровоизлияния. При присоединении вторичной инфекции может развиваться бактериальный конъюнктивит, кератит. Обычно все симптомы энтеровирусной инфекции у детей стихают через 10-14 дней.
Энтеровирусный увеит преимущественно поражает детей 1-го года жизни. Данная форма энтеровирусной инфекции протекает с лихорадкой, интоксикацией, кишечным и респираторным синдромом. Поражение сосудистой оболочки глаза носит стойкий характер и может привести к дистрофии радужки, помутнению роговицы, развитию увеальной катаракты и глаукомы, субатрофии глазного яблока.
Энтеровирусные инфекции у детей диагностируются на основании типичного симптомокомплекса с учетом сезонности и эпидемиологических данных. Обязательным для установления диагноза является лабораторное подтверждение энтеровирусной инфекции у детей: обнаружение РНК энтеровируса методом ПЦР, определение титра специфических антител с помощью ИФА, РСК или РПГА и др.
Лабораторная верификация возбудителей может проводиться в различных биологических жидкостях: в крови, отделяемом конъюнктивы, смыве из носоглотки, соскобах с кожных высыпаний, образцах фекалий, спинномозговой жидкости (при наличии показаний для люмбальной пункции), биоптатах органов и др.
В зависимости от ведущего клинического синдрома дети могут нуждаться в консультации педиатра, детского кардиолога, детского невролога, детского отоларинголога, детского офтальмолога и др. специалистов. Различные формы энтеровирусной инфекции у детей требуют проведения дифференциальной диагностики с полиомиелитом, корью, краснухой, скарлатиной, эпидемическим паротитом, ОРВИ, ОКИ.
Лечение энтеровирусной инфекции у детей
Лечение легких изолированных форм энтеровирусной инфекции у детей проводится амбулаторно; госпитализация требуется при серозном менингите, энцефалите, миокардите, тяжелых комбинированных поражениях. В лихорадочном периоде показаны покой, постельный режим, достаточный питьевой режим.
Этиопатогенетическая терапия энтеровирусной инфекции у детей включает применение рекомбинантных интерферонов (альфа интерферона), интерфероногенов (оксодигидроакридинилацетата, меглюмина акридонацетата), полиспецифических иммуноглобулинов (при тяжелом течении).
При миокардите, менингите и др. формах показано назначение глюкокортикостероидов. Одновременно проводится симптоматическое лечение (прием жаропонижающих, дезинтоксикационная терапия, орошение полости носа, полоскание зева и др.).
В большинстве случаев энтеровирусная инфекция у детей заканчивается реконвалесценцией. Наиболее серьезными в отношении прогноза являются энтеровирусные энцефалиты, энцефаломиокардиты новорожденных, менингиты, генерализованная инфекция, присоединение бактериальных осложнений.
Дети, заболевшие энтеровирусной инфекцией, подлежат изоляции; на контактных лиц накладывается карантин на 2 недели. В эпидемиологическом очаге проводятся дезинфекционные мероприятия. Ввиду большого разнообразия энтеровирусов специфическая вакцина против инфекции не разработана. Неспецифическая профилактика включает эндоназальную инстилляцию лейкоцитарного интерферона детям и взрослым, контактировавшим с больным энтеровирусной инфекцией.
Вирус Коксаки
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Вирус Коксаки: причины появления, симптомы, диагностика и способы лечения.
Определение
Вирус Коксаки вызывает группу острых заболеваний, характеризующихся многообразием клинических форм: от вирусоносительства и легких лихорадочных состояний до манифестных проявлений в виде энтеровирусной экзантемы, серозного менингита, миалгий и т. д. Проявления отличаются полиморфизмом, нередко связаны с поражением центральной нервной системы, мышц, миокарда и кожных покровов.
Вирус Коксаки принадлежит к семейству энтеровирусов семейства Picornaviridae, которые состоят из одной нити РНК (рибонуклеиновой кислоты).
Наибольшую опасность представляет для детей от рождения до 10 лет, взрослые заражаются им реже и заболевание протекает в более легкой форме.
После проникновения в организм человека вирус Коксаки накапливается в слизистых оболочках, проникает в лимфоидную ткань, носоглотку, тонкий кишечник, где и начинает свое активное размножение. Вирус-паразит может достичь любого органа или системы, после чего провоцирует воспаление, нарушения в работе поврежденного органа.
О вирусе Коксаки многие в России узнали летом 2017 года, когда произошла серезная вспышка заболевания среди российских туристов, отдыхавших в Турции. Заголовки в средствах массовой информации о «турецкой заразе» стали пугающими, усиливая всеобщую панику. В последние годы вспышки инфекции практически ежегодно регистрируются на морских курортах. Контакт с вирусом может произойти в отелях или на пляжах.
Причины появления вируса Коксаки
Источником распространения вируса Коксаки может быть только человек, который выделяет возбудителя в окружающую среду. Вирус легко передается несколькими путями:
- Алиментарным и контактным. У больного человека заражены все физиологические жидкости в организме, вирус выделяется с калом, слюной, мочой, в результате он попадает в открытые и закрытые водоемы, оседает на окружающих предметах, дверных ручках и поручнях, обнаруживается на продуктах, посуде.
- Воздушно-капельным. В воздухе вирус оказывается в результате кашля, чихания или даже эмоционального разговора. Заразиться в такой ситуации столь же просто, как и ОРВИ. Наиболее активно больной выделяет вирус в первые дни болезни, однако выделение вируса может продолжаться и более продолжительное время - до нескольких месяцев.
- В редких случаях вирус передается от матери ребенку во время беременности или при прохождении через родовые пути. Для беременных женщин вирус Коксаки крайне опасен.
Группы риска по заражению вирусом Коксаки:
- отдыхающие в местах, где зафиксированы случаи заболевания;
- дети, посещающие детские организованные коллективы: детские сады, дошкольные учреждения, игровые центры, школы и др.;
- новорожденные - из-за недостаточно сформированного иммунитета;
- пожилые люди с ослабленным иммунитетом.
- лица с иммунодефицитными состояниями (онкологические больные, ВИЧ-инфицированные).
Вирусные частицы Коксаки подразделяются на две большие группы:
- В группе A объединено 23 серотипа. Поражению подвергаются кожа и слизистые оболочки, могут возникнуть респираторные заболевания, конъюнктивит, стоматит. Характерными считаются герпетическая ангина и синдром, получивший название «руки-ноги-рот», поскольку сыпь появляется только на ладонях, стопах и вокруг рта.
- Вирусы Коксаки группы В (6 серотипов) вызывают серьезные изменения в нервной ткани головного мозга, сердце, печени, поджелудочной железе, плевре. Инфекция сердца может вызвать миокардит, перикардиальную эффузию, перикардит.
Заболевание может протекать в изолированной (с одним единственным синдромом) или в комбинированной форме с поражением нескольких органов.
По степени поражения различают легкое, среднее и тяжелое течение инфекции.
Выделяют типичное и атипичное протекание инфекции.
Симптомы вируса Коксаки
Инкубационный период в среднем составляет около 6 дней. Вирусы Коксаки вызывают заболевания с различной симптоматикой, однако наиболее частыми (более 90% случаев) являются следующие симптомокомплексы.
Энтеровирусная лихорадка («летний грипп») - наиболее частая клиническая форма энтеровирусной инфекции. Выражена сезонность болезни: наибольшее число случаев регистрируют в летний период. Отличительной особенностью является скудность клинической картины, которая может быть представлена единственным симптомом - лихорадкой. Из остальных проявлений возможны слабо выраженные катаральные явления, головная боль, в некоторых случаях — тошнота, рвота. Выздоровление наступает в течение 3-4 суток.
Вирусная пузырчатка полости рта и конечностей (синдром рот-кисть-стопа). Заболевание начинается с лихорадки, боли в горле, плохого общего самочувствия, снижения аппетита.
Для этого синдрома характерна мелкая красная сыпь, представляющая собой крайне болезненные водянистые пузырьки, которые локализуются в полости рта, между пальцами рук и ног, на ладонях и подошвах стоп, реже - на задней поверхности голеней, бедер, ягодиц.
В области высыпаний присутствует зуд, шелушение. Обычно лихорадка купируется в течение 1-3 суток, высыпания проходят в течение 7-10 дней.
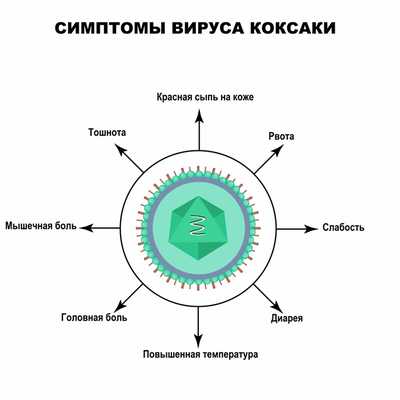
Герпетическая ангина (не имеет отношения к вирусу герпеса!). Заболевание характеризуется повышением температуры тела до фебрильных значений, болью в горле, увеличением лимфоузлов, заложенностью носа. На слизистой оболочке горла (на передних небных дужках, маленьком язычке и мягком нёбе) появляются мелкие пузырьки с жидкостью, которые вскрываются спустя несколько дней с образованием болезненных эрозий с белым налетом. Чаще высыпания купируются в течение 7-10 суток, но иногда могут сохраняться до нескольких недель.
Другие клинические формы встречаются редко, официальная статистика Роспотребнадзора за последнее десятилетие по данным формам не представлена в связи с единичными случаями. К этим формам относятся:
Геморрагический конъюнктивит. Сопровождается острой болью в глазах, снижением остроты зрения, ощущением песка в глазах, светобоязнью, отечностью век, обильными гнойными выделениями из глаз. Отличием от других инфекций глаз, например, хламидийной, аденовирусной, является внезапное начало и быстрое выздоровление.
Эпидемическая миалгия (синдром Борнхольма, «дьявольский грипп», или эпидемический ревматизм). Начинается остро: температура поднимается до 39-40°C, в первые часы болезни возникают приступы схваткообразной боли в верхней части живота и в груди. Продолжительность приступа составляет 15-30 мин.
Асептический серозный менингит, энцефалит. Энтеровирусы вызывают большинство серозных менингитов у детей и молодых людей, этиологию которых удается установить. Менингит развивается остро с такими симптомами, как фебрильная лихорадка, фотофобия, головная боль, рвота, тошнота. В процессе развития болезни происходит поражение мозговых оболочек. Гораздо реже возникает энтеровирусный энцефалит. При этом у больных нарастает сонливость, появляются дезориентация, неврологический дефицит (например, моторный, сенсорный, речевой), иногда наблюдаются судороги и бред. Прогноз в большинстве случаев благоприятный.
Кишечная форма. Симптомы (диарея, острая боль в животе) напоминают обычную кишечную инфекцию, но помимо этих признаков часто присутствуют насморк, боль в горле и другие катаральные явления.
Полиомиелитоподобная форма. Паралич развивается стремительно, но поврежденные мышцы восстанавливаются достаточно быстро. Другие симптомы: сыпь и диарея. Эта форма болезни распространена только среди детей.
Вирус Коксаки может также поражать сердечно-сосудистую систему, печень, поджелудочную железу и другие органы.
Диагностика вируса Коксаки
Учитывая сложность каждой формы заболевания, а также их схожесть с другими патологиями, диагностировать болезнь на первичном осмотре крайне сложно. Диагностика вируса Коксаки начинается с осмотра пациента, сбора анамнеза, но главная роль в постановке диагноза отводится результатам исследований:
- выявление ДНК возбудителя в биоматериале (в крови, слюне, выделениях из носа, моче) методом полимеразной цепной реакции (ПЦР);
- лабораторное подтверждение энтеровирусной инфекции Коксаки;
Тест используют в целях лабораторного подтверждения энтеровирусной инфекции (выявляется общая для различных видов и серотипов энтеровирусов нуклеотидная посл�.
Читайте также:
- Аденома простаты: лечение у мужчин, симптомы адменомы предстательной железы
- Аллергические реакции. IgE при аллергических реакциях
- Гиперкапния
- Узлы и кисты щитовидной железы: чем они отличаются между собой и тактика лечения заболеваний
- Воздействие кислот, щелочей, негашенной извести на кожу и защита от них
