Исследование дополнительных движений в тазобедренном суставе
Добавил пользователь Дмитрий К. Обновлено: 27.01.2026
Коксартроз - это клинический симптомокомплекс, который возникает на фоне поражения суставного хряща и субхондральной кости головки бедренной кости и вертлужной впадины. Основной пик приходится на возраст пациентов от 20 до 50 лет. Заболевание вынуждает людей менять привычный образ жизни, вид деятельности, оказываться от занятий спортом.
Несмотря на различия в причине и механизме развития патологического процесса, коксартроз приводит к локальному разрушению суставного хряща, которое сопровождается изменением существующей структуры субхондральной кости и образованием костных разрастаний по краям костей, которые образуют сустав (остеофитов).
Коксартрозы в общей структуре патологии суставов стабильно занимают второе место после артрозов коленного сустава по частоте заболеваемости и первое по срокам временной и стойкой нетрудоспособности. Доля инвалидов по причине коксартрозов различного происхождения составляет от 20 до 30 % в числе нетрудоспособных от болезней суставов. При коксартрозе 2 степени инвалидность не устанавливают.

Современные взгляды на происхождение и патогенез коксартроза
Коксартроз - полиэтиологическое заболевание, которое развивается по разным причинам. Нозологические характеристики, особенности клинического и функционального проявления и течения заболевания определяет посттравматический, инфекционный, дистрофический, инволютивный и другие виды поражений сустава.
Известны следующие пусковые механизмы развития болезни:
- Чрезмерные перегрузки верхнего полюса головки бедра (нефизиологические нагрузки), которые сами по себе или наряду с другими причинами приводят к тяжёлым дистрофическим и ишемическим поражениям структурных суставных элементов и общему нарушению биомеханики опорно-двигательного аппарата;
- Бактериальная и тканевоспецифическая сенсибилизация организма к антигенам опорных тканей;
- Стрессовые и неблагоприятные экологические факторы.
В основе и сути механизма развития коксартроза - нарушение кровоснабжения суставных элементов. Оно во всех случаях неизбежно приводит к разрушению костных, хрящевых и мягкотканных структур тазобедренного сустава. Одновременно активизируются компенсаторно-приспособительные реакции, направленные на воссоздание разрушенных суставных элементов. Невзирая на разнообразие причин коксартроза, они вписываются в 4 причинно обусловленные модели:
- Внутренние причинные факторы - дисплазии (генетически опосредованные аномалии развития тазобедренного сустава);
- Экстремальные внешние воздействия, включая и экологические;
- Организменные факторы - системные заболевания (ревматизм, подагра, коллагенозы), нарушения обмена, аллергии;
- Инволютивные процессы, которые рассматриваются как физиологические обменно-дистрофические, вяло текущие в сопровождении хронических инфекций заболевания.
Ревматологи Юсуповской больницы вначале устанавливают причину коксартроза, затем назначают лечение.
Основные клинические проявления и диагностика коксартроза
Первыми проявлениями коксартроза, независимо от причин и механизмов развития патологического процесса, являются следующие симптомы:
- Боль;
- Полная или частичная утрата функции тазобедренного сустава;
- Расстройство биомеханического стереотипа ходьбы.
При коксартрозе 1 степени у пациентов периодически после физической нагрузки (длительной ходьбы или бега) возникает боль в области тазобедренного сустава, бедра или колена. После отдыха боль обычно исчезает. Походка не нарушена, движения сохранены в полном объеме, отсутствует атрофия мышц. На рентгенограмме определяется умеренное неравномерное сужение суставной щели и костные разрастания вокруг внутреннего или наружного края вертлужной впадины при отсутствии изменений со стороны шейки и головки бедренной кости.
Деформирующий коксартроз 2 степени проявляется более интенсивными болями, которые нередко появляются в состоянии покоя, отдают в область паха и бедро. После значительной физической нагрузки пациент начинает прихрамывать. Объем движений в тазобедренном суставе уменьшается: ограничивается отведение и вращение бедра внутрь. При коксартрозе 2 степени на рентгеновских снимках определяется неравномерное сужение суставной щели (более чем наполовину от нормальной высоты). Головка бедренной кости несколько смещена кверху, деформирована и увеличена в размере. Её контуры неровные. Костные разрастания появляются не только на внутреннем, но и на внешнем крае вертлужной впадины. Они выходят за пределы хрящевой губы.
При коксартрозе третьей степени боли в тазобедренном суставе становятся постоянными. Они беспокоят пациентов днём и ночью. Ходьба затруднена. При передвижениях больной вынужден пользоваться тростью. Объем движений в тазобедренном суставе резко ограничен, мышцы голени, бедра и ягодицы атрофированы.
Из-за слабости отводящих мышц бедра таз отклоняется во фронтальной плоскости, происходит укорочение нижней конечности на больной стороне. Чтобы компенсировать возникшее укорочение, пациент при ходьбе вынужден наклонять туловище в больную сторону. По этой причине смещается центр тяжести, резко увеличиваются нагрузки на больной тазобедренный сустав. На рентгенограммах определяется резкое сужение суставной щели, значительное расширение головки бедра и множественные костные разрастания.
Ревматологи Юсуповской больницы выставляют диагноз коксартроз на основании клинических признаков и данных дополнительных исследований. Основным из них является рентгенография. Во многих случаях рентгеновские снимки дают возможность установить причину возникновения и степень коксартроза. Увеличение шеечно-диафизарного угла, уплощение и скошенность вертлужной впадины свидетельствуют о дисплазии тазобедренного сустава. Изменения формы проксимальной, расположенной ближе к тазу, части бедренной кости говорят о том, что коксартроз может быть следствием юношеского эпифизеолиза или болезни Пертеса. На рентгенограммах больных коксартрозом также можно выявить изменения, которые свидетельствуют о ранее перенесенных травмах.
Двухсторонний коксартроз тазобедренного сустава
Коксартроз тазобедренного сустава - постепенно прогрессирующий хронический воспалительный процесс, приводящий к преждевременной дегенерации хряща, деформации суставной щели и как следствие объём движений пораженного сустава уменьшается.
В зависимости от симптомов и проявлений заболевания различают двухсторонний коксартроз 1, 2, 3 и 4 степени.
Двусторонний коксартроз 1 степени характеризуется болью, умеренной интенсивности без ограничения подвижности в суставе. Рентгенологически уже видны признаки заболевания в виде сужения щели сустава, а остеофиты и костные выросты на этой степени единичные. На этом этапе лечение дает хороший результат и процесс останавливается, а симптомы регрессируют.
Двухсторонний коксартроз тазобедренного сустава 2 степени характеризуется наличием постоянной ноющей боли, из-за которой уже возникает ограничение объема движений - затруднено поднятие конечности и отведение в сторону. Боль усиливается при движении, что сопровождается нарушением походки. Рентгенологические признаки двустороннего коксартроза 2 степени тазобедренного сустава характеризуются значительным сужением суставной щели, большим количество остеофитов и изменением формы головки бедренной кости.
Не редко встречаются случаи диагностики двухстороннего коксартроза, когда с одной стороны есть признаки процесса 1 степени, а с другой - 2 степени.
Дальнейшее прогрессирование процесса приводит к появлению следующих симптомов:
- Скованность сустава;
- Хруст в суставе;
- Нарушение походки;
- Хромота и т.д.
Если на этом этапе не провести соответствующее лечение, то развивается мышечная атрофия, конечность укорачивается.
Дельнейшее прогрессирование двухстороннего коксартроза приводит к полному исчезновению межсуставной щели, а тазовая кость срастается из бедренной. Конечность является только опорой.
Инструментальные методы диагностики двухстороннего коксартроза тазобедренного сустава:
- Рентгенография. Благодаря рентгеновским снимкам пациентов с двухсторонним коксартрозом тазобедренного сустава, выставляется степень заболевания. Иногда можно увидеть и причину коксартроза - травматическое повреждение, дисплазию, эпифизеолиз.
- Компьютерная томография. С помощью данного метода удается подробно рассмотреть патологию костных структур, которая развивается при коксартрозе.
- Магнитно-резонансная томография. Данный метод позволяет рассмотреть патологию мягких тканей.
- Дифференциальный диагноз необходимо проводить с остеохондрозом позвоночного столба, остеоартрозом коленного сустава, вертельным бурситом, болезнью Бехтерева и разними видами артритов.
- Физиотерапевтические методы лечения двухстороннего коксартроза тазобедренного сустава:
- Массаж;
- УВЧ;
- Магнитотерапия;
- Мануальную терапию;
- Лечебную гимнастику;
- Ультразвуковую терапию и др.
Для уменьшения нагрузки на суставы, пациентам рекомендуется рационализировать питание и применять диеты, направленные на снижение массы тела. «Разгрузить» суставы помогают костыли или трость.
Дифференциальная диагностика коксартроза
Ревматологи проводят дифференциальную диагностику коксартроза от остеохондроза и артроза коленного сустава. Атрофия мышц, которая возникает при коксартрозе 2, 3 степени, может являться причиной болей в области коленного сустава. Нередко они выражены ярче, чем болевой синдром в области поражения. Поэтому при жалобах пациента на боли в колене ревматологи Юсуповской больницы обязательно проводят клиническое исследование тазобедренного сустава (осмотр, пальпацию, определение объёма движений). При подозрении на коксартроз направляют пациента на рентгенографию тазобедренного сустава.
Имитировать болевой синдром при коксартрозе могут боли, возникающие у пациентов со сдавливанием нервных корешков вследствие остеохондроза и некоторых других заболеваниях позвоночник. В отличие от коксартроза, боль при сдавливании корешков возникает внезапно, после резкого поворота, неудачного движения, поднятия тяжестей. Она располагается в ягодичной области и распространяется по задней поверхности бедра. Неврологи выявляют положительный симптом натяжения - выраженную болезненность при попытке пациента лёжа на спине поднять выпрямленную нижнюю конечность. При этом больной свободно отводит ногу в сторону, а у пациентов, страдающих коксартрозом, отведение ограничено. Учитывая, что коксартроз и остеохондроз могут наблюдаться одновременно, во всех случаях врачи Юсуповской больницы проводят тщательное обследование пациента.
Лечение коксартроза
Целью лечения коксартроза является устранение боли в тазобедренном суставе, компенсация дистрофических разрушений элементов сустава, восстановление (в пределах возможного) его функции и улучшение качества жизни пациента. При коксартрозе 1,2 степени проводится консервативное лечение с использованием фармацевтических препаратов, кинезотерапии, физиотерапии. Реабилитологи Юсуповской больницы применяют лечебную физкультуру, мануальную терапию, массаж, специальные комплексы лечебной гимнастики.
При выборе «стандартных» нестероидных средств отдают предпочтение препаратам короткого действия: производным пропионовой кислоты (ибупрофену, кетопрофену, нурофену) и арилуксусной кислоты (диклофенаку). Новый класс нестероидных противовоспалительных препаратов - селективные ингибиторы циклооксигеназы-2 (мелоксикам, целекоксиб, этодолак, нимесулид). Эти препараты более эффективные при коксартрозе и оказывают менее выраженное побочное действие. При отсутствии факторов риска развития осложнений со стороны сердца в качестве препарата «первой линии» используют ацеклофенак. Он тормозит оба изофермента ЦОГ с преимущественным угнетением ЦОГ-2 и оказывает стимулирующее влияние на хрящ.
Медикаментозное лечение коксартроза
С помощью медикаментозной терапии ревматологи Юсуповской больницы решают следующие задачи:
- Устраняют болевые ощущения;
- Улучшают питание суставного хряща и ускоряют его восстановление;
- Активизируют кровообращение в области поражённого тазобедренного сустава.
- Задачей консервативного лечения является уменьшение давления на повреждённую суставную головку бедренной кости и увеличение расстояния между ней и вертлужной впадиной, укрепление окружающих больной сустав мышц, увеличение подвижности тазобедренного сустава.
- Ревматологи Юсуповской больницы для снятия боли и воспаления назначают пациентам с коксартрозом нестероидные противовоспалительные средства (НПВС). К этой группе препаратов относится следующие препараты:
- Диклофенак;
- Кетопрофен;
- Индометацин;
- Бутадион;
- Мовалис;
- Нимулид.
НПВС хорошо уменьшают воспаление в суставе и устраняют боли, но сам коксартроз они не лечат. Учёные доказали, что нестероидные противовоспалительные средства при длительном применении могут усугублять процесс разрушения хрящевой ткани. Для их применения существуют противопоказания, поскольку препараты обладают побочными эффектами.
Исследование дополнительных движений в тазобедренном суставе
Институт ревматологии РАМН, Москва
О стеоартроз (ОА) - хроническое прогрессирующее заболевание суставов, характеризующееся дегенерацией суставного хряща, изменениями в субхондральном отделе эпифизов костей и в околосуставных мягких тканях.
Состояние суставного хряща является важным не только для диагностики ОА, но и для оценки прогрессирования заболевания и проводимого лечения. Суммарная толщина суставного хряща на рентгенограммах определяется измерением ширины рентгеновской суставной щели между суставными поверхностями эпифизов костей. Ширина суставной щели до настоящего времени используется, как основной показатель в рентгенологической диагностике ОА, и стандартная рентгенография коленных суставов в прямой и боковой проекциях рекомендуется WHO и ILAR, как метод выбора для оценки динамики изменений в суставном хряще при проведении клинических испытаний лекарственных препаратов.
Рентгенография остается наиболее простым и общедоступным методом исследования суставов для оценки анатомических изменений структуры костей при ОА. С точки зрения оперативности диагностики, простоты и удобства использования, особенно интересны передвижные рентгенодиагностические аппараты с полипозиционным штативом типа С-дуга, широко применяемые в мировой практике. Аппараты данного класса позволяют проводить исследования пациента в любых проекциях без изменения положения последнего. В России единственным производителем подобного оборудования является Санкт-Петербургская научно-исследовательская производственная компания “Электрон”. Характерные рентгенологические проявления ОА обычно легко определяются на стандартных рентгенограммах суставов, при этом сужение рентгеновской суставной щели соответствует объемному уменьшению суставного хряща, а субхондральный остеосклероз и остеофиты на краях суставных поверхностей есть ответная реакция костной ткани на увеличение механической нагрузки в суставе, что, в свою очередь, является результатом дегенеративных изменений и уменьшения в объеме суставного хряща. Данные рентгенологические симптомы рассматриваются, как специфические для ОА, используются для постановки диагноза ОА и входят в рентгенологические критерии (в сочетании с клиническими) диагностики ОА.
Рентгенологические симптомы, обязательные для постановки диагноза остеоартроза
Сужение рентгеновской суставной щели - один из самых важных рентгенологических симптомов, имеющий прямую коррелятивную связь с патологическими изменениями, происходящими в суставном хряще. Известно, что уменьшение в объеме суставного хряща распределяется неравномерно на разных участках суставной поверхности, в связи с чем рентгеновская суставная щель в разных отделах сустава имеет различную ширину. Согласно рекомендациям WHO/ILAR ширину рентгеновской суставной щели необходимо измерять в наиболее суженном участке. Считается, что в патологически измененном суставе именно этот участок испытывает наибольшие механические нагрузки (для коленного сустава - это медиальные отделы, для тазобедренного сустава - верхнемедиальные, реже - верхнелатеральные отделы). Анатомическими ориентирами, используемыми для измерения суставной щели на рентгенограммах крупных суставов являются:
а) для выпуклых поверхностей (головка и мыщелки бедренной кости) - кортикальный слой замыкательной пластины суставной поверхности кости;
б) для вогнутых поверхностей (край вертлужной впадины, проксимальные мыщелки большеберцовых костей) - край суставной поверхности в основании суставной впадины.
Остеофиты - костные разрастания на краях суставных поверхностей костей различной формы и размеров являются чрезвычайно характерным для ОА рентгенологическим симптомом. Остеофиты в начальных стадиях развития ОА суставов проявляются в виде заострений или небольших размеров (1-2 мм) костных образований на краях суставных поверхностей и в местах прикрепления собственных связок суставов (в коленных суставах это края межмыщелковых возвышений большеберцовых костей, в месте прикрепления крестообразных связок; в тазобедренных суставах - края ямки бедренной головки, на медиальной ее поверхности, в месте прикрепления собственной связки бедренной головки). По мере нарастания тяжести ОА в суставах и прогрессирующего сужения суставной щели остеофиты увеличиваются в размерах, приобретают различные формы в виде “губ” или “гребней”, прямолинейных или “пышных” костных разрастаний на широком или узком основании. При этом суставная головка и впадина могут значительно увеличиваться в поперечнике, становиться более массивными и расплющенными. Количество остеофитов может быть подсчитано отдельно или суммарно в обоих суставах, а их размеры измерены по ширине в основании и по длине. Изменение количества остеофитов и их размеров является чувствительным индикатором прогрессирования заболевания, а отсутствие этих изменений может указывать на успешность в лечении ОА.
Субхондральный остеосклероз - уплотнение костной ткани, непосредственно расположенной под суставным хрящом. Обычно этот рентгенологический симптом выявляется на поздних стадиях ОА, когда суставная щель уже резко сужена и является следствием трения обнаженных сочленяющихся костных поверхностей друг о друга. Суставные костные поверхности при этом становятся неровными. Это свидетельствует о глубоком дегенеративном процессе в покровном хряще или о его исчезновении. Изменения целостности суставного хряща, что предшествует его количественному уменьшению, может быть результатом уплотнения кортикальной и трабекулярной костной ткани, непосредственно расположенных под хрящом. Уплотнение субхондральной костной ткани в области суставных поверхностей костей измеряется в 3-х равноотстоящих точках вдоль суставного края; результаты измерения при этом могут быть усреднены.
Рентгенологические симптомы, необязательные для постановки диагноза первичного остеоартроза
Околосуставной краевой дефект костной ткани. Хотя этот рентгенологический симптом, который может наблюдаться при ОА, определен Altman с коллегами, как “эрозия суставной поверхности”, термин “околосуставной краевой дефект костной ткани” более предпочтителен, так как точной гистологической характеристики этих рентгенологически выявляемых изменений пока не дано. У больных с ОА они небольшие с участком остеосклероза в основании, при этом окружающая их костная ткань не имеет разрежения костной структуры, что характерно для истинных эрозий, выявляемых при ревматоидном артрите, которые не имеют склеротических изменений в основании и часто определяются на фоне околосуставного остеопороза. Краевые дефекты костной ткани могут быть обнаружены на ранних стадиях ОА, появление их может быть связано с воспалительными изменениями в синовиальной оболочке. Эти изменения описаны в крупных суставах и в суставах кистей.
Субхондральные кисты - рентгенологически проявляются, как кольцевидные дефекты трабекулярной костной ткани в субхондральном отделе кости с четко определяемым склеротическим ободком. Субхондральные кисты формируются в результате резорбции костной ткани в области высокого внутрисуставного давления, в месте наибольшей нагрузки на суставную поверхность. Чаще всего эти кисты появляются при обострении заболевания и находятся в зоне наиболее узкой части суставной щели. Они характерны для ОА тазобедренных суставов и могут обнаруживаться как в головке бедренной кости, так и в крыше вертлужной впадины. О динамике изменений субхондральных кист судят по их количеству и размерам.
Внутрисуставные обызвествленные хондромы - образуются из участков некротизированного суставного хряща, а также могут являться фрагментом костной ткани - остеофита или продуцироваться синовиальной оболочкой. Хондромы обычно имеют небольшие размеры, находятся между суставными поверхностями костей или лежат сбоку от эпифизов костей, имеют различную форму (округлую, овальную, удлиненную) и неравномерную крапчатую структуру, связанную с отложением кальцийсодержащих веществ в хрящевую ткань. Количество их в суставе минимальное (1-2 хондромы).
В коленном суставе за обызвествленную хондрому можно принять сесамовидную кость (fabella) в подколенной ямке, которая при ОА коленного сустава также меняет свою форму, положение и размеры. Деформация fabella является одним из симптомов ОА коленного сустава.
Рентгенологическая диагностика остеоартроза тазобедренных суставов
На точность оценки ширины суставной щели в тазобедренных суставах влияют 3 фактора: позиция больного, поворот конечности и правильная центрация рентгеновского луча при рентгенографии сустава. Сравнение ОА изменений в тазобедренных суставах у одних и тех же больных в 2-х положениях (стоя и лежа) показало, что в положении больного стоя ширина суставной щели была достоверно меньше, чем когда больной лежал на столе. Cуставная щель сужена в большей степени тогда, когда стопа направлена кнутри. Смещение рентгеновской трубки в сторону от центра сустава может достоверно изменить ширину суставной щели. При этом рекомендуется, чтобы центральный рентгеновский луч проходил через центр бедренной головки. Правда, необходимо отметить тот факт, что раздельная рентгенография тазобедренных суставов приводит к увеличению лучевой нагрузки на пациентов.
В начальных стадиях (1-2 стадии по Kellgren) ОА тазобедренных суставов при рентгенологическом исследовании определяются: незначительное сужение суставной щели, слабовыраженный субхондральный остеосклероз, точечные кальцификаты в области наружного края крыши вертлужной впадины (зачаток остеофитов), заострение краев ямки бедренной головки в области прикрепления круглой связки бедренной головки (рис. 1).
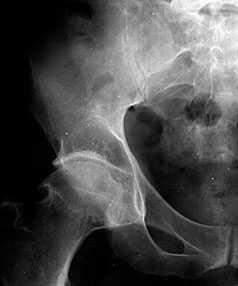
Рис. 1. Обзорная Rо-графия тазобедренного сустава в прямой проекции.
Деформирующий остеоартроз II ст. по Kollgren. Крупные остеофиты на краях суставных поверхностей. Грибовидная деформация бедренной головки
В поздних стадиях заболевания (соответствует 3-4 стадии ОА по Kellgren) отмечаются:
• прогрессирующее сужение суставной щели
• формирование различной формы и размеров остеофитов на краях суставных поверхностей вертлужной впадины, бедренной головки, отчего она со временем приобретает грибовидную форму. В средней части вертлужной впадины возможно формирование клиновидного остеофита, который может обусловить латеральное смещение бедренной головки
• углубление вертлужной впадины может быть связано с развитием остеофитов; протрузия ее возможна на фоне остеопороза или истончения костей, составляющих дно вертлужной впадины
• выраженный субхондральный остеосклероз. Проявляется в первую очередь в области крыши вертлужной впадины, затем в верхнем отделе бедренной головки
• в далеко зашедших случаях - уменьшение в объеме и уплощение суставной поверхности бедренной головки на фоне выраженной кистовидной перестройки костной ткани, чередующейся с участками субхондрального остеосклероза. Костные кисты могут быть единичными или множественными. Возникают они в верхней части вертлужной впадины или в зоне наибольшей нагрузки на суставную поверхность бедренной головки
• асептический некроз бедренной головки
• подвывихи бедренной кости чаще вверх и латерально, реже вверх и медиально
• уплотнение костной ткани и укорочение шейки бедренной кости.
Свободные внутрисуставные тельца при коксартрозе выявляются редко.
При вторичном диспластичном коксартрозе все рентгенологические симптомы развиваются рано (в молодом или среднем возрасте) и могут закончиться асептическим некрозом бедренной головки и подвывихом или полным вывихом бедра.
Описан ишемический коксартроз с быстрым сужением суставной щели, перестройкой костной структуры в головке и шейке бедренной кости, ранними остеосклеротическими изменениями, но без значительного остеофитоза, с достаточно быстрым развитием деструкции бедренной головки.
Рентгенологическая диагностика остеоартроза коленных суставов
Коленные суставы - одни из самых трудных для правильного рентгенологического исследования из-за их структурной сложности и широкого диапазона движений. ОА в коленных суставах может быть ограниченно распространенным даже в определенном отделе сустава, что также затрудняет диагностику изменений в суставе. Последние клинические и эпидемиологические работы подтвердили важность исследования пателлофеморального сустава в оценке ОА коленного сустава, так как совместное исследование этих суставов обнаруживает заболевание приблизительно в 50% от всех обследованных больных и доказывает, что к прямой рентгенографии коленных суставов необходимо в обязательном порядке добавлять прицельный снимок надколенника в боковой или аксиальной проекции. Незначительно согнутый в положении стоя и в прямой проекции коленный сустав является наиболее приемлемым положением для объективной оценки ширины суставной щели. Каждый коленный сустав сгибается так, чтобы опорные площадки суставной поверхности большеберцовой кости стали горизонтальными, шли параллельно с центральным рентгеновским пучком и были перпендикулярны кассете. Центр сустава (суставной щели) должен совпадать с центром рентгеновского луча. Рентгенологическое исследование феморопателлярного сустава может быть проведено в положении больного лежа на животе с максимально согнутой в коленном суставе ногой или с использованием метода Ahlback, когда больной стоит и коленный сустав согнут под углом 30° от вертикального положения. В этом положении сустав находится под функциональной нагрузкой, гарантируется, что поверхности сустава хорошо видны, обеспечивается более точная оценка хрящевой ткани, чем в том случае, когда больному проводится исследование в положении лежа.
Рентгенологическая диагностика артроза феморопателлярного сустава в боковой и аксиальной проекциях характеризуется: сужением суставной щели между надколенником и бедром; остеофитами на задних углах надколенника и мыщелков бедренной кости; субхондральным остеосклерозом надколенника; единичными субхондральными кистами со склеротическим ободком.
Данный артроз почти всегда наружный, иногда наружный и внутренний, редко - только внутренний (диагностируется только по аксиальному снимку).
Ранние рентгенологические признаки (соответствуют 1-2 стадиям артроза по Kellgren):
1. Вытягивание и заострение краев межмыщелкового возвышения большеберцовой кости (в месте прикрепления крестообразной связки).
2. Небольшое сужение суставной щели (чаще в медиальном отделе сустава).
3. Заострение краев суставных поверхностей мыщелков бедренной и большеберцовой кости, чаще в медиальном отделе сустава (связано с большей нагрузкой на этот отдел сустава), особенно при наличии варусной деформации сустава; реже - в латеральной части или одновременно в обеих половинах суставной поверхности (рис. 2).
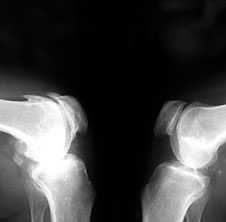
Рис. 2. Rо-графия коленных суставов в боковой проекции.
Артроз феморопателлярных суставов (больше слева). Артроз коленных суставов (I ст по Kollgren справа, IV ст. по Kollgren слева)
При прогрессировании артроза коленных суставов (соответствует 3-4 стадиям артроза по Kellgren):
• нарастает сужение суставной щели
• развивается субхондральный остеосклероз в наиболее нагруженной части сустава
• появляются множественные крупные остеофиты на боковых, передних и задних краях суставных поверхностей
• редко обнаруживаются субхондральные кисты
Вторичный синовит с развитием субпателлярной или подколенной кисты Бейкера:
• суставные поверхности бедренной и большеберцовой кости уплощаются, становятся неровными и теряют свою анатомо-функциональную дифференциацию
• многогранную неправильную форму преобретает сесамовидная кость (fabella)
• могут обнаруживаться обызвествленные хондромы
• редко возможно развитие асептических некрозов мыщелков костей.
Остеартроз проксимальных и дистальных межфаланговых суставов
Стандартная рентгенография кистей проводится в прямой проекции. Пальцы расположены вместе, кисти лежат ровно на кассете на одной линии с осью, проходящей через предплечья и запястья.
Начальные проявления (соответствуют 1-2 стадиям артроза по Kellgren):
Небольшие заострения краев или остеофиты с нерезким субхондральным остеосклерозом; мелкие, субхондрально расположенные кисты при нормальной или слегка суженной суставной щели, мелкие кальцификаты в мягких тканях в области боковых краев суставных поверхностей костей.
Выраженные изменения (соответствуют 3-4 стадиям артроза по Kellgren):
Умеренно выраженные или крупные остеофиты, деформация краев суставных поверхностей, значительное сужение суставных щелей, остеосклероз (узелки Гебердена в дистальных межфаланговых суставах и узелки Бушара в проксимальных), кисты со склеротическим ободком, краевые дефекты суставных поверхностей, при этом костные выступы с одной стороны могут вклиниваться в другую. Обычно краевые дефекты окружены зоной остеосклероза (рис. 3).
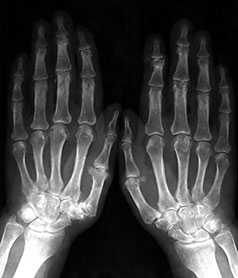
Рис. 3. Обзорная Rо-графия кистей.
Множественные артрозы дистальных и проксимальных межфаланговых суставов. Множественные узелки Гебердена и Бушара. Выраженный артроз 1-го левого запястнопястного сустава
Стандартная и микрофокусная рентгенография суставов
Методы для оценки прогрессирования ОА основываются на выявлении изменений рентгенологических симптомов в суставах. Длительные исследования рентгенологических изменений у больных с ОА в коленных суставах, получавших негормональное противовоспалительное лечение, показало отсутствие рентгенологического прогрессирования заболевания после 2-х лет наблюдений и минимальные различия между группами, получавшими лечение, и в контроле. Отсутствие достоверных изменений в этих и других, длительных исследованиях дают основание предполагать, что рентгенологические симптомы при стандартной рентгенографии суставов остаются относительно стабильными в течение длительного периода времени при ОА и предложению, что более чувствительная технология, такая как микрофокусная рентгенография суставов, должна более широко использоваться при оценке динамики изменений.
. Длительные исследования рентгенологических изменений у больных с ОА в коленных суставах, получавших негормональное противовоспалительное лечение, показало отсутствие рентгенологического прогрессирования заболевания после 2-х лет наблюдений и минимальные различия между группами, получавшими лечение, и в контроле. Отсутствие достоверных изменений в этих и других, длительных исследованиях дают основание предполагать, что рентгенологические симптомы при стандартной рентгенографии суставов остаются относительно стабильными в течение длительного периода времени при ОА и предложению, что более чувствительная технология, такая как , должна более широко использоваться при оценке динамики изменений.
Болезнь Легга-Кальве-Пертеса — диагностика, лечение, причины и стадии развития
Описание заболевания
Болезнь Легга-Кальве-Пертеса - это асептический некроз головки бедренной кости. Если говорить простым языком, то это заболевание, при котором из-за частичного или полного временного отсутствия кровоснабжения головки бедренной кости происходит инфаркт её костной ткани с последующим формированием очага некроза (секвестра), размеры и локализация которого зависят от количества сосудов, по которым временно прекратился кровоток.
Важно! Болезнь Легга-Кальве-Пертеса преимущественно развивается в детском возрасте, в 4-12 лет. Мальчики более подвержены патологии, но у девочек она протекает тяжелее.
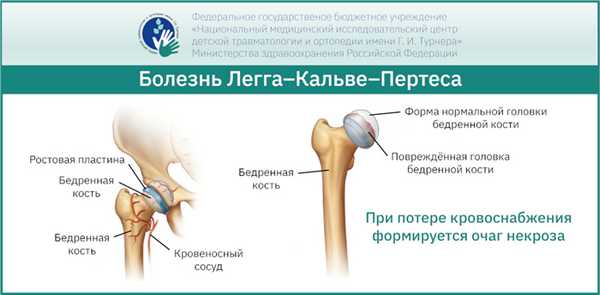
Причины возникновения
Несмотря на огромное количество исследований, направленных на изучение причин, вызывающих нарушение кровоснабжения в головке бедренной кости, до сих пор ни одна из представленных теорий не является решающей. Очевидно, что заболевание является мультифакторным и сопряжено со множеством предрасполагающих к его проявлению причин, протекающих одновременно.
Предрасполагающими факторами могут стать врождённые и приобретённые патологии:
- чрезмерные нагрузки (частые микротравмы);
- мутации генов, ответственных за синтез коллагена II типа, кодирующих фактор V Лейдена, повышение концентрации лептин-гормона, нарушение синтеза инсулиноподобного фактора роста, а также избыточная секреция IL6;
- недоразвитие поясничного отдела спинного мозга (миелодисплазия), из-за чего нарушается нервная регуляция тазобедренного сустава;
- гипоплазия и аплазия артериальных и венозных сосудов, спазм или стеноз эпифизарных сосудов;
- воспалительные процессы вследствие перенесенных инфекций (ангины, гриппа, ОРВИ);
- пассивное курение;
- неблагоприятная экологическая обстановка;
аномалии строения тазобедренного сустава.
По статистике мальчики с весом менее 2 кг. при рождении болеют болезнью Легга-Кальве-Пертеса в 5 раз чаще, нежели малыши с массой тела более 3,5 кг.
Клинические проявления
Признаки заболевания появляются не сразу, поэтому начало болезни, как правило, пропускается. На начальных стадиях ребёнок может вести активный образ жизни, изредка жалуясь на боль в области бедра или колена. Это первый звоночек для родителей, сигнализирующий о том, что нужно немедленно обращаться в больницу.
Примечание! Даже небольшая боль после физических нагрузок у ребёнка, которая самостоятельно проходит, является причиной, по которой требуется профильный осмотр ребёнка специалистом.
По мере прогрессирования появляются такие симптомы:
- нарушение походки в виде хромоты или «приволакивания» ноги (ребёнок начинает щадить больную конечность);
усталость при ходьбе; - усиление боли в бедре, коленном и тазобедренном суставах;
- ограничение движений в поражённом тазобедренном суставе;
- укорочение ноги.
В 5% случаев болезнь затрагивает оба тазобедренных сустава.
Тяжёлым исходом нелеченной болезни Легга-Кальве-Пертеса становится коксартроз, который проявляется выраженными болевыми ощущениями, хромотой, порочным положением всей нижней конечности с резким ограничением привычного образа жизни и социальной дезадаптацией.
Стадии развития
Заболевание имеет 5 стадий:
- I. Это стадия остеонекроза, на которой ярко-выраженная симптоматика отсутствует, поэтому за лечением редко обращаются.
- II. Импрессионный перелом - ходьба, прыжки и другая двигательная активность приводит к формированию участка перелома костной ткани под хрящом.
- III. Фрагментация - происходит разделение деформированной головки бедра на секвестры. При тяжёлом поражении в эту стадию происходит укорочение и расширение шейки бедра, формируется coxa magna - увеличение размеров головки бедренной кости.
- IV. Восстановление. Место поражённых участков занимает новая костная ткань, однако прочность кости остаётся сниженной. Также возобновляется рост головки бедра.
- V. Исход. Полное восстановление структуры губчатого вещества. В случаях отсутствия адекватной терапии возможно формирование грубых многоплоскостных деформаций головки бедра.
Завершение течения заболевания может иметь несколько возможных исходов:
- Благоприятный - восстановление структуры и сферичности головки бедренной кости, конгруэнтность суставных поверхностей вертлужной впадины и головки бедра с нормальной или минимально изменённой функцией сустава и длиной нижней конечности.
- Неблагоприятный - формирование грубых многоплоскостных деформаций головки бедра, подвывиха бедра с выраженным нарушением функции тазобедренного сустава, болевым синдромом и как следствие этого - ранним артрозом тазобедренного сустава.
Исход течения заболевания зависит не только от размеров и локализации очага некроза, но и от характера проводимого лечения. Кроме того, если распознать заболевание на I стадии, то все изменения могут иметь обратимый характер. При правильном лечении можно предотвратить развитие деформаций и развитие коксартроза.
Диагностика
Если ребёнок начал жаловаться на боль в колене или бедре, прихрамывать или щадить больную ногу, необходимо немедленно обратиться к ортопеду. Специалисты ФГБУ «НМИЦ детской травматологии и ортопедии им. Г. И. Турнера» Минздрава России имеют огромный опыт в раннем выявлении болезни Легга-Кальве-Пертеса. Они проводят дифференциальную диагностику заболевания с нейродиспластической коксопатией и инфекционно-аллергическим артритом, которые имеют схожую симптоматику.
Чтобы поставить верный диагноз, потребуется минимум обследований:
- рентгенограмма тазобедренного сустава в проекции Лауэнштейна, в передне-задней проекции;
- КТ или МРТ.
В редких случаях применяется диагностическая артроскопия.
Лечение
Тактика лечение детей с болезнью Легга-Кальве-Пертеса зависит от стадии и возраста ребёнка и включает в себя:
- медикаментозное лечение (противовоспалительные препараты, остео- и хондропротекторы);
- физиотерапевтические процедуры, лечебную физкультуру;
- массаж;
- использование ортопедических приспособлений (например, гипсовых повязок, функциональных шин);
- санаторно-курортное оздоровление.
В ФГБУ «НМИЦ детской травматологии и ортопедии им. Г. И. Турнера» Минздрава России лечение детей с болезнью Легга-Кальве-Пертеса в стадии импрессионного перелома и фрагментации осуществляется строго в соответствии с принципом «Containment therapy», в основе которого лежат некоторые патогенетические особенности данного ортопедического заболевания, в частности:
- Форма и размеры вертлужной впадины при данном заболевании остаются приближенными к нормальным вплоть до его завершения.
- Болезнь протекает в детском возрасте, когда, несмотря на наличие очага некроза в эпифизе, продолжается рост хрящевой модели головки бедренной кости, который может способствовать восстановлению её формы и размеров.
- В стадии восстановления имеют значительную выраженность процессы реваскуляризации очага некроза и новообразования костной ткани.
Компоненты «Containment therapy»:
- Исключение компрессии тазобедренного сустава, обусловленной напряжением окружающих его мышечных групп, а также продолжающейся осевой нагрузкой на конечность;
- Изменение пространственного положения тазового, бедренного или обоих компонентов поражённого сустава при помощи одного из консервативных или хирургических методов для полного погружения головки бедренной кости в вертлужную впадину с созданием степени костного покрытия, равной единице.
Лечение по принципу «Containment therapy» достигается при помощи использования отводящих ортопедических конструкций. Их цель - улучшение формы головки бедренной кости, профилактика подвывиха бедра, достижение конгруэнтности суставных поверхностей компонентов тазобедренного сустава, профилактика раннего коксартроза.
В случаях торпидного течения заболевания с формирующимся или уже существующим подвывихом бедра максимальной эффективностью обладает хирургическое лечение, а наиболее адекватной методикой - тройная остеотомия таза. Цель хирургического лечения:
- соблюсти принцип «Containment therapy», что обеспечит профилактику формирования многоплоскостных деформаций головки бедра и раннее развитие коксартроза;
- воссоздать стабильность сустава с конгруэнтностью суставных поверхностей головки бедренной кости и вертлужной впадины.
С 2021 года в отделении патологии тазобедренного сустава в комплексном лечении детей с тяжёлым поражением эпифиза и подвывихом бедра с целью улучшения процессов ревитализации костной ткани в очаге некроза, улучшения формы головки бедренной кости и сокращения сроков течения заболевания применяется ортопедический электрет - активный диэлектрик, способный после снятия внешнего воздействия сохранять длительное время остаточную поляризацию и генерировать сравнительно сильное квазистатическое электрическое поле, играющее значительную роль в пролиферации, миграции и ремоделировании костных клеток. Полученные ближайшие результаты применения ортопедического электрета внушают осторожный оптимизм и требуют дальнейшего изучения.
Научные исследования, которые проводятся на базе ФГБУ «НМИЦ детской травматологии и ортопедии им. Г. И. Турнера» Минздрава России, очень важны для создания новой эффективной тактики терапии не только болезни Легга-Кальве-Пертеса, но и других детских заболеваний опорно-двигательного аппарата. Выбирайте лучших специалистов, цените здоровье своих детей!
УЗИ тазобедренных суставов
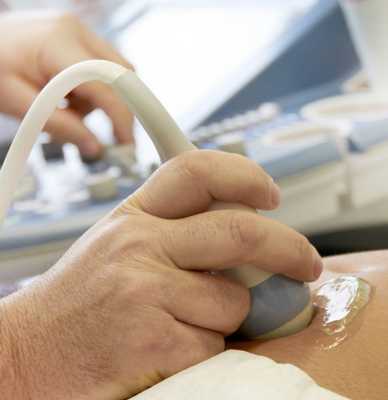
Ультразвуковое исследование позволяет диагностировать патологии суставов и развитие патологических состояний в окружающих сустав тканях. УЗИ - это безвредный метод диагностического исследования, который нередко назначают детям. УЗИ взрослым назначают как дополнительное исследование, в большинстве случаев при патологических состояниях тазобедренного сустава назначают магнитно-резонансную томографию. УЗИ тазобедренных суставов назначают при невозможности выполнения МРТ, если у пациента поставлен кардиостимулятор, есть металлические имплантаты, протезы, осколки в теле.
В Юсуповской больнице пациенты могут пройти все виды исследований состояния тазобедренных суставов. В диагностическом центре больницы проводят магнитно-резонансную томографию, компьютерную томографию, ультразвуковое исследование, рентген. С помощью современного диагностического оборудования добиваются наиболее точных результатов исследований
С помощью УЗИ тазобедренного сустава исследуется состояние следующих анатомических составляющих:
- головки бедренной кости;
- прилегающих к суставу связок и сухожилий;
- нервных пучков;
- подвздошной кости;
- хрящевой ткани сустава;
- синовиальных сумок.
УЗИ тазобедренных суставов у взрослых: что показывает
Патологии, которые можно обнаружить с помощью УЗИ:
разрывы сухожилий, связок, мышц
растяжение капсулы сустав
артроз тазобедренного сустава
артрит тазобедренного сустава
наличие крови, жидкости в тканях сустава
Как делают УЗИ тазобедренных суставов
УЗИ тазобедренного сустава не требует подготовки к процедуре. В зависимости от проекции исследования, врач просит пациента принять определенную позу. На кожу наносится гель, который способствует мягкому движению датчика по коже больного, лучшему прохождению ультразвуковых волн. Датчик передает изображение на монитор. В зависимости от области исследования тазобедренного сустава пациент принимает позу, которая облегчает различные виды доступа к тазобедренному суставу. Исследования проводятся с помощью переднего доступа (пациент находится в позиции, лежа на спине с вытянутыми ногами) - такой доступ позволяет исследовать связки, мышцы пахового промежутка, крыло подвздошной кости, лимфатические узлы, отдельные элементы бедренной кости. Задний доступ (пациент находится в позиции, лежа на боку, нога согнута и подтянута к животу) позволяет провести исследование сухожилий задней области бедра, седалищного бугра, ягодичных мышц.
Латеральный доступ (пациент лежит на боку) позволяет исследовать апофизы, мышцы бедренной фасции, большой вертел бедренной кости, большую берцовую кость. Медиальная проекция исследования (пациент находится в позиции, лежа на спине, ноги согнуты и разведены в стороны) позволяет исследовать внутреннюю область бедра, связки, мышцы этой области, лобковую кость. После исследования протокол процедуры отдается пациенту на руки. Расшифровкой протокола занимается лечащий врач, который на основании исследования назначает лечение. В протоколе УЗИ описывается:
- состояние хрящевых, нервных тканей;
- состояние сухожилий, связок, мышц;
- указывается объем внутрисуставной жидкости;
- указывается наличие гематомы, новообразований, кисты, разрывов связок, мышц, сухожилий или повреждений костной ткани;
- подвывиха, вывиха тазобедренного сустава.
УЗИ тазобедренного сустава: цена
УЗИ тазобедренных суставов делают во многих медицинских центрах и клиниках Москвы. Цена исследования тазобедренного сустава составляет от 1400 рублей и выше, в зависимости от ценовой политики медицинского учреждения, от типа оборудования (стоимость УЗИ на инновационном оборудовании выше), места положения диагностического центра и других факторов. УЗИ тазобедренного сустава можно пройти в диагностическом центре Юсуповской больницы, на инновационном оборудовании. Стоимость УЗИ тазобедренного сустава - 2900 рублей. В клинике можно пройти обследование у ортопеда, травматолога, пройти лечение и реабилитацию. Записаться на консультацию к врачу можно по телефону Юсуповской больницы.
Боль в тазобедренном суставе
Патологические изменения развиваются в области тазобедренных суставов под воздействием разных факторов, но основным их проявлением является боль. Для того чтобы установить причину боли в тазобедренном суставе, ревматологи Юсуповской больницы проводят комплексное обследование пациента с помощью новейшей аппаратуры ведущих мировых производителей и современных методов лабораторной диагностики.
Врачи купируют болевой синдром и проводят комбинированную терапию заболевания, которое вызывало боль в тазобедренном суставе, эффективными лекарственными препаратами, обладающими минимальным спектром побочных эффектов. Реабилитологи применяют мультидисциплинарный подход к лечению боли в тазобедренном суставе. В лечебном процессе задействованы ревматологи, эндокринологи, ортопеды, физиотерапевты, массажисты, мануальные терапевты. Медицинский персонал внимательно относится к пожеланиям пациентов.
Причины боли в тазобедренном суставе
В большинстве случаев установить точную причину боли в тазобедренном суставе не удаётся. Болевой синдром связан со следующими факторами:
- С воспалением синовиальных сумок, которые расположены в области большого вертела;
- Тендинитом (воспалением сухожилий);
- Разрывами мышц;
- Синдромом подвздошно-большеберцового тракта;
- Другими локальными изменениями окружающих тканей;
- Системными заболеваниями (ревматоидным артритом, полимиалгией).
Средняя и малая ягодичные мышцы играют основную роль в отведении бедра. Их поражение может провоцировать возникновение боли в тазобедренном суставе. Сухожилия средней и малой ягодичных мышц прикрепляются к большому вертелу. Их повреждение в результате избыточной нагрузки и микротравматизации, возникающие здесь воспалительные изменения сопровождаются болью в тазобедренном суставе. Такие нарушения могут быть обусловлены стереотипной профессиональной или спортивной нагрузкой, депонированием кристаллов, инфекционным процессом (туберкулёзом).
Боль в тазобедренном суставе может возникнуть вследствие следующей патологии:
- Коксита;
- Ревматоидного артрита;
- Остеоартроза;
- Корешкового синдрома.
Боль в тазобедренном суставе беспокоит пациентов, у которых разная длина ног, избыточная масса тела, плоскостопие. Болевой синдром иногда возникает после протезирования тазобедренного сустава или ампутации нижней конечности. При переломе шейки бедренной кости и аваскулярном некрозе головки бедра пациенты предъявляют жалобы на острую боль в тазобедренном суставе. Причиной боли в правом или левом тазобедренном суставе может быть врождённое нарушение его анатомических структур - дисплазия. Причиной острой боли в тазобедренном суставе, отдающей в ногу, может быть защемление нервов при патологии позвоночника.
Обследование пациентов с болью в тазобедренном суставе
Во время первого визита пациента ревматологи Юсуповской больницы проводят опрос, уточняют характер боли в тазобедренном суставе, собирают сведения о течении болезни, бытовых и профессиональных факторах, которые, по мнению больного, вызвали боль. Внешний осмотр позволяет врачу установить видимые отклонения от нормы. Чтобы понять характер боли и зону её распространения, врач предлагает пациенту выполнить различные движения нижней конечностью в тазобедренном суставе. Осанка и походка также могут свидетельствовать о наличии патологии тазобедренного сустава.
С помощью пальпации (ощупывания) врач может найти ревматические и ревматоидные узелки, обнаружить точное место, где пациент ощущает боль во время движений, состояние суставной капсулы, изменение влажности и температуры кожи в зоне тазобедренного сустава. Общий осмотр и пальпация - самые доступные методы обследования, но они происходят без применения технических средств, поэтому не дают полного представления о клинической картине заболевания. Гониометрия - это способ обследования с помощью прибора гониометра, который позволяет определить амплитуду подвижности суставов. Гониометр напоминает транспортир и позволяет определить угол подвижности.
Чтобы выяснить причину боли в тазобедренном суставе ревматолог назначает клинические анализы крови и мочи, биохимические анализы крови. Лаборанты Юсуповской больницы выполняют исследования с помощью качественных реагентов и современной аппаратуры, что позволяет получить точные результаты анализов. При воспалении тазобедренного сустава может увеличиваться количество лейкоцитов в крови, повышаться скорость оседания эритроцитов. О воспалительной природе заболевания свидетельствует увеличение содержания С-реактивного белка в сыворотке крови.
При ревматических воспалительных заболеваниях иммунологический анализ крови показывает наличие в крови антинуклеарных антител, при артрите и других болезнях суставов в сыворотке крови резко повышается уровень мочевой кислоты. У пациентов, страдающих псориатическим полиартритом, ревматизмом, болезнью Бехтерева и другими заболеваниями суставов, изменяется содержание лизосомальных ферментов (кислой протеиназы, дезоксирибонуклеазы, кислой фосфатазы, катепсины) в сыворотке крови и синовиальной жидкости. Значительные отклонения от нормы в анализе мочи наблюдаются только при тяжёлых формах заболеваний тазобедренного сустава.
Рентгенологическое исследование проводят при наличии следующих показаний:
- Хроническая или острая боль в тазобедренном суставе при движении и в покое;
- Затруднения при движении нижней конечностью;
- Отёчность и изменение цвета кожи в области тазобедренных суставов.
Информативным методом рентгенологической диагностики заболеваний тазобедренного сустава является компьютерная томография. Исследование позволяет оценить строение костных тканей с точностью до миллиметра и сделать «срез» в любой плоскости. На компьютерных томограммах врач может увидеть изменение строения костей, образующих тазобедренный сустав, остеофиты (наросты на костях), хрящевые разрастания. Состояние мягких тканей, которые окружают тазобедренный сустав, оценивают с помощью магнитно-резонансной томографии. Радионуклеидные методы исследования позволяют распознавать патологии с помощью радиофармакологических препаратов. Сцинтиграфия позволяет видеть функциональные изменения, которые происходят в организме раньше анатомических.
Ультразвуковое исследование тазобедренного сустава назначают при травмах, ревматологических заболеваниях, патологии, сопровождаемой воспалительными процессами. Наиболее оптимальный метод для выяснения причины боли в тазобедренном суставе в каждом конкретном случае подбирает лечащий врач.

Дифференциальная диагностика боли в тазобедренном суставе
Боль в тазобедренном суставе при ходьбе является основной жалобой, с которой пациенты обращаются к врачу. Она может располагаться в области сустава или отдавать в ягодицы, бедро, коленный сустав. Острая боль в тазобедренном суставе при движении заставляет пациента пользоваться тростью. У пациентов отмечаются ограничение подвижности и боль при движениях в тазобедренном суставе, особенно при внутреннем и наружном повороте нижней конечностью.
Асептический некроз головки бедра проявляется болью в тазобедренном суставе, ягодичной и паховой области. Заболевание нередко бывает связано со злоупотреблением алкоголем и гормональной терапией. Деформация головки бедра сопровождается ограничением подвижности тазобедренного сустава. На ранней стадии заболевания объём движений может быть нормальным.
При подвздошно-гребешковом бурсите пациентов беспокоит боль в переднем отделе тазобедренного сустава, ощущение щелчков при движениях в суставе. Боль отдаёт в бедро, сопровождаться парестезиями (ощущением жжения, покалывания) вследствие сдавления бедренного нерва. Пациент ощущает боль в тазобедренном суставе при сгибании и разгибании ноги. Определяется болезненность при глубокой пальпации в области бедренного треугольника (ограниченного паховой связкой, внутренним краем портняжной мышцы, наружным краем длинной приводящей мышцы).
Синдром подвздошно-большеберцового тракта проявляется болью в наружном отделе тазобедренного сустава, которая сопровождается щёлканьем при движениях, болью в латеральном (наружном) отделе коленного сустава, усиливающейся при движениях.
Мералгия Рота проявляется жгучими болями в передненаружном отделе тазобедренного сустава и бедра, которые усиливаются при ходьбе и разгибании ноги. Боль в правом тли левом тазобедренном суставе возникает при дисплазии. У пациента со временем вырабатывается характерная «утиная» походка. Он ходит, переваливаясь со стороны в сторону. Только после выяснения точной причины боли в тазобедренном суставе врачи Юсуповской больницы составляют план лечения пациента. Тяжёлые случаи заболеваний, при которых пациента беспокоит тупая или острая боль в тазобедренном суставе, обсуждают на заседании Экспертного Совета с участием профессоров, доцентов, врачей высшей категории.
Лечение боли в тазобедренном суставе
Важным условием успешного лечения заболеваний, которые являются причиной боли в тазобедренном суставе, является устранение факторов, вызывающих структурные изменения мягких тканей в области сустава и суставного хряща. Ревматологи Юсуповской больницы при острой боли в тазобедренном суставе назначают нестероидные противовоспалительные препараты (НПВП). Существенного улучшения самочувствия пациентов достигают при помощи локальных методов лечения - наружных аппликаций мазей и гелей, которые содержат нестероидные противовоспалительные препараты. С их помощью устраняют боль в тазобедренных суставах при травмах, воспалительных изменениях мягких тканей (бурситах, тендинитах, эпикондилитах).
При недостаточной эффективности такого лечения в полость тазобедренного сустава врачи вводят глюкокортикоиды. Поскольку при деформирующем коксартрозе суставная щель сужена, попасть в неё сложно, ревматологи Юсуповской больницы проводят процедуру под рентгеновским контролем. Если причиной боли является воспаление мышц и сухожилий, кортикостероидные гормоны вводят в околосуставные ткани.
Улучшают состояние хряща и уменьшают боль в тазобедренном суставе хондропротекторы (глюкозамин и хондроитинсульфат). Препараты применяют длительными курсами в течение нескольких месяцев. Спазм мышц, которые принимают участие в движениях в тазобедренном суставе, снимают миорелаксанты (мидокалм, сирдалуд).
Физиотерапевтические процедуры при боли в тазобедренном суставе относится к второстепенным методам лечения. Их эффективность снижается из-за глубокого залегания сочленения, но физиотерапевтическое лечение дополняет медикаментозную терапию. Резкая боль в тазобедренном суставе уменьшается после ультрафиолетового облучения волнами средней длины. При воспалительном процессе применяют лечение инфракрасным лазером, УВЧ низкой интенсивности, высокоинтенсивной сантиметроволновой терапией. После уменьшения выраженности воспалительного процесса интенсивность боли уменьшается. Высокоинтенсивная высокочастотная магнитотерапия, ударно-волновая терапия, озонотерапия стимулируют восстановление тканей. При нарушениях кровообращения, питания тазобедренного сустава возникает острая боль. Её интенсивность уменьшается под воздействием ультразвука, разных видов электротерапии (воздействие токами), лечебных ванн.
При острой боли в тазобедренном суставе ревматологи рекомендуют пациенту уменьшить нагрузку на ногу, пользоваться тростью. Лечебную гимнастику реабилитологи назначают после уменьшения выраженности болевого синдрома. Каждому пациенту разрабатывают индивидуальный комплекс упражнений, которые позволяют быстро восстановить функцию нижней конечности.
При появлении резкой боли в тазобедренном суставе не занимайтесь самолечением, немедленно звоните по телефону контакт центра. Пациентов с острой болью в Юсуповскую больницу госпитализируют круглосуточно каждый день. Если интенсивность боли несильная, вы можете записаться на приём к ревматологу в удобное вам время.
Читайте также:
