Исследование нервной проводимости - показания, методы
Добавил пользователь Alex Обновлено: 01.02.2026
Электронейромиография (ЭНМГ) - современный метод инструментальной диагностики, позволяющий определить сократительную способность мышц и состояние нервной системы. Обследование дает возможность обнаружения не только функциональных и органических патологий нервной системы. Диагностика проводится и в урологической, хирургической, акушерской и офтальмологической практиках. Метод обладает большим количеством показаний.
Процедура электронейромиографии заключается в воздействии низкоинтенсивных электрических импульсов и фиксации ответной реакции специальным оборудованием.
Во время нее оцениваются такие важные показатели функциональности организма пациента, как:
- Проведение нервными волокнами импульсов
- Способность мышц реагировать на сигналы от нервных окончаний
- Скорость реакции
В зависимости от подозреваемой патологии и ее симптомов назначается комплексное или локальное исследование.
Проводят такую диагностику, как:
- Электронейромиография нижних конечностей
- ЭНМГ лицевой области
- Электронейромиография верхних конечностей и др.
Как правило, обследование проводится неоднократно. Сначала метод задействуют при диагностировании патологии, а затем с его помощью контролируют эффективность терапии.
Методика проведения диагностики
ЭНМГ верхних конечностей и других частей тела проводится с помощью специального оборудования. Оно регистрирует скорость прохождения нервного импульса к тканям. Во время проводимой стимуляции у пациента могут возникать неприятные ощущения, но не боль. Дискомфорт обусловлен раздражением нерва и дальнейшим сокращением мышцы. При игольчатой диагностике электроды вводятся непосредственно в мышцы. Пациент может испытать небольшую боль на подготовительном этапе и при извлечении электродов. Это также обусловлено воздействием на нервные окончания.
Процедура обычно занимает 30-60 минут. Пациент находится в специальном кресле сидя, полусидя или лежа. Участки кожи, которые будут соприкасаться с электродами, тщательно обрабатываются антисептиком. Затем на мышечную ткань накладываются электроды. Сначала мышцы пациента расслаблены, и диагностика проводится в этом состоянии. Затем пациента просят напрячь мышцы. Это позволяет зарегистрировать импульсы другого вида.
Все полученные результаты фиксируются в компьютере. При желании их можно записать на диск или распечатать на бумаге.
Результаты обследования выдаются сразу же. Расшифровкой занимается врач.
С какой целью проводится электронейромиография?
Нормальное функционирование всего организма человека возможно только при адекватной работе нервной системы. Именно она обеспечивает наши движения и реакции на внешние раздражители. Движения и рефлексы контролируются центральной нервной системой. Если в каком-то ее звене происходят нарушения, передача импульсов от нервных волокон к мышцам замедляется. Методика ЭНМГ как раз и позволяет определить возникшие нарушения.
Современная методика является одной из самых информативных. Если проводить диагностику на ранних стадиях развития патологического процесса, можно быстро провести терапию и избавить пациента от ряда опасных осложнений, которые могут стать причиной пареза или паралича конечностей, например.
В рамках исследования специалистам удается определить такие важные характеристики нарушений, как:
- Расположения очага. Врач определяет характер патологии, является ли она системной или очаговой
- Основные причины развития патологического процесса
- Механизм развития нарушения
- Степень распространения очага патологии
- Стадия заболевания
- Степень поражения мышечного или нервного волокна
- Стадия изменения активности
Также электронейромиография ног, рук и других частей тела дает возможность повышения уровня эффективности терапии.
Способы проведения исследования
Стимуляционная электронейромиография
Суть этого метода заключается в стимуляции отдельных нервов. Электроды при таком способе проведения исследования накладываются на поверхность кожи в местах, где проходят нервы. Скорость проведения нервного импульса фиксируется компьютерной техникой. При данном способе диагностики определяется и выраженность мышечного ответа.
Проводится стимуляционная электронейромиография при:
- Поражениях периферических нервов в результате травм или перенесенного заболевания
- Нарушениях нервно-мышечной передачи (когда пациент жалуется на общую мышечную слабость или нарушения подвижности)
- Поражениях нервов. При такой патологии не наблюдается ответа на стимуляцию
Игольчатая электронейромиография
При таком способе исследования электроды вводятся непосредственно в мышцы.
Этот метод исследования актуален при:
- Поражении спинного мозга. Мышечные волокна во время диагностики хаотично сокращаются при воздействии на них электродов
- Поражениях самой мышцы. Специалист сможет быстро определить, где именно мышца не работает так, как должна
Проводятся и смешанные исследования. Они подразумевают накладывание электродов на поверхность кожи и их внедрение непосредственно в мышцы.
Выбор в пользу подходящего способа проведения диагностики осуществляет врач. Зависит выбор от возраста пациента, его общего состояния, предполагаемого диагноза, наличия сопутствующих патологий и ряда других факторов.
Медицинские показания для проведения диагностики
Электронейромиография конечностей и других частей тела проводится при подозрении на:
- Радикулит. Данная патология имеет неврологический характер и становится следствием нарушения целостности корешков спинного мозга или их сдавливания
- Онкологию. При возникновении новообразований в отделах головного и спинного мозга также ограничивается проведение нервных импульсов
- Заболевания, связанные с нарушением целостности оболочки нервного волокна
- Врожденные (в том числе наследственные) изменения в структуре нервных волокон
- Хронические заболевания соединительной ткани
- Травматические повреждения тканей
- Сахарный диабет
- Синдром сдавливания нервов сухожилиями или костями
Пройти такую диагностику, как электронейромиография (ЭНМГ), рекомендуется при:
- Онемении в конечностях
- Язвах и других образованиях на коже
- Болях во время движений
- Повышенной чувствительности на механические раздражители (прикосновения и др.)
- Деформационных изменениях суставной и костной систем
- Сниженной реакции на раздражители
- Ощущении усталости в руках или ногах
Сделать электронейромиографию ваш врач может посоветовать и в других случаях. Не отказывайтесь от современной диагностики! Помните, что она может помочь поставить точный диагноз и максимально быстро приступить к лечению обнаруженной патологии.
В каких случаях диагностика противопоказана?
ЭНМГ конечностей и других частей тела не проводится при:
- Эпилептической активности мозга, так как стимуляция может спровоцировать приступ
- Чрезмерном возбуждении нервной системы
- Некоторых заболеваниях сердечно-сосудистой системы
Здесь перечислены только абсолютные противопоказания. На самом деле, обследование не проводится и в ряде других случаев.
Обо всех противопоказаниях вам расскажет врач. Перед началом диагностики обратите внимание своего врача на перенесенные заболевания и те, которые выявлены у вас в настоящий момент. Перед ЭНМГ нижних конечностей и других частей тела сообщите о наличии кардиостимуляторов, протезов, хронических патологиях, психических и иных расстройствах. Это позволит специалисту принять правильное решение о целесообразности проведения диагностики в вашем случае.
Непосредственно перед диагностикой откажитесь от:
- Алкоголя
- Стимулирующих лекарственных препаратах
- Крепкого чая и кофе
Как правильно объяснить полученные результаты исследования?
Важно! Расшифровать все показатели, полученные во время диагностики, и правильно оценить их может только опытный специалист, обладающий необходимыми навыками и результатами. При получении результатов врач обязательно сравнивает их с нормальными, а затем оценивает степень отклонений. После этого устанавливается предварительный диагноз.
Одним из преимуществ исследования является то, что его результатом является графическое изображение. Благодаря ему все изменения нервной и мышечной активности отображаются визуально. Это упрощает интерпретацию результатов обследования. При необходимости проводятся дополнительные обследования. Они позволяют уточнить поставленный диагноз. Также дополнительные обследования назначаются в ходе терапии, для ее корректировки с целью повышения эффективности.
Для получения точных результатов ЭНМГ необходимо:
- Четко выполнять все требования врача во время диагностики
- Заранее сообщить обо всех имеющихся заболеваниях. Патологии могут повлиять на результаты
- Снять с тела все предметы, которые препятствуют прохождению электрического импульса от оборудования
- Позволить врачу правильно расположить и закрепить электроды
- Постараться максимально расслабиться тогда, когда об этом попросит врач
Преимущества проведения процедуры в МЕДСИ
- Использование цифрового оборудования экспертного класса. Для ЭНМГ используется установка Nicolet Viking Quest (США), обладающая широким спектром диагностических возможностей. Цифровая система дает возможность точной оценки функциональности нейро-мышечного аппарата
- Высокая квалификация специалистов. ЭНМГ всегда проводится опытными врачами, которые регулярно проходят обучение и стажировки в клиниках международного уровня, расширяют имеющиеся знания и навыки
- Точность и информативность результатов обследования
- Исследование в соответствии с международным протоколом
Чтобы записаться на диагностику и уточнить цену электронейромиографии, позвоните в МЕДСИ
Исследование проводимости периферических нервов и электромиография
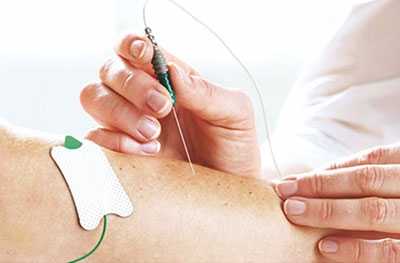
13.11.2016
Исследование проводимости периферических нервов позволяет просто и надежно определить состояние периферических нервов. Импульс, вызванный электростимуляцией нерва, направляется по двигательным, чувствительным и смешанным нервам, и характеристики проведения импульса оцениваются с помощью записи потенциалов с мышц, либо непосредственно с нерва.
Двигательная единица состоит из одиночного нижнего двигательного нейрона и всех иннервируемых им мышечных волокон. Исследование проводимости двигательного нерва используется для оценки целостности двигательной единицы. При этом исследователь получает информацию о функционировании и структурной целостности двигательного нейрона, нерва, нервно-мышечного соединения и мышцы. Она позволяет установить локализацию, распространенность, длительность и патофизиологические особенности повреждений периферической нервной системы (ПНС). Также можно получить представления о прогнозе, эффективности лечения и степени восстановления двигательной единицы. При исследованиях двигательной проводимости записывающие электроды размещают на коже над мышцей и сухожилием, а стимулирующие электроды размещают на коже вдоль исследуемого нерва. Ответ мышцы на электростимуляцию может быть измерен путем регистрации суммарного потенциала действия мышцы (СПДМ), являющегося суммой электрических потенциалов всех мышечных волокон, которые реагируют на стимуляцию нерва. Может быть определено время, необходимое электрическому импульсу для достижения мышцы (латентность). Скорость прохождения импульса по нерву определяют путем стимуляции нерва в различных местах и определения дистанции, которую стимул преодолел.
Исследование проводимости двигательного нерва могут быть использованы в следующих целях:
- Для получения объективных доказательств поражения двигательной единицы.
- Для идентификации и определения точного места компрессии, ишемии и очаговых повреждений нервов, которые могут проявляться блокадой проведения импульса, замедлением проведения импульса в месте повреждения или патологическим проведением проксимальнее или дистальнее повреждения.
- Для определения степени распространенности поражения нервов у пациентов, у которых наблюдаются признаки поражения одиночного нерва (например, при мононевропатиях).
- Для дифференциальной диагностики периферических невропатий, миопатий и болезней нижнего двигательного нейрона (например, бокового амиотрофического склероза) у пациентов со слабостью конечностей.
- Для диагностики заболевания до его перехода в стадию развернутых клинических проявлений (например, при семейных невропатиях).
Обследование по поводу заболеваний нервно-мышечного синапса может включать ритмическую стимуляцию двигательных нервов. По мере утомления нервно-мышечного соединения при записи СПДМ, и его сравнении с полученным позднее СПДМ может наблюдаться падение амплитуды потенциала, поскольку со временем все меньше и меньше волокон способны реагировать на стимуляцию, даже если стимулировать нерв с интенсивностью, которую в норме нерв способен выдерживать длительное время.
Исследования проводимости чувствительных нервов проводятся с помощью записи потенциалов действия, при электростимуляции кожного нерва. Селективные исследования чувствительных нервов могут быть выполнены при стимуляции нервов, имеющих только чувствительный компонент (например, икроножного нерва), или, в качестве альтернативы, при селективной стимуляции чувствительного компонента смешанного нерва. Последнее, может быть сделано путем анатомической изоляции чувствительного компонента (например, стимуляция пальцев руки и запись над смешанным нервом в области запястья или локтя) или стимуляции смешанного нерва и записи над пальцами, в области которых расположены преимущественно чувствительные аксоны.
Исследования проводимости чувствительных нервов могут представлять ценность в следующих случаях:
- При системных заболеваниях, протекающих с поражением чувствительных нервов— для определения разновидности вовлеченных в патологический процесс чувствительных нервов (например, тонкие волокна, проводящие болевые и температурные ощущения, или толстые волокна, ответственные за проприоцептивную чувствительность); для установления того, какая часть периферического нерва поражена в большей степени — аксон или миелиновая оболочка; для получения объективных доказательств поражения чувствительного нерва.
- При очаговых невропатиях — для определения места повреждения или блокады, особенно при изолированном поражении чувствительных нервов.
- Для подтверждения или количественной оценки нарушений, если расстройства чувствительности возникают при периферической невропатии раньше, чем двигательные изменения или до появления объективных клинических признаков.
- Для установления локализации повреждения (проксимальнее или дистальнее) по отношению к ганглию заднего корешка (например, при дифференциальной диагностике повреждения плечевого сплетения и повреждения корешков).
Электромиографию (ЭМГ) обычно выполняют вместе с исследованиями проводимости нервов, получая при этом дополнительную информацию. Игольчатый электрод вводят в исследуемую мышцу и регистрируют потенциалы действия, генерируемые группами мышечных волокон (потенциалы действия двигательной единицы, или ПДДЕ). Исследуют мышцы в покое, в состоянии слабого сокращения и в состоянии сильного сокращения. В норме в состоянии покоя активность мышц не регистрируется. При активно протекающей невропатии, при тяжелых или воспалительных миопатиях могут регистрироваться спонтанные потенциалы действия с одиночных мышечных волокон (фибрилляционные потенциалы). При некоторых неврогенных процессах (особенно это характерно для болезни двигательного нейрона) могут наблюдаться спонтанные сокращения групп мышечных волокон (фасцикуляционные потенциалы). Характерные изменения ПДДЕ могут наблюдаться при патологии нервов и мышц. При заболевании периферических нервов амплитуда, продолжительность и степень полифазности ПДДЕ часто увеличены, а восстановление затруднено, в то время как при миопатиях амплитуда и продолжительность ПДЕ могут быть снижены, полифазность увеличена, восстановление ускорено. Потенциалы действия единичного мышечного волокна могут быть исследованы с помощью технически более сложного метода — электромиографии одиночного мышечного волокна.
В целом, электромиография и исследования нервной проводимости используются для обследования и уточнения диагноза у пациентов с болезнью двигательного нейрона (например, при боковом амиотрофическом склерозе), патологическими процессами, протекающими с поражением сплетений или нервных корешков, компрессионными невропатиями, периферическими полиневропатиями, заболеваниями нервно-мышечного синапса (например, myasthenia gravis), а также с заболеваниями мышц. Поскольку исследование требует введения игольчатых электродов в мышцы и применения электрических разрядов, для пациента оно сопряжено с определенными неудобствами. При соблюдении техники безопасности исследование не представляет опасности; ограничить проведение ЭМГ может склонность пациента к кровотечениям.
ЭМГ и определение скорости распространения возбуждения (СРВ) по нервному волокну при различных заболеваниях
1. ЭМГ и исследование СРВ важны при обследовании и электрофизиологической диагностике болезней двигательного нейрона (например, бокового амиотрофического склероза). В целом, исследования проводимости периферических нервов дают нормальные результаты, кроме, вероятно, некоторого снижения амплитуд ПДЕ (поскольку заболевание исключительно двигательного характера, результаты исследования чувствительности патологии не выявляют). С помощью игольчатой ЭМГ можно обнаружить признаки диффузного повреждения клеток переднего рога, в том числе патологическую спонтанную активность (фибрилляции и фасцикуляции), патологические параметры (увеличение амплитуды, расширение, полифазность) и замедление восстановления ПДЕ. Часто данные ЭМГ свидетельствуют об активном патологическом процессе даже при отсутствии клинических проявлений заболевания или минимальных проявлениях. С помощью игольчатой ЭМГ можно получить также информацию о прогнозе заболевания; ЭМГ может помочь диагностировать другие заболевания клеток переднего рога, такие как постполиомиелитический синдром и спинальная мышечная атрофия.
2. Термин радикулопатии объединяет различные симптомы и признаки, возникающие в результате преходящего или стойкого повреждения нерва при его выходе из спинного мозга на уровне межпозвоночных отверстий. Результаты исследований проводимости обычно в норме. ЭМГ выявляет признаки неврогенных изменений (например, фибрилляции и изменения ПДЕ) в мышцах, иннервируемых определенным корешком, тогда как мышцы, иннервируемые не вовлеченными в патологический процесс корешками, интактны. Характер неврологических изменений зависит от степени тяжести процесса, длительности заболевания и степени восстановления (реиннервации).
В клинической практике ЭМГ может быть полезна в следующих ситуациях:
- ЭМГ используется для подтверждения повреждения корешка и определения уровня поражения. Следует заметить, что патологические изменения по результатам ЭМГ наблюдались лишь примерно у 90 % пациентов с шейной или пояснично-крестцовой радикулопатиями, обнаруженных при оперативном вмешательстве. Таким образом, нормальные результаты ЭМГ не исключают наличия радикулопатии.
- ЭМГ позволяет уточнить вовлечение конкретных корешков.
- ЭМГ используют для выявления активной денервации (определяется по наличию фибриллярных потенциалов).
- С помощью ЭМГ можно определить время, прошедшее с момента возникновения радикулопатии (острая, подострая, хроническая или длительно существующая).
- ЭМГ может предоставить определенную информацию о степени выраженности радикулопатии.
- При ЭМГ можно обнаружить другую патологию, способную объяснить существование имеющихся у пациентов симптомов.
- ЭМГ может помочь определить, имеют ли обнаруженные при МРТ или миелографии изменения какое-либо физиологическое значение.
- Помощью ЭМГ и ЭНМГ можно диагностировать плечевые и пояснично-кресцовые плексопатии и компрессионные нейропатии, а также определить уровень поражения при этих заболеваниях.
По электрофизиологическим характеристикам периферические полинейропатии могут быть разделены на следующие категории:
- Демиелинизирующие смешанные сенсомоторные невропатии, в том числе некоторые наследственные невропатии,
- Сегментарные демиелинизирующие сенсомоторные полинейропатии, в том числе воспалительные невропатии (например, синдром Гиен-Барре) и невропатии, ассоциированные с гаммапатиями, гипотиреозом, злокачественной опухолью или лимфомой, СПИДом, болезнью Лайма и воздействием определенных токсинов.
- Аксональные моторно-сенсорные полинейропатии, включая порфирию, некоторые наследственные невропатии, лимфоматозные невропатии и некоторые токсические невропатии.
- Аксональные сенсорные нейронопатии или нейропатии, включая первичный амилоидоз, синдром Шегрена, паранеопластические нейропатии, а также нейропатии, вызванные приемом лекарственных препаратов и дефицитом витамина В12.
- Смешанные аксональные сенсомоторные полинейропатии, в том числе нейропатии при уремии и сахарном диабете.
- Аксональные сенсомоторные полинейропатии, в том числе нейропатии, вызванные дефицитом определенных питательных веществ, приемом алкоголя, связанные с саркоидозом, заболеваниями соединительной ткани, воздействием токсинов, тяжелых металлов и лекарственных препаратов.
4. Заболевания нервно-мышечного синапса могут быть диагностированы с помощью ритмической стимуляции. Ритмическая стимуляция двигательных нервов применяется, в основном, для диагностики миастении. Для этой патологии характерно прогрессивное снижение амплитуды ответа на несколько первых раздражающих стимулов, получаемое при стимуляции с частотой 3 стимула в секунду. Уточнить характер заболевания можно по изменению ответа на стимуляцию после непродолжительного сокращения мышцы. У некоторых пациентов с миастенией при нормальных результатах стимуляции диагноз может быть установлен с помощью ЭМГ единичного мышечного волокна. При миастеническом синдроме Итона-Ламберта значительно уменьшена амплитуда ответа находящейся в покое мышцы, вызванного единичной максимальной стимуляцией нерва. Дальнейшее уменьшение амплитуды может наблюдаться при ритмической низкочастотной стимуляции, но значительное улучшение (увеличение ПДДЕ) наблюдается во время высокочастотной стимуляции. При других заболеваниях, таких как боковой амиотрофический склероз, иногда может наблюдаться необычная утомляемость периферической нервно-мышечной системы, но это патологическое изменение не представляет большой диагностической ценности.
Электромиография верхних конечностей
Электромиография - метод регистрации электрической активности мышц в покое и во время сокращения. Неврологи Юсуповской больницы назначают исследование для выявления патологии со стороны мышечной и нервной ткани, а также места соединения мышцы и нерва (нейромышечного синапса). Исследование необходимо для определения причины слабости, паралича или подёргивания мышц верхних конечностей. Электромиография позволяет выявить нарушения со стороны мышц, нервов, которые могут вызывать такие изменения.
В Юсуповской больнице исследование проводится с использованием новейших аппаратов европейских фирм. При выполнении игольчатой электромиографии используются разовые стерильные иглы-электроды, что исключает инфицирование пациента во время выполнения процедуры. Электромиографию выполняют кандидаты медицинских наук, врачи-неврологи, ведущие специалисты в области нейрофизиологии. Они не только интерпретируют результаты исследования, но и дают рекомендации по лечению выявленной патологии.

Показания
Неврологи Юсуповской больницы назначают ЭНМГ нервов верхних конечностей при наличии симптомов расстройства мышц или нервов:
- Мышечной боли или судорог;
- Покалывания;
- Онемения;
- Ощутимой слабости в руках;
- Непроизвольного подёргивания мышц (тиков).
Результаты электронейромиографии руки помогают диагностировать патологию мышц, локтевого, срединного и лучевого нерва, расстройств, оказывающих влияние на связь между нервами и мышцами.
Подготовка к исследованию
Накануне электромиографии в течение 3-6 дней следует по согласованию с лечащим врачом прекратить приём лекарственных препаратов, которые воздействуют на нервную систему (мышечных релаксантов или антихолинергетиков) и могут повлиять на результаты исследования. Необходимо сообщить врачу-нейрофизиологу о приёме антикоагулянтов и наличии имплантированного искусственного водителя сердечного ритма.
Врачи рекомендуют в течение трёх часов перед исследованием не курить. В течение этого же времени необходимо воздержаться от употребления продуктов, которые содержат кофеин (шоколада, кофе, чая, колы). В день исследование не стоит поднимать тяжести, заниматься спортом и выполнять физическую работу.
Виды электромиографии
ЭНМГ верхних и нижних конечностей - функциональное исследование, принцип которого заключается в регистрации электрического биопотенциала мышц, возникающего при их сокращении или стимуляции с помощью раздражающего фактора. В зависимости от того, как регистрируется биопотенциал, выделяют несколько видов электронейромиографии:
- Регистрацию биопотенциала непосредственно в волокнах мышц с помощью введения в них тонких электродов;
- Регистрацию потенциалов с поверхности кожи в месте расположения исследуемой мышцы или нерва;
- Регистрацию ответного биопотенциала после стимуляции мышц слабым электрическим импульсом, что позволяет определить их реактивность, наличие рефлекторной активности.
Результат исследования выводится в виде графика и записывается на электронные носители или бумажную ленту.
Электромиографическое исследование мышц верхних конечностей производят через электроды, которые улавливают биоэлектрические сигналы. Электроды могут фиксироваться к мышце двумя способами: накожным и игольчатым. При накожном способе пластинчатые электроды накладывают на кожу над исследуемой мышцей. Игольчатые электроды вводят прямо в мышцу.
Игольчатая (локальная) электромиография верхних конечностей является инвазивным методом. Она вызывает у пациента болевые ощущения во время введения электрода в мышцу. Данная методика более информативна, чем накожная. Она даёт представление о состоянии и иннервации отдельных мышечных волокон, количестве и структуре двигательных единиц. При применении накожной (глобальной) электромиографии нейрофизиолог оценивает общую характеристику мышц.
Методика проведения
При проведении электромиографии пациент лежит или сидит в кресле в удобном положении. Наружные электроды фиксируют коже. При проведении игольчатой электромиографии кожу пациента в месте установки игольчатого электрода дезинфицируют, затем нейрофизиолог вводит иглу в мышцу. Электроды подсоединяет к электромиографу. Аппарат регистрирует биоэлектрические сигналы, которые исходят от мышцы или отдельных мышечных волокон. Информация преобразуется в график с зубцами и волнами. Он напоминает электрокардиограмму. В таком виде график записывается на ленту миографа или выводится на монитор компьютера и распечатывается.
Вначале электромиографию выполняют в состоянии покоя. Врач просит пациента принять удобное положение, расслабиться и не двигаться. При этом можно выявить спонтанную мышечную активность, которая свидетельствует о наличии нарушений. Затем осуществляют электромиографию в период медленного произвольного сокращения мышцы и во время её тонического напряжения.
В ходе электромиографии накожные электроды накладываются на различные мышцы, а игольчатые электроды устанавливаются в различные участки одной и той же мышцы верхней конечности. Продолжительность электромиографии варьирует от 30 до 60 минут. Она зависит от целей и объёмов исследования. Электромиографию можно проводить после электронейромиографии, дополнять транскраниальной магнитной стимуляцией, исследованием вызванных потенциалов.
Результаты
Во время фазы отдыха в норме мышца неактивна. Если пациент медленно сокращает мышцу, возникает ответ сначала от одной, а затем большего количества двигательных единиц. Двигательная единица - это понятие, которое включает в себя нейрон переднего рога спинного мозга с двигательным аксоном и различное количество мышечных волокон, которые он иннервирует. Сначала ответ отражается в виде прогрессирующего нарастания количества, а затем и увеличения амплитуды потенциала действия двигательных единиц с узнаваемой структурой колебаний потенциала.
При полной вовлеченности мышцы в процесс возникает «белый шум». В этот момент общая активность большого числа двигательных единиц настолько выраженная, что и пики на мониторе, и шум в колонках частично совмещаются, создавая «интерференционную картину». Мышцы верхней конечности в расслабленном состоянии при заболеваниях нервной системы могут не иметь потенциала покоя. Это проявляется активностью во время введения игольчатого электрода. При этом возникают изменения, которые характерны для активной денервации. Их называют потенциалами фибрилляции и позитивными острыми волнами на осциллограмме, которые спонтанно образуются денервированными мышечными волокнами. Это признак полного или частичного повреждения нерва. Такие изменения возникают через 7-12 дней после разрыва аксонов.
При ущемлении корешка спинномозгового нерва в денервированной мышце верхней конечности число активных двигательных единиц уменьшается пропорционально количеству повреждённых аксонов. При выполнении электромиографии вместо «белого шума», который говорит о полной вовлеченности всех двигательных единиц, регистрируется картина снижения мышечных потенциалов. При заболеваниях мышц верхней конечности могут регистрироваться все вышеперечисленные изменения, но график потенциалов действия отличается. Полная интерференционная картина возникает при меньшей силе активного мышечного сокращения. При хронической нейропатии с повторным прорастанием оставшихся жизнеспособными нервных волокон образуются удлинённые реиннервированные двигательные единицы, которые характеризуются многофазным профилем или профилем с повышенной амплитудой потенциала.
Игольчатая электромиография
При игольчатой электромиографии регистрируется активность первой дорзальной межкостной мышцы (локтевой нерв) в ответ на сопротивление во время произвольного мышечного сокращения. Могут иметь место следующие нейрофизиологические признаки нейропатических расстройств:
- Сниженные чувствительные и двигательные потенциалы - говорят о нефункционирующих нервах;
- Отсутствие чувствительного ответа - отражает нарушение дальше межпозвонкового отверстия (в сплетении);
- Неизменный чувствительный ответ при гиперстезии конечности говорит о патологических изменениях выше межпозвонкового отверстия (пролапсе диска);
- Блок проведения - наличие дистального двигательного ответа с локальным блоком проведения указывает на нейропраксическое обратимое повреждение.
Денервационные изменения на электромиограмме более чем через 10 дней после травмы верхней конечности подтверждают существенное повреждение нерва и потерю им проведения двигательных импульсов. Наличие любого количества произвольно функционирующих двигательных единиц в слабой руке свидетельствуют о возможности восстановления.
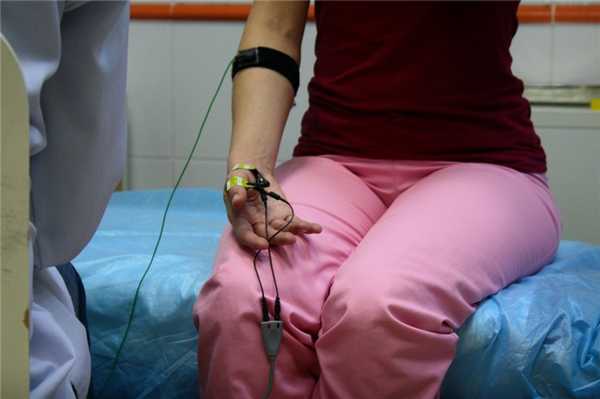
Что исследуют
С помощью электронейромиографии проводится исследование всех крупных нервов и мышц верхних конечностей. Процедуру выполняют по единой методике, но электроды прикладывают или вводят в разные точки. При исследовании верхних конечностей выполняют ЭНМГ лучевого, срединного и локтевого нерва, плечевого сплетения. Оно образуется нервными волокнами, которые выходят из шейного отдела спинного мозга и собираются вместе.
Плечевое сплетение расположено в области ключицы и в нижней части шеи. Для его исследования применяют стимуляционную ЭНМГ. Регистрирующий электрод накладывают на мышцу верхней конечности. С помощью другого электрода производят стимуляцию определённых зон плечевого сплетения. Нейрофизиолог оценивает состояние тех или иных участков сплетения по характеру мышечного ответа. Процедура может занимать до полутора часов. Это обусловлено большим количеством точек стимуляции, которые нужно диагностировать.
Локтевой нерв образуется из волокон плечевого сплетения. Он проходит через локтевой сустав и предплечье, переходит на ладонь, иннервирует мышцы, которые сгибают пальцы и запястье. Для ЭНМГ лучевого нерва нейрофизиолог накладывает регистрирующие электроды на область кисти, запястья или предплечья, а стимулирующий электрод - на различные участки внутренней поверхности предплечья, в месте его проекции.
Из плечевого сплетения образуется срединный нерв. Он проходит по передней поверхности предплечья и переходит на ладонную поверхность кисти, иннервирует мышцы-сгибатели пальцев руки и мышцы-сгибатели в области предплечья. Для того чтобы провести исследования срединного нерва с помощью стимуляционной ЭНМГ врач накладывает регистрирующие электроды на ладонную поверхность кисти, а стимулирующие прикладывает к передней поверхности предплечья, локтевой области и запястья. При выполнении игольчатой ЭНМГ руки электроды вводят в мышцы кисти, расположенные со стороны первого пальца, или мышцы передней поверхности предплечья.
В толще предплечья проходит лучевой нерв. Он иннервирует мышцы-разгибатели пальцев и запястья. Для проведения электронейромиографии лучевого нерва нейрофизиолог накладывает регистрирующие электроды на тыльную поверхность кисти, а стимулирующие - на различные точки в области заднебоковой поверхности предплечья. После каждой стимуляции исследователь с помощью рулетки или линейки как можно точнее замеряет расстояние между регистрирующим и стимулирующим электродами и вносит полученные данные в компьютер.
Расшифровка
Диагностика тех или иных нервов верхней конечности, интерпретация электрофизиологических данных зависит от клинической картины и предварительного диагноза. Подтвердить или опровергнуть клинический диагноз могут соответствующие исследования проводимости конкретного нерва и электромиография.
Врачи Юсуповской больницы не проводят обследование всех нервов без диагностического плана, поскольку это бесполезно. При наличии специфических корешковых синдромов при исследовании нервной проводимости и электромиографии нейрофизиологи фокусируются на конкретной анатомической области, а полученные результаты сравнивают с данными нервных корешков другой области, а также с противоположной стороной. У пациента со сниженной мышечной силой и парестезией верхней конечности в области иннервации лучевого нерва вследствие пролапса пятого и шестого шейного межпозвонкового диска выполняют следующие исследования:
- Двигательного и чувствительного потенциалов срединного нерва в области канала запястья;
- Чувствительного потенциала лучевого нерва в проекции запястья;
- Электромиографию мышц верхней конечности, которые иннервируются шестым шейным сегментом спинного мозга (двуглавой мышцы плеча и плечелучевой мышцы).
Результаты исследований сравнивают с мышцами интактного седьмого шейного сегмента общего разгибателя пальцев и трехглавой мышцы плеча. При мононейропатии или плексопатии нейрофизиологи Юсуповской больницы выполняют сравнительный анализ проводящей способности (амплитуду и скорость проведения) нервов на обеих верхних конечностях.
При локальном ущемлении нерва уменьшается амплитуда при проксимальной стимуляции по сравнению с дистальной. Это проявляется значительным замедлением проведения или блоком проводимости. При парезе кисти, связанном с компрессией корешка седьмого шейного сегмента спинного мозга, двигательные потенциалы лучевого нерва могут быть уменьшенными или отсутствовать, по данным электромиографии верхней конечности регистрируется массивная денервация, но чувствительные потенциалы лучевого нерва сохраняются и остаются нормальными.
Для того чтобы пройти электромиографию верхней конечности по доступной цене, записывайтесь на приём к нейрофизиологу, позвонив по телефону Юсуповской больницы. Специалисты контакт-центра предложат удобное вам время. После исследования вы получите консультацию ведущего невролога-нейрофизиолога, кандидата медицинских наук.
Тимпанометрия: показания, методика исследования
Тимпанометрия - или импедансомтрия - метод диагностики патологий среднего уха и барабанной перепонки путем создания необходимого давления в полости наружного уха и измерения частоты отраженного от барабанной перепонки сигнала.
Тимпанометрия призвана обнаружить нарушения проводимости между косточками среднего уха, в норме передающими сигнал в замкнутую сложную структуру - лабиринт или внутреннее ухо, где внутри костной раковины помещаются чувствительные ворсинки Кортиева узла, передающие слуховой импульс по нервам в головной мозг.
В норме барабанная перепонка пропускает большую часть звуковых колебаний в среднее ухо, и косточки (их три: молоточек, наковальня и стремечко) последовательно передают сигнал к овальному окну лабиринта. Отклонения - повреждения барабанной перепонки, скопление экссудата (жидкости) в полости среднего уха, нарушение целостности косточек или разрушение суставов между ними, опухоли любой из структур среднего уха, изменения в евстахиевой трубе - приводят к нарушению проводимости звуковых колебаний и снижению остроты слуха.
Именно поэтому исследование тимпанометрия назначается вместе с аудиометрией, позволяющей уточнить степень ухудшения слуха при обнаружении патологии.
Особенности исследования
Диагностика состояния среднего уха проводится амбулаторно и не требует никакой подготовки. Основные требование к испытуемому:
- Отсутствие серной пробки
- Острого гнойного воспаления с сильным болевым синдромом
- Острого периода инфекционного заболевания, лихорадки
- Целостность барабанной перепонки
- Отсутствие свежих травм уха, перфорации перепонки и кровотечения
Исследование неинвазивно и может проводиться лицам любого возраста: младенческий, старческий возраст, беременность, ослабленность организма не являются противопоказаниями для данной процедуры.
Во время процедуры пациент не испытывает никаких неприятных, болезненных ощущений, кроме периодически возникающих довольно резких звуков. Однако процедура длится всего несколько минут, поэтому такие неудобства, как правило, легко переносятся.
Показания к проведению процедуры
Сделать тимпанометрию можно только по назначению врача. Показаниями служат:
- Снижение остроты слуха без видимых причин (особенно у ребенка)
- Снижение слуха после перенесенного заболевания
- Ухудшение слуха после травм головы
- Рецидивирующие отиты
- Частые риниты (насморки), синуситы (воспалительные процессы в пазухах носа) - так как полость среднего ухо сообщается с носоглоткой через евстахиеву трубу, и инфекция часто переходит из носоглотки в полость среднего уха, вызывая вторичные отиты
- Подозрение на полипы и другие новообразования барабанной перепонки или полости среднего уха
- Аденоидит
Также тимпанометрия может быть назначена как уточняющая диагностика после аудиометрии или вместе с ней, так как процедура не является самостоятельным исследованием остроты слуха и не даст сведений о степени тугоухости у пациента.
Как проводится тимпанометрия?
Перед манипуляцией лечащим врачом проводится отоскопия (визуальный осмотр наружного уха) на предмет целостности барабанной перепонки, наличия загрязнений, серных пробок, инородных предметов, острого воспаления и оценивается наличие противопоказаний к процедуре.
Тимпанометр - небольшой портативный аппарат, оснащенный коротким ушным зондом, на конец которого надевается мягкий силиконовый вкладыш, подобранный точно по форме уха, чтобы плотно закупорить вход в наружный слуховой проход и создать герметичную полость.
К зонду подведены:
- Насос, нагнетающий воздух в созданную полость для достижения нужного давления
- Генератор звука, создающий заданное звуковое давление
- Микрофон, улавливающий отраженный от барабанной перепонки звук
Микрофон передает колебания к прибору, который фиксирует их в виде графиков и выводит в цифровом виде на экран, либо печатает на бумажной ленте.
Затем врач-диагност описывает результат, который впоследствии будет расшифрован пациенту лечащим врачом.
Особенности проведения тимпанометрии ребенку
Процедура не имеет противопоказаний по возрасту, не вызывает значимого дискомфорта и осложнений, поэтому правила проведения ее ребенку не будут отличаться от правил для взрослого. Единственным нюанс, который вызывает затруднения - необходимость соблюдать неподвижность, не глотать и не разговаривать (для малышей - не плакать) во время процедуры.
Поэтому перед импедансометрией более старшим детям можно объяснить ход процедуры и продемонстрировать исследование на игрушке. Можно заблаговременно показать ребенку видео о ходе тимпанометрии, чтобы он не боялся.
Малышей необходимо успокоить и отвлечь, во время процедуры родители должны удерживать их на руках.
Виды графиков
Результаты тимпанометрии представляют собой графики, где диагностическое значение имеет наличие/отсутствие, количество и амплитуда пиков, по которым можно достаточно точно определить характер патологии среднего уха. Выделяют шесть типов графиков:
- Тип A - один главный пик, расположенный посередине - норма. Акустический рефлекс возникает на различных частотах. Барабанная перепонка податлива в меру, давление в полости среднего уха нормальное, система косточек проводит сигнал без особенностей
- Тип B - график в виде плоской кривой, пики отсутствуют. Акустический рефлекс отсутствует в определенном звуковом диапазоне, что может свидетельствовать о рубцевании барабанной перепонки, скоплении экссудата в среднем ухе, развитии опухоли
- Тип C - широкий плоский пик на кривой в зоне низкого давления, что говорит в пользу нарушений со стороны евстахиевой трубы (непроходимости частичной или полной в результате отека, патологического разрастания железистой ткани аденоидов)
- Тип D - два главных пика. Свидетельствует о чрезмерной податливости барабанной перепонки, что может быть следствием ее атрофии или повреждения
- Тип E - несколько пиков/пик с раздвоенной вершиной. Говорит о разрыве цепи передачи звукового импульса (поломка одной или нескольких косточек среднего уха, разрыв связок или сильное воспаление)
- Тип Ad - пик выходит далеко за пределы шкалы графика. Это результат чрезмерной податливости барабанной перепонки, характерен для низкочастотного зондирования
Все, что показывает тимпанометрия, не должно подвергаться самостоятельной интерпретации пациентом и должно быть оценено лечащим врачом, так как при постановке диагноза в расчет принимается не только характер графиков, но и совокупность клинических симптомов, а также результаты других обследований.
Преимущества, недостатки, осложнения
Преимущества данного метода:
- Амбулаторное проведение, не требующие никакой специальной подготовки (как для пациента, так и для диагноста)
- Неинвазивность, следовательно - отсутствие любых рисков, связанных с нарушением целостности кожных покровов
- Отсюда - отсутствие возрастных противопоказаний, возможность диагностики у беременных и новорожденных
- Кратность и частота импедансометрии определяется необходимостью - не существует ограничений по частоте ее проведения
- Быстрота проведения процедуры (двусторонняя диагностика занимает порядка 5 минут)
Недостатки. Как и другие неинвазивные исследования, процедура не гарантирует стопроцентной достоверности - расшифровка результатов тимпанометрии позволяет лишь предположить то или иное заболевание с большей вероятностью. Поэтому специалист учитывает совокупность всех результатов обследования пациента при постановке диагноза.
Интерпретация результатов
Как было сказано выше, расшифровкой результатов тимпанометрии должен заниматься медицинский специалист. Графики выдаются на руки испытуемому, их сопровождает оценка результатов диагностом, проводившим исследование, и только врач на основании других жалоб, симптомов и исследований ставит окончательный диагноз.
Диагностическое значение имеют следующие симптомы:
- Постоянная давящая или острая «стреляющая» боль в ухе, головные боли
- Боль в ухе при глотании, чихании
- Заложенность уха, особенно в сочетании с заложенностью носа
- Чрезмерное отделение серы или выделение других жидкостей из слухового прохода
- Снижение четкости слуха, звуки доносятся до пациента издалека
- Появление посторонних шумов - шипения, звона
- Пациент слышит резонанс собственного голоса при говорении, звуки, поступающие извне усиливаются, однако теряют четкость, их трудно дифференцировать
- У ребенка - снижение четкости и понятности речи, гнусавость, храп
Заболевания, которые могут быть диагностированы с помощью тимпанометрии:
- Отиты (острые и хронические, гнойные и серозные, инфекционные и неинфекционной природы)
- Евстахииты (острые и хронические) - воспалительные процессы в евстахиевой трубе
- Склерозирование, атрофия, стеноз - изменения слизистой евстахиевой трубы и барабанной перепонки
- Аденоидит - гиперплазия (разрастание) аденоидов в результате длительного инфекционного процесса
- Полипоз - образование полипов слизистой на любом из участков исследуемой области
- Кисты, опухоли в полости уха
К какому врачу обратиться?
Тимпанометрия - специфическое исследование, которое чаще всего назначает лор-врач (отоларинголог), он же занимается дальнейшей интерпретацией результатов, постановкой диагноза и лечением - то есть полностью ведет пациента, является его лечащим врачом. Также к данному обследованию могут прибегнуть врачи смежных специальностей:
- Сурдологи - при основной жалобе пациента на снижение слуха
- Сурдопротезисты - перед подбором пациенту слухового аппарата
- Онкологи-отоларингологи - при необходимости диагностики новообразования
- Челюстно-лицевые хирурги - для исключения или уточнения патологии перед операцией на верхней челюсти, ринопластикой и т. д.
- Наличие разветвленной сети клиник - возможность выбора наиболее удобного филиала, где сделать тимпанометрию ближе и удобнее всего
- Высококлассные врачи: отоларингологи, сурдологи, сурдопротезисты с большим стажем, которые со вниманием и тщательностью подходят к проблеме пациента
- Наличие всех условий для прохождения процедуры и, при необходимости, проведения дальнейшего обследования: техническое оснащение, собственная лаборатория, ведущие специалисты Москвы
- Цена тимпанометрии на уровне, среднем для московских частных клиник
Для записи на прием звоните по круглосуточному телефону: 8 (495) 7-800-500
Хроническая воспалительная демиелинизирующая полинейропатия (ХВДП) (информация для пациента)
"Хроническая" - означает, что заболевание имеет длительный курс течения, а симптоматика может неуклонно прогрессировать и рецидивировать. Для установления диагноза хронической полинейропатии должно пройти более 8 недель от момента появления первых симптомов.
"Воспалительная" - подразумевает "воспаление" как основной механизм повреждения периферических нервов вследствие нарушения комплексной работы иммунной системы, поэтому данное заболевание также можно назвать “аутоиммунным”.
"Демиелинизирующая" - характеризует тип повреждения периферических нервов, при котором преимущественно страдает миелиновая оболочка нерва.
"Полирадикулонейропатия" - означает, что патологический процесс вовлечено более одного нерва, а также корешки спинного мозга и стволы сплетений.
Как часто встречается это заболевание?
ХВДП является довольно редким заболеванием. Средняя распространенность пациентов с ХВДП в мире в среднем составляет до 0,81-1,90 случаев на 100 000 человек. Мужчины заболевают несколько чаще женщин. Дебютировать ХВДП может в любом возрасте, даже в детском, однако пик заболеваемости приходится на средний возраст - 40-50 лет.
Каковы причины развития заболевания?
Причины развития ХВДП до сих пор полностью не изучены. Однако результаты многочисленных исследований и эффективность иммуномодулирующей терапии указывают на нарушение работы иммунной системы, как ключевой причины развития заболевания. Иммунная система представляет собой очень сложный и гармоничный механизм. Ключевыми звеньями иммунной системы являются антитела, ряд белков сыворотки крови и белые клетки крови, лейкоциты. В норме иммунная система борется с чужеродными агентами (белки, вирусы, бактерии). Однако при ряде заболеваний (аутоиммунные заболевания) компоненты иммунной системы по ошибке начинают работать против собственного организма. К одним из таких заболеваний и относится ХВДП. В данном случае развивается реакция против компонентов оболочки периферических нервов, что проявляется в виде специфических симптомов, характерных для ХВДП.
Есть ли факторы риска заболевания?
В качестве триггерных факторов описаны респираторно-вирусные заболевания, оперативные вмешательства, беременность, вакцинация и другие причины, тем не менее прямая связь вышеуказанных факторов с развитием заболевания пока не доказана.
Возможна ли передача заболевания по наследству?
Нет. Существует ряд исследований, в которых выявлены гены, предполагаемые в развитии заболевания. Тем не менее, пока не доказано их участие в риске развития заболевания у потомков.
Как проявляется ХВДП и в чем особенности этого заболевания?
ХВДП - это заболевание периферических нервов. В подавляющем большинстве в патологический процесс вовлекаются так называемые “толстые” нервные волокна, имеющие толстый слой миелиновой оболочки, которая и является мишенью при данном заболевании. Эти волокна несут от головного и спинного мозга к нашей скелетно-мышечной системе информацию о двигательной команде и в обратном направлении о положении тела в пространстве для обеспечения равновесия. Поэтому самым распространенными симптомами являются:
- слабость в руках и ногах
- неустойчивость при ходьбе
- ощущение онемения в кистях и стопах
- похудание мышц и снижение их тонуса
Точный механизм ХВДП до конца не раскрыт ввиду комплексности иммунных реакций, а потому симптоматика и характер течения заболевания могут варьировать. Отсюда выделены так называемые атипичные формы ХВДП, которые несколько отличаются от классического течения заболевания и могут иметь особенности прогноза и лечения. Диагностика таких форм может быть затруднена. К атипичным формам ХВДП относят:
- мультифокальную форму ХВДП (синдром Льюиса-Самнера)
- дистальную форму ХВДП
- чисто сенсорную или чисто моторную формы ХВДП
- ХВДП с острым началом
- хроническую иммунную сенсорную полирадикулонейропатию
Течение заболевания также может быть вариабельным - у части пациентов может развиваться грубая симптоматика, приводящая к инвалидизации, у других - минимальные неврологические нарушения; ряд пациентов может испытывать частые обострения, в то время как встречаются случаи с единственным обострением в жизни.
На основании чего мне установили диагноз ХВДП?
Ключевым в постановке диагноза является клинический осмотр неврологом. Существуют критерии заболевания, предложенные Европейской федерацией неврологических сообществ в 2010 г. Для подтверждения диагноза и исключения альтернативных причин полинейропатии обычно проводится ряд лабораторных анализов, а также инструментальные методы исследования. К сожалению, до сих пор нет “золотого” стандарта диагностики, который с высокой точностью мог бы указывать на "ХВДП". Поэтому диагноз зачастую ставится на основании клинической картины и результатов исследования.
Ключевым инструментальным методом диагностики ХВДП, как и любой полинейропатии, является электронейромиография. Это исследование проводимости периферических нервов при помощи коротких электрических импульсов, передающихся по ходу нерва. Стимуляция приводит к сокращению мышцы, иннервируемой исследуемым нервом, которое регистрируется электродом.
Если данных для установки диагноза окажется недостаточно, могут дополнительно проводиться МРТ сплетений, анализ спинномозговой жидкости, УЗИ периферических нервов и в редких случаях биопсия нерва. К одним из критериев правильности установленного диагноза относится улучшение состояния, либо приостановление прогрессирования заболевания на фоне патогенетической терапии.
Какие варианты лечения ХВДП существуют?
До 80% пациентов с ХВДП имеют эффект от терапии, модулирующей работу иммунной системы. На основании крупных исследований в лечении ХВДП доказанную эффективность имеют следующие варианты лечения:
- глюкокортикостероидные препараты
- препараты внутривенного человеческого иммуноглобулина
- плазмаферез
Ни один из известных на сегодняшний день препаратов не излечивает ХВДП, только позволяет снизить активность заболевания, предупредить от дальнейшего ухудшения или обострения, а также уменьшить выраженность симптомов. Кроме того, ответ на лечение у разных людей может различаться.
Каждый способ лечения имеет свои плюсы и минусы, которые обговариваются врачом, учитывая все индивидуальные особенности?
Глюкокортикостероидные препараты (преднизолон, метилпреднизолон) назначаются в форме таблеток и инфузий. Вначале подбирается высокая доза из расчета массы тела, которая со временем постепенно снижается. Длительность приема и величина поддерживающей дозы зависят от тяжести симптоматики, скорости ее прогрессирования, а также ответа на лечение. Тем не менее, для оценки эффективности лечения, длительность терапии должна быть не менее 12 недель. Несмотря на доказанную эффективность и относительно низкую стоимость, лечение ГКС может быть сопряжено с рядом побочных явлений - набор веса, тошнота, бессонница, раздражительность, обострение язвенной болезни, повышение цифр артериального давления и уровня сахара крови, снижение плотности костной ткани. Поэтому наряду с основным препаратом назначается комплексная терапия для предупреждения развития вышеуказанных последствий лечения.
Аналогичными по эффективности глюкокортикостероидам являются препараты человеческого иммуноглобулина, однако последние гораздо реже сопряжены с развитием побочных эффектов, а потому более безопасны. Пожалуй, главным недостатком такого лечения является его высокая стоимость. Препараты человеческого иммуноглобулина получают путем очистки большого количества (>10,000 л) человеческой плазмы (>1000 доноров), что обуславливает их дороговизну. Лечение заключается в ежемесячном курсовом внутривенном введении препарата. Курс обычно занимает 4-5 дней. В дальнейшем частота введения препарата может варьироваться в зависимости от его эффективности. Важным моментом является выбор препарата. Необходимо обратить внимание на его основные характеристики: препарат должен подходить для проведения высокодозной внутривенной иммунотерапии, содержание IgG должно быть не менее 95%, количества IgA и IgM должны быть следовыми. При этом количество IgA должно быть четко обозначено в инструкции, так как именно с этим классом иммуноглобулинов ассоциировано развитие аллергических реакций.
Третьим вариантом лечения является высокообъемный плазмаферез. Данный способ терапии представляет собой забор плазмы с патогенными антителами через катетер и восполнение ее стерильными растворами, белковыми растворами и/или донорской плазмой. Процедура повторяется около 5 раз, обычно с интервалом через день. Эффект от такого лечения сохраняется на протяжении 3-4 недель. Учитывая его сложность, такой способ терапии не используется для длительного лечения и часто бывает полезен в случае стремительного и\или тяжелого обострения.
У некоторых больных, несмотря на грамотное лечение, заболевание всё равно может прогрессировать или не поддаваться контролю. В этих случаях назначаются иммунодепрессанты (микофенолата мофетил, азатиоприн, циклоспорин, циклофосфамид) или моноклональные антитела (ритуксимаб). Назначение данных препаратов должно исходить от врача, имеющего опыт их применения, учитывая все показания и противопоказания, с последующим тщательным контролем эффективности и безопасности терапии.
Нужно ли вносить какие-либо изменения в привычный образ жизни?
Да. Существуют ряд рекомендаций для больных с диагнозом ХВДП:
- избегать любых вирусных и бактериальных инфекций (респираторно-вирусных, энтеровирусных заболеваний и др.)
- больше двигаться - в случае выраженных двигательных нарушений может быть назначена физическая реабилитация, эрготерапия или поддерживающие средства для ходьбы - ортезы и пр.
- ограничить курение, употребление алкоголя, что оказывает негативное влияние на кровообращение, отягощая течение полинейропатии
- исключить прием нейротоксических препаратов, усугубляющий течение полинейропатии
- тщательный уход за стопами очень важен, особенно при наличии сопутствующего сахарного диабета. Необходимо ежедневно осматривать стопы на предмет порезов, мозолей, язв.
- придерживаться диеты с низким содержанием жиров, богатой злаками, фруктами и овощами.
- избегать длительного сдавления конечностей
Каковы прогнозы при данном заболевании?
В целом, продолжительность жизни не отличается от таковой у людей, не имеющих данное заболевание. Течение болезни может быть различным - протекать с частыми обострениями, иметь медленно прогрессирующее течение, либо достигнуть стойкой ремиссии с минимальными клиническими проявлениями. Крайне важным для прогноза является своевременное назначение лечения, тщательное наблюдение за пациентом и эффектами проводимой терапии.
Если у вас есть симптомы полинейропатии или вам поставлен диагноз "Полинейропатия" или "ХВДП", вы можете пройти комплексное обследование в Центре заболеваний периферической нервной системы ФГБНУ НЦН, где вам помогут уточнить диагноз, выявить причины поражения периферических нервов и назначат терапию с позиций доказательной медицины.
Сотрудники центра заболеваний периферической нервной системы консультируют пациентов амбулаторно в рамках ОМС и на коммерческой основе.
Читайте также:
- После удаления кисты челюсти. Уход после удаления опухоли ротовой полости
- Причины развития инсулинорезистентности. Инсулинорезистентность при сахарном диабете
- Синдром Котуньо (Cotugno)
- Противопоказания к операции на органах средостения. Предоперационная подготовка операции на средостении
- Синдром Кугеля-Столоффа (Kugel-Stoloff)
