Изменения на коже новорожденных, не требующие лечения
Добавил пользователь Евгений Кузнецов Обновлено: 28.01.2026
КОЖА НОВОРОЖДЕННЫХ:
типичные виды сыпи
Nina R. O’Conor , д-р мед. наук, Maura R. McLaughlin, д-р мед. наук, Peter Ham, д-р мед. наук, медицинская школа университета Виргинии, США
Кожная сыпь — распространенное явление среди новорожденных, вызывающее серьезные опасения родителей. Несмотря на временную природу и доброкачественность большинства таких высыпаний, некоторые их виды требуют лечения. Легко поддаются диагностике токсическая эритема и угри новорожденных, преходящий пустулезный меланоз младенцев и везикулопустулезная сыпь. Некоторые необычные случаи сыпи требуют проверки новорожденных на наличие грибов вида Candida, вирусные и бактериальные инфекции. Сальные кисты и потница связаны с незрелостью кожного покрова младенцев. Красная потница (иначе — климатический гипергидроз) обычно проходит после охлаждения помещения или устранения источника перегрева кожи. Довольно часто у младенцев наблюдается и себорейный дерматит, который необходимо отличать от диффузного нейродермита. В тяжелых случаях устранение патологии включает назначение шампуня с дегтем, местное нанесение кетоконазола или легких стероидов.
Кожа младенца в первые недели жизни может претерпевать огромное количество изменений. Большинство из них носят временный и доброкачественный характер, но отдельные имеют инфекционную этиологию или могут быть также вызваны серьезной системной патологией. У родителей любые высыпания на коже новорожденных вызывают огромную тревогу, поэтому лечащие врачи должны информировать их о симптомах типичных для младенцев видов кожной сыпи и способах ее устранения.
Временный сосудистый феномен
Особенности физиологии сосудов младенцев могут определять два вида абсолютно нормальных временных изменений цвета кожного покрова: мраморность кожных покровов и внезапное кратковременное изменение цвета кожи.
Мраморность кожных покровов
Мраморность кожных покровов — симметричное пятнистое поражение кожного покрова туловища и конечностей новорожденного (рис. 1), вызванное реакцией сосудов на холод. Как правило, при повышении температуры проявления исчезают. Мраморность кожных покровов может наблюдаться в течение нескольких недель или даже месяцев, в редких случаях — многим дольше. Не требует лечения.
Внезапное кратковременное изменение цвета кожи
Внезапное кратковременное изменение цвета кожи проявляется при лежании младенца на боку и выражается покраснением одной стороны тела и одновременным обесцвечиванием другой. Изменение цвета кожного покрова происходит внезапно и может продолжаться от 30 секунд до 20 минут. Проходит при повышенной мышечной активности или плаче. Феномен наблюдается у 10 % доношенных младенцев, однако при пеленании остается незамеченным. Обнаруживается на 2-5 дне жизни и может сохраняться на протяжении трех недель. Считается, что внезапное изменение цвета кожного покрова вызвано незрелостью гипоталамического центра, контролирующего расширение периферических кровеносных сосудов.
Токсическая эритема новорожденных
Токсическая эритема — наиболее распространенная форма пустулезных высыпаний на коже новорожденных. Как правило, проявляется в 40-70 % случаев и характерна для доношенных младенцев весом более 2,5 кг. Токсическая эритема может обнаружиться в момент рождения, но наиболее часто ее симптомы становятся заметны на 2-3 день после появления ребенка на свет.
Streptococcus группы А и В Listeria monocytogenes Pseudomonas aeruginosa Staphylococcus aureus Другие грам-негативные организмы
Наличие других симптомов септического состояния. Повышенное СОЭ, положительная гемокультура. Мазок, окрашенный по Граму, показывает при- сутствие полиморфных нейтрофилов
При врожденном заражении проявляется через 24 часа после появления на свет, при приобретенном в процессе родов — в течение недели. Как правило, проявляется в виде молочницы
Поражение кожного покрова внутренней стороны ладоней и стоп. Возможен при позитивном или неоднозначном тесте на венерические заболевания у матери
Цитомегаловирус Вирус простого герпеса Вирус ветряной оспы
Вазикулы и пустулы на фоне эритемы. Тест Тзанка показывает присутствие многоядерных гигантских клеток
В течение первого месяца жизни
После трех месяцев жизни
Проходит самостоятельно, хорошо реагирует на лечение
Реагирует на лечение, но подвержен рецидивам
Кожа головы, лицо, уши, шея, область подгузника
Кожа головы, лицо, туловище
Как правило, отсутствует
Размягчает чешуйки, эффективен при после дующем использовании мягкой щетки
Шампунь с дегтем
Несколько раз в неделю
Использовать при неэффективности детского шампуня
Кетоконазол (Nizoral) 2% крем, 2% шампунь
Крем наносить на кожу головы три раза в неделю. Шампунь оставлять на 3 минуты, использовать три раза в неделю
Крем: 16-37 за 15 г Шампунь: 30-33 за 120 мл
В течение месяца использования клинические испытания не выявили изменений функции печени
Гидрокортизон 1% крем
Ежедневно или через день
Наносить на ограниченные участки во избежание системного всасывания и подавления функции надпочечников
Повреждение кожи выражается в виде эритематозных пятен диаметром 2-3 мм и папул, превращающихся в везикулы (рис. 2). Каждая везикула окружена пятном и имеет вид «следа укуса насекомого». Как правило, поражается лицо, туловище и конечности, за исключением тыльной стороны ладоней и ступней.
В неонатальный период везикулопустулярная сыпь также может быть вызвана различными инфекциями: вирусом простого герпеса, грибами вида Candida , стафилококковыми инфекциями (табл. 1). Если младенец чувствует себя плохо, а кожные высыпания имеют нетипичный характер, его нужно проверить на наличие вирусных и бактериальных инфекций. У здоровых новорожденных токсическая эритема диагностируется по результатам цитологического исследования мазков содержимого везикул, показывающих наличие эозинофилии, окрашенной по Граму, Райту и Гимзе. Этиология токсической эритемы неизвестна. Повреждение кожи проходит через 5-7 дней, однако в некоторых случаях может сохраняться до нескольких недель. Не требует лечения и не связана с системными аномалиями.
Преходящий пустулезный меланоз младенцев.
Рис. 3. Преходящий пустулезный меланоз младенцев характеризуется пигментными пятнышками, исчезающими через несколько недель
Рис. 4. Как правило, угри новорожденных — это закрытые комедоны лба, носа и щек
Рис. 5. При белой потнице в области головы, шеи и верхней части туловища появляются не окруженные эритемой вазикулы диаметром 1-2мм
Рис. 6. При красной потнице повреждение кожи проявляется в виде эритематозных пузырьков и узелков на закрытых одеждой участках тела
Рис. 7. Себорейный дерматит новорожденных обычно поражает кожу головы
Рис. 8. Себорейный дерматит младенцев может проявляться на лице, ушах, шее и в области подгузника
Рис. 1. Мраморность кожных покровов — нормальное изменение кожного покрова туловища и конечностей новорожденного, вызванное реакцией сосудов на холод
Рис. 2. Токсическая эритема — наиболее распространенная форма везикулярных высыпаний на коже новорожденных, имеет вид "следа укуса насекомого"
Преходящий пустулезный меланоз младенцев — это везикулопустулезная сыпь, характерная для 5 % негроидной и 1 % европеоидной расы. В отличие от токсической эритемы, при пустулезном меланозе повреждения кожи не имеют перифокальной гиперемии (рис. 3), полостные элементы легко рвутся, оставляя чешуйки и пигментные пятнышки, исчезающие через несколько недель.
Пигментные пятна на месте везикулопустул, имеют уникальный вид, не свойственный инфекционным высыпаниям. Мазки содержимого из везикул окрашиваются по Граму, Райту и Гимзе и показывают присутствие полиморфных нейтрофилов, иногда эозинофилов.
Угри новорожденных
Угри появляются у 20 % новорожденных (рис. 4). Как правило, это закрытые комедоны лба, носа и щек, однако наблюдаются и открытые комедоны, воспалительные папулы и пустулы. Считается, что угри новорожденных возникают в результате стимуляции функции сальных желез андрогенами матери или самого младенца. Повреждение кожи носит временный характер и проходит в течение нескольких месяцев, не оставляя рубцов. Лечение обычно не требуется, но в некоторых особо сложных случаях показана обработка пораженных участков кожи 2,5 % кремом бензоил пероксида. Перед лечением небольшое количество крема наносится на сгиб локтевого сустава для проверки возможности аллергической реакции. Новорожденные с упорным течением угрей (при наличии других признаков гиперандрогенизма) должны проверяться на наличие гиперфункции надпочечников, вирилизирующие опухоли и эндокринопатию.
Сальные кисты
Сальные кисты — это белые или желтые папулы 1-2 мм в диаметре, вызванные задержкой секрета сальных желез в дерме. Характерна для 50 % новорожденных. Как правило, поражает лоб, щеки, нос и подбородок, но иногда распространяется на верхнюю часть туловища, конечности, пенис и слизистые оболочки. Не требует лечения и проходит в течение первого месяца жизни, реже — через 2-3 месяца.
Потница
Потница (син. — везикулопустулез) появляется в результате задержки потоотделения из-за закрытия потовых желез. Сальные кисты и потница связаны с незрелостью кожного покрова младенцев, однако имеют различную клиническую симптоматику. Потница характерна для 40 % новорожденных и появляется в первый месяц жизни. Известны несколько вариантов потницы, среди которых наиболее часто встречаются белая и красная, именуемые по цвету просовидной кожной сыпи.
Белая потница обусловлена поверхностным закрытием выводных протоков потовых желез. Вазикулы диаметром 1-2 мм без воспалительной эритемы, как правило, появляются в области головы, шеи и верхней части туловища (рис. 5). Пузырьки со временем разрываются и образуют корочки.
Красная потница, другими словами — климатический гипергидроз, вызвана обструкцией потовых желез в более глубоком слое кожи (рис. 6). Повреждение проявляется в виде эритематозных пузырьков и узелков на закрытых одеждой участках тела. Природа потницы доброкачественная. Для ее лечения и профилактики показано проветривание помещения, ванночки в воде комнатной температуры, устранение источников перегрева кожного покрова.
Себорейный дерматит
Это наиболее распространенный вид высыпаний, проявляющийся эритемой и жирным шелушением (рис. 7 и 8). Себорейный дерматит новорожденных обычно поражает кожу головы, но может проявляться на лице, ушах, шее и в области подгузника.
Себорейный дерматит новорожденных сложно отличить от диффузного нейродермита, но, учитывая возраст и присутствие или отсутствие зуда, можно поставить диагноз окончательно (табл. 2).
Этиология себорейного дерматита новорожденных не установлена. Некоторые исследования дают возможность утверждать, что его появление может быть связано с дрожжевыми грибками Malassezia furfur (ранее известными как Pityrosporum ovale ) или гормональными колебаниями. Распространенный себорейный дерматит, сопровождающийся общим болезненным состоянием и диареей, может быть признаком иммунодефицита.
Себорейный дерматит новорожденных, как правило, в течение нескольких недель или месяцев проходит сам по себе. Учитывая его доброкачественную и преходящую природу, медикаментозное лечение проводится только в тяжелых и запущенных случаях. Если родителей беспокоит неэстетичный вид повреждений, то после купания шелушение можно убирать мягкой щеткой и смягчать кожу вазелином. Эффективно и втирание на ночь в кожу головы растительного масла.
Пограничные состояния новорожденных
Пограничные состояния новорожденных - различные транзиторные изменения со стороны кожных покровов, слизистых оболочек и внутренних органов, развивающиеся у ребенка в первые дни после рождения и отражающие физиологическую перестройку организма. К пограничным состояниям новорожденных относятся родовая опухоль, простая и токсическая эритема, шелушение кожи, милии, физиологическая мастопатия, физиологический вульвовагинит, физиологическая желтуха, физиологический дисбактериоз, физиологическая диспепсия, мочекислый инфаркт и др. Пограничные состояния новорожденных наблюдаются неонатологом и не требуют специального лечения.
Общие сведения
Пограничные состояния новорожденных - физиологические реакции, отражающие естественную адаптацию организма новорожденного к внеутробному существованию в неонатальном периоде. В педиатрии пограничные состояния новорожденных расцениваются как переходные, транзиторные, которые сохраняются не дольше 3-х недель (у недоношенных младенцев - 4-х недель) и представляют для этого возраста физиологическую норму. В большинстве случаев пограничные состояния новорожденных самостоятельно исчезают к концу неонатального периода, однако, при нарушении адаптивных возможностей организма ребенка, дефектах ухода, неблагоприятных условиях окружающей среды физиологические процессы могут перерастать в патологические, требующие лечения.
Сразу после рождения ребенок попадает в совершенно иные условия существования, нежели те, что окружали его весь период внутриутробного развития. Организм крохи вынужден адаптироваться к значительно более низкой температурной среде; воспринимать зрительные, слуховые и тактильные раздражители; приспосабливаться к новому типу дыхания, питания и выделения и т. д., что ведет к развитию изменений в различных системах организма, т. е. пограничных состояний новорожденных.
Рассмотрим основные пограничные состояния новорожденных: их причины, проявления и патологические процессы, к которым они предрасполагают. О физиологической желтухе новорожденных подробнее можно прочесть здесь.
Синдром «только что родившегося ребенка»
Данное пограничное состояние новорожденных развивается под воздействием выброса различных гормонов в организме ребенка во время родов и большого количества раздражителей (свет, звук, температура, гравитация - т. н. «сенсорная атака»). Это обусловливает первый вдох, первый крик, сгибательную (эмбриональную) позу новорожденного. В первые минуты после рождения ребенок ведет себя активно: ищет сосок, берет грудь, однако спустя 5-10 минут засыпает.
При неблагоприятных обстоятельствах может развиваться нарушение кардиореспираторной адаптации (кардиореспираторная депрессия) - угнетение жизненно-важных функций в первые минуты и часы жизни.
Физиологическая убыль массы тела
Настоящее пограничное состояние новорожденных отмечается в первые дни и достигает максимальных показателей к 3-4 дню жизни - от 3 до 10% от первоначального веса у здоровых новорожденных. У доношенных детей восстановление массы тела происходит к 6-10 дню (75-80%); у недоношенных - ко 2-3 неделе жизни. Первоначальная потеря массы тела связана с установлением лактации у матери (дефицитом молока), выделением мочи и кала, подсыханием пуповинного остатка у новорожденного и пр. Залогом восстановления и хорошей прибавки массы тела служит раннее прикладывание к груди, естественное вскармливание, кормление «по требованию». При потере более 10% массы тела говорят о гипотрофии у ребенка.
Изменения со стороны кожных покровов
К данной группе пограничных состояний новорожденных относятся простая эритема, токсическая эритема, милии, шелушение кожных покровов.
Под простой эритемой понимают диффузную гиперемию кожных покровов новорожденного, развивающуюся после удаления первородной смазки вследствие адаптации кожи к новым факторам окружающей среды (воздуху, свету и др.). Выраженная гиперемия сохраняется 2-3 дня и полностью исчезает к исходу 1-й недели. По мере исчезновения эритемы развивается мелкопластинчатое или крупнопластинчатое шелушение кожи, более выраженное на груди, животе, ладонях и стопах у детей, рожденных от переношенной беременности. Лечения данных пограничных состояний новорожденных не требуется; на участки обильного шелушения кожи после купания можно наносить стерильное растительное масло или специальную детскую косметику.
Примерно у трети новорожденных на 2-5-й сутки жизни развивается пограничное состояние, расцениваемое как токсическая эритема. При этом на коже появляются эритематозные пятна с пузырьками, содержащими прозрачную серозную жидкость с большим количеством эозинофилов. Излюбленная локализация элементов - кожа в области суставов, груди, ягодиц. Токсическая эритема обычно регрессирует через 2-3 дня, однако может возобновляться в течение первого месяца жизни. Поскольку в основе токсической эритемы лежит аллергическая реакцию на материнские белки, при выраженных проявлениях или затяжном течении педиатр может назначить ребенку обильное питье и прием антигистаминных препаратов.
Милии (милиа, белые угри) после рождения присутствуют у половины новорожденных. Они представляют собой мелкие пузырьки, содержащие молочно-белый или бело-желтоватый секрет. Милии образуются вследствие закупорки выводных протоков сальных желез; чаще располагаются в области носа и лба; исчезают без лечения в течение 1-2 недель.
Неудовлетворительный уход за кожными покровами новорожденного при данных пограничных состояниях может способствовать развитию инфекционных заболеваний кожи.
Гормональный (половой) криз
Эта группа пограничных состояний новорожденных включает физиологический мастит, десквамативный вульвовагинит у девочек, водянку оболочек яичек у мальчиков. Возникновение полового криза у 2/3 новорожденных связано с действием материнских эстрогенов, получаемых плодом в последние месяцы беременности.
Физиологический мастит (мастопатия) - пограничное состояние новорожденных, характеризующееся нагрубанием молочных желез, гиперемий кожи над ними и выделением молозивоподобного секрета. Данное состояние отмечается у большинства девочек и 50% мальчиков; сохраняется с 3-4-го дня до конца 2-3-й недели жизни. Лечение физиологического мастита не проводится; в случае выраженного набухания молочных желез может быть рекомендовано наложение на грудные железы стерильной повязки. Категорически воспрещается надавливание на молочные железы новорожденного из-за опасности развития инфекционного мастита.
Десквамативный вульвовагинит - пограничное состояние новорожденных девочек, сопровождающееся появлением слизистых или кровянистых выделений из половой щели. Выделения отмечаются у 60-70% девочек в первые три дня жизни и продолжаются 1-3 дня. В 5-7% случаев может развиваться метроррагия в объеме, не превышающем 1-2 мл, что связано с прекращением действия эстрогенов матери. Лечение сводится к проведению туалета наружных половых органов девочки.
У 5-10% мальчиков в период новорожденности развивается гидроцеле, которое проходит самостоятельно, без лечения.
Переходные изменения стула
Переходные изменения стула на первой неделе жизни возникают практически у всех новорожденных. К данной группе пограничных состояний новорожденных относятся транзиторный дисбактериоз кишечника и физиологическая диспепсия. После отхождения в первые 1-2 дня мекония (первородного кала), имеющего вид густой вязкой массы темно-зеленого цвета, стул у ребенка становится частым. Переходный стул имеет негомогенную консистенцию с примесью комочков и слизи, окраску с чередованием участков темно-зеленого и желто-зеленого цвета. При исследовании копрограммы обнаруживается большое количество лейкоцитов, слизи, жирных кислот. К концу первой недели стул приобретает гомогенную кашицеобразную консистенцию и более однородную желтую окраску. Одновременно с очищением кишечника происходит его заселение бифидо- и лактофлорой.
Отсутствие выделения мекония может свидетельствовать об атрезии прямой кишки или кишечной непроходимости у новорожденного, что требует немедленной консультации детского хирурга. При нарушении формирования микробного пейзажа кишечника развивается истинный дисбактериоз.
Изменения функции почек
К пограничным состояниям новорожденных, характеризующим адаптацию органов мочевыделительной системы к новым условиям, относят транзиторную олигурию, альбуминурию и мочекислый инфаркт новорожденного.
При транзиторной олигурии, свойственной всем здоровым новорожденным в первые 3 суток жизни, отмечается уменьшение выделения мочи. Причинами данного явления служат снижение поступления в организм жидкости и с особенности гемодинамики.
Отмечаемая альбуминурия (протеинурия) вызвана увеличением проницаемости фильтрационного барьера, капилляров и канальцев почек, усиленным гемолизом эритроцитов.
Патогенез мочекислого инфаркта связан с отложением солей мочевой кислоты в просвете почечных канальцев, что приводит к окрашиваю мочи в красноватый цвет и появлению на пеленках коричнево-красных разводов. При исследовании общего анализа мочи обнаруживаются зернистые и гиалиновые цилиндры, эпителий, лейкоциты. При мочекислом инфаркте необходимо следить за адекватным потреблением жидкости и выделением мочи новорожденным. Если данное пограничное состояние у новорожденного не исчезает самостоятельно, примерно с 10-го дня жизни изменения мочи расцениваются как патологические, требующие консультации детского уролога и проведения УЗИ почек ребенку.
Неблагоприятное протекание данных пограничных состояний новорожденных может послужить основой для последующего развития дисметаболической нефропатии, инфекций мочевыводящих путей, мочекаменной болезни.
Прочие пограничные состояния новорожденных
В числе других пограничных состояний новорожденных, прежде всего, следует рассмотреть транзиторные нарушения теплового обмена - гипотермию и гипертермию. Поскольку рождение ребенка знаменуется переходом в иную окружающую среду, температура которой на 12-15°C ниже внутриутробной, в первый час жизни у новорожденного отмечается транзиторная гипотермия (снижение температуры тела до 35,5-35,8°C и ниже). Через несколько часов температуры тела повышается и стабилизируется.
Кроме этого, к пограничным состояниям новорожденных относят открытый артериальный проток и открытое овальное окно, которые описаны в соответствующих обзорах.
Эритема новорожденных
Эритема новорожденных - это транзиторное покраснение кожи, связанное с адаптацией ребенка к внеутробной жизни и сопровождающееся полиморфными высыпаниями. Основным симптомом является розово-красный цвет кожных покровов, отмечающийся в первые часы или на 2-3 сутки жизни ребенка. На фоне покраснения кожи в ряде случаев обнаруживается мелкая серо-желтая сыпь. Общее состояние, как правило, не страдает. Диагностика эритемы новорожденных основана на характерных симптомах, появляющихся в определенном возрасте (первые дни жизни), при этом клинические и лабораторные признаки воспаления и инфекций отсутствуют. Лечение обычно не требуется, по показаниям назначаются десенсибилизирующие препараты.
МКБ-10
Эритема новорожденных относится к типичным адаптационным реакциям ребенка в первые дни жизни, поэтому фактически считается нормой в педиатрии. Встречается более чем у половины детей, чаще у малышей, находящихся на грудном вскармливании. Развитие эритемы в некоторой степени зависит от соматического состояния матери, поэтому можно говорить об увеличении частоты встречаемости в последние 10-20 лет в связи с ростом заболеваемости матерей сахарным диабетом, ожирением и другими социально значимыми нозологиями. Врачам следует сохранять настороженность в отношении эритемы новорожденных, особенно ее токсической формы, поскольку не исключено влияние данного состояния на дальнейшее формирование аллергического статуса ребенка.
Причины
Ведущая причина возникновения эритемы новорожденных - послеродовая адаптация организма к внешней среде, то есть к жизни вне материнской утробы. Первичные проявления во многом обусловлены разницей температур матки и окружающего воздуха, вследствие чего периферические сосуды ребенка расширяются для большего притока крови и, соответственно, согревания. Поэтому кожные покровы выглядят покрасневшими. Дальнейшее развитие эритемы новорожденных имеет аллергический генез. По большей части речь идет об алиментарном пути проникновения аллергенов, но также имеет место и контактный механизм. Определенную роль всегда играют патологии беременности - гипоксия плода, фетоплацентарная недостаточность и др.
Патогенез
После рождения ребенок впервые получает пищу через желудочно-кишечный тракт, незнакомый до настоящего момента с грудным молоком. Важно понимать, что само по себе грудное вскармливание не вызывает аллергию, но ее проявления практически неизбежны из-за огромного количества компонентов пищи, абсолютно новых для малыша. Воздушная среда тоже может оказывать раздражающее действие на кожу, но механизмы адаптации выстраиваются уже ко 2-3 дню жизни, поэтому проявления эритемы новорожденных постепенно нивелируются.
Классификация
Эритема новорожденных бывает физиологической и токсической. Классификация условна, поскольку токсическая эритема новорожденных многими специалистами не связывается с процессами адаптации ребенка в первые дни жизни, а считается отдельной нозологией. Кроме того, обе формы данного состояния требуют разной врачебной тактики.
- Физиологическая эритема. Клиническая картина обусловлена в большей степени температурным фактором.
- Токсическая эритема. Кожные проявления связаны с аллергической сенсибилизацией. Эритема может быть ограниченной, распространенной и генерализованной в зависимости от степени выраженности кожных проявлений и ухудшения общего состояния.
Симптомы эритемы новорожденных
Физиологическая эритема проявляется в первые часы жизни ребенка общим покраснением кожных покровов, больше в области ладоней и стоп. Как правило, в течение первых суток симптомы исчезают. Токсическая эритема новорожденных дебютирует обычно на 2-3 сутки (по мере формирования аллергического ответа). В отличие от физиологической эритемы, характерным признаком является сыпь. Высыпания представлены мелкими серо-желтыми бугорками с ярко-красным венчиком вокруг них. Образования всегда локализуются на ограниченном участке кожи и могут быть как единичными, так и множественными.
Общее состояние ребенка не страдает, температура может быть незначительно повышена. Генерализованная токсическая эритема новорожденных встречается относительно редко, в подобных случаях имеет место не только обильная сыпь по всему телу, но и ухудшение общего состояния - слабость, повышение температуры.
Диагностика
При постановке диагноза врач-педиатр учитывает возраст ребенка и частое сочетание с другими транзиторными состояниями: маститом новорожденных, гормональным кризом, олигурией, мочекислым инфарктом и т. д. Дифференциальная диагностика кожных элементов обычно не вызывает затруднений, поскольку характерные проявления вирусных заболеваний выглядят иначе и всегда сопровождаются другими общими симптомами. Физиологическая и токсическая эритема новорожденных различаются по времени появления и типу изменений кожи. При выраженной сенсибилизации проводится анализ крови малыша и матери на различные аллергены. Полностью исключить инфекции позволяет результат общего анализа крови ребенка.
Лечение эритемы новорожденных
В большинстве случаев состояние не требует врачебного вмешательства. Симптомы купируются в течение одного или нескольких дней. Ускорению восстановления нормального цвета кожных покровов способствуют воздушные ванны и соблюдение гипоаллергенной диеты кормящей матерью. Токсическая эритема новорожденных может потребовать назначения десенсибилизирующих препаратов (обычно в каплях) при обильных высыпаниях и беспокойстве ребенка, обычно связанном с зудом.
С целью снижения местного раздражения рекомендуется свободное пеленание. По показаниям проводится коррекция дисбиоза, поскольку большинство аллергенов попадают в организм ребенка именно алиментарным путем. Прогноз состояния благоприятный.
Кожные изменения у новорожденных
У ребенка очень тонкая, чувствительная кожа, которая быстро реагирует на контакт с раздражителями, склонна к инфекциям и часто является поводом для беспокойства родителей. В период новорожденности - от рождения до 28 дней могут наблюдаться некоторые проявления, которые являются выражением адаптации здорового ребенка к внешней среде.
Когда они проходят самопроизвольно, быстро и не требуют лечения, они считаются физиологическими приспособительными проявлениями. У новорожденных из группы риска (недоношенных, с низкой массой тела при рождении, от осложненной беременности, многоплодной беременности и т. д.) эти адаптивные проявления могут быть более серьезными.
Эритема новорожденного
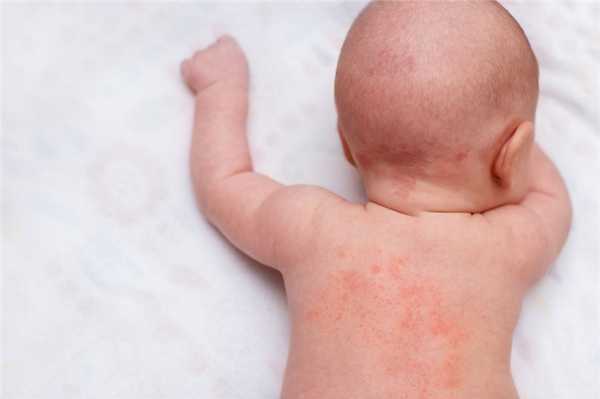
В первые дни после родов происходит физиологическое покраснение кожи, за которым следует мелкое шелушение. Это связано с контактом кожи с одеждой и холодным воздухом, во время которого происходит расширение поверхностных капилляров. Кожу следует хорошо смазать детским маслом, чтобы избежать более сильного шелушения.
Токсическая эритема новорожденных
Новорожденный, который кормится грудью, ест молозиво - пищу с высоким содержанием белка. У некоторых детей появляется макула - папулезная сыпь, покрывающая конечности, тело и лицо. Узлы сыпи имеют бледную центральную область и периферическое покраснение над здоровой кожей.
Это связано с аллергической реакцией на высокое содержание белка в молозиве. Она появляется примерно через 48 часов после рождения и исчезает примерно через 3-4 дня с появлением переходного и зрелого молока.
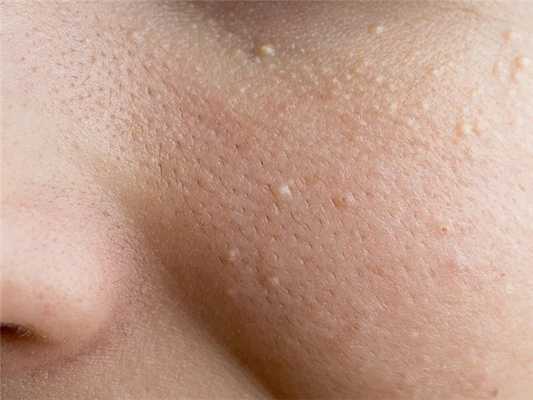
Комедоны могут возникать у значительной части новорожденных. Это маленькие белые слегка приподнятые узелки. Они расположены в основном на лице - носу и в местах, более богатых сальными железами. Гиперсекреция сальных желез обусловлена гормонами. Они проходят спонтанно и в большинстве случаев не опасны.
Детские прыщи
В некоторых случаях, комедоны могут перерасти в угри. Обычно в таких случаях возникает гипертрофия сальных желез с местной эритемой, в некоторых случаях воспаленными папулами и пустулами. Наблюдается в первые 4 недели после рождения и чаще встречается у мальчиков.
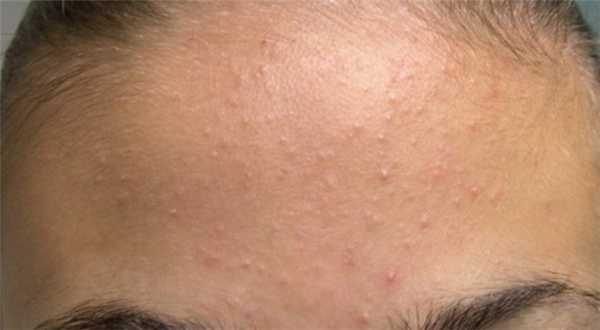
Это связано с рядом факторов:
- Повышенная выработка кожного сала;
- Влияние материнских гормонов;
- Колонизация сальных желез видами Malassezia.
Увеличение размеров сальных желез может быть связано с повышенной выработкой гормонов относительно увеличенными надпочечниками новорожденного в первый месяц.
Важна адекватная оценка состояния специалистом. При легком или умеренном самоограничивающем процессе самопроизвольное выздоровление наступает в возрасте от 1 до 3 месяцев. В более тяжелых случаях лечение включает местные антибиотики, азелаиновую кислоту, третионин и другие. По усмотрению врача.
Адекватный уход за кожей новорожденного
Здоровая кожа ребенка чрезвычайно важна для хорошего общего состояния и комфорта. Надлежащий уход включает обеспечение оптимального температурного режима, поддержание хорошей гигиены и правильный выбор одежды.
Купание в первые недели необязательно должно быть ежедневным. Достаточно одного раза в 2-3 дня при температуре воды около 37 o C и отапливаемом помещении до 25 - 27 o C. В зимние месяцы рекомендуется наносить детское масло после ванны и крем при прогулке на улице.
В качестве одежды следует выбирать в основном хлопчатобумажные ткани. В зимние месяцы избегайте прямого контакта кожи с шерстью. Искусственные материалы могут влиять и вызывать различные побочные эффекты (сыпь, покраснение, аллергию). Одежда подбирается по сезону, и наиболее подходящей является многослойная одежда.
Ежедневно увлажняйте кожу малыша в зависимости от сезона - летом увлажняющий лосьон, а зимой - масло для тела.
Транзиторные или пограничные состояния новорожденных

Транзиторные, временные, пограничные - все это разные названия одного и того же состояния у новорожденных. В этой статье речь пойдет о том, как младенцы, только появившиеся на свет, приспосабливаются к окружающей среде. Известно, что после рождения условия жизни ребенка резко меняются: он попадает в мир, где есть гравитация, а температура значительно ниже, чем в материнской утробе. К тому же вокруг появляются тактильные, зрительные и звуковые раздражители. Малышу приходится учиться дышать самостоятельно, приспосабливаться к изменяющемуся типу кровообращения, привыкать получать питательные вещества по-новому.
Переход от внутриутробного развития к жизни во внешнем мире связан с большими изменениями практически во всех органах и системах организма новорожденного. И хотя эти перестройки заложены природой, должно пройти определенное время, чтобы малыш к ним приспособился - это и называется транзиторными состояниями. Их выделяют несколько, и развиваются они у каждого малыша индивидуально. Многие из этих состояний не имеют клинических проявлений и не доставляют ни малышу, ни его маме явных неудобств. Но есть те, которые заметны родителям и зачастую вызывают у них беспокойство. О них и пойдет речь в данной статье.
Физиологическая потеря массы тела
После этого вес ребенка регулярно увеличивается. Педиатры и родители внимательно следят за этим показателем, так как он свидетельствует о правильном развитии.
Быстрому восстановлению веса ребенка способствуют:
- раннее прикладывание к груди,
- свободный режим вскармливания,
- соблюдение теплового режима,
- профилактика гипогалактии у мамы,
- рациональный уход за малышом.
Нарушение теплового баланса
К пограничным состояниям у новорожденных относится также транзиторное нарушение теплового баланса или обмена. Температура тела у малыша может колебаться - повышаться или понижаться, как правило, незначительно. Это легко объяснимо. Процессы терморегуляции еще незрелые и несовершенные, весьма чувствительные к изменениям окружающей среды. Тепловой баланс ребенка зависит от любых колебаний температуры на улице или в помещении.
Поэтому крайне важно обеспечивать подходящий температурный режим в комнате (20-22 0 С - для доношенных детей, 23-24 0 С - для недоношенных), защищать их от перегрева и сквозняков, одевать по погоде.
Половой криз
Данное состояние отмечается у 2/3 малышей. Чаще всего с этим сталкиваются девочки. Редко - недоношенные дети. Это явление связано с реакцией организма новорожденного на освобождение от материнских эстрогенов.
В большинстве случаев все вышеперечисленное лечения не требует. НО! Если нагрубание молочных желез становится значительным, а кожа над ними красной и горячей на ощупь, температура тела повышается и ребенок ведет себя беспокойно, то необходима консультация педиатра.
Нельзя выдавливать жидкость из сосков ребенка! Тем самым вы можете причинить боль малышу и занести инфекцию.
У девочек в первые дни жизни часто наблюдаются слизистые выделения серовато-белого цвета (возможно, с примесью крови) из наружных половых органов. Это проявления транзиторного вульвовагинита. Через несколько дней выделения исчезают. Все это также является нормальной реакцией и лечения не требует. Необходим гигиенический уход и регулярные подмывания.
Изменения кожных покровов
На первой неделе жизни транзиторные изменения кожных покровов встречаются у подавляющего большинства новорожденных. Наиболее распространенные из них:
- Простая эритема или физиологический катар - реактивная краснота кожи после удаления первородной смазки, первого купания. Эритема усиливается на вторые сутки и исчезает к концу первой недели жизни (у недоношенных детей - через 2-3 недели).
- Физиологическое шелушение кожи. Оно бывает крупнопластинчатым, мелким или отрубевидным. Как правило, возникает на 3-5 день жизни. У переношенных детей наблюдается весьма обильное шелушение. Лечение не требуется, шелушение кожи проходит самостоятельно.
- Родовая опухоль. Это отек предлежащей части тела вследствие венозной гиперемии, самостоятельно исчезающий в течение 1-2 дней. Иногда на месте родовой опухоли остаются мелкоточечные кровоизлияния (петехии), которые со временем исчезают самостоятельно.
- Токсическая эритема. Возникает у многих новорождённых на 1-3 день дня жизни. На коже - лице, туловище и конечностях - появляются эритематозные пятна или папулы на фоне эритемы. Такие высыпания исчезают уже через неделю, но иногда могут сохраняться в течение первого месяца жизни. Состояние детей при этом не нарушено и лечения не требуется.
- Милиа. Это бело-жёлтые узелки размером до 2 мм. Располагаются на лице: крылья носа, переносица, область подбородка, лоб. Образования представляют собой скопления кожного сала, не вышедшие на поверхность эпидермиса. Специального лечения не требуют. Если возникают признаки воспаления вокруг узелков, то рекомендуем обрабатывать кожу раствором антисептика.
Транзиторная желтуха
Окрашивание кожи и склер в желтый цвет при физиологической желтухе проявляется не с рождения, а на 3-4 день, достигая максимума на 5-6 сутки. Физиологический процесс разрушения эритроцитов и выход из них непрямого билирубина, а также незрелость ферментной системы печени приводит к накоплению непрямого билирубина в крови и коже, придавая последней желтушный оттенок. Иногда транзиторная желтуха имеет затяжное течение. В этом случае необходимо наблюдение педиатра с обследованием, позволяющим исключить патологические состояния.
Транзиторный катар кишечника
Транзиторный катар кишечника (физиологическая диспепсия новорожденных, переходный катар кишечника) и транзиторный дисбактериоз - это переходные состояния, развивающиеся у ВСЕХ новорожденных.
На 1-2 день жизни у малышей отходит первородный стул (меконий), представляющий собой густую вязкую массу от темно-зеленого до черного цвета. На 3-4 день появляется переходный стул - неоднородный по консистенции и окраске (с комочками, слизью, зелено-желтого цвета). К концу первой недели стул обычно устанавливается в виде желтой кашицы.
Транзиторный дисбактериоз связан с неизбежным заселением после рождения слизистой кишечника бактериями. В последующие месяцы наличие в стуле непереваренных комочков, изредка слизи, при хорошей прибавке в весе и самочувствии малыша также может являться нормой. Объясняется это физиологической лактозной недостаточностью. Молодым мамам стоит обсудить этот вопрос с педиатром.
Мочекислый инфаркт
Несмотря на грозное название, и это состояние не должно вызывать беспокойства у родителей. Внешне оно проявляется так: у малыша на первой неделе жизни выделяется мутная, кирпично-желтая моча. Это объясняется нарушением обмена веществ в почках и отложением в них кристаллов солей мочевой кислоты. Как правило, к концу первой недели эти явления проходят. Если же цвет мочи не нормализуется к концу второй недели жизни, стоит обратиться к педиатру за консультацией.
Мы перечислили основные явления, сталкиваясь с которыми молодые родители начинают бить тревогу. Надеемся, что статья окажется полезной, и вы сможете в полной мере наслаждаться общением с грудничком, не переживая за транзиторные состояния и зная, что это временное явление. Будьте здоровы!
Заполните форму. Администратор клиники свяжется с вами и запишет к нужному специалисту в удобное время.
Читайте также:
