Классификация пороков крестцово-копчиковой области. Эпителиальные погружения.
Добавил пользователь Алексей Ф. Обновлено: 21.01.2026
стоимость со скидкой 20%
Лазерное омоложение (лицо,шея, декольте)
Palomar Icon 1540 (Erb)
Palomar Icon MAX- G
Массаж тела Impress 240- глубокий лимфодренаж
Photocare (с гидрогелевой маской)
Плазмотерапия лица 1 процедура
1 раза в 1,5 -2 недели № 5
Плазмотерапия волосистой части кожи головы 1 процедура
1 раза в 1,5-2 недели № 5
1. Общие медицинские показания к оказанию взрослым паллиативной медицинской помощи
- ухудшение общего состояния, физической и/или когнитивной функции на фоне прогрессирования неизлечимого заболевания и неблагоприятный прогноз развития заболевания, несмотря на оптимально проводимое специализированное лечение;
- снижение функциональной активности пациента, определенной с использованием унифицированных систем оценки функциональной активности;
- потеря массы тела более чем на 10% за последние 6 мес.
При выявлении двух и более общих медицинских показаний у одного пациента оцениваются медицинские показания по группам заболеваний или состояний 2 .
2. Медицинские показания к оказанию паллиативной медицинской помощи взрослым при различных формах злокачественных новообразований:
- наличие метастатических поражений при незначительном ответе на специализированную терапию или наличии противопоказаний к ее проведению;
- наличие метастатических поражений центральной нервной системы, печени, легких;
- наличие боли и других тяжелых проявлений заболевания.
3. Медицинские показания к оказанию паллиативной медицинской помощи взрослым при различных формах деменции, в том числе болезни Альцгеймера:
- утрата способности к двум и более видам повседневной деятельности за последние 6 месяцев на фоне специализированной терапии;
- прогрессирующее нарушение глотания;
- нарушение функции тазовых органов;
- расстройства речевой деятельности, препятствующие речевому общению и социальному взаимодействию;
- высокий риск падения и/или эпизоды падения в прошлом;
- наличие хронических ран и контрактур.
4. Медицинские показания к оказанию паллиативной медицинской помощи взрослым при тяжелых необратимых последствиях нарушений мозгового кровообращения:
- персистирующая кома различной степени или состояние минимального сознания, когнитивные нарушения;
- расстройства речевой деятельности, препятствующие полноценному речевому общению и социальному взаимодействию;
- наличие хронических ран и контрактур;
- парезы и параличи со значительной потерей функции.
5. Медицинские показания к оказанию паллиативной медицинской помощи взрослым при болезнях органов кровообращения:
- конечные стадии хронической сердечной недостаточности (III и IV функциональный класс по NYHA);
- неоднократная госпитализация по причине сердечной недостаточности/ другие формы ИБС (более 3 раз за последние 12 мес.);
- клапанные пороки сердца без возможности их оперативной коррекции, наличие иных значимых структурных поражений камер сердца или коронарных сосудов без возможности проведения реваскуляризационных и/или реконструктивных вмешательств;
- наличие сочетанной соматической и/или психической патологии, значимо влияющей на качество жизни и/или симптомы основного заболевания;
- одышка или боли в груди в покое или при незначительной физической нагрузке;
- результаты эхокардиографии: выраженное снижение фракции выброса ( < 25%) или выраженная легочная гипертензия (давление в легочной артерии >70 мм рт.ст.);
- стабильная стенокардия 3 и 4 функциональных классов (одышка или боли в груди в покое или при незначительной физической нагрузке);
- тяжелое, неоперабельное заболевание периферических сосудов.
6. Медицинские показания к оказанию паллиативной медицинской помощи взрослым при болезнях органов дыхания:
- дыхательная недостаточность 3 степени в период ремиссии заболевания (одышка в покое или при незначительной физической нагрузке);
- нуждаемость в респираторной поддержке вследствие дыхательной недостаточности.
7. Медицинские показания к оказанию паллиативной медицинской помощи взрослым при почечной недостаточности:
- хроническая почечная недостаточность 4 или 5 стадии (расчетная скорость клубочковой фильтрации менее 30 мл/мин) с прогрессивным ухудшением;
- прекращение диализа или отказ от его начала.
8. Медицинские показания к оказанию паллиативной медицинской помощи взрослым при болезнях печени:
- тяжесть цирроза печени по шкале Чайлд-Пью не менее 10 баллов (стадия С);
- цирроз с одним или несколькими осложнениями в течение прошедшего года;
- асцит, резистентный к действию диуретиков;
- спонтанный бактериальный перитонит;
- повторные кровотечения из варикозно расширенных вен;
- невозможность проведения пересадки печени.
9. Медицинские показания к оказанию паллиативной медицинской помощи взрослым при дегенеративных заболеваниях нервной системы, боковом амиотрофическом склерозе и других заболеваниях двигательных нейронов, рассеянном склерозе, дегенеративных заболеваниях экстрапирамидной системы:
- нуждаемость в длительной кислородотерапии;
10. Медицинские показания к оказанию паллиативной медицинской помощи взрослым с социально значимыми инфекционными заболеваниями в терминальной стадии развития являются:
- терминальная стадия ВИЧ-инфекции;
- ВИЧ-инфекция с морфологически подтвержденным диагнозом распространенной формы злокачественного новообразования, не подлежащего радикальному противоопухолевому лечению;
- ВИЧ-инфекция с хроническим болевым синдромом, обусловленным злокачественным новообразованием;
- ВИЧ-инфекция с длительным болевым синдромом иной этиологии;
- ВИЧ-инфекция с тяжелыми мнестико-интеллектуальными нарушениями (деменцией), двигательными неврологическими расстройствами, возникшими в результате перенесенных оппортунистических и вторичных заболеваний, инсульта, черепно-мозговой травмы, злоупотребления психоактивными веществами;
- ВИЧ-инфекция с глубокими трофическими расстройствами (трофическими язвами, пролежнями);
- туберкулез с множественной лекарственной устойчивостью /туберкулез с широкой лекарственной устойчивостью при неэффективности 2 курсов полноценной контролируемой химиотерапии;
- туберкулез с множественной лекарственной устойчивостью/туберкулез с широкой лекарственной устойчивостью после двукратного прерывания лечения при сохранении бактериовыделения, определяемого методом посева или двукратной микроскопией мокроты;
- фиброзно-кавернозный туберкулез легких, цирротический туберкулез легких независимо от лекарственной чувствительности микобактерии туберкулеза при отсутствии эффективности терапевтического лечения и невозможности выполнить хирургическое вмешательство по тяжести состояния основного заболевания, в том числе осложнений туберкулеза (сердечно-сосудистая недостаточность, амилоидоз внутренних органов, поражение костей) или при наличии тяжелых сопутствующих поражений;
- генерализованный туберкулез и отказ от высокоактивной антиретровирусной терапии у больных с сочетанием туберкулеза и ВИЧ-инфекции.
1 Перечень медицинских показаний к оказанию паллиативной медицинской помощи не является исчерпывающим.
2 Положительным является выявление одного или нескольких медицинских показаний по группам заболеваний или состояний у одного пациента
Случай успешного лечения рецидива эпителиально-копчикового хода
Над описанием клинического случая, представленного доктором Левченко Игорем Игоревичем, работали литературный редактор Елизавета Цыганок , научный редактор Сергей Федосов и шеф-редактор Маргарита Тихонова
Вступление
3 октября 2017 года в Детскую краевую больницу в Краснодаре на плановую операцию по поводу кисты крестцово-копчиковой области поступил 17-летний подросток.
Жалобы
Парень жаловался на зуд, мокнущие высыпания, гной, стреляющую, местами тупую боль в области крестца и плотные тяжи под кожей в крестцово-копчиковой области. Подросток уточнил, что симптомы появились зимой после падения во время гололёда.
Боль усиливалась, когда пациент долго сидел на корточках, на твёрдой или холодной поверхности. Обезболивающие препараты помогали на несколько часов, но полностью боль не устраняли. Как правило, она исчезала или снижалась во время сна.
Анамнез
В 2013 году подростку удалили кисту в эпителиально-копчиковом ходе (патологическом узком канале под кожей), после чего его наблюдал хирург поликлиники по месту жительства. Рана зажила хорошо, осложнений не было. В течение четырёх лет после операции мальчика ничего не беспокоило.
В январе 2017 года парень подскользнулся и упал, ударившись зоной копчика. Травматолог не нашёл никакой травмы и назначил мазь Долобене, курс физиотерапии и нестероидное противовоспалительное средство. Боль и воспаление прошли, но спустя 2 месяца у подростка появился зуд, болезненное уплотнение и гнойные выделения.
Хирург по месту жительства очистил очаг воспаления и направил на УЗИ мягких тканей крестцово-копчиковой области. УЗИ выявило основной свищевой ход с дополнительными кистообразными отхождениями, после чего подростка направили на консультацию к детскому хирургу Детского диагностического центра, где ему назначили операцию на 4 октября.
Пациент родился от второй беременности при естественных родах, по росту и весу был в пределах нормы. Сразу после рождения чувствовал себя хорошо. Рос и развивался соответственно возрасту.
В 2015 году ему удалили воспалённый аппендикс. Также перенёс ОРВИ, трахеит, бронхит и ветряную оспу. Травм, переломов, переливания крови и плазмы отрицают. На диспансерном учёте у узких специалистов не состоял.
Семейный анамнез не отягощён. Венерическими болезнями, вирусным гепатитом, ВИЧ-инфекцией, СПИДом и туберкулёзом никто из родственников не болел.
Обследование
При прощупывании межъягодичной зоны в области перехода крестца к копчику, а также в левой и правой ягодицах определялись плотные тяжи. Область выхода подкожного канала покраснела и отекла. При внимательном осмотре стали заметны враставшие волосы на 2 см выше анального сфинктера (клапана).
- вытянутое неоднородное анэхогенное образование длиной 5 см;
- гиперэхогенные включения — волосяные луковицы;
- свищевые ходы продолговатой формы, отходящие от образования, — до 1 см справа и до 3,5 см слева.
Диагноз
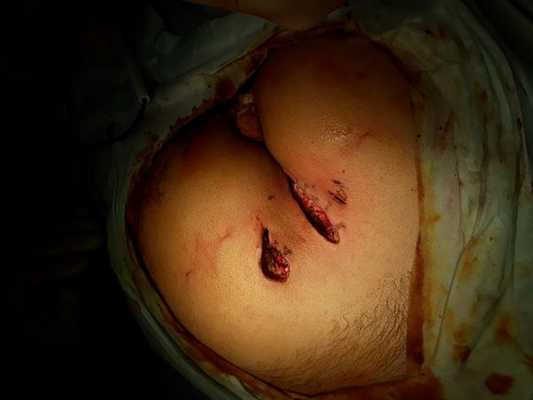
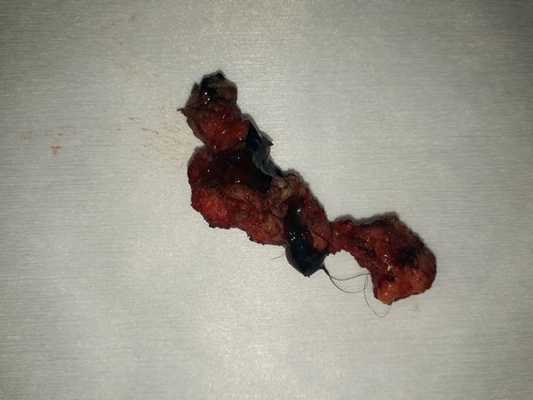
Лечение
Было принято решение провести операцию с помощью электрокоагуляции под эндотрахеальным наркозом, в течение которой:
- положили пациента на живот, обработали операционное поле и в патологическое отверстие на правой ягодице (эпителиально-копчиковый ход) ввели 1,5 мл контрастного вещества;
- сделали разрез около 7 см через межъягодичную область до правой ягодицы с окаймлением отверстия на копчике;
- вырезали из подкожно-жировой клетчатки прокрашенный свищевой ход диаметром 1 см и протяженностью около 5 см от правой ягодицы до копчика;
- в левой ягодице вырезали свищевой ход, переходящий в кистообразное образование размером до 3,5 см;
- проверили свёртываемость крови и убедились, что внутри нет инородных тел;
- убрали всю лишнюю жидкость из ложа удалённых кист и установили в левой ягодице перчаточный дренаж;
- наложили съёмные швы и асептическую повязку.
Через 7 дней после операции подростку удалили дренажи, сделали контрольную перевязку, оценили линию швов и выписали из детского хирургического стационара. Пациенту рекомендовали продолжать наблюдаться у хирурга в поликлинике по месту жительства.
Послеоперационное лечение включало антибиотики широкого спектра в течение 5 - 7 дней и физиотерапию, которая способствовала быстрому заживлению раны.
Чтобы исключить возможность повторного рецидива, подростку необходимо было через 2 месяца после операции сделать УЗИ мягких тканей крестцово-копчиковой области, МСКТ и МРТ. Обследования не выявили никаких нарушений и признаков мягкотканных образований.
Линия швов сформировалась полностью. Боли, свищевых ходов, отделяемой жидкости и дискомфорта в крестцово-копчиковой области не было.
Заключение
Этот клинический случай доказывает, что эпителиальный копчиковый ход необходимо лечить только хирургическим путём. Оперативное вмешательство подразумевает удаление патологического канала с первичными отверстиями. В более сложном случае также вырезают патологически изменённые окружающие ткани и гнойные свищи.
Чтобы предупредить послеоперационные рецидивы, необходимо удалять волосы вокруг раны, а затем и вокруг рубца. Также лечение в специализированных отделениях проктологии увеличивают шансы на благоприятный прогноз без осложнений.
Если произошёл рецидив, это может свидетельствовать о неполном удалении инфекционных очагов, гнойных затёков, первичных отверстий и свищей.
Крестцово-копчиковая тератома
Крестцово-копчиковая тератома - опухоль смешанного строения, происходящая из зародышевых клеток и расположенная в крестцово-копчиковой зоне. Может быть доброкачественной или злокачественной. Выявляется при рождении. Представляет собой безболезненный узел с неоднородной структурой. Может становиться причиной смещения прямой кишки, нарушения развития мочевыводящей системы и костей таза, затруднений мочеиспускания и кишечной непроходимости. Крупные крестцово-копчиковые тератомы могут провоцировать сердечно-сосудистую недостаточность. Диагноз выставляется с учетом данных внешнего осмотра, УЗИ, КТ и МРТ области поражения. Лечение хирургическое.

Общие сведения
Крестцово-копчиковая тератома - врожденная неоплазия из группы эмбриом (организмоидных тератом), локализующаяся в крестцово-копчиковой области. Является самым распространенным новообразованием у новорожденных. Встречается с частотой 1 случай на 35 тысяч детей, девочки страдают в 3-4 раза чаще мальчиков. Опухоль включает в себя производные всех трех зародышевых листков. Степень зрелости клеток крестцово-копчиковой тератомы может различаться. Доброкачественные неоплазии встречаются чаще злокачественных. Крупные новообразования могут становиться причиной внутриутробной гибели плода, недоношенности, врожденных пороков развития, осложнений и смерти во время родов или в раннем постнатальном периоде. Лечение осуществляют специалисты в области онкологии.
Причины развития и патанатомия крестцово-копчиковой тератомы
Причины развития точно не установлены. Предполагается, что тератомы возникают под влиянием нескольких факторов, ведущими из которых являются наследственная предрасположенность и инфекционные заболевания матери в период беременности. В пользу наследственного характера данной патологии свидетельствуют случаи крестцово-копчиковых тератом у близких родственников, в том числе - у однояйцевых близнецов. Отмечается частое сочетание с пороками развития опорно-двигательного аппарата, мочевыводящей, пищеварительной, сердечно-сосудистой и нервной систем.
Крестцово-копчиковые тератомы могут располагаться снаружи (более половины случаев заболевания), внутри (у каждого пятого пациента) и частично внутри, частично снаружи. 100% тератом данной локализации содержат ткани-производные эктодермы, 90% - мезодермы и 70% - эндодермы. Опухоль состоит из кист, внутри которых могут находиться элементы кожи, мышечной, хрящевой и нервной ткани, слизистой оболочки кишечника и т. д. Иногда в таких новообразованиях встречаются волосы, ногти и зачатки различных органов.
Ткань крестцово-копчиковой тератомы может быть представлена преимущественно зрелыми клетками, включать в себя различное количество незрелых клеток или состоять преимущественно из незрелых герминтативных клеток. Незрелые тератомы способны к агрессивному росту, лимфогенному и отдаленному метастазированию. Все доброкачественные неоплазии данного типа представляют угрозу озлокачествления из-за наличия незрелых эмбриональных тканей.
Симптомы крестцово-копчиковой тератомы
В большинстве случаев заболевание диагностируется либо сразу после рождения, либо внутриутробно, при проведении антенатального УЗИ. В крестцово-копчиковой зоне новорожденного или плода обнаруживается опухолевидное образование размером от 1 до 30 и более сантиметров. При антенатальном исследовании иногда выявляются крестцово-копчиковые тератомы, превышающие размер плода. В подобных случаях существует высокий риск возникновения внутриутробной сердечной недостаточности, обусловленной неспособностью сердечно-сосудистой системы обеспечить достаточно интенсивное кровоснабжение как в организме плода, так и в тканях крестцово-копчиковой тератомы. Кроме того, при крупных тератомах существует опасность развития неимунной водянки плода. Это, а также возможность разрыва опухоли с последующим массивным кровотечением во время родов обуславливают повышенный риск гибели плода в позднем внутриутробном периоде или в периоде родов.
При обследовании новорожденного обнаруживается узел неравномерной консистенции. Крестцово-копчиковые тератомы больших размеров распространяются на область ягодиц и промежности, смещая кпереди влагалище и задний проход. Кожа над новообразованием обычно не изменена. Иногда на поверхности опухоли видна сеть расширенных вен или рубцовые изменения. При пальпации крестцово-копчиковой тератомы выявляются участки различной плотности, что обусловлено наличием плотных костных и хрящевых включений, зон мягких тканей и заполненных слизью кист. При ректальном исследовании нередко удается определить верхнюю границу новообразования, расположенную в пресакральном пространстве. Иногда верхняя граница недоступна пальпации из-за слишком высокого расположения. Сзади крестцово-копчиковая тератома распространяется под ягодичные мышцы.
У новорожденного могут наблюдаться симптомы сердечно-сосудистой недостаточности. Возможны запоры и затруднения мочеиспускания. В последующем крупные опухоли нередко изъязвляются. При проведении инструментальных исследований у пациентов с крестцово-копчиковой тератомой могут выявляться гидронефроз, атрезия уретры, аномалии скелета (деформации костей таза и тазобедренных суставов) и пороки развития нижних отделов желудочно-кишечного тракта. Крестец обычно не изменен, копчик «сдвинут» кпереди.
Для большинства крестцово-копчиковых тератом характерны медленный рост и доброкачественное течение. Во втором полугодии жизни ребенка возникает опасность малигнизации. Озлокачествление выявляется у 10% больных. Малигнизировавшиеся крестцово-копчиковые тератомы быстро растут, метастазируют в регионарные лимфоузлы и отдаленные органы. В отдельных случаях обнаруживаются первично злокачественные неоплазии, которые бурно развиваются с первых дней после родов и дают метастазы в первые месяцы жизни ребенка.
Диагностика и лечение крестцово-копчиковой тератомы
Как правило, постановка диагноза не представляет затруднений. Опухоль без труда определяется визуально при первом осмотре ребенка сразу после рождения. Для оценки распространенности крестцово-копчиковой тератомы и ее взаимоотношений с близлежащими органами осуществляют КТ, МРТ и УЗИ области поражения и органов малого таза. Для определения степени злокачественности новообразования назначают тест на онкомаркеры и биопсию. В отдельных случаях крестцово-копчиковую тератому приходится дифференцировать со спинномозговой грыжей при расщеплении позвоночника.
Лечение оперативное. Показанием к срочному удалению являются признаки малигнизации новообразования, разрыв и кровотечение из опухоли. В остальных случаях мнения хирургов о наиболее благоприятном времени удаления крестцово-копчиковой тератомы различаются. Одни специалисты считают, что опухоль лучше резецировать во втором полугодии жизни ребенка, другие полагают, что операцию следует проводить в более ранние сроки, чтобы снизить риск озлокачествления. На практике время проведения хирургического вмешательства определяют с учетом общего состояния пациента, влияния тератомы на деятельность различных органов и тщательного взвешивания рисков, возникающих при сохранении или удалении неоплазии.
Крестцово-копчиковую тератому удаляют через дугообразный разрез, проходящий от больших вертелов к точке, расположенной на 3-5 см выше ануса. Для лучшего выделения спаянной с новообразованием прямой кишки в нее вводят газоотводную трубку. После отделения от кишки неоплазию сепарируют от окружающих мягких тканей. Перед выделением тазовой части опухоли выполняют резекцию копчика. Лишнюю кожу иссекают, рану послойно ушивают и дренируют. В послеоперационном периоде осуществляют инфузионную терапию и антибиотикотерапию.
Прогноз при крестцово-копчиковой тератоме зависит от размеров и степени злокачественности неоплазии. Доброкачественные новообразования рассматриваются как прогностически благоприятные. Исключением являются крестцово-копчиковые тератомы крупных размеров, вызывающие сердечно-сосудистую недостаточность, водянку плода и другие осложнения. Первично злокачественные и малигнизировавшиеся опухоли являются прогностически неблагоприятными. Средняя летальность больных с крестцово-копчиковыми тератомами составляет около 50%. Большинство летальных исходов обусловлено аномалиями развития плода и разрывами крупных неоплазий во время родов.
Кокцигодиния - симптомы и лечение
Что такое кокцигодиния? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гавриловой Татьяны Александровны, проктолога со стажем в 14 лет.
Над статьей доктора Гавриловой Татьяны Александровны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Кокцигодиния, или анокопчиковый болевой синдром — это группа заболеваний, объединённых таким симптомом, как боль в заднем проходе, области промежности и копчике, которая может иррадиировать в крестец, ягодицы и половые органы. Эти боли могут беспокоить человека в течение всей жизни, временно пропадая и возвращаясь. Заболевание часто является хроническим.
Копчик — самый нижний конечный фрагмент позвоночника. Он представляет собой слияние 4-5 позвонков, прикреплённых к крестцовому отделу посредством хрящевого диска. Особенностью это соединения является отсутствие между позвонками желеобразной структуры — пульпозного ядра. Поэтому в норме движение в суставе отсутствует, а основная причина проявлений болей при данном заболевании — повреждение, ущемление нервов, расположенных в копчиковой и крестцовой зоне.
Характер причин данной патологии до сих пор неточен [1] . Пусковыми механизмами кокцигодинии могут быть:
- опухолевый процесс в крестцово-копчиковой области: метастазы опухоли , первичный рак, доброкачественные опухоли по типу хондромы, пресакральная киста;
- роды, осложнённые крупным плодом;
- ортопедические дефекты малого таза: врождённые патологии развития спинного мозга (незарастание дужки позвонка, дисплазия тазовых костей), а также приобретённые, т. е. посттравматические;
- ишемизация (уменьшение кровоснабжения) копчикового, пресакрального нервного сплетения;
- артрит, остеохондроз , возникновение кальцификатов (отложений солей кальция) в крестцово-копчиковом сочленении [5] ;
- воспалительные процессы в пространстве малого таза: проктиты, уретриты , простатиты , сальпингоофориты (воспаление яичников и маточных труб );
- хирургическое вмешательство на органах малого таза и промежности [2] .
Выделяют также идиопатическую кокцигодинию, т.е. не связанную с другими патологическими состояниями. Важную роль в её возникновении играет эмоциональное напряжение и стрессы.
Кокцигодиния чаще встречается у женщин, что можно объяснить гендерными особенностями строения (широкий таз и большая его ротация), а также детородными функциями (осложнённые роды). Она часто сочетается с заболеваниями органов малого таза, такими как простатит, эндометриоз , цистит и др. Данные пациенты длительное время наблюдаются у уролога, гинеколога, проктолога и хирурга.
Часто боли возникают у людей, вынужденных длительное время находиться в положении сидя: бухгалтеров, программистов, офисных работников. Это связано с дегенеративными изменениями и статической деформацией копчика.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы кокцигодинии
Проявляется кокцигодиния болевым синдромом тупого, ноющего, распирающего, тянущего, монотонного характера в области копчика с иррадиацией в ягодицы, промежность, половые органы и крестец. Сила боли может меняться в зависимости от положения тела больного: усиливается при положении сидя (особенно на жёсткой поверхности), уменьшается при ходьбе, проявляется порой в положении лёжа, в ночное время, при чихании, кашле, физических нагрузках, занятиях спортом или сексе. Часто проявляется при дефекации в связи с растяжением ампулы прямой кишки газами и каловыми массами. Иногда пациент испытывает временное облегчение после опорожнения кишечника [3] .
Больной становится осторожным в движениях, в положении сидя чаще перемещает вес тела на одну ягодицу, передвигается плавно. Такие изменения при нагрузке на мышцы и суставы влекут за собой сколиотические изменения позвоночника, деформацию суставов, перенапряжение мышц.
Из-за постоянного болевого синдрома меняется и настроение человека, появляется страх, депрессия , раздражительность, бессонница , утомляемость, снижение трудоспособности. Нередко проявление болей сопровождается вегетативными реакциями: повышением потоотделения, периферическим приходящим ангиоспазмом (спазмом сосудов), диареей, рвотой.

Заболевание носит хронический характер, обострения провоцируются стрессовыми ситуациями, общим переохлаждением, чрезмерной или непривычной физической нагрузкой. Существует сезонность заболевания.
Патогенез кокцигодинии
Слово "копчик" происходит от древнегреческого слова "κόκκυξ" — "кукушка", что говорит о его клювовидной форме. Ранее в области копчика был хвост, с помощью которого человек мог цепляться за ветви. Также хвост служил органом равновесия, с его помощью распределялась нагрузка на кости и мышцы таза. Человеческие эмбрионы до сих пор на определённом этапе развития имеют хвост, который потом перестаёт выступать над поверхностью тела.
Основные роли копчика:
- Крепление мышц и связок, которые принимают участие в работе органов малого таза: мочевого пузыря, влагалища, прямой кишки, матки, предстательной железы. К ним относятся прямокишечно-копчиковая, крестцово-седалищная связки, несколько крестцово-копчиковых связок, копчиковая мышца, мышца, поднимающая анус, волокна ягодичной мышцы, элементы тазового апоневроза. Опосредовано копчик связан с твёрдой мозговой оболочкой, а непарный вегетативный ганглий расположен на уровне крестцово-копчикового соединения.
- Крепление ягодичных мышц, которые участвуют в разгибательно-сгибательном движении, подвижность тазобедренных суставов.
- Участие в родовом процессе женщины: расхождении тазового дна и формировании родового пути.
- Опора для позвоночного столба.
Особенностью крестца и копчика является губчатое строение их костной ткани. Она состоит из разнонаправленных костных пластинок с обильным кровоснабжением. Это строение обеспечивает лёгкость конструкции, поддерживающей все органы малого таза.
Боли в копчике возникают при спастических и тонических изменениях в мышцах малого таза. Происходит это из-за патологии крестцово-копчикового сплетения, изменений в области суставов, мышц и костей. Часто это связано с прежним травмированием, которое ведёт к развитию фиброзных процессов (образованию рубцов) и миозиту леваторов — мышц, поднимающих задний проход [4] . Данные изменения провоцируют причины, указанные выше:
- крупный плод во время родов травмирует крестцово-копчиковый сустав;
- ортопедические дефекты малого таза приводят к изменению осевой нагрузки скелета;
- нарушение кровоснабжения копчикового, пресакрального нервного сплетения ведёт к спастическим и тоническим изменениям мышц малого таза;
- появление остеохондроза и кальцификатов в крестцово-копчиковом соединении ведёт к нарушению мобильности [5] ;
- воспаление в области малого таза ведёт к нервальным раздражениям и тоническим реакциям в мышцах малого таза. Появляется гипертонус мышц, триггерные точки;
- операция, связанная с органами малого таза или промежности, может привести к фиброзу и, как следствие, кокцигодинии.
Существует процент пациентов, у которых появление анокопчикового болевого синдрома не связано ни с одним из перечисленных патогенетических процессов. В связи с этим вопрос проявления кокцигодинии до сих пор актуален, а этиопатогенитические факторы изучены не полностью.
Классификация и стадии развития кокцигодинии
Единой классификации кокцигодинии на сегодняшний день не существует. Мы рассмотрим самые распространённые из них.
Аминев А. М. в 1969 году составил классификацию кокцигодинии, основанную на причинах её возникновения [11] . Он выделил четыре группы заболевания:
- идиопатическая кокцигодиния — нет чёткой связи с патологическими процессами в тканях в области крестца и копчика;
- посттравматическая кокцигодиния — падения на копчик, переломы, смещение;
- вторичная кокцигодиния — связана я воспалительными процессами в органах малого таза;
- спинальная кокцигодиния — возникает при поражениях в спинном мозге и его оболочках.
Через шесть лет Перов Ю. А. предложил классификацию, которая стала пользоваться большей популярностью, особенно среди врачей общей практики [4] . Он также разделял болезнь по этиопатогенетическим признакам:
- травматическая кокцигодиния — возникает при падении на копчик, переломах, смещениях;
- воспалительно-токсическая кокцигодиния — является следствием воспаления органов малого таза;
- нейродистрофическая кокцигодиния — проявляется при поражениях в спинном мозге и его оболочках;
- идиопатическая кокцигодиния — нет чёткой связи симптомов болезни с патологическими процессами в тканях крестцово-копчиковой области.
Антадзе А. А. в 1986 году структурировал данное заболевание по-иному, предложив объединить некоторые группы причин:
- нейродистрофическая кокцигодиния — является последствием травм, остеохондроза, врождённых пороков развития;
- воспалительно-токсическая кокцигодиния — разнообразные патологические процессы, протекающие в органах малого таза;
- сосудистая кокцигодиния — возникает при ишемизации, атеросклерозе , сахарном диабете;
- идиопатическая кокцигодиния — нет чёткой связи с патологическими процессами в тканях крестцово-копчиковой области [4] .
Существенных отличий в предложенных классификациях нет. В настоящее время доктор на своё усмотрение определяет, какой из них пользоваться.
Осложнения кокцигодинии
Частота осложнений при кокцигодинии составляет не более 5 % [4] . Длительный ноющий болевой симптом заставляет пациентов обращаться за медицинской помощью, не доводя ситуацию до пика. Однако на фоне доминанты боли могут возникать функциональные расстройства органов малого таза и порой даже брюшной полости, такие как поллакиурия (учащённое мочеиспускание ) , запоры, диарея, рвота.
В связи с неравномерным распределением веса при опоре в положении сидя возникает асимметрия, ведущая к сколиотическим изменениям позвоночника (сколиозу), идёт нагрузка на суставы малого таза и нижних конечностей.
На фоне длительного болевого синдрома возникает депрессия и страх "неизлечимого заболевания". Периодически возникающие фобические состояния порой требуют специализированной психотерапии.
В литературе зафиксированы случаи образования хронических язв на ногах на фоне ангионевроза (нарушение иннервации сосудистой стенки) нижних конечностей, причём боли, начинаясь в крестцово-копчиковой области, распространялись на стопы.
У пациента меняется характер передвижения в пространстве, меняется походка. Человек передвигается в полусогнутом положении мелкими шагами, будто между ног он несёт какой-то предмет. Описаны случаи настолько выраженной острой и длительной боли, что пациент не мог передвигаться, приседать, сгибать нижние конечности [10] .
Диагностика кокцигодинии
Для диагностики кокцигодинии крайне важно собрать анамнез, уточнить характер болей. Часто выявляются давние забытые травмы, падение на копчик, трудные роды крупным плодом, хирургические вмешательства в малом тазу (например, удаление кисты яичника, устранение опущения влагалища и множество других). Эти данные позволяют предположить патогенез процесса и в дальнейшем выбрать точки воздействия на симптом боли [6] .
В обязательный перечень исследования входит ректальный пальцевой осмотр. При кокцигодинии проявляется болезненность при исследовании в области копчика, определяется тугой тяж (шнуровидное уплотнение) крестцово-остистой связки. Данное исследование позволяет оценивать состояние мышц малого таза, присутствие в них гипертонуса (перенапряжения).
Также всем назначается ректороманоскопия — исследование слизистой оболочки прямой кишки и иногда части сигмовидной кишки с помощью ректороманоскопа. Его проведение необходимо для исключения патологии прямой кишки, а также определения наличия опухолей. Ректороманоскопия должна выполняться на пустой желудок. Перед исследованием кишечник нужно очистить с помощью клизм.
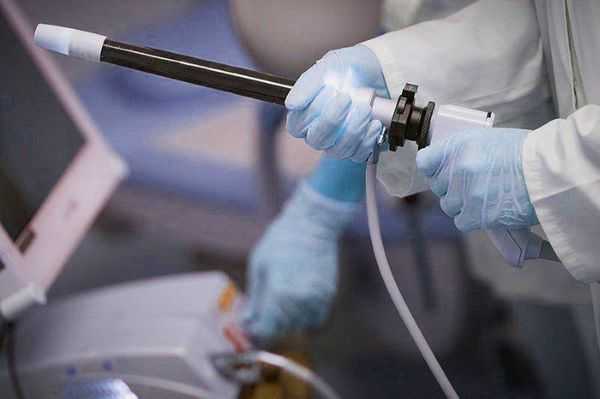
Кроме того, пациентам назначается рентгенография крестцово-копчикового отдела позвоночника в двух проекциях. Часто с помощью данного метода визуализации можно определить посттравматический подвывих копчика, дегенеративные изменения в крестцово-копчиковом диске, склероз или спондилёз [7] . Для более точной диагностики выполняется КТ или МРТ малого таза, которые позволяют выявить отёк тканей у копчика.
В неясных случаях возможно дополнительно привлечение других методов диагностики. К ним можно отнести:
- ирригографию — рентгенологическое исследование кишечника с введением в него контрастного вещества;
- дефекографию — оценка процесса дефекации путём введения в кишечник контрастного вещества под рентген-контролем;
- манометрию — измерение давления в исследуемых органах пищеварительного тракта.
Диагноз кокцигодинии порой требует исключения заболеваний органов малого таза, поэтому пациент консультируется с урологом, гинекологом на наличие хирургических вмешательств, миомы тела матки, а также с ревматологом на наличие коксартрозов (воспаления тазобедренных суставов ) , синовитов малого таза (множественного воспаления суставов ) . Также в обязательном порядке проводится ультразвуковое исследование.
Лечение кокцигодинии
Данное заболевание крайне плохо поддаётся лечению. Результат терапии часто зависит от причины проявления болей. Хороший эффект даёт именно комплексная терапия.
К формам лечения можно отнести:
- медикаментозную терапию;
- мануальную терапию;
- физиотерапию;
- оперативное лечение [9] .
Медикаментозная терапия
Основная группа препаратов данного вида лечения — это нестероидные противовоспалительные средства (НПВС). Они не только борются с воспалением, но и позволяют устранить боль. Их желательно вводить ректально, т. е. использовать в виде свечей или микроклизм.
Не последнее место в лечении кокцигодинии занимают препараты группы миорелаксантов. Они позволяют снизить тонус мышц. Применяют антидепрессанты, так как они пролонгируют и усиливают действие обезболивающих средств. Также их принимают в связи с тем, что на фоне постоянной боли возникают фобии и депрессивный синдром.
Мануальная терапия
Определённой эффективностью обладает массаж спазмированных мышечных структур, в том числе и через прямую кишку, определение триггерных точек. Мануальные врачебные манипуляции направлены на снятие спастических явлений. Хороший результат даёт акупунктура (иглорефлексотерапия). Её лечебный эффект связан с непосредственным влиянием на иннервацию и кровоснабжение мышц путём воздействия на тонус сосудов [8] .

Физиотерапия
В комплексной терапии кокцигодинии также широко используются физиотерапевтические методики [8] . К ним относятся:
- электрофорез с новокаином — введение в организм лекарственного средства путём воздействия на кожу слабого электрического тока;
- ректальная дарсонвализация — воздействие высокочастотного тока на триггерные зоны;
- лазеротерапия.
При системном подходе они ускоряют процесс расслабления тонической мускулатуры мышц тазового дна.
Хирургическое лечение
Операция при кокцигодинии проводится только в случае перелома или вывиха копчика, а также при неэффективности консервативной терапии. Видов оперативного лечения существует несколько. Самые распространённые — кокцигэктомия (удаление копчика) и ламинэктомия (удаление части копчика). В последнее время операции проводятся путём локального радиочастотного воздействия (радиочастотной абляции).
Лечение кокцигодинии, особенно хронической, протекающей длительное время, требует большого терпения от больного и от врача. Многое зависит от доверия пациента: ему необходимо объяснять, что процесс является доброкачественным, призвать к спокойствию и терпению.
Прогноз. Профилактика
Проблема кокцигодинии на современном уровне решена не полностью. Часто результаты лечения многофакторны и зависят от причины возникновения заболевания.
Так как болезнь является хронической, сезонной, провоцируется физическим воздействием или стрессовой ситуацией, пациентам требуется наблюдаться у проктолога, невролога и время от времени проходить курс назначенной терапии [10] .
Порой длительный болевой синдром и стойкие спастические, а затем и дегенеративные изменения в структурах малого таза меняют осевую нагрузку, влияют на органы не только малого таза, но и брюшной полости. Лечение, не приносящее эффекта продолжительный период, может привести к изменениям в личности: возникают фобии , проявляется депрессия, страдает вегетативная нервная система, что сказывается на работе всего организма.
В профилактике заболевания большую роль играет образ жизни. Необходимо донести до больного о необходимости соблюдения правильного расположения при положении сидя, а также перерывов в работе. Большую роль играет лечебная физкультура, которая правильно задействует мышцы скелета.
Своевременное обращение к доктору при падениях, травмах в области малого таза ведёт к быстрому купированию процессов локального воспаления, и, как следствие, уменьшает возможность образования рубцов и спастических изменений в малом тазу.
Правильное ведение родов и беременности, умение вовремя распознать клинически узкий таз минимизирует возможность травматизации тканей копчика.
Профилактические беседы о правильной осевой нагрузке на позвоночник, проводимые в школе и на больших предприятиях, могут помочь людям сформировать правильные привычки, а значит снизить вероятность развития дегенеративных процессов в малом тазу и предотвратить возникновение кокцигодинии.
КОПЧИК
Копчик [os coccygis (PNA, JNA, BNA)] — непарная кость, нижняя часть позвоночного столба человека.
Анатомия
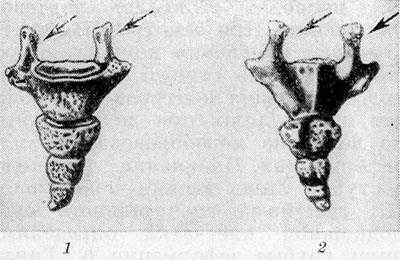
Копчик имеет вид плоского, искривленного дугообразно кзади и неровного по бокам клина (рис.). Длина Копчика в два раза больше его ширины. Копчик состоит из копчиковых позвонков (vertebrae coccygeae), представляющих собой остатки тел хвостовых позвонков. Копчиковые позвонки развиваются из 6 первичных и 11 добавочных ядер окостенения. У человека в 61% Копчика содержит 4 позвонка, 30% — 3 позвонка, 9% — 5 позвонков. Синостозирование копчиковых позвонков начинается в возрасте 12—14 лет и идет снизу вверх. Дистальные позвонки обычно сращены между собой после 40 лет. В первом копчиковом позвонке различают тело позвонка (corpus vertebrae), недоразвитые поперечные отростки (processus transversi) и суставные отростки, которые называют копчиковыми рогами (cornua Coccygea). В остальных копчиковых позвонках поперечные и суставные отростки почти полностью редуцированы. Верхняя поверхность первого копчикового позвонка соединяется с телом V крестцового позвонка посредством полуподвижного соединения — junctura sacrococcygea. Между телами V крестцового и I копчикового позвонков располагается межпозвоночный диск (discus intervertebralis). Крестцовые рога (cornua sacralia) и копчиковые рога образуют парный синдесмоз. С крестцом К. соединяют парные связки: поверхностная и глубокая дорсальные крестцово-копчиковые (ligg. sacrococcygea dorsalia superficiale et profundum), вентральная крестцово-копчиковая (lig. sacrococcygeum ventrale) и латеральная крестцово-копчиковая (lig. sacrococcygeum lat.). K боковым поверхностям K. прикрепляется парная копчиковая мышца (m. coccygeus), к-рая начинается от седалищной ости (spina ischiadica) седалищной кости. К верхушке К. прикрепляется наружный сфинктер заднего прохода (m. sphincter ani ext.), одна из основных мышц, регулирующих произвольное замыкание анального канала. К. и прилежащие к нему образования снабжаются кровью из ветвей непарной срединной крестцовой артерии (а. sacralis mediana), к-рая начинается от брюшной аорты у места ее деления, проходит по средней линии вдоль передней поверхности крестца и копчика. Отток крови от К. проходит по срединной копчиковой вене (v. sacralis mediana). Лимфа отводится по лимф, сосудам, которые впадают в крестцовые лимф, узлы (nodi lymphatici sacrales). К. иннервируют ветви копчикового нервного сплетения (plexus coccygeus).
Методы исследования
Клиническое обследование больных, страдающих различными заболеваниями Копчика, проводят в коленно-локтевом положении. При осмотре области Копчика отмечают изменения кожных покровов — наличие свищей, кровоподтеков. Изменения контуров этой области видны лишь при значительных по величине новообразованиях или деформациях. Пальпации через кожу доступна лишь задняя поверхность К., где из-за значительного слоя подкожной клетчатки определимы лишь грубые деформации К. Гораздо более информативно пальцевое ректальное исследование К. Пальпации доступна вся передняя поверхность К. Определяют наличие деформаций, степень подвижности К., болезненность при надавливании на него. В диагностике патологии К. большую роль играет рентгенологическое исследование. Для этого после подготовки кишечника производят два снимка: задний (центральный луч направлен на 2—3 см выше симфиза с небольшим наклоном трубки в краниальном направлении) и боковой (центральный луч направлен на верхнезадний отдел ягодичной области перпендикулярно к плоскости стола; ноги пациента согнуты в коленных и тазобедренных суставах).
Для дифференциальной диагностики и уточнения характера и распространенности изменений по специальным показаниям применяют рентгенографию с прямым увеличением изображения, ангиографию (см.), фистулографию (см.), контрастные методы рентгенол, исследования прямой кишки и мочевого пузыря.
На рентгенограммах Копчика различают тело, рога, поперечные отростки I позвонка и тела убывающих по величине остальных трех-четырех позвонков. Между позвонками у детей видны узкие промежутки (синхондрозы). Вместе с крестцом К. на боковом снимке образует одну дугу. Нередко на снимке обнаруживают различные варианты строения К.: слияние I копчикового позвонка с крестцом, отсутствие или недоразвитие К., увеличение числа копчиковых позвонков и др.
Патология
Врожденное отсутствие Копчика наблюдается исключительно редко. Как правило, аномалии развития К. сочетаются с аномалиями развития крестца (см. Крестцовая область). Спинномозговая грыжа представляет собой выпячивание оболочек спинного мозга через дефекты крестца и К. (см. Спинной мозг). В области К. встречаются своеобразные врожденные образования — хвостовые придатки, в состав которых могут входить копчиковые позвонки.
К врожденным заболеваниям области Копчика относится эпителиальный копчиковый ход (см.) — углубление в коже, к-рое оканчивается полостью, содержащей волосы. При заращении выхода из полости образуется так наз. эпителиальная киста. Заболевание бессимптомное, при инфицировании хода или кисты появляются симптомы местного нагноения, что требует оперативного лечения.
Повреждения Копчика — ушибы, разрывы связок, вывихи, переломы. Огнестрельные ранения К. наблюдаются в 1 % случаев огнестрельных повреждений таза. Характер травмы зависит от положения таза в момент падения. Вывих К. возможен во время родов. Клин, проявления травм К.: болевые ощущения в крестцово-копчиковой области, особенно при сидении; болезненность при пальпации К.; деформация К. при ректальном пальцевом исследовании. Переломы К. и разрывы у детей синхондрозов между копчиковыми позвонками или крестцово-копчикового соединения нередко сопровождаются смещением дистального фрагмента кпереди, что видно особенно хорошо на боковой рентгенограмме. Лечение: постельный режим (больные должны лежать на щите или резиновом надувном круге 7—10 дней); тепловые процедуры; репозиция отломков копчиковых позвонков при переломах безрезультатна; для уменьшения болей применяют пресакральные блокады, свечи с анестезином. Частым последствием травмы К. является посттравматическая кокцигодиния (см.).
Воспалительные заболевания К. (туберкулез, остеомиелит и др.) наблюдаются крайне редко, сопровождаются деструкцией кости и изменениями в мягких тканях — натечный абсцесс, свищи. В лечении их используют консервативные методы и оперативное вмешательство.
Новообразования Копчика встречаются также редко. Наиболее типичны — липомы, лимфангиомы, тератомы. Опухоли К., распространяющиеся кпереди, вызывают сдавление прямой кишки. На рентгенограмме обнаруживают разрушенные кости при злокачественных опухолях, при тератомах определяют плотные включения в опухоли, иногда имеющие костную структуру. Лечение опухолей хирургическое.
Прогноз при опухолях Копчика у детей, особенно новорожденных, нередко неблагоприятный.
Библиография: Оганесян С. 3. Эпителиальные ходы и кисты копчиковой области, Ереван, 1970, библиогр.; Тагер И. Л. и Дьяченко В. А. Рентгенодиагностика заболеваний позвоночника, М., 1971; Ткачев А. Д. Отводящие лимфатические сосуды крестца и копчика человека, в кн.: Вопр. теор. и клин, мед., под ред. М. Л. Берова и др., в. 3, с. 72, Нальчик, 1973; Тонков В. Н. Учебник нормальной анатомии человека, с. 45, Л., 1962; Трапезников H. Н. и Григорова Т. М. Первичные опухоли костей таза, М., 1978, библиогр.; Хасанов Т. А. Повреждения копчика и травматическая кокцигодиния, Ташкент, 1970, библиогр.; Galiuzас М. e. a. Agenesics sacro-coccygiennes, Ann. Chir, infant., t. 9, p. 235, 1968; Mасpherson R. I. a. Young G. Sacrococcygeal tumors, J. Canad. Ass. Radiol., v. 21, p. 132, 1970; Richards A. T., Striсke L. a. Spitz L. Sacrococcygeal chordomas in children, J. pediat. Surg., v. 8, p. 911, 1973, bibliogr.
Читайте также:
- Гемофильтрация при сосудистой недостаточности. Клинический пример гемодиализа при сосудистой недостаточности
- Ревматическая лихорадка у детей: диагностика, лечение
- Установка усиливающих экранов. Уход за касетами и причины засвечивания снимков
- Дисплазия шейки матки
- Рекомендации по анализу рентгенограммы пищевода в косой ЗП проекции
