Колоноскопия при дивертикулярной болезни. Подготовка, эндоскопическая картина
Добавил пользователь Евгений Кузнецов Обновлено: 28.01.2026
Бациллярная дизентерия — инфекционный колит, вызываемый шигеллами. Последние являются неспорообразующими и лишёнными подвижности бактериями.
Прежде шигеллёз представлял собой остро протекающую преходящую кишечную инфекцию, которая могла закончиться самоизлечением и сопровождалась диареей, кровянистыми испражнениями, спастическими болями в животе, лихорадкой, тошнотой и рвотой [53].
В последнее время у многих больных шигеллёзом отсутствует классическая картина заболевания. Диарея может не сопровождаться примесями слизи и крови к калу, а лихорадка может отсутствовать. Тяжёлый дизентерийный колит встречается всё реже. У большинства больных дизентерия протекает в виде быстротечного колита с поверхностным воспалением слизистой оболочки. Язвообразование встречается лишь в 10-20% случаев.
При дизентерии признаки поражения обнаруживаются в основном в толстой кишке, особенно в её дистальных отделах. Как и в случае язвенного колита, всегда поражается прямая кишка. Иногда в процесс может вовлекаться терминальный отдел подвздошной кишки. Макроскопические изменения варьируют от умеренного катарального воспаления до очагового или обширного некроза слизистой оболочки.
Рентгенологические находки при дизентерии зависят от тяжести заболевания. Почти во всех случаях умеренно выраженного колита рентгенологические изменения едва различимы. Однако в случае обширного поражения («запончатый» или «зубовидный» контур кишки) имеются изъязвления, напоминающие собой язвенный колит.
При колоноскопии определяются отёк, гиперемия и кровоточивость слизистой оболочки (Рис. 6-1). При прогрессировании заболевания в результате слущивания некротических тканей возникают язвы. Края язв зазубрены, но не подрыты, дно покрыто налётом. Язвы всегда, как и при язвенном колите, локализуются на фоне гиперемированной слизистой оболочки.
При незначительной и умеренной степени выраженности поражения воспалительные изменения проходят бесследно. При тяжёлом течении заболевания последующее рубцевание может приводить к формированию стенозов.
В случае эпидемии диагностика не вызывает затруднений. Спорадические случаи заболевания могут стать источником диагностических ошибок.
Дизентерия и язвенный колит имеют схожие морфологические проявления. Ещё совсем недавно авторитетные исследователи отождествляли язвенный колит с «хронической бациллярной дизентерией».
Рис. 6-1. Дизентерия. Острый колит, сопровождающийся диффузным отеком, гиперемией и поверхностными эрозиями.
Рис. 6-3. Сальмонеллез. Острое воспаление, проявляющееся отеком и гиперемией.
Данные биопсии при шигеллёзе могут разительно напоминать таковые при минимальной степени активности язвенного колита [57]. Колоноскопия и биопсия не оказывают помощи при проведении дифференциальной диагностики между шигеллёзом и язвенным колитом (Рис. 6-1). Дифференциальная диагностика осуществляется на основании бактериологической идентификации возбудителя в культуре и серии специфических серологических проб. Подозрение на шигеллёз правомочно при быстром ответе на антибактериальную терапию, а также коротком преходящем течении заболевания с последующим самоизлечением [23].
Нетифозный сальмонеллёз (Salmonella Gastroenteritis)
Сальмонеллёз проявляется, как правило, в виде пищевого отравления. Он имеет острое начало и длится от 2 до 5 дней. Инкубационный период составляет от 8 до 48 часов с момента попадания зараженной пищи в организм [23]. У некоторых больных лихорадка и диарея длятся до недель. Salmonella typhimurium, S.enteritidis, S.infantis — самые частые возбудители сальмонеллёзного гастроэнтерита. Заболеваемость сальмонеллёзом возрастает при нарушении технологии производства и транспортировки пищевых продуктов.
К наиболее существенным симптомам относятся диарея, боли в животе, кровянистый стул, тошнота и рвота, лихорадка. Решающим диагностическим тестом, как и в случае шигеллёза, является идентификация культуры бактерий.
В ранней стадии поражение кишечника характеризуется гиперплазией лимфоидной ткани и гиперемией слизистой оболочки. Позднее некроз воспалённой лимфоидной ткани приводит к образованию множественных язв, ориентированных вдоль продольной оси кишки. Максимальная выраженность заболевания с тенденцией к слиянию язв наблюдается в илеоцекальной зоне, где в изобилии имеется лимфоидная ткань [55]. Однако при тяжёлой форме поражения наблюдается диффузное вовлечение в воспалительный процесс как толстой, так и тонкой кишки. С помощью колоноскопии обнаруживается диффузное или сегментарное поражение. Типичная эндоскопическая находка — диффузная гиперемия слизистой с изъязвлением или без такового (Рис. 6-4).
Колоноскопия при дивертикулёзе кишечника
Одним из распространённых заболеваний кишечника является дивертикулёз. Особенностью этой болезни является то, что она протекает практически без симптомов. Чтобы поставить диагноз, врачу нужно провести ряд обследований. Иногда используется колоноскопия.
Особенностью данного заболевания является частое бессимптомное течение. Для диагностики используется ряд лабораторных тестов, эндоскопическое обследование - колоноскопия.
Характеристики и признаки заболевания
Дивертикулез кишечника часто встречающееся заболевание. В большинстве случаев он диагностируется у пожилых людей, реже - у детей и лиц молодого возраста. Так же существует врожденная форма дивертикулеза.
У больных в кишечнике образуются дивертикулы. Они представляют из себя небольшие выпячивания, появляющиеся на слизистой. Обострение дивертикулярной болезни сопровождается воспалительным процессом, может осложняться кровотечением, в тяжелых случаях - перфорацией дивертикула.
Как правило, до развития осложнений пациенты не замечают у себя признаков болезни. Редко могут возникать боли в животе, чувство тошноты, метеоризм, вздутие, проблемы с аппетитом. При развитии осложнений замечается кровь в кале, боли усиливаются, становятся постоянными.
Использование колоноскопии для диагностики
Для постановки диагноза врач может назначить разные методы обследования.
• общие анализы крови, мочи;
• клинический и биохимический анализы крови, С-реактивный белок,
• анализ кала на копрограмму со скрытой кровью,
Одним из точных методов исследования является колоноскопия. Многих пациентов волнует вопрос, можно ли делать её при дивертикулёзе, нет ли противопоказаний. Противопоказаниями к обследованию являются подозрение на дивертикулит, тяжелое течение дивертикулярной болезни, выраженный болевой синдром. В таком случае необходимо дождаться купирования симптомов, окончания обострения заболевания.
Обследование проводится эндоскопом, который вводится в кишечник больного. Для проведения диагностики требуется подготовка (очищение кишечника, соблюдение диеты). Метод позволяет подтвердить или опровергнуть диагноз, увидеть отёки, гной, другие показатели. Обследование нельзя проводить при наличии подозрения на дивертикулит, острых болях.В таком случае нужно дождаться окончания обострения, чтобы не спровоцировать перфорацию дивертикула или развитие перитонита, а до этого - использовать другие способы диагностики.
Статьи: Колоноскопия в анатомически трудном кишечнике: опыт Douglas K. Rex
Douglas K. Rex в своей статье проанализировал 20-летний опыт 758 колоноскопий, не выполненных предыдущим оператором по причине анатомической атипии толстой кишки.
Он описывает интубацию слепой кишки у> 98% из 758 отобранных пациентов. Основное преимущество изложенного подхода заключается в том, что он использует только стандартные эндоскопы, обычно доступные практически во всех эндоскопических отделениях, и, в частности, не использует баллонные энтероскопы. Его опыт показывает, что колоноскопы стандартной длины легче использовать, чем энтероскопы для терапевтических процедур. Изложенный подход одновременно эффективный и безопасный, без перфораций или травм селезенки.
Полный текст статьи:
Ирригоскопия и колонография при компьютерной томографии после неполной колоноскопии
Хотя иригоскопия и колонография при компьютерной томографии после неполной колоноскопии соответствует стандарту обследования всей толстой кишки, они оба имеют низкую чувствительность по сравнению с колоноскопией. Кроме того, те же анатомические особенности, которые делали колоноскопию неполной, часто мешают технически провести полноценную иригоскопию или КТ колонографию. Он считает, что после первой неудачной колоноскопии лучше всего предпринять вторую попытку с использованием модифицированного технического подхода, описанного ниже.
Классификация анатомии кишечника
Douglas K. Rex предлагает 3 анатомические особенности толстого кишечника:
1) удлиненный кишечник (также обычно дилятированный);
2) изогнутая, суженная сигмовидная кишка
3) грыжи брюшной стенки
Каждая особенность имеет свое решение.
Колноскопия при удлиненном кишечнике
Вероятность успешного прохождения кишечника напрямую зависит от качественной подготовки. Если подготовка кишечника ранее была плохой, используется 2 и более дней приема полиэтиленгликоля. Douglas K. Rex описывает одного пациента, который принимает прозрачные жидкости в течение 5 дней и 5 литров раствора полиэтиленгликоля для достижения чистой кишки. Конечно, это исключение, но оно указывает на то, что удлиненная толстая кишка может содержать необычайное количество кала.
У пациентов с долихоколоном толстая кишка также часто расширена. Тогда создается ситуация, когда у эндоскописта «закончилась» длина колоноскопа а кишечник еще не закончился. Петли эндоскопа образуются неоднократно и не могут быть преодолены путем изменения положения и давления в брюшной полости. Когда это происходит в первой попытке колоноскопии, необходимо изъять колоноскоп, аспирировать газ и начните заново, используя метод, описанный ниже. В случае осмотра пациента, который потерпел неудачу изза долихоколона, необходимо сразу начинать с метода, описанного ниже. Если метод успешен, обязательно необходимо описать его в заключении, чтобы он был использован с самого начала при следующей колоноскопии.
Стандартный взрослый колоноскоп - лучший инструмент при долихоколоне. Новички иногда выбирают педиатрические колоноскопы для всех сложных колоноскопий, но они уступают взрослым колоноскопам в удлиненной толстой кишке, потому что педиатрические инструменты более гибкие и образуют больше петель.
Наиболее важным техническим шагом в удлиненной кишке является заполнение кишки водой, а не газом. Нужно перекрыть газ и заполнять кишечник только водой. Нет правила, сколько воды нужно использовать, и нет предела объема воды. По крайней мере, должно быть достаточное количество воды, чтобы увидеть просвет. Если подготовка является неадекватной, выполните обмен воды по мере необходимости, чтобы увидеть направление просвета. При обнаружении газовых карманов они удаляются с помощью аспирации. Заполнение водой делает толстую кишку короткой, что крайне важно для удлиненной кишки.
Примечание переводчика: автор статьи не указывает на температуру воды, однако в некоторых публикациях указывается, что температуры воды должна быть 37оС для сохранения ее физиологических свойств и уменьшения перистальтики.
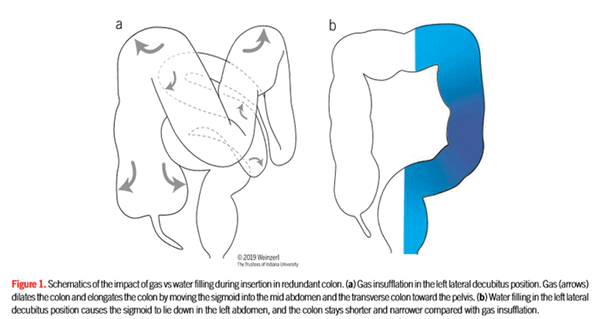
В положении пациента на левом боку, газ (стрелками) расширяет ободочную кишку и удлиняет ее, перемещая сигмовидную кишку в середину живота и поперечную ободочную кишку к тазу (а). Вода, заполняющая левые отделы (b), заставляет сигмовидную кишку ложиться в левый фланк, а ободочная кишка становится короче, по сравнению с газовой инсуффляцией.
При долихоколоне большая часть процедуры зависит от хорошей базовой техники и хорошей помощи команды. Удаляйте петли как можно раньше. Применяйте ручное пособие заранее, для предотвращения образование петли. Для пациентов, с ожирением, может потребоваться четыре руки на животе, а иногда и больше. Начинайте со стандартного положения: A) для противодействия образования петли в сигмовидной петле - прижатие ладонью справа и ниже пупка по направлению в сторону левой подвздошной кости. В) для облегчения прохождения селезеночного изгиба - прижатие ладонью левого фланка по направлению к правому фланку C) для облегчения прохождения поперечной кишки - прижатие ладонью или двумя снизу от пупка по направлению к реберным дугам. D) для перехода от восходящей к слепой кишке - прижатие ладонью правого фланка по направлению к левому фланку.
Колоноскопия при изогнутой или суженной сигмовидной кишке
Наиболее распространенной причиной этой анатомической особенности является тяжелая дивертикулярная болезнь. Аппаратом выбора должен стать детский колоноскоп. Если нет такой возможности, выбирается более тонкий аппарат, например ультратонкий колоноскоп (диаметр 11,7 мм) или энтероскоп. Douglas K. Rex использет Olympus SIF-180 (диаметр 9,2 мм и длина 190 см). Эти аппараты также имеют меньший радиус изгибаемой части. Гастроскопы часто эффективны при прохождении острых углов сигмовидной кишки, но короткая длина может привести к неспособности достичь слепой кишки.
Как и в случае с удлиненной толстой кишкой, начинайте обследование с наполнением водой. Это обеспечивает выпрямление острых углов сигмовидной кишки и устраняет риск баротравмы. Баротравма, хотя и встречается редко, встречается только у пациентов с суженными сигмовидными кишками. Лишь в редких случаях я Douglas K. Rex переходит на инсуффляцию углекислым газом, чтобы пройти через сложные углы сигмовидной кишки (примечание переводчика - исходя из этого суждения, получается что уважаемый Douglas K. Rex работает на воздухе, как и большинство эндоскопистов нашей страны).
(Примечание переводчика - внимание. Следующий раздел может вызвать когнитивный диссонанс у многих эндоскопистов)
Чтобы пройти сложные углы, удерживайте прямое давление в угле и одновременно используйте большой и малый винт. Douglas K. Rex предпочитает использовать «рукоятка скопа в левой руке», которая позволяет одновременно продвигать аппарат левой рукой.
«Рукоятка скопа в левой руке» применяется для максимального контроля конца скопа при острых углах сигмовидной кишки. Вводимая часть расположена между 4-м и 5-м пальцами левой руки. При достаточной силе кисти ротация может выполняться левой рукой. Продвижение и извлечение на короткие расстояния достигаются путем движения вперед и назад левого предплечья. Правая рука свободна для управления малым винтом, в то время как левая рука управляет большим винтом. Для достижения наилучших результатов левая рука должна находиться на расстоянии 10-15 см от анального отверстия, чтобы можно было выполнить движение вперед левым предплечьем.
Для удержания наконечника колоноскопа в повороте обычно применяется прямое давление. «Рукоятка скопа в левой руке» оптимизирует возможность одновременного отклонения наконечника вверх-вниз и вправо-влево, освобождая обе руки для манипулирования большим и малым винтами. Вопреки тому, что продвигают некоторые эксперты, Douglas K. Rex считает, что эта форма управления эндоскопом превосходит управление с ротацией в сильно изогнутом просвете. Конечно, может потребоваться некоторая ротация, которую можно выполнять с «рукоятки скопа в левой руке», если сила руки достаточна. Когда вы прошли изгиб в суженной области, выпрямите инструмент. После того, как сложный сегмент сигмовидной кишки пройден, можно начинать инсуффляцию газа, хотя часто и не обязательно.
Колоноскопия при грыжах брюшной стенки
Прохождение левосторонней паховой грыжи легко решается путем погружения грыжи вручную перед процедурой и удержанием руки над грыжей в брюшной стенке, чтобы предотвратить ее образование вновь. Как только наконечник инструмента пройдет сигмовидную кишку, проблема решена.
Более распространенной, но все еще редкой проблемой является поперечная кишка в большой грыже верхнего и среднего отдела брюшной стенки. Опять же, грыжа должна быть уменьшена, если это возможно, переложив пациента на спину и удерживая пациента в этом положении. Заполнение толстой кишки водой, а не газом помогает удерживать толстую кишку в брюшной полости. Если грыжа не полностью уменьшена, то она будет иметь точку кручения или сужение на входе в грыжу и вторую точку на выходе. Хотя первое сужение обычно легко проходимо, при попытке проникновения эндоскопа из грыжи обратно в брюшную полость может ощущаться постоянное сопротивление. Важно не проталкивать фиксированное сопротивление, иначе эта проблема может быть непреодолимой без устранения грыжи.
Неполная колоноскопия из-за анатомических трудностей может быть классифицирована на 1 из 3 типов. Несмотря на то, что баллонные энтероскопы могут быть успешно использованы, стандартные эндоскопы столь же успешны при умелом использовании, широко доступны и обеспечивают более легкое прохождение в проксимальном отделе толстой кишки.
Ключом к успеху является классификация проблемы, выбор правильного инструмента, наполнение толстой кишки водой, использование базовой техники, использование свободного давления в брюшной полости при удлиненной толстой кишке и оптимизация управления наконечником в изогнутой сигмовидной кишке.
Список литературы:
1. Rex DK, Goodwine BW. Method of colonoscopy in 42 consecutive patients presenting after prior incomplete colonoscopy. Am J Gastroenterol 2002;97:1148-51. 2. Rex DK, Chen SC, Overhiser AJ. Colonoscopy technique in consecutive patients referred for prior incomplete colonoscopy. Clin Gastroenterol Hepatol 2007;5:879-83. 3. VemulapalliKC,RexDK.Waterimmersionsimplifiescecalintubationin patients with redundant colons and previous incomplete colonoscopies. Gastrointest Endosc 2012;76:812-7. 4. Bick BL, Vemulapalli KC, Rex DK. Regional center for complex colonoscopy: Yield of neoplasia in patients with prior incomplete colonoscopy. Gastrointest Endosc 2016;83:1239-44. 5. Tan M, Lahiff C, Bassett P, et al. Efficacy of balloon overtube-assisted colonoscopy in patients with incomplete or previous difficult colonoscopies: A meta-analysis. Clin Gastroenterol Hepatol 2017;15: 1628-30. 6. Hermans C, Zee DV, Gilissen L. Double-balloon endoscopy after incompletecolonoscopyanditscomparisonwithcomputedtomography colonography. Clin Endosc 2018;51:66-71. 7. Winawer SJ, Stewart ET, Zauber AG, et al. A comparison of colonoscopy and double-contrast barium enema for surveillance after polypectomy: National Polyp Study Work Group. N Engl J Med 2000; 342:1766-72. 8. IJspeertJE,TuteinNoltheniusCJ,KuipersEJ,etal.CT-colonographyvs. colonoscopy for detection of high-risk sessile serrated polyps. Am J Gastroenterol 2016;111:516-22. 9. MartinezF,KondylisP,ReillyJ.Limitationsofbariumenemaperformedas anadjuncttoincompletecolonoscopy.DisColonRectum2005;48:1951-4. 10. Ness RM, Gottlieb K, Rex DK, et al. Difficult sigmoid colon intubation: Guide wire exchange technique. Gastrointest Endosc 1996;44:99-101.
Колоноскопия кишечника
Что может служить лучшим доводом в пользу того или иного обследования, как ни печальная статистика. В России среди всех раковых заболеваний, приводящих к летальному исходу, рак толстой и прямой кишки является одним из лидеров. И в основном именно из-за того, что люди не спешат проверять свой кишечник - по незнанию, из-за стеснения или страха. Врачи уверяют, что в 95% случаев патологии можно было бы избежать, вовремя заметив признаки зарождающейся опухоли. Сделать это можно на колоноскопии.
Что такое колоноскопия и кому предназначена
Колоноскопия — это способ обследовать толстый кишечник, оценить его состояние, диагностировать воспаление, полипы, рак и начать своевременное лечение. Данное обследование проводится с помощью специального гибкого инструмента - колоноскопа.
Во время колоноскопии кишечника оценивается:
- состояние слизистой оболочки;
- наличие образований (полипы, опухоли), эрозий и язв;
- строение сосудистого рисунка;
- анатомические особенности: дивертикулы, удлинение ободочной кишки, дополнительные петли сигмовидной кишки и прочее.
В ряде случаев колоноскопия является обязательным обследованием. В частности, если есть подозрение на опухоль в кишечнике, если пациент страдает от болезни Крона, неспецифического язвенного колита, кишечной непроходимости. Показана колоноскопия также при кровотечениях из кишечника и, если есть подозрение, что в нем находится инородный предмет.
Кому нужно делать колоноскопию кишечника?
- Всем, кто заботится о своем здоровье, желательно пройти скрининг уже в 30 лет.
- Если в роду были проблемы с кишечником, например, у родителей, бабушек или дедушек были полипы или опухоли.
- Если есть наследственные формы рака толстой кишки, то колоноскопию рекомендуют делать с 18 лет.
- Если есть боли в животе, запор, выделения крови из заднего прохода, вздутие живота и прочее.
- Если вы старше 50 лет, колоноскопию стоит пройти обязательно.
Виды колоноскопии
Ее условно разделяют на диагностическую и лечебную.
Диагностическая колоноскопия - это обследование, целью которого является выявление или исключение заболеваний, например, колита, в том числе неспецифического язвенного, болезни Крона, дивертикулов, рака и прочих недугов.
Лечебная колоноскопия предполагает не просто визуальный осмотр, но также удаление новообразований и инородных тел.
В списке эндоскопических процедур можно увидеть также слова «фиброколоноскопия» и «видеоколоноскопия». Они являются вариантами все той же колоноскопии, просто оборудование чуть отличается. При первой используется фиброколоноскоп - более гибкий прибор, в котором присутствуют сверхпрочные оптические волокна, а при второй - видеоколоноскоп. Он позволяет детально осмотреть кишку с использованием видеостойки при многократном увеличении, выполнить качественную биопсию и безопасную полипэктомию (удаление полипа толстой кишки), а также снизить процент диагностических неточностей.

В целом же все эти процедуры проходят одинаково. Пациент снимает все ниже пояса, ложится на левый бок и подгибает под себя колени. Специалист аккуратно вводит тонкую трубку через анальное отверстие в кишечник и медленно продвигается по нему. Одновременно подается слабый поток воздуха, чтобы кишечник расправился и можно было увидеть состояние его стенок. На конце прибора есть камера, с помощью которой можно сделать фото и видео поврежденных участков кишечника.
Сегодня колоноскопию можно проводить во сне. Человеку делают укол, он засыпает и ву-аля - просыпается уже после процедуры, чтобы услышать вердикт врача. Это замечательная возможность для тех, кто боится такой манипуляции или имел негативный опыт ранее (процедуру делали грубо и непрофессионально).
Подготовка к колоноскопии кишечника
Подготовка к колоноскопии кишечника включает в себя два этапа: диету и пероральный лаваж.
Итак, диета. Ее нужно соблюдать для того, чтобы подготовить кишечник к процедуре. В течение трех дней перед процедурой нужно употреблять продукты с низким содержанием клетчатки.
Из рациона рекомендуется исключить:
- Сырые овощи и фрукты, а также, например, йогурты с кусочками фруктов.
- Газированные напитки, особенно содержащие красители.
- Орехи и семена, а также содержащие их продукты — зерновой хлеб, печенье, йогурты.
- Грубые сорта хлеба (ржаной и ржано-пшеничный), свежевыпеченный дрожжевой хлеб.
- Молоко.
- Колбасные изделия.
- Бобовые продукты.
- Зелень.
- Морепродукты.
Что можно есть?
В пище должны превалировать белки, поэтому приветствуется нежирное мясо - курица, говядина, телятина. Также разрешены картофель без кожуры, яйца, макароны, сыр, манная и овсяная каши.
В первые и вторые сутки можно употреблять в небольшом количестве мягкий творог, кисломолочные продукты (кефир, йогурт без добавок, сметану). На столе могут присутствовать бульоны (лучше из мяса птицы, телятины, рыбные, овощные).
Из напитков разрешены чистая вода, некрепкий чай, жидкости без красителей (особенно без красных, синих и фиолетовых). Из сладостей можно есть сахар, мед, мармелад, зефир, шоколад.

Кроме того, за 2-3 дня до начала подготовки следует отменить препараты, содержащие железо. За 4 часа до исследования необходимо прекратить прием всех жидкостей.
Лаваж кишечника
Для успешного обследования нужно постараться максимально очистить толстую кишку от каловых масс. Лаваж кишечника - это его промывание - еще один этап подготовки к колоноскопии. Для промывания врачи рекомендуют принимать изоосмотические растворы, которые проходят через кишечник, не всасываясь и не нарушая водно-электролитного баланса. Их употребляют накануне процедуры - как именно, зависит от выбранного средства.
В идеале его назначает именно врач, ведь он знает историю болезни пациента, сопутствующие системные заболевания и может учесть противопоказания и возможные побочные эффекты.
Препарат применяется либо в день перед исследованием, если оно назначено на утро, либо по двухдневной схеме - накануне исследования и утром в день колоноскопии за 4-5 часов, если исследование проводится в районе полудня, либо только утром в день исследования, если оно назначено на послеобеденное время.
Колоноскопия при дивертикулярной болезни. Подготовка, эндоскопическая картина
Диагностика
Диагностика дивертикулёза осуществляется обычно с помощью рентгенологического обследования пациентов, у которых заподозрено данное заболевание. В случае неосложнённого дивертикулёза клинические проявления напоминают таковые при синдроме раздражённой толстой кишки (СРТК): кишечный дискомфорт, коликообразные боли в животе, метеоризм, увеличение выделения слизи и др. Неосложнённый дивертикулёз может протекать бессимптомно. Если дивертикулёз сопровождают признаки воспаления, то необходимо принять во внимание возможность дивертикулита.
Диагностика дивертикулярной болезни ободочной кишки в большинстве случаев успешно осуществляется с помощью ирригоскопии. Колоноскопия уступает рентгенологическому исследованию в обнаружении каждого отдельного дивертикула.
Рентгенологическое исследование
Рентгенологические проявления дивертикулёза характеризуются не только наличием множественных дивертикулов, но и асимметрией гаустр, а также изменением податливости кишки, что выявляется при внимательном проведении исследования [15]. В случае неосложнённого дивертикулёза рентгенодиагностика дивертикулярных мешочков не представляет затруднений. Проявления дивертикулита при ирригоскопии заключаются в сегментарном спазме, раздражимости кишки и преходящей частичной обструкции [10].
При обнаружении небольшого числа дивертикулов диагноз дивертикулита сомнителен.
Диагностические проблемы возникают в том случае, если шейка дивертикула оказывается перекрытой, что нередко происходит при воспалении замкнутых структур. Если ещё на протяжении ободочной кишки обнаруживается неосложнённый дивертикул, то это в значительной степени облегчает задачу правильной интерпретации рентгенологической картины.
Рентгенологический диагноз дивертикулита можно поставить лишь тогда, когда распознана перфорация дивертикула или другие осложнения дивертикулита. Бариевая взвесь может пройти через перфорированный дивертикул в полость абсцесса (свищевой ход), а абсцесс может быть причиной внешней деформации просвета кишки. Спонтанные свищи могут образовываться в результате распространения воспаления из периколитического абсцесса в соседние органы: мочевой пузырь, влагалище или тонкую кишку.
Колоноскопия
При колоноскопии нетрудно осмотреть поражённый сегмент. Устья дивертикулов можно обнаружить при эндоскопии в том случае, если они раскрыты. Гипертонус ободочной кишки нередко способствует смыканию устьев дивертикулов, что затрудняет их диагностику при проведении колоноскопии.
Дивертикулы располагаются линейно. При эндоскопии можно пропустить дивертикулы, если линия их расположения выпадает из поля зрения (слепые зоны). Кроме того, устья дивертикулов зачастую прикрыты кишечным содержимым или сомкнуты вследствие спастической дискинезии. Вследствие этого роль колоноскопии в диагностике дивертикулёза ограничена. Колоноскопия практически бесполезна в диагностике дивертикулита и противопоказана в при наличии выраженного воспаления. При воспалении дивертикула отмечаются, как правило, минимальные изменения слизистой оболочки.
Колоноскопия, тем не менее, представляет собой ценную методику для обнаружения таких сопутствующих поражений, как полипы и рак, которые могут оказаться нераспознанными при ирригоскопии.
Биопсия дивертикула противопоказана, так как может стать причиной перфорации кишки.
Диагностика кровотечения из дивертикула
Возникающее на фоне дивертикулярной болезни массивное или скрытое кровотечение представляет собой определённую клиническую данность. Но прежде чем связать кровотечение с диагностированной дивертикулярной болезнью, следует исключить другие возможные источники кровотечения.
Применение ирригоскопии с целью обнаружения источника кровотечения оказывается, как правило, неэффективным.
Колоноскопия может оказаться полезной в случае сохранения удовлетворительных условий визуализации. Точно локализацию дивертикулярного кровотечения можно установить с помощью селективной артериографии.
Читайте также:
