Корь. Причины и механизмы развития
Добавил пользователь Евгений Кузнецов Обновлено: 28.01.2026
Корь - острое вирусное антропонозное заболевание с интоксикацией, катаральным поражением верхних дыхательных путей и пятнисто-папулёзной экзантемой.
Быстрый переход:
Краткие исторические сведения
Заболевание известно со времён глубокой древности. Его подробное клиническое описание составили арабский врач Разес (IX век), англичане Т. Сиднэм и Р. Мортон (XVII век). С XVIII века корь рассматривают как самостоятельную нозологию. Вирусную этиологию заболевания доказали А. Эндерсон и Д. Гольдбергер (1911). Возбудитель выделили Д. Эндерс и Т.К. Пиблс (1954). Эффективную серопрофилактику кори разработал Р. Дегквитц (1916-1920). Живую вакцину, применяемую с 1967 г. для плановой вакцинации, разработали А.А. Смородинцев с соавт. (1960).
Этиология
Возбудитель - РНК-геномный вирус рода Morbillivirus семейства Paramyxoviridae. Все известные штаммы вируса принадлежат к одному серовару; антигенная структура сходна с возбудителями парагриппа и эпидемического паротита. Наиболее важные антигены - гемагглютинин, гемолизин, нуклеокапсид и мембранный белок. Вирус малоустойчив во внешней среде: быстро инактивируется под влиянием солнечного света, ультрафиолетовых лучей, при нагревании до 50 "С. При комнатной температуре сохраняет активность около 1-2 сут, при низкой температуре - в течение нескольких недель. Оптимальная температура для сохранения вируса - (-15)-(-20) °С.
Эпидемиология
Резервуар и источник инфекции - больной человек, выделяющий вирус с последних 1-2 сут инкубационного периода, в течение всего продромального периода (за 3-4 дня до появления сыпи) и в первые 4 дня высыпаний. При осложнениях, иногда сопровождающих болезнь, возможно удлинение заразного периода до 10 сут с момента появления сыпи. «Здоровое» носительство невозможно. Обнаружение в сыворотке крови части людей специфических противокоревых антител, несмотря на отсутствие указания о перенесении болезни, вероятно связано с дефектами её диагностики.
Механизм передачи - аэрозольный, путь передачи - воздушно-капельный. В составе носоглоточной слизи вирус выделяется из организма при кашле, чихании, разговоре и даже при дыхании. С потоком воздуха может разноситься на значительное расстояние. Заражение может произойти при вдыхании воздуха в помещении, где незадолго до этого находился больной корью. Вследствие низкой устойчивости во внешней среде передача вируса контактно-бытовым путём невозможна. При заболевании беременной корью возможна реализация вертикального пути передачи инфекции.
Естественная восприимчивость людей очень высокая, постинфекционный иммунитет, как правило, пожизненный. Повторные заболевания корью крайне редки.
Основные эпидемиологические признаки. Развитие эпидемического процесса кори определяют следующие основные факторы:
- абсолютная восприимчивость людей;
- пожизненная невосприимчивость у переболевших;
- аэрозольный механизм передачи;
- слабая устойчивость вируса во внешней среде;
- интенсивность и характер общения людей.
Несмотря на то что вакцинопрофилактику кори у нас в стране проводят с 1967 г., в последнее время на многих территориях страны отмечен рост заболеваемости.
Патогенез
Воротами инфекции служат слизистые оболочки верхних дыхательных путей и, возможно, конъюнктивы. После первичной репликации в эпителиальных клетках и регионарных лимфатических узлах возбудитель проникает в кровь, первичная вирусемия развивается уже в инкубационном периоде. В результате вирус диссеминирует, фиксируется в различных органах и вторично накапливается в клетках макрофагальной системы. В органах (лимфатических узлах, миндалинах, лёгких, кишечнике, печени и селезёнке, миелоидной ткани костного мозга) развиваются небольшие воспалительные инфильтраты с пролиферацией ретикулоэндотелия и образованием многоядерных гигантских клеток. В инкубационном периоде количество вирусов в организме ещё сравнительно невелико и может быть нейтрализовано введением противокоревого иммуноглобулина лицам, контактировавшим с больным корью, не позднее 5-го дня после контакта.
С появлением катаральных симптомов заболевания совпадает возникновение второй волны вирусемии. Максимальная концентрация вируса в крови сохраняется в течение всего катарального периода и первого дня высыпаний, затем резко падает. К 5-му дню высыпаний в крови появляются вируснейтрализующие антитела, a вирус уже не обнаруживают.
Обладая тропностью к эпителиальным клеткам слизистых оболочек и ЦНС, вирус в основном поражает верхние отделы дыхательных путей (иногда также бронхи и лёгкие), конъюнктиву, в незначительной степени ЖКТ. Развивается воспаление с появлением гигантских клеток в лимфоидных образованиях кишечника, а также в ЦНС, вследствие чего появляется возможность развития осложнений в виде менингитов и менингоэнцефалитов. Белковые компоненты вируса и биологически активные вещества, высвобождающиеся в ответ на циркуляцию вируса, придают катаральному воспалению в поражённых органах инфекционно-аллергический характер. Специфический воспалительный очаговый процесс с аллергической реакцией, дистрофией эпителия, увеличением проницаемости сосудов, периваскулярной инфильтрацией и отёком лежит в основе формирования коревой энантемы, пятен Филатова-Коплика-Вельского на слизистой оболочке щёк и губ, а позже и экзантемы.
Системное поражение лимфоидной ткани, макрофагальных элементов, отделов ЦНС (ретикулярной формации, подбугровои области и др.) приводит к транзиторному подавлению гуморальных и клеточных иммунных реакций. Ослабление активности неспецифических и специфических факторов защиты, свойственное кори, обширные поражения слизистых оболочек респираторного тракта и ЖКТ, а также снижение витаминного обмена с дефицитом витаминов С и А составляют группу факторов, способствующих возникновению разнообразных бактериальных осложнений.
После выздоровления формируется иммунитет с пожизненным сохранением противокоревых антител в крови. Вместе с тем считают, что вирус может длительно оставаться в организме человека и быть виновником развития медленной инфекции в форме рассеянного склероза, подострого склерозирующего панэнцефалита, а также, возможно, некоторых системных заболеваний - системной красной волчанки, системной склеродермии, ревматоидного артрита.
Клиническая картина (симптомы кори)
Инкубационный период составляет в среднем 1-2 нед, при пассивной иммунизации иммуноглобулином он может удлиняться до 3-4 нед. Существующие клинические классификации выделяют типичную форму кори различных степеней тяжести и атипичную форму. Цикличность течения заболевания в типичной форме позволяет выделить три последовательных периода клинических проявлений кори:
- катаральный период;
- период высыпания;
- период реконвалесценции.
Катаральный период начинается остро. Появляются общее недомогание, головная боль, снижение аппетита, нарушения сна. Повышается температура тела, при тяжёлых формах она достигает 39-40 °С. Признаки интоксикации у взрослых больных выражены значительно больше, чем у детей. С первых дней болезни отмечают насморк с обильными слизистыми, иногда слизисто-гнойными выделениями.
Развивается навязчивый сухой кашель, у детей он часто становится грубым, «лающим», сопровождается осиплостью голоса и (в ряде случаев) стенотическим дыханием. Одновременно развивается конъюнктивит с отёчностью век, гиперемией конъюнктив, инъекцией склер и гнойным отделяемым. Нередко по утрам веки слипаются. Больного раздражает яркий свет. При осмотре больных корью детей выявляют одутловатость лица, гиперемию слизистой оболочки ротоглотки, зернистость задней стенки глотки. У взрослых эти симптомы выражены незначительно, но наблюдают лимфаденопатию (преимущественно шейных лимфатических узлов), прослушивают жёсткое дыхание и сухие хрипы в лёгких. У части больных отмечают непродолжительный кашицеобразный стул.
На 3-5-й день самочувствие больного несколько улучшается, снижается лихорадка. Однако через день вновь усиливаются проявления интоксикации и катарального синдрома, температура тела поднимается до высоких цифр. В этот момент на слизистой оболочке щёк напротив малых коренных зубов (реже на слизистой оболочке губ и дёсен) можно обнаружить кардинальный клинический диагностический признак кори - пятна Филатова-Коплика-Вельского. Они представляют собой несколько выступающие и плотно фиксированные белые пятна, окружённые тонкой каймой гиперемии (вид «манной каши»). У детей элементы обычно исчезают с появлением экзантемы, у взрослых могут сохраняться в течение первых её дней. Несколько раньше пятен Филатова-Коплика-Вельского или одновременно с ними на слизистой оболочке мягкого и частично твёрдого нёба появляется коревая энантема в виде красных пятен неправильной формы, величиной с булавочную головку. Через 1-2 сут они сливаются и теряются на общем гиперемированном фоне слизистой оболочки.
В это же время при нарастании симптомов интоксикации иногда можно наблюдать диспептические явления. В целом катаральный период продолжается 3-5 дней, у взрослых иногда затягивается до 6-8 сут.
Период высыпания сменяет катаральный период. Характерно появление яркой пятнисто-папулёзной экзантемы, имеющей тенденцию к слиянию и образованию фигур с участками здоровой кожи между ними.
- В первый день элементы сыпи появляются за ушами, на волосистой части головы, затем в тот же день возникают на лице и шее, верхней части груди.
- На 2-й день высыпания сыпь покрывает туловище и верхнюю часть рук.
- На 3-е сутки элементы экзантемы выступают на нижних конечностях и дистальных отделах рук, а на лице бледнеют.
Нисходящая последовательность высыпаний характерна для кори и служит очень важным дифференциально-диагностическим признаком. У взрослых сыпь бывает обильнее, чем у детей, она крупнопятнисто-папулёзная, часто сливная, при более тяжёлом течении заболевания возможно появление геморрагических элементов.
Период высыпания сопровождает усиление катаральных явлений - насморка, кашля, слезотечения, светобоязни - и максимальная выраженность лихорадки и других признаков токсикоза. При обследовании больных часто выявляют признаки трахеобронхита, умеренно выраженные тахикардию и артериальную гипотензию.
Период реконвалесценции (период пигментации) проявляется улучшением общего состояния больных: их самочувствие становится удовлетворительным, нормализуется температура тела, постепенно исчезают катаральные симптомы. Элементы сыпи бледнеют и угасают в том же порядке, в каком они появлялись, постепенно превращаясь в светло-коричневые пятна. В последующем пигментация исчезает за 5-7 дней. После её исчезновения можно наблюдать отрубевидное шелушение кожи, в основном на лице. Пигментация и шелушение также служат диагностически важными, хотя и ретроспективными признаками кори.
В этот период отмечают снижение активности неспецифических и специфических факторов защиты (коревая анергия). Реактивность организма восстанавливается медленно, в течение нескольких последующих недель и даже месяцев сохраняется пониженная сопротивляемость к различным патогенным агентам.
Митигированная корь. Атипичная форма, развивающаяся у лиц, получивших пассивную или активную иммунизацию против кори или ранее переболевших ею. Отличается более длительным инкубационным периодом, лёгким течением с мало выраженной или совсем не выраженной интоксикацией, сокращённым катаральным периодом. Пятна Филатова-Коплика-Вельского чаще всего отсутствуют. Сыпь типична, но высыпание может возникнуть одновременно по всей поверхности туловища и конечностей или иметь восходящую последовательность.
Абортивная корь также относится к атипичным формам заболевания. Начинается как типичная форма, но прерывается через 1-2 дня от начала болезни. Сыпь появляется только на лице и туловище, повышение температуры тела наблюдают обычно только в первый день высыпаний.
Также встречают субклинические варианты кори, выявляемые только при серологическом исследовании парных сывороток крови.
Диагностика заболевания
Дифференциальная диагностика
Корь следует дифференцировать от краснухи, скарлатины, псевдотуберкулёза, аллергических (лекарственных и др.) дерматитов, энтеровирусных инфекций, сывороточной болезни и других заболеваний, сопровождающихся появлением кожных высыпаний.
Корь отличает комплекс основных клинических проявлений в катаральном периоде: интоксикация, насморке обильными выделениями, навязчивый грубый, «лающий» кашель, осиплость голоса, выраженный конъюнктивит с отёчностью век, инъекцией сосудов склер и гнойным отделяемым, фотофобия, появление кардинального клинического диагностического признака - пятен Филатова-Коплика-Вельского на 3-5-й день болезни. Затем возникает яркая пятнисто-папулёзная экзантема, имеющая тенденцию к слиянию. Очень важным дифференциально-диагностическим признаком, характерным для кори (за исключением митигированной), является нисходящая последовательность высыпаний.
Лабораторная диагностика
В гемограмме при неосложнённой кори отмечают лейкопению или нормоцитоз, сдвиг лейкоцитарной формулы влево, лимфоцитоз, появление плазматических клеток, увеличение СОЭ. У взрослых возможны нейтрофилия, лимфопения и анэозинофилия. Выделение вируса из носоглоточных смывов и постановку серологических реакций (РТГА, РСК и РН в парных сыворотках) в клинической практике применяют редко, поскольку их результаты носят ретроспективный характер.
Осложнения
Наиболее частое осложнение кори - пневмония. Ларингиты и ларинготрахеобронхиты у детей младшего возраста могут вести к развитию ложного крупа. Встречают стоматиты. Менингиты, менингоэнцефалиты и полиневриты чаще наблюдают у взрослых, эти состояния обычно развиваются в периоде пигментации. Наиболее грозным, но, к счастью, редким осложнением (чаще у взрослых) бывает коревой энцефалит.
Лечение кори
Эпидемиологический надзор
В условиях спорадической заболеваемости важны активный и систематический сбор, анализ и оценка необходимой информации, постоянный обмен ею между всеми заинтересованными службами и ведомствами. Прежде всего эпидемиологический надзор включает отслеживание широты охвата прививками, иммунологический контроль привитости и защищённости детей. Ретроспективный и оперативный анализы заболеваемости направлены на выявление факторов риска заболеваемости населения. Один из принципов эпидемиологического надзора за корью - использование классификации случаев этой инфекции.
- Случай острого заболевания, при котором отмечен один или несколько типичных клинических признаков кори, классифицируют как «подозрительный».
- Случай острого заболевания, при котором выявлены клинические признаки, отвечающие «стандартному определению» случая кори, и эпидемиологическая связь с другим подозрительным или подтверждённым случаем данной болезни классифицируют как «вероятный».
- Случай кори, классифицированный как «подозрительный» или «вероятный», после лабораторного подтверждения диагноза реклассифицируют как «подтверждённый».
Выборочные серологические обследования направлены на получение сведений об иммунологической структуре различных социально-возрастных групп населения. Необходимо также анализировать сведения о биологической активности отдельных серий ЖКВ. В последние годы в связи с перспективой ликвидации кори в глобальном масштабе появилась потребность осуществления вирусологического мониторинга за «дикими» штаммами возбудителя кори.
Профилактические мероприятия
Для активной иммунопрофилактики кори применяют живую коревую вакцину (ЖКВ). Её готовят из вакцинного штамма Л-16, выращенного в культуре клеток эмбрионов японских перепелов. В Украине разрешено применение ЖКВ «Рувакс» (Авентис-Пастер, Франция), комплексной вакцины против кори, краснухи и паротита ММР (Мерк Шарп Доум, США).
Пассивную иммунопрофилактику проводят введением противокоревого иммуноглобулина.
Мероприятия в эпидемическом очаге
Корь. Причины и механизмы развития
Корь относится к острым вирусным инфекционным заболеваниям, характеризуется сочетанием катаральной симптоматики со специфической экзантемой. Вирус кори проникает в организм воздушно-капельным путем. Инкубационный период длится до 2-х недель, иногда до 1 месяца. Катаральный период кори проявляется кашлем, лихорадкой, шейным лимфаденитом. На смену ему приходит период высыпаний с характерным для кори этапным появлением элементов сыпи. Выздоровление начинается спустя 1-2 недели от начала кори. Диагностика кори осуществляется, как правило, на основании клинических данных. Лечение преимущественно симптоматическое, направленно на снижение температуры тела, дезинтоксикацию, повышение сопротивляемости организма.
МКБ-10
Общие сведения
Корь относится к острым вирусным инфекционным заболеваниям, характеризуется сочетанием катаральной симптоматики со специфической экзантемой.
Характеристика возбудителя
Вирус кори РНК-содержащий, относится к роду Morbillivirus. Во внешней среде неустойчив, инактивируется при высушивании, воздействии солнечного света, ультрафиолетового облучения, при нагревании до 50 °С. Вирус способен сохраняться в комнатной температуре 1-2 дня, при охлаждении (температурный оптимум для сохранения жизнеспособности: от -15 до -20 °С) остается активным несколько недель.
Резервуаром и источником инфекции является больной человек. Выделение инфекции начинается в последние 1-2 дня инкубации, весь продромальный период и продолжается на протяжении 4 дней периода высыпаний. В некоторых случаях время контагиозности затягивается до 10 дней с появления экзантемы. Бессимптомного носительства кори не отмечается.
Вирус кори передается по аэрозольному механизму воздушно-капельным путем. Больной выделяет возбудителя в окружающую среду во время кашля, чихания, просто при выдыхании воздуха и разговоре. Мелкодисперсная взвесь разносится с током воздуха по помещению. Ввиду слабой устойчивости вируса контактно-бытовой путь передачи исключается. При заражении корью беременной женщины возможна трансплацентарная передача инфекции.
Люди крайне восприимчивы к кори, после перенесения сохраняется пожизненный напряженный иммунитет. Обычно заболевание возникает в детском возрасте, у взрослых корь встречается редко и протекает заметно тяжелее. Пик заболеваемости приходится на зимне-весенний период, минимальное количество случаев регистрируют в августе-сентябре. Заболеваемость корью значительно снизилась в последнее время ввиду проведения плановой вакцинации населения.
Патогенез кори
Вирус внедряется в организм через слизистую оболочку верхних дыхательных путей, реплицируется в клетках их покровного эпителия и распространяется по организму с током крови, накапливаясь в структурах ретикулоэндотелиальной системы. Вирус кори имеет тропность к покровным тканям (кожа, конъюнктива, слизистые оболочки ротовой полости и дыхательных путей).
В редких случаях возможно поражение вирусом головного мозга с развитием коревого энцефалита. Пораженный вирусом эпителий слизистой респираторной системы иногда подвергается некрозу, открывая доступ для бактериальной инфекции. Имеется мнение, что возбудитель кори способен длительно сохраняться в организме, вызывая медленную инфекцию, приводящую к возникновению системных заболеваний (склеродермии, системной красной волчанки, рассеянного склероза и др.).
Симптомы кори
Инкубационный период кори продолжается 1-2 недели, в случаях введения иммуноглобулина удлиняется до 3-4 недель. Типичное течение кори происходит с последовательной сменой трех стадий: катаральной, высыпаний и реконвалесценции. Катаральный период начинается с подъема температуры и развития признаков общей интоксикации. Лихорадка может достигать крайне высоких цифр, больные жалуются на интенсивную головную боль, бессонницу, озноб, выраженную слабость. У детей симптоматика интоксикации в значительной степени сглажена.
На фоне интоксикационного синдрома в первые же дни появляется сухой кашель, отмечается слизисто-гнойная ринорея, конъюнктивит (сопровождается интенсивным отеком век) с гнойным отделяемым, светобоязнь. У детей выражена гиперемия зева, зернистость задней стенки глотки, лицо одутловатое. У взрослых катаральные признаки слабее выражены, но может иметь место регионарный лимфаденит (поражаются в основном шейные лимфоузлы). Аускультация легких отмечает жесткое дыхание и сухие хрипы. Иногда заболевание сопровождается послаблением кишечной деятельности, диспепсическими симптомами (тошнота, рвота, изжога, отрыжка).
Первая лихорадочная волна обычно составляет 3-5 дней, после чего температура тела снижается. На следующий день вновь происходит подъем температуры и усугубление интоксикации и катаральных явлений, а на слизистой оболочке щек отмечаются пятна Филатова-Коплика-Вельского - специфический клинический признак кори. Пятна располагаются на внутренней поверхности щек напротив малых коренных зубов (иногда переходя на слизистую десен), представляют собой немного приподнятые над поверхностью белые участки, окруженные тонкой полоской гиперемированной слизистой (вид «манной каши»). Как правило, при появлении сыпи эти пятна исчезают, у взрослых могут сохраняться в течение первых дней периода высыпаний. Одновременно или чуть ранее, чем пятна Филатова-Коплика-Вельского, на мягком и, частично, твердом нёбе появляется энантема, представляющая собой красные пятна с булавочную головку неправильной формы. Спустя 1-2 дня они сливаются и перестают выделяться на фоне общей гиперемии слизистой.
Общая продолжительность катарального периода составляет 3-5 дней у детей и около недели у взрослых. После чего наступает период высыпания. Сыпь при кори первоначально образуется на волосистой части головы и за ушами, распространяется на лицо и шею. Ко второму дню высыпания покрывают туловище и плечи. На третьи сутки сыпь покрывает конечности и начинает бледнеть на лице. Такая последовательность высыпаний характерна для кори, является значимым для дифференциальной диагностики признаком.
Коревая сыпь представляет собой яркую пятнисто-папулезную экзантему, склонную к формированию сливных фигурных групп с промежутками неизмененных кожных покровов. Сыпь у взрослых более выражена, чем у детей, при тяжелом течении может приобретать геморрагический характер. В периоде высыпаний усиливается катаральная симптоматика и усугубляется лихорадка и интоксикация.
Период реконвалесценции наступает спустя 7-10 дней после начала заболевания (у взрослых продолжительность кори больше), клиническая симптоматика стихает, температура тела нормализуется, элементы сыпи регрессируют (аналогично порядку появления), оставляя после себя светло-коричневые участки повышенной пигментации, исчезающие спустя 5-7 дней. На месте пигментации некоторое время остается отрубевидное шелушение (в особенности на лице). В периоде реконвалесценции имеет место снижение иммунных факторов защиты организма.
Митигированная корь представляет собой атипичную клиническую форму инфекции, встречающуюся у пассивно или активно иммунизированных лиц, либо ранее переболевших корью. Отличается более продолжительным инкубационным периодом, слабовыраженной или отсутствующей симптоматикой интоксикации и укороченным периодом катаральных проявлений. Отмечается типичная для кори экзантема, но высыпаниям могут появляться сразу на всех участках тела либо в обратной (восходящей от конечностей к лицу) последовательности. Часто не выявляются пятна Филатова-Коплика-Вельского.
Еще одной атипичной формой является абортивная корь - начало ее такое же, как и в обычных случаях, но спустя 1-2 дня симптоматика стихает, сыпь распространяется на лице и туловище, после чего регрессирует. Лихорадка при абортивной форме обычно имеет место только в первый день высыпаний. Иногда с помощью серологических методик выявляются субклинические формы кори.
Осложнения кори
Корь чаще всего осложняется вторичной бактериальной пневмонией. У детей раннего возраста возникающие воспаления гортани (ларингит) и бронхов (бронхит) иногда приводят к развитию ложного крупа, угрожающего асфиксией. Иногда отмечаются стоматиты.
У взрослых корь может способствовать развитию менингитов и менингоэнцефалитов, а также полиневритов. Редкое, но довольно опасное осложнение - коревой энцефалит. В настоящее время имеет место теория развития аутоиммунных заболеваний, согласно которой, вирус кори может принимать участие в патогенезе этих состояний.
Диагностика кори
Диагностирование кори успешно осуществляется на основании клинических проявлений. Общий анализ крови показывает характерную для вирусной инфекции картину: лимфоцитоз на фоне умеренной лейкопении (либо концентрация клеток белой крови остается в пределах нормы), плазмоцитоз, повышенная СОЭ. У взрослых могут отмечать пониженную концентрацию нейтрофилов и лимфоцитов и отсутствие эозинофилов.
Результаты специфических бактериологических и серологических исследований (редко применимых в клинической практике) носят ретроспективный характер. При подозрении на развитие пневмонии требуется рентгенография легких. При развитии неврологических осложнений пациенту с корью показана консультация невролога, реоэнцефалография, ЭЭГ головного мозга. Для диагностики менингита может быть показана люмбальная пункция.
Корь лечат амбулаторно, госпитализируют больных с тяжелым осложненным течением, либо по эпидемиологическим показаниям. Постельный режим назначается на весь лихорадочный период. Достаточно эффективной этиотропной терапии в настоящее время не разработано, лечение заключается в облегчении симптоматики и предупреждении осложнений. В качестве меры, снижающей токсикоз, рекомендуют обильное питье. Интенсивные дезинтоксикационные мероприятия производятся в случаях крайне тяжелого течения.
Больным необходимо соблюдать гигиену рта и глаз, избегать яркого света. В качестве патогенетической и симптоматической терапии назначают антигистаминные, жаропонижающие средства, витамины и адаптогены. В ранние сроки заболевания заметно улучшает течение прием интерферона. В случае угрозы возникновения вторичной инфекции, назначают антибиотики широкого спектра действия. Коревый энцефалит требует назначения высоких доз преднизолона и других мер интенсивной терапии.
Прогноз и профилактика кори
Неосложненно протекающая корь обычно заканчивается полным выздоровлением, косметических дефектов после высыпаний не остается. Неблагоприятным прогноз может стать в случае возникновения коревого энцефалита.
Специфическая профилактика кори заключается в плановой вакцинации населения ЖКВ (живой коревой вакциной). Первую вакцинацию против кори производят детям в 12-15 месяцев, ревакцинация осуществляется в 6 лет. Изоляция больных продолжается до 10 дней, ограничение контакта с не привитыми и не болевшими детьми - до 21 дня с начала заболевания.
Корь - симптомы и лечение
Что такое корь? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Корь (Measles) — острое инфекционное заболевание, вызываемое вирусом кори, который поражает эпителий верхних дыхательных путей и кожные покровы. Клинически характеризуется выраженным синдромом общей инфекционной интоксикации, патогномоничной энантемой, макуло-папулёзной сыпью, конъюнктивитом и синдромом поражения респираторного тракта (дыхательных путей).
Этиология
вид — возбудитель кори (Polinosa morbillarum)
Синдромально заболевание было описано в 1890 году доктором Бельским (Псков), в 1895 году детским доктором Филатовым и в 1898 году доктором Копликом (США).
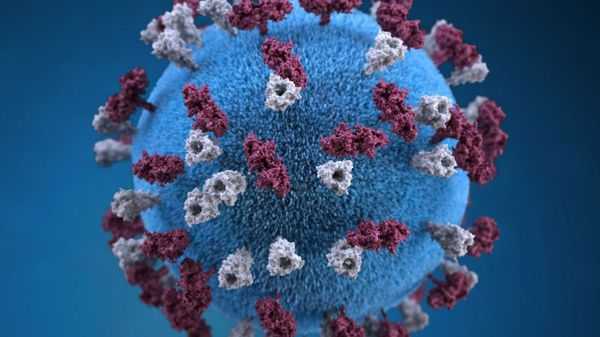
Оболочка вируса имеет 3 слоя: белковую мембрану, липидный слой и наружные гликопротеидные комплексы, образующие своеобразные выступы. Штаммы вирусов идентичны в антигенном отношении, обладают комплементсвязывающими, гемагглютинирующими, гемолизирующими свойствами и симпластообразующей активностью. СД-46 является рецептором у человека к вирусу кори.
Вирус неустойчив во внешней среде - чувствителен к ультрафиолету, в каплях слюны погибает за 30 минут, при высыхании и действии дезинфицирующих средств — мгновенно. Хорошо переносит пониженные температуры. Вирус можно выделить из различных сред организма (кровь, моча, кал, смывы со слизистых ротоглотки, конъюнктив, цереброспинальной жидкости). [2] [5]
Эпидемиология
Антропоноз. Источник заболевания - исключительно заражённый человек, также с атипичной формой заболевания кори. Инфицированный заразен с последних 2-х дней инкубации и до 4-го дня с момента появления высыпаний включительно — с 5 дня заразность пропадает.
Передача заболевания
Механизм передачи: воздушно-капельный (путь аэрозольный), редко трансплацентарный (при заболевании женщины в конце беременности). Теоретически возможно заражение от недавно привитых (но на практике такое случается чрезвычайно редко).
Существует весенне-зимняя сезонность. После перенесённой инфекции, полного курса вакцинации развивается стойкий пожизненный иммунитет.
Корь — одна из основных причин смерти среди детей раннего возраста.
В 2015 году в глобальных масштабах произошло 134 200 случаев смерти от кори. [1] [3]
Кто подвергается риску
Заразиться корью может любой человек, не имеющий иммунитета — тот, кто не был вакцинирован или тот, у кого не выработался иммунитет после вакцинации.
Самому высокому риску заболевания корью и развития осложнений, включая смертельный исход, подвергаются невакцинированные дети раннего возраста. Корь — одна из основных причин смерти среди них.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Инкубационный период
Инкубационный период при типичной форме — от 9 до 11 суток (в некоторых случая до 13).
Симптомы кори у взрослых
Начало заболевания подострое (т.е. основной синдром появляется на 2-3 сутки от начала заболевания), однако при должной подготовке врача (выявлении патогномоничной энантемы — сыпи на слизистых оболочках) можно определить острое начало (в течении первых суток). Во взрослом возрасте из-за особенностей иммунной системы эти критерии могут не соблюдаться.
- синдром выраженной общей инфекционной интоксикации;
- синдром патогномоничной энантемы (пятна Бельского-Филатова-Коплика);
- синдром макуло-папулёзной экзантемы;
- синдром конъюнктивита (выраженный);
- синдром поражения респираторного тракта (фарингит, трахеобронхит);
- синдром генерализованной лимфаденопатии (ГЛАП);
- гепатолиенальный синдром.
Описана так называемая ранняя диагностика кори, включающая:
- затруднение носового дыхания;
- покраснение правого века;
- субфебрилитет (лихорадка постоянного типа).
Характерные жалобы больных: нарастающие слабость, вялость, снижение аппетита, нарушения сна, «песок в глазах», отёчность нижних век, иногда насморк, повышенная температура тела (до 39°С). Далее присоединяется першение в горле, появляется сухой кашель, одышка, могут быть боли в животе, диарея (наслоение вторичной флоры), появляется сыпь (с её появлением усиливаются синдромы общей инфекционной интоксикации и поражения респираторного тракта).
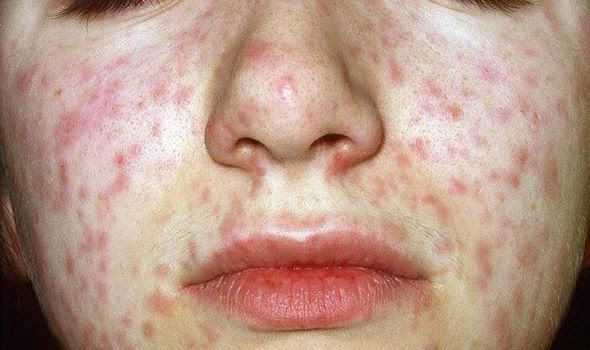
Объективно: можно отметить возникновение макуло-папулёзной сыпи, появляющейся в типичных случаях на 3-4 день болезни, с выраженной этапностью (лицо, шея; после туловище, руки, бёдра; затем олени и стопы, а на лице в этот момент бледнеет). Высыпания представляют собой папулы, окруженные красным пятном, предрасположенные к слиянию (но при наличии чистых участков), иногда появляются петехии. Спустя 3-4 дня сыпь становятся бледной и оставляет после себя бурые пятна и отрубевидное шелушение. Увеличиваются и приобретают чувствительность периферические лимфоузлы (затылочные, заднешейные и подмышечные). Ярко выражен конъюнктивит (конъюнктивы масштабно гиперемированы, отёчны, быстро присоединяется гнойное отделяемое). Характерным является вид больного: одутловатое лицо, красные (как у кролика) глаза, отёчность носа и век, сухие потрескавшиеся губы. При аускультации в лёгких прослушиваются сухие хрипы. Выражена тахикардия, снижение артериального давления. Увеличиваются размеры печени и селезёнки (генерализация инфекции).
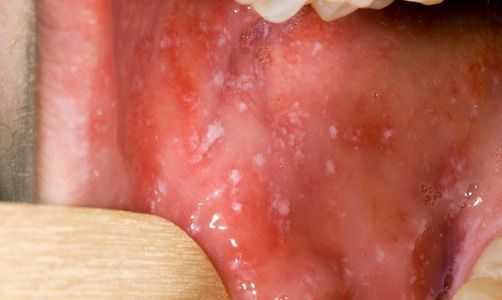
При фарингоскопии в ротоглотке визуализируется гиперемия мягкого нёба, на слизистой поверхности щёк в начале заболевания пятна Бельского — Филатова — Коплика (мелкие белесоватые пятнышки с узкой красноватой каёмкой), которые пропадают при появлении экзантемы. Иногда появляется пятнистая энантема на слизистой мягкого нёба.
Описана митигированная корь (у людей, получивших специфический противокоревой иммуноглобулин в период инкубации), характеризующаяся удлинением инкубационного периода до 21 дня, лёгким течением.
При абортивной форме заболевания характерно типичное начало, но спустя 1-2 суток клинические проявления исчезают.
Существует понятие — реакция на прививку (при первичном введении живой противокоревой вакцины), характеризующееся повышением температуры тела, катаральными явлениями (воспалениями) со стороны верхних дыхательных путей, скудной малозаметной сыпью (чаще развивается у детей и лиц с иммунодефицитом).
У больных с наличием тяжелого иммунодефицита - СПИДа (ВИЧ, онкологические больные, лица, получающие системные цитостатики после трансплантации органов) — течение заболевания крайне тяжёлое (летальность до 80%). [4] [5]
Корь: причины и проявления
Корь представляет собой высоко контагиозное заболевание вирусной этиологии. Протекает такой патологический процесс с острым течением и характеризуется появлением катаральных признаков и специфической экзантемы. Может возникать абсолютно в любой возрастной группе и одинаково часто встречается как у женщин, так и у мужчин.
Возбудителем кори является вирус, содержащий в своей структуре рибонуклеиновую кислоту. Он относится к роду Morbillivirus и характеризуется неустойчивостью к воздействию факторов внешней среды. Если говорить конкретней, то данный вирус довольно быстро разрушается под воздействием ультрафиолетового излучения, температуры или дезинфицирующих средств. Заражение этой инфекцией происходит от больного человека воздушно-капельным путем. Наиболее заразным больной человек становится уже в последние несколько дней инкубационного периода и вплоть до четвертых суток с момента первых высыпаний.
Как говорилось ранее, корь является очень заразной болезнью. Это говорит о том, что восприимчивость человеческого организма к данному вирусу чрезвычайно высока. Однако после перенесенного патологического процесса остается стойкий пожизненный иммунитет, что препятствует повторному заражению. Наиболее часто такое заболевание встречается в детской возрастной группе, однако это не говорит о том, что взрослый человек не может его переносить. Стоит заметить, что для взрослого человека характерно более тяжелое течение кори. Наибольший подъем заболеваемости отмечается в зимнее и весеннее времена года.
Возбудитель данной патологии первично проникает в слизистую оболочку верхних дыхательных путей. После этого он мигрирует в структуры регионарных лимфатических узлов и эпителиальные клетки, а затем оттуда распространяется с током крови. В результате этого возникают вторичные воспалительные очаги в клетках внутренних органов, например, в легких или печени. Основным местом его накопления являются клетки ретикулоэндотелиальной системы.
Симптомы кори у детей

Временной промежуток с момента заражения до появления первой клинической симптоматики, как правило, составляет от одной до двух недель. Однако в некоторых случаях возможно его удлинение. Корь у детей развивается с последовательной сменой нескольких периодов заболевания: продромального, периода высыпаний и периода пигментации.
В период продромального развития заболевания на первое место в клинической картине выходят катаральные явления со стороны верхних дыхательных путей. Появляются заложенность носа и выделение из него слизистых масс, сухой раздражающий кашель и осиплость голоса. На этом фоне отмечается покраснение слизистой оболочки глаз, обильное слезотечение и светобоязнь. Происходит повышение температуры тела до субфебрильных или фебрильных значений, а также ухудшение общего самочувствия больного человека. На слизистой оболочке ротовой полости появляются мелкие белесоватые пятна, окруженные красноватой каймой. Кроме этого, на задней стенке глотки отмечается наличие мелкоточечных красных пятен.
Следующим периодом кори у детей является период высыпаний. Средняя его продолжительность составляет три дня. Происходит более выраженное повышение температуры тела, катаральные явления со стороны верхних дыхательных путей усиливаются. Затем на лице и верхней части туловища формируется красные папуллезные высыпания. По мере прогрессирования заболевания сыпь начинает опускаться ниже и переходит на живот и спину, а затем на нижние конечности. В конце данного периода высыпания становятся более бледными и исчезают, оставляя после себя шелушение.
Корь у детей завершается периодом пигментации, который характеризуется остаточными коричневатыми пятнами и шелушащимися участками. Происходит постепенное снижение температуры тела и стихание катаральных явлений.
Симптомы кори у взрослых

Как говорилось ранее, корь у взрослых встречается реже, чем у детей и протекает в большинстве случаев тяжелее. Основным отличительным симптомом является более обильный характер высыпаний, возникающих на поверхности кожного покрова.
Развитие кори у взрослых также характеризуется сменой специфических периодов заболевания. В первую очередь формируется выраженный интоксикационный синдром и катаральные проявления. Интоксикационный синдром при этом может иметь очень тяжелое течение со значительной лихорадкой. После этого на поверхности кожного покрова образуются обильные высыпания, начинающиеся с лица, а затем распространяющиеся вниз. Стоит отметить, что у взрослых людей при тяжелом течении сыпь может приобретать геморрагический характер. Такой патологический процесс заканчивается остаточной пигментацией и шелушением, на фоне которых катаральная симптоматика постепенно снижается.
Корь у взрослых может осложняться развитием пневмонии, а также менингита и менингоэнцефалита.
Диагностические методы
Очень часто корь диагностируется на основании одной лишь клинической картины. Однако существует ряд схожих с таким патологическим процессом заболеваний, например, ветряная оспа или краснуха. В связи с этим с целью подтверждения диагноза необходимо провести серологические и вирусологические методы исследования.
Лечение кори и профилактика заражения
Важным моментом является то, что специфических препаратов для лечения кори не существует. Больного человека необходимо госпитализировать в том случае, если в домашних условиях его изоляция невозможна, и назначить ему постельный режим. В качестве дезинтоксикационной терапии используется обильное питье, внутривенное введение препаратов рекомендуется только в случае тяжелого течения. С целью этиотропной терапии заболевания назначаются иммуномодуляторы и противовирусные средства. Симптоматическое лечение включает в себя жаропонижающие, антигистаминные и местные антисептические препараты.
Основным методом профилактики такого заболевания является плановая вакцинация ребёнка в возрасте одного года живой коревой вакциной.
Корь у взрослых: риск инфекции, запись к врачу, прививки

В последние два года отмечаются вспышки кори у взрослых и детей по всему миру. Когда-то эта инфекция была очень распространенной, от ее осложнений ежегодно погибали тысячи детей и взрослых. Но постепенно она стала редкой после активного внедрения в национальные календари прививки от кори. Массовая вакцинация, которая началась в 60-х годах прошлого века, дала свои результаты. Благодаря созданию иммунной прослойки вирус стал встречаться исключительно редко, во многих странах отмечались единичные случаи или редкие вспышки. Но сегодня о кори вновь заговорили как о реальной угрозе, поэтому важно знать, когда нужна запись к врачу, если есть подозрения в отношении данной болезни.
Кому нужна запись к врачу?
Немедленная запись к врачу и экстренная вакцинация нужна лицам, которые контактировали с детьми или взрослыми, заболевшими корью. Для проведения экстренной профилактики, которая может предотвратить болезнь или сделать ее течение более легким, нужна запись к врачу в первые 72 часа с момента контакта. Проведение прививки от кори показано всем контактным взрослым и детям старше 1 года. Малышам от 3 месяцев до 1 года и беременным, пациентам с иммунодефицитами показано применение коревого иммуноглобулина.
Корь у взрослых: почему опять?
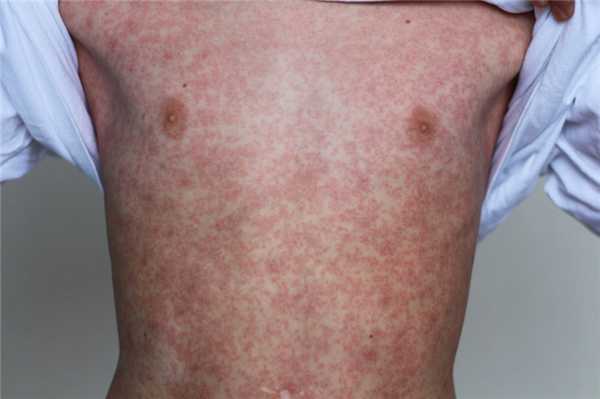
Многие годы корь у взрослых считалась одним из тех заболеваний, которое практически побеждено, исходя из предположения, что большая часть населения привита от данной инфекции. Однако последние вспышки показали, что корь у взрослых на сегодняшний день все еще актуальна, и представляет серьезную опасность. За последние 20 лет число людей, которые решили, что они не хотят проходить вакцинацию или ставить прививку от кори своим детям, увеличилось. Некоторые откладывают ее из-за религиозных убеждений, другие из-за веры в связь с различными патологиями. Некоторые даже считают вакцинацию частью теории заговора, где прививки — это махинации миллионеров и фармацевтических компаний. Многие родители надеются на коллективный иммунитет, который защитит их самих и не привитых детей.
Но важно знать, что этот самый коллективный иммунитет основан на интересной предпосылке: если все вокруг привиты, тогда они не заболеют корью. И если большинство окружающих людей не заболевают, то у непривитых очень низкая вероятность того, что они тоже заразятся корью. Следовательно, вроде как и нет необходимости в прививке от кори. Но это до тех пор, пока количество людей, избегающих вакцинации, не превышает 3-5%.
Особенности кори у взрослых
В отношении кори у взрослых есть свои закономерности и особенности. Если человек родился до 1968 года, существует предположение, что он переболел этой инфекцией и развил к ней естественный иммунитет. Поэтому повторно корь у взрослых этой категории не возникнет. Если человек родился после этого времени и не проводил каждые 10 лет ревакцинацию (в 25, 35 лет и т. д.), считается, что защиты от инфекции уже нет. Нужна запись к врачу, клинический осмотр, определение возможных противопоказаний и, если их нет — ставится прививка от кори.
Вакцина эффективно предотвращает корь у взрослых на срок до 10-ти лет. Она проводится однократно — ставится укол в плечо. Если на момент обращения к врачу пациент полностью здоров, прививка от кори проводится сразу после осмотра, если есть временные противопоказания (ОРВИ, обострение хронической патологии, кожные поражения в зоне инъекций), вакцинация временно откладывается.
В отличие от взрослых, детям вакцинацию проводят дважды — по достижении 12-ти месяцев, а вторую дозу — в возрасте 6-7 лет, обычно перед поступлением в школу. Это нужно для создания достаточного титра антител на оставшийся период детства, до совершеннолетия.
Чем опасна инфекция?
Хотя эта инфекция может достаточно тяжело протекать и у детей, но корь у взрослых гораздо чаще формирует серьезные осложнения, которые могут привести к инвалидности, а у отдельных групп — даже к летальному исходу. Одним из распространенных осложнений кори является инфекция среднего уха с возможной потерей слуха (вторичная тугоухость). Поражение может быть как односторонним, так и двусторонним, что утяжеляет прогноз в отношении восстановления слуха. Нередко возникают пищеварительные расстройства: тошнота, рвота и диарея, грозящая обезвоживанием и электролитными нарушениями.
У определенного процента населения после перенесенной инфекции возможна временная или постоянная потеря зрения. Кроме того, корь у взрослых провоцирует проблемы с сердцем (миокардит) или мышцами (фибромиалгия). Но чаще всего инфекция формирует серьезные респираторные осложнения, такие как бронхит и пневмония. Наихудший сценарий — развитие подострого склерозирующиго панэнцефалита, который встречается у 1 из 25000 человек. Это прогрессирующее неврологическое заболевание поражает центральную нервную систему через 7-10 лет после кори.
Инфекция также крайне опасна для беременных женщин: она может привести к выкидышу, мертворождению, низкому весу при рождении и преждевременным родам. Другие группы высокого риска — это люди с ослабленным иммунитетом. Лица, которые проходят химиотерапию, унаследовали ту или иную форму иммунодефицита, или у них диагностирован ВИЧ или СПИД, рискуют погибнуть от осложнений инфекции.
Особенности вируса
Попадая в организм, вирус не сразу проявляет свою активность, период инкубации длится до 7-12 суток. Поэтому возможно предотвращение болезни за счет проведения экстренных мероприятий по вакцинации или применение противокоревого иммуноглобулина. Последний содержит готовые антитела к коревому вирусу, способен связывать возбудителя, не позволяя ему размножаться и наносить вред организму. При вакцинации, проведенной в первые 3-е суток с момента контакта, иммунная система запускает синтез антител к вирусу, что снижает риск тяжелого течения инфекции и опасных для жизни и здоровья осложнений кори у взрослых.
Читайте также:
