КТ, сцинтиграфия позвоночника при ревматоидном артрите взрослых
Добавил пользователь Евгений Кузнецов Обновлено: 28.01.2026
Остеосцинтиграфия - метод диагностики, основанный на введении в организм пациента препарата, который быстро и легко накапливается в костной ткани и содержит в своем составе изотоп (общее название - радиофармпрепарат). Вспышки излучения, который испускает изотоп, фиксируются затем с помощью специальной гамма-камеры. Этот метод позволяет изучить сразу весь скелет в отличие от рентгеновских снимков, на который имеется изображение отдельных костей. Остеосцинтиграфия является основным способом ранней диагностики первичных опухолей и метастатических поражений скелета, оценки эффективности проводимого лечения после химиотерапии и лучевой терапии злокачественной опухоли, а также дифференциальной диагностики опухолевого и воспалительного поражения костей.
Как это работает?
Суть метода состоит в том, что пораженая костная ткань накапливает радиоактивные изотопы гораздо быстрее, чем здоровая. В итоге на изображениях паталогическиеочаги в костях будут иметь вид зонповышенного или пониженного накопления (черный и белый цвет). Отмечено, что метастазы могут быть обнаружены с помощью остесцинтиграфии значительно раньше, чем при выполнении других исследований.
Показания к проведению сцинтиграфии
- Поражение костей и суставов первичного характера.
- Метастатическое поражение опорно-двигательного аппарата.
- Артриты, артропатии и полиомиелиты.
- Скрытые травмы костной системы.
- Доброкачественные и злокачественные новообразования.
- Оценка эффективности химиотерапии для последующего прогнозирования лечения.
- Невозможность поставить диагноз при болевых симптомах неизвестной этиологии.
- Контроль за воспалительными процессами в области протезирования.
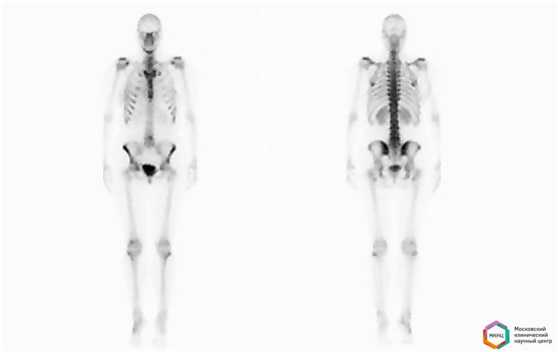
Как проводят исследование?
Подготовка не требуется, исследование проводится в двух проекциях, передней и задней в режиме всего тела, через 2 - 2,5 часа после внутривенного введения препарата.Перед исследованием пациенту внутривенно водят небольшую дозу радиофармпрепарата, содержащего изотоп технеция Тс99 и способного накапливаться в костной ткани, затем оценивают его распределение с помощью гамма-камеры и серии сцинтиграмм.
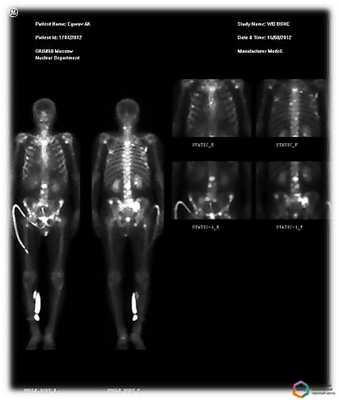
Опасна ли сцинтиграфия?
Хотя для проведения этого исследования и используются радиоактивные изотопы, но степень облучения пациента при сцинтиграфии настолько мала, что этот метод исследования с помощью технеция 99 можно проводить даже детям первого года жизни.За все годы клинического применения радиофармакологических препаратов в мировой практике не описано ни одной аллергической реакции. Это связано с минимальным количеством вводимого РФП, а также с его биологической инертностью. Все изотопы, применяемые для исследований, являются короткоживущими - они быстро распадаются, прекращая облучение, а РФП быстро выводятся из организма после исследования
Лучевая нагрузка не превышает уровень радиоактивного излучения, который сопровождает проведение рентгенографии грудной клетки или КТ.
Противопоказанием к сцинтиграфиискелета является беременность и наличие уже установленной индивидуальной непереносимости контрастного вещества.
Кормящие мамы могут продолжить кормление младенца спустя сутки после завершения процедуры.
После проведения исследования пациент не представляет опасности для окружающих и не должен испытывать никаких неприятных ощущений. Тем не менее, в течение 24 часов после введения препарата необходимо избегать тесных контактов с детьми и беременными женщинами, а также необходимо увеличить объем потребляемой жидкости до 2-2,5 литров.
Остеосцинтиграфия — Рентген костей и суставов
Остеосцинтиграфия (сцинтиграфия костей) - диагностическая процедура, во время которой исследуют костно-суставную систему. Помимо первичных злокачественных опухолей и костных метастазов, она помогает обнаружить дегенеративно-дистрофические и воспалительные процессы. Главное преимущество остеосцинтиграфии в том, что она может позволить выявить многие патологические изменения еще до того, как они станут видны на рентгеновских снимках.
Показания к сцинтиграфии костей
Зачастую сканирование костей применяют после того, как проведены другие исследования, например, КТ или МРТ. Она помогает оценить выявленные аномалии и уточнить диагноз. Также сцинтиграфия используется в первичной диагностике. С помощью нее можно диагностировать следующие заболевания:
- Первичные злокачественные опухоли и метастатические очаги в костях.
- Доброкачественные новообразования в костной ткани.
- Переломы костей: например, перелом шейки бедра, стрессовые переломы, которые плохо визуализируются на рентгеновских снимках.
- Другие патологии, затрагивающие костную систему: спондилоартропатии, ревматоидный артрит, энтезопатии, болезнь Педжета, аваскулярный остеонекроз и др.
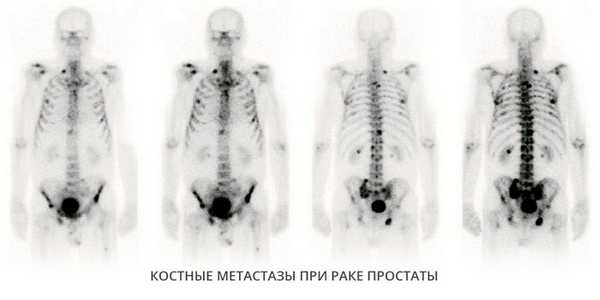
В онкологии сканирование костей наиболее информативно для диагностики следующих заболеваний:
- Солидные (плотные) опухоли, которые с высокой вероятностью метастазируют в кости. В частности, к таким новообразованиям относят рак молочной железы, легких, простаты, почек.
- Злокачественные заболевания крови и лимфоидной ткани, которые метастазируют в кости, в том числе неходжкинские лимфомы и лимфома Ходжкина.
- Остеосаркома и другие первичные опухоли костей.
Сканирование костей может быть проведено перед биопсией, чтобы изучить область, из которой планируется взять материал для исследования.
Методы проведения остеосцинтиграфии
Суть сцинтиграфии в том, что пациенту вводят специальный радиофармпрепарат (радиоактивный индикатор), который накапливается в костной ткани, а затем проводят сканирование. Радиофармпрепарат накапливается в костях в течение некоторого времени. Насколько быстро и интенсивно происходит накопление - зависит от состояния костной ткани. Это отражается на снимках и позволяет отличить норму от патологии.
Существуют три основных способа проведения сцинтиграфии:
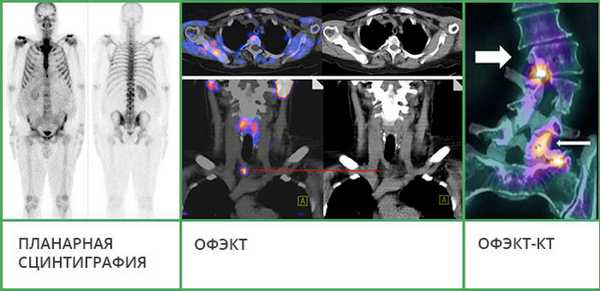
- Планарная сцинтиграфия - наиболее простая методика. Позволяет получать двухмерные снимки, как во время рентгенографии, на которых видно распределение радиофармпрепарата. Этот вид исследования часто используют, чтобы обнаружить в костях первичную злокачественную опухоль или метастазы.
- Однофотонная эмиссионная компьютерная томография (ОФЭКТ) позволяет получить серию смежных двухмерных изображений, на которых также визуализируется распределение радиоактивного индикатора.
- ОФЭКТ-КТ - наиболее информативная методика. Во время исследования данные сцинтиграфии совмещают со снимками, полученными с помощью КТ. Это позволяет получать трехмерные изображения, судить не только о патологических изменениях в костях, но и о точной локализации очагов.
Подготовка к исследованию
Чаще всего специальной подготовки к исследованию не требуется. Можно питаться как обычно, принимать любые лекарственные препараты. Если планируется исследовать кости таза или тазобедренный сустав, то перед процедурой необходимо опорожнить мочевой пузырь и прямую кишку, чтобы получились четкие снимки.
Отправляясь на исследование, нужно надеть удобную просторную одежду. Также очень желательно взять с собой результаты всех исследований, пройденных ранее, медицинскую карту, справки, выписки - это поможет врачу оценить результаты в комплексе и установить точный диагноз.
Как проводят сцинтиграфию костей?
Пациента просят лечь на смотровой стол и устанавливают ему внутривенный катетер на руке или ноге. Через него вводят радиофармпрепарат. Чтобы попасть в костную ткань, радиоактивному препарату в среднем требуется 2-3 часа. В течение этого времени пациент находится в зале ожидания, его просят выпить 6-8 стаканов воды. Можно поесть: в этом отношении ограничений нет.
Затем пациента приглашают в кабинет, где установлен сканер, и просят лечь на стол для сканирования. В зависимости от типа исследования, сканер будет находиться в одном положении или вращаться вокруг стола с пациентом, приближаться к телу. Когда аппарат делает снимки, нужно лежать неподвижно.
Сканирование в среднем продолжается 30 минут.
Побочные эффекты
Радиофармпрепарат - это вещество, которое испускает радиоактивное излучение. Чаще всего используют технеций−99m. Он безопасен, потому что доза, получаемая человеком при его применении, даже меньше, чем во время компьютерной томографии, и он полностью выводится из организма спустя 1-2 дня.
Побочные эффекты встречаются только у 1% пациентов, и чаще всего они не опасны, проходят самостоятельно без медицинской помощи:
- болезненность, покраснение в месте, где был введен препарат;
- необычный привкус во рту;
- изменение восприятия запахов;
- учащенное сердцебиение;
- чувство дискомфорта, боль в груди.
Противопоказания
Сцинтиграфия костей противопоказана беременным женщинам, потому что излучение от радиоактивного индикатора может причинить вред развивающемуся плоду. Если женщина кормит грудью ребенка, то она должна сделать это до процедуры. После сканирования нужно один раз сцедить молоко, и только после этого разрешается возобновить грудное вскармливание. Более подробные рекомендации даст врач.
Если пациент страдает сердечно-сосудистым заболеванием и принимает препараты для его лечения, то об этом нужно сообщить врачу. Это не является абсолютным противопоказанием к сцинтиграфии, но во время процедуры состояние такого пациента нужно контролировать более тщательно.
КТ, сцинтиграфия позвоночника при ревматоидном артрите взрослых
Для цитирования: Стадии рентгенологических изменений в суставах при ревматоидном артрите. РМЖ. 2014;7:551.
Костно-суставная система кистей и дистальных отделов стоп является основным объектом исследования для постановки диагноза и определения стадии ревматоидного артрита (РА) и проведения дифференциального диагноза с другими заболеваниями ревматической и неревматической природы.
Синовиальная оболочка периферических суставов является органом-мишенью, где при РА разворачивается хроническое аутоиммунное воспаление, приводящее в дальнейшем к характерному для РА множественному и симметричному поражению суставов. Симметричность изменений в суставах кистей и стоп является отличительной особенностью РА. Типичные признаки РА - симметричное поражение пястно-фаланговых и плюсне-фаланговых суставов, суставов запястий, проксимальных межфаланговых суставов кистей. Первые рентгенологические симптомы артрита, в т. ч. и появление первых эрозий, могут обнаруживаться во 2-х и 3-х пястно-фаланговых суставах, 3-х проксимальных межфаланговых суставах кистей, суставах запястий, лучезапястных суставах, шиловидных отростках локтевых костей, 5-х плюсне-фаланговых суставах. При более выраженных стадиях РА изменения могут обнаруживаться в дистальных межфаланговых суставах кистей и стоп. РА никогда не начинается с поражения дистальных межфаланговых суставов кистей и стоп, проксимальных межфаланговых суставов стоп.
Наиболее часто в повседневной практике применяется рентгенологическая классификация, основанная на делении РА на модифицированные стадии по Штейнброкеру с использованием обзорных рентгенограмм кистей и дистальных отделов стоп в прямой проекции.
Выделяются 4 рентгенологические стадии РА, отражающие прогрессирование симптомов артрита в суставах кистей и дистальных отделов стоп.
К 1-й стадии (ранним рентгенологическим изменениям) РА относятся периартикулярное утолщение и уплотнение мягких тканей, околосуставной остеопороз (повышение рентгенпрозрачности костной ткани), единичные кистовидные просветления костной ткани и сужение отдельных суставных щелей в типичных для начального РА суставах. Рентгенологические симптомы 1-й стадии неспецифичны для РА и могут быть обнаружены при других ревматических заболеваниях, что требует обязательного учета клинико-лабораторных показателей заболевания.
Стадия 2 характеризуется нарастанием околосуставного остеопороза, появлением множественных кистовидных просветлений костной ткани в эпифизах коротких трубчатых костей и костях запястий в сочетании с множественными сужениями суставных щелей, эрозивными изменениями в суставах и небольшими краевыми деформациями костей. Эта стадия подразделяется на неэрозивную и эрозивную формы в зависимости от отсутствия или наличия деструктивных изменений в суставах. Как правило, первые эрозии появляются во 2-3-х пястно-фаланговых, 5-х плюсне-фаланговых суставах, костях запястий, в области шиловидного отростка локтевой кости. Отличительная особенность 2-й стадии РА - отсутствие умеренных или выраженных деформационных изменений, подвывихов, вывихов и костных анкилозов суставов.
Стадия 3 характеризуется нарастанием рентгенологических симптомов, выявляемых при 2-й стадии. Деструктивные изменения выраженные, определяются во многих суставах кистей и дистальных отделов стоп. Преобладают в типичных для РА суставах. Отличительная особенность 3-й стадии - умеренные и выраженные деформации эпифизов костей, подвывихи и вывихи в отдельных или многих суставах.
4-я стадия характеризуется симптомами 3-й стадии и появлением костных анкилозов суставов. Для РА типичны анкилозы в суставах запястий (межзапястных, 2-5-х запястно-пястных суставах). Крайне редко выявляются анкилозы в проксимальных межфаланговых суставах кистей и лучезапястных суставах. Выраженные деструктивные изменения в костях запястий могут приводить к коллапсу запястий, который характеризуется снижением высоты запястий, выраженными деформациями, уменьшением размеров или остеолизом костей запястий. Остеолитические изменения могут выявляться в пястно-фаланговых и, реже, плюсне-фаланговых суставах. Рентгенологические стадии РА представлены на рисунках 1-11.
В статье представлен обзор литературы, посвященный применению радиоизотопных методов диагностики в ревматологии с начала 1970-х гг. и до наших дней. Особое внимание уделено вопросам ранней и дифференциальной диагностики болей в спине (в т. ч. болей воспалительного характера, а также сакроилеита, анкилозирующего спондилита, инфекционного спондилита). Представлены возможности оценки активности артритов и спондилоартритов, в т. ч. в динамике, осуществления контроля эффективности лечения; прогнозирования течения ряда артритов и их возможной диагностики. В обзоре показано место сцинтиграфии в оценке состояния перфузионно-метаболических процессов при заболеваниях опорно-двигательного аппарата у детей. Отражены возможности динамической остеосцинтиграфии с Тс-99m пирофосфатом для оценки минерализации кости в дифференциальной диагностике у пациентов со сниженной минеральной костной плотностью. Освещен вопрос применения радиоизотопных методов в диагностике системных воспалительных и аутоиммунных заболеваний с использованием новых технологий в ядерной медицине (ОФЭКТ, ОФЭКТ/КТ, ПЭТ) и новых радиофармпрепаратов. Важное место в статье занимают диагностические возможности относительно редких заболеваний опорно-двигательного аппарата (остеонекроз, синдром SAPHO, болезнь Педжета, болезнь Эрдгейма - Честера, остеогенная фибродисплазия и др.) с помощью остеосцинтиграфии с Тс-99m
.
Ключевые слова: остеосцинтиграфия, Тс-99m пирофосфат, оценка активности артритов, контроль лечения, редкие заболевания опорно-двигательного аппарата.
Radionuclide methods in rheumatology
Prokhorova E.G. 1 , Zhilyaev G.E. 2 , Zhilyaev E.V. 3
1 Chief Clinical Hospital of the Ministry of Internal Affairs, Moscow
2 A.I. Evdokimov Moscow State University of Medicine and Dentistry
3 European Medical Center, Moscow
The paper reviews radionuclide methods used to diagnose rheumatic disorders from early 1970s till present days. Early diagnosis and differential diagnosis of back pains (including inflammatory pains, sacroiliitis, ankylosing spondylitis, and infectious spondylitis) are highlighted. The (dynamic) assessment of arthritis and spondyloarthritis activity, treatment efficacy monitoring, the prediction of arthritis course and their potential diagnosis are uncovered. The paper demonstrates the role of scintigraphy in the assessment of perfusion and metabolism in pediatric musculoskeletal disorders. Dynamic bone scintigraphy with Тс-99m pyrophosphate which assesses bone mineralization is useful in differential diagnosis of reduced mineral bone density. The role of radionuclide methods in the diagnosis of systemic inflammatory and autoimmune disorders using novel technologies of nuclear medicine (SPECT, SPECT/CT, PET) and radiopharmaceuticals is highlighted. Bone scintigraphy with Тс-99m is of special importance for the diagnosis of relatively rare musculoskeletal disorders (i.e., osteonecrosis, SAPHO syndrome, Paget's disease, Erdheim-Chester disease, osteogenic fibrodysplasia etc.).
Key words: bone scintigraphy, Тс-99m pyrophosphate, assessment of arthritis activity, treatment monitoring, rare musculoskeletal disorders.
For citation: Prokhorova E.G., Zhilyaev G.E., Zhilyaev E.V. Radionuclide methods in rheumatology // RMJ. 2016. № 22. P. 1470-1475.
В статье представлен обзор литературы, посвященный использованию радиоизотопных методов в ревматологии
В начале 1970-х гг. началось применение меченных технецием фосфатсодержащих препаратов для получения изображения скелета [1]. Метод быстро нашел применение в диагностике костных метастазов злокачественных новообразований. Уже через несколько лет было обнаружено повышенное накопление этих радиофармпрепаратов (РФП) в области воспаленных суставов при артрите и крестцово-подвздошных сочленений (КПС) при сакроилеитах различного генеза [2, 3]. Эти публикации можно считать первыми упоминаниями об использовании радиоизотопных методов в диагностике ревматических заболеваний. В дальнейшем количество исследований в этой области быстро нарастало. Расширялся спектр заболеваний, при которых радиоизотопные методы обеспечивали критически важную информацию, внедрялись новые РФП. В течение последних 10 лет наблюдается увеличение интереса к проблеме 4. Это связано как с новыми технологиями в ядерной медицине - появились однофотонная эмиссионная компьютерная томография (ОФЭКТ), однофотонная эмиссионная компьютерная томография, совмещенная с компьютерной томографией (ОФЭКТ/КТ), позитронно-эмиссионная томография (ПЭТ), так и с новыми РФП.
Радиоизотопные методы в диагностике и дифференциальной диагностике заболеваний позвоночника
Повышение накопления различных препаратов на основе фосфата в области КПС при сакроилеитах продемонстрировано в ряде исследований [2, 11]. Так, в исследовании Ian M. было показано, что повышенное накопление РФП в КПС может предшествовать появлению рентгенологических признаков сакроилеита у пациентов с определенным анкилозирующим спондилитом. Кроме того, метод позволяет выявить сакроилеит у пациентов с другими формами заболеваний суставов и позвоночника [11]. В исследовании Rothwell R.S. et al. количественная сцинтиграфия КПС позволила выявить признаки сакроилеита у 40% женщин с хроническими болями в нижней части спины. При этом показано, что в большинстве случаев эти сакроилеиты регрессировали со временем [12]. Усовершенствованная радионуклидная методика ОФЭКТ/КТ позволяет дополнительно улучшить эффективность и точность выявления сакроилеита у пациентов со спондилоартритами. Значительным преимуществом сцинтиграфии является способность с высокой специфичностью и чувствительностью выявлять целый ряд поражений позвоночника, которые, как правило, приходится дифференцировать в реальной практике при болях в спине. К таким заболеваниям и состояниям можно отнести костные метастазы (чувствительность - 74-97%, специфичность - 64-93%), спондилиты (чувствительность - 90%, специфичность - 78%); анкилозирующий спондилит (чувствительность - 26-45%, специфичность - 100%) [13]. Кроме того, с высокой точностью могут диагностироваться дисциты [14], компрессионные переломы позвонков [14]. Таким образом, сцинтиграфические методы (планарная сцинтиграфия, ОФЭКТ, ОФЭКТ/КТ) могут использоваться при дифференциальной диагностике болей в спине, особенно боли воспалительного типа, а также при подозрении на сакроилеит, анкилозирующий спондилит, инфекционные спондилиты.
Радиоизотопные методы в диагностике и дифференциальной диагностике артритов
Воспаление сустава сопровождается усилением кровотока в синовиальной оболочке, повышением метаболической активности околосуставной кости, накоплением клеток воспаления в области сустава. Эти процессы потенциально могут быть выявлены с помощью радиоизотопных методов. Преимуществом сцинтиграфии перед физикальным обследованием сустава является более высокая чувствительность. Так, при различных полиартритах продемонстрировано повышенное накопление пирофосфата, меченного Tc-99m, в т. ч. в суставах, в которых не отмечалось ни спонтанной боли, ни пальпаторной болезненности, ни припухлости [15]. Ввиду того, что радионуклидный метод позволяет оценить истинную вовлеченность всех суставов тела при полиартрите, он может быть использован для дифференциальной диагностики. Так, было показано, что количественная оценка накопления пирофосфата, меченного Tc-99m, в различных суставах позволяет с высокой точностью различать такие заболевания, как ревматоидный артрит (РА), псориатический артрит, периферическую форму анкилозирующего спондилита, артриты, ассоциированные с инфекциями, и остеоартроз (ОА) [16].
Lopes F.P.P.L. et al. [17] использовали сцинтиграфию с Тс-99m анти-СD3 (антитела, связывающиеся с Т-лимфоцитами) для оценки 2044 суставов у 77 пациентов с РА, ювенильным идиопатическим артритом, ОА и подагрическим артритом. Клиническая оценка состояла из лабораторных анализов, обследования на воспаление суставов (боль и/или отек), для пациентов с РА проведена оценка активности заболевания 28 суставов. Авторами были установлены критерии диагностики вышеперечисленных ревматических заболеваний на основе накопления Тс-99m анти-СD3. Возможность визуализации воспаленных суставов была продемонстрирована и при использовании в качестве РФП меченного Тс-99m человеческого поликлонального иммуноглобулина [9].
Для диагностики РА с успехом был использован и РФП на основе антител к фактору некроза опухоли α (ФНО-α). Так, в исследовании Roimicher L. et al. [18] в результате сцинтиграфии 198 суставов пациентов с РА и здоровых была отмечена высокая диагностическая точность: чувствительность и специфичность составили 89,8 и 97,3% соответственно. Результаты проведенной сцинтиграфии показали высокую корреляцию с признаками воспаления, выявленными с помощью МРТ кистей и запястий, у пациентов с активным РА и продемонстрировали лучшую чувствительность, чем клинический осмотр.
Kim J.Y. et al. [19] показали, что сцинтиграфическое выявление субклинических артритов может повысить чувствительность критериев диагностики РА (ACR/EULAR 2010). Диагностическая значимость радионуклидного метода при РА представляется особенно высокой с учетом того обстоятельства, что на очень ранней стадии заболевания он позволяет выявлять вовлечения суставов, не видимые при МРТ. Это было показано Buchbender C. [5] с использованием ОФЭКТ повышенного разрешения с Тс-99m дикарбоксипропандифосфонатом. По данным этого исследования, у 84,2% пациентов на ранней стадии изменений при проведении МРТ выявлено не было, хотя накопление РФП было повышено.
Радиоизотопный метод может быть полезен в диагностике ряда специфических артритов. Так, было продемонстрировано, что сцинтиграфия может с успехом применяться для диагностики бруцеллезного артрита у детей (особенно поражений тазобедренных суставов и КПС) и оказывается в этой ситуации более информативным методом, чем рентгеновское исследование [20].
ОА в соответствии с современным пониманием проблемы также является воспалительным заболеванием. Этим объясняется тот факт, что пораженные ОА суставы накапливают РФП точно так же, как и суставы при артритах.
Так, в исследовании Kim J.-Y. et al. [21] было изучено 44 височно-нижнечелюстных сустава (ВНЧС) при сцинтиграфии скелета. В тех случаях, которые клинико-рентгенологически были диагностированы как ОА ВНЧС, показатели накопления РФП в суставах были повышены. Чувствительность и специфичность метода в отношении выявления ОА ВНЧС составили 72,2 и 57,7% соответственно. При ОА коленных суставов учет локализации и выраженности накопления РФП позволяет не только диагностировать заболевание, но и прогнозировать его течение [22].
Применение радиоизотопных методов для оценки активности артритов
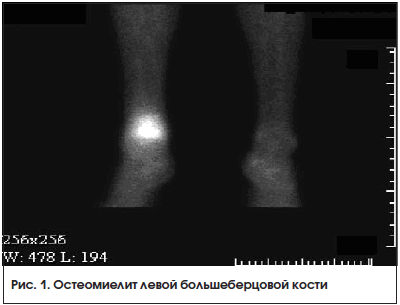
По данным зарубежных авторов [28], 3-фазная сцинтиграфия костей скелета с Тс-99m гидроксиметилендифосфонатом или с Тс-99m метилендифосфонатом в течение многих лет является стандартной методикой в диагностике остеомиелита. Чувствительность метода превышает 80%, а специфичность составляет около 50%. Низкую специфичность можно объяснить накоплением РФП во всех участках повышенного метаболизма костной ткани, независимо от основной причины. Однако комбинация ОФЭКТ и КТ повышает специфичность до 80%, а ОФЭКТ/КТ с меченными Тс-99m лейкоцитами обеспечивает чувствительность и специфичность до 90%. Чувствительность и специфичность ПЭТ с 18F-ФДГ достигает 81 и 91% соответственно.
Использование радиоизотопных методов для оценки метаболизма кости
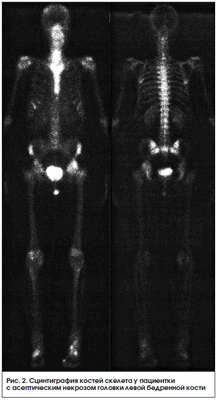
Сцинтиграфия активно используется в оценке состояния перфузионно-метаболических процессов при заболеваниях опорно-двигательного аппарата у детей. Так, по данным отечественных авторов, она выходит на 1-е место и составляет до 1/3 всех радионуклидных исследований, за рубежом эта цифра достигает 60% [29]. Остеосцинтиграфия обладает высокой чувствительностью к любым патологическим изменениям в кости. Недостатком этого метода является низкая специфичность из-за тропности РФП в участках скелета с высоким остеогенезом, однако диагностическую ценность метода можно повысить с помощью полифазной остеосцинтиграфии, позволяющей оценить не только костный, но и мягкотканный компонент. Особенно этот метод информативен при диагностике дистрофических поражений скелета, в т. ч. болезни Легга - Кальве - Пертеса, которая встречается только у детей и подростков и составляет 25-30% среди заболеваний тазобедренного сустава. Ранняя диагностика состояния кровообращения в области пораженного тазобедренного сустава необходима для выбора консервативного лечения и влияет на прогноз заболевания. Также этот метод информативен при аваскулярном некрозе взрослых, особенно у пациентов с длительным болевым синдромом при отрицательной рентгенологической картине (рис. 2).
Динамическая остеосцинтиграфия с Тс-99m пирофосфатом, как было ранее показано нами, может быть использована для оценки минерализации кости [30]. В отличие от денситометрии метод количественно оценивает не минеральную костную плотность (которая зависит как от плотности кости, так и от ее минерализации), а именно насыщенность кости кристаллами гидроксиапатита. Метод характеризует состояние кальциевого обмена и может быть полезным в дифференциальной диагностике у пациентов со сниженной минеральной костной плотностью.
Радиоизотопные методы в диагностике системных воспалительных и аутоиммунных заболеваний
Динамическая сцинтиграфия слюнных желез с Tc-99m- пертехнетатом уже давно применяется в диагностике синдрома Шегрена. Sanja Dugjnjic et al. сравнивали ее с сиалометрией [7]. По их данным, чувствительность динамической сцинтиграфии - 100%, специфичность - 80%, отрицательное прогностическое значение - 100%, положительное прогностическое значение - 91%. Чувствительность сиалометрии составила 75%. Результаты сцинтиграфии слюнных желез включены в классификационные критерии болезни Шегрена.
Височный артериит достаточно распространен у пожилых людей. Диагностика этого заболевания относительно проста, когда имеются типичные симптомы и положительная биопсия височных артерий. Однако только половина пациентов имеет положительные результаты биопсии. Другие диагностические методы, такие как допплеровская цветная сонография или ангиография поверхностной сонной артерии, не помогут отличить воспалительный или невоспалительный характер поражения височной артерии и могут быть полезными только в опытных руках. T. Reitblat et al. [31] провели 9 пациентам ОФЭКТ с Ga-67. У всех пациентов было повышено накопление галлия в височной области черепа по сравнению с контрольной группой.
Внедрение ПЭТ значительно повысило диагностические возможности ядерной медицины, в т. ч. и в диагностике васкулитов [28]. Так, ПЭТ с 18F-ФДГ имеют чувствительность при обнаружении васкулита крупных артерий более 80%. У пациентов с лихорадкой неясного генеза по результатам ПЭТ васкулит диагностируется в 17% случаев.
У пациентов с болезнью Хортона накопление 18F-ФДГ в крупных артериях было обнаружено примерно у 30% больных, в то время как увеличение накопления в плечах и бедрах наблюдалось у 94 и 89% соответственно. Следует отметить, что накопление в проксимальных мышцах характерно и для ревматической полимиалгии.
Радиоизотопные методы в диагностике редких заболеваний
Пахидермопериостоз
Alaya Z. et al. [32] собрали в течение 14 лет 6 случаев. Всем больным была проведена сцинтиграфия костей скелета, у всех пациентов наблюдалось повышенное накопление РФП в длинных трубчатых костях и КПС. Насколько эти сцинтиграфические признаки патогномоничны для данной нозологии, можно будет судить в дальнейшем с увеличением количества наблюдений.
Синдром SAPHO
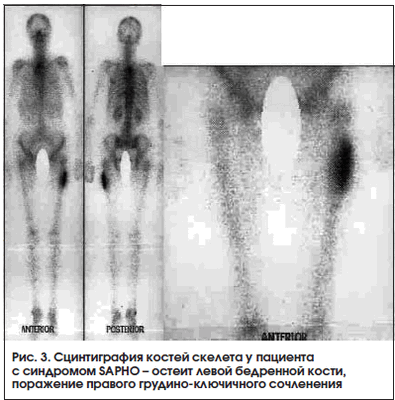
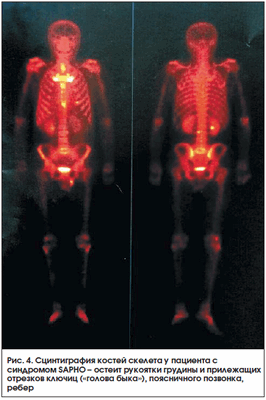
Синдром SAPHO (Synovitis, Acne, Pustulosis, Hyperostosis, Osteitis) характеризуется кожными проявлениями (ладонно-подошвенный пустулез и/или тяжелое акне) и изменениями в костях (остеит) и суставах (артриты). Данный синдром в связи с множественностью жалоб, разнообразием клинических и рентгенологических проявлений в костной системе может диагностироваться с большим запозданием. Сцинтиграфия костей скелета во многих случаях является методом, дающим достаточную информацию для постановки диагноза. Наибольшее накопление РФП при сцинтиграфии отмечается в зонах усиленного метаболизма кости (остеит) - обычно в костях, образующих грудино-ключичные («голова быка») и грудино-реберные сочленения [33]. Весьма специфичен высокий уровень накопления в трубчатых костях, что чаще встречается у детей (рис. 3, 4).
Болезнь Эрдгейма - Честера
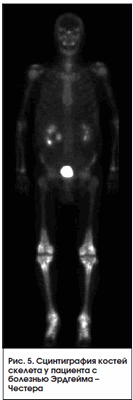
Является редким заболеванием. Может рассматриваться как опухолевое или воспалительное заболевание и характеризуется инфильтрацией органов нелангенгарсовыми гистиоцитами. Чаще всего не диагностируется, хотя имеет патогномоничную сцинтиграфическую картину. При сцинтиграфии всего тела c Тс-99m выявляется симметричное повышение накопления РФП в концах длинных трубчатых костей нижних, а иногда и верхних конечностей [6] (рис. 5).
Остеогенная фибродисплазия
Заболевание характеризуется повышенным поглощением РФП не просто очагами, а целыми областями вдоль длинных трубчатых костей, черепа, ребер. В литературе встречаются единичные описания сцинтиграфической картины этой болезни, но картина достаточно специфична [34].
Болезнь Педжета
Очаговое поражение костей, сопровождающееся значительным повышением активности костной резорбции и остеосинтеза в них, при остеосцинтиграфии демонстрирует резкое повышение захвата РФП в вовлеченных зонах скелета. Сцинтиграфическая картина во многих случаях патогномонична.
Роль радиоизотопных методов в современной ревматологии
Методы ядерной медицины в развитых странах очень востребованы и развиваются, т. к. это единственные методы лучевой диагностики, которые основаны на принципах функционирования того или иного органа. Использование современных методов радионуклидной диагностики позволяет:
- улучшить раннюю диагностику артритов и поражений позвоночника, подтверждая воспалительную природу симптомов;
- проводить дифференциальную диагностику очаговых заболеваний позвоночника, а также боли в спине;
- оценивать активность артритов и спондилоартритов, в т. ч. в динамике, осуществляя, таким образом, контроль эффективности лечения;
- прогнозировать течение РА и ОА крупных суставов;
- диагностировать широкий круг относительно редких заболеваний опорно-двигательного аппарата (остеонекроз, синдром SAPHO, болезнь Педжета, болезнь Эрдгейма - Честера, остеогенная фибродисплазия и др.).
Ревматизм позвоночника причины, симптомы, методы лечения и профилактики
Ревматизм позвоночника — это хронический воспалительный процесс в сегментах позвоночного столба, часто проявляется на суставах рук и ног, слизистых оболочках, местах соединения сухожилий к кости. Симптоматика может проявиться на сердечных артериях и мышце, но больше всего влияют на шейный, грудной, поясничный и крестцовый отделы спины. Болезнь относится к группе спондилоартропатий. Мужчины чаще болеют и хуже переносят патологию, чем женщины.
Симптомы
Типичные признаки заболевания — это боли в спине разной интенсивности и локации. Болевой синдром часто отдаёт в бедро или ягодицу, обостряется ближе к ночи и уменьшается к утру. Другие симптомы:
- тугоподвижность спины, невозможность разогнуться;
- облегчение боли после лёгкой разминки и отдыха;
- болезненные ощущения в области грудной клетки, шеи, поясницы;
- воспаления суставов конечностей, отёчность коленей, бёдер, плеч;
- воспалительные процессы в слизистых оболочках;
- формирование подкожных ревматических узелков;
- появление костных мостов между позвонками и дисками;
- болезненность в теле при наклонах и поворотах;
- сыпь, покраснения, пятна на коже;
- снижение гибкости спины;
- искривление осанки.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Октября 2022 года
Содержание статьи
Причины и факторы риска ревматизма позвоночника
Точное происхождение патологии неизвестно медицине, но на основании исследований и наблюдений врачи выделяют такие группы риска:
- острые и хронические перенесённые инфекции;
- наличие в организме наследственного антигена;
- ревматические поражения суставов, сердца, лёгких;
- восприимчивость к стрептококковым бактериям;
- системные заболевания соединительных тканей;
- ослабленный иммунитет;
- переохлаждение спины;
- переломы, вывихи, растяжения;
- неудачные спинальные операции;
- чрезмерные физические нагрузки.
Разновидности
Ревматические поражения позвоночного столба классифицируют по локации — ревматизм бывает:
- Шейным. Выражается в виде ревматоидного артрита шеи, полимиалгии и миозита шейного отдела. Сопровождается головными болями, обмороками, шумом в голове, головокружениями, усталостью.
- Грудным. Характеризуется ревматическим плевритом, межрёберной миалгией. Сопровождается затруднениями дыхания, скованностью грудной клетки, онемением или покалыванием в руках, длительным кашлем, одышкой.
- Пояснично-крестцовым. Выражается в виде миалгии поясницы, люмбаго. Характеризуется резкими стреляющими болями внизу спины, онемением ног и таза, невозможностью повернуться, наклониться.
Диагностика
На первом этапе диагностики врач осматривает пациента (кожные покровы, слизистые оболочки в глаза) и после чего направляет на лабораторные анализы мочи и крови. Анализы показывают уровень содержания лейкоцитов, белков, эритроцитов, гемоглобина, а также наличие стрептококковых бактерий. Из инструментальных методик наиболее информативными считаются:
- рентген;
- КТ и МРТ;
- УЗИ суставов;
- артроскопия.
МРТ (магнитно-резонансная томография)
УЗИ (ультразвуковое исследование)
Дуплексное сканирование
Компьютерная топография позвоночника Diers
Чек-ап (комплексное обследование организма)
КТ (компьютерная томография)
К какому врачу обратиться
Лечением ревматических патологий позвоночника занимается врач-ревматолог. Для проведения комплексного обследования понадобится консультация и осмотр кардиолога, дерматолога, генетика, невролога, ортопеда.
Лечение ревматизма позвоночника
Лечение заболевания проходит в три этапа:
- Лечение обострения. Проходит в стационаре под контролем врачей и длится от 1 до 2 месяцев. Пациенту выписывают лекарства (НПВП, антибиотики, обезболивающие и калийсодержащие препараты, глюкокортикоиды, хондропротекторы, миорелаксанты), постельный режим, ЛФК, массаж и физиопроцедуры.
- Лечение латентной стадии. Эта стадия отличается слабо выраженной симптоматикой, при этом продолжается развитие болезни. Больной лечится амбулаторно — лечебный массаж, лечебная физкультура, диета, физиотерапевтические процедуры (электрофорез, плазмаферез, магнитотерапия, ионотерапия).
- Реабилитация. Длится до конца жизни из-за риска рецидива. Как правило, реабилитационные меры включают соблюдение диеты, поддержание активного здорового образа жизни, санаторный отдых.
Осложнения
- Спондилиты;
- остеопороз;
- артрозы и артриты;
- мышечные атрофии;
- глазные инфекции;
- болезни суставов и костей;
- сердечные патологии;
- дисфункции внутренних органов;
- тугоподвижность суставов;
- обездвиженность;
- инвалидность.
Профилактика
- Каждый день делайте профилактическую гимнастику.
- Лечите до конца инфекции, воспаления, травмы.
- Во время инфицирования принимайте антибиотики.
- Питайтесь сбалансированной пищей, богатой белками.
- Откажитесь от вредных привычек, ведите здоровый образ жизни.
Источники
«Диагностика и лечение болей в нижней части спины», НА Шостак. Научно-практическая ревматология, 2001.
«Ревматизм, радикулит, остеохондроз», Ю. Савельева. Litres, 2017.
«Поражение шейного отдела позвоночника при ревматоидном артрите», ВА Мицкевич. Consilium medicum 6 (8), 583-587, 2004.
«Руководство по клинической неврологии позвоночника», ФА Хабиров. Казань: Медицина 520, 2006.
Читайте также:
