Малигнизация - причины, диагностика и лечение, прогноз
Добавил пользователь Владимир З. Обновлено: 28.01.2026
Меланома уже много лет не теряет свои позиции в рейтинге наиболее злокачественных новообразований. В международной классификации болезней МКБ-10 заболевание имеет код С43. Патология разделяется в зависимости от локализации образования:
- С43.0 — губа;
- С43.1 — веко;
- С43.2 — ухо и наружный слуховой проход;
- С43.3 — неуточненные части лица;
- С43.4 — волосистая часть головы и шеи;
- С43.5 — туловище;
- С43.6 — верхние конечности;
- С43.7 — нижние конечности;
- С43.8 — образование, вышедшее за пределы указанных областей;
- С43.9 — неуточненное расположение.
Опухоль характеризуется агрессивным и быстрым ростом. Не диагностировав меланому на ранних стадиях, можно допустить развитие метастазов и усугубить течение заболевания. В последнее время обнаружение рака кожи любой степени тяжести наблюдается у жителей самых разных стран. Статистика регистрирует прирост случаев впервые выявленной меланомы.
Причины развития рака кожи до конца не изучены. Врачи-онкологи выделяют предрасполагающие факторы, которые запускают механизмы опухолевого роста. Диагностика меланомы затруднена в связи с неточностью клинической картины заболевания на ранних стадиях. Поэтому наблюдается поздняя обращаемость за медицинской помощью. Определение опухоли на начальных этапах развития повышает шансы благоприятного исхода лечения.
Риски возникновения
Одно из ключевых значений в развитии рака кожи играют предрасполагающие факторы. Среди них выделяют:
- длительное пребывание на солнце и частые солнечные ожоги;
- наследственная предрасположенность. Если в роду встречались случаи опухолевых образований на коже, это повышает риск их развития у последующих поколений;
- светлая кожа с большим количеством родинок и веснушек, рыжий цвет волос. Такая дерма характеризуется небольшим содержанием меланина в клетках;
- пожилой возраст. Считается, что с возрастом повышается шанс развития опухолевого образования кожи. Несмотря на это, онкологи отмечают рост выявления патологии среди лиц молодого возраста;
- профессиональные вредности. Некоторые профессии связаны с постоянным контактом с канцерогенными веществами. Длительное взаимодействие токсинов с кожей повышает риск развития опухоли.
Наличие хотя бы одного из перечисленных факторов риска требует регулярного посещения врача для выполнения профилактических осмотров.
Причины
Достоверно причины возникновения этого вида рака неизвестны. Исследование меланомы усложняется также тем, что она, как правило, протекает бессимптомно, особенно на ранних стадиях. Она привлекает внимание после изменения цвета родинки на более темный окрас или по причине разрастания опухоли. Малигнизация родинок и родимых пятен происходит ввиду следующих факторов:
- чрезмерное облучение ультрафиолетом - солнечные ожоги, походы в солярии - все это негативно влияет не только на общее состояние кожи, но еще и повышает риски озлокачествления родинок;
- врожденные невусы;
- наследственная предрасположенность (случаи заболевания меланомой в семье);
- заболевания щитовидной железы;
- заболевания эндокринной системы;
- травмирование кожи, родимых пятен и родинок;
- повышенная чувствительность к ультрафиолету;
- рак кожи (даже в ремиссии);
- возрастной фактор;
- 1 и 2 фенотип кожи - люди со светлой кожей, светлыми или рыжими волосами, голубым или серым цветом глаз и веснушками наиболее подвержены возникновению меланомы вследствие генетической предрасположенности.
Важно понимать, что, имея минимум 3 фактора риска, приведенных выше, следует регулярно проходить обследования у дерматолога, проверяя все новообразовавшиеся родинки и веснушки. Своевременное удаление злокачественных новообразований увеличивает шансы на стойкую длительную ремиссию и избавляет пациента от вторичных осложнений.
Мнение эксперта
Клинически доказано, что меланома является наиболее агрессивным видом злокачественных новообразований. В структуре смертности на долю рака кожи приходится 40 % случаев. Каждый год определяется прирост дебюта заболевания. Несвоевременное обращение за медицинской помощью приводит к развитию тяжелых форм болезни. В результате диагностика осуществляется на 3-4 стадии, когда лечение малоэффективно.
В Юсуповской больнице со стороны онкологов уделяется особое внимание диагностике и лечению меланомы кожи. При появлении подозрительных очагов на коже необходимо обратиться к врачу. Это позволит диагностировать рак на начальных стадиях, когда прогноз для выздоровления считается благоприятным.
В Юсуповской больнице врачи проводят полный курс обследования, которое необходимо для выяснения стадии развития рака кожи и всех сопутствующих критериев. Для этого назначается КТ с возможным использованием контрастного вещества, дерматоскопия, биопсия. В лаборатории определяются онкологические маркеры в анализе крови. После постановки диагноза онкологи разрабатывают индивидуальный план лечения. Препараты подбираются согласно последним европейским рекомендациям по лечению опухолевых образований кожи.
Первые симптомы и признаки
Среди основных клинических признаков рака кожи выделяют:
- болевой синдром. Степень его выраженности зависит от стадии развития меланомы. Это могут быть покалывание, жжение, зуд. Симптом обусловлен быстрым делением клеток внутри опухоли;
- алопеция в зоне роста опухоли. По мере роста меланомы происходит поражение волосяного фолликула. В результате волосы выпадают;
- изменение цвета и контуров родинки. После травматизации возможно потемнение или осветление невуса. Окрас зависит от степени поражения меланоцитов;
- быстрый рост новообразования. Для меланомы характерен быстрый рост. Это связано с высокой агрессивностью опухоли;
- изменение кожных покровов в области ракового образования. Данный симптом характерен для поздних стадий развития меланомы. Кожа деформируется в связи с поражением здоровых клеток;
- гиперемия контуров опухоли. Симптом обусловлен воспалительным процессом. Появление данного признака свидетельствует об иммунном ответе на происходящие изменения;
- поражение соседних органов. Меланома рано дает метастазы. В зависимости от их локализации появляются те или иные симптомы. Чаще всего поражаются печень, кости, головной мозг, легкие и органы желудочно-кишечного тракта;
- лимфаденопатия. По мере роста опухолевого процесса происходит поражение близлежащих лимфатических узлов;
- отсутствие аппетита. В результате происходит резкая потеря веса. По мере распространения опухолевого процесса развивается кахексия;
- интоксикационный синдром. Характеризуется слабостью, резким упадком сил, колебанием температуры тела, головной болью и головокружением.
Различия между меланомой и родинкой
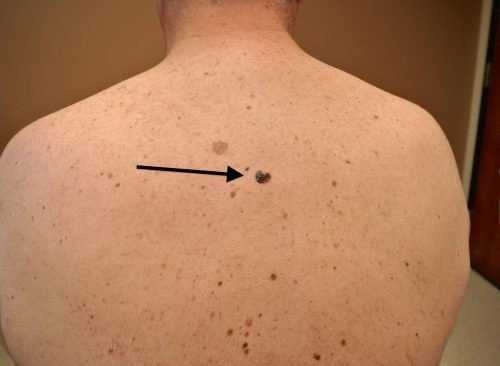
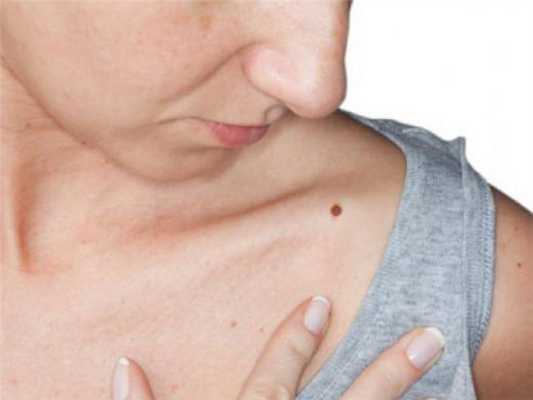
Существует ряд характерных признаков меланомы, которые свойственны злокачественной опухоли. При перерождении родинка изменяет свою форму, утрачивает симметричность. Чтобы это проверить может ли быть меланома доброкачественной, проводят условную линию посередине невуса. Доброкачественные опухоли полностью симметричны.
Отличие родинки от меланомы в том, что здоровые невусы имеют чёткие ровные края. Это обусловлено локальным расположением меланоцитов. Если начинается процесс трансформации родинки в меланому, меланоциты начинают распространяться в соседние ткани. Это приводит к своеобразному «размыванию» контура.
В норме невус равномерно окрашен пигментом. Родимые пятна могут содержать участки разных оттенков одного цвета, но это, скорее, исключение, а не правило. Обычно из-за равномерного распределения меланоцитов в ткани новообразования невусы окрашены равномерно по всей площади. При перерождении клетки начинают распределяться неравномерно. Это приводит к появлению участков с разной окраской.
Обычные родинки не увеличиваются в размере. Незначительный рост может отмечаться в период полового созревания и в возрасте от 20 до 30 лет. Если родинка начинает быстро расти, это является тревожным симптомом, который может появиться при её перерождении в меланому. При наличии родинки диаметром больше 6 мм следует немедленно пройти обследование у дерматолога.
Диагностика
ВАЖНО! Данная статья не содержит рекомендации к самолечению. Запишитесь на консультацию к врачу
Прием очно или онлайн
Среди основных методов исследования меланомы кожи выделяют:
- Сбор анамнеза заболевания и жизни. Врач выясняет время появления патологического образования и сопровождающих симптомов. Определяются предположительные причины и предрасполагающие факторы. Уточняется наличие или отсутствие наследственной предрасположенности к опухолевым заболеваниям.
- Осмотр кожи. Врач проводит объективный осмотр новообразования. Специалисты выделяют так называемую азбуку меланомы. Она разработана специально, чтобы охарактеризовать патологические образования:
- A (asymmetry) — асимметричность формы родинки;
- B (border irregularity) — неровные границы невуса;
- C (color) — изменение пигментации родинки;
- D (diameter) — увеличение невуса в диаметре;
- E (evolving) — совокупность вышеперечисленных изменений.
Дерматоскопия. Проводится при помощи дерматоскопа. Благодаря ему удается увеличить размер патологического образования в несколько раз. Это позволяет подробно рассмотреть структуру опухоли.
Биопсия. Наиболее достоверный способ подтверждения рака кожи. Отобранный в ходе диагностики материал отправляется на гистологическое исследование. Опасность манипуляции заключается в том, что дополнительное повреждение меланомы может спровоцировать ускорение роста опухолевого процесса. Поэтому важно обращаться к опытным врачам.
Лечение
Лечение меланомы требует комплексного подхода. Для этого назначаются следующие мероприятия:
1. Хирургическая операция.
Является основным методом лечения меланомы кожи. Операция становится единственным способом терапии рака, если он диагностирован на 1-2 стадии развития. Для того чтобы снизить риск рецидива меланомы, в ходе операции удаляется опухоль вместе со здоровыми клетками.
Назначается для уничтожения быстро растущих раковых клеток. В связи с агрессивностью опухоли, ранним появлением метастазов до сих пор не разработаны единые схемы химиотерапии меланомы. Врачи подбирают препараты и их дозировки индивидуально в зависимости от стадии развития рака. При выявлении меланомы на поздних стадиях химиотерапия носит паллиативный характер.
3. Лучевая терапия.
Высокие дозы излучения способствуют разрушению раковых клеток. Таким образом удается улучшить прогноз для дальнейшего лечения и выздоровления. Лучевая терапия может назначаться в комбинации с операцией и химиотерапией. При неоперабельной меланоме лучевая терапия носит паллиативный характер.
Препараты, усиливающие защитные функции организма, необходимы для включения противоопухолевого иммунного ответа. В результате иммунная система начинает бороться с раковыми клетками самостоятельно. К препаратам, используемым в ходе иммунотерапии, относятся:
- интерферон-альфа;
- интерлейкин-2;
- реаферон;
- ипилимумаб.
Благодаря иммунотерапии удается снизить риск развития рецидива заболевания.
5. Диетическое питание.
Диета, назначаемая в составе комплексного лечения меланомы, требует исключения следующих продуктов:
- консервов;
- пряностей;
- продуктов копчения;
- острых и жирных блюд.
В ежедневном меню должно содержаться достаточное количество свежих овощей, фруктов, зелени, злаков, нежирных сортов мяса и рыбы, птицы, молочных продуктов. Благодаря подобному рациону в организм поступают витамины, минералы, микро- и макроэлементы. Они необходимы в период лечения и восстановления.
Стадии и прогноз
Определение стадии опухолевого процесса необходимо для назначения соответствующего лечения. В зависимости от того, на каком этапе произошла диагностика рака кожи, определяется дальнейший прогноз. Чем позже выявлена опухоль, тем он неблагоприятнее. В соответствии с размерами образования, его локализацией, степенью прорастания в окружающие ткани и метастазирования выделяют следующие стадии меланомы:
- первая. Характеризуется неглубоким проникновением в толщу кожи. На данной стадии толщина меланомы не превышает 1 мм. Патологический процесс не распространяется на близлежащие лимфатические узлы. Опухоль не кровоточит, не образует язв;
- вторая. Сопровождается более быстрым распространением опухолевого процесса. Рак прорастает в кожу на глубину до 2 мм. Изменения характеризуются соответствующей клинической картиной. Опухолевое образование покрывается язвами, кровоточит и шелушится. На второй стадии меланомы регионарные лимфатические узлы не поражаются;
- третья. Опухолевый процесс распространяется на близлежащие лимфатические узлы. Это ухудшает прогноз для дальнейшей терапии и выживаемости. На данной стадии требуется проведение комплексного лечения, включающего оперативное вмешательство и химиотерапию;
- четвертая. Последняя и наиболее тяжелая стадия меланомы. Характеризуется наличием множественных очагов метастазов. Они распространяются с током крови и лимфы. Меланома на данной стадии развития имеет неблагоприятный прогноз в плане выздоровления. Лечение бывает неэффективно. В некоторых случаях назначается только паллиативная терапия.
Рецидив и тактика лечения
Риск рецидива зависит от степени прорастания опухоли, наличия метастазов. Чаще всего повторная меланома локализуется рядом с предыдущим очагом. Для того чтобы снизить риск развития рецидива опухолевого образования, врачи рекомендуют следовать следующим профилактическим мерам:
- ограничить время нахождения под ультрафиолетовыми лучами;
- проводить регулярный самоосмотр родинок;
- использовать защитную одежду при контакте с токсическими веществами;
- проходить профилактический осмотр у дерматолога.
При возникновении подозрений на наличие опухолевых образований кожи рекомендуем обращаться к врачам Юсуповской больницы. Специалисты клиники используют современную аппаратуру для диагностики заболеваний. Терапия проводится согласно последним мировым онкологическим рекомендациям. Записаться на прием можно по телефону.
Малигнизация
Малигнизацией называется процесс, который ведет к переходу доброкачественных клеток в злокачественные. По сути, это превращение здоровой ткани в опухолевую, в результате которого возникают злокачественные клетки. Стоит отметить, что поражаться может абсолютно любая ткань или орган.
Главные отличия малигнизировшейся опухоли от доброкачественной следующие:
- Снижается уровень дифференцировки (созревания) клеток.
- Изменяются их морфологические свойства — клетки отличаются от здоровых, например, они могут иметь более крупные ядра. В недифференцированных опухолях вообще трудно определить, из какой ткани она произошла.
- Нарушается функциональная активность. Патологически измененная ткань не может выполнять возложенные на нее функции. Например, при лимфолейкозе резко увеличивается количество лимфоцитов, но они не выполняют защитной функции, поэтому такие больные часто страдают от тяжелых инфекций.
- Происходит неконтролируемое размножение клеток и, как следствие, рост опухоли и образование метастазов.
Причины и признаки возникновения малигнизации
Причины малигнизации крайне разнообразны. Как правило, для возникновения злокачественной опухоли требуется сочетание сразу нескольких факторов. Наиболее значимые из них следующие:
- Химические канцерогены — это химические вещества, которые способны вызывать рак). Безусловно доказано, что малигнизирующее действие оказывают полициклические ароматические углеводороды (вещества, которые в огромных количествах образуются при переработке нефтепродуктов, в том числе автомобильного топлива, на некоторых промышленных предприятиях), нитрозамины, которые в большом количестве содержатся в табачных изделиях, минеральные волокна, в т.ч. асбест и даже некоторые лекарственные препараты (в частности цитостатики, которыми лечат те же злокачественные опухоли).
- Ультрафиолетовое излучение, солнечный свет. Являются главным провоцирующим фактором развития меланомы и других злокачественных опухолей кожи.
- Ожирение. Является фактором риска колоректального рака, рака молочной железы и яичников.
- Нерациональное питание — большое количество быстрых углеводов, мяса, копченостей, маринадов, консервированных продуктов и злоупотребление алкоголем являются факторами риска развития злокачественных новообразований пищеварительной системы и печени.
- Ионизирующее излучение. Радиация может спровоцировать развитие лейкозов, рака щитовидной железы, сарком костей. Наибольшему риску подвержены пациенты, проходившие лучевую терапию, а также работники, связанные с источником ионизирующего излучения — медперсонал лучевой диагностики (КТ, рентген), медперсонал отделений лучевой терапии, сотрудники АЭС и др.
- Некоторые вирусы. Например, всем известный вирус папилломы человека способен приводить к развитию рака шейки матки. За это открытие была присуждена Нобелевская премия. Вирус Эпштейна-Барр провоцирует развитие лимфом, ATLV провоцирует развитие лейкоза, вирус гепатита С может вызывать рак печени.
- Гормональная дисфункция. Некоторые гормоны могут стимулировать рост и размножение клеток, гормональной зависимостью обладают клетки рака молочной железы и рака простаты. Кроме того, гормоны могут влиять на иммунную систему, менять метаболическую активность некоторых канцерогенов.
- Генетическая предрасположенность. На сегодняшний день известно много заболеваний и наследственных синдромов, при которых вероятность развития рака очень велика. Например, наследственный полипоз толстой кишки осложняется колоректальным раком, мутация в генах BRCA с высокой долей вероятности приводит к развитию наследственного рака груди и яичников.
Что касается признаков малигнизации, то на начальных этапах выявить их можно только морфологически, исследовав под микроскопом и определив клеточную атипию и другие признаки. Клинически опухоли на ранней стадии редко проявляют себя, поэтому были разработаны скрининговые программы, которые направлены на условно здоровых лиц из группы риска, у которых еще нет признаков рака. Например, для рака шейки матки это мазок на онкоцитологию, для рака молочной железы это маммография, для колоректального рака это колоноскопия или анализ кала на скрытую кровь.
Стадии и этапы развития малигнизации
Любая малигнизация начинается с генетической поломки (мутации) в клетке. В принципе, в организме такие клетки образуются постоянно, но они отслеживаются иммунной системой и уничтожаются путем апоптоза. Однако возможны ситуации, когда в результате мутации одновременно активируются гены, отвечающие за выключение апоптоза и блокируются гены, включающие апоптоз. В результате такая клетка не погибает, а, наоборот, продолжает делиться. Такая стадия малигнизации называется инициализацией.
За ней следует промоция, во время которой происходит активация онкогенов и, как следствие, активное деление трансформированных клеток. Но и этого еще мало для развития рака. Поврежденные клетки могут развиваться, созревать (дифференцироваться) и выполнять функции той ткани, в которой они находятся.
Для полной малигнизации необходимо нарушение дифференцировки. Обычно этот процесс связывается с действием микроРНК и недостатком цитокинов, которые способствуют переходу клетки на более высокий уровень дифференцировки. Численность поврежденных клеток растет, постепенно образуется участок измененной ткани. В результате на его месте образуется опухоль.
Поврежденные клетки нестабильны. Сначала в новообразовании есть преобладающий клон клеток, который образует основу опухоли — стволовую линию. Но в отсутствие соответствующего контроля мутации образуются как снежный ком, и начинают образовываться другие клоны. Этот механизм отчасти объясняет, почему со временем противоопухолевые препараты перестают оказывать эффект — на место предыдущему клону клеток, который был чувствителен к данному лечению, приходит другой, более устойчивый.
Четвертая стадия малигнизации называется опухолевой прогрессией. Раковые клетки получают полную автономность и ведут себя как хотят. Они не реагируют на микроокружение. Опухоль может прорастать в окружающие ее органы и ткани, в том числе в лимфатические и кровеносные сосуды. По ним злокачественные клетки мигрируют по всему организму и при определенных условиях дают новые опухолевые очаги — метастазы.
Морфологически выделяют следующие этапы малигнизации:
- Гиперплазия ткани — избыточное образование структурных элементов ткани.
- Очаговая пролиферация — разрастание ткани путем деления клеток.
- Доброкачественные новообразования.
- Дисплазия — атипичная трансформация клеток ткани.
- Рак in situ — злокачественная опухоль, которая не прорастает в подлежащие слои ткани.
- Инвазивное злокачественное новообразование.
Лечение и профилактика малигнизации
Под профилактикой малигнизации подразумеваются мероприятия, аналогичные тем, которые рекомендуются для профилактики рака:
- Отказ от вредных привычек, в частности, от употребления табака и алкоголя.
- Сбалансированное адекватное по калорийности питание, содержащее в достаточном количестве макро- и микронутриенты. Специалисты рекомендуют обратить внимание на достаточное употребление клетчатки. Она обеспечивает регулярное опорожнение кишечника и как щетка, собирает на себя токсичные и канцерогенные вещества.
- Использование индивидуальных средств защиты при работе с вредными факторами производства.
- Защита от ультрафиолетового излучения с помощью одежды, солнцезащитных кремов и очков.
- Соблюдение режима труда и отдыха, достаточная физическая активность.
Своевременное прохождение скрининговых программ. Это очень важный момент, о котором речь уже шла выше. Скрининговое обследование позволяет обнаружить пациентов с малигнизированными новообразованиями на ранней стадии и своевременно провести специальное лечение.
Лечением рака занимаются врачи онкологи. При этом используется хирургия, лучевая терапия и медикаментозная терапия. Для ряда нозологий достигнуты огромные результаты в успешности лечения. Например, многие лейкозы и лимфомы можно вылечить окончательно, то же касается многих солидных опухолей на ранних стадиях. Причем чем раньше обнаружена малигнизированная опухоль, тем менее травматичное вмешательство потребуется, и тем выше шансы на полное выздоровление.
Однако даже при распространенных стадиях, когда есть метастазы, можно добиться приемлемого уровня качества жизни и увеличить ее продолжительность. Так, в федеральной сети клиник экспертной онкологии «Евроонко» существует целое отделение терапии боли. Кроме того, мы работаем с самыми современными технологиями лечения и диагностики, которые позволяют решать многие проблемы быстро, малотравматично и самое главное, эффективно.
Малигнизация - процесс трансформации доброкачественных клеток в злокачественные. Может происходить в любых нормальных тканях или тканях доброкачественных опухолей. Сопровождается снижением уровня дифференцировки, изменением морфологических свойств, нарушением функции и бурным размножением клеток, прогрессирующим ростом новообразования и развитием отдаленных метастазов. Малигнизацию подтверждают на основании клинических данных, результатов лабораторных и инструментальных исследований. В процессе лечения опухоли обычно применяют хирургические вмешательства, химиотерапию и радиотерапию. Возможно использование гормонов, иммуностимуляторов и других препаратов.
Общие сведения
Малигнизация (озлокачествление, злокачественное перерождение) - сложный патоморфологический процесс, в ходе которого доброкачественные клетки приобретают свойства злокачественных. Малигнизации могут подвергаться как нормальные клетки, так и уже измененные, но не проявляющие признаков злокачественности. Чаще всего очаги озлокачествления возникают в области язв, полипов и различных доброкачественных опухолей. Причиной малигнизации могут стать генетическая предрасположенность и вредные факторы окружающей среды.
На начальных стадиях малигнизация протекает бессимптомно, поэтому ранняя диагностика злокачественных новообразований сопряжена со значительными затруднениями, однако регулярные профилактические осмотры, использование современных лабораторных и инструментальных методов исследования позволяют частично решить проблему раннего выявления малигнизации. Диагностику и лечение осуществляют специалисты в области онкологии, гастроэнтерологии, пульмонологии, неврологии, дерматологии, отоларингологии, гинекологии, ортопедии и врачи других специальностей (в зависимости от локализации опухоли).
В настоящее время злокачественные опухоли являются второй по распространенности причиной смертности после сердечно-сосудистых заболеваний. В 2012 году от рака умерло более 8 миллионов человек. Вероятность малигнизации увеличивается с возрастом, однако, наряду с людьми преклонных лет, злокачественные опухоли нередко поражают детей и пациентов трудоспособного возраста. Самыми распространенными видами рака являются рак легких, рак желудка, рак молочной железы, рак печени и рак толстого кишечника.
В результате малигнизации в человеческом организме может образовываться примерно 150 видов злокачественных клеток. Около 80% таких клеток имеют эпителиальное происхождение, 15% - соединительнотканное, 5% - гематогенное. По прогнозам специалистов, распространенность малигнизации в ближайшие десятилетия будет расти, что связано с целым рядом факторов, в том числе - с увеличением продолжительности жизни, неблагоприятной экологической обстановкой, вредными привычками, использованием большого количества химикатов, повышением уровня ионизирующего излучения и т. д. Все это обуславливает чрезвычайную важность изучения процессов малигнизации, а также разработки оптимальных алгоритмов выявления таких процессов при проведении массовых осмотров, диагностики и лечения неонкологических заболеваний.
Причины малигнизации
Причиной малигнизации клеток является сочетание нескольких факторов, в числе которых специалисты указывают химические канцерогены, особенности окружающей среды, некоторые вирусы, состояния гормонального дисбаланса, возраст, вредные привычки и неблагоприятную наследственность. При проведении исследований было установлено, что малигнизацию могут провоцировать более 2000 различных химических веществ, однако степень их влияния на процессы злокачественного перерождения клеток может сильно различаться.
В перечень химических соединений, безусловно, вызывающих малигнизацию клеток, входят полициклические ароматические углеводороды (источниками являются транспорт, промышленные предприятия и отопительные системы), нитрозамины (содержатся в сигаретах, некоторых сортах пива и амидопирине), производные гидразина (входят в состав гербицидов и некоторых лекарственных средств), асбест и другие минеральные волокна (источником являются промышленные производства), а также некоторые соединения металлов.
Самым значимым физическим фактором малигнизации является солнечное излучение, от уровня которого напрямую зависит вероятность развития рака кожи. Чем светлее кожа и волосы и чем дольше человек подвергается воздействию солнечных лучей - тем выше риск развития меланомы, базалиомы и плоскоклеточного рака кожи. Кроме того, малигнизацию может стимулировать ионизирующее излучение, провоцирующее возникновение лейкозов, костных опухолей (радиоактивный стронций) и рака щитовидной железы (радиоактивный цезий и йод).
Доказано, что вероятность малигнизации повышается при воздействии на клетки определенных вирусов, в частности - вируса ATLV (вызывает лейкоз), вируса Эпштейна-Барр (провоцирует развитие лимфомы Беркитта), вируса папилломы человека (играет определенную роль в возникновении рака шейки матки) и вируса герпеса II типа. Малигнизации также способствуют нарушения гормонального баланса. Гормоны могут напрямую провоцировать озлокачествление, действовать на клетки опосредованно, стимулируя их пролиферацию, оказывать негативное влияние на иммунитет и изменять метаболизм некоторых канцерогенов.
Существенную роль в процессе малигнизации играет генетическая предрасположенность. Описано множество наследственных заболеваний с высокой вероятностью малигнизации, например, системный полипоз кишечника, при котором у большинства пациентов к 40-50 годам развивается рак толстой кишки, или болезнь Дауна, при которой риск развития лейкоза в 11 раз выше, чем в среднем по популяции. Прослеживается связь между малигнизацией и врожденными пороками развития.
Выявляется зависимость между вероятностью малигнизации тканей определенных органов и полом пациента. Мужчины в 2,4 раза чаще страдают опухолями глаз, в 2,1 раза чаще - новообразованиями желудка, в 2 раза чаще - злокачественными поражениями носоглотки, в 1,7 раза - опухолями костей. У женщин вдвое чаще выявляется малигнизация тканей щитовидной железы. Первое место по распространенности у мужчин занимают опухоли дыхательных путей, у женщин - опухоли половых органов и молочной железы. В большинстве случаев вероятность малигнизации у пациентов обоих полов увеличивается с возрастом, однако некоторые виды новообразований чаще выявляются у детей или молодых людей.
В число привычек, оказывающих наиболее сильное влияние на малигнизацию клеток, входят курение, неправильное питание и прием алкоголя. У курящих рак легких развивается в 11 раз чаще; опухоли полости рта, гортани и глотки - в 7 раз чаще; новообразования мочевого пузыря - в 2,2 раза чаще; опухоли поджелудочной железы - 1,7 раз чаще, чем у некурящих. Основными пищевыми привычками, увеличивающими вероятность малигнизации, являются прием большого количества мясной, жирной, острой и пряной пищи, склонность к пересаливанию и употребление недостаточного количества растительной клетчатки. Алкоголь сам по себе не вызывает малигнизацию, но выступает в роли активатора, усиливая воздействие других факторов.
Стадии и этапы малигнизации
Начальной стадией малигнизации является инициация - мутация клеток под воздействием внутренних или внешних вредных факторов. В геноме клетки появляются клеточные или вирусные онкогены - измененные гены, вызывающие рост и размножение дефектных клеток. В организме человека постоянно образуются дефектные клетки, но в норме процесс малигнизации прерывается на этапе инициации, поскольку такие клетки подвергаются апоптозу - регулируемому процессу клеточной гибели. При одновременном выключении генов, вызывающих апоптоз, и активации генов, препятствующих апоптозу, дефектные клетки не погибают, а продолжают развиваться.
При повторном воздействии на клетки того же или другого вредного фактора наступает вторая стадия малигнизации - промоция. Онкогены активизируются, стимулируя пролиферацию дефектных клеток. Однако, даже этого недостаточно для развития злокачественной опухоли. Рост новообразования становится возможным только после прохождения третьей стадии малигнизации - уклонения дефектных клеток от процесса дифференцировки. Уклонение обычно происходит под влиянием определенных микроРНК.
Кроме того, переход на третью стадию малигнизации может быть обусловлен недостатком цитокининов, способствующих переходу клетки на более высокий уровень дифференцировки. Со временем количество низкодифференцированных клеток увеличивается, возникает микроскопический участок измененной ткани. Клетки с преобладающим набором хромосом формируют так называемую стволовую линию - основу опухоли. Одной из особенностей малигнизации является генетическая нестабильность клеток, из-за которой клеточный состав новообразования постоянно меняется, вместо одной стволовой линии появляются другие.
Измененные клетки, утратившие способность реагировать на внешние воздействия (влияние микросреды, иммунный надзор), продолжают активно делиться. Наступает четвертая стадия развития злокачественного новообразования - опухолевая прогрессия. Ткань, изменившаяся в процессе малигнизации, прорастает соседние органы, разрушает стенки кровеносных и лимфатических сосудов. Клетки новообразования попадают в кровь и лимфу, а затем разносятся по организму, «оседая» в лимфатических узлах и отдаленных органах. Из «осевших» клеток формируются новые очаги опухолевого роста - вторичные новообразования (метастазы).
С точки зрения свойств ткани можно выделить следующие этапы малигнизации: гиперплазия ткани, появление участков очаговой пролиферации, возникновение доброкачественной опухоли, образование участков дисплазии, рак in situ (злокачественная опухоль, не прорастающая окружающие ткани), инвазивное злокачественное новообразование. В ряде случаев этап доброкачественной опухоли может отсутствовать. Этапы очаговой пролиферации, доброкачественной опухоли и дисплазии рассматриваются, как предраковые состояния.
Свойства опухоли после малигнизации
Злокачественные новообразования обладают рядом свойств, отсутствующих у любых нормальных клеток и тканей организма:
Меланомоопасные невусы
Меланомоопасные невусы - пигментные доброкачественные новообразования кожи, которые имеют наибольший риск малигнизации и перерождения в злокачественную меланому. Существует несколько разновидностей таких родинок, которые отличаются между собой внешним видом, возрастом появления, гистологическим строением и другими факторами. Диагностика меланомоопасных невусов осуществляется путем осмотра новообразования и гистологического изучения тканей, полученных в результате его удаления. Лечение образований в большинстве случаев хирургическое, степень и объемы вмешательства зависят от типа, структуры и размеров родинки. В дальнейшем требуется диспансерное наблюдение у дерматолога или онколога.
Меланомоопасные невусы - несколько типов доброкачественных пигментных кожных образований, достаточно часто перерождающихся в меланому. Согласно данным медицинской статистики, подобные новообразования являются достаточно распространенным состоянием - их доля среди родинок всех типов составляет около 10%. При этом частота встречаемости меланомы намного ниже - примерно 2 случая на 100 000 населения, это свидетельствует о том, что меланомоопасные невусы далеко не всегда приводят к развитию злокачественной опухоли. Тем не менее, их наличие существенно повышает риск появления этого заболевания и значительно потенцирует влияние канцерогенных факторов различной природы. По этой причине в дерматологии наличие меланомоопасных невусов считается достаточно серьезным состоянием, требующим проведения лечебных мероприятий и наблюдения у специалиста для своевременного выявления меланомы.
Причины меланомоопасных невусов
Причины развития меланомоопасных невусов, как и других пигментных новообразований кожи, заключается в нарушении процессов деления меланоцитов - клеток кожи, содержащих в себе гранулы меланина. Обычно такие клетки более-менее равномерно распределяются в коже и защищают тело от воздействия ультрафиолетовых лучей. По ряду причин, таких, как наследственные и генетические факторы, влияние некоторых химических соединений, повреждение кожных покровов механическим путем, ультрафиолетом или радиацией, возникает нарушение клеточного деления меланоцитов. В результате этого нарушения на ограниченном участке кожи образуется скопление пигментных клеток, которое внешне выглядит как коричневое или почти черное пятно различных размеров.
Некоторые исследователи полагают, что появление меланомоопасных невусов и других подобных образований всегда имеет врожденную природу и обусловлено нарушениями процесса миграции меланоцитов в эпидермис из нейроэктодермы. Сторонники этой теории считают, что любые другие факторы, роль которых замечена в процессах развития родинок, лишь провоцируют дальнейшее усугубление данного нарушения. Таким образом, цикл развития меланомоопасных невусов с этой точки зрения выглядит как «нарушение эмбриогенеза - развитие собственно родинки под действием различных факторов - малигнизация и появление меланомы». В свете данной теории меланома рассматривается как состояние, обусловленное врожденными факторами. Родинки обнаруживаются либо сразу при рождении ребенка, либо через несколько лет или даже десятилетий - такая задержка не означает отсутствия «врожденности» меланомоопасного невуса, просто сначала дефект кожи настолько мал, что незаметен даже при самом тщательном осмотре.
Классификация и симптомы
Все родинки или невусы подразделяются на две большие разновидности - меланомоопасные и меланомонеопасные. Среди первых выделяют несколько основных типов, которые различаются между собой внешними проявлениями, возрастом появления, преимущественной локализацией на теле и другими характеристиками. Кроме того, меланомоопасные невусы отличаются между собой степенью онкогенного риска. К наиболее типичным представителям таких кожных новообразований относят следующие:
1. Диспластический меланомоопасный невус - наиболее тяжелая разновидность меланомоопасного образования. На протяжении жизни человека в 90% случаев перерождается в злокачественную меланому. Данный тип родинок зачастую имеет наследственный характер, иногда наблюдается их множественное образование на теле (50 и более неоплазий). Локализация диспластических невусов не имеет характерных особенностей, они могут возникать на различных участках тела. Цвет родинок варьирует от светло-коричневого до почти черного, размер - от 2 до 10 миллиметров. Обычно они регистрируются вскоре после рождения, в некоторых случаях наблюдается их спонтанное появление в период полового созревания. Меланомоопасные невусы такого типа плоские, обычно с нечеткими краями, до начала малигнизации их консистенция на ощупь не отличается от здоровой кожи.
2. Синий меланомоопасный невус (тип Ядассона-Тиче) - обычно возникает на протяжении жизни человека и представляет собой одиночное (реже могут встречаться по 2-5 родинок) новообразование кожи размером не более 10 миллиметров. Его поверхность выступает над кожей в виде полусферы, покровы невуса имеют характерный «напряженный» вид, цвет варьирует от светло-синего до темного или почти черного. Излюбленная локализация - волосистая часть головы, ладони, подошвы, ягодицы, но может возникать и на других участках тела. Малигнизация синего меланомоопасного невуса чаще всего происходит на фоне травматизации родинки, в том числе и при ее неполном удалении косметологическими методиками.
4. Гигантский пигментный невус - наиболее заметный тип подобных новообразований. Имеет исключительно врожденный характер. Эта разновидность меланомоопасных невусов увеличивается по мере роста человека, нередко достигает 5-7 сантиметров в диаметре. Известны случаи, когда новообразования подобного типа покрывали собой значительную часть тела больного и достигали размеров 30-40 сантиметров. При этом родинка выступает над поверхностью кожи и имеет коричневую или черную окраску, формируя собой выраженный косметический дефект. Малигнизация гигантского пигментного невуса регистрируется примерно у 10% больных.
5. Невус Ота - это меланомоопасное новообразование развивается исключительно на лице в области иннервации ветвей тройничного нерва (на коже скуловой или подглазничной области). Является врожденным состоянием, обусловленным нарушениями миграции и дифференцировки меланоцитов. Меланомоопасный невус Ота характерен для азиатских народов монголоидной расы, у остальных национальностей подобные образования не возникают. Со временем может достигать в диаметре нескольких сантиметров, перерождение в меланому наблюдается редко, в основном - под воздействием ультрафиолетового излучения.
6. Ограниченный предраковый меланоз Дюбрейля - это состояние неизвестной этиологии, которое одними дерматологами относится к меланомоопасным невусам, другими - к предраковому дерматозу. Чаще всего заболевание возникает у пожилых людей. Вначале на поверхности кожи лица и шеи, реже других участков тела образуется пигментное пятно, которое имеет неровные края, напоминающие контуры географических карт. Пятно постепенно увеличивается в размере, на его поверхности со временем возникают папулы, узелки и другие образования. Ограниченный предраковый меланоз Дюбрея является облигатным предраковым состоянием, при отсутствии лечения он практически всегда приводит к развитию злокачественной меланомы.
Диагностика меланомоопасных невусов
В большинстве случаев определение меланомоопасных невусов производится путем осмотра новообразования дерматологом. Врач обращает внимание на цвет, размеры, форму и характер контуров родинки (ровные или разорванные, нечеткие), путем пальпации определяет ее консистенцию и наличие уплотнений или других изменений относительно здоровой кожи. При расспросе специалист устанавливает возраст, в котором впервые был зафиксирован данный невус, выясняет, имелись ли в анамнезе факты его роста, насколько быстрым был рост, возникали ли какие-либо другие субъективные симптомы (зуд, жжение, боли) в месте расположения новообразования. Все это позволяет диагностировать меланомоопасный невус и предварительно определить признаки его малигнизации.
Более точные данные по поводу характера невуса может дать биопсия тканей с их последующим изучением. Однако, поскольку механическая травма может стать толчком к развитию злокачественного процесса, онкологи и дерматологи избегают использовать этот метод исследования меланомоопасных невусов. Гистологическое изучение возможно только после удаления новообразования хирургическим путем с соблюдением всех мер предосторожности. Строение тканей меланомоопасных невусов отличается большим количеством меланоцитов разной степени дифференцировки - чем она ниже, тем выше вероятность развития меланомы. В некоторых случаях для определения этого состояния используют дополнительные методы исследования - дерматоскопию, термографическое исследование пораженных участков кожи и ряд других.
Лечение меланомоопасных невусов
Единственным надежным методом лечения меланомоопасного невуса является хирургическое удаление новообразования с широким иссечением тканей кожи. Если родинка имеет очень большие размеры (гигантский пигментный невус), может потребоваться пересадка кожи от донора или с других участков тела больного. Во многих случаях кожная пластика выполняется не только с профилактическими, но и косметическими целями, особенно при значительном размере родинки и ее расположении на заметном участке тела. Удаление меланомоопасного невуса необходимо производить только при участии онколога - косметологические методики удаления (криодеструкция, электрокоагуляция и другие) могут не только не избавить больного от этого образования, но и стать причиной его перерождения в меланому.
Прогноз и профилактика меланомоопасных невусов
Прогноз при наличии меланомоопасных невусов зависит от огромного количества факторов: типа новообразования, его расположения, условий работы и образа жизни человека и даже климата, в котором он проживает (в южных районах кожа подвергается более интенсивному воздействию ультрафиолетовых лучей, что повышает риск развития меланомы). После хирургического иссечения невуса необходимо диспансерное наблюдение у онколога или дерматолога для своевременного выявления признаков малигнизации. Аналогичный подход используют и при других родинках с относительно низким онкогенным риском (например, при голубом невусе) - больные с не удаленными новообразованиями каждые 3-6 месяцев осматриваются специалистом.
Миелодиспластический синдром
Миелодиспластический синдром - группа гематологических заболеваний, при которых наблюдаются цитопения, диспластические изменения костного мозга и высокий риск возникновения острого лейкоза. Характерные симптомы отсутствуют, выявляются признаки анемии, нейтропении и тромбоцитопении. Диагноз устанавливается с учетом данных лабораторных анализов: полного анализа периферической крови, гистологического и цитологического исследования биоптата и аспирата костного мозга и т. д. Дифференциальный диагноз может представлять значительные затруднения. Лечение - переливание компонентов крови, химиотерапия, иммуносупрессивная терапия, пересадка костного мозга.
Миелодиспластический синдром - группа заболеваний и состояний с нарушениями миелоидного кроветворения и высоким риском развития острого лейкоза. Вероятность развития увеличивается с возрастом, в 80% случаев данный синдром диагностируется у людей старше 60 лет. Мужчины страдают несколько чаще женщин. У детей миелодиспластический синдром практически не встречается. В последние десятилетия гематологи отмечают увеличение заболеваемости среди лиц трудоспособного возраста. Предполагается, что причиной «омоложения» болезни могло стать существенное ухудшение экологической обстановки.
До недавнего времени лечение миелодиспластического синдрома было только симптоматическим. Сегодня специалисты разрабатывают новые методы терапии, однако эффективное лечение этой группы болезней все еще остается одной из самых сложных проблем современной гематологии. Пока прогноз при миелодиспластическом синдроме, в основном, зависит от особенностей течения болезни, наличия или отсутствия осложнений. Лечение осуществляют специалисты в сфере онкологии и гематологии.
Причины и классификация миелодиспластического синдрома
С учетом причин развития различают два типа миелодиспластического синдрома: первичный (идиопатический) и вторичный. Идиопатический вариант выявляется в 80-90% случаев, диагностируется преимущественно у пациентов старше 60 лет. Причины возникновения установить не удается. В числе факторов риска первичного миелодиспластического синдрома - курение, повышенный уровень радиации при выполнении профессиональных обязанностей или проживании в неблагоприятной экологической зоне, частый контакт с бензином, пестицидами и органическими растворителям, некоторые наследственные и врожденные заболевания (нейрофиброматоз, анемия Фанкони, синдром Дауна).
Вторичный вариант миелодиспластического синдрома наблюдается в 10-20% случаев, может возникать в любом возрасте. Причиной развития становится химиотерапия или радиотерапия по поводу какого-то онкологического заболевания. В число лекарственных средств с доказанной способностью вызывать миелодиспластический синдром включают циклофосфан, подофиллотоксины, антрациклины (доксорубицин) и ингибиторы топоизомеразы (иринотекан, топотекан). Вторичный вариант отличается более высокой резистентностью к лечению, более высоким риском развития острого лейкоза и более неблагоприятным прогнозом.
В современной редакции классификации ВОЗ различают следующие типы миелодиспластического синдрома:
- Рефрактерная анемия. Сохраняется более полугода. В анализе крови бласты отсутствуют либо единичные. В костном мозге дисплазия эритроидного ростка.
- Рефрактерная анемия с кольцевыми сидеробластами. Сохраняется более полугода. В анализе крови бласты отсутствуют. В костном мозге дисплазия эритроидного ростка.
- Рефрактерная цитопения с многолинейной дисплазией. В анализе крови тельца Ауэра отсутствуют, бласты отсутствуют либо единичные, выявляются панцитопения и увеличение количества моноцитов. В костном мозге диспластические изменения менее 10% клеток в 1 миелоидной клеточной линии, бластов менее 5%, телец Ауэра нет.
- Рефрактерная анемия с избытком бластов-1. В анализе крови тельца Ауэра отсутствуют, бластов более 5%, цитопения и увеличение количества моноцитов. В костном мозге дисплазия одной либо нескольких клеточных линий, бластов 5-9%, телец Ауэра нет.
- Рефрактерная анемия с избытком бластов-2. В анализе крови увеличение количества моноцитов, цитопения, бластов 5-19%, могут выявляться тельца Ауэра. В костном мозге дисплазия одной либо нескольких клеточных линий, бластов 10-19%, обнаруживаются тельца Ауэра.
- Неклассифицируемый миелодиспластический синдром. В анализе крови цитопения, бласты отсутствуют либо единичные, тельца Ауэра отсутствуют. В костном мозге дисплазия одного мегакариоцитарного либо гранулоцитарного ростка, бластов более 5%, тельца Ауэра отсутствуют.
- Миелодиспластический синдром, ассоциированный с изолированной делецией 5q. В анализе крови анемия, бластов более 5%, возможен тромбоцитоз. В костном мозге более 5% бластов, тельца Ауэра отсутствуют, изолированная делеция 5q.
Симптомы миелодиспластического синдрома
Клиническая симптоматика определяется степенью нарушений миелопоэза. При мягко протекающих расстройствах возможно длительное бессимптомное или стертое течение. Из-за слабой выраженности клинических проявлений некоторые больные не обращаются к врачам, и миелодиспластический синдром обнаруживается во время проведения очередного медицинского осмотра. При преобладании анемии наблюдаются слабость, одышка, плохая переносимость физических нагрузок, бледность кожных покровов, головокружения и обморочные состояния.
При миелодиспластическом синдроме с тромбоцитопенией возникает повышенная кровоточивость, отмечаются десневые и носовые кровотечения, на коже появляются петехии. Возможны подкожные кровоизлияния и меноррагии. Миелодиспластический синдром с выраженными нейтропенией и агранулоцитозом проявляется частыми простудами, стоматитом, синуситом или стрептодермией. В тяжелых случаях возможно развитие пневмонии или сепсиса. Инфекционные заболевания нередко вызываются грибками, вирусами или условно-патогенными микробами. У каждого пятого пациента с миелодиспластическим синдромом выявляется увеличение лимфоузлов, селезенки и печени.
Диагностика миелодиспластического синдрома
Диагноз выставляется с учетом данных лабораторных исследований: анализа периферической крови, биопсии костного мозга с последующим цитологическим исследованием, цитохимических и цитогенетических тестов. В анализе периферической крови больных миелодиспластическим синдромом обычно обнаруживается панцитопения, реже выявляется дву- или одноростковая цитопения. У 90% пациентов наблюдается нормоцитарная либо макроцитарная анемия, у 60% - нейтропения и лейкопения. У большинства больных миелодиспластическим синдромом отмечается тромбоцитопения.
При исследовании костного мозга количество клеток обычно нормальное либо повышенное. Уже на ранних стадиях обнаруживаются признаки дизэритропоэза. Количество бластов зависит от формы миелодиспластического синдрома, может быть нормальным либо увеличенным. В последующем наблюдаются дисгранулоцитопоэз и дисмегакариоцитопоэз. У некоторых больных признаки дисплазии костного мозга выражены очень слабо. В процессе цитогенетического исследования у ¾ больных выявляются хромосомные нарушения. Дифференциальный диагноз миелодиспластического синдрома проводят с В12-дефицитной анемией, фолиево-дефицитной анемией, апластической анемией, острым миелолейкозом и другими острыми лейкозами.
Лечение и прогноз при миелодиспластическом синдроме
Тактика лечения определяется выраженностью клинической симптоматики и лабораторных изменений. При отсутствии явных признаков анемии, геморрагического синдрома и инфекционных осложнений осуществляется наблюдение. При миелодиспластическом синдроме с выраженной анемией, тромбоцитопенией и нейтропенией, а также при высоком риске возникновения острого лейкоза назначают сопроводительную терапию, химиотерапию и иммуносупрессивную терапию. При необходимости осуществляют пересадку костного мозга.
Сопроводительная терапия является самым распространенным методом лечения миелодиспластического синдрома. Предусматривает внутривенные инфузии компонентов крови. При длительном применении может провоцировать повышение уровня железа, влекущее за собой нарушения деятельности жизненно важных органов, поэтому переливания гемокомпонентов производят при одновременном приеме хелаторов (лекарственных средств, связывающих железо и способствующих его выведению).
Иммуносупрессоры эффективны при лечении миелодиспластического синдрома с отсутствием хромосомных аномалий, наличием гена HLA-DR15 и гипоклеточном костном мозге. Химиотерапию применяют при невозможности трансплантации костного мозга. Высокие дозы препаратов используют при трансформации миелодиспластического синдрома в острый лейкоз, а также при рефрактерных анемиях с избытком бластов при нормоклеточном и гиперклеточном костном мозге, низкие - при невозможности пересадки костного мозга. Наряду с перечисленными средствами пациентам назначают гипометилирующие средства (азацитидин). Наиболее надежным способом достижения полноценной длительной ремиссии является трансплантация костного мозга.
Прогноз зависит от типа миелодиспластического синдрома, количества хромосомных аномалий, необходимости в регулярных переливаниях компонентов крови, выраженности клинических проявлений и наличия осложнений. Различают 5 групп риска. Средняя выживаемость больных миелодиспластическим синдромом, входящих в группу с самым низким уровнем риска, составляет более 11 лет; с самым высоким - около 8 месяцев. Вероятность отторжения костного мозга после трансплантации - около 10%.
Читайте также:
