Методика интраоперационной холангиографии. Как делать интраоперационную холангиографию?
Добавил пользователь Владимир З. Обновлено: 28.01.2026
Основной целью операционной холангиографии является обнаружение конкрементов в общем желчном протоке — цель, которая в данной ситуации «оправдывает средства», даже если это исследование и отнимает 10—15 мин операционного времени. Все косвенные признаки наличия камней в протоке — расширение холедоха, утолщение его стенок, мелкие камни в желчном пузыре, а также рутинное вскрытие и эксплорация общего желчного протока не могут дать 100% гарантии обнаружения и удаления конкрементов.
Холедохотомия, предпринятая только на основании клинических данных, в 10% приводит к остаточным камням. Если хирург говорит, что у него большой опыт в операциях на желчных путях и в своей жизни он ни разу не оставлял камней в холедохе, он наверняка обманывает вас в одном из этих положений, а возможно, и в двух! И с этим трудно не согласиться. Но не только стремление обнаружить камни в протоках заставляет выполнять операционную холангиографию. Она даёт возможность определить аномалии расположения пузырного и печеночных протоков, выяснить состояние холедоха, его проходимость, топику большого доуденального сосочка и другие моменты.
Для операционной холангиографии в настоящее время используются только водорастворимые контрастные вещества — кардиотраст, верографин, триумбрен, гипак, диодон и другие. Возможно применение и препаратов для внутривенной холецистохолангиографии. При этом необходимо применять слабые, 20—25%-ные растворы контраста, так как большая его плотность не позволяет обнаружить мелкие конкременты. Контраст вводится через культю пузырного протока путём её интубации металлической канюлей, катетером или полиэтиленовой трубкой. Для облегчения этой манипуляции предложены различные варианты — катетер со стилетом, наложение клемм на пузырный проток.
Введение в пузырь, с нашей точки зрения, должно применяться в случаях опухолей терминального отдела общего желчного протока, при отсутствии во время операции внешних признаков патологии. Широко применять этот метод нельзя, так как существует реальная опасность вынесения камней в протоки. Пункция холедоха выполняется при обтурации пузырного протока, широкой и короткой культе желчного пузыря, при повторных операциях на желчных путях. Возможна и прямая транспечёночная холангиография, которая показана при высоких обтурациях желчевыводящих путей.
Трансдуоденальная ретроградная холангиография применяется крайне редко. Показания к ней — вскрытый просвет двенадцатиперстной кишки и невозможность ввести контраст другими способами. Колличество контраста обычно равно 10—20 мл. Мы являемся сторонниками умеренной гиперпрессии, т. е. вводим контраст до полного заполнения желчного «дерева». Порционное (по 3— 5 мл) введение удлиняет сроки исследования, заполняет протоки частично. При обтурационной желтухе необходимое количество контрастного вещества резко возрастает. Некоторые указывают, что в первые две недели обтурации желчного протока объём желчеотводящей системы увеличивается в 7 раз.
Показания и противопоказания к холангиографии
Показаниями к операционной холангиографии являются все формы острого, хронического холецистита или холецистопанкреатита независимо от наличия или отсутствия указании до операции на патологию желчевыводящих путей. Она может не выполняться у больного с чётко установленным диагнозом, полученным при прямой дооперационной холангиографии.
Операционная холангиография противопоказана больным, которым предполагается произвести небольшой объём вмешательств (холецистостомия, дренирование подпечёночного абсцесса) из-за тяжести состояния; при внезапно развившихся во время операции осложнениях, требующих проведения реанимационных мероприятий, изменения плана или прекращения вмешательства.
Следует различать первичную, повторную и контрольную операционную холангиографию. Вышеприведённые показания и противопоказания относятся к первичной холангиографии. Повторная производится при неуверенности в отсутствии конкрементов или другой патологии, выявленной во время первичной манипуляции.
ХОЛАНГИОГРАФИЯ
Холангиография (греческий chole желчь + angeion сосуд + grapho писать, изображать) — метод рентгенологического исследования желчных протоков после прямого введения в них рентгеноконтрастного вещества.
В настоящее время имеют распространение четыре способа холангиографии: эндоскопическая ретроградная панкреатохолангиография, чрескожная чреспеченочная холангиография, интраоперационная и послеоперационная холангиография.
Эндоскопическую ретроградную панкреатохолангиографию (см. Панкреатохолангиография ретроградная) производят при наличии холестаза, установленного по клиническим симптомам и данным холесцинтиграфии (см. Холеграфия) или ультразвукового исследования печени. Метод позволяет дифференцировать печеночно-клеточную и механическую желтуху, обнаруживать камни в желчных путях, выявлять опухолевое поражение желчных протоков (см. Желчные протопи), а в ряде случаев выяснять причину постхолецистэктомического синдрома (см.). Этот способ холангиографии дает возможность одновременно изучить протоки поджелудочной железы и осмотреть двенадцатиперстную кишку. При необходимости через дуоденоскоп могут быть произведены биопсия, сфинктеротомия и удаление камня из общего желчного протока, длительная катетеризация общего желчного протока с целью дренирования или введения лекарственных средств. Контрастирование желчных путей удается при этом способе холангиографии у 80— 90% больных.
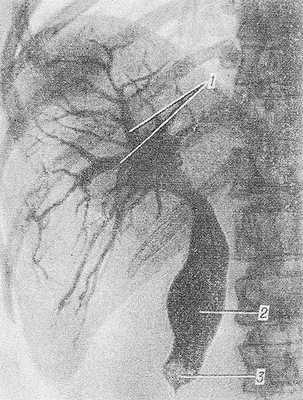
Рис. 1. Чрескожная чреспеченочная холангиография при желчнокаменной болезни (прямая проекция): желчные протоки (1) и общий желчный проток (2) расширены, в дистальной части общего желчного протока имеется окклюзирующий камень (3).
Чрескожная чреспеченочная холангиография получила распространение, когда появились сверхтонкие иглы для пункции внутрипеченочных протоков, обеспечивающие доступность и относительную безопасность искусственного контрастирования желчных путей. Основные показания — уточнение локализации, природы и характера окклюзии желчных протоков у больных желтухой, вызванной камнем, стриктурой, опухолью, когда невозможно проведение ретроградной холангиографии. Противопоказания — гнойный холангит, геморрагический диатез, резкие нарушения свертывающей системы крови. После премедикации (см. Наркоз) и местной анестезии (см. Анестезия местная) производят чрескожную пункцию брюшной стенки в восьмом межреберье по передней подмышечной линии. Если желчные протоки расширены, что устанавливают предварительно с помощью компьютерной томографии (см. Томография компьютерная) или ультразвукового сканирования (см. Ультразвуковая диагностика), то иглу направляют в периферические отделы печени; при нерасширенных протоках — в сторону ворот печени. Пункция расширенных протоков удается почти всегда, а нерасширенных — у 80—85% больных. Под контролем рентгенотелевидения (см. Телевидение в медицине) конец иглы устанавливают в просвете одного из внутрипеченочных желчных протоков и по ней вводят необходимое количество (от 20 до 60 мл) трийодированного рентгеноконтрастного вещества (см.), после этого производят рентгенограммы в прямой и косых проекциях (рис. 1). Терминальную часть общего желчного протока исследуют в вертикальном или полувертикальном положении больного. Процедура диагностического исследования может перейти в лечебную, если обнаружены расширенные желчные протоки и возникают показания к их временному или постоянному дренированию. Если при обнаружении гипертензии желчных протоков сразу же выполняется их дренирование, то осложнения наблюдаются редко. К ним относятся: истечение желчи или крови в брюшную полость, гемобилия (см.), случайное ранение органов грудной или брюшной полости. Для предотвращения септических осложнений рекомендуется введение антибиотиков за 1 час до процедуры и после нее.
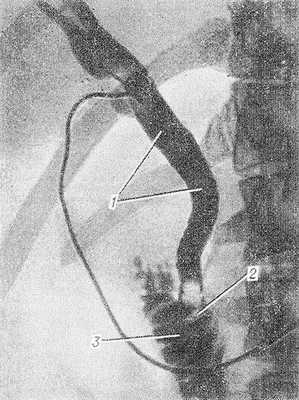
Рис. 2. Интраоперационная холангиография при желчнокаменной болезни (прямая проекция): общий желчный проток (1) расширен, в его дистальной части группа камней (2), контрастное вещество выходит в двенадцатиперстную кишку (3); в общем желчном протоке виден катетер.
Интраоперационная холангиография предложена Мирисси (P.L. Mirizzi) в 1931 году. Ее выполняют на операционном столе после вскрытия брюшной полости. Проведение интраоперационной холангиографии требует четкого взаимодействия хирурга и рентгенолога. Показания к этому виду холангиографии те же, что и к хирургическому исследованию желчных протоков. Абсолютных противопоказаний нет, а относительными являются острый холангит и тяжелое состояние больного, при котором мероприятия ограничиваются операцией отведения гноя и желчи. Интраоперационная холангиография позволяет выяснить состояние желчных протоков и избежать холедохотомии (см.) примерно у половины больных, которым производят операции на желчных путях. Интраоперационную холангиографию выполняют в операционной, оборудованной рентгеновской установкой с трехфазным генератором; рентгенотелевизионное исследование и видео-магнитную запись сочетают с обзорной рентгенографией. Холангиографию рекомендуется производить до инструментального исследования желчных протоков. Применяют разведенные (30—50%) растворы рентгеноконтрастных веществ, чтобы в интенсивной тени протоков были видны даже мелкие камни (рис. 2). Рентгеноконтрастное вещество вводят преимущественно через пузырный проток или непосредственно в общий желчный проток, вначале 5 —8 мл при невысоком давлении и выполняют первый снимок, а затем 10—15 мл под давлением, после чего производят второй снимок. При правильно проведенном исследовании осложнений не наблюдается.
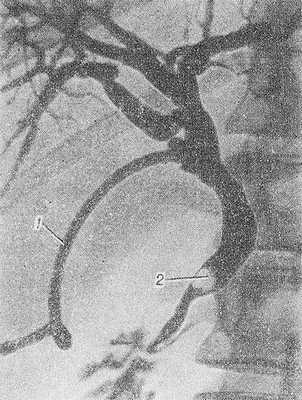
Рис. 3. Послеоперационная чреззондовая холангиография при желчнокаменной болезни (прямая проекция): через зонд (1) заполнены контрастным веществом внутрипеченочные и внепеченочные желчные протоки, в дистальном отделе общего желчного протока виден дефект наполнения, вызванный камнем (2).
Послеоперационная холангиография служит для оценки результатов оперативного вмешательства с целью выявления оставшихся желчных камней (рис. 3), послеоперационных стриктур протоков, определения проходимости искусственно созданных анастомозов между желчными путями и желудочно-кишечным трактом, для исследования спонтанно возникающих наружных и внутренних желчных свищей. Через дренажную трубку или катетер, оставленные после операции, или через свищ, под контролем рентгеноскопии медленно вводят 25—50% раствор трийодированного рентгеноконтрастного вещества. Меняя положение больного, добиваются заполнения интересующих врача отделов желчных путей.
При необходимости вводят лекарственные препараты, вызывающие расслабление или спазм сфинктера Одди (сфинктер общего желчного протока), и одновременно контрастируют желудок или двенадцатиперстную кишку. Осложнений при послеоперационной холангиографии не возникает, если не нарушалась методика исследования.
Библиогр.: Благовидов Д. Д. и др. Эндоскопическая панкреатохолангиография, Сов. мед., № 3, с. 36, 1976; Линденбратен Л. Д. Рентгенология печени и желчных путей, М., 1980; Линденбратен Л. Д. и Наумов Л. Б. Методы рентгенологического исследования органов и систем человека, Ташкент, 1976; Милонов О. Б., Астрожников Ю. В. и Старикова В. Б. Наружное чреспеченочное дренирование печеночных и желчных протоков, Хирургия, № 10, с. 131, 1978; Anacker H., Weiss H. D. а. Кгаюапп В. Endoscopic retrograde nancreaticocholangiography (RPC), В., 1977; Hoevels J. Ergebnisse der perkutanen transhepatischen Portographie, Fortschr. Rontgenstr., Bd 128, S. 432, 1978; Muller P. R. a. o. Fineneedle transhepatic cholangiography, Amer. J. Roentgenol., v. 136, p. 85, 1981; Оi I., Kobayashi S. a. Kondo T. Endoscopic pancreatocholangiography, Endoscopy, v. 2, p. 103, 1970; Оkuda K. Radiological aspects of the liver and biliary tree, Tokyo, 1976.
Холангиография — обследование желчных путей под рентгеном или МРТ с помощью контрастирования специальным веществом. Фактически холангиография «рисует» картину выведения желчи в данный конкретный период времени и показывает внутренние препятствия для нормального функционирования системы — камни, опухоль, рубцовое сужение. Холангиография — процесс обследования, а зафиксированная рентгеном картинка — холангиограмма.
Показания
Желчь синтезируется клетками печени и по внутрипеченочным протокам собирается в желчном пузыре, лежащим на нижней поверхности печени. Через некоторое время после еды желчь из пузыря подается в двенадцатиперстную кишку, где она взаимодействует с полупереваренной пищей, расщепляя её компоненты на составные части. Желчный пузырь и двенадцатиперстная кишка соединены общим желчным протоком, куда чуть выше кишки впадает проток поджелудочной железы.
При холангиографии контрастное для рентгена вещество окрашивает внепеченочные протоки, показывая их структуру и проходимость, фиксируя места сужения и причину сужения. Поэтому к холангиографии прибегают в случаях:
- Желтухи неинфекционной природы, когда из-за механического препятствия нормальному току желчи желчные кислоты попадают не в кишку, а всасываются в кровь, что возможно при закупорке главного желчного протока — холедоха камнем, сдавлении его рубцами, а также блокировке опухолью дуоденального сосочка — места впадения протока в двенадцатиперстную кишку.
- Рака поджелудочной железы, когда необходимо восстановить проходимость сдавленного раковым конгломератом холедоха специальным дренажом или стентом, чтобы улучшилось состояние, регрессировала механическая желтуха и больного подготовили к плановой операции.
- Воспаления поджелудочной железы с частыми обострениями для поиска причины хронизации патологии.
- Наличия патологических гнойных ходов — свищей между поджелудочной и двенадцатиперстной, сформировавшихся после тяжелого панкреатита.
После установления точной причины патологии желчевыведения, холангиография из диагностического мероприятия может стать лечебной процедурой, ликвидирующей это патологическое препятствие.
Виды холангиографии
Контрастное вещество в желчь может попасть двумя путями — непосредственно смешиваясь с желчью в протоке или после внутривенного введения первоначально попадая в печеночный кровоток, а оттуда выделяясь с желчью.
Непосредственное смешивание контраста с желчью возможно несколькими способами:
- ретроградная или, по-русски, противоточная холангиография (РХПГ, ЭРХПГ) сегодня «золотой стандарт» обследования при патологии желчевыведения, осуществляется при одновременной эндоскопии двенадцатиперстной кишки и рентгеновском обследовании;
- чреспеченочная холангиография предполагает введение контраста в крупный желчный проток при пункции через брюшную стенку, процедура не свободна от непосредственных осложнений, поэтому предпочтительно проводить её перед операцией;
- чрескожная холангиография выполняется при лапароскопии, и контрастное вещество сначала иглой вводят в желчный пузырь, манипуляция чревата последующим истечением желчи по сформированному толстой иглой ходу;
- фистулохолангиография возможна при наличии свищей, потому что контрастируется свищевой ход и далее прослеживается выделение препарата соединённым с ним протоком.
Выделение контраста при введении его в кровеносную систему осуществляется:
- при внутривенной холангиографии, сегодня признанной не сильно результативной т точной манипуляцией, вследствие чего от неё отказались в пользу более точного обследования;
- магнитно-резонансная холангиография исключает прокол пузыря и желчных путей, гарантируя высокое качество обследования и 90% точность диагностики, но при крошечных камушках уступает эффективности ЭРХПГ, да и довольно дорогая процедура, требующая специального оборудования.
По времени выполнения холангиография подразделяется на следующие виды:
- предоперационную, чаще всего выполняется именно ЭРХПГ, реже — чрескожная-чреспеченочная диагностическая манипуляция;
- интраоперационную — во время хирургического вмешательства путём введения катетера в проток;
- послеоперационную, как правило используемую для контроля результата оперативного вмешательства, когда подача контраста осуществляется через ранее установленный дренажный катетер.
Безусловное лидерство принадлежит ЭРХПГ, сочетающей высокую чувствительность и такую же точность диагностики, возможность детального эндоскопического осмотра верхних отделов желудочно-кишечного тракта и выполнения лечебной процедуры сразу же после выявления причины патологии.
Подготовка к ЭРХПГ
Эндоскопическая ретроградная холангиопанкреатография не проводится амбулаторно в поликлинике, необходима кратковременная госпитализация пациента, поскольку требуется предварительная медикаментозная подготовка к процедуре. Вмешательство требует хорошей анестезии или даже наркотизации, а после манипуляции осуществляется мониторинг состояния и своевременное выявление осложнений, если таковые случились.

Накануне процедуры пациенту даются успокоительные средства, позитивно действующие на центральную и периферическую нервную систему, и расслабляющие мышечные слои желудочно-кишечного тракта спазмолитические препараты. Очень выраженная перистальтика кишечника купируется введением лекарственных средств. Перед введением гастроскопа обезболивается глотка, но также возможно выполнение диагностической манипуляции под наркозом, что облегчает переносимость пациентом и повышает возможности визуализации патологии.
Что касается личной подготовки пациента, то он должен отказаться от еды как минимум за 12 часов.
Методика ЭРХПГ
Совмещение эндоскопии с рентгеновским обследованием оптимально во всех отношениях: максимально возможная диагностика и доступность для осмотра «укромных уголков» при фиксации всего процесса выявления патологии на рентгеновском снимке и диске, что позволит последующее консультирование привлечёнными специалистами не в слепую, а по видео.
Первым этапом выполняется последовательная эндоскопия пищевода, желудка, двенадцатиперстной кишки. Далее по специальному каналу эндоскопа вводится катетер, кончик которого направляется в общий желчный проток, куда и подается контрастное вещество. Расположение контраста в анатомической зоне снимается на рентгеновскую пленку, а процесс движения эндоскопической аппаратуры фиксируется на видео. При обнаружении какого-либо новообразования внутри кишки или протока щипчиками берётся кусочек ткани — биопсия, если камень блокирует проток — тоже щипчиками крошится и удаляется. При сужении протока устанавливается стент или дренажный катетер.
Осложнения
ЭРХПГ сопряжена с внедрением внутрь, то есть инвазивная процедура, плюс используется инородное для организма контрастного вещества. Самое частое, но по факту очень редкое осложнение — воспалительные изменения нежной ткани поджелудочной железы — в среднем у трёх на сотню пациентов. Проявляется клинически панкреатитом — боль в животе, втрое повышение специфического фермента крови — амилазы. Как правило, осложнение развивается уже на первые сутки, за пару дней купируется. В нашей клинике разработана методика снижения и профилактики этого вида осложнений ЭРХПГ.
Вдвое реже возникает кровотечение из места манипуляции, когда при рассечении дуоденального сосочка повреждается сосуд у пациента с нарушениями свёртывания крови, что нередко возникает при длительной или выраженной желтухе.
Разрыв протока возможен у одного-двух пациентов из сотни, что обусловлено рыхлостью тканей при сниженной из-за рубцов растяжимости. Осложнение успешно лечится при своевременном выявлении.
И самое банальное и частое — аллергическая реакция на контрастное вещество. Причём неоднократное обследование с использованием контраста не гарантирует её отсутствие в последующем, аллергия возникает по принципу: вчера не было, а сегодня возникла.
Холангиографию в «Евроонко» проводят опытные врачи-специалисты на современном оборудовании. Узнайте больше, свяжитесь с нами.

Холангиографией называют исследование желчных путей посредством рентгена либо МРТ с использованием специального контрастного вещества.
Можно сказать, что процедура дает полную картину выведения желчи в конкретный момент и выявляет для доктора различные препятствия, мешающие нормальной работе системы. Речь идет о:
- Камнях;
- Опухолях;
- Рубцовых сужениях.
Желчь, синтезируясь клетками печени, скапливается в желчном пузыре, так сказать, ближайшем соседе печени.
После приема пищи, спустя некоторое время, желчь из пузыря попадает в двенадцатиперстную кишку. Там происходит ее взаимодействие с пищей переваренной не до конца. Задача желчи - расщепить компоненты пищи на составные части.
Соединяет пузырь и двенадцатиперстную кишку желчный проток. Именно в него немного выше входит проток поджелудочной железы.
Как мы уже отметили, описываемая процедура помогает понять, что же мешает нормальному функционированию системы. Для этого используют контрастное вещество, и на том же рентгена становится видна структура протоков, их проходимость и помехи, созданные сужениями. То есть врач получает возможность понять, что же послужило причиной сбоя работы системы.
К исследованию обращаются в следующих случаях:
- Желтуха неинфекционной природы;
- Раковая опухоль поджелудочной железы;
- Воспалительные процессы в поджелудочной железес частыми обострениями;
- Подозрение на свищи между поджелудочной железой и двенадцатиперстной кишкой.
Когда точная причина заболевания установлена процедура может перерасти из диагностической в лечебную.
Противопоказания к исследованию
Существуют противопоказания к исследованию. Мы приведем некоторые из них, чтобы дать понять - некоторые носят абсолютный характер, а некоторые относительный.
Абсолютно процедура неприемлема для людей с:
- Кардиостимуляторами;
- Инсулиновыми насосами;
- Клипсами сосудов мозга, останавливающими кровь;
- Электронными, ферромагнитными имплантатами среднего уха;
- Неферромагнитными имплантатами уха внутреннего.
Среди ограничений относительных:
- Беременность в первом триместре;
- Боязнь замкнутого пространства;
- Неконтролируемая двигательная активность.
Контраст способен поступить в желчь двумя путями:
- При непосредственном смешивании с желчью в протоке;
- После внутривенного введения.
Существует несколько способов непосредственного смешивания контрастного препарата с желчью:
- Ретроградный (противоточный вариант исследования РХПГ, ЭРХПГ). Этот вариант считается сегодня «золотым стандартом» обнаружения патологии процесса желчевыведения.
- Чреспеченочный вариант. Контрастное вещество вводят в крупный желчный проток через стенку брюшины. Обычно такой вариант процедуры избирают перед хирургической манипуляцией.
- Вариант чрескожный. Его выполняют при лапароскопии. Контраст вводят в желчный пузырь с помощью иглы.
- Фистулографический вариант. Обычно применим при наличии свищей.
Как же контрастное вещество попадает в кровь? Существует несколько вариантов:
- Внутривенный способ;
- Способ магнитно-резонансный.
При проведении последнего прокол мочевого пузыря и желчных путей не нужен. К тому же, этот вариант высоко информативен в плане диагностики. Однако есть и минусы: при наличии камней от не так эффективен, как ЭРХПГ, к тому же дорогой.
Если взять за основу классификации время, то исследование может быть:
- Предоперационным (чаще выполняют ЭРХПГ);
- Интраоперационным (катетер вводят в проток в процессе хирургической манипуляции);
- Послеоперационным (чаще этот вариант используют для контроля результата хирургической манипуляции. Контрастное вещество подается через установленный дренажный катетер.
Медицинская практика отдает лидерство ЭРХПГ. Именно здесь сочетается высокая степень чувствительности и высокая точность диагноза.
Что оценивается во время проведения МРТ-исследования
Мы уже отметили, что исследование, о котором идет речь проводится с использованием рентгена или МРТ. О втором скажем чуть подробнее. В ходе МРТ-процедуры врач способен оценить:
- Качество протоков желчи;
- Холедох;
- Вирсунгов проток;
- Состояние разных органов, таких как печень, желчный пузырь, селезенка, поджелудочная железа).
Подготовка ЭРХПГ
Речь пойдет о подготовке к ЭРХПГ (эндоскопической ретроградной холангиопанкреатографии).
Для того, чтобы провести данное исследование, пациент должен некоторое время провести в медицинском учреждении. Главным образом, это связано с подготовкой к манипуляции и минимизацией возможных нежелательных последствий.
Перед манипуляцией пациент принимает специальные медикаменты. Это важно для благотворного действия на нервную систему и расслабляющие мышцы желудочно-кишечного тракта.
За двенадцать часов до исследования пациент прекращает прием пищи, но еще раньше (хотя бы за сутки) отказывается от пищи, содержащей грубую клетчатку, продуктов, вызывающих газообразование:
- Газировка;
- Капуста;
- Фрукты;
- Черный хлеб;
- Кефир и т.д.
Если газообразование повышено, пациент принимает препарат, назначенный врачом. Им может быть, например, «Эспумизан». Все остальные действия, касающиеся приема медицинских препаратов, строго регламентируются врачом.
Методика
Сочетание эндоскопического исследования и рентгеновского очень эффективно. Здесь врач имеет возможность получить важную информацию, необходимую для назначения последующего лечения.
Исследование можно разделить на несколько этапов:
- Эндоскопический. Исследуются пищевод, желудок, двенадцатиперстная кишка.
- Введение катетера.
- Съемки локализации контрастного вещества и процесса продвижения эндоскопа.
- Проведение биопсии.
- При обнаружении камней их разрушение и удаление.
- Установка стента или дренажного катетера при сужении протока.

Исследование предполагает вмешательство с применением контрастного вещества. Это значит, что осложнения могут быть.
- Развитие воспалительного процесса в поджелудочной железе;
- Кровотечение из зоны вмешательства;
- Разрыв протока;
- Аллергия на контрастное вещество.
Как показывает практика, все осложнения либо крайне редки, либо легко купируются.
Клиника интегративной онкологии Onco.Rehab желает Вам здоровья. Мы подскажем, где лучше пройти любые исследования.
МР холангиография что показывает
МРТ — это безопасный и неинвазивный метод визуализации тканей организма. Методика используется для ранней первичной диагностики заболеваний и верификации ранее установленных диагнозов. Часто, томография становится методом уточнения прочих находок, полученных другими методами. МРТ холангиография, что показывает состояние желчного пузыря, желчных протоков — бесконтактный способ, который не доставляет дискомфорта. Процедура назначается в сложных клинических случаях, когда установить диагноз посредством других методик невозможно.
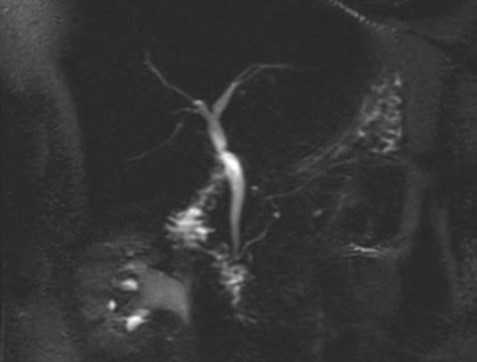
При МР-холангиографии правый и левый печеночные протоки диаметром до 4 мм, общий печеночный проток диаметром 6 мм, общий желчный диаметром до 7 мм, без дефектов наполнения. Конкрементов не отмечается.
Что такое магнитно-резонансная холангиография?
МРТ-холангиография — это неинвазивный, безопасный метод визуализации желчного пузыря, желчевыводящих протоков, панкреатического протока. Назначается, когда информации, полученной другими методами недостаточно. Существует группа показаний для магнитно-резонансного исследования:
- Установленная желчекаменная болезнь. Методика позволяет визуализировать как сами конкременты, так и изменения, которые спровоцированы заболеванием.
- Вероятные или установленные воспалительные процессы в протоках.
- Аномалии развития желчевыводящих протоков.
- Доброкачественные изменения желчного пузыря.
- Рак. Онкологические процессы злокачественного типа.
- Заболевания панкреатического протока.
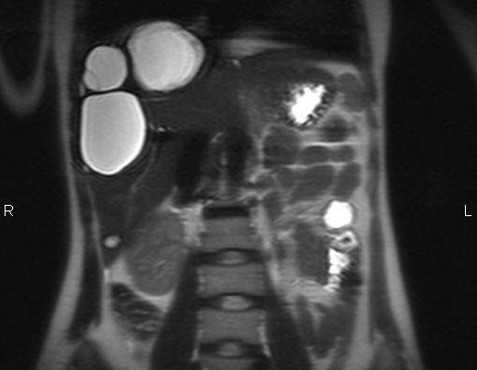
МРТ брюшной полости в корональной плоскости. Очаговые кистозные образования печени паразитарной природы, округлой формы, с четкими и неровными контурами.
Основанием для диагностики становится не только подозрение на то или иное заболевание или необходимость уточнить характер патологического процесса, который уже диагностирован. Также среди показаний можно отметить симптомы, которые только косвенно указывают на развитие заболевания. Среди типичных признаков:
- Боли в левом или правом боку.
- Нарушения нормального пищеварения.
- Диспепсические явления: от тошноты до изжоги, отрыжки.
- Расстройства стула.
- Изменение оттенка стула.
- Изменение цвета кожных покровов, склер глаз, что указывает на желтуху, избыток билирубина.
- Метеоризм, повышенная продукция кишечного газа.
Перечень возможных симптомов неполный. Последнее слово остается за лечащим врачом.
Исследование проводится перед началом лечения и после проведенной терапии, чтобы оценить динамику патологического процесса и действенность коррекции.
Подготовка к МРТ холангиографии
Подготовка к МРТ-холангиографии начинается за двое суток до обследования. Первый и основной шаг — это специальная щадящая диета. Из рациона исключают продукты, способные спровоцировать газообразование в кишечнике, перегрузить пищеварительный тракт:
- Сдобу.
- Капусту, чеснок, поскольку они способны вызвать метеоризм.
- Бананы. По идентичной причине.
- Фаст-фуд.
- Жареные блюда.
- Свежий хлеб.
- Спиртные напитки.
- Газированные напитки.
Диета не жесткая. Но рекомендации касательно рациона важно соблюсти, поскольку раздутый кишечник мешает обзору и снижает информативность исследования.
Накануне показана дополнительная подготовка:
- За 8 часов полностью отказываются от пищи. Проходить исследование нужно натощак.
- Накануне же обследования следует принять препарат для снижения количества газов в кишечнике. Например, Эспумизан.
- Когда присутствуют запоры, проводят процедуру очищения кишечника.
В остальном, процесс ничем не отличается от других форм МРТ. Нужно подойти к назначенному времени, оставить все запрещенные предметы в специально отведенном месте. Сюда относятся металлические украшения, изделия, также банковские карты, электроника. Все то, что может выйти из строя или создать риски для пациента, аппарата и персонала.
О противопоказаниях к томографическому методу диагностики нужно сообщить врачу. Среди противопоказаний:
- Наличие в организме металлических компонентов.
- Установленный кардиостимулятор.
- Беременность в любой стадии. Кроме случаев, когда диагностика прямо разрешена ведущим пациентку акушером-гинекологом.
- Масса тела свыше 130-150 кг, поскольку аппарат не выдержит такой нагрузки.
- Гиперкинезы, тики, которые исключают возможность лежать неподвижно. До того момента, пока состояние не нормализуется.
Противопоказаний к проведению минимум.
Холангиография при МРТ, как проводится?
Порядок проведения МРТ желчевыводящих протоков, желчного пузыря, панкреатического протока мало отличается от алгоритма сканирования органов брюшной полости.
- Пациент ложится на специальную кушетку, стол аппарата-томографа.
- Лаборант проводит краткий инструктаж пациента. Объясняет, как себя вести во время медицинской процедуры. Необходимо лежать неподвижно, чтобы не смазать изображение.
- Чтобы снизить уровень шума от аппарата, обеспечить комфорт, используют специальные наушники.
- Человека помещают в туннель томографа, после чего начинается сканирование.
- Время сканирования зависит от вероятного заболевания, клинических находок. В среднем, на томографию уходит до 30 минут.
В сложных случаях, когда есть подозрения на изменения опухолевого характера, злокачественные заболевания, проводится томография с контрастным усилением.
Контрастное вещество вводится внутривенно, накапливается в измененных тканях, усиливает МР-изображения. Врач получает более четкие снимки, может оценить размеры, точную локализацию опухоли, ее структуру, состояние окружающих тканей, этап развития патологии. Это всего лишь возможный диагноз, окончательный вывод можно сделать только после биопсии и гистологической оценки образца тканей в лаборатории.
Исследование с контрастом имеет отдельную группу противопоказаний:
- Нарушения работы печени в острой фазе.
- Почечная недостаточность.
- Аллергические реакции и возможность их развития.
- Острые расстройства работы органов дыхания.
- Проведенные накануне исследования с контрастом. Нескольких возможных видов: рентген, МРТ, КТ.
Противопоказания являются относительными. Как только состояние приходит в норму, можно провести исследование. Введение и действие контраста требуют времени, потому продолжительность процедуры несколько растет.
Что информативнее РХПГ или МР холангиография?
И РХПГ, и МР-холангиография — это способы с высокой информативностью. На основе данных обоих обследований можно получить точные результаты. МРТ выгодно отличается от РХПГ по нескольким пунктам:
- Не создает вредной лучевой нагрузки. В основе исследования лежит воздействия магнитного поля, а не рентгеновских лучей.
- Процедура может проводиться неоднократно. Так часто, как того требует ситуация.
- Провести томографию проще: это безболезненная, быстрая методика. Чего нельзя сказать про РХПГ.
- После томографии нет рисков осложнений.
- Перед процедурой нужен самый минимум подготовки.
В основной части случаев назначается именно МРТ, как достаточно информативная и безопасная методика, которая показывает хорошую переносимость у пациентов всех возрастов. В особо сложных и запутанных клинических ситуациях, предпочтение отдают РХПГ. Тому есть две причины:
- МРТ холангиография не показывает степень сужения желчного протока, хотя область хорошо визуализируется.
- Томография не показывает самые мелкие конкременты. Камни в желчном пузыре размером менее 1 мм в диаметре видны только по результатам РХПГ.
Решение о предпочтительном методе должно приниматься врачом, на основании прочих клинических данных, содержания диагностики. От точности информации зависит качество медицинской помощи, эффективность лечения.
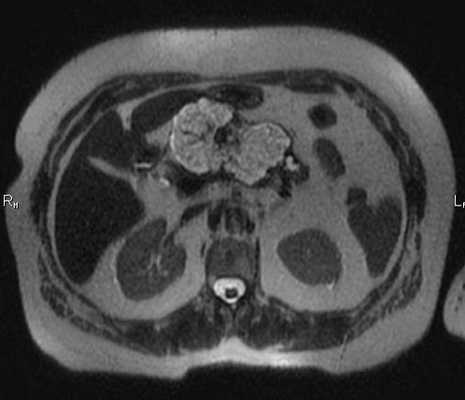
МРТ брюшной полости в аксиальной плоскости. Структура железы неоднородная за счет наличия в области тела кистозных образований (серозная цистаденома), сливающихся между собой (разделенных тонкими перегородками), с достаточно четким и неровным наружным контуром. Содержимое образований характеризуется однородным гиперинтенсивным сигналом на Т2-ВИ.
Читайте также:
- Витальные показания к пульмонэктомии. Срочная и отсроченная пульмонэктомия
- Нервные причины субъективного ушного шума. Причины функциональных шумов в ухе
- Диагностика сосудистой опухоли грудной клетки на рентгене, КТ, МРТ
- Классификация рака яичка и пути его метастазирования
- Дивертикулы пищевода у детей. Ахалазия и халазия пищевода
