Методика выполнения глазных реакций наклона и постуральных тестов
Добавил пользователь Евгений Кузнецов Обновлено: 01.02.2026
Рассмотрены подходы к диагностике истинного (вестибулярного, системного) головокружения. Предложен ряд простых диагностических тестов, не требующих применения дополнительного оборудования, которые помогают достаточно точно определить уровень поражения вес
Approaches to the diagnostics of genuine (vestibular, systemic) giddiness were presented. A number of easy diagnostic tests was suggested which doesn’t require the application of additional equipment. These tests help to identify the level of the vestibular system affection quite precisely.
Головокружение — ощущение неуверенности в определении своего положения в пространстве, кажущееся вращение окружающих предметов или собственного тела, ощущение неустойчивости, потеря равновесия, уход почвы из-под ног.
Истинное (вестибулярное, системное) головокружение связано с раздражением определенных участков вестибулярного анализатора и в зависимости от уровня поражения бывает периферическим и центральным. Периферическое вестибулярное головокружение (vertigo) возникает при поражении сенсорных элементов ампулярного аппарата и преддверия, вестибулярного ганглия и нервных проводников ствола мозга. Центральное вестибулярное головокружение возникает при повреждении связи с вестибулярными ядрами в стволе мозга, нарушении связей с мозжечком, медиальным продольным пучком, с глазодвигательными ядрами и их собственными связями, нарушении вестибулоспинальных и вестибулоретикулярных связей (тракта), а также связей с корой головного мозга [1].
Наиболее часто встречающиеся случаи системного головокружения можно разделить на три группы:
1) головокружение, сопровождающееся тугоухостью;
2) головокружение, не сопровождающееся тугоухостью;
3) головокружение с центральными неврологическими симптомами [2].
Периферическое вестибулярное головокружение — это головокружение приступообразного характера различной интенсивности (от слабых до бурных атак). При остром начале пациенты ощущают движение предметов в сторону больного уха, в эту же сторону направлен и нистагм, в стадии угнетения — в противоположную сторону. Продолжительность приступов может колебаться от минут до нескольких часов, недель, месяцев. Периферическое головокружение всегда сопровождается спонтанным нистагмом — клоническим, горизонтальным или горизонтально-ротаторным, разной интенсивности, степени, ассоциированным с гармоничным отклонением туловища и рук в сторону медленного компонента. Отмечается положительное влияние поворота головы (в сторону медленного компонента нистагма). Как правило, периферическое вестибулярное головокружение — процесс односторонний и сопровождается нарушением слуховой функции на пораженной стороне [1].
Периферическое вестибулярное головокружение обычно интенсивнее, чем центральное, и сопровождается вегетативными проявлениями (тошнотой, рвотой, побледнением, потливостью и др.). При центральном головокружении тошнота и рвота обычно отсутствуют; при изменении позиции глаз вправо или влево — изменяется и направление нистагма, а также отсутствует гармоничное отклонение рук.
Тщательно собранные жалобы и анамнез заболевания играют важную роль в его диагностике. Так, при упоминании пациентом жалобы на головокружение необходимо попросить его описать свои ощущения, не используя слово «головокружение».
Врачу следует акцентировать внимание на описании вращательного головокружения, уточнить направление движения неподвижных предметов видимой обстановки или собственного тела (свидетельствует об истинности головокружения).
Жалобы на «прыгающее» зрение при ходьбе (осциллопсия — иллюзия колебания неподвижных предметов) свидетельствуют о двустороннем угнетении функции периферического отдела вестибулярного анализатора (вестибулярных аппаратов).
Ощущение продолжения движения при торможении или ощущение избыточного заноса при повороте транспортного средства характерны для отолитового синдрома.
Ощущения толчка вперед, назад, в стороны (пропульсия, ретропульсия, латеропульсия) с высокой долей вероятности указывают на поражение ствола мозга.
Диплопия, дизартрия, потеря чувствительности, парезы, сопутствующие головокружению, характерны для повреждения задней черепной ямки (включая ишемию), базилярной мигрени.
Сведения о продолжительности головокружения важны для установки предположительного диагноза и сужения рамок дифференциально диагностического поиска.
На природу головокружения указывают и провоцирующие вестибулярную атаку факторы.
Ряд простых диагностических тестов, не требующих применения дополнительного оборудования, помогают достаточно точно определить уровень поражения вестибулярной системы.
1. Исследование спонтанного нистагма (n. Spontaneus — SpNy) проводят при взоре прямо, вправо, влево. Расстояние от глаз испытуемого равно до предмета, на котором фиксируется взор, 30-50 см, отведение — 30°, направление Ny определяют по его быстрой фазе (качество исследования повышается при использовании очков Френцеля (Френзеля) (Frenzel glasses) (+ 20D), электронистагмогафии/видеонистагмографии). Нистагм оценивают по направлению; по интенсивности: I ст. — при взоре в сторону быстрого компонента, II ст. — при взоре прямо, III ст. — при взоре в сторону медленного компонента, по амплитуде (мелкоразмашистый, среднеразмашистый и крупноразмашистый) и частоте.
При периферическом головокружении спонтанный нистагм горизонтальный или горизонтально-ротаторный, клонический, однонаправленный и соответствующий раздражению или угнетению лабиринта. При центральном — спонтанный нистагм является ассоциированным с гармоничным отклонением туловища и рук в сторону его медленного компонента. Спонтанный нистагм отсутствует либо является множественным — разнонаправленным, меняющимся, клонотоничным, не соответствующим выраженности головокружения.
2. Проведение теста плавного слежения необходимо, поскольку большинство вестибулометрических тестов основываются на оценке движения глаз, важно оценить состояние собственно глазодвигательной функции конкретного обследуемого. Данный тест дает возможность выявить асимметричные движения, «догоняющие» (корригирующие) саккады, указывающие на патологические изменения центральной нервной системы (нарушения глазодвигательной функции, поражение зон коры головного мозга в затылочной и/или теменной долях, в варолиевом мосту или мозжечке). Обследуемый следит взглядом (голова неподвижна) за кончиком карандаша, движущегося в горизонтальной плоскости (вправо-влево) на расстоянии примерно 60 см от его лица. Врач наблюдает за движением глаз пациента, оценивая их плавность и содружественность.
3. Тест саккад — два предмета (например, кончики карандашей) устанавливаются на расстоянии 50-60 см от лица больного, формируя угол 30-40°. Пациенту предлагают переводить взгляд с одного кончика карандаша на другой. Точность исследования повышается при слежении за движущимися стимулами (например, карандашами), перемещающимися по случайному принципу (рандомизированные саккады). Саккады — это быстрые содружественные отклонения глаз (длительностью от 10 мсек до 80 мсек) в быструю фазу вестибулярного и оптомоторного нистагмов, начальная фаза реакции прослеживания, когда скачком глаза «захватывается» движущаяся зрительная цель при зрительном обследовании внешнего мира. Отклонение результатов от принятой нормы может свидетельствовать о наличии ретролабиринтных нарушений.
4. Оптокинетический нистагм исследуют с помощью вращающегося барабана с нанесенными на него черными и белыми полосами. Барабан вращается рукой исследователя или приводится в движение мотором с определенной скоростью. Больной располагается на расстоянии 1 метра от цилиндра. Частота оптокинетического нистагма увеличивается по мере возрастания скорости вращения цилиндра с 1 до 6 об./мин. Для ретролабиринтных нарушенияй характерны дизритмия, полное выпадение реакций или изменение формы нистагменных циклов.
5. Проба Ромберга проводится для выявления статической атаксии. Больной стоит, плотно сдвинув ступни и закрыв глаза, руки у обследуемого подняты вперед, пальцы разведены. При вестибулярной атаксии (при поражении вестибулярного аппарата от рецепторного аппарата до ядер в стволе) покачивание или падение происходит в сторону менее активного лабиринта. При слабо выраженных проявлениях дистаксии, а также с экспертной оценкой пробы Ромберга усложняется (например, пациента просят оторвать одну из ступней от пола).
6. Проба Бабинского-Вейля. Пациента просят с закрытыми глазами повторить несколько раз пять шагов вперед и пять шагов назад по прямой линии. При заболеваниях преддверно-улиткового органа отмечается значительное отклонение от первоначального направления, иногда на 90° и более, в сторону патологического очага. Проба также положительна при некоторых заболеваниях мозжечка. Пациент отклоняется от намеченного направления в сторону поражения, траектория его передвижений образует фигуру звезды.
7. Шаговый тест Унтерберга/Фукуды. На полу рисуют три концентрические окружности с диаметрами 0,5 м, 1 м и 1,5 м. В этих окружностях чертят четыре перпендикулярные линии. Больному предлагают стать в центре и подравняться по одной из линий. Далее ему предлагают сделать 100 шагов на месте с закрытыми глазами [5]. При выполнении пробы учитывают три важнейших параметра: 1) расстояние смещения; 2) угол смещения; 3) вращение (угол поворота). Нормальным является линейное смещение вперед на расстояние в пределах 0,2-1,0 м, на угол до 30° и поворот до 30°. Отсутствие смещения или смещение назад, особенно сочетанное с широким раскачиванием, рассматривают как грубое нарушение. Направление смещения может указывать латерализацию периферического поражения. Примечание: иногда стоит корректировать нормативные данные с учетом роста и длины шага пациента.
8. Проба Циммермана. Больного устанавливают в позу Ромберга с открытыми глазами и предлагают максимально отклониться назад. Применяется для дифференциальной диагностики причины нарушения статического равновесия: обусловлены ли они поражением вестибулярного анализатора или связаны с заболеванием мозжечка. В норме и при поражении вестибулярного аппарата вместе с отклонением туловища назад одновременно наблюдается сгибание ног в коленных суставах. У больных с поражением мозжечка ноги при этом не сгибаются, остаются прямыми. Аналогичная картина отмечается и при выполнении данной пробы с закрытыми глазами (проба должна производиться с помощником, который подстраховывает больного в случае потери им равновесия).
9. Проба «отолитовой» походки. Обследуемому предлагают провести с закрытыми глазами 10 медленных наклонов головы во фронтальной плоскости (к правому и левому плечу) в течение 60 с, что приводит к раздражению нейроэпителиальных клеток сферического мешочка. После выполнения последнего упражнения голова обследуемого остается наклоненной к плечу на 30-40°, глаза по-прежнему закрыты. В таком положении ему предлагают быстро идти вперед. Проба основана на учете влияния рефлексов мешочков преддверия на тонус мышц. Предложена А. X. Миньковским (1974). При поражении лабиринта наблюдается отклонение походки в сторону наклона головы («саккулярная» походка). Через 5 мин исследование повторяют, рекомендуя при тех же условиях выполнить 10 наклонов головы в сагиттальной плоскости (вперед и назад на угол 30-40° от вертикали), что способствует раздражению рецепторов эллиптического мешочка. После этого обследуемый должен быстро идти вперед с наклоненной кпереди головой. В случае поражения вестибулярного аппарата наблюдается «утрикулярная» походка, напоминающая петушиную — высокое поднятие ног, топтание на месте. Согласно данным А. X. Миньковского (1974), «саккулярная» и «утрикулярная» походка четко проявляются при вестибулярных расстройствах и отсутствует у здоровых людей.
10. Head-thrust test (HTT)/Head-impulse test (HIT). Пациент фиксирует взгляд на переносице врача, шея пациента расслаблена. Врач резко поворачивает голову пациента в сторону и наблюдает за движением глаз во время поворота. В норме при резком повороте головы глаза смещаются в противоположную повороту сторону, что позволяет сохранить фокус на цели. При угнетении лабиринта глаза пациента сначала следуют вместе с головой, а после остановки возникает саккада рефиксации взора на цели (переносице врача).
11. Head-shake test (HST). Пациент опускает голову вперед на 30° (горизонтальный полукружный канал в горизонтальной плоскости). Врач поворачивает (встряхивает) голову пациента из стороны в сторону с амплитудой 30° и частотой 2 Гц в течение 20 секунд. Возникающий после встряхивания головы нистагм — симптом нарушения баланса между горизонтальными полукружными каналами (находившимися в плоскости вращения). При поражении периферического отдела вестибулярного анализатора нистагм направлен в сторону более активно работающего лабиринта. При центральном вестибулярном синдроме нистагм длительный, вертикальный (после встряхивания головы в горизонтальной плоскости), движение глаз во время нистагма несопряженное.
12. Тест субъективной вертикали. Попросите пациента закрыть глаза и дайте карандаш, попросив держать его вертикально. Нарушение восприятия вертикали свидетельствует о поражении мешочков преддверия лабиринта. В норме отклонение субъективной вертикали пациента от эталона составляет не более 5°.
13. Тест Дикса-Холпайка для диагностики ДППГ (рис.). Пациента усаживают на кушетку таким образом, чтобы при укладывании голова свободно свисала с края кушетки. Голову пациента поворачивают на 45° в сторону предполагаемого «больного уха». Взгляд испытуемого сфокусирован на переносице врача. Больного резко укладывают на спину, при этом его голова свисает (запрокинута назад на 30°). Проба считается положительной, если после непродолжительного латентного периода (1-5 сек) возникает головокружение и торсионный нистагм, которые длятся в пределах 1 минуты. После стихания головокружения и нистагма больного быстро усаживают в исходное положение — возникает менее интенсивный и продолжительный реверсивный нистагм в сочетании с легким головокружением, что подтверждает предполагавшийся диагноз ДППГ.
Методика выполнения глазных реакций наклона и постуральных тестов
М.А.Бувака
БУЗ ВО « Рамонская районная больница»
Аннотация. Статья «Клиническое обследование пациента с головокружением» посвящена актуальной проблеме обследования пациента с жалобами на головокружение с описанием клинической анатомии и физиологии вестибулярной системы, описаны методики проведения обследования наиболее значимых клинических тестов, применяемых для определения уровня поражения вестибулярного анализатора и постановки диагноза.
Ключевые слова: ЦНС - центральная нервная система, ПК - полукружный канал, ППК - передний полукружный канал, ЗПК - задний полукружный канал, ГПК - горизонтальный полукружный канал, ВЯ - вестибулярное ядро, ВОР - вестибулоокулярный рефлекс, SpN - спонтанный нистагм, ЧН - черепной нерв, ДОЗ - динамическая острота зрения, ДППГ - доброкачественное пароксизмальное позиционное головокружение.

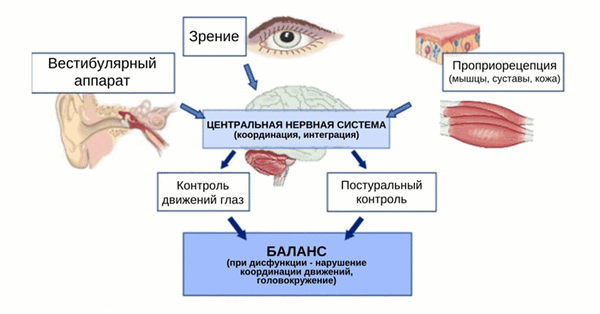
Головокружение и расстройство равновесия могут быть проявлением более 80 различных заболеваний, в связи с чем обследование пациентов с подобными жалобами часто оказывается непростой задачей для врача. Первые трудности в диагностике возникают уже при подробном расспросе пациента о его субъективных ощущениях при головокружении.
Головокружение может характеризоваться как неустойчивость или неуверенность при ходьбе, дурнота, ухудшение ориентировки, потемнение в глазах, потеря равновесия, нечеткое видение окружающих предметов, их вращение или смещение в сторону, а также вращение собственного тела относительно окружающей среды и т.д. Столь неопределенное описание жалоб объясняется тем, что функция равновесия опирается на взаимодействие центральной нервной системы (ЦНС) сразу с несколькими сенсорными системами: зрительной, вестибулярной и мышечно-суставной ( проприоцептивной ).
Внешняя информация, поступающая от периферических рецепторов вестибулярного, зрительного и проприоцептивного анализаторов, сопоставляется и интегрируется на уровне ствола мозга, мозжечка, а также теменных и височных отделов коры больших полушарий. Интеграция информации обеспечивает стабилизацию взора, поддержание позы и управление балансом тела при движении человека относительно человека (пространственная ориентация). В связи с этим патология каждой из этих систем порождает самые разнообразные ощущения, которые часто формируются пациентом в одну единственную жалобу - жалобу на головокружение.
Клиническое обследование условно можно разделить на несколько этапов:
1. проведение стато-координаторных и статокинетических проб;
2. исследование глазодвигательной системы;
3. проведение провокационных проб;
4. проведение позиционных тестов;
6. исследование слуха.
Стато-координаторные и статокинетические пробы.
Все представленные ниже пробы можно разделить на две группы. Первая группа основана на анализе вестибулоспинального рефлекса и направлена на выявление поражения периферического отдела вестибулярного анализатора. Вторая группа направлена на выявление поражения центральных отделов вестибулярной системы, в особенности мозжечка. Следует отметить, что диагностическая ценность стато-координаторных и статокинетических проб значительно ниже тестов на глазодвигательные реакции. [7]
Проба Ромберга . Существуют различные варианты этой пробы, начиная от самых простых для выполнения, до довольно сложных даже для здорового нетренированного человека. Простая проба Ромберга : пациенту в положении стоя предлагается закрыть глаза, ноги сдвинуть вместе, руки — вперед и в стороны. Сенсибилизированная проба Ромберга : пациенту предлагается с закрытыми глазами стоять с плотно прижатыми друг к другу ступнями, в тандемной стойке (пятка к носку, ступни на одной линии) или на одной ноге. При этом руки должны быть вытянуты вперед, пальцы расставлены в разные стороны. Пробу можно усложнить, попросив пациента удерживать кисти рук ладонями вверх или запрокинуть голову немного назад. Тестирование обычно начинают с простой пробы, постепенно усложняя ее. Сначала оценивается равновесие с открытыми глазами, затем с закрытыми. Как правило, если обследуемый сохраняет равновесие с закрытыми глазами и стоя на одной ноге, у него нет объективных признаков поражения вестибулярной системы.
Отвлечение внимания в позе Ромберга позволяет отдифференцировать нарушение равновесия психогенного генеза. Пациенты с психогенным головокружением, как правило, демонстрируют в позе Ромберга вычурные чрезмерные отклонения в разные стороны, однако при отвлечении их внимания выполнение пробы значительно улучшается. Используются разные отвлекающие приемы: например, во время выполнения пробы врач может задавать пациенту математические задачи разной сложности, просить определить написанные пальцем цифры или буквы на спине или руке пациента.
При оценке пробы Ромберга , в первую очередь, необходимо наблюдать за отклонением туловища пациента. При поражении вестибулярного анализатора и нарушении проприоцептивной чувствительности отклонение значительно усиливается с закрытыми глазами. При одностороннем поражении вестибулярного анализатора четко выявляется тенденция к отклонению туловища в одну сторону, а именно в сторону пораженного лабиринта. У пациентов с поражением срединных отделов ствола или мозжечка отмечается преимущественно отклонение туловища назад, однако при одностороннем центральном поражении мозжечка или ствола также будет характерно отклонение преимущественно в одну сторону, а именно в сторону локализации поражения. [2]
Указательные пробы (пальценосовая, пальцепальцевая ).
В ходе проведения этих проб пациента просят попадать указательным пальцем сначала одной, потом другой руки либо в кончик своего носа (пальценосовая проба), либо в палец врача ( пальцепальцевая проба). Сначала оценивается выполнение пробы при открытых глазах, затем при закрытых. При периферическом одностороннем поражении вестибулярного анализатора характерным является гармоничное промахивание обеими руками в сторону пораженного лабиринта. Так, при поражении правого лабиринта в пальцепальцевой пробе будет наблюдаться промахивание правой рукой вправо от мишени и левой рукой вправо от мишени. Для мозжечковой атаксии будут характерны гиперметрия и интенционный тремор, дисгармоничное промахивание одной или двумя руками. [2]
Проба Водака-Фишера . В этой пробе пациент вытягивает обе руки вперед и закрывает глаза. Врач замечает положение рук пациента и следит за их отклонением от первоначального положения. Здоровый пациент может долго удерживать руки в заданном положении. При одностороннем поражении периферического отдела вестибулярного анализатора наблюдается гармоничное отклонение рук в сторону пораженного лабиринта. [2,3]
Проба на диадохокинез . При проведении пробы пациенту предлагается с закрытыми глазами и вытянутыми руками быстро, ритмично супинировать и пронировать кисти рук. В случае поражения полушария мозжечка движения кисти на стороне патологического процесса оказываются более размашистыми, в результате кисть начинает отставать. Это свидетельствует о наличии адиадохокинеза . [3]
Маршевая проба (тест Фукуда , тест Унтербергера ). Методика проведения теста следующая: пациент закрывает глаза, вытягивает руки вперед и начинает шагать на месте, высоко поднимая колени. Достаточно сделать 50 шагов. Тест оценивается по углу отклонения пациента от первоначального положения, который в норме не должен превышать 30-45°. При одностороннем периферическом поражении вестибулярной системы пациент поворачивается в сторону пораженного лабиринта. [3]
При центральном поражении вестибулярной системы будут отмечаться выраженная атаксия при маршировке, отклонение в разные стороны, иногда падение или поворот в сторону патологического процесса при поражении мозжечка.
Пяточно-коленная проба. Пациенту, лежащему на спине с закрытыми глазами, предлагают высоко поднять одну ногу и затем пяткой этой ноги попасть в колено другой ноги. При поражении мозжечка пациент не может или ему с трудом удается попасть пяткой в колено другой ноги, особенно выполняя пробу ногой, ипсилатеральной пораженному полушарию мозжечка. В том случае, если пятка достигает колена, то предлагается провести ею, слегка касаясь передней поверхности голени, вниз к голеностопному суставу. При этом в случае мозжечковой патологии пятка все время соскальзывает с голени то в одну, то в другую сторону.
Быстрый толчковый тест. Пациент стоит в позе Ромберга с закрытыми глазами. Врач объясняет пациенту, что он будет стоять за ним и неожиданно быстро толкает его. Пациент при этом должен восстановить равновесие, а врач наблюдает за пациентом и страхует его от падения. Существуют два типа нормальной постуральной реакции: пациент наклоняется вперед или делает шаг назад или вперед, быстро восстанавливая равновесие. Постуральные реакции при поражении мозжечка и пресбиатаксии (возрастном изменении вестибулярной системы) могут быть замедленными и плохо координированными. Например, при толчке назад пациент может отклоняться назад, опираясь на обе пятки, не предпринимая никаких дополнительных движений для сохранения равновесия, вплоть до падения. Для предупреждения падения в таких случаях врач должен вовремя подхватить пациента, помочь ему восстановить равновесие.
Ходьба по прямой линии. Пациента просят сделать пять шагов по прямой линии вперед и назад обычной привычной ходьбой. Сначала тест выполняется с открытыми глазами, затем с закрытыми. При нарушении функции вестибулярного анализатора пациент отклоняется в сторону пораженного лабиринта. «Театральная», вычурная или осторожная походка в отсутствие других объективных отклонений позволяет заподозрить психогенное расстройство. Если пациент идет, широко расставляя ноги, испытывая выраженное затруднение, отклоняясь в разные стороны, особенно с закрытыми глазами, это может указывать на двустороннее выпадение вестибулярной функции (двустороннюю вестибулопатию ) или поражение мозжечка. [1,2]
Фланговая ходьба. Пациента просят сделать пять приставных шагов вправо, затем влево, сначала с открытыми глазами, затем с закрытыми глазами. При патологии мозжечка во время ходьбы приставным шагом в сторону очага поражения у пациента наблюдается выраженное затруднение, иногда сопровождающееся падением. При периферическом же поражении вестибулярного анализатора фланговая ходьба, как правило, не нарушена. Исключением являются случаи острой односторонней вестибулопатии , когда атаксия выражена максимально, и пациент не может выполнить ни ходьбу по прямой, ни фланговую ходьбу в обе стороны. [1,2]
Тандемная ходьба. Пациенту предлагают пройти по одной линии, последовательно приставляя пятку одной ноги к носку другой. Тест позволяет выявить легкую мозжечковую атаксию, при которой у пациента не получается пройти по прямой описанным образом. [3]
Исследование глазодвигательной системы.
Оценка наклона головы и положения глаз при взгляде прямо.
Оценка наклона головы и положения глаз при взгляде прямо ( ocular tilt reaction ) проводится путем определения положения головы относительно правого и левого плеча. Причиной патологического наклона головы у пациента с головокружением может быть косоглазие, проявляющееся в смещении визуальной оси одного глаза выше точки фиксации взгляда, что вызывает диплопию по вертикальной оси. Именно для уменьшения диплопии пациент наклоняет голову вбок. Такое косоглазие может быть следствием пареза верхней косой мышцы глаза или паралича блокового нерва, что вызывает наклон головы в здоровую сторону. Во всех остальных случаях такой патологический наклон головы получил название косая девиация ( skew deviation ).
При острой односторонней периферической вестибулопатии наклон головы наблюдается в сторону поражения, что происходит в результате нарушения афферентной импульсации от отолитовых рецепторов пораженной стороны и возникновения асимметрии между ВЯ. При косой девиации вследствие поражения центральных отделов наклон головы может быть как в сторону очага поражения (при очаге в продолговатом мозге), так и в сторону, противоположную очагу поражения (при очаге в области моста и среднего мозга).
Тесты, направленные на исследование глазодвигательных реакций, обладают наибольшей диагностической значимостью в отношении исследования системы равновесия. В некоторых случаях они обладают даже большей чувствительностью, чем магнитно-резонансная томография, не говоря уже о том, что в большинстве случаев позволяют отдифференцировать поражение центральных и периферических отделов вестибулярной системы.
Исследование спонтанного нистагма ( SpN ) при взгляде прямо и при отведении взора. SpN — это непроизвольные колебания глаз, состоящие из быстрой и медленной фаз. SpN является результатом асимметрии, возникающей между вестибулярными ядрами с двух сторон.
При периферическом или вестибулярном SpN такая асимметрия возникает вследствие неодинаковой импульсации с ампулярных рецепторов ПК правого и левого лабиринтов в отсутствие физиологического раздражителя в виде угловых ускорений, т. е. в покое при неподвижном состоянии головы. Эта асимметрия проявляется в медленном смещении глаз в сторону более слабой стороны (медленная фаза) и следующей за ним быстрой корригирующей саккаде в противоположную сторону (быстрая фаза), генерируемой центральными отделами нервной системы. При наблюдении за глазами наиболее различима быстрая фаза, поэтому направление нистагма определяют именно по ней. SpN вправо означает, что медленная фаза направлена влево, а быстрая — вправо. Таким образом, периферический SpN направлен в сторону сильного (как правило, здорового) лабиринта, будучи проявлением периферической вестибулопатии .
Центральный SpN наблюдается при наличии патологического очага в различных отделах ЦНС, участвующих в поддержании равновесия и глазодвигательных реакциях (мозжечок, медиальный продольный пучок, структуры ретикулярной формации и др.), при сохранной функции обоих вестибулярных анализаторов.
Выявление SpN необходимо проводить не только при взгляде прямо, но и при отведении взора как минимум в четыре стороны от средней оси (вправо, влево, вверх и вниз). SpN , регистрируемый при произвольном отведении взора от средней оси, называют взориндуцированным SpN .
В некоторых случаях после возвращения глаз в центральное положение после отведения взора в сторону может регистрироваться непродолжительный рикошетный нистагм.
SpN , определяемый в крайних отведениях глаз (более 30° от средней линии по горизонтали и более 20° от средней линии по вертикали), называется установочным. Он часто выявляется у здоровых лиц и при отсутствии нарушений в других глазодвигательных тестах считается физиологическим, т. к. возникает из-за нарушения коорди нации глазодвигательных мышц при их избыточном отведении. Отличия физиологического установочного SpN от патологическог взор-индуцированного SpN представлены в таблице 2. [ 1]
Таблица 1. Отличие физиологического установочного нистагма от патологического взориндуцированного нистагма.
Методы диагностического обследования пациентов с паралитическим (паретическим) косоглазием
Паралитическое (паретическое) косоглазие является полиэтиологичным заболеванием. В своем исследовании Remon L. с соавторами (1993) показали, что в большинстве случаев при поражениях n. oculomotorius, n. trochlearis и n. abducens причину поражения ЧМН-ов установить не удалось (в 24%, 32%, 26% случаях, соответственно). Наиболее частой установленной причиной являлась черепно-мозговая травма (15%, 29%, 15%). Нарушения кровоснабжения головного мозга - вторая по частоте причина (20%, 18%, 12%). На третьем месте стояли онкологические заболевания (12%, 5%, 21%) [328].
По мнению Kodsi S.R. и Younge B.R. (1992) наиболее частой причиной возникновения паралитического (паретического) косоглазия у детей (в 42,5% случаев) была черепно-мозговая травма, в том числе родовая. У взрослых пациентов в 26,9% случаев причину установить не удалось, травма, онкологические заболевания и сосудистые нарушения являлись равнозначными этиологическими факторами (15,4%, 15,2%, 16,9%) [228].
По данным Berlit P. (1991) наиболее часто встречаются параличи IV пары ЧМН - в 36% случаев, параличи VI пары ЧМН - в 33%, параличи III пары ЧМН - в 22%, множественные параличи ЧМН - в 9% [84]. Syndor C.F. и соавторы (1992) представили результаты исследования частоты встречаемости в популяции одно- или двусторонних поражений ЧМН.
При врожденном типе билатеральные параличи IV пары ЧМН встречаются в 43,52% случаев, в то время как при параличах VI пары являются исключительными [382]. По данным Gomez de Liano P. (1999) среди приобретенных параличей двустороннее поражение IV пары встречается в 29-30% случаев [160].
Паралитическое (паретическое) косоглазие является одной из основных нозологических форм несодружественного нарушения функций глазодвигательной системы. Поэтому методы диагностического обследования, функционального и хирургического лечения имеют определенные особенности.
1.1. Методы диагностического обследования пациентов с паралитическим (паретическим) косоглазием
1. Измерение величины косоглазия. Принципиально важным для проведения дифференциальной диагностики паралитического (паретического) косоглазия от содружественного является измерение первичного и вторичного углов косоглазия, при этом пациент попеременно фиксирует взглядом объект здоровым и пораженным глазом [301]. В классических вариантах вторичная девиация клинически больше чем первичная. Измерение величины первичного и вторичного косоглазия проводится в пяти (девяти) диагностических направлениях взора [37]. Объективная методика исследования основана на отклонении роговичного светового рефлекса электрического офтальмоскопа от точки, через которую проходит зрительная ось в области зрачка, и измеряется в градусах по схеме, предложенной Гиршбергом [37, 185]. Другим объективным методом измерения первичной и вторичной девиации является отсутствие установочных движений глаз при выполнении кавертеста в сочетании с призматической коррекцией косоглазия с использованием призм из набора, призменного компенсатора или эластичных призм Френеля (величина угла косоглазия выражается в призменных диоптриях) [37, 301]. Субъективные методы исследования основаны на отсутствии двоения при использовании красного стекла, линзы Меддокса и теста Гесса [37, 301]. Компьютеризированный метод автоматизированного измерения угла косоглазия с помощью инфракрасной камеры и анализа полученных изображений позволяет провести обследование пациента с косоглазием с последующей количественной и качественной характеристикой. При паралитическом косоглазии определяется пораженная экстраокулярная мышца [37, 350].
2. Тест компенсаторного наклона головы. Диагностически важный тест измерения величины вертикальной девиации при наклонах головы к левому и правому плечу (по Бильшовскому) имеет значение при поражениях вертикальных прямых и косых экстраокулярных мышц [169]. Этот приспособительный механизм позволяет устранить или значимо уменьшить косоглазие и диплопию. Наклон головы направлен к плечу на стороне действия пораженной мышцы [35, 37].
3. Диагностический тест «три шага» [37, 180, 312].
Данный тест имеет диагностическую значимость при поражениях блоковидного нерва. Для диагностики используется схема, на которой отмечены мышцы цикловертикального действия [37].
1. Определяется глаз, отклоненный вверх: выделяется четыре потенциально гипофункциональные мышцы.
2. Определяется направление взора, в котором увеличивается вертикальное косоглазие: выделяются четыре предполагаемые мышцы со сниженной сократительной способностью, при этом две мышцы уже выделены дважды.
3. Диагностический тест компенсаторного наклона головы (выше упомянутый тест Бильшовского): при наклоне головы, к какому плечу, вертикальное косоглазие увеличивается (выделяется еще четыре мышцы). При этом только одна мышца выделена три раза - это пораженная мышца. Однако при хронических парезах и в случаях рестриктивного состояния мышц этот тест может не иметь диагностического значения [37, 312].
4. Компенсаторный тортиколис. Глазной тортиколис был описан Cuignet (1873) [122]. При компенсаторном повороте головы паретичная ЭОМ-ца получает минимальный нервный импульс. В этом положении некоторые пациенты с паретическим косоглазием поворачивают голову для компенсации двоения [37, 301, 303]. Почему возникает данный феномен при паралитическом косоглазии? При перемещении взора в сторону действия паретичной или парализованной мышцы возникает диссоциации зрительных осей, что влечет усиление диплопии, в то время как при компенсаторном повороте головы в эту сторону в ряде случаев пациенты могут найти такое положение, в котором зрительные оси будут находиться симметрично по отношению к объекту фиксации, что позволит избавиться от двоения [35, 37].
5. Сенсорные зрительные расстройства. Амблиопия и аномальная корреспонденция сетчатки являются осложнениями, свойственными пациентам с врожденными или рано приобретенными формами параличей ЧМН. Амблиопия может развиться на здоровом глазу, в случаях, когда пациенты фиксируют взглядом объект пораженным глазом для компенсации диплопии при увеличении расстояния между двойными изображениями. Это объясняет тот факт, что амблиопия у пациентов с паралитическим косоглазием не всегда развивается на паретичном глазу [37, 301].
6. Электромиографическое исследование. Электромионрафия имеет важное диагностическое значение при паралитическом косоглазии [37, 89, 92, 197, 206, 417]. Интерпретировать результаты электромиографии необходимо в сочетании с данными других методов обследования, что принципиально важно при проведении дифференциальной диагностики мышечной и неврогенной природы поражения. К сожалению возможности электромиографии не позволяют определить уровень возникновения паралича или пареза ЧМН-ов [37, 301, 303].
7. Результаты проведения тракционного теста. В страбизмологии тракционный тест был впервые описан Asher W. (1899) [75]. Тракционный тест является достоверным методом определения рестриктивного компонента ограничения подвижности глаза [37, 158, 203, 405]. Noorden G.K. von (1996) детально описал методику проведения тракционного теста: выполняется местная капельная анестезия, с помощью двух зубчатых пинцетов глаз фиксируется за конъюнктиву паралимбально и смещается в направлении, противоположном предполагаемому механическому ограничению [301]. Тракционный тест имеет значение при проведении дифференциальной диагностики этиологии несодружественного косоглазия: гипоиннервация при параличе или парезе глазодвигательной мышцы или рестриктивное состояние ее ипсилатерального антагониста, вызванное миозитом, контрактурой активных (мышца) или пассивных (конъюнктива, тенонова оболочка) интраорбитальных структур. Ограничение пассивной подвижности глаза при выполнении тракционного теста возможно и при ретроэкваториальной адгезии мышцы к склере, вызванной травмой, однако в данном случае тракционный тест будет положительным в обоих направлениях [37, 301]. Guyton D.L. (1981, 1983) описал методику проведения тракционного теста при исследовании состояния косых мышц. Верхняя косая мышца: глаз фиксируется двумя зубчатыми пинцетами паралимбально на 6-ти и 9-ти часах, поднимается, приводится и ротируется назад и кнаружи, затем перемещается, совершая инторсионные и эксторсионные покачивания через сухожилие. Напряжение сухожилия становится очевидным, когда глаз словно перепрыгивает через сухожилие при проведении тракционного теста. Нижняя косая мышца ис-следуется при перемещении глазного яблока вниз и к носу [37, 173, 174]. При проведении тракционного теста возможна гипердиагностика, Noorden G.K. von и Campos E.C. (1996, 2002) подчеркивали, что при анестезии, в частности при использовании Succiniline chloride, возникает генерализованное напряжение экстраокулярных мышц, что может быть ошибочно интерпретировано как рестриктивное состояние [37, 301, 303].
9. Исследование объема активной подвижности глаза. Speeg-Schatz C. и соавторы (1998) предложили для исследования горизонтального перемещения взора новый диагностический метод - анализ мультистатичных снимков, выполненных с помощью МРТ в турборежиме [37, 377]. Эта методика дает возможность провести всесторонний анализ подвижности глаз, устраняя вероятность влияния на результаты исследования вергентных движений глаз и поворота головы [37, 377].
10. Исследование ложной монокулярной проекции. По мнению ряда исследователей наиболее простым с практической точки зрения является методика исследования ложной монокулярной проекции, предложенная Graefe W. von (1899) [168]. Больной закрывает здоровый глаз и пытается быстрым движением пальца попасть в предмет, попеременно расположенный справа и слева от прямой позиции взора: если предмет локализован на стороне паретичной мышцы, то больной промахивается, при этом палец в сторону действия паретичной мышцы; при локализации объекта на другой стороне задание выполняется безошибочно [35, 37, 301, 302, 303]. Методика ложной монокулярной проекции имеет диагностическую ценность только в острый и подострый периоды парезов, данный феномен отсутствует при параличах и возможен при содружественном косоглазии [35, 37, 72, 241]. Особенностью течения патологического процесса в глазодвигательной системе при паралитическом (паретическом) косоглазии является относительная обратимость возникшего нарушения функционального баланса экстраокулярных мышц.
Кафедра нервных болезней, традиционной медицины Красноярского государственного медицинского университета им. проф. В.Ф. Войно-Ясенецкого, Красноярск
ГБОУ ВПО «Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого» Минздрава России, Красноярск
ФГБОУ ВО «КрасГМУ им. проф. В.Ф. Войно-Ясенецкого» Минздрава России, Красноярск, Россия
Оценка функции ходьбы в неврологической практике
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. 2019;119(5): 120‑125
У больных с неврологической патологией для оптимального составления реабилитационной программы занятий, подбора медикаментозной терапии, а также оценки эффективности проведенного лечения необходима точная диагностика имеющегося дефекта двигательных функций. В клинической практике с целью оценки функции ходьбы (ФХ) наиболее часто используются такие инструменты, как динамический индекс ходьбы, индекс мобильности Ривермид, индекс ходьбы Хаузера, тест «Встань и иди», MDS-UPDRS III. Оценка ФХ посредством валидных шкал весьма доступна, однако имеет такой недостаток, как субъективность. В связи с этим исследование двигательных функций инструментальными методами выходит на первый план. К наиболее известным методам объективного исследования ходьбы относятся анализ движений человека при помощи акселерометрических датчиков, трехмерный видеоанализ, подометрический, гониометрический и импрегнационный методы, каждый из которых имеет как достоинства, так и недостатки. Основными требованиями к объективным методам оценки ФХ при неврологической патологии являются универсальность комплекса (точность измерений вне зависимости от вида нарушения ходьбы), способность определять как временны`е, так и пространственные характеристики шага, простота в использовании. Учитывая данные требования, перспективным в диагностике нарушений ФХ представляется использование индукционного анализатора кинематических параметров ходьбы.
Нарушение статолокомоторной функции при таких неврологических заболеваниях, как нарушение мозгового кровообращения, травма головного мозга, нейродегенерация, зачастую приводит к ограничению самостоятельного передвижения, инвалидизации больного, снижению качества жизни. Для оптимального составления реабилитационной программы занятий, подбора медикаментозной терапии, а также для оценки эффективности проведенного лечения необходима точная диагностика имеющегося дефекта двигательной функции [1, 2]. Основные методы оценки функции ходьбы (ФХ) могут быть сгруппированы следующим образом.
Клинические шкалы
В настоящей клинической практике с целью оценки функции ходьбы наиболее часто используются такие клинические шкалы, как динамический индекс ходьбы, индекс мобильности Ривермид, индекс ходьбы Хаузера, тест «Встань и иди».
Динамический индекс ходьбы позволяет оценить способность обследуемого сохранять баланс при ходьбе в простых и усложненных условиях, а также при выполнении команд, включая ходьбу по лестнице. Для проведения теста необходимы 2 коробки или конусы, а также лестницы и дорожки шириной около 40 см. Согласно полученным результатам, пациенты классифицируются в группу с высоким или низким риском падения при ходьбе. Шкалу используют для оценки вероятности падения у пожилых людей, пациентов с инсультом, вестибулопатиями, болезнью Паркинсона (БП) [3]. Преимуществом данной шкалы является возможность оценить ходьбу при разных видах нагрузки: вестибулярной, зрительной, корковой. К недостаткам можно отнести длительность выполнения и потребность в дополнительном инвентаре.
Индекс мобильности Ривермид был разработан для оценки двигательных функций у больных, перенесших инсульт. Тест позволяет оценить не только ФХ, но и другие произвольные действия, результаты имеют высокую корреляционную связь со шкалой оценки самообслуживания Бартел [4].
Индекс ходьбы Хаузера отражает общую мобильность больного, включает классификацию пациентов по 10 градациям в зависимости от необходимости посторонней помощи, времени прохождения тестового расстояния, использования средств опоры или инвалидной коляски [5, 6]. Особенностью индекса является простота выполнения тестов при относительно невысокой его чувствительности.
Тест «Встань и иди» заключается в том, что испытуемый встает со стула, проходит расстояние в 3 м, поворачивается на 180°, возвращается и садится. Тест разработан для оценки равновесия и ходьбы у пожилых, результаты оцениваются от 1 до 5 баллов на основании выводов наблюдателя о стабильности выполнения задания [7]. Расширенный вариант теста позволяет определить время для выполнения отдельных компонентов (например, переход из положения сидя в положение стоя, начало ходьбы, поворот); для этого задание разбито на компоненты с использованием секундомера [7].
Унифицированная рейтинговая шкала оценки БП Международного общества расстройства движений MDS-UPDRS III [8, 9] предназначена для оценки параметров ходьбы и постуральной устойчивости. При использовании данной шкалы должен учитываться прием противопаркинсонических препаратов, а также клиническое состояние пациентов с длительным течением заболевания и учет периода «включения» или «выключения». Шкала состоит из 18 пунктов, с помощью которых оценивают основные моторные симптомы БП (каждый пункт от 0 до 4 баллов). В ходе проведения теста устанавливают уровень таких показателей, как моторный компонент речи, выразительность лица, ригидность, подвижность рук и ног, походка, застывания при ходьбе, постуральная устойчивость, поза, постурально-кинетический тремор. Также определяют степень общей спонтанности движений и тремора покоя, наличия дискинезий и их влияния на выполнение тестов [10].
Объективные (инструментальные) методы диагностики
В настоящее время наиболее информативными инструментами объективной оценки состояния опорно-двигательного аппарата человека являются системы трехмерного компьютерного видеоанализа движений (ВАД), например система «VICON», и системы компьютерного анализа информации о движениях, получаемой с использованием комплексов акселерометрических и иных датчиков (КАД), закрепляемых на теле тестируемого.
Система ВАД включает в себя инфракрасные видеокамеры, силовые платформы и компьютер с установленным программным обеспечением для видеозахвата изображений маркеров на теле испытуемого, обработки полученных данных и создания отчетов. Обследуемому предлагается пройти по силовым платформам босиком, во время ходьбы камеры «захватывают» маркеры, а платформы фиксируют реакцию опоры. ВАД позволяет оценить как диагностически важные кинематические показатели ФХ (время и длина одинарного и двойного шагов, время двойной опоры, время одинарной опоры, пространственная и временна́я асимметрия ходьбы, скорость ходьбы, база опоры), так и динамические характеристики (силы), отображающие взаимодействие стопы и поверхности опоры при ходьбе, а также траектории движения различных сегментов тела. Преимуществом ВАД-исследования являются его высокая информативность, точность получаемых данных, возможность оценить ФХ в режиме реального времени посредством построения 3D-модели обследуемого, строящейся на экране компьютера. К недостаткам можно отнести необходимость в отдельном помещении, соответствующем строгим требованиям установки оборудования; работу высокоспециализированного персонала; длительность работы проведения обследования, которое включает крепление светоотражающих маркеров, запись нескольких проходов по силовой платформе, анализ полученных данных; ограничение в использовании ВАД для лиц, нуждающихся в дополнительной опоре (трость, ходунки); высокую стоимость оборудования.
ВАД является экспертным методом оценки моторики тела и ФХ. В настоящее время область его клинического применения включает спортивную медицину, травматологию и ортопедию, динамический контроль эффективности хирургической коррекции ходьбы у пациентов с детским церебральным параличом [11, 12]. В научных целях ВАД широко применяют для изучения особенностей ФХ и мышечной активности человека в зависимости от возраста [13—15] и имеющейся патологии [16].
Большое количество исследований с использованием ВАД посвящены анализу ФХ у пациентов с Б.П. Характерными особенностями темпоритмовых показателей является увеличение времени двойной опоры и вариабельности времени шага, уменьшение скорости ходьбы и длины шага. Было выявлено значимое смещение центра массы тела пациента кпереди по сравнению со здоровыми, уменьшение диапазона движений в бедренных и коленных суставах при ходьбе [17, 18]. Оценка эффективности физических тренировок у пациентов с БП посредством ВАД выявила увеличение диапазона наклона грудной клетки, уменьшение сгибания в шейном отделе позвоночника, увеличение объема движения сегментов нижних конечностей [19]. С применением трехмерного видеоанализа движений проведены исследования параметров ходьбы при атактическом синдроме, установлены значительные отклонения от нормы по пикам углов движения в суставах нижних конечностей и длине шага, выявлено, что временна́я изменчивость параметров ходьбы тесно коррелирует со степенью выраженности атактических нарушений и является отличительным признаком мозжечковой атаксии [20—22].
Системы КАД — комплексы с использованием акселерометрических и иных датчиков. В последнее десятилетие в исследовательскую практику входят инерционные безплатформенные системы анализа ходьбы [23]. Информация в компьютер поступает от сенсоров, закрепленных на теле тестируемого. Сенсор представляет собой небольшую пластиковую коробку массой около 100 г, внутри которой находится система микромеханических датчиков, состоящая из трех акселерометров, трех гироскопов и трех магнитометров, ориентированных в трех взаимноперпендикулярных плоскостях. Обработка данных позволяет с высокой точностью определить ориентацию в пространстве и местонахождение самого сенсора в любой момент времени и благодаря этому построить траекторию его движения, что в свою очередь позволяет рассчитать все диагностически важные показатели ходьбы. Клиническое применение таких систем показало их высокую эффективность для диагностики нарушений опорно-двигательного аппарата человека и мониторинга эффективности реабилитационных процедур.
К сожалению, в силу ряда обстоятельств (высокая стоимость, необходимость специально приспособленного помещения для размещения стационарного устройства, специально подготовленный персонал) системы ВАД и КАД практически доступны только отдельным исследовательским центрам и специализированным клиникам. В связи с интенсивным развитием на территории РФ реабилитационной службы имеется потребность в устройствах и методиках, пусть менее информативных, но более доступных. В современной неврологической практике для оценки нарушений ФХ используются методы с ограниченной информативностью — как традиционные, так и вновь создаваемые.
Импрегнационный метод является наименее затратным в финансовом отношении, но весьма трудоемким [24, 25]. Согласно процедуре исследования подошвы пациента красятся краской, больной идет по бумажному рулону, оставляя следы, затем исследователь замеряет расстояние между отпечатками стоп в сагиттальной и фронтальной плоскостях. Существенным недостатком метода является также отсутствие информации о временны́х параметрах шага.
Подометрический метод. На обуви испытуемого закрепляют специальные контакты, замыкание которых при ходьбе позволяет отслеживать ее временны́е характеристики. В зависимости от количества и места расположения контактов метод позволяет фиксировать момент контакта с опорой четырех основных зон стопы: пяточной, головки первой и пятой плюсневых костей, носка. Метод позволяет определять базовые временны́е характеристики шага (время переноса ноги, двойной и одиночной опоры [10]), а также время переката стопы во фронтальной и сагиттальной плоскостях (все зависит от количества и расположения датчиков-контактов) [26, 27]. Основным недостатком подометрического метода является невозможность регистрации пространственных характеристик ходьбы.
Комплекс «Дорожка» (авторская разработка сотрудников кафедры нервных болезней ФГБОУ ВО КрасГМУ им. проф. В.Ф. Войно-Ясенецкого) отчасти сочетает диагностические возможности импрегнационного и подометрического методов [28]. В процессе тестирования испытуемый идет по «дорожке» (поверхность со струнными электрическими контактами) и с каждым шагом замыкает цепь металлическими накладками на подошвах обуви. В компьютер поступает информация о длине и времени шага, а также об их вариациях при ходьбе. Комплекс эффективно используется для оценки ФХ у пациентов с БП [28]. Система не позволяет (в отличие от импрегнационного метода) регистрировать такой диагностически важный параметр, как «база опоры» (смещение ног во фронтальной плоскости при ходьбе), а продолжительность регистрации ограничена длиной дорожки (10—12 шагов).
Лазерный анализатор кинематических параметров ходьбы ЛА-1 (совместная разработка сотрудников кафедры нервных болезней ФГБОУ ВО КрасГМУ им. проф. В.Ф. Войно-Ясенецкого и кафедры физики ФГБОУ ВО КГПУ им. В.П. Астафьева [29, 30]). С помощью стандартного лазерного дальномера измеряется расстояние до произвольно идущего человека в моменты завершения каждого шага. Сигнал для замера расстояния поступает по инфракрасному каналу связи при замыкании контактов, закрепленных на подошвах обуви. Специальная программа непрерывно анализирует поступающую в компьютер информацию и оперативно выдает значения временны́х и пространственных параметров ходьбы в удобной для оператора форме. Число шагов при тестировании практически не ограничено. Комплекс ЛА-1 позволяет определить основные диагностически важные временны́е и пространственные параметры ходьбы (время и длина шага, коэффициенты пространственной и временно́й асимметрии [31]). Метод не позволяет измерить базу опоры. Помимо этого недостатка следует указать на особенность пространственных измерений: непосредственно дальномером при ходьбе измеряется расстояние до спины идущего. Это может увеличить погрешность измерений, если наклон идущего существенно изменяется от шага к шагу.
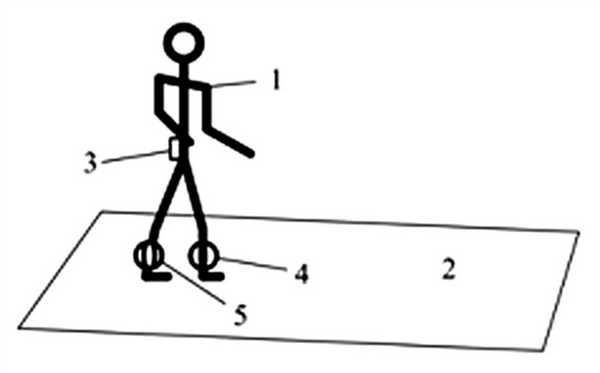
Индукционный анализатор кинематических параметров ходьбы (ИАКПХ). В настоящее время завершается оценка диагностических возможностей нового автономного и простого в использовании ИАКПХ и выяснение перспективы его использования, в частности в ходе реабилитации пациентов с постинсультными нарушениями опорно-двигательного аппарата. Метод диагностики заключается в регистрации электромагнитных сигналов, излучаемых и регистрируемых системой индукционно связанных катушек, закрепленных на ногах пациента (рис. 1). Рис. 1. Крепление элементов устройства. 1 — пациент; 2 — дорожка для ходьбы; 3 — автономный блок; 4 — излучающая катушка; 5 — приемные катушки.
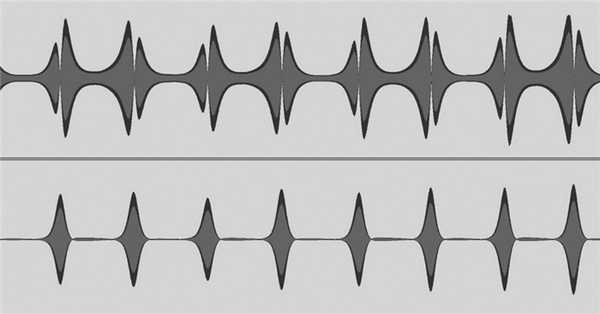
Автономный блок (3) генерирует низкочастотный электрический ток (1,5 кГц), питающий излучающую катушку (4), и непрерывно регистрирует сигналы, индуцируемые в приемных катушках (подробное описание устройства ИАКПХ и его использования приведено в [32]). Интегральная информация обо всех особенностях ходьбы пациента фиксируется в виде пары «осциллограмм ходьбы» (рис. 2). Рис. 2. Фрагменты осциллограмм, отображающие движение ног здорового испытуемого в сагиттальной (верхний ряд) и фронтальной (нижний ряд) плоскостях.
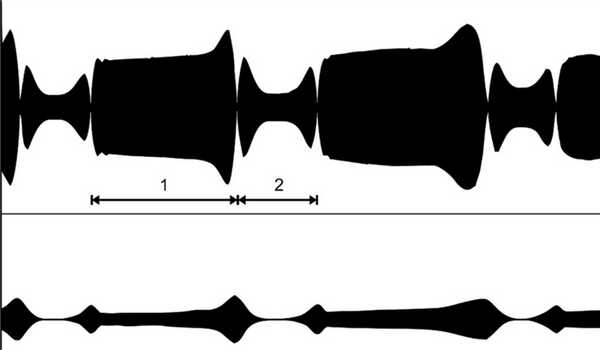
О диагностическом потенциале устройства ИАКПХ можно судить, просто сопоставив вид осциллограмм ходьбы здорового человека (см. рис. 2) и пациента с нарушением ФХ при синдроме спастического гемипареза (рис. 3). Рис. 3. Осциллограммы ходьбы пациентов с синдромом центрального гемипареза. Осциллограммы отображают все основные фазы ходьбы, а их компьютерный анализ с помощью специальной программы позволяет найти все диагностически важные показатели, включая параметр «база опоры». Это делает возможности автономного устройства ИАКПХ (разумеется, только применительно к изучению кинематики ходьбы) сопоставимыми с возможностями стационарного устройства ВАД.
Таким образом, несмотря на имеющееся многообразие способов оценки функции ходьбы, доступный «золотой стандарт» пока не разработан.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflicts of interest.
Работа выполнена при финансовой поддержке гранта Красноярского краевого фонда поддержки научной и научно-технической деятельности, проект № 2018052104013, 2018 г.
Читайте также:
- Болезнь Гентингтона на КТ, МРТ головного мозга
- Дискория и корэктопия. Анизокория у ребенка
- Как избавиться от храпа во сне? Причины возникновения
- Случай лечения храпа у пациента с гипертрофией мягкого неба и хроническим тонзиллитом
- Рисунок, контуры тени, перистальтика на рентгенограмме органов брюшной полости
