Методы пластики дефекта кончика пальца и их результаты
Добавил пользователь Валентин П. Обновлено: 22.01.2026
3. Makoto Takeo, Wei Chin Chou, Qi Sun, Wendy Lee, Piul Rabbani, Cynthia Loomis Wnt activation in nail epithelium couples nail growth to digit regeneration. Published online 2013 Jun 12. doi: 10.1038/nature12214 [PubMed]
5. Yingzi Yang Wnt signaling in development and disease. Published online 2012 Apr 20. doi: 10.1186/2045-3701-2-14 [PubMed].
6. Zhang, Y. et al. Activation of b-catenin signaling programs embryonic epidermis to hair follicle fate. Development 135, 2161-2172 (2008) doi:10.1242/dev.017459 [PubMed]
Вероятно, что каждый человек, который видел в детстве ящерицу, задавался вопросом, почему оторванный хвост вырастает? А люди не обладают такими свойствами: как рост отрезанных конечностей- рук и ног, и даже пальцев. Для того чтобы найти ответ на данный вопрос понадобилось несколько десятков лет.
Раньше считалось, что у людей пальцы не регенерируют. После ампутации делали культю и применяли протезы. Но в 1972 году в результате врачебной ошибки мальчику, после ампутированного пальца рану не зашили лоскутом кожи. Спустя 3 дня хирург Синтия Иллингвор обнаружила, что кончик пальца начал регенерировать. Клинические исследования врачей подтвердили, что пальцы регенерируют при потери дистальной фаланги до определенного уровня.
Ученые провели множество исследований на мышах, которые позволили сделать несколько выводов: первый, есть популяция стволовых клеток под ногтевой пластинкой; второй, Wnt играет ключевую роль в регенерации кончика пальца.
В данной статье мы опишем последние исследования по вопросу регенерации дистальной фаланги пальца и ногтя, и современные подходы по ведению таких больных.
Кончики пальцев млекопитающих могут восстанавливаться после ампутации, как и у амфибий. Но неизвестно, почему эта способность ограничена областью, связанной с ногтем. Стволовые клетки ногтей NSC находятся в проксимальной матрице и механизмы, определяющие дифференциацию NSC, напрямую связаны с их способностью координировать регенерацию пальцев. NSC подвергаются Wnt-зависимой дифференцировке ноготь. После ампутации эта активация Wnt требуется для регенерации ногтей, а также для привлечения нервов, которые способствуют мезенхимальному росту бластемы, что в конечном счет приводит к регенерации кости, мышц и отпечатков пальца (остаются прежними) [5].
После ампутации кончика пальца недифференцированные мезенхимальные клетки, в том числе судьбы-ограниченные клетки-предшественники накапливаются под раневым эпителием и образуют «бластему». Было выдвинуто несколько гипотез для объяснения механизмов, способствующих регенерации, и образования бластемы.
Одна гипотеза гласит о том, что гематопоэтические стволовые клетки, могут проникать в поврежденные ткани и трансдифференцироваться в потерянные типы клеток.
Другая концепция заключается в том, что остаточные локальные зрелые клетки различных типы могут дедифференцироваться, в плюрипотентный класс клеток.
Третья идея состоит в том, что гомеостаз ткани и регенерация происходит из видов тканеспецифических стволовых клеток, которые первоначально отвечали за их эмбриональное развитие.
На протяжении десятилетий предполагалось бластема образуется из недифференцированной популяция плюрипотентных клеток, которые, как полагают, были получены из зрелых клеток посредством дедифференцировки. Однако последние исследования показывают, что широкий диапазон клеток способствует восстановлению дистальной фаланги мыши. Трансплантация гематопоэтических стволовых клеток и клеток, участвующих в ангиогенезе подтвердил, что стволовые клетки предшественники находятся в живых тканях. Эти результаты в совокупности демонстрируют, что бластему образуют тканевые стволовые клетки, а не плюрипотентные клетки, которые первоначально отвечали за их эмбриональное развитие [4].
Рост и дифференцировка этих мезенхимальных клеток приводит к регенерации пальца. Однако, если ампутация произведена проксимальнее ногтя, то регенерация ни ногтя, ни пальца не возможна, и неизвестно, почему это ограничение существует.
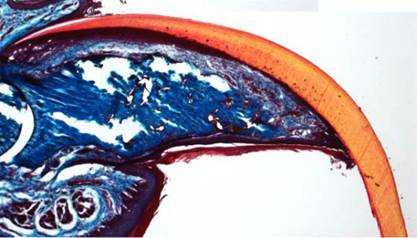
Рис.1. Микрофотография: через пять недель после ампутации кончика пальца мышиный организм отращивает его заново.
Предыдущие исследования показали, что трансплантация ногтей после ампутации на средней фаланге может вызвать эктопическую дифференцировку кости. Это приводит к гипотезе о том, что эпителий ногтей имеет специальную функцию в регенерации пальцев. Изучение этой гипотезы может дать ответы на вопросы: почему регенерация ограничена и связана с ногтевой частью пальца, и как эпителиальные клетки могут влиять на мезенхимальные клетки, участвующие в регенерации пальцев.
Существует гипотеза, что NSC подвергаются Wnt-зависимой дифференцировке ноготь. После ампутации эта активация Wnt требуется для регенерации ногтей, а также для привлечения нервов, которые способствуют мезенхимальному росту бластемы. Чтобы проверить роль активации Wnt в регенерации эпителия ногтей, ученые удалили b-catenin, который является важным медиатором передачи сигналов Wnt. Ученые ждали 2 месяца, но восстановление ногтя не произошло. Это подтверждает важную роль передачи сигналов Wnt в дифференцирующий ноготь.
Потом, чтобы определить, как дифференциация ногтя связана с регенерацией пальцев, ученые лечили мышей тамоксифеном. У контрольных мышей ноготь и кость возобновили свою первоначальную структуру через 5 недель после ампутации.
Под Wnt-активной регенерирующей матрицей мезенхимальные клетки активно пролифирируют. Они определили, что большинство этих клеток экспрессируют Runx2, маркер приверженец остеобласта.
Кроме того, нервы, которые жизненно необходимы для регенерации расположены в пролиферативной мезенхиме Runx2 рядом с Wnt-активным эпителием [6]. Они приравниваются к паракринному фактору, который воздействует на Wnt. Чтобы доказать это, были удалены нервы до ампутации, затем было обнаружено подавление роста бластемы в них. Через 3 недели после ампутации в денериврованных пальцах была значительно снижена сигнализация фибробластного фактора роста (FGF), тогда как в иннервированных пальцах бластема продолжала расти.
Вышеприведенные результаты показывают, что активация Wnt в эпителии ногтя выполняет двойные функции: регенерации ногтей и рост мезенхимных клеток, через его способность индуцировать нервно-зависимую FGF2.
Почему же пальцы не восстанавливаются после ампутации, проксимальнее ногтя? Исследование ампутированных пальцев показало, что ампутации проксимальнее ногтя не смогли активировать эпителиальную сигнализацию Wnt, о чем свидетельствует отсутствие ядерной экспрессии b-catenina и TCF1, что приводит к неспособности регенерировать ноготь и палец.
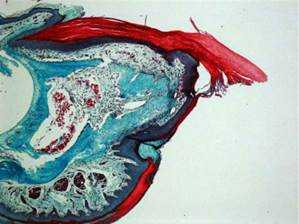
Рис.2. Если ампутирован слишком крупный кусок пальца, то восстановления не произойдёт в силу повреждения эпителиального слоя.
Двойная функция передачи сигналов Wnt является ключевым механизмом в регенерации наконечника пальца. Дальнейшие исследования механизмов, регулирующие НСК, и их взаимодействие с мезенхимными клетками могут привести к новым путям лечения пациентов с ампутацией [3].
В настоящее время консервативным лечением ампутированного кончика пальца у людей является применение окклюзионной повязки, которая обеспечивает герметичную изоляцию пострадавшего участка тела для предотвращения контакта с водой и воздухом. Таким образом, она участвует в создании микроокружения, которое играет важную роль в предоставлении сигналов, которые инициируют регенерацию. После повреждения пальца у людей происходит немедленное высвобождение различных факторов роста, цитокинов и хемокинов, которые запускают и контролируют последовательные стадии восстановления раны.
В восстановлении микроокружения ран важную роль играют следующие факторы:
· тромбоцитарный фактор роста (PDGF)- вызывает миграцию клеток в рану, усиление пролиферации фибробластов и производство внеклеточного матрикса.
· эпидермального фактора роста (EGF) играет важную роль реэпителизации и васкуляризация при восстановлении раны.
· фактор роста эндотелия сосудов (VEGF) и другие факторы роста- им принадлежит решающая роль в ангиогенезе раны, которые затем влияют на общие процессы восстановления.
У трех пациентов в регенерирующей раневой жидкости были найдены все эти факторы роста.
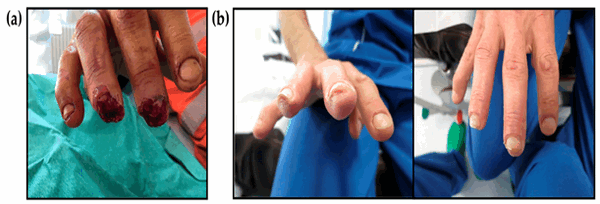
Для дальнейшего исследования были выбраны 5 мужчин (средний возраст 50 ± 15 лет). Окклюзионную повязку применяли при поступлении и меняли один раз в неделю без ополаскивания раны в течение 5 недель. У пациентов было 9 консультаций в течение первых 6 месяцев. Клиническая и морфологическая оценка проводилась через три месяца после травмы.
Рис.3. Репрезентативные изображения ампутированных пальцев. а) при поступлении и до применения окклюзионной повязки; (б) Три месяца после травмы и при клинико-морфологической оценке.
По общему мнению, способность регенерировать кончики пальцев теряется или уменьшается у человека по возрасту. Здесь мы показываем, что у всех наших взрослых пациентов (средний возраст 50 лет) кончики пальцев прошли регенерацию с удовлетворительным клиническим исходом. По определению, повторный рост клеток или тканей во время регенерации заменяет как форму, так и функцию в поврежденных органах. Действительно, клиническая оценка регенерированных кончиков пальцев у наших пациентов показала, что они имеют сопоставимые морфологические и функциональные характеристики с не поврежденными кончиками пальцев. Однако мы наблюдали ключевые механические изменения в регенерированных кончиках пальцев. Увеличение эластичности сопровождалось высокой васкуляризацией в регенерированных кончиках пальцев, что указывало на то, что повышенная сосудистая структура во время регенерации влияет на эластичность этих тканей. Тем не менее, долгосрочные исследования необходимы для подтверждения того, связаны ли эти события и сохраняются ли они во времени после завершения процесса регенерации [2].
В настоящее время в РФ применяют:
· Гильотинный способ-это наиболее простой и быстрый способ: все мягкие ткани пересекают на одном уровне с костью. Раневая поверхность в результате сокращения мышц и кожи приобретает конусовидную форму, отток раневого отделяемого не затруднен. Однако способ имеет явные недостатки. Обширная раневая поверхность обнажена, происходит длительное заживление с краев с исходом в рубцевание.
· Лоскутный способ- это общепринятый способ для создания функциональной культи конечности. Он позволяет использовать здоровые участки кожи, расположенные в зоне поражения конечности, и, таким образом, произвести ампутацию на более низком уровне. Послеоперационный рубец, как правило, подвижен, безболезнен, не препятствует протезированию. Обычно выкраивают два лоскута (передний и задний), причем соотношение их длины может быть различным. Исходя из конкретных условий, допустимо также выкраивать боковые и другие, так называемые атипичные, лоскуты. Если рубец подвижен и безболезнен, его «неправильное» расположение не влияет на функциональные качества культи. Образованные лоскуты должны иметь широкое основание и содержать подкожную клетчатку с фасцией или без нее. Иногда в состав лоскута включают подлежащие мышцы.
Ученые провели серию экспериментов на мышах, которые позволили сделать два важных вывода. Во-первых, была обнаружена популяция стволовых клеток под ногтевой пластиной: отвечающая за формирование новых тканей на месте утраченных и локализованная в эпителии, а не более глубоких слоях. Во-вторых, ученым удалось доказать важность своевременной активации определенного гена: кодирующего белок с кодовым обозначением Wnt.
Этот белок не является новым, открытым только в ходе описываемого исследования. Он достаточно давно изучается как важный элемент системы регуляции активности стволовых клеток и эмбрионального развития. Мыши, у которых в стволовых клетках этот белок не работал, так и не смогли отрастить себе новые кончики пальцев вместо утраченных.
У людей регенерация кончиков пальцев возможна при применении окклюзионной повязки, если ампутация была произведена дистальнее ногтевой матрицы. Дальнейшее исследование этой темы поможет найти новые пути лечения пациентов.
Восстановление утраченных фаланг пальцев кисти
Устранение врожденных и приобретенных деформаций кисти
(отсутствуют пальцы на руке)
«Это правда, что можно вырастить потерянные в результате несчастного случая пальцы?»
С таким вопросом часто обращаются в клинику.
Утраченные пальцы действительно можно вырастить (нарастить) - восстановление пальца после ампутации. Мы применяем компрессионно-дистракционный остеосинтез и методы дистракции с использованием аппаратов внешней фиксации. Эти методики и конструкции запатентованы.
«А можно ли чем-то помочь, если все пальцы ампутированы (восстановление пальца после ампутации) и даже пястно-фаланговые суставы не сохранены?»
Мы восстанавливаем функцию захвата руки даже в случае потери всех пальцев. Но, поскольку это не чудо, лечение требуется длительное, часто — многоэтапное.
Кроме наращивания пальцев (восстановление пальцев рук после ампутации), мы лечим сложнейшие контрактуры пальцев и самые различные деформации кисти, врожденные и приобретенные в результате травм и ожогов. В случаях перелома кисти, пястных костей мы сначала восстанавливаем форму кости, а затем — подвижность сустава. Выбор средств зависит от вида деформации, желания пациента, его возраста. Эти факторы определяют объем операций и их стоимость.
Где можно восстановить утраченные фаланги пальцев кисти? В Центре косметологии и пластической хирургии имени С.В. Нудельмана. Иногородние пациенты, не имеющие возможности приехать на консультацию, присылают нам фотографии поврежденных участков и самой кисти, указывают диагноз деформации.
Методы пластики дефекта кончика пальца и их результаты
Удельный вес травм кисти и пальцев среди повреждений опорно-двигательного аппарата составляет от 26,1% до 30% (Гришин И.Г., 1991; Азолов В.В. с соавт., 1993) Ранения кисти нередко сопровождаются потерей кожного покрова, показания к пересадке кожи при этом составляют до 50%. На кисти, как ни на одном участке тела человека, для нормальной функции необходимо наличие полноценного кожного покрова. От восстановления целости кожи зависит возможность проведения реконструктивных операций на кисти (Alvarez Jorge A., 2006)
При ограниченных по размерам дефектах и деформациях открытых или функционально высокоактивных участков кисти, удается добиться хорошего результата, перемещая лоскут, сформированный из окружающих тканей. При поверхностных раневых дефектах функционально малоактивных участков вполне эффективна свободная пластика расщепленным или полнослойным трансплантатом. Сочетанные же повреждения требуют васкуляризированной кожной пластики. Она позволяет избежать в дальнейшем образования рубца, спаянного с глубже лежащими структурами, исключающего какие-либо последующие реконструктивные операции.
К васкуляризированной следует отнести пластику лоскутами с неосевым типом кровоснабжения (итальянская пластика, «карманная») и пластика лоскутами, имеющими осевой тип кровоснабжения.
Следует отметить, что лоскуты с неосевым типом кровоснабжения формируются без учета хода кожных сосудов. Выкраивание итальянского лоскута с трех сторон снижает его кровоснабжение на 60-80%. Эта причина обуславливает большое число различных осложнений. Кроме того, такие лоскуты требуют фиксации пальцев в неудобном положении. В связи с этим, пластика лоскутом с неосевым типом кровоснабжения на ножке показана лишь пациентам не старше 45 лет, так как вынужденная при этом иммобилизация приводит к контрактуре суставов.
Одним из вариантов итальянской пластики, применяемых для устранения дефектов пальцев кисти, является перекрестная пластика с соседнего пальца, пластика лоскутом с области возвышения большого пальца, ряд других способов применения лоскутов на питающей ножке, имеющих неосевой тип кровоснабжения. Чаще двухэтапные, такие способы также требуют нахождения пальцев в вынужденном положении на первом этапе, что затрудняет проведение реабилитационных мероприятий в ранний период. Существует опасность ограничения подвижности проксимального межфалангового сустава. Важным является также невозможность восстановления тактильной чувствительности при реконструкции кончика пальцев.
В связи с вышеизложенным нами разработаны новые способы васкуляризированной пластики, определены их показания к применению для пластики дефектов кожи пальцев кисти при их изолированных сочетанных повреждениях.
Нами разработан способ закрытия дефекта кожи пальца лоскутом на ретроградном кровотоке тыльной ветви пальцевой артерии (патент РФ № 2231989).
Кровоснабжение этого лоскута (Рис.1) осуществляется за счет тыльной ветви пальцевой артерии.
Рис.1. Схема лоскута на ретроградном кровотоке тыльной ветви пальцевой артерии (патент РФ № 2231989)
Забор лоскута проводили следующим способом. На тыльно-боковой поверхности донорского пальца на уровне дистальной трети средней фаланги определяли уровень основания ножки лоскута. В проксимальной части пальца, начиная от уровня пястно-фалангового сустава разрезами в дистальном направлении, сохраняя паратенон, поднимали лоскут, шириной и длиной достаточными для ротации и укрытия дефекта кожного покрова. Соотношение ширины и длины при этом может составлять 1:6. Основание ножки лоскута сшивали в виде трубки. Донорский участок укрывали полнослойным кожным лоскутом. Затем лоскут на питающей ножке подшивали в реципиентной области. После тренировки лоскута путем пережатия, возможно отсечение питающей ножки на 12- 14 день.
Лоскут имеет ряд преимуществ. Длинная и мобильная питающая ножки, содержащая осевой сосуд, позволяет уже с третьих — четвертых суток проводить активную разработку движений пальцев кисти в полном объеме с целью профилактики контрактур. Благодаря сшитой в виде трубки ножке, со вторых суток возможно производить тренировку лоскута путем ее пережатия Лоскут, которым покрывался дефект мягких тканей может быть 2,5 см х 5,5 см., ножка при этом имеет длину до 1см.
Лоскут использовали при повреждении тыльной поверхности ногтевой фаланги 1 пальца, для закрытия ногтевых и средних фаланг длинных (трехфаланговых) пальцев. Лоскут абсолютно показан при дефектах лучевой стороны 2 пальца и локтевой стороны 5 пальца на уровне ногтевых и средних фаланг.
Больной Л, 23 лет, амб. № 6238, обратился за помощью в приемный покой 12.12.07 с диагнозом: «Рваная рана тыльной поверхности ногтевой фаланги с дефектом по плоскости, открытый перелом ногтевой фаланги 1п правой кисти»(Рис. 2). После иссечения нежизнеспособных тканей в приемном покое произведена васкуляризированная кожная пластика лоскутом на ретроградном кровотоке тыльной ветви пальцевой артерии (Рис. 3). Через 2 недели сняты швы, на 17 день после первого этапа питающая лоскут ножка отсечена. Заживление первичное. Больной осмотрен через месяц. Лоскут обычной окраски, безболезненный. Функция кисти не нарушена.
Рис. 2. Вид 1 пальца правой кисти при поступлении у больного Л, амб. № 6238
Рис. 3. Пластика лоскутом на ретроградном кровотоке тыльной ветви пальцевой артерии кисти, донорский дефект закрыт полнослойным кожным трансплантатом у больного Л, амб. № 6238
Для замещения дефекта покровных тканей основной фаланги применяли предложенный нами способ пластики островковым тыльным лоскутом пальца (патент РФ № 2149595) (Рис.4).
Рис. 4. Схема пластики тыльным лоскутом пальца (патент РФ № 2149595)
Способ осуществляли следующим образом. Заготавливали шаблон, повторяющий величину и форму реципиентного участка. Под проводниковой анестезией на тыльной поверхности соседнего пальца по шаблону формировали и поднимали кожно-жировой лоскут на тыльных сосудах и нервах фаланги с сохранением паратенона разгибателей донорского пальца. Проксимальнее лоскута из S-образного разреза выделяли тыльную сосудисто-нервную ножку вместе с фасцией. Ножку формировали длиной, достаточной для перемещения лоскута. Далее подготавливали подкожный туннель, направленный с тыла кисти к области дефекта. Через туннель проводили лоскут, укрывали им дефект тканей и подшивали. При этом сосудисто-нервная ножка оставалась в пределах туннеля без натяжения. Донорскую рану укрывали полнослойным кожным трансплантатом. После снятия кожных швов на 12-14 сутки начинали комплексное физиотерапевтическое лечение, направленное на активную разработку в суставах пальца.
Преимуществами лоскута являются несложная техника его выделения и отсутствие функциональной недостаточности донорского пальца. Кроме того, поднятый лоскут имеет незначительную толщину, что очень важно при пластике дефекта тыльной поверхности пальцев кисти. Лоскут при ширине около 2-х см может быть длиной до 6см. Однако, чем он длиннее, тем больше страдает дистальная его часть. Пластики тыльной поверхности основной фаланги пальца бывает достаточен лоскут 2см х 3 см, а для ладонной — 2см х 5 см.
Больной Х., 32 лет, история болезни 422, 1.02.2006. при работе на фрезерном станке получил травму левой кисти. После обследования выставлен диагноз: «Рваная рана с дефектом по плоскости основной фаланги, открытый вывих средней фаланги, повреждение сухожилия разгибателя 4п. Рваная рана основной фаланги 5п.» (Рис. 5). После иссечения нежизнеспособных мягких тканей произвели васкуляризированную кожную пластику лоскутом с тыльной поверхности 3 пальца (Рис. 6). Донорский участок укрыли полнослойным кожным трансплантатом. Заживление первичным натяжением. Лоскут прижил полностью (Рис. 7). По снятию швов, на 12 сутки больной начал комплексное физиотерапевтическое лечение, направленное на активную разработку движений в суставах пальцев. При осмотре через 3 месяца выявлен полный объем движений в суставах пальцев кисти. Лоскут ровный, подвижный безболезненный.
Рис. 5. Рваная рана 4 пальца левой кисти больного Х., история болезни № 422
Рис. 6. Поднятый лоскут тыльной поверхности 3 пальца левой кисти больного Х., история болезни № 422
Рис. 7. Вид кисти через 10 дней после пластики лоскутом с тыльной поверхности 3 пальца у больного Х., история болезни № 422
Предложенные способы кожной пластики применены у 17 больных с дефектами кожного покрова пальцев кисти при их сочетанных повреждениях. Отдаленные результаты прослежены у 12 больных: хорошие результаты получены в 91,7 % случаев, удовлетворительные в 8,3%. Неудовлетворительных результатов не наблюдали. Использование предложенных способов кожной пластики позволяет предотвратить развитие контрактур в суставах пальцев, сокращает сроки восстановительного лечения.
А.А. Богов, Р.И. Муллин , Л.Я. Ибрагимова
Научно исследовательский центр Татарстана
«Восстановительная травматология и ортопедия»
Р.И. МУЛЛИН, В.Г. ТОПЫРКИН, И.Г. ХАННАНОВА, М.Р. ЖУРАВЛЕВ, А.А. БОГОВ
Республиканская клиническая больница МЗ РТ, 420064, г. Казань, Оренбургский тракт, д. 138
Циркулярные повреждения пальцев кисти относятся к наиболее тяжелым травмам, требующих дифференцированного подхода в выборе васкуляризированной кожной пластики. Наиболее оптимальным является способ пластики лоскутом на ретроградном кровотоке пальцевой артерии, позволяющий провести реинервацию лоскута и обеспечить наиболее оптимальный результат. Однако площади лоскута, как правило, не хватает для укрытия всей фаланги, что позволило нам предложить варианты сочетания лоскутов. Определены показания для различных вариантов пластики лоскутом на ретроградном кровотоке пальцевой артерии.
Ключевые слова: васкуляризированная кожная пластика, циркулярные дефекты мягких тканей пальцев кисти.
R.I. MULLIN, V.G. TOPYRKIN, I.G. KHANNANOVA, M.R. ZHURAVLEV, A.A. BOGOV
Republican Clinical Hospital of the MH of RT, 138 Orenburgskiy Trakt, Kazan, Russian Federation, 420064
Vascularized skin plastic surgery in treating patients with circular defects of distal phalanxes of long fingers
Circular injuries of fingers are among the most serious injuries requiring a differentiated approach in choosing the skin plastic surgery. The most optimal technique is plastic with a flap on the retrograde flow of the digital artery. It allows to ensure the flap re-innervation and achieve the best results. However, the flap area is usually not enough to cover the entire phalanx. We offer different options to combine the flaps. We have identified indicators for different techniques of flap plastic on the retrograde flow of the digital artery.
Key words: vascularized skin plastic surgery, circular injuries of soft tissue of fingers.
Кисть, как наиболее функциональная анатомическая область, больше подвержена травмам, чем другие части тела. Доля открытых повреждений составляет до 50% [1]. Раннее восстановление кожного покрова при сочетанных повреждениях является залогом успешной реконструкции конечности. Обширность повреждения, локализация и глубина дефекта, состояние окружающих тканей в совокупности определяют выбор способа кожной пластики.
К наиболее тяжелым травмам пальцев кисти относятся циркулярные повреждения. Такие повреждения всегда требуют срочной кожной пластики для сохранения их как органа [2].
Сегодня остается вопрос выбора тактики лечения при циркулярных повреждениях концевых фаланг. Наиболее простым решением является формирование культи поврежденного пальца на уровне отрыва мягких тканей или несколько проксимальнее. Однако следует помнить, что потеря ногтевой фаланги длинного пальца снижает его функцию на 50%. Выбор способа кожной пластики должен осуществляться с учетом анатомической особенности конечной фаланги, как важной чувствительной зоны [3].
Материал и методы
В Травматологическом отделении № 2 РКБ МЗ РТ в течение последних пяти лет проходили лечение шесть больных с циркулярными повреждениями дистальных фаланг. Все больные были мужского пола трудоспособного возраста от 24 до 42 лет, в четырех случаях получившие производственную травму.
Таблица 1.
Данные о характере повреждения и способе лечения больных
| № п\п | Возраст | Травми-рующий агент | Поврежденный палец | Способ кожной пластики | Ослож-нения |
| 1 | 21 | станок | 2 | лоскут на ретроградном кровотоке пальцевой артерии | нет |
| 2 | 22 | станок | 2 | лоскут на ретроградном кровотоке пальцевой артерии+кросс-пластика | нет |
| 3 | 36 | домкрат | 3 | пластика по Блохину ― Конверсу | нет |
| 4 | 42 | горячий пресс | 5 | сдвоенные лоскуты на ретроградном кровотоке пальцевой артерии на единой сосудистой ножке | нет |
| 5 | 28 | станок | 2 | лоскут на ретроградном кровотоке пальцевой артерии+кросс-пластика | нет |
| 6 | 24 | дверь | 2 | лоскут на ретроградном кровотоке пальцевой артерии+кросс-пластика | нет |
При тракционном характере в пяти случаях повреждения ногтевых фаланг происходит полная потеря мягких тканей. Это обусловлено наличием фиброзных перемычек между сосочковым слоем кожи и надкостницей фаланги. Подкожно-жировая клетчатка представлена в виде шаровидных скоплений, заключенных между фиброзными перемычками. В одном случае потеря мягких тканей была обусловлена отморожением 4 степени.
Пластику циркулярного дефекта по Блохину ― Конверсу использовали в одном случае, когда имелись множественные повреждения пальцев кисти. Лоскуты выкраивали в паховой области, стараясь включить в них как можно меньше подкожно-жировой клетчатки. Отсечение питающей ножки производили через три с половиной недели. В дальнейшем потребовалась операция по усадке перемещенных тканей.
Успешная реконструкция мягких тканей поврежденного сегмента возможна при использовании тканей по функциональному характеру близкими к реципиентной области. Таким свойствами обладает лоскут на ретроградном кровотоке пальцевой артерии. Его применение возможно благодаря постоянным анастомозам между ладонными пальцевыми артериями, образующими подсухожильные дуги на уровне основной и средней фаланги [4] (рис. 1).
Рисунок 1. Схема пластики лоскутом на ретроградном кровотоке пальцевой артерии с реиннервацией
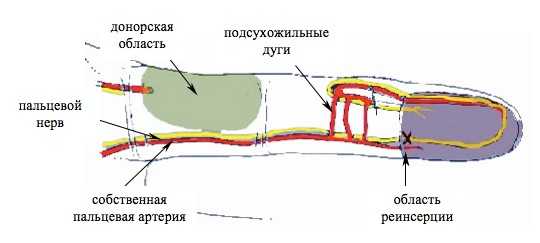
Нами предложено применение лоскутов на ретроградном кровотоке в различных вариантах. При сохранности ногтевого ложа мягких тканей с боковой поверхности поврежденного пальца оказывается достаточным для реконструкции кончика пальца, что было осуществлено в одном случае. Включение в состав лоскута пальцевого нерва позволило произвести его реиннервацию.
Забор лоскута производился по локтевой стороне основной фаланги поврежденного пальца, при этом пальцевой нерв пересекали на 0,5 см проксимальнее края лоскута. Поднятый в ретроградном направлении островковый лоскут реиннервировали с проксимальным отрезком пальцевого нерва противоположной стороны поврежденного пальца.
Клинический пример 1
Рисунок 2. Циркулярный отрыв кожного покрова ногтевой фаланги 2 пальца правой кисти у больного Г. Вид с ладонной поверхности
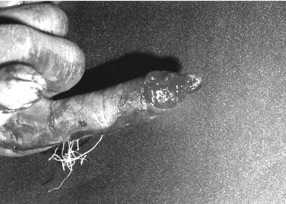
Рисунок 3. Циркулярный отрыв кожного покрова ногтевой фаланги 2 пальца правой кисти у больного Г. Вид с тыльной поверхности
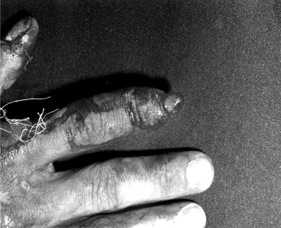
Рисунок 4. Вид 2 пальца правой кисти через 10 суток после пластики лоскутом на ретроградном кровотоке пальцевой артерии с реиннервацией у больного Г.
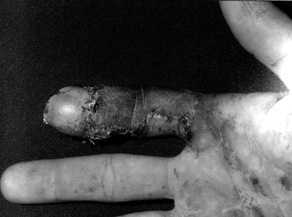
Рисунок 5. Разгибание 2 пальца правой кисти через месяц после операции у больного Г.
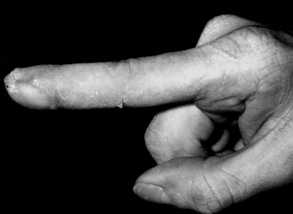
Рисунок 6. Сгибание 2 пальца правой кисти через месяц после операции у больного Г.

При дефекте ногтевого ложа, когда утерянный объем мягких тканей становится значительным, показано сочетание лоскутов для закрытия как ладонной, так и тыльной поверхности фаланги. В трех случаях использовали предложенный нами способ сочетания лоскута на ретроградном кровотоке пальцевой артерии и кросс-пластики с соседнего пальца [5].
На ладонно-боковой поверхности поврежденного пальца поднимали лоскут, площадью достаточной для укрытия ладонной поверхности на ретроградном кровотоке пальцевой артерии с пальцевым нервом, причем пальцевой нерв пересекали дистальнее отхождения тыльной его ветви, на 3-4 мм проксимальнее границы лоскута. Лоскут перемещают в реципиентную область, подшивают. Донорскую область укрывают полнослойным кожным трансплантатом. Далее производили реиннервацию лоскута посредством эпипериневрального шва между тыльной ветвью пальцевого нерва и пальцевым нервом. На тыльной поверхности соседнего пальца поднимали перекрестный лоскут на временной питающей ножке площадью, необходимой для закрытия тыльной поверхности ногтевой фаланги. Лоскут подшиваю в реципиентную область, а донорскую область укрывают полнослойным кожным трансплантатом. Иммобилизация донорского и реципиентного пальцев ― на 10 дней. Через три недели питающую ножку перекрестного лоскута отсекают
Клинический пример 2
Больной С., 22 года, при работе на станке получил отрыв мягких тканей дистальной фаланги 2 пальца левой кисти (рис. 7). Произведена некрэктомия, комбинированная васкуляризированная кожная пластика лоскутом на ретроградном кровотоке пальцевой артерии с реиннервацией и перекрестным лоскутом с соседнего пальца (рис. 8, 9).
Питающую ножку перекрестного лоскута отсекли через три недели. Через 2 недели сняты швы, начат комплекс физиотерапевтических процедур (рис. 10). При осмотре через 6 месяцев дискриминационная чувствительность на ладонной поверхности сформированной дистальной фаланги сформированного пальца составила 10 мм. Больной достигнутым результатом удовлетворен.
Рисунок 7. Циркулярный отрыв кожного покрова ногтевой фаланги 2 пальца левой кисти у больного С. Вид с ладонной поверхности
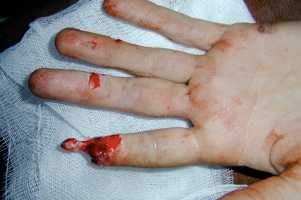
Рисунок 8. Комбинированная васкуляризированная пластики 2 пальца больного С. Вид с ладонной поверхности
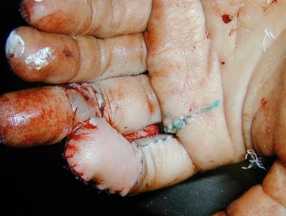
Рисунок 9. Комбинированная васкуляризированная пластики 2 пальца больного С. Вид с тыльной поверхности
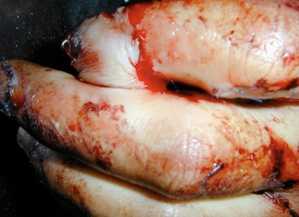
Рисунок 10. Отдаленный результат через две недели после отсечения питающей ножки 2 пальца левой кисти у больного С
В одном случае больной получил травму 5 пальца при работе с горячим прессом. После некрэктомии произведена пластика сдвоенными лоскутами на ретроградном кровотоке пальцевой артерии на единой сосудистой ножке.
Лоскут для закрытия тыльной поверхности сохранившейся фаланги поднимали на тыльно-боковой поверхности 4 пальца на локтевой стороне основной фаланги на прямом кровотоке пальцевой артерии до уровня бифуркации общепальцевой артерии. Пересекали общепальцевую артерию на 3-4 мм дистальнее бифуркации. Далее выделили пальцевую артерию с лоскутом боковой поверхности основной фаланги пятого пальца по лучевой стороне. Таким образом, мы получили два лоскута на единой удлиненной сосудистой ножке для пластики циркулярного дефекта дистальной фаланги. Обе донорские области укрывали полнослойным кожным трансплантатом.
Клинический пример 3
Больной П., 42 года, получил производственную травму 5 пальца правой кисти при работе с горячим прессом (рис. 11). На 12 сутки после травмы произведена некрэктомия, васкуляризированная пластика сдвоенными лоскутами на ретроградном кровотоке пальцевой артерии (рис. 12). Через две недели после снятия швов начат курс физиотерапевтического лечения. При осмотре через три месяца движения в межфаланговом суставе сохранены (рис. 13).
Рисунок 11. Вид 5 пальца больного П. при поступлении
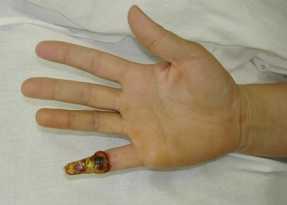
Рисунок 12. Поднятые сдвоенные лоскуты у больного П.
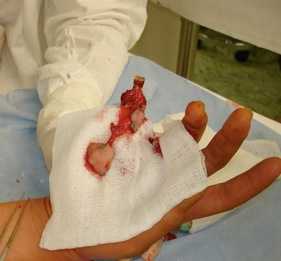
Рисунок 13. Вид 5 пальца три недели после операции больного П.
Васкуляризированная кожная пластика больному по Блохину ― Конверсу не принес удовлетворения, так как, не смотря на усадку лоскута, фаланга имеет булавовидную форму, сухость кожного покрова, отсутствие чувствительности, движения фаланги объемом не более 15-20 гр малозаметно, так как осуществляются внутри кожного мешка.
Островковый лоскут пальца на ретроградном кровотоке пальцевой артерии более технически сложный, но оправдан ввиду хороших результатов. Достоинства лоскута ― достаточный объем мягких тканей для моделирования подушечки пальца, а так же возможность реиннервации.
При сочетании пластики лоскутом на ретроградном кровотоке и кросс-пластики лоскутом с соседнего пальца в комплексе мы получаем достаточный объем мягких тканей для укрытия циркулярного дефекта, имеющие свойства реципиентной области. К преимуществам можно отнести возможность реиннервации лоскута на ретроградном кровотоке пальцевой артерии за счет входящей в ее состав тыльной ветви пальцевой артерии. Недостатком данного способа пластика является его двухэтапность, общая длительность лечения.
Восстановительный период после пластики сдвоенным лоскутом на ретроградном кровотоке пальцевой артерии составляет не более трех недель. При необходимости лоскут, укрывающий ладонную поверхность дистальной фаланги можно реиннервировать за счет собственного пальцевого нерва или тыльной его ветви.
Заключение
Циркулярные повреждения пальцев кисти относятся к наиболее тяжелым травмам, требующих дифференцированного подхода в выборе васкуризированной кожной пластики.
Наиболее оптимальным является способ пластики лоскутом на ретроградном кровотоке пальцевой артерии, позволяющий провести реинервации лоскута, чем обеспечить получения наиболее оптимального результата. Однако площади лоскута, как правило, не хватает для укрытия всей фаланги, что позволило нам предложить варианты сочетания лоскутов.
Микрохирургия, реконструктивная хирургия и хирургия кисти
В нашем хирургической клинике оперируют ведущие специалисты Москвы по хирургии кисти
Новейшее оборудование и современные методики позволяют нам проводить большинство операций малоинвазивным методом, что в том числе сильно облегчает процесс послеоперационной реабилитации.
Артроскопически и открыто в нашем стационаре выполняются следующие операции:
- Ганглионэктомия
- Репозиция и остеосинтез костных отломков
- Лечение синдрома карпального канала
- Санация и промывание сустава
- Лечение нестабильности межкостных сочленений (ушивание, вапоризация, радиочастотная аблация связок)
- Лечение повреждений трёхгранного фиброзно-хрящевого комплекса (сшивание, резекция или дебридмент)
- Обнаружение и удаление костно-хрящевых или других инородных свободных тел из полости сустава и др.
- Артроскопическая синовэктомия
Хирургия кисти
Мы умеем выполнять следующие реконструктивно-восстановительные операции на предплечье, кисти и пальцах с использованием микрохирургической техники:
Повреждения сухожилий сгибателей и разгибателей пальцев и кисти:
- восстановление сухожилий сгибателей и разгибателей на разных уровнях по современным методикам (петлевые швы);
- одноэтапная и двухэтапная пластика сухожилий сгибателей пальцев кисти;
- тендолиз сухожилий сгибателей пальцев кисти (высвобождение из рубцовой ткани);
- замещение дефектов сухожилий сгибателей и разгибателей методом перемещения менее значимых для функции кисти сухожилий.
Повреждения нервов верхних конечностей: срединного, локтевого, лучевого:
- микрохирургические швы поврежденных нервов;
- невролиз;
- замещение дефектов нервов путем аутопластики;
- коррекция нейрогенных деформаций кисти после застарелых повреждений нервов путем сухожильно-мышечных транспозиций.
Дефекты мягких тканей кисти и пальцев:
- закрытие дефектов кисти и пальцев различными типами лоскутов с применением микрохирургической техники (комплексы тканей предплечья на сосудистой ножке, островковыми лоскутами кисти и пальцев, несвободными кожными лоскутами на питающей ножке из близлежащих и отдаленных участков тела, свободная кожная пластика полнослойными лоскутами);
- устранение рубцовых дефектов и послеожоговых деформаций, комбинированных контрактур кисти и пальцев путем перемещения островковых нейро-сосудистых лоскутов и пластики местными тканями.
Реконструкция ампутационных дефектов пальцев кисти:
- формирование I пальца кисти реверсионным лоскутом предплечья на сосудистой ножке ("Китайский" лоскут, адипофасциальные лоскута на перфорантных артериях);
- транспозиция II-V пальцев, формирование узкой кисти;
- поллицизация большого пальца;
- фалангизация I пястной кости;
- удлинение культей пальцев в дистракционных аппаратах;
- возможность протезирования кисти и пальцев.
Реконструкции при дефектах и деформациях суставов пальцев и костей запястья.
- артропластика суставов пальцев кисти в дистракционных аппаратах различных конструкций;
- артродезирование суставов пальцев кисти в функционально выгодном положении;
- пластика дефектов костей кисти костными аутотрансплантатами.
Лечение переломов кисти и пальцев и их последствий (неправильно сросшиеся переломы, ложные суставы, контрактуры).
Заболевания кисти и пальцев:
- ладонный фиброматоз (контрактура Дюпюитрена);
- гломусная опухоль (синдром Баре-Массона);
- органосохраняющие операции при костных и мягкотканных опухолях кисти остеохондромы, липомы, гемангиомы, мезенхиомы и.т.д.
- стенозирующий лигаментит (щелкающий палец);
- стеноз карпального канала (тунельный синдром);
- ганглии различной локализации (гигрома);
- вывихи сухожилий разгибателей пальцев («костяшка боксера»);
- удаление инородных тел;
- коррекция рубцов.
Эндопротезирование суставов пальцев
Различные травмы, артриты, деформирующие остеоартрозы суставов пальцев рук, могут значительно снизить их подвижность. Потеря подвижности только одного пальца руки приводит к снижению общей трудоспособности человека более чем на 30%. Выход из этой ситуации только один - эндопротезирование межфаланговых суставов пальцев.
Показания к операции:
Имплантация эндопротезов суставов пальцев производится для восстановления подвижности суставов у больных с ревматоидным артритом и деформирующим остеоартрозом, а также при травматических повреждениях суставной поверхности головок фаланг пальцев
Также мы выполняем:
- Реконструктивные операции на периферических нервах предплечья и плеча. В том числе застарелые повреждения.
- Ортопедические операции при повреждениях двигательной ветви лучевого нерва.
Запись на прием к врачу хирургу
Для уточнения подробностей, пройдите консультацию квалифицированного специалиста в области кистевой хирургии в клинике «Семейная».
Читайте также:
