Нарушение целостности каверны легкого. Противопоказания к пломбировке
Добавил пользователь Владимир З. Обновлено: 21.01.2026
Туберкулез - инфекционное заболевание, вызываемое микобактериями туберкулеза и характеризующееся развитием клеточной аллергии, специфических гранулем в различных органах и тканях, полиморфной клинической картиной.
Фиброзно-кавернозный туберкулез легких является завершающим этапом в прогрессирующем течении деструктивного туберкулезного процесса и характеризуется наличием фиброзной каверны, развитием фиброзных изменений в окружающей каверну легочной ткани.
Стенка фиброзной каверны представляет собой очень сложное образование: внутренний слой - это казеоз, неотторгшиеся казеозные массы; далее располагается довольно широкий слой специфической грануляционной ткани; следующий слой - неспецифическая грануляционная ткань с наличием фиброзных изменений.
Каверна имеет мощную фиброзную капсулу, вокруг которой часто отмечается перифокальное воспаление. Такая фиброзная каверна всегда сообщается с бронхиальным деревом и обычно имеются несколько дренирующих каверну бронхов, что создает условия для бронхогенного обсеменения легочной ткани как вокруг каверны, так и в противоположном легком.
Развиваются и другие морфологические изменения в легких: пневмосклероз, эмфизема, бронхоэктазы. Формируется фиброзно-кавернозный туберкулез из инфильтративной, кавернозной или диссеминированной форм туберкулеза при их прогрессирующем течении. Протяженность изменений в легких может быть различной, процесс бывает односторонним и двусторонним с наличием одной или множественных каверн. Фиброзно-кавернозный туберкулез и его осложнения являются основной причиной смерти больных туберкулезом легких.
Цель этапа: прекращение бактериовыделения, исчезновение симптомов интоксикации и устранение осложнений.
Период протекания
Длительность лечения (дней): 120

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Различают 3 клинических варианта течения фиброзно-кавернозного туберкулеза легких:
1. Ограниченный и относительно стабильный фиброзно-кавернозный туберкулез - это фиброзно-кавернозный туберкулез с ограниченным поражением и стабильным течением болезни, редкими вспышками.
2. Прогрессирующий фиброзно-кавернозный туберкулез.
3. Фиброзно-кавернозный туберкулез с наличием различных осложнений (кровохарканье и легочное кровотечение, легочно-сердечная недостаточность, легочное сердце, спонтанный пневмоторакс, эмпиема плевры, туберкулез бронхов и гортани, амилоидоз внутренних органов).
Факторы и группы риска
К социальным факторам риска развития туберкулеза относятся бедность, перенаселенность, бездомность, пребывание в местах лишения свободы и недостаточность санитарно-просветительной работы по туберкулезу среди населения, а к медицинским факторам риска - наличие ВИЧ-инфекции, сахарный диабет, алкоголизм, наркомания, ранее проведенные курсы неадекватной, прерывистой химиотерапии и любое снижение иммунитета.
Диагностика
Анамнез: контакт с больными туберкулезом, перенесенный туберкулез, остаточные туберкулезные изменения в легких, психические и физические травмы, гиперинсоляция (загар), применение медицинских банок, лечение стероидными гормонами и иммунодепрессантами.
Клиническая картина фиброзно-кавернозного туберкулеза легких зависит от длительности заболевания. Фиброзно-кавернозный туберкулез легких чаще развивается на фоне недостаточно успешного лечения других форм туберкулеза.
Для больных с впервые выявленным фиброзно-кавернозным туберкулезом легких характерны жалобы на общую слабость, недомогание, снижение аппетита, похудание, кашель; а при распространенной и осложненной форме болезни - на лихорадку гектического типа, ночные поты, одышку.
У длительно болеющих фиброзно-кавернозным туберкулезом отмечаются симптомы хронической интоксикации, легочно-сердечной недостаточности, одышка, кашель с небольшим количеством мокроты ( до 50-100 мл в сутки), иногда с примесью крови.
Объективные данные: истощение, бледность кожных покровов, на стороне поражения выявляют западение межреберных промежутков, над- и подключичных ямок, опущение плеча, ограничение в подвижности половины грудной клетки при дыхании, укорочение перкуторного звука над пораженным легким; дыхание бронхиальное, ослабленное, в области локализации каверны выслушиваются влажные хрипы различного калибра в зависимости от диаметра дренирующих бронхов.
Туберкулиновая чувствительность: нормергическая или слабоположительная.
Лабораторные и инструментальные исследования:
1. Выявление микобактерий туберкулеза методами микроскопии мазка и посевом мокроты.
2. ОАК: увеличение СОЭ до 30-50 мм/час при незначительном лейкоцитозе или его отсутствии, лимфопения, моноцитоз, умеренный нейтрофильный сдвиг лейкоцитарной формулы влево, анемия при рецидивирующем кровотечении.
3. ОАМ: небольшая протеинурия, единичные лейкоциты и эритроциты.
4. Рентгено-томографические: рентгенологическая картина отличается многообразием и зависит от исходной формы туберкулеза, давности заболевания, распространенности поражения и его особенностей. Определяются одна или несколько кольцевидных теней с четким внутренним контуром, наружный контур на фоне уплотненной легочной ткани менее четкий, иногда в просвете каверны определяется секвестр или уровень жидкости, фиброзное уменьшение пораженных отделов легкого, полиморфные очаги бронхогенного обсеменения, плевральные наслоения, смещение органов средостения в сторону поражения, сужение межреберных промежутков, высокое стояние диафрагмы.
5. Бронхологическое исследование: наличие специфического бронхита, чаще дренирующего бронха, рубцовый стеноз и деформация бронхов, неспецифический эндобронхит, наличие бронхонодулярных фистул, иногда специфическое поражение гортани.
Лечение
Диета №11
Медикаментозное лечение: в зависимости от давности заболевания больным с фиброзно-кавернозным туберкулезом легких без мультрезистентности назначаются лечение в режимах 1- и 2-категории ДОТС. В стационаре проводится интенсивная фаза химиотерапии.
Коллапсотерапия - введение воздуха в грудную (искусственный пневмоторакс, ИП) или брюшную (искусственный пневмоперитонеум) полости.
Показания к коллапсотерапии:
1. Ограниченные деструктивные формы легочного туберкулеза, если после 2-3 месяцев химиотерапии нет закрытия каверн или убедительной положительной динамики.
2. По экстренным показаниям введение воздуха в грудную или брюшную полость проводят при легочном кровотечении.
Коллапсотерапия противопоказана при специфическом поражении бронхов, при прогрессирующем течении фиброзно-кавернозного туберкулеза легких.
Перечень основных медикаментов:
1. *Изониазид+Рифампицин+Пиразинамид таблетка 60 мг+30 мг+150 мг; 150 мг+ 75 мг+400 мг; 150 мг + 150 мг + 500 мг (для прерывистого курса три раза в неделю)
2. *Стрептомицин порошок для приготовления инъекционного раствора 1 000 мг
3. *Этамбутол таблетка 200 мг, 400 мг
Перечень дополнительных медикаментов:
1. *Пиридоксин таблетка 10 мг, 20 мг; раствор для инъекций 1%, 5% в ампуле 1 мл
2. *Цианокобаламин раствор для инъекций в ампуле 1 мл (500 мкг)
3. *Тиамин раствор для инъекций 5% в ампуле 1 мл
4. *Аскорбиновая кислота раствор для инъекций 5%, 10% в ампуле 2 мл, 5 мл
5. *Декстроза р-р д/и 5% 10% фл 400 мл, 500 мл
6. *Натрия хлорид, р-р д/и фл д/кровезам 200 мл
7. *Декстран раствор для инфузий во флаконе 200 мл, 400 мл
8. *Альбумин раствор для инфузий во флаконе 5%, 10%, 20%
9. Этамзилат 250мг, амп.
10. *Аминкапроновая кислота, 5% р-р-100 мл
11. *Цефазолин порошок для приготовления инъекционного раствора 1000 мг
12. *Цефтриаксон порошок для приготовления инъекционного раствора 250 мг, 500 мг, 1 000 мг во флаконе
13. *Флуконазол 50 мг, 150 мг капс; раствор во флаконе для в/в введения 100 мл
14. *Нистатин, 500 000 ЕД, табл.
15. *Интраканозол раствор для приема внутрь 10 мг/мл, 100 мг капс.
16. *Адеметионин 400 мг, табл порошок лиофилизированный для приготовления инъекционного раствора 400 мг
17. *Урсодезоксихолевая кислота таблетка 250 мг
18. *Селимарин, капс.
19. *Гидрокортизона ацетат, амп.
20. *Преднизолон, табл 5 мг
21. *Преднизолон, р-р для инъекции 30 мг/мл
22. *Кальция глюконат 10%-р-р-10 мл
23. *Кальция хлорид, 10% фл 200 мл
24. *Хлоропирамин 25 мг, табл.
25. *Атенолол 50 мг, 100 мг, табл.
26. *Эналаприл 2,5 мг, 10 мг, табл.
27. *Ацетилсалициловая кислота, табл. 500 мг
28. *Парацетамол 200 мг, 500 мг, табл.
29. *Диклофенак-натрия 25 мг, 100 мг, 150 мг табл., раствор для инъекций 75 мг/3 мл.
Критерии перевода на следующий этап: прекращение бактериовыделения, клинико-рентгенологические признаки стабилизации заболевания; при неэффективности лечения перевод на индивидуальное лечение.
Повреждения легких
Повреждения легких - травмы легких, сопровождающиеся анатомическими или функциональными нарушениями. Повреждения легких различаются по этиологии, тяжести, клиническим проявлениям и последствиям. Типичными признаками травм легкого служат резкая боль в груди, подкожная эмфизема, одышка, кровохарканье, легочное или внутриплевральное кровотечение. Повреждения легких диагностируются с помощью рентгенографии грудной клетки, томографии, бронхоскопии, плевральной пункции, диагностической торакоскопии. Тактика устранения повреждений легких варьирует от консервативных мероприятий (блокады, физиотерапия, ЛФК) до оперативного вмешательства (ушивание раны, резекция легкого и т. д.).
МКБ-10

Общие сведения
Повреждения легких - нарушение целостности либо функции легких, вызванное воздействием механических или физических факторов и сопровождающееся расстройствами дыхания и кровообращения. Распространенность повреждений легких чрезвычайно велика, что связано, прежде всего, с большой частотой торакальной травмы в структуре травматизма мирного времени. В этой группе травм высок уровень летальности, длительной нетрудоспособности и инвалидности. Повреждения легких при травмах груди встречаются в 80 % случаев и в 2 раза чаще распознаются на вскрытиях, чем при жизни пациента. Проблема диагностики и лечебной тактики при повреждениях легких остается сложной и актуальной для травматологии и торакальной хирургии.

Причины
Закрытые повреждения легких могут являться следствием удара о твердую поверхность, сдавления грудной клетки, воздействия взрывной волны. Наиболее частыми обстоятельствами, в которых люди получают подобные травмы, служат дорожно-транспортные аварии, неудачные падения на грудь или спину, удары в грудь тупыми предметами, попадание под завал в результате обрушений и т. д. Открытые травмы обычно сопряжены с проникающими ранениями грудной клетки ножом, стрелой, заточкой, военным или охотничьим оружием, осколками снарядов.
Кроме травматических повреждений легких, возможно их поражение физическими факторами, например, ионизирующим излучением. Лучевые повреждения легких обычно возникают у пациентов, получающих лучевую терапию по поводу рака пищевода, легких, молочной железы. Участки поражения легочной ткани в этом случае топографически соответствуют применявшимся полям облучения.
Причиной повреждений легких могут являться заболевания, сопровождающиеся разрывом ослабленной ткани легких при кашле или физическом усилии. В некоторых случаях травмирующим агентом выступают инородные тела бронхов, которые могут вызывать перфорацию бронхиальной стенки. Еще один вид повреждений, о котором следует упомянуть особо, это вентилятор-индуцированное повреждение легких, возникающее у больных, находящихся на ИВЛ. Эти повреждения могут быть вызваны токсичностью кислорода, волюмотравмой, баротравмой, ателектотравмой, биотравмой.
Общепринято деление всех повреждений легких на закрытые (с отсутствием дефекта грудной стенки) и открытые (с наличием раневого отверстия). Группа закрытых повреждений легких включает в себя:
- ушибы легкого (ограниченные и обширные)
- разрывы легкого (одиночные, множественные; линейные, лоскутные, многоугольные)
- размозжение легкого
Открытые повреждения легких сопровождаются нарушением целостности париетальной, висцеральной плевры и грудной клетки. По виду ранящего оружия они делятся на колото-резаные и огнестрельные. Ранения легких могут протекать с закрытым, открытым или клапанным пневмотораксом, с гемотораксом, с гемопневмотораксом, с разрывом трахеи и бронхов, с эмфиземой средостения или без них. Повреждения легких могут сопровождаться переломом ребер и других костей грудной клетки; быть изолированными или сочетаться с травмами живота, головы, конечностей, таза.
Для оценки тяжести повреждения в легком принято выделять безопасную, угрожаемую и опасную зоны. В понятие «безопасной зоны» входит периферия легких с мелкими сосудами и бронхиолами (так называемый «плащ легкого»). «Угрожаемой» считается центральная зона легкого с расположенными в ней сегментарными бронхами и сосудами. Опасной для травм является прикорневая зона и корень легкого, включающая бронхи первого-второго порядка и магистральные сосуды - повреждение этой зоны легкого приводит к развитию напряженного пневмоторакса и профузного кровотечения.
Посттравматический период, следующий за повреждением легких, делится на острый (первые сутки), подострый (вторые-третьи сутки), отдаленный (четвертые-пятые сутки) и поздний (начиная с шестых суток и т. д.). Наибольшая летальность отмечается в острый и подострый периоды, тогда как отдаленный и поздний периоды опасны развитием инфекционных осложнений.
Симптомы повреждений легких
Закрытые повреждения легкого
Ушиб, или контузия легкого возникает при сильном ударе или сдавлении грудной клетки в отсутствие повреждения висцеральной плевры. В зависимости от силы механического воздействия такие повреждения могут протекать с внутрилегочными кровоизлияниями различного объема, разрывом бронхов и размозжением легкого.
Незначительные ушибы нередко остаются нераспознанными; более сильные сопровождаются кровохарканьем, болью при дыхании, тахикардией, одышкой. При осмотре часто выявляются гематомы мягких тканей грудной стенки. В случае обширной геморрагической инфильтрации легочной ткани или размозжения легкого возникают явления шока, респираторный дистресс-синдром. Осложнениями ушиба легкого могут стать посттравматическая пневмония, ателектаз, воздушные кисты легкого. Гематомы в легочной ткани обычно рассасываются на протяжении нескольких недель, однако при их инфицировании возможно формирование абсцесса легкого.
К разрыву легкого относятся травмы, сопровождающиеся ранением легочной паренхимы и висцеральной плевры. «Спутниками» разрыва легкого служат пневмоторакс, гемоторакс, кашель с кровянистой мокротой, подкожная эмфизема. На произошедший разрыв бронха может указывать шоковое состояние пациента, подкожная и медиастинальная эмфизема, кровохарканье, напряженный пневмоторакс, выраженная дыхательная недостаточность.
Открытые повреждения легких
Своеобразие клиники открытых повреждения легких обусловлено кровотечением, пневмотораксом (закрытым, открытым, клапанным) и подкожной эмфиземой. Следствием кровопотери служит бледность кожи, холодный пот, тахикардия, падение АД. Признаки дыхательной недостаточности, вызванные коллапсом легкого, включают затруднение дыхания, синюшность, плевро-пульмональный шок. При открытом пневмотораксе в процессе дыхания воздух входит и выходит из плевральной полости с характерным «хлюпающим» звуком.
Травматическая эмфизема развивается в результате инфильтрирования воздухом околораневой подкожной клетчатки. Она распознается по характерному хрусту, возникающему при надавливании на кожу, увеличению объемов мягких тканей лица, шеи, грудной клетки, иногда всего туловища. Особо опасно проникновение воздуха в клетчатку средостения, которое может вызвать компрессионный медиастинальный синдром, глубокие нарушения дыхания и кровообращения.
В позднем периоде проникающие ранения легкого осложняются нагноением раневого канала, бронхиальными свищами, эмпиемой плевры, легочным абсцессом, гангреной легкого. Гибель больных может произойти от острой кровопотери, асфиксии и инфекционных осложнений.
Вентилятор-индуцированные повреждения легких
Баротравма у интубированных пациентов возникает вследствие разрыва тканей легких или бронхов в процессе ИВЛ с высоким давлением. Данное состояние может сопровождаться развитием подкожной эмфиземы, пневмоторакса, коллапса легкого, эмфиземы средостения, воздушной эмболии и угрозы жизни больного.
Механизм волюмотравмы основан не на разрыве, а на перерастяжении легочной ткани, влекущем за собой повышение проницаемости альвеолярно-капиллярных мембран с возникновением некардиогенного отека легких. Ателектотравма является результатом нарушения эвакуации бронхиального секрета, а также вторичных воспалительных процессов. Вследствие снижения эластических свойств легких на выдохе происходит коллабирование альвеол, а на вдохе - их разлипание. Последствиями такого повреждения легких может стать альвеолит, некротический бронхиолит и другие пневмопатии.
Биотравма представляет собой повреждение легких, вызванное усилением продукции факторов системной воспалительной реакции. Биотравма может возникать при сепсисе, ДВС-синдроме, травматическом шоке, синдроме длительного сдавления и других тяжелых состояниях. Выброс указанных веществ повреждает не только легкие, но становится причиной полиорганной недостаточности.
Лучевые повреждения легких
Лучевые повреждения легких протекают по типу пневмонии (пульмонита) с последующим развитием постлучевого пневмофиброза и пневмосклероза. В зависимости от срока развития могут быть ранними (до 3-х месяцев от начала лучевого лечения) и поздними (спустя 3 месяца и позднее).
Лучевая пневмония характеризуется лихорадкой, слабостью, экспираторной одышкой разной степени выраженности, кашлем. Типичны жалобы на боль в груди, возникающую при форсированном вдохе. Лучевые повреждения легких следует дифференцировать с метастазами в легкое, бактериальной пневмонией, грибковой пневмонией, туберкулезом.
В зависимости от выраженности респираторных нарушений различают 4 степени тяжести лучевых повреждений легких:
- беспокоит небольшой сухой кашель или одышка при нагрузке;
- беспокоит постоянный надсадный кашель, для купирования которого требуется применение противокашлевых препаратов; одышка возникает при незначительной нагрузке;
- беспокоит изнуряющий кашель, который не купируется противокашлевыми препаратами, одышка выражена в покое, больной нуждается в периодической кислородной поддержке и применении глюкокортикостероидов;
- развивается тяжелая дыхательная недостаточность, требующая постоянной кислородотерапии или ИВЛ.
На вероятное повреждение легкого могут указывать внешние признаки травмы: наличие гематом, ран в области груди, наружное кровотечение, подсасывание воздуха через раневой канал и т. д. Физикальные данные разнятся в зависимости от вида травмы, однако чаще всего определяется ослабление дыхания на стороне пораженного легкого.
Для правильной оценки характера повреждений обязательна рентгенография грудной клетки в двух проекциях. Рентгенологическое исследование позволяет выявить смещение средостения и коллапс легкого (при гемо- и пневмотораксе), пятнистые очаговые тени и ателектазы (при ушибах легкого), пневматоцеле (при разрыве мелких бронхов), эмфизема средостения (при разрыве крупных бронхов) и другие характерные признаки различных повреждений легких. Если позволяют состояние пациента и технические возможности, желательно уточнение рентгеновских данных с помощью компьютерной томографии.
Проведение бронхоскопии особенно информативно для выявления и локализации разрыва бронхов, обнаружения источника кровотечения, инородного тела и т. д. При получении данных, указывающих на наличие воздуха или крови в плевральной полости (по результатам рентгеноскопии легких, УЗИ плевральной полости) может выполняться лечебно-диагностическая плевральная пункция. При сочетанных травмах часто требуются дополнительные исследования: обзорная рентгенография органов брюшной полости, ребер, грудины, рентгеноскопия пищевода с бариевой взвесью и др.
В случае неуточненного характера и объема повреждений легких прибегают к диагностической торакоскопии, медиастиноскопии или торакотомии. На этапе диагностики больной с повреждением легких должен быть осмотрен торакальным хирургом и травматологом.
Лечение повреждений легких
Тактические подходы к лечению повреждений легких зависят от вида и характера травмы, сопутствующих повреждений, тяжести дыхательных и гемодинамических нарушений. Во всех случаях необходима госпитализация пациентов в специализированное отделение для проведения всестороннего обследования и динамического наблюдения. С целью устранения явлений дыхательной недостаточности больным показана подача увлажненного кислорода; при выраженных расстройствах газообмена осуществляется переход на ИВЛ. При необходимости проводится противошоковая терапия, восполнение кровопотери (переливание кровезаменителей, гемотрансфузия).
При ушибах легких обычно ограничиваются консервативным лечением: производится адекватное обезболивание (анальгетики, спирто-новокаиновые блокады), бронхоскопическая санация дыхательных путей для удаления мокроты и крови, рекомендуется дыхательная гимнастика. С целью профилактики нагноительных осложнений назначается антибиотикотерапия. Для скорейшего рассасывания экхимозов и гематом используются физиотерапевтические методы воздействия.
В случае повреждений легких, сопровождающихся возникновением гемопневмоторакса, первоочередной задачей является аспирация воздуха/крови и расправление легкого посредством лечебного торакоцентеза или дренирования плевральной полости. При повреждении бронхов и крупных сосудов, сохранении коллапса легкого показана торакотомия с ревизией органов грудной полости. Дальнейший объем вмешательства зависит от характера повреждений легкого. Поверхностные раны, расположенные на периферии легкого, могут быть ушиты. В случае выявления обширного разрушения и размозжения ткани легкого производится резекция в пределах здоровых тканей (клиновидная резекция, сегментэктомия, лобэктомия, пульмонэктомия). При разрыве бронхов возможно как реконструктивное вмешательство, так и резекционное.
Прогноз
Прогноз определяется характером повреждения легочной ткани, своевременностью оказания неотложной помощи и адекватностью последующей терапии. В неосложненных случаях исход чаще всего благоприятный. Факторами, отягощающими прогноз, являются открытые повреждения легких, сочетанная травма, массивная кровопотеря, инфекционные осложнения.
Пневмоторакс
Пневмоторакс (греч. pnéuma —воздух, thorax — грудная клетка) - скопление газа в плевральной полости, ведущее к спадению ткани легкого, смещению средостения в здоровую сторону, сдавлению кровеносных сосудов средостения, опущению купола диафрагмы, что, в конечном итоге вызывает расстройство функции дыхания и кровообращения. При пневмотораксе воздух может проникать между листками висцеральной и париетальной плевры через любой дефект на поверхности легкого или в грудной клетке. Проникающий в полость плевры воздух вызывает повышение внутриплеврального давления (в норме оно ниже, чем атмосферное) и приводит к спадению части или целого легкого (частичному или полному коллапсу легкого).



Причины пневмоторакса
В основе механизма развития пневмоторакса лежат две группы причин:
- закрытые травмы грудной клетки, сопровождающиеся повреждением легкого отломками ребер;
- открытые травмы грудной клетки (проникающие ранения);
- ятрогенные повреждения (как осложнение лечебных или диагностических манипуляций - повреждение легкого при постановке подключичного катетера, межреберной блокаде нерва, пункции плевральной полости);
- искусственно вызванный пневмоторакс - искусственный пневмоторакс накладывается с целью лечения туберкулеза легких, с целью диагностики — при проведении торакоскопии.
2. Заболевания легких и органов грудной полости:
- неспецифического характера - вследствие разрыва воздушных кист при буллезной болезни (эмфиземе) легких, прорыва абсцесса легкого в полость плевры (пиопневмоторакс), спонтанного разрыва пищевода;
- специфического характера - пневмоторакс вследствие разрыва каверн, прорыва казеозных очагов при туберкулезе.
Классификация пневмоторакса
Предложены несколько видов классификаций пневмоторакса по ведущему фактору.
По происхождению
Травматический пневмоторакс возникает в результате закрытых (без повреждения целостности кожных покровов) или открытых (огнестрельных, ножевых) травм грудной клетки, ведущих к разрыву легкого.
- 2. Спонтанный.
- первичный (или идиопатический)
- вторичный (симптоматический)
- рецидивирующий
Спонтанный пневмоторакс возникает внезапно в результате самопроизвольного нарушения целостности ткани легкого. Чаще спонтанный пневмоторакс встречается у мужчин в возрасте от 20 до 40 лет. Спонтанный пневмотракс может быть первичным, вторичным и рецидивирующим. Первичный пневмоторакс развивается, как правило, в результате буллезной болезни легких, врожденной слабости плевры, которая может легко разрываться при смехе, сильном кашле, физическом усилии, глубоком дыхании. Также к развитию идиопатического пневмоторакса может приводить ныряние, глубокое погружение в воду, полет в самолете на большой высоте.
Вторичный пневмоторакс возникает вследствие деструкции ткани легкого при тяжелых патологических процессах (абсцессе, гангрене легкого, прорыве туберкулезных каверн и др.).
В случае повторного возникновения говорят о рецидивирующем спонтанном пневмотораксе.
При искусственном пневмотораксе воздух специально вводится в плевральную полость для лечебно-диагностических целей.
По объему содержащегося в плевральной полости воздуха и степени спадения легкого
- Ограниченный (парциальный, частичный).
- Полный (тотальный).
Ограниченный пневмоторакс характеризуется неполным спадением легкого, тотальный - полным поджатием.
По распространению
При одностороннем пневмотораксе происходит частичное либо полное спадение правого или левого легкого, при двустороннем - поджатие обоих легких. Развитие тотального двустороннего пневмоторакса вызывает критическое нарушение дыхательной функции и может привести к гибели пациента в короткие сроки.
По наличию осложнений
- Осложненный (плевритом, кровотечением, медиастинальной и подкожной эмфиземой).
- Неосложненный.
- Закрытый.
- Открытый.
- Напряженный (клапанный).
При напряженном пневмотораксе формируется клапанная структура, пропускающая воздух в плевральную полость в момент вдоха и препятствующая его выходу в окружающую среду на выдохе, при этом объем воздуха в полости плевры постепенно нарастает. Клапанный пневмоторакс характеризуется следующими признаками: положительным внутриплевральным давлением (больше атмосферного), приводящим к выключению легкого из дыхания; раздражением нервных окончаний плевры, вызывающим развитие плевропульмонального шока; стойким смещением органов средостения, ведущим к нарушению их функции и сдавлению крупных сосудов; острой дыхательной недостаточностью.
Клиника пневмоторакса
Выраженность симптомов пневмоторакса зависит от причины заболевания и степени сдавления легкого.
Пациент с открытым пневмотораксом принимает вынужденное положение, лежа на поврежденной стороне и плотно зажимая рану. Воздух засасывается в рану с шумом, из раны выделяется пенистая кровь с примесью воздуха, экскурсия грудной клетки асимметрична (пораженная сторона отстает при дыхании).
Развитие спонтанного пневмоторакса обычно острое: после приступа кашля, физического усилия либо без всяких видимых причин. При типичном начале пневмоторакса появляется пронзительная колющая боль на стороне пораженного легкого, иррадиирующая в руку, шею, за грудину. Боль усиливается при кашле, дыхании, малейшем движении. Нередко боль вызывает у пациента панический страх смерти. Болевой синдром при пневмотораксе сопровождается одышкой, степень выраженности которой зависит от объема спадения легкого (от учащенного дыхания до выраженной дыхательной недостаточности). Появляется бледность или цианоз лица, иногда - сухой кашель.
Спустя несколько часов интенсивность боли и одышки ослабевают: боль беспокоит в момент глубокого вдоха, одышка проявляется при физическом усилии. Возможно развитие подкожной или медиастинальной эмфиземы - выход воздуха в подкожную клетчатку лица, шеи, грудной клетки или средостения, сопровождающийся вздутием и характерным хрустом при пальпации. Аускультативно на стороне пневмоторакса дыхание ослаблено или не выслушивается.
Примерно в четверти случаев спонтанный пневмоторакс имеет атипичное начало и развиваться исподволь. Боль и одышка незначительные, по мере адаптации пациента к новым условиям дыхания становятся практически незаметными. Атипичная форма течения характерна для ограниченного пневмоторакса, при незначительном количестве воздуха в полости плевры.
Отчетливо клинические признаки пневмоторакса определяются при спадении легкого более, чем на 30-40% . Спустя 4-6 часов после развития спонтанного пневмоторакса присоединяется воспалительная реакция со стороны плевры. Через несколько суток плевральные листки утолщаются за счет фибриновых наложений и отека, что приводит впоследствии к формированию плевральные сращений, затрудняющих расправление легочной ткани.
Осложнения пневмоторакса
Осложненное течение пневмоторакса встречается у 50% пациентов. Наиболее частыми осложнениями пневмоторакса являются:
При спонтанном и особенно клапанном пневмотораксе может наблюдаться подкожная и медиастинальная эмфизема. Спонтанный пневмоторакс протекает с рецидивами почти у половины пациентов.
Диагностика пневмоторакса
Уже при осмотре пациента выявляются характерные признаки пневмоторакса:
- пациент принимает вынужденное сидячее или полусидячее положение;
- кожные покровы покрыты холодным потом, одышка, цианоз;
- расширение межреберных промежутков и грудной клетки, ограничение экскурсии грудной клетки на пораженной стороне;
- снижение артериального давления, тахикардия, смещение границ сердца в здоровую сторону.
Специфические лабораторные изменения при пневмотораксе не определяются. Окончательное подтверждение диагноза происходит после проведения рентгенологического исследования. При рентгенографии легких на стороне пневмоторакса определяется зона просветления, лишенная легочного рисунка на периферии и отделенная четкой границей от спавшегося легкого; смещение органов средостения в здоровую сторону, а купола диафрагмы книзу. При поведении диагностической плевральной пункции получается воздух, давление в полости плевры колеблется в пределах нуля.

Лечение пневмоторакса
Первая помощь
Пневмоторакс является неотложным состоянием, требующим немедленной медицинской помощи. Любой человек должен быть готов оказать экстренную помощь пациенту с пневмотораксом: успокоить, обеспечить достаточный доступ кислорода, немедленно вызвать врача.
При открытом пневмотораксе первая помощь состоит в наложении окклюзионной повязки, герметично закрывающей дефект в стенке грудной клетки. Не пропускающую воздух повязку можно сделать из целлофана или полиэтилена, а также толстого ватно-марлевого слоя. При наличии клапанного пневмоторакса необходимо срочное проведение плевральной пункции с целью удаления свободного газа, расправления легкого и устранения смещения органов средостения.
Квалифицированная помощь
Пациенты с пневмотораксом госпитализируются в хирургический стационар (по возможности в специализированные отделения пульмонологии). Врачебная помощь при пневмотораксе состоит в проведении пункции плевральной полости, эвакуации воздуха и восстановлении в полости плевры отрицательного давления.
При закрытом пневмотораксе проводится аспирация воздуха через пункционную систему (длинную иглу с присоединенной трубкой) в условиях малой операционной с соблюдением асептики. Плевральная пункция при пневмотораксе проводится на стороне повреждения во втором межреберье по среднеключичной линии, по верхнему краю низлежащего ребра. При тотальном пневмотораксе во избежание быстрого расправления легкого и шоковой реакции пациента, а также при дефектах легочной ткани, в плевральную полость устанавливается дренаж с последующей пассивной аспирацией воздуха по Бюлау, либо активной аспирацией посредством электровакуумного аппарата.
Лечение открытого пневмоторакса начинается с его перевода в закрытый путем ушивания дефекта и прекращения поступления воздуха в полость плевры. В дальнейшем проводятся те же мероприятия, что и при закрытом пневмотораксе. Клапанный пневмоторакс с целью понижения внутриплеврального давления сначала превращают в открытый путем пункции толстой иглой, затем проводят его хирургическое лечение.
Важной составляющей лечения пневмоторакса является адекватное обезболивание как в период спадения легкого, так и в период его расправления. Для этого используют шейные вагосимпатические блокады. С целью профилактики рецидивов пневмоторакса проводят плевродез тальком, нитратом серебра, раствором глюкозы или другими склерозирующими препаратами, искусственно вызывая спаечный процесс в плевральной полости. При рецидивирующем спонтанном пневмотораксе, вызванном буллезной эмфиземой, показано хирургическое лечение (удаление воздушных кист).
Прогноз и профилактика
При неосложненных формах спонтанного пневмоторакса исход благоприятный, однако, возможны частые рецидивы заболевания при наличии патологии легких.
Специфических методов профилактики пневмоторакса не существует. Рекомендуется проведение своевременных лечебно-диагностических мероприятий при заболеваниях легких. Пациентам, перенесшим пневмоторакс, рекомендуется избегать физических нагрузок, обследоваться на ХНЗЛ и туберкулез. Профилактика рецидивирующего пневмоторакса состоит в хирургическом удалении источника заболевания.
2. Спонтанный пневмоторакс: причины его возникновения и лечение/ Фунлоэр И.С., Б.К. Жынжыров, М.А. Ашимов// Вестник КРСУ - 2016 - Т. 16, No11.
3. О спонтанном пневмотораксе/ Ясногородский О.О., Качикин А.С., Винарская В.А., Талдыкин И.М., Кернер Д.В.// Русский медицинский журнал. - 2014 - №13.
4. Спонтанный пневмоторакс: хирургическая тактика в современных условиях: Автореферат диссертации/ Письменный А.К. - 2002.
Кавернозный туберкулез легких
Кавернозный туберкулез легких - деструктивная форма заболевания, отличительной чертой которой является наличие в легочной ткани изолированной полости распада (каверны). Клиника данной формы туберкулеза малосимптомна: утомляемость, пониженный аппетит, кашель с мокротой выражены слабо; указывать на патологию может внезапное кровохарканье или кровотечение. Выявить кавернозный туберкулез легких помогает рентгенодиагностика, туберкулинодиагностика, обнаружение МБТ в мокроте. Лечение включает госпитализацию, противотуберкулезную химиотерапию, дыхательную гимнастику, физиотерапию; по показаниям - хирургическую тактику.



Кавернозный туберкулез легких - стадия прогрессирования туберкулеза легких, протекающая с образованием тонкостенной полости, для которой не свойственны воспалительно-фиброзные изменения стенок и окружающей легочной ткани. Заболеваемости в основном подвержены взрослые пациенты; у детей с первичным туберкулезным комплексом и туберкулезом ВГЛУ образование каверн встречается реже.
Более чем в половине случаев кавернозная форма служит исходом инфильтративного туберкулеза, в остальных случаях - диссеминированного и очагового туберкулеза легких. При отсутствии или неадекватности специфического лечения кавернозная форма переходит в фиброзно-кавернозный туберкулез, для которого характерно фиброзирование стенок каверны и окружающей паренхимы легких, а также наличие многочисленных очагов обсеменения. На долю впервые выявленного кавернозного и фиброзно-кавернозного туберкулеза легких в пульмонологии приходится 5-6 % всех случаев туберкулезной инфекции. Последующее прогрессирование туберкулезного процесса может привести к наступлению финальной стадии заболевания - цирротического туберкулеза - сморщиванию легкого вследствие обширного разрастания грубой соединительной ткани.

Деструктивный процесс может начаться при любой клинической форме туберкулеза легких - инфильтративной, диссеминированной, очаговой, туберкулеме. Предрасполагающими условиями для развития кавернозного туберкулеза могут служить массивная суперинфекция, повышение сенсибилизации и изменение реактивности организма, сопутствующие заболевания и вредные привычки (курение).
Патогенез
Формированию полостного образования (каверны) в легком предшествует фаза распада - образование в воспалительном очаге полости, которая заполняется особым видом некротической ткани - казеозными массами. Под воздействием протеолитических ферментов сухие казеозно-некротические массы приобретают жидкую консистенцию и постепенно отторгаются через дренирующий бронх, оставляя на своем месте остаточную полость. В дальнейшем эта полость заполняется воздухом, а при нарушении дренажной функции бронха - жидкостью.
Стенка сформированной каверны представлена тремя слоями: изнутри она выстлана слоем казеозных масс (пиогенная оболочка), в середине имеется грануляционный оболочка, представленная гигантскими и эпителиоидными клетками, снаружи каверна окружена тонкой эластичной соединительнотканной капсулой. Характерными патоморфологическими признаками кавернозного туберкулеза легких служат наличие одиночной каверны, отсутствие выраженной воспалительной реакции и фиброзных изменений в бронхах, лимфатических сосудах и окружающей их ткани.
В соответствии с патогенетической характеристикой каверн во фтизиатрии различают их следующие виды кавернозного туберкулеза легких:
- свежие распадающиеся - образование полостей в очагах казеозного распада, не отграниченных от легочной ткани (фаза распада)
- свежие эластические - формирование двухслойных отграниченных полостей с наличием пиогенной и грануляционной оболочек (фаза распада)
- капсулированные - собственно кавернозный туберкулез легких, организация полостей с трехслойной структурой (см. выше)
- фиброзные - соответствуют фиброзно-кавернозному туберкулезу; снаружи полости окружены фиброзной оболочкой
- санированные - полости очищаются от грануляций и казеоза; по сути представляют собой остаточные полости после излечения туберкулеза.
В зависимости от размера каверны делятся на малые (с диаметром менее 2 см), средние (с диаметром 2-5 см) и большие (с диаметром свыше 5 см).

КТ органов грудной клетки. Множественные обширные полостные образования (каверны) в верхней доле правого легкого
Симптомы кавернозного туберкулеза легких
Локализация кавернозного туберкулеза легких обычно односторонняя. Заболевание развивается, как правило, на 3-4-й месяц неэффективного лечения других форм туберкулеза. Клиническая картина наиболее выражена в фазу распада. Возникает кашель с мокротой, кровохарканье. Над полостью распада выслушиваются влажные хрипы.
После окончания формирования каверны симптоматика становится скудной, маловыраженной и неспецифичной. Может отмечаться астения, постоянное чувство усталости, пониженный аппетит, похудание, периодический субфебрилитет. Больные с кавернозным туберкулезом легких являются резервуаром инфекции и источником распространения микобактерий. Поэтому нередко именно бактериовыделение становится основой для более детального обследования пациента.
На скрытый туберкулезный процесс может указывать легочное кровотечение, развивающееся как будто беспричинно, на фоне полного здоровья. Источником профузного кровотечения могут становиться так называемые аневризмы Расмуссена (при вовлечении в каверну терминальных легочных артерий), аспергиллез полости, в том числе санированных каверн. К осложненному варианту течения кавернозного туберкулеза также относится прорыв каверны в плевральную полость с развитием бронхоплеврального свища или эмпиемы плевры.
Кавернозный туберкулез легких протекает не дольше 2-х лет. Заживление каверн возможно в нескольких вариантах: с формированием рубца, туберкулемы, единичного туберкулезного очага, санированной полости. В других случаях кавернозный туберкулез переходит в фиброзно-кавернозный туберкулез легких.
Как правило, к моменту обнаружения кавернозного туберкулеза легких пациенты уже состоят на учете у фтизиатра, а в анамнезе имеются сведения о перенесенной тубинфекции. Реже туберкулез в данной стадии выявляется впервые, обычно - при проведении профилактической флюорографии. Аускультативные данные неинформативны, поэтому каверны часто называют «немыми». Гемограмма чаще в пределах нормы, иногда наблюдается незначительный нейтрофилез, лимфоцитопения, повышение СОЭ.
Дальнейшее рентгенологическое обследование (рентгенография легких) обнаруживает кольцевидные тени с периферической локализацией овальной или округлой формы. После получения рентгенологических данных требуется дифференциальная диагностика с абсцессом легкого, периферическим раком легкого, буллезной эмфиземой, ограниченным пневмотораксом, эхинококкозом, осумкованным плевритом.

КТ органов грудной клетки. Полостное образование (каверна) в задних отделах S3 верхней доли левого легкого
При впервые выявленном кавернозном туберкулезе легких в анализе мокроты МБТ обнаруживаются в большом количестве. Проведение бронхоскопии необходимо не только для получения материала для исследования при отсутствии мокроты, но и для обнаружения воспалительных изменений в бронхах (эндобронхита), препятствующих закрытию каверны. Результат туберкулиновых проб слабоположительный. Существенную помощь в этих случаях оказывают лабораторные исследования (QuantiFERON-TB, T-SPOT.TB).
Лечение кавернозного туберкулеза
Из-за активного бактериовыделения больные с кавернозным туберкулезом легких нуждаются в стационарном лечении в условиях противотуберкулезного диспансера. Терапия впервые выявленного кавернозного процесса проводится с помощью одновременного назначения 3-4-х противотуберкулезных препаратов (обычно - изониазида, этамбутола, рифампицина и стрептомицина). Для обеспечения высоких концентраций специфических химиотерапевтических средств они могут вводиться внутривенно, внутрибронхиально, а также прямо в полость каверны. Дополнительно назначается туберкулинотерапия, лечебная дыхательная гимнастика, физиотерапия (индуктотермия, ультразвук, лазеротерапия). В случае высокого риска развития лекарственной устойчивости микобактерий к схеме лечения добавляют фторхинолоны и канамицин.
В благоприятных случаях проведение 4-6-месячного курса специфической терапии приносит положительные результаты: происходит прекращение бацилловыделения, уменьшение и закрытие каверны. Если в течение названного срока не удается достичь заживления каверны, принимается решение об оперативном лечении кавернозного туберкулеза: резекции легкого, оперативной коллапсотерапии (наложении искусственного пневмоторакса). При любом развитии событий после стационарного этапа проводится санаторное и амбулаторное лечение с последующим диспансерным наблюдением.
В большинстве случаев кавернозный туберкулез легких поддается излечению. На фоне туберкулостатической терапии каверны небольших размеров закрываются и рубцуются. Каверны с ригидными стенками со временем вновь заполняются казеозными массами, что приводит к образованию псевдотуберкулемы. Неблагоприятные исходы (нагноение, аспергиллез, прогрессирование туберкулезного процесса и др.) встречаются редко.
1. Кавернозный и фиброзно-кавернозный туберкулез легких: современный взгляд на патогенез, диагностику и лечение/ Павлунин А.В.// Современные технологии в медицине. - 2012 - №1.
Первый опыт одномоментной резекции легкого и экстраплеврального пневмолиза с установкой силиконовой пломбы при распространенном деструктивном лекарственно-устойчивoм туберкулезe легких: клинический случай

Обоснование. Рост числа больных с лекарственно-устойчивыми формами распространенного деструктивного туберкулеза легких диктует не только необходимость расширения показаний к хирургическому лечению, но и разработки новых интраоперационных технологий, снижающих риск развития послеоперационных осложнений и дальнейшего прогрессирования туберкулезного процесса. При длительном хроническом течении деструктивного лекарственно-устойчивого туберкулеза достичь стабилизации процесса, необходимой для успешного выполнения резекции легкого, часто бывает невозможным. Торакопластические операции, обычно выполняемые при противопоказаниях к резекционным вмешательствам, являются не только травматичными для больного, но и не обеспечивают должной степени компрессии легкого.
Описание клинического случая. Представлен клинический пример больного распространенным фиброзно-кавернозным туберкулезом с широкой лекарственной устойчивостью возбудителя, у которого кавернозные изменения наблюдались на фоне выраженного цирроза легочной ткани. Чтобы достичь эффекта, выполнена экстраплевральная резекция легкого, после которой одномоментно с целью предотвращения перерастяжения оставшейся части легкого экстраплеврально была установлена силиконовая пломба. Данные гистологического исследования операционного материала подтверждают выраженную степень активности туберкулезного воспаления, несмотря на предшествующую длительную противотуберкулезную терапию.
Заключение. Благодаря низкой травматичности и высокой эффективности операция симультантного экстраплеврального пневмолиза с пломбировкой силиконовым имплантом и резекции легкого может быть использована в комплексном лечении распространенного деструктивного туберкулеза легких с широкой лекарственной устойчивостью возбудителя и длительным хроническим рецидивирующим течением заболевания.
Ключевые слова
Полный текст
ОБОСНОВАНИЕ
Известно, что применение хирургических методов увеличивает эффективность лечения фиброзно-кавернозного туберкулеза до 75% [1, 2]. Распространенный характер деструктивного процесса на фоне низкой эффективности противотуберкулезной химиотерапии вследствие множественной или широкой лекарственной устойчивости микобактерий туберкулеза часто делает невозможным выполнение резекционной операции [3], поэтому чаще приходится обращаться к коллапсохирургии, эффективность которой составляет 53-70% [4].
Операция экстраплевральной торакопластики с резекцией 5-8 ребер крайне травматична, поскольку деформирует и изменяет экскурсию грудной клетки, приводит к нарушению функции плечевого пояса [5]. По этой причине многие больные фиброзно-кавернозным туберкулезом с множественной или широкой лекарственной устойчивостью микобактерий часто отказываются от торакопластики, что снижает эффективность их лечения. До настоящего времени ведется поиск эффективного коллапсохирургического метода — альтернативы традиционной торакопластике [5, 6], при этом хорошо себя зарекомендовал разработанный в Центральном научно-исследовательском институте туберкулеза (Москва; далее ЦНИИТ) экстраплевральный пневмолиз силиконовым имплантом, который обеспечивает стойкий коллапс полостных образований в измененном туберкулезным процессом легком и не изменяет конфигурации грудной клетки. Метод защищен патентом [7]. В качестве пломбы используется силиконовый имплант молочной железы, предназначенный для постоянного нахождения в организме человека и не вызывающий реакцию отторжения. Иногда из-за цирротической деформации легочной ткани плотности импланта бывает недостаточно для обеспечения необходимого коллабирующего эффекта. Поэтому возникла необходимость выполнения в этих условиях одномоментного экстраплеврального пневмолиза и экстраплевральной резекции легкого. Приводим клинический пример первого опыта подобной успешной операции у больного деструктивным туберкулезом легких с широкой лекарственной устойчивостью микобактерий возбудителя и наличием цирротического компонента.
КЛИНИЧЕСКИЙ ПРИМЕР
О пациенте
Пациент А., 48 лет, житель Республики Дагестан, поступил на лечение в хирургический отдел ЦНИИТ 23.03.2016. Из анамнеза: болен с 2013 года, когда появились жалобы на кашель с мокротой слизисто-гнойного характера, подъем температуры до субфебрильных цифр, кровохарканье. Обратился к фтизиатру по месту жительства, установлен диагноз «Инфильтративный туберкулез легких в фазе распада». Назначена противотуберкулезная химиотерапия в объеме изониазид в дозе 0,6 г/ сут, этамбутол по 1,8 г/сут, протионамид по 5,0 мг/ сут, пиразинамид по 1,5 г/сут, левофлоксацин по 1,5 г/ сут. Отмечалась отрицательная динамика, процесс трансформировался в фиброзно-кавернозный туберкулез, из-за чего больной был направлен в ЦНИИТ, и в связи с эпизодами кровохарканья в анамнезе 31.10.2015 был госпитализирован в хирургическое отделение.
На момент поступления: состояние больного удовлетворительное. Жалобы на кашель со слизисто-гнойной мокротой, одышку при сильной физической нагрузке. При аускультации: дыхание ослаблено в верхних отделах справа, где прослушиваются влажные разнокалиберные хрипы. Частота дыхательных движений 16/мин, пульс 76/ мин, артериальное давление 120/80 мм рт.ст., тоны сердца ясные, ритмичные. Живот мягкий, безболезненный. Физиологические отправления в норме.
На обзорных рентгенограммах и компьютерной томографии легких определяется фиброзное сморщивание верхней доли и S6 правого легкого, S1-2 левого легкого. Множественные разнокалиберные тонко- и толстостенные каверны: крупные в верхних отделах и мелкие в нижних отделах правого легкого (рис. 1).
Рис. 1. Рентгенографическое (А) и КТ (Б) исследование органов грудной клетки у больного А. при поступлении (описание в тексте)
Функция внешнего дыхания: жизненная емкость легких 62,9% д.в., объем форсированного выдоха за 1 сек 48,1% д.в.; газовый состав крови: РаО2 61 мм рт.ст., SaО2 90,9%, РаСО2 42 мм рт.ст. Снижение вентиляционной способности легких по смешанному типу, умеренное снижение жизненной емкости легких. Умеренная артериальная гипоксемия.
Электрокардиограмма: ритм синусовый, перегрузка правого предсердия.
Исследование мокроты методом люминесцентной микроскопии выявило кислотоустойчивые микобактерии (+++) трехкратно, методом полимеразно-цепной реакции обнаружена ДНК микобактерий. При посеве на жидких питательных средах (BACTEC MGIT 960) выявлен рост культуры микобактерий с лекарственной устойчивостью к изониазиду, рифампицину, этамбутолу, этионамиду, капреомицину, амиацину, фторхинолонам; сохранена чувствительность микобактерий к линезолиду.
Общий анализ крови: гемоглобин 142 г/л, лейкоциты 6,4×10 9 /л, палочкоядерные 1%, сегментоядерные 53%, эозинофилы 4%, лимфоциты 29%, моноциты 3%, скорость оседания эритроцитов 20 мм/ч (W).
Диагноз, лечение
Установлен клинический диагноз: «Фиброзно-кавернозный туберкулез правого легкого в фазе обсеменения. Микобактерии (+). Широкая лекарственная устойчивость микобактерий».
Больному с учетом полученных данных о широкой лекарственной устойчивости микобактерий в отделении проводились противотуберкулезная химиотерапия по схеме: моксифлоксацин, теризидон, пиразинамид, ПАСК (парааминосалициловая кислота), линезолид, капреомицин в дозировках, соответствующих массе тела больного, а также витаминотерапия и гепатопротекторы. В качестве патогенетического лечения накладывался искусственный пневмоперитонеум; проведен курс внутривенного лазерного облучения крови: 15 ежедневных процедур длительностью 8 мин при помощи полупроводникового арсенид-галлиевого лазера с длиной волны 630 нм, мощностью 25 мВт на частоте 3000 Гц.
В результате у больного наблюдалась положительная клинико-рентгенологическая динамика: прибавка в весе на 6 кг за 6 мес, стойкое абациллирование, дальнейшее рассасывание перифокальной инфильтрации и уплотнение очагов обсеменения по данным контрольных рентгенограмм.
Больной был осмотрен на консилиуме: учитывая двустороннюю распространенность процесса, решено выполнить экстраплевральный пневмолиз справа с установкой силиконовой пломбы.
На операции 18.05.2016 при выполнении экстраплеврального пневмолиза выявлен выраженный цирроз верхушки легкого, на фоне которого определялась ригидная фиброзная каверна с измененной плеврой в ее проекции. Принято решение о экстраплевральной резекции ригидного участка. Таким образом, S1-2 правого легкого, содержащие каверну, резецированы с помощью наложения сшивающего аппарата «СОМИ-80», после чего установлена силиконовая пломба объемом 275 мл. Положение пломбы представлено на рис. 2. Продолжительность операции составила 175 мин, кровопотеря — 610 мл.
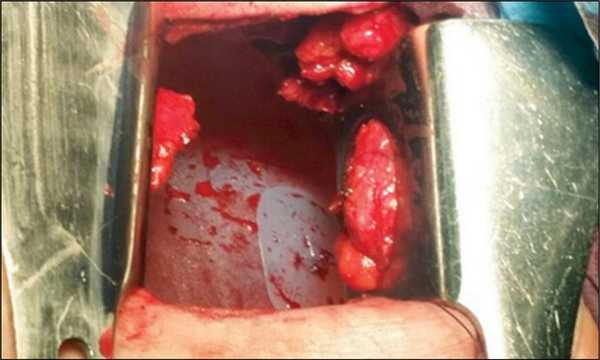
Рис. 2. Положение импланта в экстраплевральном пространстве после выполнения резекции верхней доли правого легкого
На макропрепарате (рис. 3) видна цирротически измененная легочная ткань, на фоне которой определяется толстостенная каверна, содержащая жидкие казеозные массы, окруженная более мелкими очагами казеоза.
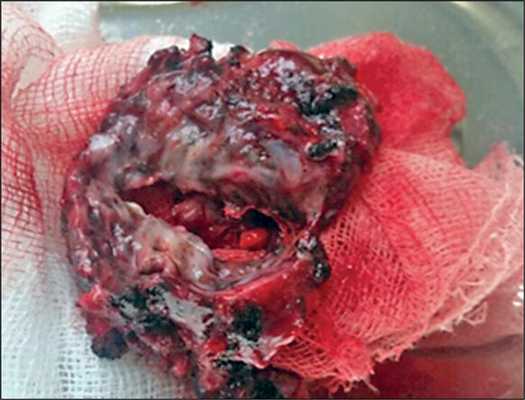
Рис. 3. Удаленный фрагмент легкого с фиброзной каверной
Согласно гистологическому заключению № 2475-84/16 (рис. 4, 5), в ткани легкого имеются очаги казеозного некроза, большинство из которых с признаками организации в виде соединительнотканной капсулы с элементами грануляционной ткани. По периферии слабовыраженная эпителиоидно-клеточная реакция и лимфоидные скопления, встречаются единичные многоядерные макрофаги (см. рис. 4А). Один из очагов казеозного некроза с расплавлением и лейкоцитарной инфильтрацией (см. рис. 4Б).
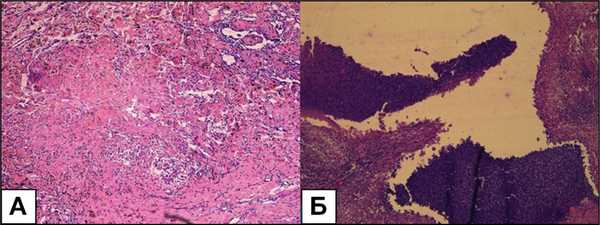
Рис. 4. А — морфологические признаки прогрессирования фиброзно-кавернозного туберкулеза, участок гематогенного отсева. Б — расплавление казеозных масс с лейкоцитарной инфильтрацией стенок туберкулезной каверны. Окраска гематоксилином и эозином, ×120
Заключение: «Морфологическая картина соответствует фиброзно-кавернозному туберкулезу с обсеменением и выраженной активностью процесса, что можно расценить как прогрессирование».
Послеоперационный период без особенностей, дренаж удален на 3-и сут, швы сняты на 10-е сут после операции.
Больной завершил лечение по рекомендациям ЦНИИТ, вернулся к привычному образу жизни, самочувствие его удовлетворительное.
Рентгенографическое и компьютерно-томографическое исследование через 1,5 мес после операции: в динамике дальнейшее расправление правого легкого под пломбой. Дополнительных очагово-инфильтративных изменений в легких не выявлено (см. рис. 5).
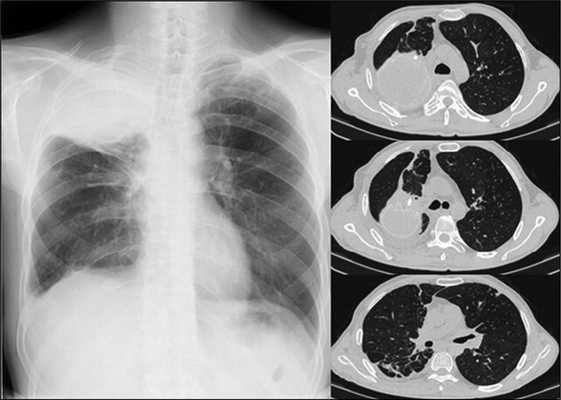
Рис. 5. Рентгенографическое исследование от 04.07.16 и КТ органов грудной клетки от 22.06.2016 при выписке
ОБСУЖДЕНИЕ
Клинико-рентгенологические особенности и данные морфологического исследования операционного материала у больных распространенным деструктивным туберкулезом с множественной или широкой лекарственной устойчивостью микобактерий доказывают активный характер туберкулезного процесса без тенденции к отграничению и заживлению очагов воспаления. Поэтому коллапсохирургические операции, которые в отличие от резекций обеспечивают биомеханический покой легочной ткани, создают условия для заживления полостей и рассасывания инфильтративных и очаговых изменений в легком, становятся все более востребованными.
Все шире внедряется в клиническую практику экстраплевральный пневмолиз силиконовым имплантом, который обеспечивает максимальный эффект компрессии полостных образований. В то же время при длительном течении деструктивного процесса развиваются фиброзные изменения легочной ткани и стенок каверны, в результате чего достичь полноценного коллапса полостей с помощью пломбы обычно не удается. В данной ситуации, согласно нашему опыту, целесообразно выполнение одномоментной экстраплевральной резекции легкого и пломбировки силиконовым имплантом, что препятствует перерастяжению оставшейся легочной ткани, предотвращая развитие эмфиземы и прогрессирование туберкулезного воспаления в оставшихся очагах.
ЗАКЛЮЧЕНИЕ
Резекционные операции, направленные на санацию очага туберкулезной инфекции, можно сочетать с коллапсохирургическими технологиями, способствующими заживлению полостей и рассасыванию казеозных масс. Сочетание этих методик может быть оптимальным при прогрессирующем распространенном деструктивном туберкулезе легких с широкой лекарственной устойчивостью микобактерий с преобладанием цирротического компонента. Симультантность экстраплевральных резекций и пломбировки после комплексной предоперационной подготовки с использованием таких патогенетических методов, как внутривенное лазерное облучение крови и искусственный пневмоперитонеум, демонстрирует эффективность подобного подхода в достижении стойкого клинического излечения пациента с хроническим рецидивирующим течением заболевания.
Информированное согласие
От пациента получено информированное согласие на использование его персональных данных в качестве иллюстраций профессиональной деятельности, а также в научной работе, статьях и обучающих материалах.
ИСТОЧНИК ФИНАНСИРОВАНИЯ
Работа выполнена в рамках темы НИР № 0515-2019-0017 «Разработка хирургических методов лечения распространенного туберкулеза органов дыхания и костно-суставной системы».
КОНФЛИКТ ИНТЕРЕСОВ
Авторы подтверждают отсутствие конфликта интересов, который необходимо обнародовать.
УЧАСТИЕ АВТОРОВ
Е.В. Красникова — разработка концепции, написание текста, создание дизайна исследования; Л.Н. Лепеха — разработка концепции, проведение и анализ патогистологического изучения операционного материала с определением степени активности туберкулезного воспаления; В.К. Алиев — подготовка иллюстраций, форматирование текста; А.Э. Эргешова — курация пациента весь период его нахождения в клинике, участие в операции; Р.В. Тарасов — подготовка текста, выбор иллюстраций, редактирование; М.А. Багиров — разработка органосохраняющего направления во фтизиохирургии, создание концепции данного клинического наблюдения, выполнение операции.
Читайте также:
