Нарушения вкуса. Семиотика поражения пути лицевого нерва
Добавил пользователь Владимир З. Обновлено: 22.01.2026
Лицевая боль, включающая в себя боль на поверхности лица и/или в полости рта (орофациальная боль), представляет собой один из самых распространенных видов болевых ощущений.
Лицевая боль, включающая в себя боль на поверхности лица и/или в полости рта (орофациальная боль), представляет собой один из самых распространенных видов болевых ощущений. Чаще всего орофациальная боль проявляется острой зубной болью, обычно регрессирующей после проведения стоматологического лечения. Однако в ряде случаев отмечается собственно лицевая боль (прозопалгия), проявляющаяся хронической или рецидивирующей болью, нередко — устойчивой к различным методам консервативного лечения. Своего рода первенство по тяжести течения принадлежит тригеминальным лицевым болям, особенно — невралгии тройничного нерва и деафферентационной тригеминальной невропатии, при обострении которых выраженность болевых ощущений во много раз превосходит интенсивность знакомой большинству людей острой зубной боли.
Систематика тригеминальных прозопалгий
К тригеминальным прозопалгиям (греч. prosopon (лицо) + algos (боль)) относятся лицевые боли, обусловленные поражением тройничного нерва. С точки зрения топической диагностики, развитие любой формы тригеминальной прозопалгии связано с поражением периферического тригеминального нейрона — периферических тригеминальных ветвей, сенсорного тригеминального ганглия (расположенного на основании черепа), следующего за ним в направлении ствола мозга сенсорного корешка тройничного нерва, а также входящих в ствол мозга сенсорных тригеминальных волокон и сенсорных ядер тройничного нерва (рис. 1).
Несмотря на различие симптоматологии клинических форм тригеминальных прозопалгий, основное значение для их дифференциации имеют особенности лицевой боли, в одних случаях — проявляющейся продолжительной (постоянной) болью, а в других — в виде пароксизмов боли. Пароксизмальные формы тригеминальной боли традиционно обозначаются невралгией, а непароксизмальные формы — невропатией тройничного нерва. Вместе с тем непароксизмальная постгерпетическая лицевая боль также именуется невралгией. Указанные формы лицевой боли — невралгия и невропатия тройничного нерва — принципиально различаются между собой по подходам к лечению.
Пароксизмальные тригеминальные прозопалгии
Пароксизмальной лицевой болью, длящейся от нескольких секунд до нескольких минут, проявляются невралгия тройничного нерва (типичная тригеминальная невралгия), тригеминальная невралгия, обусловленная рассеянным склерозом, и симптоматические тригеминальные невралгии, возникающие при опухолевом поражении тройничного нерва.
До недавнего времени тригеминальная невралгия, не связанная с рассеянным склерозом и опухолевым поражением тройничного нерва, именовалась идиопатической, т.е. возникающей без видимых причин. Однако, как было установлено в результате серийных нейрохирургических вмешательств, основным этиологическим фактором типичной тригеминальной невралгии является компрессия чувствительного корешка тройничного нерва атипично расположенным артериальным или венозным сосудом.
Невралгия тройничного нерва
Невралгия тройничного нерва — наиболее распространенная форма пароксизмальных (приступообразных) лицевых болей. Также она считается самым мучительным видом лицевой боли. Проявляется приступами резкой высокоинтенсивной боли в зоне иннервации тройничного нерва. Прекращение приступа лицевой боли через несколько десятков минут после приема антиконвульсанта карбамазепина кардинально отличает тригеминальную невралгию от большинства других видов хронической боли. Симптоматика тригеминальной невралгии претерпевает значительные изменения по мере нарастания и регресса болевого синдрома, достигая наибольшей демонстративности в разгар периода обострения.
При вторичных (симптоматических) формах тригеминальной невралгии, возникающих при опухолевом поражении тройничного нерва, уже на первом этапе заболевания может наблюдаться симптоматика, отличающаяся от типичной клинической картины.
Непароксизмальные тригеминальные прозопалгии
К непароксизмальным тригеминальным прозопалгиям, проявляющимся продолжительной лицевой болью, а также дефицитом чувствительности (гипестезией, анестезией) в лицевой области, относятся различные клинические формы тригеминальной невропатии, включая постгерпетическую невралгию (рис. 1). Чаще всего развитие тригеминальной невропатии связано с очевидными этиологическими факторами — тригеминальным опоясывающим герпесом и травматическим повреждением тройничного нерва. В некоторых случаях тригеминальная невропатия является одним из ранних проявлений системных заболеваний, в частности — системной склеродермии, системной красной волчанки, саркоидоза и болезни Лайма.
Травматическая тригеминальная невропатия
Представляет собой основную форму тригеминальной невропатии, клиническими признаками которой являются непароксизмальная лицевая боль, сенсорная недостаточность (чувство онемения) и крайне редко — двигательные нарушения. Как правило, острое развитие указанной симптоматики имеет очевидную взаимосвязь с местными патологическими процессами и ятрогенными воздействиями в челюстно-лицевой области.
Первым признаком травматической тригеминальной невропатии является остро развившаяся сенсорная недостаточность — от легко выраженной гипестезии до анестезии, ограниченная зоной иннервации пораженной чувствительной ветви. В последующем в той же области лица возникает парестезия (чувство «мурашек») и/или непароксизмальная боль. Симптомы выпадения чувствительности, сопровождающие лицевую боль, могут сохраняться значительно дольше, чем лицевая боль. В пораженной области часто выявляется гиперестезия, а также болезненность при пальпации ограниченных участков кожи лица.
Постгерпетическая невралгия тройничного нерва
Тригеминальная постгерпетическая невралгия — постоянная лицевая боль и/или чувство жжения и зуда, сохраняющиеся с момента развития герпетических высыпаний или возникающие через несколько недель после разрешения высыпаний (отсроченная постгерпетическая невралгия).
Тригеминальная постгерпетическая невралгия чаще всего развивается у больных старше 60 лет. Ее возникновению, как правило, способствуют:
Деафферентационная тригеминальная невропатия (прозопалгия)
Деафферентационная лицевая боль (прозопалгия) — наиболее тяжелая форма тригеминального поражения, проявляющаяся высокоинтенсивной, нередко резистентной к консервативной терапии лицевой болью и выраженной сенсорной недостаточностью. Развивается в результате значительного повреждения (разрушения) периферических или центральных структур тригеминальной системы.
Понятие «деафферентационные тригеминальные прозопалгии», в качестве обобщающего синдромологического определения, было предложено Ю. В. Грачевым и Ю. А. Григоряном (1995) для обозначения особой формы лицевых болей, развивающихся в результате деафферентации в сенсорной системе тройничного нерва. Патофизиологический термин «деафферентация» (де- + лат. afferentis приносящий), в буквальном смысле означает разобщение рецепторных зон периферических нервов с центральными сенсорными структурами, вследствие нарушения целостности или проводимости нервных волокон.
Типичными периферическими формами деафферентационных тригеминальных прозопалгий являются постгерпетические, опухолевые и ятрогенно обусловленные лицевые боли (вызванные деструкцией ганглия и корешка тройничного нерва), а центральными — две достаточно редкие формы, обусловленные сирингобульбией и инфарктом продолговатого мозга.
Диагностика тригеминальных прозопалгий
Обследование больного, испытывающего лицевую боль, должно начинаться с систематизированного врачебного опроса, включающего уточнение клинических особенностей боли и анализ анамнестических данных (табл. 1).
Наличие лицевой боли предусматривает детальное исследование функции черепных нервов, а также вносит определенные дополнения к традиционному неврологическому осмотру. Объективными признаками поражения нервной системы лица являются сенсорные нарушения в орофациальной области — триггерные зоны, участки повышенной и/или пониженной чувствительности (рис.2, 3), местные вегетативные нарушения, а также наличие локальной пальпаторной болезненности.
Рис. 2.
Паттерн (модель) сенсорных нарушений, характерных для обострения пароксизмальной тригеминальной прозопалгии — невралгии
Рис. 3.
Паттерн (модель) сенсорных нарушений, характерных для обострения непароксизмальной тригеминальной прозопалгии — невропатии
При проведении пальпаторного исследования лицевой области необходимо различать «невралгический» и «миофасциальный триггер» (англ. trigger — курок).
Невралгические триггерные точки или зоны (у больных с тригеминальной невралгией) представляют собой сверхвозбудимые участки кожи и слизистой оболочки, при механическом раздражении которых, включая легкое касание, возникает болевой приступ. В то же время сильное давление, обычно осуществляемое самим же больным, не только не вызывает боль, но в ряде случаев приводит к уменьшению или исчезновению боли.
Миофасциальные триггерные точки (по сути — болевые точки) расположены в мягких тканях лица в проекции жевательных мышц. «Надавливание» на них сопровождается локализованной или иррадиирующей болезненностью.
Установление определенной формы тригеминальной лицевой боли, обычно требующее проведения междисциплинарного клинического обследования, предусматривает исключение ряда форм орофациальной боли, не связанных с поражением тройничного нерва, в частности — темпоромандибулярных (артрогенных и миофасциальных), симптоматических (офтальмо-, рино- и одонтогенных) и психогенных прозопалгий.
Лечение тригеминальных прозопалгий
Сложность лечения больных с тригеминальной лицевой болью обусловлена необходимостью определения дифференцированных лечебных подходов в связи с неэффективностью применения обычных анальгетических средств при определенных формах тригеминальных прозопалгий, часто возникающей необходимостью изменения стандартных схем лечения и в ряде случаев — развитием «фармакорезистентных» форм лицевой боли, требующих проведения хирургического лечения.
Неэффективность традиционных анальгетических средств (например, НПВП), назначенных в связи с развитием тригеминальной лицевой боли, является показанием к применению препаратов иных групп, в частности — карбамазепина, габапентина или амитриптилина, обладающих анальгетической активностью при ряде форм прозопалгий (схема дифференцированных лечебных подходов при пароксизмальных и непароксизмальных тригеминальных прозопалгиях представлена в табл. 2).
Карбамазепин на протяжении последних нескольких десятилетий остается наиболее эффективным и доступным лекарственным средством при лечении больных с невралгией тройничного нерва. При этом максимальная эффективность карбамазепина (в качестве средства «монотерапии») проявляется в начальном периоде заболевания. Основным показанием к назначению карбамазепина является приступообразно возникающая боль, охватывающая область иннервации тройничного нерва. Суточная доза карбамазепина в период обострения тригеминальной невралгии обычно составляет 600-1200 мг (при 3-4-разовом приеме обычной лекарственной формы или 2-разовом — формы ретард), однако при неконтролируемом врачом применении нередко превышает 2000 мг/сут. По мере регресса невралгии осуществляется переход на поддерживающие дозы карбамазепина и его постепенная отмена при исчезновении лицевой боли. При наличии противопоказаний для назначения карбамазепина или его вынужденной отмене, в качестве альтернативного средства для устранения пароксизмальной тригеминальной боли используется габапентин.
Габапентин (Габагамма) относится к антиконвульсантам, обладающим анальгетическим (подобным ГАМК-ергическому) действием. Очевидно, этим объясняется его эффективность при лечении больных с невропатической болью, в том числе пароксизмальными и непароксизмальными тригеминальными прозопалгиями. Показаниями к применению габапентина (Габагаммы) является пароксизмальная лицевая боль при невралгии тройничного нерва и тригеминальной невралгии, обусловленной рассеянным склерозом, а также подострая и хроническая непароксизмальная боль (в том числе деафферентационная) при герпетической и травматической тригеминальной невропатии. Суточная доза Габагаммы у больных с тригеминальными прозопалгиями может составлять от 300 до 1500 мг, при частоте приема не менее 3 раз в сутки. Габагамма применяется длительно и отменяется постепенно. В целом применение габапентина (Габагаммы) считается более безопасным, чем карбамазепина и тем более амитриптилина.
Амитриптилин — антидепрессант трициклической структуры, являющийся ингибитором обратного захвата норадреналина и серотонина. Данный препарат достаточно широко используется для лечения постгерпетической невралгии, особенно сопровождающейся чувством жжения. Обезболивающий эффект амитриптилина обычно развивается в течение 1-2 недель. Для уменьшения седативного и антихолинергического эффектов амитриптилина лечение начинают с малых доз препарата — по 10 мг 2-3 раза в день (в особенности на ночь), постепенно увеличивая суточную дозу (за счет вечернего приема) до 75-100 мг. При недостаточной эффективности амитриптилина и сохранении лицевой боли показан габапентин (Габагамма).
Лечение больных с поражением тройничного нерва также включает применение высоких доз витаминов группы В в форме поликомпонентных препаратов «Мильгамма» и «Мильгамма композитум». В состав препарата «Мильгамма» (раствор для внутримышечного введения) входят по 100 мг тиамина и пиридоксина, 1000 мкг цианокобаламина и 20 мг лидокаина. Мильгамма композитум выпускается в форме драже, содержащих по 100 мг бенфотиамина и пиридоксина. Эффективность применения Мильгаммы при лечении больных с невропатической болью связывают с торможением (вероятно, серотонинергическим) ноцицептивной импульсации, а также ускорением регенерации аксонов и миелиновой оболочки периферических нервов. Схема применения Мильгаммы при тригеминальной лицевой боли включает: назначение Мильгаммы в форме раствора для внутримышечного введения — по 2 мл ежедневно, в течение 10 или 15 дней, затем Мильгаммы композитум — внутрь по 1 драже 3 раза в день, в течение 6 недель.
Ю. В. Грачев, доктор медицинских наук, В. И. Шмырев, доктор медицинских наук, профессор, НИИ ОПП РАМН, ГМУ Управления делами Президента РФ, Москва
Нарушение вкуса - симптомы и лечение
Что такое нарушение вкуса? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мосягиной Анастасии Владимировны, стоматолога со стажем в 11 лет.
Над статьей доктора Мосягиной Анастасии Владимировны работали литературный редактор Вера Васина , научный редактор Сергей Макаров и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Нарушение вкуса, или дисгевзия (Dysgeusia), — это состояние, при котором искажается нормальное вкусовое восприятие, например солёные продукты кажутся горькими или появляется желание попробовать несъедобный предмет (бумагу, мел, глину и т. п.).
Распространённость
В последние годы нарушение вкуса встречается очень часто — это связано с пандемией коронавирусной инфекции. В течение нескольких суток после выздоровления вкусовые ощущения нарушаются у 18 % пациентов, в течение нескольких недель — у 40 %, длительное время — у 9 %. Вкусовые ощущения искажаются у 26 % переболевших, например свежие яйца и мясо кажутся протухшими [3] .
Причины дисгевзии
Причин и факторов риска дисгевзии множество. Нарушение вкуса возникает из-за неправильной работы вкусовых анализаторов на разных уровнях: от слизистой оболочки полости рта и языка до повреждения нервов и центров головного мозга [1] .
Возможные причины нарушения вкуса:
- Острые и хронические респираторные заболевания, например грипп[1] .
- Грибковые и вирусные инфекции — кандидоз, кератомикоз, дерматит, ротавирусная и ВИЧ-инфекция.
- Заболевания верхних дыхательных путей — ларингит и фарингит.
- Поражение лицевого нерва — парезы и параличи.
- Неврит лицевого, тройничного и зрительного нерва.
- Травмы полости рта и головного мозга — невропатия лицевого нерва, которая парализует мимические мышцы.
- Неправильный патологический прикус — дистальный, мезиальный, перекрёстный, глубокий, открытый.
- Повреждение слизистой оболочки полости рта при чистке или лечении зубов.
- Термическая и лучевая травма [1] .
- Злокачественные новообразования — интраэпителиальная карцинома, плоскоклеточный рак, болезнь Боуэна.
- Химиотерапия при лечении онкологических заболеваний — восприятие вкуса и запаха нарушается из-за повреждения вкусовых и обонятельных рецепторов, а также из-за воздействия на центральную и/или периферическую нервную систему. Горький вкус может появиться из-за того, что препараты попадают к рецепторам со слюной или проникают из капилляров [13] .
- Побочные действия лекарств — Аллопуринола, B-лактамных антибиотиков, йода и др. Метронидазол вызывает неприятный металлический привкус, Хлоргексидин для полоскания рта — солёный привкус, 5-фторурацил — сладкий [6] .
- Эндокринные и метаболические заболевания — сахарный диабет, гипер- и гипотиреоз, эндемический зоб. , продукты питания, патогенные раздражители — аллергический стоматит, аллергия на антибиотики, сердечные препараты и лекарства от онкологических заболеваний [1] .
- Вредные привычки — сосание пальцев и предметов, прикусывание губ и щёк, привычка грызть ногти, злоупотребление алкоголем, курение.
- Чрезмерное потребление продуктов с усилителями вкуса, например глутаматом натрия.
- Нарушенная выработка секрета слюнными железами (уменьшение или увеличение секреции). Для нормальной работы вкусовых сосочков химические раздражители должны растворяться в слюне. Выработка секрета может нарушаться как при общих заболеваниях (например, сепсисе, пневмонии, диабете, злокачественной анемии, сыпном и брюшном тифе, детском церебральном параличе), так и при болезнях слюнных желёз (сиалоадените и сиалолитиазе). Одна из самых распространённых причин нарушения выработки секрета — это болезнь Шегрена.
- Аутоиммунные заболевания — аутоиммунный энцефалит, миастения, системная красная волчанка[4] .
- Отравление свинцом или ртутью.
- Поражение центральной нервной системы — инсульт, болезни Альцгеймера и Паркинсона, рассеянный склероз.
- Операции на среднем ухе с пересечением барабанного нерва, удаление нёбных миндалин (тонзиллэктомия) и стоматологические процедуры, например удаление и лечение абсцессов, ношение зубных протезов [5][12] .
- Местная анестезия, введение препарата вблизи нижнего альвеолярного нерва во время стоматологических процедур — может вызывать уменьшение или исчезновение вкусовых сосочков или потерю вкуса на той стороне, где проводилась анестезия [5] .
- Беременность — нарушение вкуса возникает из-за временной перестройки обмена веществ в этот период.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы нарушения вкуса
Может возникать как лёгкое нарушение ощущений, так и полная потеря вкуса. Пища может терять характерную сладость или солёность, а кислые продукты казаться горькими. Блюда, которые раньше нравились, приобретают неприятный кислый или гнилой привкус. Также может появиться металлический привкус или ощущение вкуса, когда человек ничего не ест (фантогевзия).
Основные и самые распространённые проявления дисгевзии:
- изменение вкуса пищи и напитков;
- желание есть необычные предметы — бумагу, глину, мел (употребление мела встречается при беременности), а также вдыхать бензин, керосин и лаки;
- сухость слизистой оболочки полости рта;
- изменение цвета языка — от лёгкого покраснения до ярко-красного оттенка;
- увеличение, слабость и жжение языка;
- бело-жёлтый налёт на языке, который трудно снять;
- снижение слюноотделения;
- заеды в уголках рта, тусклые и посечённые волосы, исчерченные и ломкие ногти [8] .
Симптомы сохраняются от пары дней до нескольких месяцев. Они могут быть вызваны серьёзным заболеванием, поэтому при нарушении вкуса важно как можно скорее обратиться к врачу, чтобы выявить и устранить причину.
Патогенез нарушения вкуса
Вкусовые ощущения повышают аппетит и запускают работу желёз желудочно-кишечного тракта, что способствует нормальному пищеварению. Также они помогают отличать несъедобные или испортившиеся продукты, предохраняя от отравлений.
За восприятие и анализ вкусовых ощущений отвечает вкусовой анализатор — система вкусовых рецепторов, нервов и участков головного мозга, в которых обрабатывается информация.
Выделяют три отдела вкусового анализатора:
- периферический — язык и рецепторы в слизистой оболочке полости рта;
- проводниковый — ветви чувствительных нервов (блуждающего, языкоглоточного, тройничного) [7] ;
- центральный — внутренняя сторона височной доли коры больших полушарий;

В слизистой оболочке передней части языка оценивается качество и концентрация веществ, поступающих в ротовую полость [2] . Большая часть рецепторов расположена на поверхности языка во вкусовых сосочках. Импульсы от них передаются по нервным волокнам к клеткам подкорковых центров и коры головного мозга, где формируется вкусовое чувство.
При этом часть сигналов от таламуса идёт в новую кору — нижнюю часть постцентральной извилины, где различаются вкусы. Другая часть волокон от таламуса направляется в структуры лимбической системы: парагиппокампову извилину, гиппокамп, миндалину и гипоталамус. Здесь оценивается выраженность вкуса, например сладкий вкус может быть ярким (мёд и сахар) или менее выраженным (ванильный чизкейк и печенье).
Классификация и стадии развития нарушения вкуса
В Международной классификации болезней (МКБ-10) дисгевзия кодируется как R43 Нарушения обоняния и вкусовой чувствительности. Такой диагноз ставят пациенту, который не способен определять вкусы.
Выделяют различные виды нарушения вкуса:
- Агевзия — полная потеря вкуса. Возникает при сильном повреждении нервной системы, головного мозга, лицевой области, например при параличе лица или челюсти. Причинами также могут быть гормональные нарушения и дефицит микроэлементов и витаминов, отвечающих за работу вкусовых рецепторов.
- Гипогевзия — частичное ослабление вкусовых ощущений. Может возникать при лучевом воздействии — непосредственном облучении полости рта или облучении всего тела. При этом могут уменьшаться или даже исчезать вкусовые сосочки языка, снижаться количество вкусовых почек, нарушаться их обновление, усиливаться ороговение эпителия, появляться эрозии, резко замедляться деление окружающих эпителиальных клеток.

- Гипергевзия — выраженное усиление вкусовых ощущений. Чаще всего возникает при дегенеративных изменениях, преимущественно при поражении корковых нейронов, например при болезни Паркинсона.
- Парагевзия — ложное ощущение вкуса, например сладкие продукты кажутся солёными. В основном возникает при поражении коры головного мозга или проводящих путей вкусового анализатора.
- Алиагевзия — пища, которая раньше нравилась, теперь вызывает отвращение.
- Фантогевзия — «вкусовые галлюцинации», ложное ощущение какого-либо вкуса. Возникает без явных физических причин, например при неврозах. Иногда встречается при опухолях основания мозга [15] .
Также дисгевзия может быть:
- врождённой (вкусовой дальтонизм);
- приобретённой — после травм или заболеваний;
- временной — при беременности, приёме лекарств, полоскании рта антисептиками (Хлоргексидином и Листерином), употреблении некоторых продуктов, например артишоки содержат цинарин, который у большинства людей нарушает вкусовые ощущения и увеличивает чувствительность сосочков языка к сладкому вкусу [4][14] .
Осложнения нарушения вкуса
Вкусовые ощущения влияют на эмоциональное состояние, активируют центры насыщения в мозге и регулируют работу остальных рецепторных систем, например влияют на остроту зрения и слуха, чувствительность кожи и проприоцепцию (ощущение положения частей тела относительно друг друга и в пространстве).
При дисгевзии нарушается работа пищеварительного тракта и снижается качество жизни, в некоторых случаях человек может потерять работу (повара, сомелье и т. д.).
При осложнениях в первую очередь появляется неприятный металлический привкус, сухость во рту, боль в животе, диарея и рвота. Всё это может приводить к нарушениям в центральной нервной системе — головной боли, головокружению, нарушению равновесия и координации движений, депрессии и судорогам. Затем в тяжёлых случаях снижается уровень лейкоцитов и нейтрофилов, ухудшается кровообращение, работа сердца, возникает дистрофия отдельных органов (например, костного мозга, селезёнки, лимфатических узлов и вилочковой железы). В итоге состояние становится необратимым и практически не поддаётся лечению.
Иногда нарушение вкуса, особенно у пожилых людей, может привести к апатии, ухудшению аппетита и истощению.
Из-за выраженного снижения остроты вкуса, неприятного солёного и металлического привкуса пациенты с хронической болезнью почек могут перестать соблюдать рекомендованную диету, что приводит к дефициту питательных веществ [4] . Также при дисгевзии человек может добавлять в пищу слишком много сахара или соли, чтобы улучшить её вкус. Это может стать проблемой для людей с диабетом или гипертонией [17] .
Диагностика нарушения вкуса
Дисгевзия может возникать при различных заболеваниях, поэтому в первую очередь нужно обратиться к врачу общей практики или терапевту, при нарушениях у ребёнка — к педиатру. На первом приёме врач осматривает ротовую полость на наличие видимых изменений и тщательно собирает анамнез:
- узнаёт, на что жалуется пациент;
- с чем связывает нарушение вкуса;
- чем болел раньше;
- какие операции перенёс;
- страдает ли хроническими заболеваниями;
- какие лекарства принимает и как долго [10] .
Нарушение вкусовых ощущений оценивают с помощью вкусовых тестов. На четыре квадранта языка (правый, левый, передний, задний) капают растворы четырёх стандартных вкусовых возбудителей: хлорида натрия, глюкозы, гидрохлорида хинина и лимонной кислоты. Затем врач уточняет, какой вкус чувствует пациент.
Дисгевзия часто сопровождается нарушением обоняния. Для его оценки применяют ольфактометрию и шкалу Берштейна — пациенту нужно опознать запахи из специального набора пахучих веществ.
![Ольфактометрия [21]](https://probolezny.ru/media/bolezny/narushenie-vkusa/olfaktometriya-21_s.jpg)
Чтобы исключить местные причины нарушения вкуса, тщательно исследуют ЛОР-органы и черепно-мозговые нервы (VII, IX, Х пары).
Также проводятся анализы крови на аллергию, уровень сахара, железа, цинка и витамина B12. Чтобы изучить состояние головного мозга и пазух, проводится компьютерная томография. Для диагностики патологических изменений головного мозга может потребоваться МРТ головы.
Лечение нарушения вкуса
Стандартной схемы лечения дисгевзии нет — чтобы восстановить вкусовые ощущения, нужно устранить основное заболевание. Если нарушение вкуса вызвано приёмом определённого препарата, врач может заменить его на другое лекарство [5] .
Если дисгевзия возникла при беременности, то лечение, как правило, не требуется. По мере того как гормональный фон стабилизируется, вкусовые рецепторы вернутся в норму [20] . Чтобы смягчить неприятный привкус во рту, можно использовать жевательную резинку или леденцы без сахара.
При обнаружении проблем с зубами лечение проводит стоматолог. Если выявлены эндокринные нарушения, то потребуется обследование у эндокринолога [5] .
Неврологические и психические заболевания (например, невроз, депрессия, панические атаки, нарушение пищевого поведения, шизофрения) зачастую требуют длительного лечения и диспансерного наблюдения.
Медикаментозное лечение
Выбор лекарства зависит от причины нарушения вкуса. Если вырабатывается недостаточно слюны, назначают препарат для увлажнения ротовой полости, например Гипосаликс, который позволяет хотя бы частично восстановить вкусовые ощущения.
Если дисгевзия вызвана бактериальными или грибковыми заболеваниями, применяют антибиотики и противогрибковые препараты.
Предполагается, что к потере вкусовых ощущений может приводить нехватка в организме цинка. При его дефиците назначают препарат цинка, например Цинктерал.
Физиотерапия
Чтобы усилить эффект и продлить действие терапии, проводятся физиотерапевтические процедуры: озонотерапия, иглоукалывание, рефлексотерапия, массаж, электрофорез. Например, озонотерапия позволяет подавить патогенную флору, оказывает противовирусное, обезболивающие и другие полезные действия [16] .
Выбор метода физиотерапии зависит от причины нарушения вкуса. Не все методы обладают достаточной доказанной базой. Они не помогают устранить нарушение вкуса и его причину.
Хирургическое лечение
В сложных случаях может понадобиться операция, например чтобы скорректировать форму и строение языка, удалить опухоль, абсцесс или очаг инфекции.
Прогноз. Профилактика
Прогноз зависит от основного заболевания, которое вызвало дисгевзию. Вкус может восстановиться после лечения болезни обмена веществ, кандидоза или пузырчатки в полости рта. Если причиной нарушения вкуса стала респираторная инфекция или аллергия, то вкусовые ощущения также возвращаются после выздоровления. Иногда вкусовые ощущения восстанавливаются спонтанно [17] .
У пациентов с рассечением барабанной струны при операции на среднем ухе даже одностороннее нарушение вкуса может приводить к снижению качества жизни.
Нарушение вкуса при коронавирусе
После коронавирусной инфекции восприятие вкуса иногда восстанавливается дольше, чем при других инфекциях. Вероятно, это связано с поражением нервных клеток, токсичным воздействием вируса на вкусовые рецепторы и сопутствующими болезнями, например системными заболеваниями или нарушением выработки слюны. Но считается, что вызвать необратимое нарушение вкуса COVID-19 не может [19] .
Профилактика дисгевзии
Для профилактики дисгевзии следует:
- соблюдать гигиену полости рта;
- дважды в год посещать стоматолога для осмотра, профессиональной гигиены и лечения болезней зубов и полости рта;
- сбалансировано питаться, употреблять разнообразные специи, которые являются своеобразной тренировкой для рецепторов [17] ;
- регулярно мыть руки и принимать душ;
- при необходимости и по назначению врача периодически принимать витаминные комплексы;
- проходить ежегодную диспансеризацию.
Нарушение вкуса встречается достаточно часто. Оно может быть кратковременным на фоне каких-то бытовых причин, но может остаться надолго. В любом случае нужно обратиться к врачу: казалось бы незначительное отклонение от нормы может быть одним из симптомов тяжёлого заболевания.
Лицевой нерв и его поражения: неврит, невралгия, невропатия, парез
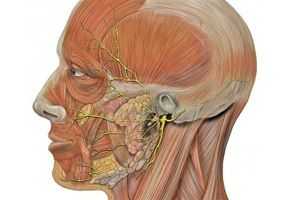
Одним из двенадцати парных черепных нервов является лицевой. Он смешанный, так как состоит из двигательных, чувствительных и парасимпатических нервных волокон. Двигательная часть нерва начинается в ромбовидной ямке IV желудочка головного мозга из отростков нервных клеток двигательного ядра.
В его состав включают промежуточный нерв. Это два разных нерва, но их волокна переплетаются. Они одновременно выходят на поверхность головного мозга и движутся в канал лицевого нерва. В месте его изгиба находится коленчатый (вкусовой) узел промежуточного нерва. Отсюда берут начало чувствительные волокна нерва, секреторные — от клеток верхнего мостового слюнного ядра в продолговатом мозге.
Периферические волокна промежуточного нерва входят в структуру ответвлений лицевого — большого каменистого нерва и барабанной струны. Эти ветви образуются в лицевом канале.
Чувствительные (вкусовые) волокна в составе каменистого нерва иннервируют слизистые мягкого неба, соединившись с крылонебным узлом.
Вкусовые отростки барабанной струны иннервируют 23 передней части слизистой языка, достигнув язычного нерва.
Первая ветвь нерва отходит от коленчатого узла и, двигаясь по крыловидному каналу, входит в крылонебный нервный узел. В его составе иннервирует слизистые мягкого неба и носовой полости. Далее часть нервных волокон входит в состав верхнечелюстного нерва и направляется к слезной железе.
Вторая ветвь отделяется от лицевого нерва в нижней части канала и волокна промежуточного нерва в ее составе через барабанную полость продвигаются к язычному нерву и объединяются с ним. Часть волокон далее продолжает движение в подъязычный нервный узел, а часть — в подчелюстной.
Кроме того в черепной коробке от лицевого нерва отделяются ветви к слуховому и блуждающему нервам, к стременной мышце.
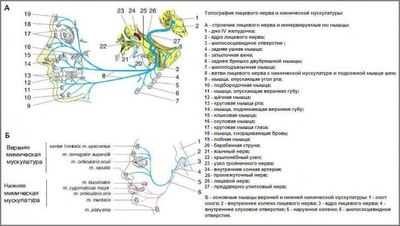
Выйдя из канала, лицевой и промежуточный нерв разделяются. При этом двигательные волокна лицевого, продвигаясь через шилососцевидное отверстие височной кости, внедряются в ткани околоушной железы. Здесь формируются две ветви лицевого нерва:
Мелкие ответвления — ветви второго порядка. Соединяясь внутри железы, они образуют околоушное сплетение. Выйдя из железы, направляются радиально к челюстно-лицевым мышцам.
Анатомо-физиологическое строение лицевого нерва и разнообразие функциональных связей определяют большое количество различных болезней.
Как устроен лицевой нерв, его анатомия и функции:
Заболевания лицевого нерва, их особенности
Патологии лицевого нерва могут поражать сразу несколько ветвей и вовлекать в процесс другие нервы.
Основные поражения лицевого нерва:
- неврит или паралич Белла (простудный лицевой, воспаление);
- невралгия;
- защемление нерва;
- невропатия;
- парез.

Все невриты — заболевания воспалительного характера. Могут развиваться остро, но чаще протекают с нарастанием симптомов. Второе название неврита лицевого нерва свидетельствует о главном признаке недуга — парезе или параличе мимических мышц. Простудный лицевой неврит чаще возникает от переохлаждения.
Невралгию отличают сильные приступообразные боли в области лица. Недуг быстро прогрессирует.
При защемлении лицевого нерва патология развивается с различными по силе болями и характерной локализацией за ухом со стороны поражения нерва.
Невропатии отличаются прогрессирующей асимметрией лица, неуправляемой мимикой.
Для пареза характерно снижение двигательной функции мышц лица. При параличе она вообще отсутствует.
Что опасно для лицевого нерва?
Факторы внешнего воздействия становятся провоцирующими для возникновения поражений лицевого нерва. Это и пребывание в условиях низкой температуры, и холодный ветер, и сквозняки, и работающий кондиционер.
Патологии лицевого нерва могут быть последствиями хирургических вмешательств в ходе лечения гнойных воспалений в ухе, слюнных железах, в структурах сосцевидного отростка височной кости. Этому способствуют черепно-мозговые травмы, воспаления в среднем ухе, в головном мозге и его оболочках. Наследственность также имеет значение в диагностике невритов.
Новообразования в близлежащих тканях — еще одна из причин повреждений нерва.
Длительные стрессовые состояния, большие физические нагрузки, токсические отравления, снижение иммунитета — причинные факторы болезней нерва.
Некоторые заболевания внутренних органов и систем являются главной причиной поражения лицевого нерва:
- инфекционные (ОРВИ, ОРЗ, грипп, герпесные и нейроинфекции, туберкулез, сифилис);
- сахарный диабет;
- инсульт;
- рассеянный склероз.
Для возникновения воспаления лицевого нерва имеет значение любой из факторов. Невралгии чаще появляются из-за механического воздействия на нерв у его выхода из канала.
Воспаление нерва, его отек или анатомическое сужение канала приводит к тому, что нерв защемляется в нем. Главные причины невропатии лицевого нерва — тяжелые простуды и системные болезни. Возникновение парезов (параличей) нерва связывают с отитом, травмами и защемлением.
Общие проявления и диагностика
Признаки болезней нерва демонстративны, поэтому определяются визуально. Основные симптомы того, что лицевой нерв поражен тем или иным заболеванием:
- нарушения двигательной функции челюстно-лицевых мышц (парез, паралич);
- изменение чувствительности мимических мышц и кожи в челюстно-лицевой зоне;
- нарушение речи и процесса пережевывания пищи;
- нарушение секреторной функции слезных и слюнных желез;
- боли по ходу нерва.
Повреждения нерва могут рецидивировать. Самая уязвимая часть нерва - в лицевом канале.
Эти патологии лечит невропатолог. Определение диагноза начинается с осмотра и сбора анамнеза жизни и болезни. Далее проверяют функции нерва и рефлексы, которые он обеспечивает.
Для уточнения диагноза проводят специальное тестирование — слуха, слюноотделения, слезоотделения, равновесия, вкусовых рецепторов. Тесты помогают установить место и степень поражения нерва.
Кроме того назначают исследование крови на сахар, биохимию, общий анализ крови, тестирование на наличие сифилиса.
Более современное — электрофизиологическое тестирование, которое определяет нарушение проводимости по стволу лицевого нерва. Эти тесты выполняют с помощью электронейрографа и электромиографа. Они точнее подтверждают паралич.
Применяют также МРТ и КТ. Но эти исследования неэффективны при диагностировании паралич лицевого нерва. В этом случае необходима рентгенограмма височной кости.
Неврит — когда нерв чрезмерно воспален
Неврит лицевого нерва — поражение одностороннее, развивается постепенно, проявляется симптомами:
- слабость в мимических мышцах, появляется парез (паралич);
- изменение чувствительности кожи и мышц пораженной части лица;
- непроизвольное подергивание мимических мышц;
- перекос лица, оно вытягивается;
- нарушение двигательной функции глаза, слезотечение или сухость;
- увеличение слюноотделения;
- нарушение вкуса;
- боль в ушах, изменение слуха от глухоты до усиления слуха.
- переменная боль в мышцах.

Лекарственное лечение неврита лицевого нерва :

- негормональные противовоспалительные препараты (Индометацин, Пироксикам,);
- кортикостероидные противовоспалительные препараты (Дексаметазон, Метилпреднизолон, Преднизолон);
- противоотечные лекарства (Лазикс, Диакарб);
- обезболивающие медикаменты (Пенталгин, Ибупрофен);
- спазмолитики (Но-шпа, Дротаверин);
- антихолинэстеразные лекарства, восстанавливающие нервно — мышечную проводимость (Нивалин, Галантамин).
По показаниям назначают лекарства, активизирующие метаболические процессы в нервной ткани (Нероболил, Динаболон).
Применяют массаж, ЛФК, рефлексотерапию, электролечение импульсным током, ультразвук, аппликации озокерита.
Если заболевание вторично — лечат основное заболевание.
Массаж при неврите лицевого нерва:
Простудный лицевой неврит
Начинается остро, развивается быстро, может рецидивировать. Если застужен лицевой нерв, то появляются такие симптомы:
- снижение двигательной функции лицевых мышц;
- асимметрия лица, расслабление мимической мускулатуры;
- онемение лицевых мышц;
- боль за ухом;
- искаженное восприятие громких звуков;
- не закрывается глаз, слезится.
Комплексное лечение заболевания проводится по той же схеме, что и лечение других поражений нерва.
Симптомы и лечение невропатии
Невропатия — это одностороннее заболевание лицевого нерва, провоцирующее развитие пареза или паралича мышц. Выраженный симптом — асимметрия лица.
Другие проявления патологии:
- лицевая боль;
- утрата управления челюстно-лицевыми мышцами;
- онемение пораженной части лица;
- сухость или слезотечение глаза;
- изменение вкусовых ощущений;
- нарушение слухового восприятия (искажение и усиление звуков);
- в тяжелых случаях - полная обездвиженность части лица.

Для лечения нейропатии лицевого нерва назначают противоотечные, гормональные и негормональные противовоспалительные препараты, обезболивающие такие же, как при лечении неврита. Прописывают сосудорасширяющие средства (Никотинновая кислота, Копламин, Кеоникол, Эндурацин).
Местное лечение — растворами димексида и ксидифона в виде аппликаций. При подозрении на постпаралитическую контрактуру мышц используют противосудорожные препараты (Карбамазепин, Финлепсин).
При необходимости назначают антихолинэстеразные лекарства и активизирующие обменные процессы, витамины группы В.
В случае контрактуры мимических мышц проводятся корригирующие операции. Хирургическим путем восстанавливают функции нерва при поражении его в лицевом канале, «оживляют» функции лицевой мускулатуры, реиннервируют мимические мышцы — сшивают нерв со здоровыми двигательными нервами.
Дополнительное лечение такое же, как и при невритах.
Невралгия — боль пронизывающая насквозь
Основной симптом невралгии лицевого нерва — боль, наибольшая у выхода нерва из черепа. Возникает внезапно, разной силы и локализации.
- Сопутствующие признаки:
- мышечная слабость с развитием пареза;
- повышенная или сниженная чувствительность мышц;
- развитие асимметрии лица;
- обильное слюноотделение и слезотечение;
- нарушение вкуса до полного отсутствия.
Лечение невралгии лицевого нерва чаще всего медикаментозное, назначаются следующие препараты:
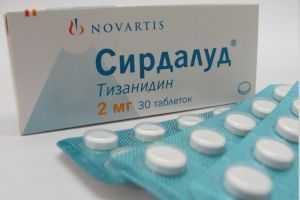
- противосудорожные (Карбамазепин, Тебантин);
- миорелаксанты для снижения мышечного напряжения (Баклофен, Сирдалуд);
- анальгетики, при сильных болях — опиаты;
- психотропы для снятия депрессии (Тразодон, Амитриптилин);
- негормональные противовоспалительные мази, гели, кремы (Диклофенак, Диклак-гель);
- препараты, содержащие витамин В (Нейрорубин, Мильгама).
Дополнительно назначают электрофорез с лидокаином, иглотерапию, УВЧ, лечение микротоками. Рекомендуют легкий массаж и специальную гимнастику.
Если это лечение неэффективно, прибегают к операциям - декомпрессии и электростимуляции двигательной коры головного мозга.
Поражение парезом
Главный признак пареза лицевого нерва - асимметрия лица, но есть еще ряд иных важных симптомов:
- двигательная функция мимических мышц утрачена;
- нарушена речь и глотание;
- глаз открыт и обездвижен, сухой или слезиться;
- обильное слюноотделение;
- искаженное восприятие звуков;
- изменение вкуса;
- боль в области уха.
Лечение комплексное, основное - медикаментозное. Применяют спазмолитические, противоотечные, противовоспалительные стероидные, сосудорасширяющие, седативные и, содержащие витамины группы В, препараты. Рекомендуют лекарства, улучшающие обменные процессы в нервных тканях. Их перечень аналогичен тем, которые назначают при других патологиях нерва.
Для восстановления двигательной функции мышц и нервных волокон используют дополнительные методы лечения такие же, как при невралгии, но добавляют ряд методов. Это бальнеотерапия — лечение минеральными водами, электромассаж, лечение лазерным лучом, магнитотерапия, согревающие процедуры.
Хирургическое вмешательство проводят при длительном неэффективном лечении.
Защемление лицевого нерва
Протекает в острой и хронической форме. Тяжелое течение проявляется парезом (параличом), болезнь имеет такие симптомы:
- боли за ухом различной силы;
- ослабление лицевых мышц, перекос лица;
- онемение мышц и кожи;
- глаз приподнят вверх, слезоточит;
- слюноотделение из опущенного угла рта;
- повышенная чувствительность к громкому звуку.
Отсутствие лечения поражения приводит к контрактуре лицевых мышц.
Лечение проводят по стандартной схеме.
Профилактические меры
Предупредить заболевания лицевого нерва возможно, придерживаясь простых правил:

- исключить переохлаждения, пребывание на сквозняке;
- следить за состоянием зубов;
- своевременно лечить простуды, инфекции, системные болезни;
- избегать травм, нервного перенапряжения, стрессовых ситуаций;
- вести здоровый активный образ жизни;
- не допускать лишнего веса;
- заниматься физкультурой и спортом;
- отказаться от вредных привычек;
- правильно питаться, периодически принимать витамины.
При подозрении повреждения нерва необходимо сразу обращаться к специалисту.
Поражение лицевого нерва (Невропатия лицевого нерва)
Паралич Белла (идиопатическая форма невропатии лицевого нерва) - проявляется параличом мимических мышц, обусловленный поражением лицевого нерва.
Основные проявления: при попытке закрыть глаз веки на стороне поражения не смыкаются, глазное яблоко остается неприкрытым, отклоняется вверх и кнаружи, глазную щель при этом заполняет лишь склера (симптом Белла). Среди причин развития паралича Белла в последние десятилетие признается теория компрессионно-ишемических изменений в том участке волокон лицевого нерва, который проходит через лицевой канал пирамиды височной кости. Заболевание развивается остро или подостро в виде периферического паралица лицевого нерва, провоцирующими факторами являются переохлаждение, эндо - и экзогенные интоксикации.
Пользователи протокола: неврологи, врачи общей врачебной практики, реабилитологи, иглорефлексотерапевты.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Классификация заболеваний периферической нервной системы (всесоюзная проблемная комиссия по заболеваниям периферической нервной системы (1982-1984):
Что такое лицевой нерв?
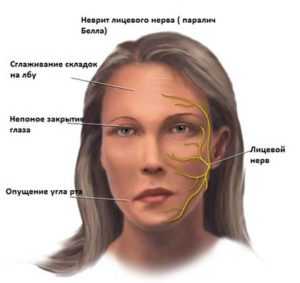
Лицевой нерв — это нерв, который управляет мышцами лица. Это позволяет нам проявлять экспрессию, улыбаться, плакать и подмигивать. Нарушение лицевого нерва может привести к социально и психологически разрушительному физическому дефекту, хотя большинство случаев проходит спонтанно, лечение может, в конечном счете, потребовать обширной.
Лицевой нерв является седьмым из двенадцати черепных нервов. У каждого человека есть два лицевых нерва, по одному на каждую сторону лица. Лицевой нерв перемещается вместе со слуховым нервом (восьмым черепным нервом), когда он перемещается внутри и вокруг структур среднего уха. Он выходит из передней части уха в стиломастоидное отверстие (отверстие в основании черепа), где затем проходит через околоушную железу. В околоушной железе он делится на множество ветвей, обеспечивающих двигательную функцию различных мышц и желез головы и шеи.
Нарушение лицевого нерва. Каковы симптомы?

Нарушение лицевого нерва могут привести к параличу лицевых мышц, слабости или подергиванию лица. Также можно заметить сухость глаз или рта, изменение вкуса на пораженной стороне или даже чрезмерное слезотечение или слюноотделение. Однако обнаружение одного из этих симптомов не обязательно подразумевает конкретную проблему лицевого нерва, врач должен провести тщательное исследование, чтобы поставить точный диагноз. Симптомы проблем с лицевым нервом могут варьироваться по степени тяжести в зависимости от степени повреждения нерва. Симптомы могут варьироваться от легкого подергивания до полного паралича мышц на одной стороне лица.
Нарушение лицевого нерва. Какие условия влияют?
Существует множество причин, которые могут вызвать нарушение лицевого нерва:
- Травма, такая как родовая травма, перелом основания черепа, травмы лица, травмы среднего уха или хирургическая травма.
- Заболевания нервной системы, включая инсульт с поражением ствола головного мозга.
- Инфекция уха или лица, или опоясывающий лишай лицевого нерва (синдром Рамзи Ханта).
- Опухоли, включая неврому слухового нерва, шванному, холестеатому, околоушные опухоли и опухоли гломуса.
- Токсины, вызванные алкоголизмом или отравлением угарным газом.
- Паралич Белла, который также называют идиопатическим параличом лицевого нерва — это состояние иногда ассоциируется с сахарным диабетом или беременностью.
Как диагностируются причины дисфункции лицевого нерва?
Причины нарушения лицевого нерва варьируются от незначительных до угрожающих жизни. Иногда существует специфическое лечение этой проблемы. Соответственно, важно выяснить, почему возникла эта проблема. Конкретные тесты, используемые для диагностики, будут меняться от пациента к пациенту, но включают в себя:
- Слуховые тесты: слуховые тесты проводятся для оценки состояния слухового нерва. Тест на стапедиальный рефлекс позволяет оценить ветвь лицевого нерва, которая снабжает двигательными волокнами одну из мышц среднего уха.
- Тесты баланса: помогут выяснить, задействована ли часть слухового нерва.
- Слезные тесты: потеря способности образовывать слезы может помочь определить место и тяжесть поражения лицевого нерва.
- Вкусовые тесты: потеря вкуса в передней части языка может помочь определить место и тяжесть поражения лицевого нерва.
- Тест на слюноотделение: снижение потока слюны может помочь определить место и тяжесть поражения лицевого нерва.
- Тесты помогающие определить, есть ли инфекция, опухоль, перелом кости или любая другая аномалия. Эти исследования обычно включают в себя компьютерную томографию и/или МРТ-сканирование.
- Тесты на электрическую стимуляцию нерва: стимуляция нерва электрическим током проверяет, может ли нерв все еще вызывать сокращение мышц. Его можно использовать для оценки прогрессирования заболевания. Например, если тестирование показывает одинаковую мышечную реакцию с обеих сторон лица, можно ожидать, что пациент полностью восстановит функции лица через три-шесть недель без значительных деформаций.
Нарушение лицевого нерва. Что такое паралич Белла?
Паралич Белла — это паралич лицевого нерва из-за неизвестной причины. Диагноз ставится тогда, когда никакая другая причина не может быть установлена. Хотя считается, что паралич Белла вызван вирусной инфекцией лицевого нерва, это не было доказано. Другие названия этого состояния — «идиопатический паралич лица» или паралич Антони.
Как человек может заболеть параличом Белла?
Хотя реальный механизм повреждения лицевого нерва при параличе Белла неизвестен, один из предложенных механизмов повреждения включает в себя:
- Первичная вирусная инфекция (герпес) когда-то в прошлом.
- Вирус живет в нерве (генитальном ганглии) от нескольких месяцев до нескольких лет.
- Вирус активизируется позже.
- Вирус размножается и распространяется по нерву.
- Вирус поражает клетки, окружающие нерв (шванновские клетки), что приводит к воспалению.
- Иммунная система реагирует на поврежденные шванновские клетки, что вызывает воспаление нерва и последующую слабость или паралич лица.
Течение паралича и выздоровление будут зависеть от степени и величины повреждения нерва.
Читайте также:
