Нейрохирургия метастазов в головной мозг - диагностика, лечение
Добавил пользователь Евгений Кузнецов Обновлено: 28.01.2026
Метастатический рак мозга (другое название — вторичный рак мозга) — распространение раковых клеток в головном мозге из злокачественной опухоли, расположенной в другой части тела. Некоторые факты и цифры:
- Вторичный раз могла встречается в 10 раз чаще, чем первичный, то есть тот, который изначально развивается в головном мозге; в головной мозг возникают у 20-40% онкологических больных (в среднем у каждого четвертого);
- Ежегодно метастатический раз мозга диагностируют у 50 000 — 70 000 россиян;

Пару десятилетий назад при множественных метастазах в головной мозг на пациенте можно было ставить крест - нейрохирургические учреждения, делавшие успехи в терапии первичных опухолей головного мозга, таких больных не брали, потому как оперативное лечение в этом случае уже было почти невозможным. Даже в столице не более трёх специалистов готовы были попробовать лучевую терапию, между тем как по данной теме было защищено несколько диссертаций, демонстрирующих очень неплохой результат. Но практическая деятельность сталкивалась с клиническими трудностями, делающими спасение пациента весьма трудоёмким.
Метастазы злокачественных опухолей в головном мозге постигают каждого четвёртого больного, при посмертном исследовании их находят у шести из десяти. Метастазы выявляются на порядок чаще, чем первичные опухоли центральной нервной системы, которыми охотно занимаются нейрохирурги. Российская онкологическая статистика учитывает только первичные опухоли головного мозга и вообще первичные раки, но не знает, сколько больных имеют метастазы куда бы то ни было, а не только в головной мозг.
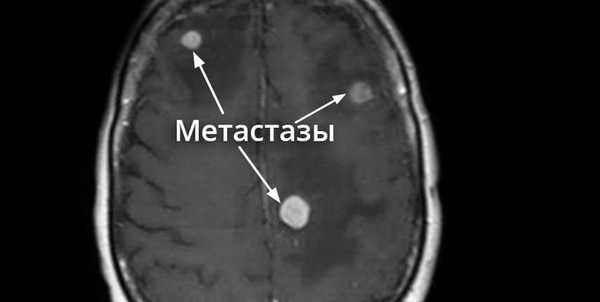
Метастазы в головном мозге.
Любая опухоль метастазирует в мозг, но чаще всего рак лёгкого, особенно крайне агрессивный мелкоклеточный — до 80% больных, а также рак молочной железы, кишки, почки и меланома, но все они метастазируют много реже рака лёгкого. Сегодня метастазы в головном мозге находят чаще, чем в конце прошлого века, чему весьма способствуют методы нейровизуализации — КТ и МРТ и увеличение выживаемости онкологических больных в результате успехов онкологической науки. Заметно повысилась и активность онкологов, не только решающихся на лечение самых непростых больных, но и имеющих возможность выхаживать таких пациентов.

Андрей Львович Пылёв, главный врач сети "Евроонко", онколог, кандидат медицинских наук
Как правило, большинство больных к моменту выявления внутричерепных метастазов имеют другие, подчас неизлечимые и распространённые, очаги опухоли, состояние их оставляет желать лучшего, а локальная терапия внутричерепных метастазов чревата ранним рецидивом. Внедрение высокотехнологичного лечения, как хирургического, так и лучевого, помогло избавиться от профессионального пессимизма и увеличило 5-летнюю выживаемость пациентов, придав их жизни вполне приемлемое качество.
Почему возникают метастазы в головном мозге?
Метастазирование — довольно сложный процесс. Он состоит из нескольких этапов. Опухоль должна прорасти в соседние ткани, затем ее клетки отрываются и проникают в кровеносные или лимфатические сосуды. Мигрируя с током крови, раковые клетки оседают в разных органах. Какое-то время они «дремлют», затем начинается бурный рост.
Чаще всего — в 48% случаев — метастазы в мозг связаны с раком легких. Наиболее агрессивен немелкоклеточный рак легкого — он метастазирует в мозг в 80% случаев. Реже встречаются метастазы при раке молочной железы (15%), мочеполовой системы (11%), остеогенной саркоме (10%), меланоме (9%), раке головы и шеи (6%).
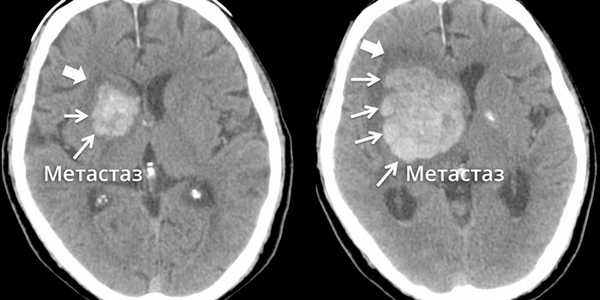
Метастаз в головном мозге в динамике
Клинические проявления метастазов
Симптоматика зависима от размеров внутричерепных опухолевых очагов, их количества и расположения. Принципиально клинические симптомы можно разделить на две группы:
- локальные, обусловленные расположением опухоли в конкретном отделе мозга, отвечающем за определённые функции определённого органа;
- общемозговые симптомы, связанные с размером дополнительной опухолевой ткани, мешающей функционированию самого мозга.
К примеру, опухоль рядом со структурами, обеспечивающими иннервацию глаза, проявится выпадением полей зрения, когда глазом не воспринимаются отдельные участки сектора обзора. Множество мелких узлов даст картину отёка головного мозга, поскольку лишние граммы опухоли в замкнутой черепной коробке мешают нормальной циркуляции жидкостей и сдавливают нормальные ткани.
У половины больных вторичные новообразования головного мозга откликаются головной болью, очень часто интенсивность боли меняется вместе с положением головы, когда при наклоне под определённым углом частичное восстановление циркуляции ликвора временно приводит к уменьшению боли. К сожалению, со временем рост метастазов сделает боль постоянной, а замкнутость пространства приведёт к невыносимой интенсивности. Нередки головокружения и двоение, если смотреть обоими глазами.

Коридор клиники Евроонко
У каждого пятого пациента развиваются двигательные нарушения вплоть до пареза половины тела. У каждого шестого страдают интеллектуальные способности, столько же мучается от изменений поведения, нарушений движений и походки, чуть реже отмечаются судороги, но и совершенно бессимптомное течение, когда метастатические образования выявляют лишь при обследовании, тоже не редкость. Тем не менее, при увеличении размеров опухоли даже в такой относительно благоприятной ситуации довольно быстро нарушаются функции организма.
Отёк ткани вокруг опухоли — перифокальный отёк вкупе с повышением внутричерепного давления (ВЧД) вызывают общемозговые симптомы с головной болью, головокружением, двоением, рвотой при малейшем движении или даже при открывании глаз, постоянной икотой, приводят к угнетению сознания вплоть до мозговой комы. Снижение частоты сердцебиений и дыханий при очень высоком «верхнем» систолическом давлении свидетельствуют о крайне высоком и чреватом гибелью внутричерепном давлении.
В практике выделяют варианты развития первичной симптоматики при метастазах рака в центральную нервную систему по превалирующему комплексу клинических признаков.
- Похожий на инсульт апоплексический вариант, развивается остро и проявляется очаговыми нарушениями — свидетельством поражения определённого участка мозга. Такой вариант, как правило, связан либо с закупоркой сосуда, либо его разрывом опухолью с последующим кровоизлиянием в головной мозг.
- Ремиттирующий вариант характеризуется волнообразным течением, когда симптомы то уменьшаются, то прогрессируют, напоминая атеросклеротическое поражение сосудов.
У некоторых больных метастазы головного мозга протекают бессимптомно. Обнаруживают их только во время обследования.
Как диагностируют метастазы в головном мозге?
«Золотой стандарт» в диагностике метастатического рака головного мозга — магнитно-резонансная томография (МРТ). Во время этого исследования получают изображения внутренних структур тела, используя сильное магнитное поле. По снимкам врач может судить о количестве, размерах, расположении метастатических очагов.
Биопсия — исследование, во время которого получают фрагмент ткани и исследуют его на предмет раковых клеток. Если у человека уже диагностирован рак в другом органе и обнаружены очаги в головном мозге, потребности в данном методе диагностики обычно нет. Биопсия нужна, если есть очаги в мозге, но не найдена первичная опухоль.
Лечение метастазов
Без лечения продолжительность жизни больного от момента выявления метастатического поражения головного мозга едва ли превышает месяц, но это в среднем. Только добавление высоких доз гормонов способно двукратно увеличить продолжительность жизни и несколько улучшить её качество, но опять только на время, тогда как химиолучевое лечение может дать до полугода жизни.
Тактика лечения зависит от некоторых факторов:
- Количество, размер и расположение метастазов;
- Возможность удалить очаги хирургическим путем;
- Чувствительность первичной опухоли к химиопрепаратам и лучевой терапии;
- Общее состояние больного;
- Наличие других метастазов, возможность бороться с ними.
Прогностически неблагоприятна локализация опухоли в недоступной для манипуляций задней черепной ямке, нарушение циркуляции ликвора и вероятность вклинения опухоли в естественные черепные отверстия.
Несомненно, что только хирургическое пособие вкупе с дополнительным лекарственным и лучевым лечением даёт большие надежды. Но нейрохирургическое вмешательство возможно при одном или единичных опухолевых узлах, и, конечно, технически доступных. Паллиативную операцию выполняют при угрожающем нарастании давления и кровотечении, когда удаление даже одного из множества узлов способно радикально улучшить клиническую картину, чтобы присовокупить в дальнейшем консервативное лечение. Возможны разные варианты удаления опухолевых узлов.
При технически не удаляемых и чувствительных к противоопухолевым лекарствам видах рака, таких как молочная железа, мелкоклеточный рак лёгкого и герминогенные опухоли яичка, на первом этапе прибегают к химиотерапии, к которой в дальнейшем присоединяют облучение всего массива головного мозга. При радиочувствительных опухолях лечение можно начать с тотального облучения мозга. При опухолях не более 3,5 см и менее четырёх узлов как единственный метод эффективна стереотаксическая радиохирургия. К опухоли подводят с разных сторон несколько пучков радиоволн, они пересекаются в одном месте - там, где находится метастаз. В итоге раковые клетки уничтожаются, а окружающие здоровые ткани получают минимальную безопасную дозу. В комплексе с облучением мозга и химиотерапией результат лучше.
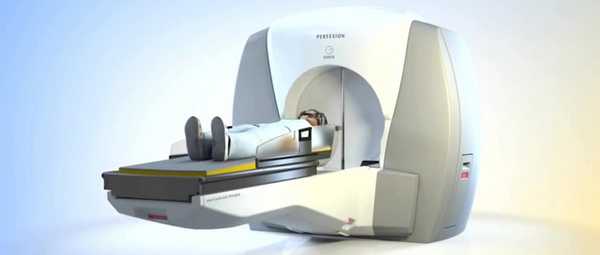
Система для стереотаксической радиохирургии
Лучевая терапия всегда сопровождается нарастанием отёчности ткани мозга, поэтому облучение всегда проводится на фоне дегидратации — симптоматической терапии, разгружающей от излишней жидкости. Поэтому радиолог может отказать в лечении пациенту, устойчивому к мочегонным препаратам, а также при уже смещённом головном мозге, поскольку дальнейшее смещение может стать для больного фатальным. Не возьмут на облучение тяжёлого пациента с выраженными клиническими проявлениями, тем более с судорогами или мутным сознанием. Уже после одного-двух сеансов облучения к имеющемуся высокому внутричерепному давлению присоединится лучевой отёк ткани, и без того очень неважное состояние пациента ухудшиться.
Возможны варианты последовательностей и сочетания методов, как при впервые выявленных метастазах в головной мозг, так и при рецидиве после лечения. Во всяком случае, при невозможности активной тактики и прогрессировании процесса клинические руководства рекомендуют прибегнуть к химиотерапии на фоне наилучшей поддерживающей симптоматической терапии (стероиды, обезболивающие, противосудорожные препараты и др.). Схема определяется первичной опухолью, то есть при раке лёгкого помогают одни препараты, при раке почки — другие. Химиотерапию проводят до выявления признаков прогрессии опухоли.
Терапия метастазов злокачественных опухолей в головной мозг не дело энтузиастов-одиночек, это работа команды онкологов, нейрохирургов, радиологов, химиотерапевтов и реаниматологов, вооружённых знаниями и отличным оборудованием для диагностики и лечения, как в клиниках «Евроонко».
Каковы прогнозы при метастазах в головной мозг?
Прогноз зависит от типа первичной опухоли, количества метастазов, возраста и состояния пациента. В среднем пациенты живут 2-3 месяца. Но если метастазы единичные, пациенту меньше 65 лет, и в организме нет других метастазов, средняя продолжительность жизни может составить 13,5 месяцев.
Врачи онкологи и реаниматологи «Евроонко» знают, как помочь пациенту с метастатическим раком. Грамотное лечение избавит от тяжелых симптомов, подарит драгоценное время.
Метастазы в головной мозг
Метастазы в головной мозг являются тяжелым, часто фатальным (при отсутствии лечения) осложнением у многих онкологических больных. В настоящее время заболеваемость метастатическими опухолями ЦНС составляет около 15 на 100 000 населения в год, то есть превышает заболеваемость первичными опухолями мозга. Количество пациентов с метастатическим поражением мозга ежегодно растет. Наиболее часто метастазы в головной мозг возникают из рака легких, молочной железы, меланомы, почечно-клеточного рака, опухолей желудочно-кишечного тракта. Выявляемость метастазов в головной мозг значительно возросла благодаря возможностям ранней диагностики (МРТ с контрастным усилением). Однако только половина больных имеет единичные метастазы, у остальных обнаруживаются два и более очагов.

Рост метастазов в головном мозге быстро вызывает выраженные физические и психические нарушения. Состояние больных ухудшается с развитием выраженной общемозговой и очаговой симптоматики. Без проведения лечения пациенты могут погибнуть в течение двух месяцев с момента постановки диагноза.
Тем не менее, ранняя диагностика и интенсивное квалифицированное лечение позволяют значительно увеличить время выживаемости. При этом возможно достичь регресса неврологических симптомов и хорошего уровня качества жизни.
Лечение: хирургия
Одним из методов лечения является хирургическое удаление, которое возможно, если количество метастазов не превышает 1-2 и они располагаются в доступных для хирургии областях мозга. Если метастатический очаг локализуется в глубоких отделах мозга или функционально значимой зоне, его хирургическое удаление может привести к серьезным неврологическим нарушениям и глубокой инвалидизации больного. Средняя выживаемость среди пациентов, подвергшихся нейрохирургическому лечению, составляет около 9 месяцев. Наличие множественных и/или глубинно расположенных метастазов обычно является противопоказанием к нейрохирургическому вмешательству.
Лечение: лучевая терапия
Если состояние пациента очень тяжелое и количество метастазов превышает 10, применяется тотальное облучение головы. Тотальное облучение головы проводится в течение одного месяца и продлевает выживаемость пациентов до 6 месяцев, но часто сопровождается развитием тяжелой деменции.
Химиотерапия не нашла широкого применения в лечении метастазов в головной мозг, т.к. ее эффективность не высока.
Лечение: гамма-Нож
На сегодняшний день радиохирургия является наиболее эффективным методом лечения метастатического поражения головного мозга и используется для этих целей уже более 50 лет. Во всех ведущих радиохирургических центрах мира наибольшее количество пациентов лечится именно с метастазами в головной мозг. Проведение радиохирургического лечения на Гамма-ноже позволяет добиться быстрого уменьшения или исчезновения опухолей при полной сохранности качества жизни пациента.
Пациентка П., 36 лет. Прооперирована в Радиохирургическом Центре МИБС по поводу множественных (20) метастазов рака молочной железы в головной мозг. Доза по краю опухолей составила от 18 до 24 Гр (показана желтым). Справа: На контрольном МРТ через 1 месяц после операции отмечается положительная динамика. 6 очагов не визуализируются, у 14 очагов снижение размеров.
Пациент Б., 68 лет. Метастаз рака почки в головной мозг. Объем опухоли 4,6 см 3 (22 х 24 х 18 мм). Доза по краю опухоли 18 Гр (показана желтым). Через 3 месяца после сеанса радиохирургии (изображение справа) опухоль не выявляется.
Пациент А., 20 лет. Единичный метастаз лимфомы Ходжкина в головной мозг. Объем опухоли 20 см 3 (31 х 30 х 33 мм). Доза по краю опухоли 10 Гр (показана желтым). Спустя 20 дней после сеанса радиохирургии объем опухоли уменьшился в 5 раз (16 х 18 х 17) (изображение в центре). Через 10 месяцев (изображение справа) - опухоль не выявляется.
Пациент Б., 45 лет. Диагноз: Метастаз аденокарциномы желудка в правую теменную долю головного мозга (изображение слева). Размеры опухоли 24,3 х 18,3 х 23,0 мм, объем 5,5 см 3 . Опухоль окружена зоной перифокального отека. Доза облучения в изоцентре составила 36 Гр, по краю опухоли 18 Гр (показана синим цветом). На МРТ через 12 месяцев - опухоль полностью исчезла, отека мозга нет (изображение справа).
Основными преимуществами радиохирургических операций являются высокая эффективность воздействия на метастатические очаги, отсутствие осложнений, связанных с открытой хирургией, возможность лечения множественных, глубинно расположенных метастазов. Проведение радиохирургии возможно как первичное лечение, так и после хирургической операции и/или лучевой терапии.
| Наименование услуги | Стоимость, РУБ. |
|---|---|
| Консультации | |
| Консультация нейрохирурга первичная | 2 500 |
| Консультация нейрохирурга повторная (в течение 60 календарных дней после первичной консультации) | 2 100 |
| Консультация нейрохирурга, зав. отделением, к.м.н. Иванова П.И. первичная | 4 000 |
| Консультация нейрохирурга, зав. отделением, к.м.н. Иванова П.И. повторная (в течение 60 календарных дней после первичной консультации) | 3 000 |
| Консультация нейрохирурга, зав. отделением/к.м.н. первичная | 3 100 |
| Консультация нейрохирурга, зав. отделением/к.м.н. повторная (в течение 60 календарных дней после первичной консультации) | 2 600 |
| Консультация нейрохирурга краткая в процессе лечения | 700 |
| Консультация радиотерапевта, зав. отделением/к.м.н. первичная | 3 100 |
| Консультация радиотерапевта повторная (в течение 60 календарных дней после предыдущей консультации) | 2 100 |
| Консультация нейрохирурга по медицинской документации (включает оценку медицинской документации, предоставленной лично, либо третьим лицом, без осмотра пациента, предварительное определение возможности и методов лечения пациента) | 2 500 |
| Консультация по медицинской документации врача-нейрохирурга, зав.отделением/к.м.н.(включает оценку медицинской документации, предоставленной лично, либо третьим лицом, без осмотра пациента, предварительное определение возможности и методов лечения пациента) | 3 600 |
| Врачебный консилиум | 6 000 |
| Установка меток (до 4-х штук) | 50 000 |
| Консультация радиотерапевта, зав. отделением, к.м.н. Воробьева Н.А.. первичная | 4 000 |
| Консультация радиотерапевта, зав. отделением, к.м.н. Воробьева Н.А. повторная (в течение 60 календарных дней после первичной консультации) | 3 000 |
| Радиохирургическое лечение на системе LEKSELL Gamma Knife Perfexion | |
| Радиохирургическая операция на установке LEKSELL Gamma Knife Perfexion (с учетом стоимости подготовки к лечению) | 200 000 |
| Повторная радиохирургическая операция на установке LEKSELL Gamma Knife Perfexion (с учетом стоимости подготовки к лечению) | 100 000 |
| Радиохирургическая операция пациентам с артериовенозными мальформациями на установке LEKSELL Gamma Knife Perfection, включая ангиографию (с учетом стоимости подготовки к лечению) | 255 000 |
| Повторная радиохирургическая операция пациентам с артериовенозными мальформациями на установке LEKSELL Gamma Knife Perfection (с учетом стоимости подготовки к лечению) | 160 000 |
| Комбинированное радиохирургическое лечение внутричерепных новообразований на установках LEKSELL Gamma Knife Perfexion, Truebeam - независимо от количества фракций (с учетом стоимости подготовки к лечению) | 350 000 |
| Лечение на аппарате Гамма-нож в режиме фракционирования (с учетом стоимости подготовки к лечению) | 260 000 |
| Церебральная ангиография для пациентов с артериовенозной мальформацией | 55 000 |
| Радиохирургическая операция на установке LEKSELL Gamma Knife Perfexion в режиме гипофракционирования (с учетом стоимости подготовки к лечению) | 285 000 |

Иванов Павел Игоревич
Заведующий отделением нейрорадиологии.
Нейрохирург высшей категории, кандидат медицинских наук.
Действительный член Всемирного Общества пользователей Гамма-Ножа (LGKS).
Действительный член Европейского Общества функциональной и стереотаксической нейрохирургии (ESSFN).
Действительный член Образовательного комитета Международного Общества Стереотаксической Радиохирургии (ISRS) .
Доцент кафедры нейрохирургии Военно-Медицинской Академии им. С.М. Кирова.
Метастатические опухоли мозга
Метастатические опухоли мозга - вторичные очаги, возникающие вследствие местного агрессивного роста, гематогенного и лимфогенного метастазирования злокачественных новообразований других локализаций. У 30% больных протекают бессимптомно. В остальных случаях опухоли головного мозга проявляются головными болями, головокружениями, тошнотой, рвотой, очаговой симптоматикой, психическими и эмоциональными нарушениями. При поражении спинного мозга возникают боли, чувствительные и двигательные расстройства. Диагноз выставляется с учетом анамнеза, симптомов, КТ, МРТ и других исследований. Лечение - радиотерапия, реже оперативное удаление или химиотерапия.


Общие сведения
Метастатические опухоли мозга - группа злокачественных новообразований различного происхождения, возникших в спинном либо головном мозге в результате распространения клеток первичной опухоли. Метастазы в головной мозг выявляются у каждого пятого онкологического больного. Метастатическое поражение спинного мозга по различным данным наблюдается у 30-70% пациентов. По данным исследователей, вторичные поражения ЦНС встречаются примерно в 10 раз чаще первичных.
Пик заболеваемости приходится на 50-70 лет, мужчины и женщины страдают одинаково часто. Иногда симптомы метастатической опухоли мозга становятся первым сигналом о появлении другого новообразования. К примеру, 10% пациентов с раком легких впервые обращаются за помощью из-за возникновения неврологических расстройств. Прогноз обычно неблагоприятный, вторичное поражение мозга является одной из ведущих причин смертности при злокачественных опухолях. Лечение осуществляют специалисты в сфере онкологии и неврологии.

Причины
Метастазы в ЦНС могут возникать при злокачественных новообразованиях любой локализации. От 30 до 60% от общего количества метастатических опухолей мозга появляются при раке легких, от 20 до 30% - при новообразованиях молочной железы. Третье место по распространенности занимают метастазы при меланомах (10%), четвертое - при раке толстого кишечника (5%). Реже метастатические опухоли мозга встречаются при лимфомах, саркоме и новообразованиях щитовидной железы.
Иногда причиной вторичных процессов в головном мозге становится инфильтративный рост новообразований назофарингеальной области. Вторичное поражение спинного мозга в результате агрессивного роста первичного очага может выявляться при новообразованиях позвонков, абдоминальной форме лимфомы Беркитта и других объемных процессах, локализующихся рядом со спинномозговым каналом. В числе редких онкологических заболеваний, иногда осложняющихся метастатическими опухолями мозга - тератома яичка и хориокарцинома. По неизвестным причинам в мозг редко метастазируют злокачественные опухоли яичников, шейки матки и мочевого пузыря.
80% метастатических опухолей головного мозга располагаются в зоне больших полушарий, 15% - в мозжечке, 5% - в стволе мозга. Большинство вторичных очагов в спинном мозге локализуются на уровне нижних грудных либо верхних поясничных позвонков. Поражения твердой мозговой оболочки составляют около 10% от общего количества метастатических опухолей мозга. Более 70% метастазов множественные, что ухудшает прогноз. Гистологическое строение вторичной опухоли - как у первичного новообразования. Симптомы обусловлены как непосредственным давлением узла на нервные структуры, так и перифокальным отеком окружающих тканей.
Симптомы метастатических опухолей головного мозга
Метастатическая опухоль мозга проявляется головными болями, головокружениями, тошнотой, рвотой, припадками, нарушениями сознания, сенсорными расстройствами и очаговой неврологической симптоматикой. Возможны психические и эмоциональные нарушения: эмоциональная неустойчивость, сонливость, заторможенность, когнитивные расстройства, личностные изменения и т. д. Выраженность симптомов метастатической опухоли мозга сильно варьирует - от незначительных нарушений памяти или настроения до тяжелых эпиприпадков.
Распирающие головные боли, тошнота и расстройства сознания свидетельствуют о повышении внутричерепного давления. Особенно упорная тошнота наблюдается у детей. У 30% больных метастатическими опухолями мозга выявляются эпилептиформные судороги, от них страдают преимущественно люди старше 45 лет. Очаговая симптоматика различается. Возможны снижение либо потеря чувствительности, нарушения зрения, нарушения слуха, параличи и парезы конечностей. Расстройства возникают на стороне, противоположной расположению метастатической опухоли мозга.
Динамика неврологических расстройств также различается. У одних пациентов наблюдается постепенное усугубление нарушений, у других расстройства развиваются внезапно, по типу инсульта. Причиной внезапного появления симптомов может стать кровоизлияние в метастатическую опухоль мозга либо эмболия сосуда фрагментом новообразования. Иногда наблюдается ремитирующее течение заболевания, при котором очаговые и внемозговые нарушения волнообразно усиливаются и ослабевают.
Симптомы метастатических опухолей спинного мозга
Первым проявлением метастатической опухоли мозга обычно становятся боли. Вначале болевой синдром неинтенсивный и непостоянный, возникает только при кашле и резких движениях. В последующем боли усиливаются, появляются спонтанно, беспокоят постоянно, не исчезают даже после сна или продолжительного отдыха. Выявляются прогрессирующие нарушения чувствительности и двигательные расстройства. Развивается гиперестезия, сменяющаяся гипестезией, а затем анестезией.
Пациенты с метастатическими опухолями мозга отмечают мышечную слабость и быструю утомляемость при физических нагрузках. Со временем мышечная слабость переходит в парезы, а парезы - в параличи. Зона чувствительных и двигательных нарушений определяется уровнем и локализацией метастатической опухоли мозга. При поражении боковых отделов может выявляться синдром Броун-Секара. При опухолях в задних либо передних отделах обычно наблюдаются симметричные расстройства.
При поражениях шейного отдела возникает спастическая тетраплегия, при новообразованиях грудного отдела - спастическая нижняя параплегия, при процессах в поясничном отделе - вялая нижняя параплегия, при метастазах в зоне крестца - паралич мышц-сгибателей нижних конечностей. Для всех метастатических опухолей мозга характерны нарастающие тазовые расстройства. Возможно быстрое образование пролежней, особенно - при поражении нижних отделов спинного мозга.
Диагностика метастатических опухолей мозга
Диагноз устанавливается онкологом и нейрохирургом с учетом клинических проявлений и данных дополнительных исследований. Важную роль играют анамнестические данные: подозрение на злокачественную опухоль либо наличие уже диагностированного новообразования внемозговой локализации, а также состояние после оперативного или консервативного лечения по поводу данной патологии. Необходимо учитывать, что иногда симптомы метастатической опухоли мозга становятся первым проявлением патологического процесса в другом органе.
Настораживающими признаками в отношении новообразований головного мозга являются головные боли, тошнота, эпилептиформные припадки (обнаруживаются у 35% пациентов) и прогрессирующая очаговая симптоматика. Подозрение на вторичный процесс в спинном мозге возникает при продолжительных нарастающих болях, двигательных и чувствительных нарушениях и расстройствах деятельности тазовых органов. Основные инструментальные методы диагностики метастатических опухолей мозга - КТ и МРТ. Обычно исследования начинают с более доступной КТ головного мозга и КТ позвоночника, а полную информацию о количестве, размере и расположении очагов получают при проведении МРТ с контрастным усилением. При поражении спинного мозга также информативна люмбальная пункция с ликвородинамическими пробами.

Лечение метастатических опухолей
Пациентам назначают противосудорожные препараты, стероиды, обезболивающие и психотропные средства. Основным методом лечения метастатических новообразований головного мозга обычно становится радиотерапия, которая используется отдельно, в сочетании с химиотерапией либо хирургическим вмешательством. Показанием к оперативному лечению является наличие операбельного солитарного метастаза (вторичного очага при невыявляемом первичном процессе) либо одиночного метастаза при контролируемом первичном новообразовании.
Обычно операции выполняют при метастатических опухолях мозга, расположенных в мозжечке, височных и лобных долях, то есть, в зонах с относительно невысоким операционным риском. После операции назначают радиотерапию либо химиотерапию. Иногда целью хирургического лечения является не удаление метастатической опухоли мозга, а экстренное снижение опасного для жизни внутричерепного давления. При необходимости подобные вмешательства могут проводиться многократно.
Химиотерапия обычно неэффективна. Исключением являются ситуации, когда первичное новообразование хорошо реагирует на цитостатики, например, при раке молочной железы, мелкоклеточном раке легкого либо лимфоме. Пациентам с метастатической опухолью мозга, чувствительной к химиотерапии, назначают лекарственные средства, способные проникать через гематоэнцефалический барьер. Химиотерапию обязательно дополняют другими способами лечения (обычно - радиотерапией).
Перспективным современным методом лечения метастатических опухолей мозга является 3D-конформная лучевая терапия - облучение тонкими пучками радиации, направленными на опухоль. Эта методика позволяет обеспечить максимальное воздействие на опухоль при минимальной лучевой нагрузке на здоровые ткани. Процедура проводится под контролем МРТ либо КТ. Метод имеет ряд преимуществ перед традиционными операциями (безболезненность, неинвазивность, отсутствие наркоза и послеоперационного периода). Показан при множественных метастатических опухолях мозга и при высоком операционном риске, обусловленном особенностями расположения метастаза.
При вторичных очагах в спинном мозге применяют те же методы, что при поражении головного мозга. Назначение кортикостероидных препаратов позволяет уменьшить боли у 85% больных, радиотерапия - у 70% больных. У половины пациентов на фоне радиотерапии отмечается улучшение двигательных функций. Оперативные вмешательства осуществляют при нечувствительности метастатических опухолей мозга к радиотерапии, при прогрессировании неврологических расстройств либо сдавлении нервной ткани отломком кости. Выполняют переднюю декомпрессию либо ламинэктомию. После операции назначают локальную радиотерапию (за исключением новообразований, нечувствительных к лучевой терапии).
Прогноз
Прогноз при метастатических опухолях мозга обычно неблагоприятный. Средняя продолжительность жизни с момента выявления вторичного очага составляет 6-8 недель. При солитарных метастазах и одиночных метастазах в сочетании с первичными новообразованиями, хорошо реагирующими на терапию, своевременно начатое лечение позволяет продлить среднюю продолжительность жизни больных с метастатическими опухолями мозга до 10 месяцев с момента постановки диагноза.
Опухоли ЦНС
Опухоли центральной нервной системы — различные новообразования спинного и головного мозга, их оболочек, ликворных путей, сосудов. Симптомы опухоли ЦНС имеют весьма вариабельный характер и подразделяются на очаговые (неврологический дефицит), общемозговые, проявления по соседству и отдаленные. В диагностике, кроме неврологического осмотра, используют рентгенологические, электрофизиологические, ультразвуковые методы и ликворную пункцию. Однако более точная верификация диагноза достигается по данным МРТ или КТ, гистологического анализа опухоли. В отношении опухолей ЦНС наиболее эффективно оперативное лечение. Возможно использование химио- и радиотерапии, как дополнительного или паллиативного лечения.


По различным данным опухоли ЦНС встречаются с частотой 2-6 случаев на 100 тыс. чел. Из них примерно 88% приходится на церебральные опухоли и только 12% на спинальные. Наиболее подвержены заболеваемости лица молодого возраста. В структуре детской онкологии опухоли ЦНС занимают 20%, причем 95% из них приходится на опухоли головного мозга. Последние годы характеризуются тенденцией к увеличению заболеваемости среди людей в возрасте.
Новообразования ЦНС не совсем укладываются в общепринятую трактовку понятия о доброкачественности опухолей. Ограниченное пространство позвоночного канала и полости черепной коробки обуславливают сдавливающее воздействие опухолей этой локализации, не зависимо от степени их злокачественности, на спинной и головной мозг. Таким образом, по мере роста даже доброкачественные опухоли приводят к развитию тяжелейшего неврологического дефицита и гибели пациента.

Причины возникновения
На сегодняшний день факторы, инициирующие опухолевую трансформацию клеток, остаются предметом изучения. Известно онкогенное действие радиоактивного излучения, некоторых инфекционных агентов (вируса герпеса, ВПЧ, отдельных типов аденовирусов), химических соединений. Изучается влияние дизонтогенетических аспектов возникновения опухолей. О генетической детерминанте свидетельствует наличие наследственных синдромов опухолевого поражения ЦНС. Например, нейрофиброматоз Реклингхаузена, туберозный склероз, болезнь Гиппеля-Линдау, синдром Горлина-Гольца, синдром Тюрко.
Факторами, провоцирующими или ускоряющими опухолевый рост, считаются черепно-мозговые травмы, позвоночно-спинномозговые травмы, вирусные инфекции, профессиональные вредности, гормональные сдвиги. Целым рядом исследований было подтверждено, что обычные электромагнитные волны, в т. ч. идущие от компьютеров и мобильных телефонов, не относятся к вышеперечисленным триггерам. Отмечена повышенная встречаемость опухоли ЦНС у детей с врожденным иммунодефицитом, синдромом Луи-Бар.
Классификация опухолей ЦНС
В соответствии с гистиогенезом в неврологии и нейроонкологии выделяют 7 групп опухолей.
- Нейроэктодермальные опухоли: глиомы (доброкачественные и дедифференцированные астроцитомы, олигодендроглиомы, эпендимомы, глиобластомы), медуллобластомы, пинеаломы и пинеобластомы, хориоидпапилломы, невриномы, ганглиозноклеточные опухоли (ганглиоцитомы, ганглионевромы, ганглиоглиомы, ганглионейробластомы)
- Мезенхимальные опухоли ЦНС: менингиома, менингиальная саркома, внутримозговая саркома, гемангиобластома, нейрофиброма, ангиома, липома
- Аденомы гипофиза
- Опухоли из зачатков гипофизарного хода — краниофарингиомы
- Гетеротопические эктодермальные новообразования (холестеатомы, дермоидные кисты)
- Тератомы ЦНС (встречаются крайне редко)
- Метастатические опухоли ЦНС.
Давать метастазы в ЦНС способен
В соответствии с классификацией ВОЗ выделяют 4 степени злокачественности опухоли ЦНС. I степень соответствует доброкачественным опухолям. I-II степени относятся к низкому классу злокачественности (Low grade), III-IV степени — к высокому (High grade).
Симптомы опухоли ЦНС
Общепринято разделение симптоматики опухолевого процесса ЦНС на общемозговые, очаговые, отдаленные симптомы и симптомы по соседству.
Общемозговые проявления характерны для церебральных и краниоспинальных опухолей. Они обусловлены нарушением ликвороциркуляции и гидроцефалией, отеком мозговой ткани, сосудистыми нарушениями, возникающими в следствие сдавления артерий и вен, расстройством корково-подкорковых связей. Ведущим общемозговым симптомом выступает цефалгия (головная боль). Она имеет распирающий, вначале периодический, затем постоянный, характер. Зачастую сопровождается тошнотой. На пике цефалгии нередко возникает рвота. Расстройство высшей нервной деятельности проявляется рассеянностью, заторможенностью, забывчивостью. Раздражение мозговых оболочек может привести к появлению симптомов, типичных для их воспаления — менингита. Возможно возникновение эпиприступов.
Очаговые симптомы связаны с поражением мозговой ткани в месте локализации новообразования. По ним можно предположительно судить о месте расположения опухоли ЦНС. Очаговые симптомы представляют собой так называемый «неврологический дефицит», т. е. снижение или отсутствие определенной двигательной или чувствительной функции на отдельном участке тела. К ним относятся парезы и параличи, тазовые нарушения, гипестезия, расстройства мышечного тонуса, нарушения статики и динамики двигательного акта, признаки дисфункции черепно-мозговых нервов, дизартрия, нарушения зрения и слуха, не связанные с патологией периферического анализатора.
Симптомы по соседству появляются при сдавлении опухолью близлежащих тканей. Примером может служить корешковый синдром, возникающий при оболочечных или интрамедуллярных опухолях спинного мозга.
Отдаленные симптомы возникают в связи со смещением церебральных структур и сдавлением участков мозга, отдаленных от места локализации опухоли.
Более подробную информацию о симптомах опухолей ЦНС различной локализации можно найти в статьях:
Течение опухолей ЦНС
Дебют клинических проявлений новообразований ЦНС и развитие симптоматики с течением времени могут значительно варьировать. Тем не менее, выделяют несколько основных типов их течения. Так, при постепенном начале и развитии очаговой симптоматики говорят о туморозном течении, при манифестации опухоли с эпиприступа — об эпилептиформном течении. Острое начало по типу мозгового или спинального инсульта, относится к сосудистому типу течения опухоли, встречается при кровоизлиянии в ткани новообразования. Воспалительное течение характеризуется постепенным разворачиванием симптомов по типу воспалительной миелопатии или менингоэнцефалита. В отдельных случаях наблюдается изолированная внутричерепная гипертензия.
В течении опухолей ЦНС выделяют несколько фаз:
- Фаза компенсации сопровождается лишь астенией и эмоциональными нарушениями (раздражительность, лабильность). Очаговые и общемозговые симптомы практически не определяются.
- Фаза субкомпенсации характеризуется общемозговыми проявлениями, преимущественно в виде умеренных головных болей, симптомы раздражения — эпилептические припадки, гиперпатия, парестезии, галлюцинаторные феномены. Трудоспособность нарушена частично. Неврологический дефицит выражен в легкой степени и зачастую определяется, как некоторая асимметрия мышечной силы, рефлексов и чувствительности в сравнении с противоположной стороной. При офтальмоскопии могут быть выявлены начальные признаки застойных дисков зрительных нервов. Диагностирование опухоли ЦНС в этой фазе считается своевременным.
- Фаза умеренной декомпенсации характеризуется средне тяжелым состоянием пациента с выраженным нарушением трудоспособности и снижением бытовой адаптации. Отмечается нарастание симптомов, превалирование неврологического дефицита над симптомами раздражения.
- В фазе грубой декомпенсации пациенты не покидают постель. Наблюдается глубокий неврологический дефицит, расстройства сознания, сердечной и дыхательной деятельности, отдаленные симптомы. Постановка диагноза в эту фазу является запоздалой. Терминальная фаза представляет собой необратимые нарушения деятельности основных систем организма. Наблюдаются расстройства сознания вплоть до комы. Возможен отек мозга, дислокационный синдром, кровоизлияние в опухоль. Смерть может наступить спустя несколько часов или дней.
Диагностика опухоли ЦНС
Предположить наличие объемного образования ЦНС позволяет тщательный осмотр неврологом и сбор анамнеза. При подозрении на церебральную патологию пациент направляется к офтальмологу, где проходит комплексное обследование зрительной функции: офтальмоскопию, периметрию, определение остроты зрения. Проводятся общеклинические лабораторные исследования, при предположении аденомы гипофиза — определение уровня гипофизарных гормонов. Косвенные данные о наличии опухоли головного или спинного мозга могут быть получены в результате ЭЭГ, Эхо-ЭГ и рентгенографии позвоночника соответственно. Люмбальная пункция позволяет судить о состоянии ликвородинамики. При исследовании цереброспинальной жидкости в пользу опухоли свидетельствует выраженный гиперальбуминоз, опухолевые клетки обнаруживаются не всегда.
Широкое внедрение в практическую неврологию методов нейровизуализации открыло значительно большие возможности для диагностики опухоли ЦНС любой локализации. Следует учитывать, что мягкотканные структуры позвоночного канала лучше визуализируются при проведении МРТ позвоночника, чем при КТ позвоночника. Для диагностики опухолей ЦНС церебральной локализации предпочтительнее проведение МРТ головного мозга с контрастированием. По назначению нейрохирурга дополнительно может быть проведена спинальная или церебральная ангиография, МР-ангиография.

Диагностический поиск при опухоли ЦНС включает также всестороннее обследование пациента для выявления отдаленных метастазов или первичной опухоли. С этой целью возможно проведение:
Стереотаксическая биопсия церебральной опухоли и пункционная биопсия спинальной опухоли проводятся только в случае крайней необходимости при невозможности точно установить диагноз опухоли по данным нейровизуализирующих исследований. В большинстве случаев биопсия опухоли ЦНС и ее гистологический анализ проводятся интраоперационно.
Лечение опухоли ЦНС
Основной метод лечения опухолей ЦНС — хирургический. Операции при церебральных опухолях могут проводиться путем трепанации черепа или трансназально. Существует также метод стереотаксической радиохирургии новообразований головного мозга. Операции при спинальных опухолях включают:
Удаление интрамедуллярных опухолей спинного мозга и церебральных опухолей, локализованных в жизненно важных структурах (например, в стволе мозга) в большинстве случаев не представляется возможным из-за сопряженного с операцией повреждения вещества мозга. По показаниям проводится паллиативные вмешательства: частичная резекция опухоли ЦНС, наружное вентрикулярное дренирование, декомпрессия позвоночного канала.
Радиационное воздействие и химиотерапия могут использоваться, как в качестве паллиативного, так и в качестве предоперационного и адъювантного лечения. В зависимости от вида новообразования, его распространенности и расположения подбирается комбинация, доза, длительность курса и периодичность лечения. Параллельно осуществляется симптоматическая терапия.
Прогноз опухолей ЦНС
Прогноз новообразования ЦНС во многом зависит от степени его злокачественности, размеров, характера роста, распространенности, места расположения и клинической фазы, в которую был установлен диагноз. В силу своих особенностей любые опухоли ЦНС рано или поздно приводят к тяжелому и жизнеугрожающему состоянию пациента. Доброкачественные опухоли могут медленно субклинически расти более десятка лет. Злокачественные новообразования зачастую приводят к быстрой декомпенсации и гибели пациента в течение 1-2 лет.
Опухоли головного мозга
Опухоли головного мозга — внутричерепные новообразования, включающие как опухолевые поражения церебральных тканей, так и нервы, оболочки, сосуды, эндокринные структуры головного мозга. Проявляются очаговой симптоматикой, зависящей от топики поражения, и общемозговыми симптомами. Диагностический алгоритм включает осмотр невролога и офтальмолога, Эхо-ЭГ, ЭЭГ, КТ и МРТ головного мозга, МР-ангиографию и пр. Наиболее оптимальным является хирургическое лечение, по показаниям дополненное химио- и радиотерапией. При его невозможности проводится паллиативное лечение.


Опухоли головного мозга составляют до 6% всех новообразований в организме человека. Частота их встречаемости колеблется от 10 до 15 случаев на 100 тыс. человек. Традиционно к церебральным опухолям относят все интракраниальные новообразования — опухоли церебральной ткани и оболочек, образования черепных нервов, сосудистые опухоли, новообразования лимфатической ткани и железистых структур (гипофиза и шишковидной железы). В связи с этим опухоли головного мозга делят на внутримозговые и внемозговые. К последним относят новообразования церебральных оболочек и их сосудистых сплетений.
Опухоли головного мозга могут развиваться в любом возрасте и даже носить врожденный характер. Однако среди детей заболеваемость ниже, не превышает 2,4 случая на 100 тыс. детского населения. Церебральные новообразования могут быть первичными, изначально берущими свое начало в тканях мозга, и вторичными, метастатическими, обусловленными распространением опухолевых клеток вследствие гемато- или лимфогенной диссеминации. Вторичные опухолевые поражения встречаются в 5-10 раз чаще, чем первичные новообразования. Среди последних доля злокачественных опухолей составляет не менее 60%.
Отличительной особенностью церебральных структур является их расположение в ограниченном интракраниальном пространстве. По этой причине любое объемное образование внутричерепной локализации в той или иной степени приводит к сдавлению мозговых тканей и повышению интракраниального давления. Таким образом, даже доброкачественные по своему характеру опухоли головного мозга при достижении определенного размера имеют злокачественное течение и могут привести к летальному исходу. С учетом этого особую актуальность для специалистов в области неврологии и нейрохирургии приобретает проблема ранней диагностики и адекватных сроков хирургического лечения церебральных опухолей.
Причины опухоли головного мозга
Возникновение церебральных новообразований, как и опухолевых процессов другой локализации, связывают с воздействием радиации, различных токсических веществ, существенным загрязнением окружающей среды. У детей высока частота врожденных (эмбриональных) опухолей, одной из причин которых может выступать нарушение развития церебральных тканей во внутриутробном периоде. Черепно-мозговая травма может служить провоцирующим фактором и активизировать латентно протекающий опухолевый процесс.
В ряде случаев опухоли головного мозга развиваются на фоне проведения лучевой терапии пациентам с другими заболеваниями. Риск появления церебральной опухоли повышается при прохождении иммуносупрессивной терапии, а также у других групп иммунокомпрометированных лиц (например, при ВИЧ-инфекции и нейроСПИДе). Предрасположенность к возникновению церебральных новообразований отмечается при отдельных наследственных заболеваниях: болезни Гиппеля-Линдау, туберозном склерозе, факоматозах, нейрофиброматозе.
Классификация
Среди первичных церебральных новообразований преобладают нейроэктодермальные опухоли, которые классифицируют на:
- опухоли астроцитарного генеза (астроцитома, астробластома)
- олигодендроглиального генеза (олигодендроглиома, олигоастроглиома)
- эпендимарного генеза (эпендимома, папиллома хориоидного сплетения)
- опухоли эпифиза (пинеоцитома, пинеобластома)
- нейрональные (ганглионейробластома, ганглиоцитома)
- эмбриональные и низкодифференцированные опухоли (медуллобластома, спонгиобластома, глиобластома)
- новообразования гипофиза (аденома)
- опухоли черепно-мозговых нервов (нейрофиброма, невринома)
- образования церебральных оболочек (менингиома, ксантоматозные новообразования, меланотичные опухоли)
- церебральные лимфомы
- сосудистые опухоли (ангиоретикулома, гемангиобластома)
Внутримозговые церебральные опухоли по локализации классифицируют на суб- и супратенториальные, полушарные, опухоли серединных структур и опухоли основания мозга.
Метастатические опухоли мозга диагностируются в 10-30% случаев ракового поражения различных органов. До 60% вторичных церебральных опухолей имеют множественный характер. Наиболее частыми источниками метастазов у мужчин выступают рак легких, колоректальный рак, рак почки, у женщин — рак молочной железы, рак легких, колоректальный рак и меланома. Около 85% метастазов приходится на внутримозговые опухоли полушарий мозга. В задней черепной ямке обычно локализуются метастазы рака тела матки, рака простаты и злокачественных опухолей ЖКТ.
Симптомы опухолей головного мозга
Более ранним проявлением церебрального опухолевого процесса является очаговая симптоматика. Она может иметь следующие механизмы развития: химическое и физическое воздействие на окружающие церебральные ткани, повреждение стенки мозгового сосуда с кровоизлиянием, сосудистая окклюзия метастатическим эмболом, кровоизлияние в метастаз, компрессия сосуда с развитием ишемии, компрессия корешков или стволов черепно-мозговых нервов. Причем вначале имеют место симптомы локального раздражения определенного церебрального участка, а затем возникает выпадение его функции (неврологический дефицит).
По мере роста опухоли компрессия, отек и ишемия распространяются вначале на соседние с пораженным участком ткани, а затем на более удаленные структуры, обуславливая появление соответственно симптомов «по соседству» и «на отдалении». Общемозговая симптоматика, вызванная внутричерепной гипертензией и отеком головного мозга, развивается позже. При значительном объеме церебральной опухоли возможен масс-эффект (смещение основных мозговых структур) с развитием дислокационного синдрома — вклинения мозжечка и продолговатого мозга в затылочное отверстие.
- Головная боль локального характера может быть ранним симптомом опухоли. Она возникает вследствие раздражения рецепторов, локализующихся в черепных нервах, венозных синусах, стенках оболочечных сосудов. Диффузная цефалгия отмечается в 90% случаев субтенториальных новообразований и в 77% случаев супратенториальных опухолевых процессов. Имеет характер глубокой, достаточно интенсивной и распирающей боли, зачастую приступообразной.
- Рвота обычно выступает общемозговым симптомом. Основная ее особенность — отсутствие связи с приемом пищи. При опухоли мозжечка или IV желудочка она связана с прямым воздействием на рвотный центр и может являться первичным очаговым проявлением.
- Системное головокружение может протекать в виде ощущения проваливания, вращения собственного тела или окружающих предметов. В период манифестации клинических проявлений головокружение рассматривается как очаговый симптом, указывающий на поражение опухолью вестибулокохлеарного нерва, моста, мозжечка или IV желудочка.
- Двигательные нарушения (пирамидные расстройства) бывают в роли первичной опухолевой симптоматики у 62% пациентов. В остальных случаях они возникают позже в связи с ростом и распространением опухоли. К наиболее ранним проявлениям пирамидной недостаточности относится нарастающая анизорефлексия сухожильных рефлексов с конечностей. Затем появляется мышечная слабость (парез), сопровождающаяся спастичностью за счет мышечного гипертонуса.
- Сенсорные нарушения в основном сопровождают пирамидную недостаточность. Клинически проявлены примерно у четверти пациентов, в остальных случаях выявляются только при неврологическом осмотре. В качестве первичного очагового симптома может рассматриваться расстройство мышечно-суставного чувства.
- Судорожный синдром больше характерен для супратенториальных новообразований. У 37% пациентов с церебральными опухолями эпиприступы выступают манифестным клиническим симптомом. Возникновение абсансов или генерализованных тонико-клонических эпиприступов более типично для опухолей срединной локализации; пароксизмов по типу джексоновской эпилепсии — для новообразований, расположенных вблизи мозговой коры. Характер ауры эпиприступа зачастую помогает установить топику поражения. По мере роста новообразования генерализованные эпиприступы трансформируются в парциальные. При прогрессировании интракраниальной гипертензии, как правило, наблюдается снижение эпиактивности.
- Расстройства психической сферы в период манифестации встречается в 15-20% случаев церебральных опухолей, преимущественно при их расположении в лобной доле. Безынициативность, неряшливость и апатичность типичны для опухолей полюса лобной доли. Эйфоричность, самодовольство, беспричинная веселость указывают на поражение базиса лобной доли. В таких случаях прогрессирование опухолевого процесса сопровождается нарастанием агрессивности, злобности, негативизма. Зрительные галлюцинации характерны для новообразований, расположенных на стыке височной и лобной долей. Психические расстройства в виде прогрессирующего ухудшения памяти, нарушений мышления и внимания выступают как общемозговые симптомы, поскольку обусловлены растущей интракраниальной гипертензией, опухолевой интоксикацией, повреждением ассоциативных трактов.
- Застойные диски зрительных нервов диагностируются у половины пациентов чаще в более поздних стадиях, однако у детей могут служить дебютным симптомом опухоли. В связи с повышенным внутричерепным давлением может появляться преходящее затуманивание зрения или «мушки» перед глазами. При прогрессировании опухоли отмечается нарастающее ухудшение зрения, связанное с атрофией зрительных нервов.
- Изменения полей зрения возникают при поражении хиазмы и зрительных трактов. В первом случае наблюдается гетеронимная гемианопсия (выпадение разноименных половин зрительных полей), во втором — гомонимная (выпадение в полях зрения обоих правых или обоих левых половин).
- Прочие симптомы могут включать тугоухость, сенсомоторную афазию, мозжечковую атаксию, глазодвигательные расстройства, обонятельные, слуховые и вкусовые галлюцинации, вегетативную дисфункцию. При локализации опухоли головного мозга в области гипоталамуса или гипофиза возникают гормональные расстройства.
Диагностика
Первичное обследование пациента включает оценку неврологического статуса, осмотр офтальмолога, проведение эхо-энцефалографии, ЭЭГ. При исследовании неврологического статуса особое внимание невролог обращает на очаговую симптоматику, позволяющую установить топический диагноз. Офтальмологические исследования включают проверку остроты зрения, офтальмоскопию и определение полей зрения (возможно, при помощи компьютерной периметрии). Эхо-ЭГ может регистрировать расширение боковых желудочков, свидетельствующее о внутричерепной гипертензии, и смещение серединного М-эхо (при больших супратенториальных новообразованиях со смещением церебральных тканей). На ЭЭГ отображается наличие эпиактивности определенных участков головного мозга. По показаниям может быть назначена консультация отоневролога.
Подозрение на объемное образование головного мозга является однозначным показанием к проведению компьютерной или магнитно-резонансной томографии. КТ головного мозга позволяет визуализировать опухолевое образование, дифференцировать его от локального отека церебральных тканей, установить его размер, выявить кистозную часть опухоли (при наличии таковой), кальцификаты, зону некроза, кровоизлияние в метастаз или окружающие опухоль ткани, наличие масс-эффекта. МРТ головного мозга дополняет КТ, позволяет более точно определить распространение опухолевого процесса, оценить вовлеченность в него пограничных тканей. МРТ более результативна в диагностике не накапливающих контраст новообразований (например, некоторых глиом головного мозга), но уступает КТ при необходимости визуализировать костно-деструктивные изменения и кальцификаты, разграничить опухоль от области перифокального отека.

Помимо стандартной МРТ в диагностике опухоли головного мозга может применяться МРТ сосудов головного мозга (исследование васкуляризации новообразования), функциональная МРТ (картирование речевых и моторных зон), МР-спектроскопия (анализ метаболических отклонений), МР-термография (контроль термодеструкции опухоли). ПЭТ головного мозга дает возможность определить степень злокачественности опухоли головного мозга, выявить опухолевый рецидив, картировать основные функциональные зоны. ОФЭКТ с использованием радиофармпрепаратов, тропных к церебральным опухолям позволяет диагностировать многоочаговые поражения, оценить злокачественность и степень васкуляризации новообразования.
В отдельных случаях используется стереотаксическая биопсия опухоли головного мозга. При хирургическом лечении забор опухолевых тканей для гистологического исследования проводится интраоперационно. Гистология позволяет точно верифицировать новообразование и установить уровень дифференцировки его клеток, а значит и степень злокачественности.
Лечение опухоли головного мозга
Консервативная терапия опухоли головного мозга осуществляется с целью снижения ее давления на церебральные ткани, уменьшения имеющихся симптомов, улучшения качества жизни пациента. Она может включать обезболивающие средства (кетопрофен, морфин), противорвотные фармпрепараты (метоклопрамид), седативные и психотропные препараты. Для снижения отечности головного мозга назначают глюкокортикостероиды. Следует понимать, что консервативная терапия не устраняет первопричины заболевания и может оказывать лишь временный облегчающий эффект.
Наиболее эффективным является хирургическое удаление церебральной опухоли. Техника операции и доступ определяются местоположением, размерами, видом и распространенностью опухоли. Применение хирургической микроскопии позволяет произвести более радикальное удаление новообразования и минимизировать травмирование здоровых тканей. В отношении опухолей малого размера возможна стереотаксическая радиохирургия. Применение техники КиберНож и Гамма-Нож допустимо при церебральных образованиях диаметром до 3 см. При выраженной гидроцефалии может проводиться шунтирующая операция (наружное вентрикулярное дренирование, вентрикулоперитонеальное шунтирование).
Лучевая и химиотерапия могут дополнять хирургическое вмешательство или являться паллиативным способом лечения. В послеоперационном периоде лучевая терапия назначается, если гистология тканей опухоли обнаружила признаки атипии. Химиотерапия проводится цитостатиками, подобранными с учетом гистологического типа опухоли и индивидуальной чувствительности.
Прогноз при опухолях мозга
Прогностически благоприятными являются доброкачественные опухоли головного мозга небольших размеров и доступной для хирургического удаления локализации. Однако многие из них склонны рецидивировать, что может потребовать повторной операции, а каждое хирургическое вмешательство на головном мозге сопряжено с травматизацией его тканей, влекущей за собой стойкий неврологический дефицит. Опухоли злокачественной природы, труднодоступной локализации, больших размеров и метастатического характера имеют неблагоприятный прогноз, поскольку не могут быть радикально удалены. Прогноз также зависит от возраста пациента и общего состояния его организма. Пожилой возраст и наличие сопутствующей патологии (сердечной недостаточности, ХПН, сахарного диабета и др.) затрудняет осуществление хирургического лечения и ухудшает его результаты.
Профилактика
Первичная профилактика церебральных опухолей заключается в исключении онкогенных воздействий внешней среды, раннем выявлении и радикальном лечении злокачественных новообразований других органов для предупреждения их метастазирования. Профилактика рецидивов включает исключение инсоляции, травм головы, приема биогенных стимулирующих препаратов.
Читайте также:
