Некротический остеомиелит челюсти. Причины и механизмы развития некротического остеомиелита
Добавил пользователь Евгений Кузнецов Обновлено: 28.01.2026
Остеонекроз челюсти - это омертвение и оголение участка кости, вызванное длительным проведением антирезорбтивной терапии. Патология представляет собой лекарственно-индуцированное осложнение, возникающее при лечении бисфосфонатами, моноклональными антителами-корректорами метаболизма костной ткани. Состояние проявляется расшатыванием зубов, оголением челюстной кости, сильными болями и сложностями при приеме пищи. Для диагностики применяют рентгенографию и КТ челюсти, гистологическое исследование костных биоптатов. Лечение включает антибиотикотерапию, хирургическую резекцию пораженных участков кости, экспериментальные методы.
МКБ-10



Общие сведения

Причины
Ключевым этиологическим фактором остеонекроза явления прием лекарств, влияющих на метаболизм хрящевой и костной ткани. К данной группе относятся бисфосфонаты (БФ) - основные препараты, которые применяются при миеломной болезни, костных метастазах злокачественных опухолей, тяжелых вариантах остеопороза. Реже причиной становятся рекомбинантные медикаменты на основе моноклональных антител, которые угнетают активность остеокластов.
Вероятность развития лекарственных осложнений повышается при продолжительном лечении вышеназванными препаратами. В группе риска находятся женщины менопаузального возраста и пожилые люди, которые намного чаще сталкиваются с прогрессирующим остеопорозом и получают соответствующие медикаменты. Триггером патологических изменений костей челюсти могут выступать следующие факторы:
- Стоматологические манипуляции. Удаление зуба, имплантация штифтов, постановка коронок запускают некроз челюсти. Риск увеличивается, если пациент не сообщает стоматологу о приеме БФ, из-за чего врач не может выбрать более щадящие варианты лечения или отложить плановое вмешательство.
- Неправильная гигиена полости рта. Любое травмирование челюстей повышает риск формирования остеонекроза. К развитию болезни приводит регулярное использование жестких щеток, неаккуратная чистка зубов, применение зубной нити и зубочисток.
- Инфекции ротовой полости. Значимую роль в инициации и прогрессировании остеонекроза играют парадонтальные патогены: Porphyromonas, Prevotella, Actinomyces и другие. Определенное значение в прогрессировании воспаления отводится стафилококкам, стрептококкам, сапрофитным нейсерриям.
- Сопутствующие заболевания. Вероятность остеонекроза челюсти повышается при наличии анемии, тромбоцитопении, коагулопатии, инфекционных заболеваний. Все эти состояния типичны для онкологических пациентов, получающих бисфосфонатную терапию, поэтому зачастую у одного человека наблюдается несколько факторов риска.
Патогенез
Развитие остеонекроза челюсти связано с накоплением бисфосфонатов в костной ткани, антиангиогенным эффектом и прямым действием препаратов на слизистую ротовой полости. Усиленное проникновение лекарств в челюсть обусловлено анатомо-физиологическими особенностями этой зоны: наличие интенсивных процессов ремоделирования, закисление среды при приеме пищи, физиологическая подвижность зубов.
На фоне терапии БФ и сопутствующего бактериального поражения нарушается процесс ремоделирования ткани, что вместе с поражением сосудов приводит к невозможности резорбции некротизированных участков. Одновременно с этим нарушается связь слизистой оболочки с альвеолярным отростком, наблюдается апоптоз кератиноцитов, угнетается выработка коллагена. Поражение слизистой оболочки создает условия для проникновения патогенов и развития вторичного остеомиелита.

Симптомы остеонекроза челюсти
По клиническому течению выделяют 4 последовательные стадии заболевания. На нулевом этапе признаки некротических изменений в челюсти отсутствуют, определяются лишь неспецифические пародонтальные симптомы. Больные жалуются на шаткость и патологическую подвижность зубов, дискомфорт во время еды. В редких случаях на поверхности десны образуется свищевой ход.
На первой стадии заболевания определяется частично обнаженная челюстная кость либо глубокий свищевой ход, который достигает костной поверхности. В пределах альвеолярного отростка возможны очаговые рентгенологические изменения. Переход остеонекроза на вторую клиническую стадию происходит в момент присоединения инфекции к существующим участкам деструкции челюсти. Возникают мучительные боли, затруднения приема пищи.
При отсутствии лечения в течение нескольких лет развивается третья стадия остеонекроза. Она проявляется обнажением кости, хроническим бактериальным воспалением, вовлечением в процесс тканей за границами альвеолярного отростка челюсти. Возможны патологические переломы в месте костной деструкции, внеротовые свищевые ходы, тотальный остеолизис, который распространяется до основания кости.
Осложнения
Остеонекроз челюсти на 2-3 стадиях представляет серьезную проблему для повседневной жизни пациента. Сильный болевой синдром в сочетании с оголенной костью делают невозможным привычное питание, поэтому человек вынужден соблюдать специальную диету и использовать энтеральные смеси. Очаги воспаления чреваты распространением микроорганизмов и гнойно-деструктивными процессами в костях черепа. Еще одной проблемой является невозможность полноценного лечения пораженных зубов.
Диагностика
Пациент проходит обследование у стоматолога с привлечением лечащего врача, который назначил бисфосфонатную терапию основного заболевания. Большое значение в диагностике имеет сбор анамнеза, выяснение давности появления симптоматики и ее связи с началом лечения антирезорбтивными препаратами. После первичного осмотра назначается расширенная программа исследования, которая включает следующие методы:
- Рентгенография челюсти. Рентгенологическое исследование - базовый метод диагностики пациентов с подозрением на остеонекроз челюсти. Визуальные изменения костной ткани включают реактивный периостальный остеогенез, уплотнение твердой пластинки альвеолы, утолщение дна верхнечелюстного синуса. С помощью рентгенографии также определяются очаги костной деструкции.
- МСКТ челюсти. На начальных стадиях процесса выявляются «пустые» костные лунки, очаги деструкции челюсти, уменьшение размера периодонтальной щели. Для поздней стадии остеонекроза характерен масштабный очаг деструкции, который выходит за границы альвеолярного отдела челюстной кости. Изредка определяются патологические переломы челюсти.
- Морфологическое исследование. Гистологическая диагностика образца костной ткани назначается всем пациентам, чтобы исключить метастатический онкологический процесс. При исследовании определяют некроз костных фрагментов с признаками хронического воспаления и бактериальными колониями.
Для постановки диагноза используют критерии Американской ассоциации хирургов-стоматологов и челюстно-лицевых хирургов (AAOMS). Она включает 3 основных пункта: терапия антирезорбтивными препаратами, участки секвестрированной костной ткани в течение 8 недель и более, отсутствие раковых метастазов в челюсть. В процессе обследования исключают остеомиелит, пародонтит, цементно-оссифицирющуюся дисплазию.

Лечение остеонекроза челюсти
Консервативная терапия
Применение БФ и других видов антирезорбтивной терапии имеет больше преимуществ, по сравнению с возможными осложнениями. Поэтому отказ от приема препаратов нерационален в тех случаях, когда они успешно работают с основным заболеванием и показывают стабильный терапевтический эффект. Усилия врачей направлены на минимизацию побочных эффектов от бисфосфонатной терапии, динамическое наблюдение больных для предупреждения и своевременного выявления признаков остеонекроза челюсти.
Медикаментозная терапия включает использование местных антибиотиков и антисептиков для полости рта. Такое лечение уничтожает пародонтальные патогены, уменьшает активность воспалительного процесса и замедляет деструкцию челюсти. Учитывая сниженный иммунитет большинства пациентов и иммуносупрессивное действие антибиотикотерапии, обязательно проводят прикрытие противогрибковыми препаратами.
Хирургическое лечение
При обширных очагах остеонекроза и секвестрации изолированная консервативная терапия не будет эффективной. Для удаления пораженных тканей проводятся операции секвестрэктомии, резекции челюсти в пределах здоровых тканей. Большие сложности для пациентов представляют травматичность самой операции и течения реабилитационного периода. В дальнейшем проводятся реконструктивно-пластические операции для восстановления костного дефекта.
Экспериментальная терапия
Постоянно проводится поиск и разработка более эффективных и менее травматичных методик лечения. В медицинской литературе описаны единичные случаи применения фотодинамической терапии для уничтожения бактерий, пересадка стволовых клеток костного мозга, использование аутологичного концентрата тромбоцитов. Сообщается о позитивных результатах флуоресцентной хирургии, эндоскопических вмешательств.
Прогноз и профилактика
Несмотря на разнообразные методы лечения остеонекроза, у большинства пациентов не удается достичь стойкого клинического эффекта. Боли, деструктивный очаг и связанные с этим ограничения питания наблюдаются у большинства больных. Эффективная профилактика лекарственно-индуцированного некроза - стоматологический скрининг перед началом антирезорбтивной терапии, полная санация ротовой полости и удаление зубов, если это необходимо.
1. Бисфосфонатный остеонекроз челюстей у онкологических пациентов/ А.К. Эбзеев// Казанский медицинский журнал. - 2020. - №2.
2. Современный взгляд на проблему бисфосфонатного остеонекроза челюстей (обзорная статья)/ М.В. Журавлева, Л.В. Журавлев, И.В. Фирсова// Здоровье и образование в XXI веке. - 2018. - №5.
3. Препарат-обусловленные остеонекрозы челюстей/ Е. Басин, Ю. Медведев, К. Поляков// Врач. - 2014. - №12.
Остеомиелит
Остеомиелит - воспаление костного мозга, при котором обычно поражаются все элементы кости (надкостница, губчатое и компактное вещество). В зависимости от этиологии остеомиелита он подразделяется на неспецифический и специфический (туберкулезный, сифилитический, бруцеллезный и т. п.); посттравматический, гематогеный, послеоперационный, контактный. Клиническая картина зависит от вида остеомиелита и его формы (острая или хроническая). Основу лечения острого остеомиелита составляет вскрытие и санация всех гнойников, при хроническом остеомиелите - удаление полостей, свищей и секвестров.


Остеомиелит (от лат. osteon кость + myelos костный мозг + itis воспаление) - воспаление костного мозга, при котором обычно поражаются все элементы кости (надкостница, губчатое и компактное вещество). По статистике, остеомиелит после травм и операций составляет 6,5% всех болезней опорно-двигательного аппарата. Чаще поражает бедренную и плечевую кость, кости голени, позвонки, нижнечелюстные суставы и верхнюю челюсть. После открытых переломов диафиза трубчатых костей посттравматический остеомиелит возникает в 16,3% случаев. Мужчины болеют остеомиелитом чаще женщин, дети и пожилые - чаще людей молодого и среднего возраста.
Классификация
Выделяют неспецифический и специфический остеомиелит. Неспецифический остеомиелит вызывают гноеродные бактерии: золотистый стафилококк (90% случаев), стрептококк, кишечная палочка, реже - грибки. Специфический остеомиелит возникает при туберкулезе костей и суставов, бруцеллезе, сифилисе и т. д.
В зависимости от пути, которым микробы проникают в кость, различают эндогенный (гематогенный) и экзогенный остеомиелит. При гематогенном остеомиелите возбудители гнойной инфекции заносятся через кровь из удаленного очага (фурункул, панариций, абсцесс, флегмона, инфицированная рана или ссадина, тонзиллит, синусит, кариозные зубы и пр.). При экзогенном остеомиелите инфекция проникает в кость при ранении, операции или распространяется с окружающих органов и мягких тканей.
В начальных стадиях экзогенный и эндогенный остеомиелит различаются не только по происхождению, но и по проявлениям. Затем отличия сглаживаются и обе формы болезни протекают одинаково. Выделяют следующие формы экзогенного остеомиелита:
- посттравматический (после открытых переломов);
- огнестрельный (после огнестрельных переломов);
- послеоперационный (после проведения спиц или операций на костях);
- контактный (при переходе воспаления с окружающих тканей).
Как правило, остеомиелит вначале протекает остро. В благоприятных случаях заканчивается выздоровлением, в неблагоприятных - переходит в хронический. При атипичных формах остеомиелита (абсцессе Броди, альбуминозном остеомиелите Оллье, склерозирующем остеомиелите Гарре) и некоторых инфекционных болезнях (сифилисе, туберкулезе и др.) острая фаза воспаления отсутствует, процесс носит первично-хронический характер.
Острый остеомиелит
Проявления острого остеомиелита зависят от пути проникновения инфекции, общего состояния организма, обширности травматического поражения кости и окружающих мягких тканей. На рентгенограммах изменения видны спустя 2-3 недели с начала заболевания.
Гематогенный остеомиелит
Как правило, развивается в детском возрасте, причем треть пациентов заболевает в возрасте до 1 года. Достаточно редкие случаи развития гематогенного остеомиелита у взрослых на самом деле являются рецидивами болезни, перенесенной в детском возрасте. Чаще поражает большеберцовую и бедренную кости. Возможно множественное поражение костей.
Из удаленного очага воспаления (абсцесс мягких тканей, флегмона, инфицированная рана) микробы с кровью разносятся по организму. В длинных трубчатых костях, особенно - в их средней части хорошо развита широкая сеть сосудов, в которой скорость кровотока замедляется. Возбудители инфекции оседают в губчатом веществе кости. При неблагоприятных условиях (переохлаждение, снижение иммунитета) микробы начинают усиленно размножаться, развивается гематогенный остеомиелит. Выделяют три формы заболевания:
Септико-пиемическая форма. Характерно острое начало и выраженная интоксикация. Температура тела поднимается до 39—40°, сопровождается ознобом, головной болью и повторной рвотой. Возможны потеря сознания, бред, судороги, гемолитическая желтуха. Лицо больного бледное, губы и слизистые оболочки синюшны, кожа сухая. Пульс учащенный, давление снижено. Селезенка и печень увеличиваются, иногда развивается бронхопневмония.
На 1-2 сутки болезни появляется точно локализованная, резкая, сверлящая, распирающая или рвущая, усиливающаяся при малейших движениях боль в области поражения. Мягкие ткани конечности отечны, кожа горячая, красная, напряженная. При распространении на близлежащие суставы развивается гнойный артрит.
Через 1-2 недели в центре поражения формируется очаг флюктуации (жидкость в мягких тканях). Гной проникает в мышцы, образуется межмышечная флегмона. Если флегмону не вскрыть, она может вскрыться самостоятельно с образованием свища или прогрессировать, приводя к развитию параартикулярной флегмоны, вторичного гнойного артрита или сепсиса.
Местная форма. Общее состояние страдает меньше, иногда остается удовлетворительным. Преобладают признаки местного воспаления кости и мягких тканей.
Адинамическая (токсическая) форма. Встречается редко. Характеризуется молниеносным началом. Преобладают симптомы острого сепсиса: резкое повышение температуры, тяжелый токсикоз, судороги, потеря сознания, выраженное снижение артериального давления, острая сердечно-сосудистая недостаточность. Признаки костного воспаления слабые, появляются поздно, что затрудняет постановку диагноза и проведение лечения.
Посттравматический остеомиелит
Возникает при открытых переломах костей. Развитию болезни способствует загрязнение раны в момент травмы. Риск развития остеомиелита увеличивается при оскольчатых переломах, обширных повреждениях мягких тканей, тяжелых сопутствующих повреждениях, сосудистой недостаточности, снижении иммунитета.
Посттравматический остеомиелит поражает все отделы кости. При линейных переломах зона воспаления обычно ограничена местом перелома, при оскольчатых переломах гнойный процесс склонен к распространению. Сопровождается гектической лихорадкой, выраженной интоксикацией (слабость, разбитость, головная боль и т. д.), анемией, лейкоцитозом, повышением СОЭ. Ткани в области перелома отечны, гиперемированы, резко болезненны. Из раны выделяется большое количество гноя.

МРТ стопы. Остеомиелит таранной и большеберцовой кости с наличием обширной зоны деструкции костной ткани.
Огнестрельный остеомиелит
Чаще возникает при обширных поражениях костей и мягких тканей. Развитию остеомиелита способствует психологический стресс, снижение сопротивляемости организма и недостаточная обработка раны.
Общие симптомы сходны с посттравматическим остеомиелитом. Местная симптоматика при остром огнестрельном остеомиелите нередко выражена слабо. Отек конечности умеренный, обильное гнойное отделяемое отсутствует. О развитии остеомиелита свидетельствует изменение раневой поверхности, которая становится тусклой и покрывается серым налетом. В последующем воспаление распространяется на все слои кости.
Несмотря на наличие очага инфекции, при огнестрельном остеомиелите обычно наступает сращение кости (исключение - значительная раздробленность кости, большое смещение отломков). При этом гнойные очаги оказываются в костной мозоли.
Послеоперационный остеомиелит
Является разновидностью посттравматического остеомиелита. Возникает после операций по остеосинтезу закрытых переломов, ортопедических операций, проведения спиц при наложении компрессионно-дистракционных аппаратов или наложении скелетного вытяжения (спицевой остеомиелит). Как правило, развитие остеомиелита вызвано несоблюдением правил асептики или большой травматичностью операции.
Контактный остеомиелит
Возникает при гнойных процессах окружающих кость мягких тканей. Особенно часто инфекция распространяется с мягких тканей на кость при панариции, абсцессах и флегмонах кисти, обширных ранах волосистой части головы. Сопровождается увеличением отека, усилением болей в области повреждения и образованием свищей.
Лечение
Только в стационаре в отделении травматологии. Выполняют иммобилизацию конечности. Проводят массивную антибиотикотерапию с учетом чувствительности микроорганизмов. Для уменьшения интоксикации, восполнения объема крови и улучшения местного кровообращения переливают плазму, гемодез, 10% раствор альбумина. При сепсисе применяют методы экстракорпоральной гемокоррекции: гемосорбцию и лимфосорбцию.
Обязательным условием успешного лечения острого остеомиелита является дренирование гнойного очага. На ранних стадиях в кости делают трепанационные отверстия с последующим промыванием растворами антибиотиков и протеолитических ферментов. При гнойных артритах выполняют повторные пункции сустава для удаления гноя и введения антибиотиков, в некоторых случаях показана артротомия. При распространении процесса на мягкие ткани образовавшиеся гнойники вскрывают с последующим открытым промыванием.
Хронический остеомиелит
При небольших очагах воспаления, комплексном и своевременном лечении, преимущественно у молодых пациентов восстановление костной ткани преобладает над ее разрушением. Очаги некроза полностью замещаются вновь образованной костью, наступает выздоровление. Если этого не произошло (примерно в 30% случаев), острый остеомиелит переходит в хроническую форму.
Примерно к 4 неделе при всех формах острого остеомиелита происходит секвестрация - образование омертвевшего участка кости, окруженного измененной костной тканью. На 2-3 месяц заболевания секвестры окончательно отделяются, на месте разрушения кости формируется полость и процесс становится хроническим.
Симптомы
При переходе острого остеомиелита в хронический состояние пациента улучшается. Боли уменьшаются, становятся ноющими. Формируются свищевые ходы, которые могут выглядеть, как сложная система каналов и выходить на поверхность кожи далеко от места повреждения. Из свищей выделяется умеренное количество гнойного отделяемого.
В период ремиссии состояние пациента удовлетворительное. Боли исчезают, отделяемое из свищей становится скудным. Иногда свищи закрываются. Продолжительность ремиссии при остеомиелите колеблется от нескольких недель до нескольких десятков лет, зависит от общего состояния и возраста больного, локализации очага и т. д.
Развитию рецидива способствуют сопутствующие заболевания, снижение иммунитета и закрытие свища, приводящее к скоплению гноя в образовавшейся костной полости. Рецидив болезни напоминает стертую картину острого остеомиелита, сопровождается гипертермией, общей интоксикацией, лейкоцитозом, повышением СОЭ. Конечность становится болезненной, горячей, краснеет и отекает. Состояние пациента улучшается после открытия свища или вскрытия гнойника.

КТ стопы. Посттравматический хронический остеомиелит пяточной кости с наличием секвестра (красная стрелка) и свищевого хода (синяя стрелка).
Осложнения
Хронический остеомиелит часто осложняется переломами, образованием ложных суставов, деформацией кости, контрактурами, гнойным артритом, малигнизацией (злокачественным перерождением тканей). Постоянно существующий очаг инфекции влияет на весь организм, вызывая амилоидоз почек и изменения внутренних органов. В период рецидива и при ослаблении организма возможен сепсис.
Диагностика
Постановка диагноза при хроническом остеомиелите в большинстве случаев не вызывает затруднений. Для подтверждения проводят МРТ, КТ или рентгенографию. Для выявления свищевых ходов и их связи с остеомиелитическим очагом выполняют фистулографию.
Операция показана при наличии остеомиелитических полостей и язв, гнойных свищей, секвестров, ложных суставах, частых рецидивах с интоксикацией, выраженной болью и нарушением функции конечности, малигнизации, нарушении деятельности других органов и систем вследствие хронической гнойной инфекции.
Выполняют некрэктомию (секвестрэктомию) - удаление секвестров, грануляций, остеомиелитических полостей вместе с внутренними стенками и иссечение свищей с последующим промывным дренированием. После санации полостей проводят костную пластику.
4. Острый остеомиелит: клинический протокол/ Экспертная комиссия по вопросам развития здравоохранения - 2013
Остеомиелит челюсти - симптомы и лечение
Что такое остеомиелит челюсти? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дунаевской Натальи Вадимовны, стоматолога-ортопеда со стажем в 16 лет.
Над статьей доктора Дунаевской Натальи Вадимовны работали литературный редактор Вера Васина , научный редактор Пётр Козлов и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Остеомиелит челюсти (osteomyelitis of the jaws) — это гнойно-некротический процесс, который развивается в кости и костном мозге челюсти с вовлечением окружающих мягких тканей. Другое название заболевания — «некроз челюсти».
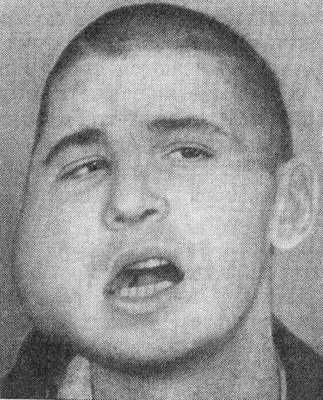
При острой форме остеомиелита в области повреждённого зуба возникает боль, которая усиливается при надавливании на челюсть. Наблюдается выраженный отёк, покраснение и припухлость, лицо становится несимметричным. Пациент жалуется на головные боли и общую слабость, температура тела повышается до 39 °C.
![Остеомилеит челюсти [19]](/pimg3/nekroticheskiy-osteomielit-chelyusti-1249.jpg)
Распространённость
Острым и хроническим остеомиелитом болеют люди всех возрастов и обоих полов. Однако чаще заболевание встречается у мужчин, потому что они, как правило, несвоевременно обращаются за медицинской помощью [8] . Средний возраст пациентов составляет 39 лет [7] .
Выделяют следующие виды остеомиелита челюсти:
- Одонтогенные — развиваются из-за инфекции в зубе и составляют 74,2 % от всех случаев остеомиелита [18] .
- Травматические — возникают после травмы, например при переломе челюсти. Зачастую заболевание развивается, когда пациент обращается в больницу только на 7-10-й день после повреждения [5] .
- Гематогенные — инфекция попадает с током крови из какого-либо органа. Встречаются при хронических и острых инфекциях: скарлатине, дифтерии и хроническом тонзиллите.
Согласно статистике, 15 % больных остеомиелитом поступают в отделение в состоянии алкогольного опьянения и при опросе указывают на частый приём алкогольных напитков, 13 % сейчас или в прошлом употребляли наркотики, следовательно страдают иммунодефицитами.
У 45,7 % больных остеомиелитом, поступивших в стационар, выявлено обострение хронического процесса и нагноение мягких тканей, из которых 47,6 % случаев составляют флегмоны, а 52,4 % — абсцессы.
У 13 % пациентов с остеомиелитом челюсти выявляются гепатиты В и С, а у 2 % — ВИЧ-инфекция [5] .
Причины остеомиелита челюсти
- Позднее обращение к стоматологу — зуб долго болел, но дискомфорт подавлялся домашними методами лечения, например полосканиями с содой и солью.
- Хронические инфекционные и вирусные болезни: тонзиллит, синусит, гайморит и ангина.
- Инъекции или переливание крови, при которых инфекция может попасть в кровоток. В стоматологии часто применяют плазмолифтинг — в область слизистой оболочки дёсен инъекционно вводят обогащённую тромбоцитами плазму собственной крови пациента. При нарушении правил безопасности микробы могут попасть в кровоток.
- Травматизм, частые переломы и ранения.
- Туберкулёз и сифилис суставов.
- Аллергия.
- Иммунодефицит на фоне заболеваний или длительного приёма некоторых препаратов, например при химиотерапии.
- Стрессы, физическое и нервное истощение. При длительном стрессе нарушаются защитные функции организма и человек становится восприимчивым к инфекциям [17] .
- В очень редких случаях — нарушение функции височно-нижнечелюстного сустава.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы остеомиелита челюсти
Симптомы зависят от типа остеомиелита, течения болезни и степени поражения тканей.
Симптомы острой формы остеомиелита подразделяются на два вида:
- Местные симптомы:
- В области повреждённого зуба возникает боль. Она усиливается при ощупывании, постукивании и лёгком надавливании на челюсть и мягкие ткани. Неприятные ощущения чаще более выражены на участках рядом с больным зубом и снижаются при давлении на него.
- Поражённый зуб постепенно расшатывается, и возникает синдром «клавиш» — соседние зубы тоже становятся подвижными.
- Шейные и подчелюстные лимфатические узлы увеличиваются и болят.
- В некоторых случаях нарушается чувствительность губ и ухудшаются вкусовые ощущения.
- Общие симптомы:
- возникают головные боли, особенно в области висков;
- развивается общая слабость и утомляемость, нарушается сон;
- температура тела повышается до 39 °C.
После острой стадии наступает подострая. На десне образуется гнойничок или свищ, через который гнойные выделения и воспалительная жидкость выходят наружу.
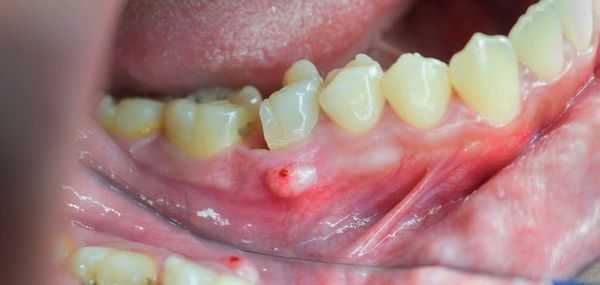
Затем боль утихает, но очаг инфекции остаётся, поэтому сохраняется высокая температура и нарастает слабость. Если в этот период не обратиться к врачу, то инфекция распространится по всему организму и человек может погибнуть.
Хроническая форма длится от нескольких месяцев до нескольких лет. Описанные выше симптомы то появляются, то стихают или даже полностью исчезают. При длительном течении болезни зубы становятся подвижными, челюсть утолщается и могут измениться контуры лица.
Как правило, при хроническом остеомиелите пациенты не обращают внимания на болезненные симптомы, а повышение температуры и слабость связывают с простудными заболеваниями [4] .
Патогенез остеомиелита челюсти
Выделяют три теории происхождения остеомиелита:
- Инфекционно-эмболическая теория. Основоположники этой теории считали, что костная ткань воспаляется из-за нарушения кровоснабжения. Инфекция оседает в кровеносных сосудах и закупоривает мелкие капилляры. В результате этого питательные вещества и кислород не поступают к кости, возникает гнойное воспаление и некроз. Данная теория признана некорректной после того, как было подробно исследовано строение кровеносной системы, костей и окружающих тканей [7] .
- Нервно-трофическая теория. Её приверженцы полагают, что остеомиелит развивается при обострениях болезней зубов, например при периодонтите. Также к болезни приводят нарушения в работе иммунной системы. При частых обострениях заболеваний зубов наступает сенсибилизация — иммунные клетки перестают распознавать инфекцию и развивается гнойно-некротический процесс.
- Гематогенная теория. Первоначально воспаление развивается в костном мозге и проявляется отёком и покраснением кожи. Из-за отёка увеличивается внутрикостное давление и, как следствие, сдавливаются сосуды в костном канале. Это приводит к закупорке сосудов и развитию гнойно-некротического процесса [13][14][15] .
Остальные причины — травмы, аллергия, стрессы, нарушение функции височно-нижнечелюстного сустава — провоцируют развитие остеомиелита без хронического воспаления в зубе. Такой остеомиелит можно отнести к неодонтогенному: травматическому и аллергическому. Но и в этом случае заболевание развивается на фоне нарушенного движения крови по сосудам, ухудшения её свёртываемости и гнойно-некротических процессов.
Классификация и стадии развития остеомиелита челюсти
Остеомиелит классифицируют в зависимости от распространённости, источника инфицирования и рентгенологических признаков.
Виды остеомиелита челюсти
Отдельно выделяют нетипичный остеомиелит челюсти, когда процесс протекает бессимптомно: температура тела не повышается, костная ткань разрушается незначительно, свищи не образуются. Такую форму называют первично-хроническим остеомиелитом [7] [8] .
Стадии остеомиелита челюстей
- Острая — длится 14 суток.
- Подострая — наступает на 15-20-е сутки.
- Хроническая — от 30 суток до нескольких лет.
- Обострение хронического остеомиелита [8] .
Осложнения остеомиелита челюсти
Среди осложнений остеомиелита можно выделить местные и общие. Местные возникают непосредственно в полости рта, а общие затрагивают весь организм. Общие осложнения приводят к тяжёлым последствиям, долго лечатся и иногда заканчиваются гибелью пациента.
Местные осложнения:
- разрушение кости;
- выпадение зубов из-за увеличения их подвижности;
- хроническое воспаление в полости рта;
- появление кист внутри челюсти, что характерно для острой фазы заболевания;
- контрактура височно-нижнечелюстного сустава — состояние, при котором сложно или невозможно открыть рот; ;
- флегмона — разлитое гнойное воспаление мягких тканей;
- лимфаденит — множественное увеличение лимфатических узлов [4][9] .
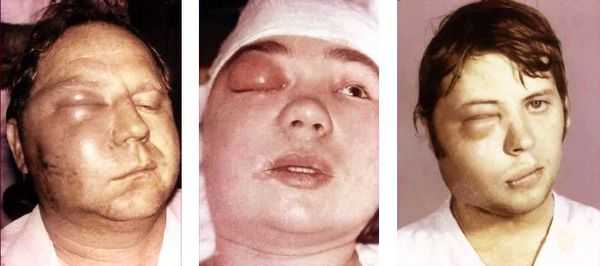
Общие осложнения:
Диагностика остеомиелита челюсти
Диагностика заболевания включает:
- сбор жалоб;
- визуальный осмотр;
- лабораторные исследования;
- инструментальные методы.
Сбор жалоб
Пациенты обычно жалуются на слабость, недомогание, плохое самочувствие и высокую температуру тела. Они отмечают, что зуб стал подвижным, нарушилась речь, трудно открывать рот и принимать пищу. Некоторые пациенты указывают на отёк лица с «больной» стороны.
- спрашивает о недавних травмах челюстно-лицевой области;
- выясняет, есть ли общие соматические заболевания, например сахарный диабет, болезни мочеполовой системы и желчнокаменная болезнь;
- уточняет, когда возникли симптомы, проявились ли они впервые или уже были раньше;
- узнаёт, как давно пациент посещал стоматолога.
Осмотр
Врач обращает внимание на бледность кожи и асимметричность лица, вызванную отёком мягких тканей. При ощупывании выявляется, что регионарные лимфатические узлы с поражённой стороны увеличены и болезненны. Пациент с трудом открывает рот, язык обложен налётом, изо рта исходит неприятный запах [7] .
При осмотре полости рта заметны покраснение и отёк слизистой оболочки в области больного зуба и близлежащих тканей. Зуб разрушен, подвижен при пальпации, боль усиливается при постукивании по нему. Подвижными и болезненными также могут быть несколько неповреждённых зубов в зоне поражения.
Лабораторные исследования
- Общий анализ крови. На активный воспалительный процесс указывают:
- повышение СОЭ до 40-70 мм/ч;
- лейкоцитоз, сдвиг лейкоцитарной формулы влево;
- положительная проба на С-реактивный белок;
- уменьшение альбуминов и повышение глобулинов;
- рост показателей активности щелочной и кислой фосфатазы.
- Биохимический анализ крови — позволяет исключить сахарный диабет и оценить функции почек и печени.
- Общий анализ мочи — при остеомиелите в ней появляется белок, клетки крови, гиалиновые и зернистые цилиндры.
Инструментальные методы диагностики
Компьютерная томография (КТ) — самый информативный метод диагностики остеомиелита челюсти. Это 3D-исследование, которое позволяет определить очаг инфекции и степень выраженности воспаления, его длительность и характер. С помощью КТ можно выявить не только крупные, но и мелкие образования, единичные и групповые, а также проанализировать, насколько далеко распространилась инфекция.
В некоторых случаях в свищевой ход вводят контрастное вещество. Такой метод исследования с контрастом называется фистулографией [9] [10] .
Рентгенография в первую неделю, как правило, не выявляет изменения в кости — в этот период воспалена только верхушка корня зуба. К концу второй недели кость разрушается и становится прозрачнее.
Дифференциальная диагностика
- между видами остеомиелита: одонтогенным, травматическим и гематогенным;
- острым периоститом;
- добро- и злокачественными новообразованиями;
- поражением полости рта специфическими инфекционными заболеваниями: туберкулёзом, сифилисом, актиномикозом.
Лечение остеомиелита челюсти
Лечение проводится только в стационаре под наблюдением врача и может быть медикаментозным и хирургическим [9] . По отдельности эти методы мало результативны и даже могут навредить пациенту. Схемы лечения зависят от стадии заболевания.
Лечение острого и подострого остеомиелита
При первом посещении срочно удаляют запущенный повреждённый зуб. Затем полость рта тщательно промывают антибиотиками. Это необходимо сделать, чтобы убрать из раны микробов и гной.
В следующие дни рану обрабатывают дезинфицирующими средствами и вводят инъекции противомикробных препаратов. С их помощью удаётся воздействовать непосредственно на очаг инфекции и не дать ей распространиться. В дополнение к основному лечению применяют питательные составы с витаминами С и группы В.
На подострой стадии болезни важно сдержать распространение инфекции и не дать воспалению перейти на окружающие ткани.
Для этого применяют:
- капельницы с антибиотиками;
- препараты, снижающие или подавляющие воспаление;
- резиновый дренаж для оттока экссудата.
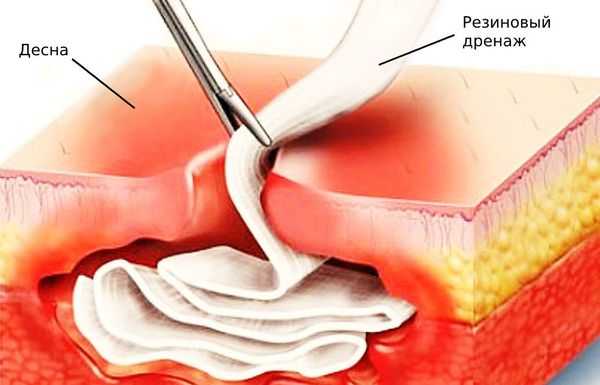
Также в кровоток вводят витаминные комплексы и препараты, очищающие организм от микробов и продуктов их жизнедеятельности. Конкретные лекарства и дозировки подбирает лечащий врач.
Дополнительной терапией после основного лечения могут стать методы физиотерапии: УВЧ-терапия или лечение непостоянными токами. Считается, что они ускоряют процессы заживления [7] [16] .
Лечение хронического остеомиелита
При появлении некротизированных полостей с распадом кости и окружающих её тканей потребуется операция. Для этого повреждённую область рассекают, поражённые участки убирают и накладывают шину. В дальнейшем с помощью рентгенологических методов врач контролирует, как восстанавливается костная ткань [11] .
Чтобы помочь организму бороться с инфекцией, дополнительно принимают антибиотики в таблетках. Чаще всего назначают Метронидазол и усиливают его эффект препаратами из группы цефалоспоринов 3-4-го поколения.
Если состояние пациента не улучшается, то добавляют фторхинолоны или Рифампицин. Основная задача антибиотиков — не дать бактериям размножаться [7] . Лекарства помогают уменьшить воспаление и удержать патологический процесс в пределах поражённого участка.
Также ротовую полость ежедневно обрабатывают бактерицидными средствами, применяют капельницы с витаминами и плазмозамещающими жидкостями, которые очищают организм от токсинов.
Дополнительно рекомендовано полоскать рот настоями ромашки, зверобоя, мяты и окопника. Фитосредства уменьшают воспаление, ускоряют выздоровление и практически не имеют побочных эффектов.
Прогноз. Профилактика
Если пациент при первых признаках остеомиелита обращается к врачу, то прогноз благоприятный. Если же болезнь запущена, то делать какие-либо выводы сложно: неизвестно, хватит ли у организма сил для борьбы с инфекцией. В тяжёлых случаях могут развиться опасные осложнения, от которых человек может погибнуть [9] .
Самым непредсказуемым является гематогенный остеомиелит. Развитие всех других форм, как правило, можно предотвратить. Для этого достаточно придерживаться простых правил:
Симптомы остеомиелита челюсти в зависимости от этиологии и формы заболевания
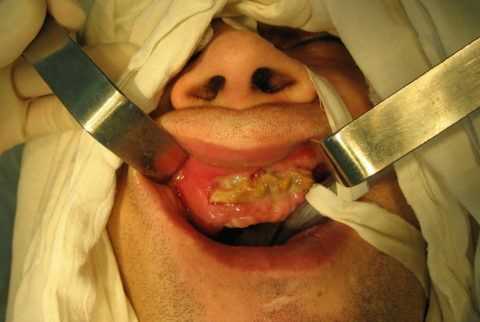
Одонтогенным остеомиелитом принято называть гнойное воспалительное поражение костной ткани, причиной которого является распространение патологической микрофлоры из больного зуба. Заболевание преимущественно развивается у пациентов в возрасте 20-40 лет.
Симптомы остеомиелита челюсти включают боль, отек и асимметрию лица. Лечение такой патологии требует комплексного подхода с применением хирургии и консервативной терапии.
Этиология заболевания
Гнойно-воспалительное поражение костной ткани развивается в результате проникновения в челюсть болезнетворных бактерий. Микрофлора остеомиелитных очагов, в основном, представлена стафилококками, стрептококками и гнилостными бактериями.
В 70-х годах нагноение кости, как правило, вызывали стафилококки, устойчивые к действию антибиотиков. В современной хирургической стоматологии врачи применяют синтетические антибактериальные средства широкого спектра действия.
В некоторых случаях болезнь может провоцировать острая травма челюстно-лицевой области. Травматический остеомиелит челюстей при переломе считается достаточно редкостным осложнением и является следствием нагноения краев травмы.
Патогенез остеомиелита
Источник инфицирования кости - это бактерии околозубных тканей, радикулярные кисты и опухолеподобные процессы челюстей. Самой распространенной причиной остеомиелита является периодонтит больших коренных зубов.
Специалисты выделяют несколько теорий патогенеза остеомиелита:
- Инфекционно-эмболическая теория. Заболевание развивается из-за проникновения в кость патологической микрофлоры через капилляры. В мельчайших кровеносных сосудах при этом образовываются тромбы из бактерий, которые провоцируют развитие болезни.
- Теория изменения реактивности организма. Сторонники этого направления утверждают, что остеомиелит развивается на фоне системного снижения иммунитета.
- Нейротрофическая теория. Гнойно-некротическое поражение костной ткани является результатом хронического раздражения нервных окончаний.
Ученые, изучив патогенез и признаки остеомиелита челюсти, установили ключевую роль в развитии некроз кости снижению защитных механизмов (переохлаждение, стрессы, переутомление, вирусы и сопутствующие хронические заболевания).
Клиническая картина одонтогенного остеомиелита
Специфика протекания болезни зависит от формы остеомиелита, распространенности патологии, локализации бактериального очага и индивидуальных особенностей организма.
Классификация клинических форм остеомиелита
Наглядная классификация клинических разновидностей этого заболевания представлена в таблице ниже:

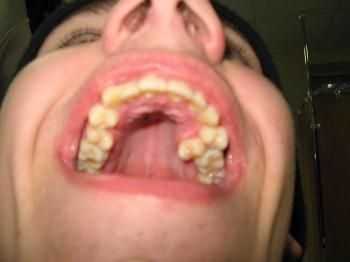
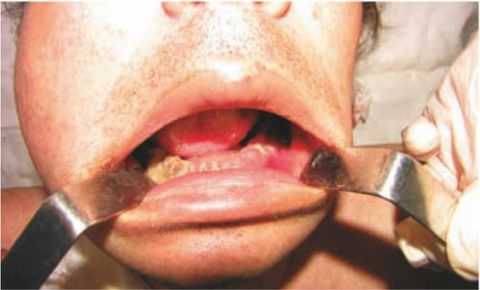
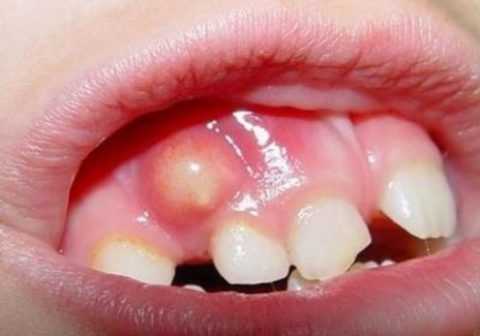
Признаки остеомиелита
Заболевание, как правило, протекает с повышением температуры тела, которая может быть субфебрильной или достигать значительных показателей. Выраженность такой воспалительной реакции зависит от индивидуальных особенностей организма.
Так, например, воспалительно-некротическое поражение челюсти у пожилых пациентов не вызывает подъема температуры тела, а у детей в первые дни наблюдается гипергическая реакция (39-40ᵒС).

Одним из основных симптомов гнойно-некротического поражения костной ткани является отек мягких тканей и выделение гноя из пародонтальных карманов.
Остеомиелит верхней челюсти, симптомы которого редко сопровождаются припухлостью, встречается намного реже, чем нагноение нижней челюсти. Это объясняется тем, что верхнечелюстная кость имеет пористую структуру, что способствует активному выделению экссудата из одонтогенного очага воспаления.
При ограниченном остеомиелите больной жалуется на периодические приступы интенсивной боли, которая локализируется в области причинного зуба. В то же время диффузное воспалительное поражение сопровождается разлитым болевым синдромом. Дискомфортные ощущения пациент ощущает в области половины или всей челюсти.

Во время осмотра больного врач обращает внимание на следующие признаки гнойного поражения костной ткани:
- асимметрия челюстно-лицевой области, выраженность которой будет зависеть от распространенность патологического процесса;
- увеличение и болезненность региональных лимфатических узлов;
- ограниченное открывание рта вследствие воспалительной контрактуры жевательных мышц;
- подвижность одного или нескольких зубов;
- выделение гноя из зубодесневого кармана.
В большинстве случаев острый одонтогенный остеомиелит челюстей провоцирует интоксикацию организма, что клинически проявляется общим недомоганием, хронической усталостью, головными болями, потерей работоспособности и быстрой утомляемостью.

Диагностика заболевания
Инструкция по диагностике гнойных заболеваний челюстно-лицевой области требует проведения стоматологом следующих процедур:
- сбор анамнеза болезни;
- визуальный осмотр больного и пальпация подчелюстных лимфатических узлов;
- инструментальный осмотр ротовой полости;
- рентгенограмма в прямой и боковой проекции;
- ортопатомограмма и прицельная рентгенография причинного зуба;
- компьютерная и магнитно-резонансная томография.
Цена проведения диагностики зависит от количества процедур и необходимости осуществления томографических методик исследования костной ткани.

Основные методы терапии
Остеомиелит челюсти, симптом и лечение которого тесно связаны между собой, подлежит терапии только в условиях хирургического стационара. Радикальное вмешательство при этом включает удаление причинного зуба и вскрытие гнойного очага в кости. В последующем хирург дренирует рану и периодически промывает ее раствором антисептиков.
Параллельно с хирургическим методом терапии специалисты назначают больному консервативное лечение. Антибиотики при остеомиелите челюсти должны обладать широким спектром действия. В этот комплекс также входят препараты дезинтоксикаионного, иммуностимулирующего и общеукрепляющего действия.
Остеомиелит нижней челюсти - симптомы и опасность заболевания
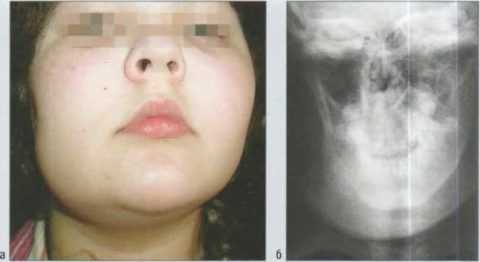
Остеомиелит нижней челюсти - это гнойно-воспалительный процесс, поражающий костный мозг, костные структуры и близлежащие ткани. При появлении первых симптомов нужно обратиться к врачу для прохождения лечения.
Остеомиелит нижней челюсти встречается почти в два раза чаще, чем при поражении верхней челюсти. Самым распространенным патогенным возбудителем считается золотистый стафилококк, но заболевание могут провоцировать и другие бактерии. При развитии патологии происходит поражение костного мозга, кости нижней челюсти, а также прилегающих тканей. Несвоевременное обращение к врачу чревато серьезными осложнениями, вплоть до получения инвалидности или даже летального исхода. Именно поэтому важно заметить симптомы на раннем этапе и пройти диагностику.
Поражение нижней челюсти: что такое остеомиелит и некоторые особенности
Возникновение остеомиелита нижней челюсти можно охарактеризовать, как гнойно-некротический процесс, который в результате деятельности и распространения патогенных возбудителей захватывает более обширные участки и поражает костные структуры. Изначально для этого заболевания присуще воспаление костного мозга, однако, в результате некротизации воспаляется костная ткань и близлежащие клетки.
Данную патологию провоцируют такие болезнетворные бактерии:
- палочка кишечная;
- клебсиелла;
- грамотрицательные бактерии;
- палочка синегнойная;
- стафилококк золотистый;
- риккетсии и т. д.
В зависимости от стадии поражения различаются такие формы заболевания:
- Острая форма. Развивается стремительно, симптомы имеют выраженный характер проявления.
- Подострая форма. Продолжительность этой стадии наблюдается в период от 2 недель до одного месяца. По сути это переход острой формы остеомиелита в другую степень разрушения, при которой происходит прорыв гнойного экссудата, а, следовательно, и получения незначительных улучшений. Из-за образования секвестра (участка с омертвевшей костной тканью) воспалительный процесс продолжается, но симптомы уже «смазанные», поэтому внешне больной не понимает серьезность данного этапа.
- Хроническая форма. Длится долгое время, преимущественно несколько месяцев, а в зависимости от формы и несколько лет. Больной отмечает значительное улучшение самочувствия, но это лишь заблуждение. Временное облегчение достигается за счет образования свищей. Эта форма наиболее опасна, т. к. из-за отторжения омертвевших тканей и большой локализации воспалительного процесса возможно появление серьезных осложнений, угрожающих не только здоровью, но и жизни пациента. Лечение в данном случае показано только стационарное.
Внимание: Представленное заболевание считается одним из самых опасных, способным поражать не только все слои кости, но и близлежащие ткани. При генерализованной форме инфекция может распространяться не только на нижнюю челюсть, но и все костные структуры.
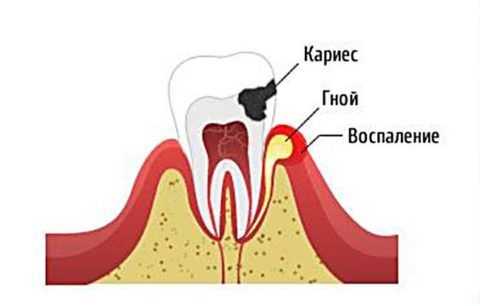
Классификация остеомиелита в зависимости от причины возникновения
В зависимости от источника и механизма проникновения инфекции выделяются различные причины остеомиелита нижней челюсти.
В связи с этим существует определенная разновидность, которую вы увидите в таблице ниже:
| Путь передачи | Причина | Патогенез развития |
| Одонтогенный | Наиболее распространенный путь инфицирования. Приблизительно 70% всех заражений подобным способом приходится на воспаление нижней челюсти. |
Чаще всего заболевание возникает при проникновении анаэробных бактерий, стрептококков и стафилококков в челюстную ткань по лимфатической системе и костным канальцам.
Достаточно одного невылеченного кариозного зуба, чтобы патогенный микроорганизм проник к тканям челюсти, а в результате произошло нарушение микроциркуляции и частичное отмирание клеток.
Если обобщить все вышесказанное, то предполагаемая этиология чаще выражается в наличии таких факторов:
- хронические заболевания органов носоглотки (тонзиллит, фарингит, гайморит и т. д.);
- появление гнойных поражений в челюстно-лицевой зоне (фурункулы, карбункулы);
- наличие острых инфекционных заболеваний (скарлатина, дифтерия);
- механические травмы нижней челюсти (перелом, сильный ушиб, ранение);
- различные нарушения функций височно-челюстного сустава;
- запущенный кариес, пульпит и периодонтит с проникновением инфекции вглубь зуба.
Внимание: Прогноз успешного выздоровления неблагоприятен в отношении людей с пониженным иммунитетом, а также страдающим заболеваниями крови, онкологическими заболеваниями, сахарным диабетом. Узнать более подробно о патологии можно из видео в этой статье.
На какие симптомы стоит обратить внимание
Одним из самых первых симптомов, характерных для поражения нижней челюсти является понижение чувствительности нервных рецепторов подбородка и нижней губы. При этом если причиной заболевания является одонтогенный путь передачи, то наблюдается сильная боль в пораженном зубе.
Чтобы понять клиническую выраженность заболевания, необходимо обратить внимание на возможную симптоматику:
При подостром течении остеомиелита состояние несколько улучшается, уменьшается выделение гнойного экссудата и симптоматика воспалительного процесса, но при этом сохраняется и усиливается подвижность зубов. Не стоит затягивать с походом к стоматологу, ведь только врач сможет правильно оценить степень поражения и назначить адекватную терапию.
Внимание: В зависимости от разновидности заболевания и наличия других патологий в организме могут присоединяться дополнительные симптомы.
Чем опасно заболевание
Осложнения остеомиелита нижней челюсти нельзя назвать «безобидными».
Отсутствие внимания к данной проблеме провоцирует такие возможные последствия:
- сепсис (заражение крови);
- перелом костей нижней челюсти или выраженная их деформация;
- флегмона (воспаление мягких тканей шеи и лица);
- при распространении воспаления на лицо, возможно поражение венозных сосудов (флебит) и появление синусита твердых мозговых оболочек;
- также возможен абсцесс тканей мозга или менингит.
Все это может приводить в конечном итоге к получению инвалидности или к самому страшному - летальному исходу.

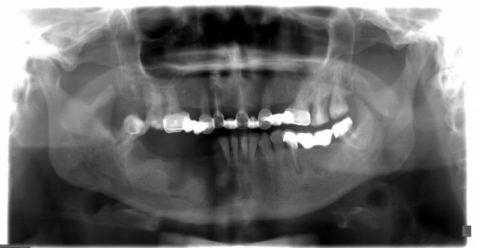
Методы диагностики и способы лечения
Диагностика заболевания начинается со сбора анамнеза и тщательного изучения клинической картины. Для получения более подробных данных назначается рентгенологическое и лабораторное исследование.
При помощи снимка и результатов анализов специалист сможет определить степень запущенности патологии, а это в свою очередь даст необходимые данные для осуществления дальнейшей врачебной тактики.
Терапия патологии осуществляется в несколько этапов:
- Если причиной остеомиелита нижней челюсти стал больной зуб, он подлежит удалению, после чего производится надрез надкостницы для обеспечения оттока гнойного содержимого.
- Далее кость прочищается и обрабатывается антисептическими препаратами. После лечебные действия заключаются в назначении противовоспалительного, дезинтоксикационного и симптоматического лечения. Цена на лекарственные средства бывает разной, поэтому если бюджет у вас ограничен, поинтересуйтесь у врача о возможности замены на более недорогие аналоги.
- Также возможно назначение электрофореза, УВЧ или ультразвука.
Нередко приходится прибегать к оперативному методу вмешательства. При данной процедуре происходит удаление омертвевших фрагментов костной ткани, причем самым неприятным при этом заболевании считается то, что полностью восстановить в первоначальном виде тканевые связки не удается. После удаления и прочищения полости заполняются соединительной тканью, а затем костной, свищевые ходы при этом постепенно рубцуются.
Какие существуют профилактические меры
В основном инструкция правильного поведения и образа жизни предполагает такие рекомендации:
- посещайте стоматолога как можно чаще и вовремя устраняйте симптомы поражения зубов;
- правильно питайтесь и укрепляйте иммунитет;
- проводите санацию возникающих гнойных и инфекционных процессов в организме;
- избегайте челюстно-лицевых травм.
По выздоровлению факт развития заболевания вносится в специальную карточку, для этого существует история болезни больного. Пациентам следует понимать, что остеомиелит в нижней челюсти - это тяжелое инфекционное заболевание, запустив которое, можно получить различные осложнения и потратить немало денег на успешное выздоровление. Относитесь к своему здоровью более серьезно и не допускайте развитие патологии.
Читайте также:
- Энтеральная нервная система. Межмышечное и подслизистое сплетение
- Комплекс Эйзенменгера у ребенка. Синдром (комплекс) Тауссиг
- Жизнеспособность бактерий в средах глаза. Антибактериальные свойства глаза
- Классификация зубочелюстной системы по Бетельману. Аномалии прикуса по Бетельману.
- Экзотоксины. Экзотоксины микроорганизмов. Классификация экзотоксинов. Группы экзотоксинов.
